Какая диета поможет при синдроме раздраженного кишечника?
Существует много заболеваний (например, воспалительные заболевания кишечника, целиакия, лактозная или фруктозная непереносимость, микроскопический колит, рак кишечника), имеющих симптомы схожие с синдромом раздраженного кишечника, поэтому прежде чем лечить это заболевание и пытаться соблюдать определенную диету, необходимо точно установить диагноз.
Записаться в ГЦ «Эксперт» для обследования и постановки диагноза синдром раздраженного кишечника, можно по тел. 426-33-88.
На сегодняшний момент универсальной диеты, которая бы подходила всем пациентам с синдромом раздраженного кишечника, не существует. Тем не менее, многие пациенты с СРК связывают обострение своих симптомов с употреблением определённых продуктов, а соблюдение диеты с исключением этих продуктов помогает им облегчить течение болезни.
Так как диета не универсальна, часто то, что работает для одного человека, может не сработать для другого. Изменения в рационе, которые подойдут именно для вас, зависят от ваших индивидуальных симптомов и реакции на определенные продукты.
Изменения в рационе, которые подойдут именно для вас, зависят от ваших индивидуальных симптомов и реакции на определенные продукты.
Помочь определить продукты, которые ослабляют или усугубляют ваши симптомы, поможет дневник питания. Рекомендуем отслеживать продукты, которые вы едите, симптомы, которые у вас наблюдаются, и через какое время после еды это происходит.
По данным недавно проведенных научных исследований, продукты и напитки, ухудшающие состояние людей с синдромом раздраженного кишечника, включают в себя:
- продукты с высоким содержанием жиров;
- некоторые молочные продукты;
- алкогольные напитки;
- кофеин;
- напитки с высоким содержанием искусственных подсластителей;
- бобы, капуста и другие продукты, вызывающие повышенное газообразование.
Международный фонд функциональных желудочно-кишечных расстройств также выделяет нерастворимые волокна, шоколад и орехи в качестве продуктов, которые могут вызвать проблемы у части людей с синдромом разраженного кишечника.
Употребление клетчатки при СРК
Увеличение потребления клетчатки в некоторых случаях может облегчить симптомы синдрома раздраженного кишечника с преобладанием запоров, но необходимо иметь ввиду, что нерастворимая клетчатка может усиливать вздутие, метеоризм и спазмы, особенно если увеличение ее употребления происходит не постепенно. Растворимая клетчатка переносится хорошо, поэтому при синдроме раздраженного кишечника с запорами используют пищевую добавку к пище – псиллиум, полученную из семян подорожника.
Продукты, содержащие клетчатку, включают в себя фрукты, овощи, крупы, цельнозерновые продукты. Взрослым рекомендуется от 22 до 34 граммов клетчатки каждый день. При добавлении в рацион клетчатки, рекомендуется увеличивать ее количество понемногу, на 2 — 3 грамма в день. Добавление слишком большого количества клетчатки за один раз может вызвать появление газов и вздутие живота и заставить вас почувствовать еще больший дискомфорт в животе.
Диета с низким содержанием FODMAP
Диета с низким содержанием FODMAP-веществ на сегодня является известным методом лечения пациентов с синдромом раздраженного кишечника (СРК), но использование этой диеты спорно, ей довольно сложно следовать, кроме того не все больные СРК отвечают на такое лечение положительно. В результате последних научных исследований было показано, что такая диета значительно уменьшает симптомы СРК примерно у половины людей, которые ее пробовали. Успех применения диеты зависит от индивидуальной переносимости продуктов и от состава кишечной микробиоты. Для того, чтобы выяснить подойдет ли вам диета с низким содержанием FODMAP-веществ необходимо проконсультироваться с врачом-гастроэнтерологом.
В результате последних научных исследований было показано, что такая диета значительно уменьшает симптомы СРК примерно у половины людей, которые ее пробовали. Успех применения диеты зависит от индивидуальной переносимости продуктов и от состава кишечной микробиоты. Для того, чтобы выяснить подойдет ли вам диета с низким содержанием FODMAP-веществ необходимо проконсультироваться с врачом-гастроэнтерологом.
Записаться на прием к гастроэнтерологу, специализирующемуся на лечении болезней кишечника в ГЦ «Эксперт», можно по тел. 426-33-88.
FODMAP-вещества — это олигосахариды, дисахариды, моносахариды и полиолы (FODMAP — Fermentable, Oligo, Di, Mono аnd Polyol), для расщепления которых у некоторых людей не хватает пищеварительных ферментов. Это виды углеводов, которые плохо усваиваются в тонкой кишке и в нерасщепленном виде вызывают брожение в толстой кишке. Они достигают толстой кишки непереваренными, и там расщепляются бактериями кишечника. Во время процесса брожения выделяется газ, и это может вызвать дискомфорт и неприятные симптомы у тех, кто страдает синдромом раздраженного кишечника, такие как выделение газов, диарея или вздутие живота.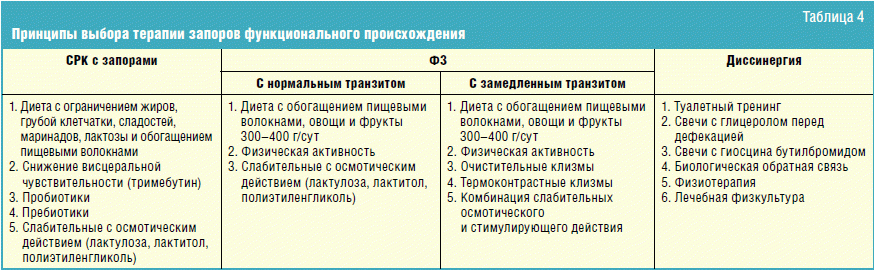
Существует четыре групп FODMAP-веществ:
- Олигосахариды (фруктаны и галактаны) включая пшеницу, рожь, лук, брокколи, чеснок, нут, чечевицу, соевые продукты и фасоль.
- Дисахариды (лактоза) включая коровье молоко, мороженое, йогурт и творог.
- Моносахариды (фруктоза) включая яблоки, манго, груши, арбуз и мед.
- Полиолы включая сорбит, маннит, и ксилит, включая нектарины, персики, сливы, цветную капусту и грибы.
Исследователи предполагают, что FODMAP — вещества попадая в тонкий кишечник увеличивают количество содержащейся в нем воды, это может способствовать послаблению стула и диарее при СРК. Затем эти вещества в нерасщеплённом виде попадают в толстую кишку, где миллиарды бактерий их ферментируют (сбраживают), что приводит к образованию газов и вздутию живота. Поэтому снижение потребления FODMAP веществ может облегчить симптомы вздутия и диареи у части пациентов с синдромом раздраженного кишечника.
Поскольку фруктаны (олигосахариды) содержатся во многих продуктах, которые одновременно содержат и глютен — например, макаронные изделия и белый хлеб, долгое время считалось, что пациентам с синдромом раздраженного кишечника необходимо соблюдать безглютеновую диету. Новое исследование, опубликованное в американском журнале «Гастроэнтерология» (Gastroenterology), показывает, что у группы людей с СРК, которые думали, что они реагируют на глютен, фруктан вызывал большее расстройство желудочно-кишечного тракта, чем глютен. Лабораторные исследования выявили, пшеница и другие зерновые, содержащие глютен (такие как рожь, ячмень, пшеница) содержат также и значительное количество фруктанов. Оказывается, фруктаны и глютен обычно соседствуют в пище и безглютеновые зерновые продукты обычно имеют низкий уровень содержания FODMAP-веществ.
Новое исследование, опубликованное в американском журнале «Гастроэнтерология» (Gastroenterology), показывает, что у группы людей с СРК, которые думали, что они реагируют на глютен, фруктан вызывал большее расстройство желудочно-кишечного тракта, чем глютен. Лабораторные исследования выявили, пшеница и другие зерновые, содержащие глютен (такие как рожь, ячмень, пшеница) содержат также и значительное количество фруктанов. Оказывается, фруктаны и глютен обычно соседствуют в пище и безглютеновые зерновые продукты обычно имеют низкий уровень содержания FODMAP-веществ.
У некоторых людей есть симптомы, вызванные одним или двумя FODMAP-веществами, а у других проблемы со всеми пятью. Продукты питания с FODMAP-веществами следует ограничивать только в том случае, если они вносят свой вклад в симптомы СРК.
Чем заменить продукты с высоким содержанием FODMAP?
Овощи
Продукты с высоким содержанием FODMAP
Спаржа, артишоки, лук (любой), лук-порей в луковицах, чеснок, луковая и чесночная соль, свекла, сельдерей, савойская капуста, брокколи, брюссельская капуста, белокочанная капуста, укроп.
Альтернативы с низким содержанием FODMAP
Болгарский перец, морковь, зеленый лук, свежие травы, огурцы, латук, помидоры, цуккини, китайская капуста, сельдерей, кукуруза, баклажаны, салат, тыква, побеги бамбука.
Бобовые и грибы
Продукты с высоким содержанием FODMAP
Зеленый горошек, запеченная фасоль, нут, чечевица, красная фасоль, горох, стручковая фасоль, любые грибы.
Альтернативы с низким содержанием FODMAP
Ростки бобовых, зеленые бобы, зеленая фасоль,
Фрукты
Продукты с высоким содержанием FODMAP
Яблоки, груши, манго, арбузы, нектарины, персики, сливы, хурма, абрикосы, авокадо, вишня, нектарины, чернослив, консервированные фрукты в собственном соку, большие порции фруктов, сухофруктов, фруктовый сок, концентрированные фруктовые соусы слива.
Альтернативы с низким содержанием FODMAP
Бананы, апельсины, мандарины, виноград, дыня, грейпфрут, киви, лимон, лайм, апельсин, маракуйя, папайя.
Молоко и молочные продукты
Продукты с высоким содержанием FODMAP
Обычное и с низким содержанием жира коровье и козье молоко, йогурт, мягкий сыр, сливки, заварной крем, мороженое основе цельного молока и сливок.
Сыры: мягкие, сливочные с повышенной жирностью, моцарелла, адыгейский, сулугуни
Альтернативы с низким содержанием FODMAP
Безлактозное или соевое молоко,безлактозный йогурт, твердый сыр. Заменители мороженого: замороженные соки, шербет.
Хлеб, хлопья,бисквиты, печенья и закуски
Продукты с высоким содержанием FODMAP
Ржаной и пшеничный хлеб, пшеничные хлопья с сухофруктами, макароны из пшеницы, крупы из ржи и пшеницы, печенье, крекеры, бисквиты из пшеницы и ржи/
Альтернативы с низким содержанием FODMAP
Безглютеновый хлеб и хлеб из закваски полбы, орехи, безглютеновые макароны, киноа.
Безглютеновые бисквиты, рисовые кексы/пирожки, кукурузные хлебцы.
Сладости
Продукты с высоким содержанием FODMAP
Мед и продукты с медом, подсластители: изомальтит, мальтит, маннит, сорбит, ксилит и другие подсластители, оканчивающиеся на “-ol”.
Альтернативы с низким содержанием FODMAP
Глюкоза, сахар (сахароза), другие искусственные подсластители не заканчивающиеся на “-ol”
Орехи и семена
Продукты с высоким содержанием FODMAP
Кэшью, фисташки
Альтернативы с низким содержанием FODMAP
Миндаль (<10 орехов), семена тыквы
Не обязательно полностью исключать все продукты с высокой концентрацией FODMAP-углеводов. Консультация диетолога поможет вам устранить из рациона продукты с высоким содержанием FODMAP, а затем понемногу восстанавливать их, чтобы найти приемлемый для вас уровень переносимости.
Записаться на прием к диетологу, специализирующемуся на лечебном питании в ГЦ «Эксперт», можно по тел. 426-33-88.
что можно, что нельзя, принципы питания
В этой статье мы расскажем о таком симптоме раздраженного кишечника, как метеоризм, а также о том, может ли правильное питание помочь избавиться от него. Вы узнаете:
Метеоризм, или вздутие живота, – это такое состояние, при котором:
Данное состояние ассоциируется у большинства людей с дискомфортом (живот ощущается как бы «надутым», визуально увеличен) и болями в нижней части живота, может сопровождаться одышкой и учащенным сердцебиением, вызванными увеличением объема кишечника и приподнятием диафрагмы2.
Газообразование и скопление газов в желудочно-кишечном тракте (ЖКТ) – это естественный процесс. В течение суток в пищеварительном тракте образуется более 20 литров газа1, 70% из которых поступает в желудок и кишечник при проглатывании пищи или жидкости2.
Газ в ЖКТ может также образовываться при выделении из крови, в результате процессов жизнедеятельности бактерий1. Однако в норме в пищеварительной системе единоразово может содержаться около 200 мл газа1.
Метеоризм нередко встречается как самостоятельное явление (эпизодически он наблюдается практически у всех людей1). Однако он может являться и симптомом функционального нарушения работы кишечника, например, такого, как раздраженный кишечник. По некоторым данным, метеоризм сопровождает течение гастроэнтерологических заболеваний в 85% случаев1.
В зависимости от причин, приводящих к избыточному газообразованию или проблемам с выведением газов из кишечника, выделяют следующие виды метеоризма:
Еще одной распространенной причиной вздутия живота является чрезмерное поступление воздуха в желудок при заглатывании пищи и сглатывании слюны2. Объемы заглатываемого воздуха увеличиваются при поспешном приеме пищи, разговоре во время еды, употреблении жевательной резинки, газированных напитков1. К этому состоянию может привести и чрезмерное слюноотделение, вызванное состоянием психического напряжения и невроза1.
Объемы заглатываемого воздуха увеличиваются при поспешном приеме пищи, разговоре во время еды, употреблении жевательной резинки, газированных напитков1. К этому состоянию может привести и чрезмерное слюноотделение, вызванное состоянием психического напряжения и невроза1.
От каких продуктов может «раздуваться» живот?
Методы облегчения дискомфорта, вызванного вздутием живота, зависят от вида метеоризма. Однако в каждом из случаев лечение предполагает отказ от продуктов, вызывающих метеоризм, и соблюдение режима питания, который определяется, исходя из причины вздутия.
Пищевой метеоризм теснейшим образом связан с рационом питания.
К его возникновению приводит употребление:
- продуктов, вызывающих процессы брожения, например, черного хлеба, содержащего дрожжевые грибы2
- газированных напитков, таких как: квас, пиво, кумыс2
К продуктам питания, вызывающим газообразование и вздутие живота, также относятся: бобовые, продукты из кукурузы и овса, хлебобулочные изделия из пшеницы, некоторые овощи и фрукты (белокочанная капуста, картофель, огурцы, яблоки, персики, груши), молочные продукты (мягкие сыры, молоко, мороженое)1.
Основу лечения пищевого метеоризма составляет соблюдение диеты, состоящей в исключении из рациона вышеперечисленных продуктов. При пересмотре рациона питания рекомендуется увеличить потребление продуктов с низким газообразующим потенциалом: бананов, белого риса, белковосодержащих продуктов (говядины, курицы, индейки, яичного белка)2.
При метеоризме пищеварительного происхождения из рациона следует исключить продукты, переваривание которых осложнено дефицитом необходимых ферментов. Так, например, при дефиците в кишечнике лактазы следует ограничить употребление молочных продуктов2.
Исследования показали, что при раздраженном кишечнике состав и объем кишечного газа не изменяется, однако почти в 2 раза замедляется прохождение газа по кишечнику1.
Нельзя отрицать влияние рациона питания на проявление и обострение симптомов раздраженного кишечника.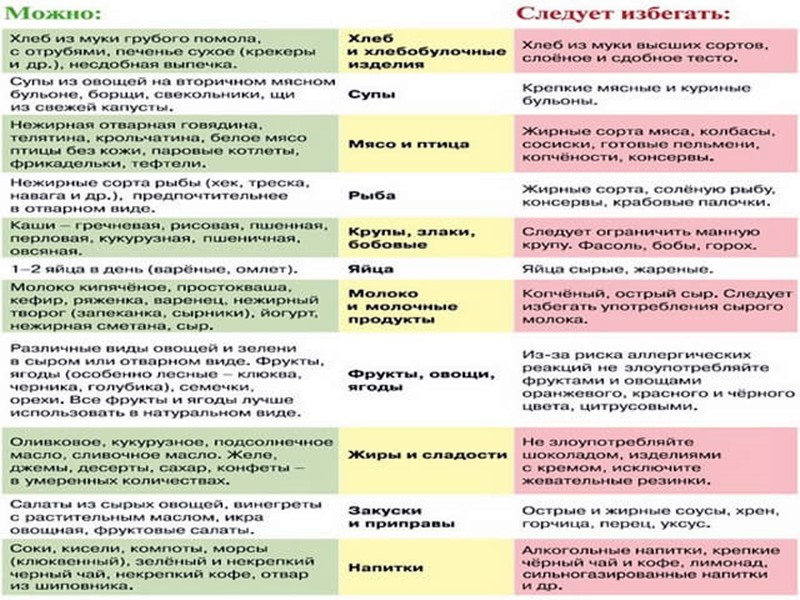 Эта связь с очевидностью подтверждается тем, что при длительном голодании наблюдается ослабление всего комплекса симптомов дискомфорта в кишечнике, в том числе и метеоризма3. При этом вздутие живота обычно слабо выражено с утра. После приема пищи ощущение дискомфорта усиливается4.
Эта связь с очевидностью подтверждается тем, что при длительном голодании наблюдается ослабление всего комплекса симптомов дискомфорта в кишечнике, в том числе и метеоризма3. При этом вздутие живота обычно слабо выражено с утра. После приема пищи ощущение дискомфорта усиливается4.
Несмотря на наличие четкой связи между проявлениями метеоризма и потреблением пищи, установление конкретных продуктов-возбудителей вздутия живота представляется нелегкой задачей. Ведь рацион питания здоровых людей и тех, кто страдает от хронического чувства дискомфорта в кишечнике, практически не отличается5.
Реакцию на конкретные продукты питания обуславливает повышенная чувствительность нервных окончаний при раздраженном кишечнике. Питательные вещества, содержащиеся в продуктах питания, поступая в пищеварительный тракт, стимулируют нервные окончания в желудке и кишечнике6.
Если стимул слабый и кишечник не подвергается значительной деформации, сигнал не доходит до головного мозга.
Более сильный стимул, связанный с ощущением растяжения кишечника, передается от нервных окончаний кишечника в мозг и вызывает болевые ощущения6.
При повышенной чувствительности раздраженного кишечника даже слабый стимул может ощущаться как болезненный и влиять на двигательную функцию кишечника6.
Основываясь на механизме повышенной чувствительности раздраженного кишечника к внешним стимулам, ученые экспериментально определили ряд питательных элементов, которые влияют на проявление симптомов кишечной дисфункции: ферментируемые олиго-, ди- и моносахариды и полиолы (FODMAPs)6. Исследователи показали, что повышенное потребление этих питательных веществ вызывает неприятные симптомы не только при раздраженном кишечнике, но и у здоровых людей6.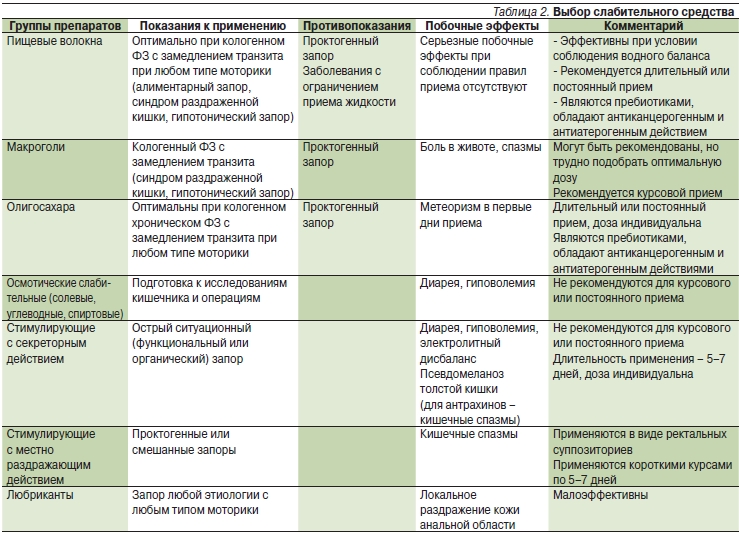 Определив продукты-источники этих питательных веществ, можно понять, какие продукты питания вызывают газообразование и вздутие живота.
Определив продукты-источники этих питательных веществ, можно понять, какие продукты питания вызывают газообразование и вздутие живота.
Вызывающие метеоризм питательные вещества содержат6:
- фрукты: яблоки, вишня, груши, персики, абрикосы, сливы
- овощи: спаржа, артишоки, свекла, лук, чеснок, горох, грибы, цветная капуста
- злаки: пшеница, рожь, ячмень
- молоко и молочные продукты: йогурт, мороженое, мягкие сыры
Почему при метеоризме нужна особая диета?
Вздутие живота может быть обусловлено различными причинами: от непереносимости конкретных продуктов питания до комплексных нарушений в работе пищеварительного тракта при раздраженном кишечнике. Несмотря на такой широкий спектр причин, список продуктов, провоцирующих повышенное газообразование и, как следствие, метеоризм, неизменен. Значит ли это, что для облегчения дискомфорта при раздраженном кишечнике необходимо исключить из своего рациона эти продукты?
Действительно, многие диеты, рекомендуемые при метеоризме и функциональных расстройствах кишечника, подразумевают ограничение либо полный отказ от определенной группы продуктов питания. Существуют безглютеновая и низкоуглеводная диеты, диета с ограничением употребления питательных веществ FODMAP. Однако все они не только предполагают недостаточность важных элементов питания7, но и могут не подойти лично вам. Поэтому важно прислушиваться к своему организму и разумно ограничивать потребление тех продуктов, которые вызывают у вас дискомфорт в кишечнике.
Существуют безглютеновая и низкоуглеводная диеты, диета с ограничением употребления питательных веществ FODMAP. Однако все они не только предполагают недостаточность важных элементов питания7, но и могут не подойти лично вам. Поэтому важно прислушиваться к своему организму и разумно ограничивать потребление тех продуктов, которые вызывают у вас дискомфорт в кишечнике.
Изменение рациона питания, несомненно, принесет пользу, однако если метеоризм проявляется постоянно, это может указывать на наличие расстройства в работе кишечника. В этом случае понадобится комплексная терапия, чтобы лечение помогло нормализовать работу кишечника и действительно принесло облегчение, а не ограничилось устранением боли в животе и метеоризма.
Облегчить сопровождающие метеоризм неприятные ощущения, такие как вздутие живота, спазмы и боль, поможет препарат Дюспаталин® 135 мг.
- Дюспаталин® 135 мг уже через 15 минут9 начинает действовать, снимая боль и спазм.
- Снятие спазма позволяет кишечнику «расслабиться», облегчая болевые ощущения, а также прохождение и выведение газа и устраняя саму причину метеоризма и вздутия живота.
- Клинические испытания показали, что применение препарата Дюспаталин® 135 мг в терапии раздраженного кишечника значительно снижает степень проявления всех сопутствующих симптомов: более чем в 6 раз уменьшает болевые ощущения и способствует устранению проявлений метеоризма8.
- При курсовом приеме от 28 дней Дюспаталин® 135 мг нормализует работу кишечника, устраняя комплекс симптомов: боль, нарушение стула (диарея или запор), метеоризм, вздутие10.
- Препарат имеет высокий профиль безопасности: в отличие от большинства других спазмолитиков,
он не оказывает системного действия*, а его эффект сохраняется на протяжении 6 месяцев.
С Дюспаталин® ваш кишечник невозмутим.
Лечебная диета при синдроме раздраженного кишечника
Существует ли универсальная диета при раздраженном кишечнике с болевым синдромом? Давайте разберемся. Делимся примерным меню и советами по питанию, одобренными врачами.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Сидром раздраженного кишечника: диета и питание
Раздраженный кишечник — как изменить питание, чтобы исправить ситуацию? Лечебная диета начинается с нескольких ключевых правил:
- Ешьте больше клетчатки.
- Избегайте глютена.
- Придерживайтесь специальной диеты, называемой диетой с низким содержанием FODMAP. Термин обозначает углеводы, которые плохо или совсем не всасываются в тонком кишечнике, что повышает газообразование.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
От трудноперевариваемых продуктов нужно полностью отказаться, чтобы улучшить состояние кишечника и ЖКТ в целом. Диета при синдроме раздраженного кишечника исключает:
- фрукты — яблоки, абрикосы, ежевику, манго, нектарины, груши, арбузы, сливы, а также сок этих фруктов;
- консервированные фрукты в натуральном фруктовом соке;
- овощи — артишоки, спаржу, фасоль, капусту, цветную капусту, чеснок, лук и горох;
- молочные продукты — молоко, мягкие сыры, йогурт, заварной крем и мороженое;
- пшеничные и ржаные продукты;
- мед и продукты с кукурузным сиропом или с высоким содержанием фруктозы;
- конфеты и жевательную резинку.
Диета при раздраженном кишечнике: примерное меню
Синдром раздраженного кишечника прежде всего связан с непереносимостью некоторых углеводов в продуктах питания.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Чтобы почувствовать себя лучше, исключите из рациона блюда с высоким содержанием углеводов и сахара. Синдром раздраженного кишечника прежде всего связан с непереносимостью некоторых углеводов в продуктах питания.
Диета при раздраженном кишечнике с болевым синдромом, примерное меню на 1 день:
- Завтрак — овсянка с корицей без сахара или искусственных подсластителей.
- Обед — запеченная рыба или курица и запеченный батат без масла.
- Ужин — салат из шпината с нежирным белком, например, с курицей-гриль (без масла).
- Перекус — протеиновый коктейль без молока или протеиновый батончик. При выборе батончика обязательно читайте этикетку и избегайте продуктов с высоким содержанием фруктозы, кукурузного сиропа или искусственных подсластителей.
- Напитки — пейте воду без газа или зеленый чай без сахара не очень крепкий.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Советы по питанию:
- Постепенно увеличивайте потребление клетчатки на 2-3 грамма в день, пока вы не будете съедать 25 граммов в день. Хорошие источники включают цельнозерновой хлеб, крупы, бобы, фрукты и овощи, кроме тех, что нужно исключать.
- Ешьте умеренное количество продуктов с высоким содержанием сорбита, таких как сушеные сливы и чернослив.
- Пейте много чистой воды каждый день.
- Не ешьте продукты противоположных температур, например избегайте одновременного употребления холодной воды и горячего супа.
- Держитесь подальше от брокколи, лука и капусты. Эти овощи вызывают газообразование, которое заставит вас чувствовать себя еще хуже.
- Ешьте маленькими порциями.
- Пейте воду за час до или после еды, а не во время еды.
- Установите регулярный режим приема пищи (завтрак, обед и ужин с перекусами в зависимости от ситуации) и не пропускайте приемы пищи, оставляя длинные паузы.
- Избегайте больших порций и тщательно пережевывайте пищу.
- Откажитесь от употребления алкогольных напитков и курения сигарет.
Лечебные диеты необходимо согласовывать со специалистом. Возможно, на некоторые продукты у вас аллергия и их употребление также будет запрещено. Чтобы в будущем избежать проблем с желудком или кишечником, придерживайтесь правильного питания, регулярно занимайтесь спортом и расслабляйтесь после стрессовых дней.
правильное питание и правильные продукты
Вздутие живота чаще всего является симптомом запора (говоря научным языком, констипации или обстипации), то есть это симптом замедления кишечного транзита, которое может быть связано с уменьшением объема и веса стула, хотя и необязательно.
Главными противниками плоского живота и основными причинами метеоризма являются режим питания, недостаточное потребление жидкости, неправильное пищевое поведение, сидячий образ жизни, стресс, изменения окружающей среды и образа жизни. Продукты-враги плоского живота – это те продукты, которых следует избегать при запорах и вздутии.
Продукты-враги плоского живота
- Продукты, богатые углеводами, вызывающие брожение в кишечнике, а также животные жиры.
- Сладости, подслащенные и газированные напитки, раздражающие стенки кишечника и вызывающие газообразование.
- Колбасные изделия и жирное мясо, которые не только способствуют образованию запоров, но и являются врагами благополучия кишечника и здоровья в целом.
- Жареная пища – она плохо усваивается желудком и раздражает кишечник, вызывает застои и замедляет весь процесс пищеварения.
- Хлебобулочные изделия и выпечка из белой пшеничной муки высшего сорта.
- Алкоголь, который не только раздражает стенки кишечника, но и вызывает нарушения пищеварения, препятствуя правильному усвоению питательных веществ, витаминов и минеральных солей, полезных для поддержания безупречного функционирования организма.
Но нельзя ограничиться всего лишь исключением из рациона этих врагов плоского живота. В основе запоров и вздутия живота лежат еще и вредные привычки в питании: поспешный прием пищи, разговоры во время еды, жевательная резинка и т.д.
Полезные лайфхаки:
Физические нагрузки, например, такие, как быстрая пешеходная прогулка или езда на велосипеде – отлично скажутся на всем организме.
Специалисты рекомендуют уделять физической нагрузке не менее 3 часов в неделю (около получаса в день).
Потребление большого количества жидкости (не сладкой) облегчает опорожнение кишечника, уменьшая вздутие живота.
Для достижения оптимального результата рекомендуется выпивать не менее 2 литров воды в день и пить во время еды.
Также необходимо находить время, чтобы сходить в туалет после еды (лучше после завтрака утром или после обеда), т.е. когда дефекация более вероятна из-за повышенных сокращений кишечника, вызванных наполнением желудка (гастроколический рефлекс).
Что такое запор?
Термин констипация/обстипация происходит от греческого слова styphein (узкий) и указывает на затруднения в опорожнении кишечника. Это определение включает в себя ряд симптомов, сгруппированных в настоящее время под более точным определением Синдрома Обструктивной Дефекации (СОД), таких как чрезмерное усилие при дефекации, ощущение неполного опорожнения кишечника, вздутие живота, злоупотребление слабительными средствами или необходимость делать частые клизмы и так далее.
- Нормальная частота опорожнения кишечника сугубо индивидуальна и зависит от нескольких факторов, например, от половой принадлежности.
- У мужчин, как правило, опорожнение кишечника происходит более регулярно, чем у женщин – обычно один раз в день.
- У женщин же считается нормальным, если кишечник опорожняется 2-3 раза в неделю. Как правило, стул выходит без усилий или дискомфорта и без чрезмерного напряжения живота
Если опорожнение кишечника не происходит более трех дней, диагностируется запор. Позыв к опорожнению должен нарастать по мере заполнения прямой кишки каловыми массами.
Если человек не ощущает этой потребности даже в течение нескольких дней, это означает, что его прямая кишка не заполнена. В этом случае вполне вероятно, что кишечный транзит замедлен (истинный запор). Однако, если человек ощущает позыв, но не может произвести дефекацию, либо происходит частичное/неполное опорожнение кишечника, это означает, что его прямая кишка заполнена каловыми массами, но что-то препятствует правильному опорожнению (запор из-за затрудненной дефекации)
Помимо вздутия живота, запор может быть причиной таких осложнений, как геморрой или трещины.
Диета при вздутии живота и запорах
Важным фактором, влияющим на функции кишечника, вздутие живота, а, следовательно, и на возможность появления запоров, несомненно, является питание. Несбалансированное питание – это высокое потребление продуктов, богатых животными жирами (таких как мясо, молочные продукты и яйца), сахаром (например, торты и различные сладости) и низкое потребление клетчатки (то есть овощей, фруктов и цельных злаков). Следует отметить, что среди всех волокон именно клетчатка определяет перистальтику кишечника и способствует его нормальной работе, т.е. тем сокращениям, которые необходимы для продвижения каловой массы по кишечному тракту до его самой конечной части, то есть прямой кишки, и, наконец, выброса.
Исследования в этой области установили, что диета с высоким содержанием клетчатки приводит к увеличению каловой массы, что, в свою очередь, увеличивает частоту опорожнений. Это означает, что минимальные изменения в питании (но также и в образе жизни) могут помочь решить проблему запоров без обращения к врачу или приема лекарств.
Потребление большего количества продуктов с высоким содержанием клетчатки, таких как цельные злаки, фрукты и овощи, безусловно, может улучшить функцию кишечника. Сбалансированный рацион обязательно должен включать не менее 25-30 граммов клетчатки в день. Однако эта рекомендация не годится в том случае, если человек страдает синдромом раздраженного кишечника (диарея), расстройством кишечника, которое может усугубиться при питании с использованием продуктов, богатых волокнами, склонными к брожению.
Снизить вздутие живота: вареные или сырые овощи?
Среди продуктов, способствующих опорожнению кишечника, уменьшению вздутия и созданию более плоского живота, есть овощи, которые можно есть вареными или сырыми, в зависимости от ваших предпочтений.
Среди овощей наиболее подходящими являются шпинат, брокколи, стручковая фасоль, кабачки и артишоки, приготовленные на пару и в виде соте. Альтернативными способами приготовления овощей и удержания влаги являются пюре или супы.
Скажите «Да» таким зерновым, как отруби, пшеница и бобовые культуры. Эти продукты богаты нерастворимой клетчаткой, облегчающей кишечный транзит.
Среди фруктов отдавайте предпочтение киви (лучше есть утром натощак), грушам, сливам, инжиру и абрикосам. Съедобную кожуру лучше употреблять, чем счищать. Фрукты могут помочь даже в приготовленном виде.
Добавление в блюдо оливкового масла первого холодного отжима помогает стулу оставаться мягким даже при длительном транзите через кишечник, способствуя его естественному опорожнению.
Употребляйте йогурт или кисломолочные продукты.
Лактобактерии играют важную роль в поддержании функций кишечника и могут быть введены в рацион также с помощью препаратов и БАДов – например, Lactoflorene Плоский живот.
Среди продуктов питания, к употреблению которых следует относиться с умеренностью, есть те, которые определяются как вяжущие, поскольку они содержат вещества, которые не усваиваются и вызывают расслабление стенок толстой кишки. Это нарушает нормальную перистальтику кишечника, необходимую для продвижения масс к прямой кишке. К этой категории продуктов питания относятся картофель, морковь, лимоны, рис, бананы.
Другие причины вздутия живота и запоров
Кроме продуктов-врагов плоского живота, могут быть и другие причины вздутия живота и запоров.
Синдром раздраженного кишечника
Этот синдром часто сопровождается запорами и вздутием живота. Чрезмерные сокращения или спазмы мускулатуры толстой кишки замедляют прохождение каловых масс внутри кишечника, что также приводит к увеличению реабсорбции воды, а это, в свою очередь, вызывает все более жесткий стул и, как следствие, запор.
Путешествия
Многие люди страдают от запоров во время путешествий. Это связано с изменениями в распорядке дня, режиме питания, типе воды и сложностью в поиске подходящего туалета.
Беременность
В этом случае запор обусловлен гормональными изменениями.
Трещины и геморрой
В таких ситуациях возникает боль в анальном канале и возникает спазм анального сфинктера, который может препятствовать дефекации.
Лекарственные препараты
Многие лекарства являются причиной возникновения запоров. В частности, опиоидные анальгетики, антациды, содержащие алюминий или кальций, спазмолитические препараты, антидепрессанты, транквилизаторы, железо, противосудорожные препараты при эпилепсии, противопаркинсонические препараты, сердечные препараты или блокаторы кальциевых каналов от давления.
Нарушения моторики толстой кишки
В этих случаях пищеварительный тракт переваривает пищу медленнее, чем обычно. Поэтому требуется больше времени, чтобы каловые массы сформировались, продвинулись по кишечнику, а затем вышли.
Дисфункция тазового дна
В этих случаях мышцы, отвечающие за дефекацию (мышцы тазового дна), работают неправильно. Они не расслабляются достаточно, чтобы каловые массы могли выйти. В других случаях они могут быть недостаточно сжаты для продвижения каловых масс по толстому кишечнику.
Злоупотребление слабительными
Люди, которые обычно принимают большое количество стимулирующих слабительных средств, становятся зависимыми от них и могут нуждаться в постепенном увеличении дозы до тех пор, пока кишечник не потеряет чувствительность и не перестанет работать совсем.
Гормональные нарушения
Запор могут вызвать отклонения в работе щитовидной железы.
Специфические заболевания
Склеродермия, волчанка, рассеянный склероз, болезнь Паркинсона и инсульт могут вызвать запор.
Потеря организмом солей
Обезвоживание с потерей солей, например, при рвоте или диарее, может стать причиной последующих запоров.
Механическое сжатие
Послеоперационный рубцовый стеноз, хроническое воспаление дивертикулов, опухоли и рак могут вызвать сдавливание кишечника и, как следствие, запор.
Повреждения нервов
Травма или опухоль позвоночника может вызвать запор из-за повреждения нервов, контролирующих мышцы, отвечающие за дефекацию.
ЧУВСТВУЙ ЛЕГКОСТЬ КАЖДЫЙ ДЕНЬ С
ПЛОСКИЙ ЖИВОТ
Синдром раздраженного кишечника | Актофлор-C
Оглавление
Синдром раздраженного кишечника (СРК) [1] — функциональное расстройство кишечника, проявляющееся повторяющейся болью в животе, возникающей по меньшей мере 1 раз в неделю.
Симптоматика
Синдром раздражённого кишечника имеет следующие симптомы, все они требуют консультации врача и лечения.
- Боль в животе. Боль в животе может быть разной: тупой, ноющей и т.д. Болит, преимущественно, по бокам внизу живота (подвздошные области), чаще, слева. Обычно боль усиливается после приема пищи, уменьшается после дефекации, отхождения газов или приёма спазмолитических препаратов. У женщин боль может усиливаться во время менструации. Важной отличительной особенностью боли при СРК считается отсутствие боли в ночные часы.
- Ощущение вздутия живота. Менее выражено в утренние часы, нарастает в течение дня, усиливается после приёма пищи.
- Нарушения функции кишечника в виде запора, диареи или их чередования. Диарея обычно возникает утром, после завтрака, частота актов дефекации колеблется от 2 до 4 и более за короткий промежуток времени, часто диарея сопровождается императивными (непреодолимыми) позывами и чувством неполного опорожнения кишечника. При запоре возможно выделение «овечьего» кала, каловых масс в виде «карандаша», а также пробкообразного кала (выделение плотных, оформленных каловых масс в начале дефекации, а затем кашицеобразного или даже водянистого кала). Кал не содержит примеси крови и гноя, однако часто отмечается примесь слизи.
- Нарушения акта дефекации в виде внезапных, непреодолимых (императивных) позывов на дефекацию или чувство неполного опорожнения кишечника.
Симптомы раздраженного кишечника могут проявляться не только нарушением работы кишечника, но и внекишечными признаками:
- Тошнота, изжога
- Урологические симптомы: ночные мочеиспускания, учащенные и императивные позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря
- Нарушение ночного сна
Причины [1]
Важную роль в возникновении этого заболевания играют генетическая предрасположенность и психосоциальные факторы: стрессовые ситуации, нарушение способности преодолевать стресс, недостаточная социальная поддержка.
Эти факторы приводят к повышенной чувствительности кишечника и нарушению его моторики (сокращения, движения).
В настоящее время к причинам СРК относят еще и изменение качественного и количественного состава микрофлоры кишечника. Условно-патогенная и патогенная флора может запускать каскад иммунных реакций, которые приводят к развитию воспаления в кишечной стенке и нарушению его работы.
Типы СРК [1]
В зависимости от характера изменений формы кала, выделяют:
- СРК с запором
- СРК с диареей
- Смешанный вариант СРК (с запором и диареей)
- Неклассифицруемый вариант СРК
Синдром раздраженного кишечника: лечение [1]
Лечение СРК включает в себя коррекцию диеты и образа жизни, а также прием лекарств.
Коррекция диеты и образа жизни.
Диету при СРК специалист подирает индивидуально, но есть общие принципы, которые необходимо соблюдать при любом из типов СРК: режим питания должен быть регулярным, нельзя допускать прием пищи в спешке или во время работы; нельзя пропускать прием пищи и делать больших перерывов между приемами пищи. При запоре необходимо увеличить потребление жидкости до 1,5-2 л в день. Необходимо соблюдать адекватный режим физической активности.
Лекарственная терапия синдрома раздраженного кишечника.
Лекарственная терапия зависит от преобладания тех или иных симптомов и от типа МРК.
- Для снятия боли могут быть назначены спазмолитики
- Для купирования диареи – лоперамид, диоктаэдрический смектит, невсасывающийся антибиотик рифаксимин и пробиотики
- При запоре специалист может прибегнуть к назначению слабительных средств или энтерокинетиков (например, прукалоприд)
- При сопутствующих стрессах и психических травмах врачом могут быть назначены антидепрессанты или нейролептики
- Для восстановления микрофлоры кишечника и нормализации её активности при СРК могут применяться метабиотики [2]
Например, метабиотик Актофлор-С способствует, восстановлению микрофлоры кишечника и улучшению обмена веществ, повышает общую сопротивляемость организма к инфекциям и стрессу.
Корректно диагностировать заболевание может только врач. Для подбора наиболее подходящей терапии и лучшего результата необходима консультация специалиста.
Список литературы:
1. Ивашкин В. Т. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению функциональной диспепсии //Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2017. – Т. 27. – №. 1. – С. 50-61.
2. Ардатская М. Д. Пробиотики, пребиотики и метабиотики в коррекции микроэкологических нарушений кишечника //Медицинский совет. – 2015. – №. 13.
Синдром раздраженной кишки
Согласно современным представлениям, cиндром раздраженного кишечника является биопсихосоциальным функциональным расстройством кишечника, в основе которого лежит взаимодействие двух основных механизмов: психосоциального воздействия и сенсоромоторной дисфункции, т.е. нарушения висцеральной чувствительности и двигательной активности кишечника. Характеристика синдрома требует особой стратегии постановки диагноза, дифференциального диагноза и осуществления программы лечения.
Распространенность cиндрома раздраженного кишечника в большинстве стран мира велика и составляет 15 — 20%, при том что 2/3 лиц, испытывающих симптомы СРК, к врачам не обращаются. Пик заболеваемости приходится на молодой трудоспособный возраст — 30 — 40 лет. Соотношение женщин и мужчин колеблется от 1:1 до 2:1. Среди мужчин «проблемного» возраста, после 50 лет, Синдром раздраженного кишечника распространен так же часто, как среди женщин. Средний возраст пациентов составляет 24 — 41 год. Появление признаков заболевания после 60 лет ставит под сомнение диагноз Синдрома раздраженного кишечника. У таких пациентов следует исключить колоректальный рак, дивертикулез, полипоз и другие органические заболевания кишечника.
Синдром раздраженного кишечника — это устойчивая совокупность функциональных расстройств продолжительностью не менее 12 недель на протяжении последних 12 месяцев, проявляющаяся болью и/или дискомфортом в животе, которые проходят после дефекации, сопровождаются изменениями частоты и консистенции стула и сочетаются на протяжении 25% времени заболевания не менее чем с двумя стойкими симптомами нарушения функции кишечника — изменениями частоты стула, консистенции кала, самого акта дефекации (императивные позывы, тенезмы, чувство неполного опорожнения кишечника, дополнительные усилия при дефекации), выделением слизи с калом, метеоризмом.
Классификация
В зависимости от ведущего симптома выделяются три варианта течения Синдрома раздраженного кишечника:
1) с преобладающими болями в животе и метеоризмом;
2) с преобладающей диареей;
3) с преобладающими запорами.
Выделение вариантов Синдрома раздраженного кишечника важно с практической точки зрения, т.к. определяет выбор лечения. Однако, такое деление условно, поскольку у половины больных наблюдается высокая частота сочетания различных симптомов и трансформация одной формы Синдрома раздраженного кишечника в другую (например, при смене запоров поносами и наоборот), что затрудняет определение доминирующего проявления болезни.
Диагностика
Диагностика синдрома основывается на оценке стойкой совокупности клинических симптомов — боли внизу живота в сочетании с нарушениями функции дистальных отделов кишечника, которые не находят объяснения известными на сегодняшний день морфологическими и метаболическими нарушениями, т. е. ограничена исключением органической патологии.
Абдоминальная боль является обязательной составной частью картины Синдрома раздраженного кишечника. Она может иметь широкий спектр интенсивности: от легкого дискомфорта, терпимой ноющей боли до интенсивной постоянной и даже нестерпимой, имитирующей картину кишечной колики. Для больных Синдромом раздраженного кишечника характерно появление боли сразу после еды, что сопровождается вздутием живота, усилением перистальтики, урчанием, диареей или урежением стула. Боли стихают после дефекации и прохождения газов и, как правило, не беспокоят по ночам. Болевой синдром при Синдроме раздраженного кишечника не сопровождается потерей массы тела, лихорадкой, анемией, увеличением СОЭ.
К вспомогательным симптомам, помогающим определить вариант течения Синдрома раздраженного кишечника, относятся симптомы нарушения транзита и акта дефекации. Патологической считается частота стула более 3 раз в день (диарея) и менее 3 раз в неделю (запоры). Для Синдрома раздраженного кишечника характерны утренняя диарея, возникающая после завтрака и в первую половину дня, и отсутствие диареи по ночам. Около половины больных отмечают примесь слизи в кале. Выделение крови с калом, ночная диарея, синдром мальабсорбции и потеря массы тела относятся к симптомам «тревоги», исключающим диагноз Синдром раздраженного кишечника и требующим настойчивых поисков органического заболевания.
Больных отличают обилие сопутствующих жалоб и личностные особенности, помогающие уже при первом контакте заподозрить Синдром раздраженного кишечника.
Дифференциальный диагноз
Диагноз Синдром раздраженного кишечника является диагнозом исключения. Больные предъявляют жалобы, которые могут сопровождать течение и прогностически неблагоприятных органических заболеваний, исключив которые врач может остановиться на диагнозе функционального заболевания.
Прежде всего, при дифференциальном диагнозе следует исключить простейшие причины раздражения кишечника, к которым относится хроническое воздействие диетических факторов и лекарственных препаратов. К распространенным пищевым раздражителям относятся жирная пища, алкогольные напитки, кофе, газообразующие продукты и напитки, обильная (банкетная) еда, изменения привычного питания в командировках и путешествиях. Среди лекарственных препаратов раздражают кишечник слабительные, антибиотики, препараты калия, железа, желчных кислот, калия, мезопростол и др.
Физиологические состояния женщин — предменструальный период, беременность, климакс могут протекать с симптомами Синдрома раздраженного кишечника. Длительное психоэмоциональное и интеллектуальное перенапряжение, испуг, волнение могут привести к развитию признаков Синдрома раздраженного кишечника, которые быстро проходят после отдыха и разрешения стрессовой ситуации. Как своеобразную форму течения Синдрома раздраженного кишечника можно рассматривать «медвежью болезнь».
Органические заболевания кишечника — колоректальный рак, полипоз, дивертикулез, болезнь Крона и неспецифический язвенный колит, микроскопические колиты, кишечные инфекции, паразитарные инфекции, синдром короткой тонкой кишки, долихосигма, туберкулез обязательно входят в круг дифференциально диагностического поиска. Нейроэндокринные опухоли ЖКТ, в первую очередь гастриномы, карциноидный синдром и VIP-омы, на первых стадиях могут протекать под маской диарейной или болевой формы Синдрома раздраженного кишечника. Гинекологические болезни (чаще эндометриоз и пластический рубцовый перитонит) могут иметь типичную для Синдрома раздраженного кишечника клиническую картину. Среди эндокринных заболеваний чаще тиреотоксикоз и сахарный диабет с автономной диабетической энтеропатией протекают по типу диарейной формы Синдрома раздраженного кишечника.
Прогноз
Прогноз заболевания благоприятный. Течение болезни хроническое, рецидивирующее, но не прогрессирующее. Синдром раздраженного кишечника не осложняется кровотечением, перфорацией, стриктурами, свищами, кишечной непроходимостью, синдромом мальабсорбции. Риск развития воспалительных заболеваний кишечника и колоректального рака у больных Синдромом раздраженного кишечника такой же, как в общей популяции. Это определяет тактику наблюдения пациентов и отсутствие необходимости в более частых колоноскопиях.
Прогноз жизни при Синдроме раздраженного кишечника благоприятный. Врач должен знакомить пациентов с особенностями прогноза болезни, что будет улучшать их психосоциальную адаптацию.
Противоположная ситуация складывается в отношении индивидуального прогноза пациентов с Синдромом раздраженного кишечника, который чаще бывает неблагоприятным. Нарушается трудоспособность больных. Как причина временной нетрудоспособности диагноз Синдром раздраженного кишечника вышел сейчас на второе место после простудных заболеваний. У больных Синдромом раздраженного кишечника число обращений к врачу и продолжительность временной нетрудоспособности за год в 3,5 раза выше, чем у здоровых лиц. Качество жизни «пациентов» с Синдромом раздраженного кишечника в отношении питания, сна, отдыха, сексуальной активности, семейного и социального положения значительно снижено.
Какую диету соблюдать при синдроме раздраженного кишечника (СРК)
Синдром раздраженного кишечника (СРК) является одним из самых распространенных заболеваний на планете, статистика сообщает о 15-20% населения страдающих данным недугом. Наиболее подвержены этому заболеванию люди возрастом от 20 до 45 лет, причём женщины страдают им в 2 раза чаще, чем мужчины. Синдром раздраженного кишечника представляет собой нарушение в работе пищеварительной системы, которое может вызвать спазмы кишечника, метеоризм (вздутие), диарею (понос) и констипацию (запоры). Изменение образа жизни и соблюдение диеты помогает избавиться от неприятных симптомов этого заболевания.
Так как одним из спусковых механизмов (а по некоторым версиям и причиной возникновения) заболевания является стресс, необходимо избегать стрессовых ситуаций, больше времени уделить отдыху, сну, активным прогулкам на свежем воздухе. Питание при синдроме раздраженного кишечника зависит от формы болезни.
Если больного синдромом чаще беспокоит диарея, необходимо исключить из рациона питания кофе, алкоголь, черный хлеб, чеснок, бобовые. При поносах исключаются молоко, сырые овощи и фрукты, возможно использование небольшого количества (100-200 грамм) вареных или тушеных моркови, кабачков, запеченных яблок. Разрешается употреблять говядину, мясо курицы, кролика, рыбу, яйца, кисломолочные продукты (в том числе творог), сыр, белый хлеб, каши. При выраженных поносах пищу протирают. По мере улучшения самочувствия в рацион питания добавляются овощи и фрукты (количество и состав овощей и фруктов определяется для каждого больного индивидуально).
При метеоризме (вздутии живота) ограничивают прием газированных напитков, бобовых, капусты.
Если чаще беспокоит запор, следует увеличить количество потребляемых овощей и фруктов, также рекомендуется выпивать не менее 1,5 литра жидкости в день. Следует исключить ту пищу, после которой обычно возникает дискомфорт. Наиболее выраженное послабляющее действие оказывают черный хлеб, сухофрукты, особенно чернослив, курага. Обычно при запорах количество овощей и фруктов в рационе должно составлять не менее 500—700 грамм ежедневно. При вздутии и болях вначале их следует принимать в вареном, тушеном и запеченном виде. По мере затихания болей индивидуально подбирается сочетание сырых и вареных, тушеных, запеченных овощей и фруктов.
Следует заметить, что мнение о лечебном эффекте пищевых волокон при синдроме раздражённого кишечника неоднозначно. При запорах дефекация может нарушаться не только вследствие изменения консистенции кала и замедления моторики всей толстой кишки, но и вследствие расстройств координации сокращений мышц тазового дна.
При любой форме синдрома следует максимально ограничить прием жирной пищи, так как она повышает перистальтику кишечника и вызывает боль в животе. Пищу при СРК следует принимать малыми порциями, 4-6 раз в день, в одно и то же время.
Диета и смена образа жизни могут значительно снизить выраженность и частоту появления симптомов или практически полностью убрать их. В некоторых случаях диетой не ограничиваются и назначают психологическую или медикаментозную терапию.
Неправильно составленная диета, может привести к дисбактериозу кишечника. Вероятно, составление плана питания лучше доверить опытным специалистам
Запишитесь на консультацию
Когда перезвонить и что Вас беспокоит? (по желанию):
Нажимая кнопку Отправить Вы даёте согласие на обработку своих персональных данных.
продуктов, которые можно есть с СРК и газом
Когда у вас возникает газовая боль из-за синдрома раздраженного кишечника (СРК), может быть трудно думать о еде. Обострения СРК могут быть интенсивными. Но знание того, что есть — и чего следует избегать, — может облегчить вашу тревогу и симптомы, так что вы сможете уменьшить эту газовую боль и лучше контролировать свою жизнь.
Изображения героев / Getty Images
Какие продукты самые лучшие при СРК?
Исследователи определили два типа пищи, которые могут быть полезны для облегчения газов и боли при СРК.Планирование своего рациона с учетом этого может помочь вам оставить симптомы позади.
Растворимая клетчатка
Пищевые волокна имеют важные преимущества для здоровья при СРК и не только, и данные свидетельствуют о том, что растворимые волокна превосходят нерастворимые. Доказательства достаточно убедительны, чтобы побудить к сильной рекомендации Американского колледжа гастроэнтерологии (ACG) 2021 по лечению СРК.
Нерастворимая клетчатка может усугубить газы, вздутие живота и боль в животе, так же как и растворимые волокна, которые хорошо ферментируются.Так что, если вы научились с подозрением относиться к продуктам с высоким содержанием клетчатки, возможно, вы ели неправильные.
Растворимые неферментирующие волокна образуют в пищеварительном тракте вязкие гели, которые нелегко расщепить. Это желательно, потому что эти гели сохраняют свою водоудерживающую способность в толстой кишке.
В то время как другие формы клетчатки могут в этот момент ферментировать, приводя к избыточному газу и вздутию живота, неферментируемая клетчатка оказывает нормализующий эффект на стул. Он может смягчить твердый стул и предотвратить запоры, а также сделать жидкий жидкий стул для предотвращения диареи и недержания кала.Кроме того, он может:
- Замедление прохождения пищи через пищеварительную систему, что позволяет усваивать больше питательных веществ
- Улучшите баланс кишечных бактерий
- Помогает чувствовать сытость после меньшего количества еды
Дополнительные преимущества растворимой клетчатки
Растворимая клетчатка может помочь снизить общий холестерин, ЛПНП («плохой») холестерин и регулировать уровень сахара в крови при диабете.
Также возможно слишком быстро добавить слишком много клетчатки в свой рацион, что может быть тяжело для системы.Так что не торопитесь и убедитесь, что вы выбрали правильный тип. Продукты с высоким содержанием неферментируемой растворимой клетчатки включают:
- Овощи : морковь, баклажаны, стручковая фасоль, окра, картофель (с кожурой), кабачки, сладкий картофель, кабачки
- Фрукты : банан, черника, киви, апельсин, малина, клубника
- Белок : арахис, семечки, грецкие орехи
- Зерна : овсяные хлопья
Считается, что пищевая растворимая клетчатка лучше пищевых добавок, но если вы все же принимаете клетчатку, выбирайте клетчатку подорожника.
Углеводы с низким содержанием FODMAP
Если вы обнаружите, что вздутие живота и газы, как правило, способствуют вашей боли при СРК на регулярной основе, вы можете попробовать диету с низким содержанием FODMAP.
FODMAP означает f ферментируемые o лигосахариды, d изахариды, m оносахариды и p олиолы, которые представляют собой сахара, которые ваш тонкий кишечник плохо усваивает. Обратите внимание на слово «f» в FODMAP — ферментируемый .Это ключевой аспект продуктов, которые усугубляют газообразование при СРК.
Диета с низким содержанием FODMAP изучается с 2010 года для облегчения симптомов СРК, и текущие исследования по-прежнему дают положительные результаты. К продуктам с низким содержанием FODMAP относятся:
- Овощи : баклажаны, стручковая фасоль, болгарский перец, морковь, огурец, салат, картофель, помидоры, кабачки
- Фрукты : банан, дыня, виноград, киви, апельсин, ананас, клубника
- Заменитель молока / молочных продуктов : Миндальное и соевое молоко, камамбер, фета, твердые сыры
- Белок : яйца, твердый тофу, колбасные изделия / птица / морепродукты, макадамия, арахис, грецкие орехи, семена тыквы
- Зерна : кукуруза, овес, рис, киноа, хлеб из полбы на закваске, хлеб без пшеницы, ржи или ячменя
- Сладости / подсластители : Темный шоколад, кленовый сироп, сироп из рисового солода, столовый сахар
Диета с низким содержанием FODMAP начинается с устранения всех FODMAP, а затем стратегического добавления их обратно, чтобы увидеть, какие из них действуют, а какие не беспокоят вас.В конце концов, у вас должна быть индивидуальная диета, основанная на реакции вашего организма на них.
Это может быть сложный процесс, из-за которого вы теряете определенные питательные вещества. Рекомендуется привлечь вашего врача и диетолога.
Продукты с высоким содержанием клетчатки и FODMAP
Некоторые продукты с высоким содержанием растворимой клетчатки также содержат много FODMAP. Тщательно проверьте эти продукты, прежде чем добавлять их в диету, благоприятную для СРК:
- Авокадо
- Брюссельская капуста
- Нут
- Чечевица
Каких продуктов следует избегать?
Не менее важно, что вы, , едите, , и то, что вы, , не едите, .Наряду с продуктами с высоким содержанием FODMAP, он может помочь облегчить симптомы СРК, ограничив газообразование и жирную пищу.
Продукты с высоким содержанием FODMAP
Некоторые продукты с высоким содержанием FODMAP и, следовательно, потенциально опасные для людей с СРК, включают:
- Овощи : артишок, спаржа, цветная капуста, чеснок, горох, грибы, лук
- Фрукты : Яблоки, вишня, сушеные фрукты, манго, нектарины, персики, груши, сливы, арбузы
- Заменитель молока / молочных продуктов : Коровье молоко, заварной крем, сгущенное молоко, мороженое, соевое молоко, сгущенное молоко, йогурт
- Белок : большинство бобовых, некоторые мясные полуфабрикаты, некоторые маринованное мясо / птица / морепродукты
- Зерновые : сухие завтраки, печенье, закуски, хлеб из пшеницы, ржи или ячменя
- Сладости / подсластители : Кукурузный сироп с высоким содержанием фруктозы, мед, конфеты и десерты без сахара (из-за сахарных спиртов)
Если вы обнаружите, что исключаете из своего рациона целые категории продуктов (например, не едите фрукты, потому что те, которые вам нравятся, запрещены), возможно, пришло время обратиться к диетологу, который поможет вам заполнить пробелы.
Gassy Foods
Пища, вырабатывающая кишечные газы, может вызывать боли в животе и спазмы. К сожалению, эти же продукты, как правило, обладают высокой питательной ценностью. Поэтому не рекомендуется регулярно придерживаться чрезмерно ограничительной диеты.
Однако в плохие дни полезно есть негазированные продукты и избегать продуктов, которые с большей вероятностью выделяют газ. К продуктам, вызывающим газообразование, относятся:
- Овощи : спаржа, артишоки, фасоль, брокколи, брюссельская капуста, капуста, цветная капуста, грибы, лук
- Фрукты : яблоки, персики, груши
- Молочная продукция : сыр, мороженое, йогурт, молоко
- Зерна : Хлеб, крупы, отруби, цельнозерновой
- Сладости / подсластители : Яблочный и грушевый сок, кукурузный сироп с высоким содержанием фруктозы, сахарные спирты
Если вы думаете, что этот список похож на список продуктов с высоким содержанием FODMAP, вы правы.Многие из этих продуктов могут вызывать СРК по разным причинам.
| ЕДА | HIGH FODMAP | ПРИЧИНА ГАЗА |
|---|---|---|
| Спаржа | ✔ | ✔ |
| Артишоки | ✔ | ✔ |
| Фасоль | ✔ | ✔ |
| Брокколи | ✔ | |
| Брюссельская капуста | ✔ | |
| Капуста | ✔ | |
| Цветная капуста | ✔ | ✔ |
| Грибы | ✔ | ✔ |
| Репчатый лук | ✔ | ✔ |
| Яблоки | ✔ | ✔ |
| Вишня | ✔ | |
| Манго | ✔ | |
| Персики | ✔ | ✔ |
| Груши | ✔ | ✔ |
| Арбуз | ✔ | |
| Молоко | ✔ | ✔ |
| Мороженое | ✔ | ✔ |
| Соевое молоко | ✔ | |
| Йогурт | ✔ | ✔ |
| Злаки | ✔ | ✔ |
| Отруби | ✔ | |
| Пшеница / рожь / ячмень | ✔ | ✔ |
| Кукурузный сироп с высоким содержанием фруктозы | ✔ | ✔ |
| Сахарные спирты | ✔ | ✔ |
Жирная пища
Жирная пища содержит вещества, которые могут усилить сокращение кишечника, что приводит к усилению боли и спазмов — по крайней мере, в лабораторных условиях.Однако, согласно исследованию, опубликованному в 2017 году, ни одно рандомизированное контролируемое исследование не показало, что соблюдение диеты с низким содержанием жиров уменьшит симптомы СРК.
Тем не менее, поскольку жирная пища в любом случае вредна для вас, вы можете захотеть узнать, помогает ли отказ от чего-нибудь жирного, жареного или жирного облегчить симптомы СРК.
Ешьте небольшие обеды
Обильные приемы пищи также усиливают сокращения кишечника. Старайтесь часто есть небольшими порциями в течение дня, чтобы не перегружать свой организм.Еда, благоприятная для СРК, может означать яйцо на завтрак, свежий салат на обед и ужин из нежирной курицы. Между приемами пищи попробуйте перекусить орехами, семечками или йогуртом.
Часто задаваемые вопросы
Полезны ли бананы при СРК?
Да, бананы — рекомендуемый продукт при СРК. Их нет в списке известных продуктов, вызывающих газы, и также считается, что в них мало FODMAP.
Чем еще можно очистить газ от IBS?
Также вы можете попробовать избавиться от газа при СРК:
Из этих потенциальных средств лечения газов масло мяты перечной — единственное, что ACG рекомендует при СРК.
Когда звонить врачу
Как и при любом состоянии здоровья, важно знать, когда вам нужно проконсультироваться с врачом. Если вы испытываете спазмы, которые значительно усиливаются по сравнению с обычными привычками, позвоните им. Это также верно, если ваши симптомы включают:
- Рвота
- Лихорадка
- Стул окровавленный или черный
- Неспособность пропускать газ
Слово от Verywell
Постарайтесь, чтобы списки потенциально вредных продуктов для человека с СРК не пугали вас.Конкретные продукты, которые беспокоят каждого человека, уникальны, поэтому не думайте, что вы больше никогда не сможете съесть что-то из этого.
Лучше всего протестировать категории с высоким содержанием FODMAP или попробовать элиминационную диету. Цель состоит в том, чтобы сохранить в своем рационе как можно больше продуктов, чтобы не упустить важные питательные вещества.
Поначалу соблюдение специальной диеты может быть трудным, но время, опыт и, возможно, хорошее приложение помогут вам придерживаться ее и почувствовать себя лучше.
Спасибо за отзыв!
Один из самых сложных аспектов СРК — попытаться выяснить, что безопасно есть.Наше руководство по рецептам упрощает эту задачу. Зарегистрируйтесь и получите свое прямо сейчас!
Зарегистрироваться
Ты в!
Спасибо, {{form.email}}, за регистрацию.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой
Неточный
Сложно понять
Verywell Health использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Прочтите наш редакционный процесс, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.
Moayyedi P, Quigley EM, Lacy BE, et al. Влияние пищевых добавок на синдром раздраженного кишечника: систематический обзор и метаанализ. Ам Дж. Гастроэнтерол . 2014; 109 (9): 1367-1374. DOI: 10.1038 / ajg.2014.195
Lacy BE, Pimentel M, Brenner DM, et al. Клинические рекомендации ACG: Управление синдромом раздраженного кишечника. Ам Дж. Гастроэнтерол . 2021; 116 (1): 17-44. DOI: 10.14309 / ajg.0000000000001036
El-Salhy M, Истад, SO, Mazzawi T, Gundersen D.Пищевые волокна при синдроме раздраженного кишечника (Обзор). Инт Дж. Мол Мед. . 2017; 40 (3): 607-613. DOI: 10.3892 / ijmm.2017.3072
Государственный университет Орегона, Институт Линуса Полинга: Информационный центр по микронутриентам. Волокно. Обновлено июнь 2019 г.
Мичиганский университет, Мичиган Медицина. Диета с высоким содержанием клетчатки. Обновлено март 2021 г.
Клиника Орегона. Диета с низким содержанием FODMAP.
Gibson PR, Shepherd SJ. Основанное на фактах диетическое управление функциональными желудочно-кишечными симптомами: подход FODMAP. J Gastroenterol Hepatol. 2010; 25 (2): 252-8. DOI: 10.1111 / j.1440-1746.2009.06149.x
Беллини М., Тонарелли С., Надь А.Г. и др. Диета с низким содержанием FODMAP: доказательства, сомнения и надежды. Питательные вещества . 2020; 12 (1): 148. Опубликовано 4 января 2020 г. doi: 10.3390 / nu12010148
Manning LP, Yao CK, Biesiekierski JR. Терапия СРК: подходит ли диета с низким содержанием FODMAP? Фронтальная психиатрия . 2020; 11: 865. Опубликовано 31 августа 2020 г. doi: 10.3389 / fpsyt.2020.00865
Университет Монаша. Продукты с высоким и низким содержанием FODMAP: примерный список продуктов от экспертов FODMAP.
Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек. Газ в пищеварительном тракте. Обновлено июль 2016 г.
Cozma-Petruţ A, Loghin F, Miere D, Dumitraşcu DL. Диета при синдроме раздраженного кишечника: что рекомендовать, а не что запрещать пациентам! Мир Дж. Гастроэнтерол . 2017; 23 (21): 3771–3783.DOI: 10.3748 / wjg.v23.i21.3771
TeensHealth. Синдром раздраженного кишечника. Обновлено октябрь 2016 г.
Сеть IBS. Как избавиться от вздутия живота?
Verywell Health — часть издательской семьи Dotdash.
Лучшая диета для предотвращения обострений СРК
Жизнь с синдромом раздраженного кишечника (СРК) разочаровывает, особенно когда дело касается приема пищи. Вы часто не можете получить удовольствие от еды, потому что очень беспокоитесь о том, не вызовет ли ваш выбор пищи приступ вздутия живота, газов, судорог, диареи или запора.
Вы не одиноки. По оценкам, от 10 до 15 процентов людей страдают СРК, что в два раза чаще встречается у женщин и часто не диагностируется. (Выучите 5 признаков того, что у вас может быть СРК.) Хотя точная причина неизвестна, ясно, что несколько факторов, включая пищу, которую вы едите, играют роль в обострении симптомов.
Будь сам по себе детектив по питанию
Познакомьтесь со своим телом. Записывайте прием пищи и симптомы в течение одной недели. Запишите, когда и сколько вы ели и пили. В то же время записывайте свои желудочно-кишечные симптомы.Отмечая начало, реакцию и тяжесть симптомов, вы определите «триггерную» пищу, которая может быть неприятной для вашего кишечника.
Продукты питания и IBS
Все по-разному реагируют на еду. Еда, которая вызывает у вас приступ СРК, может не быть проблемой для кого-то другого. Выяснение того, что вам «безопасно» есть, а чего следует избегать, часто бывает методом проб и ошибок.
Но есть некоторые продукты, которые легче переваривать, а другие с большей вероятностью усугубят и без того чувствительную пищеварительную систему.
Диета IBS: основные продукты питания
Заполните кладовую и холодильник продуктами, не влияющими на ваш организм. Вы можете использовать эти базовые продукты для приготовления сытных и здоровых блюд и закусок, не вызывая расстройства желудка:
- Птица и рыба: продукты с высоким содержанием жира, включая красное мясо, чрезмерно стимулируют работу кишечника. Вместо этого выберите курицу, индейку или рыбу.
- Приготовленные овощи: Приготовленные овощи перевариваются легче, чем сырые. Тем не менее, вы все равно можете избегать цветной капусты, брокколи, капусты и брюссельской капусты, которые могут вызвать вздутие живота и газы даже при приготовлении.
- Определенные зерна: овсяные хлопья без глютена и коричневый рис обычно хорошо воспринимаются людьми с СРК и содержат растворимую клетчатку, которая помогает регулировать дефекацию.
- Нежирный йогурт: у некоторых людей с СРК симптомы ухудшаются после употребления молочных продуктов. Но если вы не чувствительны к лактозе в молочных продуктах, обезжиренный йогурт сытно и содержит пробиотики. Предварительные исследования показывают, что эти полезные бактерии могут даже помочь уменьшить симптомы СРК.
- Яичные белки: яйца являются отличным источником белка и обычно не вызывают приступов СРК.Если жир является спусковым крючком для вас, используйте только яичные белки.
Продукты, которых следует избегать
Эти продукты обычно вызывают каскад симптомов у людей с синдромом раздраженного кишечника:
- Продукты с высоким содержанием клетчатки, содержащиеся в злаках, зернах, макаронных изделиях и полуфабрикатах
- Пищевые продукты, выделяющие газ, такие как бобы, чечевица, газированные напитки и овощи семейства крестоцветных, например цветная капуста
- Глютен, белок, содержащийся в пшенице, ячмене, ржи и многих обработанных пищевых продуктах
- Жареные продукты, которые часто вызывают газы и вздутие живота, особенно у больных рефлюксом
- Кофе, стимулирующий деятельность кишечника у людей с симптомами рефлюкса
- Острая пища, которая может ухудшить симптомы СРК у некоторых людей, страдающих рефлюксом
Диета с низким содержанием FODMAP для IBS
Некоторые люди с симптомами синдрома раздраженного кишечника все еще плохо себя чувствуют, несмотря на то, что пробовали изложенные выше основные идеи.К счастью, исследователи за последние несколько лет определили более конкретную диетическую терапию, которая оказалась полезной для тех, кому требуется более строгий подход для получения желаемой реакции. Из-за сложности лучше всего обратиться за помощью к зарегистрированному диетологу для внедрения диеты FODMAP.
Врачи часто рекомендуют диету с низким содержанием FODMAP людям с СРК. FODMAP означает ферментируемые олигосахариды, дисахариды, моносахариды и полиолы, определенные типы углеводов, которые некоторым людям труднее усваивать.
FODMAP могут привести к увеличению газообразования. Исследования показывают, что соблюдение диеты с низким содержанием FODMAP снижает боль в животе и вздутие живота у большинства людей с СРК.
Диета с низким содержанием FODMAP:
Исключает продукты, включая некоторые фрукты и овощи, молочные продукты, бобы, пшеницу, различные приправы и другие продукты.
Это временное решение, пока кишечные бактерии не будут взяты под контроль, и вы снова не сможете переносить эти продукты.
Лучше всего работает с советом по питанию.
Диетолог может составить план питания с низким содержанием FODMAP, который содержит все необходимые питательные вещества и персонализирован в соответствии с вашими предпочтениями в еде.
Найдите решение для лечения СРК
Лечение СРК направлено на устранение симптомов. Помимо изменений в диете, на заболевание могут влиять и другие факторы образа жизни, такие как стресс и качество сна. Хорошая новость заключается в том, что с СРК часто можно справиться, изменив свой образ жизни.
Гастроэнтеролог, врач, специализирующийся на пищеварительной системе, может помочь определить, какие факторы имеют наибольшее влияние на здоровье кишечника, и определить методы лечения, которые помогут вам почувствовать себя лучше.Повысьте качество своей жизни, найдя врача сегодня.
Получите помощь по здоровому питанию
Зарегистрированные диетологи Franciscan Health готовы помочь вам: от рекомендаций по питанию при конкретных заболеваниях до похудания и диеты.
Еда, диета и питание при синдроме раздраженного кишечника
Как моя диета может помочь в лечении симптомов СРК?
Ваш врач может порекомендовать изменения в вашем рационе для лечения симптомов синдрома раздраженного кишечника (СРК).Ваш врач может посоветовать вам
- есть больше клетчатки
- избегать глютена
- соблюдайте специальную диету под названием диета с низким содержанием FODMAP
Различные изменения могут помочь разным людям с СРК. Возможно, вам придется изменить то, что вы едите, в течение нескольких недель, чтобы увидеть, улучшатся ли ваши симптомы. Ваш врач также может порекомендовать поговорить с диетологом.
Ешьте больше клетчатки
Клетчатка может уменьшить запор при СРК, потому что она делает стул мягким и легче отходит.В Рекомендациях по питанию для американцев на 2015-2020 годы рекомендуется, чтобы взрослые получали от 22 до 34 граммов клетчатки в день. 3
Два типа волокна
- растворимая клетчатка, содержащаяся в бобах, фруктах и овсяных продуктах
- нерастворимая клетчатка, содержащаяся в цельнозерновых продуктах и овощах
Исследования показывают, что растворимая клетчатка более полезна для облегчения симптомов СРК.
Чтобы помочь вашему организму привыкнуть к большему количеству клетчатки, постепенно добавляйте в свой рацион продукты с клетчаткой.Слишком большое количество клетчатки за один раз может вызвать газообразование, что может вызвать симптомы СРК. Медленное добавление клетчатки в свой рацион, по 2–3 грамма в день, может помочь предотвратить газы и вздутие живота.
Клетчатка может уменьшить запор при СРК.
Избегайте глютена
Ваш врач может порекомендовать избегать продуктов, содержащих глютен — белок, содержащийся в пшенице, ячмене и ржи, — чтобы увидеть, улучшатся ли ваши симптомы СРК. Продукты, содержащие глютен, включают большинство злаков, круп, макаронных изделий и многие обработанные пищевые продукты. Некоторые люди с СРК имеют больше симптомов после употребления глютена, даже если у них нет целиакии.
Диета с низким содержанием FODMAP
Ваш врач может порекомендовать вам попробовать специальную диету, называемую диетой с низким содержанием FODMAP, чтобы уменьшить или исключить определенные продукты, содержащие трудно перевариваемые углеводы. Эти углеводы называются FODMAP.
Примеры продуктов, содержащих FODMAP, включают
- фрукты, такие как яблоки, абрикосы, ежевика, вишня, манго, нектарины, груши, сливы и арбуз, или сок, содержащий любой из этих фруктов
- консервированные фрукты в натуральном фруктовом соке или большом количестве фруктового сока или сухофруктов
- овощи, такие как артишоки, спаржа, бобы, капуста, цветная капуста, чеснок и чесночные соли, чечевица, грибы, лук и сахарный или снежный горошек
- молочные продукты, такие как молоко, молочные продукты, мягкие сыры, йогурт, заварной крем и мороженое
- продукты из пшеницы и ржи
- мед и продукты с кукурузным сиропом с высоким содержанием фруктозы
- продуктов, включая конфеты и жевательную резинку, с подсластителями, заканчивающимися на «–ol», например сорбит, маннит, ксилит и мальтит.
Ваш врач может посоветовать вам попробовать диету с низким содержанием FODMAP в течение нескольких недель, чтобы увидеть, помогает ли она с вашими симптомами.Если ваши симптомы улучшатся, ваш врач может порекомендовать медленно добавлять в свой рацион продукты, содержащие FODMAP. Возможно, вы сможете есть некоторые продукты с FODMAP без симптомов СРК.
Список литературы
[3] Министерство здравоохранения и социальных служб США и Министерство сельского хозяйства США. Рекомендации по питанию для американцев на 2015–2020 гг. 8-е издание. https://health.gov/dietaryguidelines/2015/guidelines/. Опубликовано в декабре 2015 г. Проверено 2 марта 2017 г.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья.NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Лин Чанг, доктор медицины, Медицинская школа Дэвида Геффена, Калифорнийский университет в Лос-Анджелесе
Диета и IBS — О IBS
Влияние диеты на синдром раздраженного кишечника (СРК) варьируется от человека к человеку.У некоторых людей диетические факторы могут ухудшить симптомы.
Повышенная реактивность кишечных мышц и / или повышенная чувствительность при СРК могут вызывать чрезмерную реакцию кишечника на раздражители. Даже нормальный пищеварительный процесс, а не конкретная пища, временами может вызывать или ухудшать симптомы.
Известно, что некоторые продукты стимулируют кишечные реакции в целом, а у людей с СРК их чрезмерное употребление может ухудшить симптомы.
Продукты, вызывающие спазмы или диарею
Слишком обильная или жирная пища, кофе, кофеин или алкоголь могут спровоцировать симптомы спазмов в животе и диареи.
Употребление слишком большого количества некоторых видов сахара, плохо усваиваемых кишечником, также может вызвать спазмы или диарею. Примеры включают:
- Сорбит, обычно используемый в качестве подсластителя во многих диетических продуктах, конфетах и жевательных резинках
- Фруктоза, также используется в качестве подсластителя и содержится в меде, а также в некоторых фруктах
Узнайте больше о продуктах, вызывающих спазмы и диарею.
Продукты для добычи газа
Употребление слишком большого количества продуктов, выделяющих газ, может вызвать повышенное газообразование.Это особенно актуально, поскольку СРК может быть связан с вздутием живота и задержкой газов. Продукты, выделяющие газ, могут включать:
Узнайте больше о продуктах, вызывающих газы и вздутие живота
Пищевые волокна
Диета с высоким содержанием клетчатки может помочь некоторым людям, главным образом, при запорах. Добавление в рацион массы, например, препаратов псиллиума или метилцеллюлозы, может помочь регулировать дисфункцию кишечника. В частности, было показано, что подорожник помогает облегчить запор, связанный с СРК.
Однако диета с чрезмерно высоким содержанием клетчатки сама по себе может вызвать диарею и газы, особенно у людей с СРК.
Подробнее о пищевых волокнах
Факторы срабатывания
Часто люди с СРК сообщают, что некоторые продукты могут беспокоить в определенное время, но не в другое время. Возникает ощущение непоследовательности и непредсказуемости.
Это помогает понять, что во время еды могут возникнуть другие факторы, связанные с симптомами. Ведение дневника питания и симптомов в течение как минимум одной недели может помочь определить триггерные факторы.[У IFFGD есть личный дневник, чтобы помочь разобраться в этом.]
Непереносимость лактозы
У некоторых людей непереносимость пищевых продуктов может быть связана с их симптомами. Значительная часть людей не может переваривать значительное количество молока или молочных продуктов (непереносимость лактозы). У них могут возникать симптомы, похожие на СРК, когда они едят или пьют молочные продукты.
Как только это выявлено, лечение заключается в том, чтобы избежать или уменьшить потребление молочных продуктов в рационе.Использование искусственных источников фермента лактазы может контролировать симптомы у некоторых.
Непереносимость фруктозы
Люди могут также испытывать ухудшение своих симптомов из-за непереносимости фруктозы. Это происходит особенно с продуктами, в которых фруктоза превышает глюкозу.
FODMAP
Плохо усваиваемые, сильно газообразующие углеводы связаны с усилением симптомов СРК. Эти продукты вместе называются FODMAP (ферментируемые олигосахариды, дисахариды, моносахариды и полиолы).В эту группу продуктов входят:
- плоды с превышением глюкозы во фруктозе (яблоки и груши)
- фруктансодержащие продукты (лук, спаржа, артишоки, большое количество пшеницы)
- пищевые продукты, содержащие рафинозу (чечевица, капуста)
- сорбитсодержащие пищевые продукты (сливы, искусственные подсластители)
Диета FODMAP, при которой эти продукты избегаются или сокращаются, может обеспечить некоторое облегчение симптомов СРК.
Узнайте больше о подходе к диете с низким содержанием FODMAP
Диетические модификации
Тем, кто страдает СРК и кому полезны простые модификации диеты, имеет смысл скорректировать диету.
Нет смысла принимать излишне ограниченные диеты. Врачам и пациентам нужно поговорить о диете.
Если кажется, что диетические факторы влияют на симптомы, опытный специалист в области здравоохранения (например, врач или зарегистрированный диетолог) должен предоставить рекомендации, которые могут оценить индивидуальные обстоятельства, одновременно помогая убедиться в том, что потребности в питании удовлетворяются за счет сбалансированной диеты и здорового питания. привычки.
Узнайте больше о диете IBS
Источник: адаптировано из публикации IFFGD № 101, переработанной и обновленной Дугласом А.Дроссман, доктор медицины, Drossman Gastroenterology PLLC, Чапел-Хилл, Северная Каролина.
Синдром раздраженного кишечника — Unlock Food
Вы страдаете от болей в животе или спазмов, вызванных внезапными походами в туалет? Вы знаете, есть ли у вас синдром раздраженного кишечника (СРК)? Можно ли уменьшить симптомы, связанные с синдромом раздраженного кишечника? Есть ли какие-то продукты, которых следует избегать? Если у вас есть какие-либо вопросы о синдроме раздраженного кишечника, прочтите этот информационный бюллетень, чтобы узнать больше…
Что такое синдром раздраженного кишечника?
Синдром раздраженного кишечника (СРК) — довольно распространенное заболевание желудочно-кишечного тракта.Это хроническое заболевание, которое может повторяться и мешать вашему образу жизни. Типичные симптомы включают боль в животе, спазмы, вздутие живота и изменения в привычках кишечника от внезапной диареи до запора. Эти симптомы обычно проходят после дефекации. В некоторых случаях СРК может возникнуть после болезни, включающей лихорадку, рвоту или диарею. Кровотечение и постоянная сильная боль не являются симптомами СРК и могут указывать на другие проблемы.
Если у вас есть эти симптомы, важно сообщить об этом своему врачу.Поговорите со своим врачом, прежде чем начинать какое-либо лечение.
Что вызывает синдром раздраженного кишечника?
Конкретной причины СРК нет, но многие люди, живущие с СРК, по-видимому, имеют гиперчувствительность толстой кишки. Ряд факторов может способствовать развитию СРК, включая беспокойство и эмоциональный стресс. Прием пищи, а также определенные продукты и лекарства могут вызвать спазмы толстой кишки и вызвать симптомы, связанные с СРК.
Как можно уменьшить симптомы, связанные с СРК?
- Регулярное здоровое питание важно для уменьшения симптомов, связанных с СРК.Не переедать, особенно жирная пища — важный первый шаг. Еще один важный шаг — употребление в пищу продуктов с высоким содержанием клетчатки. Также может помочь частое питание небольшими порциями в течение дня или меньшие порции при трех основных приемах пищи.
Чтобы узнать, вызывает ли какая-либо конкретная пища проблемы, запишите все продукты, которые вы едите, и отметьте все неудобства. Перед тем, как отказаться от каких-либо продуктов, проконсультируйтесь с диетологом, чтобы спланировать здоровую диету. Обсудите с врачом свое состояние и план лечения.
Какие продукты можно есть?
- Разные продукты беспокоят разных людей. Что вы можете есть, зависит от того, как вы реагируете на разные продукты. Продукты, которые чаще всего вызывают проблемы у людей с СРК, — это жирная пища, продукты с газообразованием, алкоголь, кофеин, лактоза и пшеница. У некоторых людей продукты с высоким содержанием клетчатки могут вызывать дискомфорт. Ешьте меньше продуктов, вызывающих дискомфорт.
- Проконсультируйтесь, прежде чем отказываться от каких-либо продуктов, так как это может привести к тому, что вы упустите некоторые важные питательные вещества.
- Убедитесь, что ваш план здорового питания основан на Руководстве по правильному питанию в Канаде.
- Включите овощи, фрукты, цельнозерновые продукты, нежирные молочные продукты, нежирное мясо и альтернативы.
Советы по выбору продуктов питания:
Избегайте жирной пищи , включая мясо с высоким содержанием жира и деликатесы, молочные продукты с высоким содержанием жира, включая сыр, мороженое, взбитые сливки, масло, маргарин, жареные во фритюре продукты, такие как картофель фри, рыба в кляре и жареный цыпленок, выпечку, печенье, чипсы и другие продукты. закуски.Ешьте больше нежирного мяса, рыбы и птицы, приготовленных с низким содержанием жира. Выбирайте молочные продукты с низким содержанием жира и 2% или менее молочного жира. Избегайте жирных закусок.
Пищевые продукты, выделяющие газ , такие как фасоль, брюссельская капуста, лук, сельдерей, морковь, огурцы, изюм, бананы, чернослив и пшеница, могут вызывать избыточное газообразование и вздутие живота. Узнайте, какие продукты вызывают у вас газы, записав пищу, которую вы едите несколько дней подряд. Если эти продукты вас не беспокоят, не стоит их избегать.
Молочные продукты , включая молоко, сливки и некоторые сыры, могут вызывать симптомы СРК у некоторых людей. Молочные продукты могут вызывать меньше симптомов при употреблении в небольших количествах или при употреблении с другими продуктами (например, молоком с хлопьями). Выбирайте обезжиренные молочные продукты (1% или обезжиренное молоко) и сыр с низким содержанием жира. Попробуйте йогурт, который часто вызывает меньше симптомов, чем молоко, у людей с СРК. Если вы избегаете всех молочных продуктов, поговорите с диетологом об альтернативных источниках пищи и добавках, поскольку эти продукты являются ключевыми источниками кальция и витамина D.
Волокно может помочь уменьшить симптомы СРК, но может вызвать некоторый первоначальный дискомфорт из-за газов и вздутия живота при увеличении потребления клетчатки. Чтобы уменьшить симптомы, медленно увеличивайте потребление клетчатки и пейте много воды. Эти симптомы должны исчезнуть через несколько недель. Клетчатка помогает поддерживать работу пищеварительной системы и сохраняет стул мягким. Клетчатка содержится в цельнозерновом хлебе и крупах, овсе, бобах, фруктах и овощах. Вы должны получать достаточное количество жидкости, чтобы волокна работали правильно.Проконсультируйтесь с врачом перед применением любых пищевых добавок.
Много жидкости особенно важны при запоре или диарее. Избегайте употребления слишком большого количества напитков с высоким содержанием сахара, кофеина и алкоголя. Избегайте газированных напитков, которые могут вызвать вздутие живота. Пейте воду при жажде и при добавлении клетчатки в свой рацион.
Поесть в непринужденной обстановке. Медленно пережевывайте пищу, не глотая воздух, чтобы уменьшить вздутие живота. Сократите потребление жевательной резинки, так как это также снижает потребление воздуха.Избегайте употребления слишком большого количества продуктов, изготовленных с использованием искусственных подсластителей, содержащих сахарные спирты (например, маннит, сорбит, ксилит) или полидекстрозу, поскольку они могут вызвать вздутие живота, газы или диарею.
Есть ли у людей с СРК непереносимость лактозы?
Люди с СРК не чаще страдают непереносимостью лактозы. Люди с непереносимостью лактозы испытывают трудности с перевариванием некоторых молочных продуктов. Лица с диагнозом непереносимость лактозы могут получить пользу от ограничения лактозы.
Возможно вас заинтересует:
Управление воспалительным заболеванием кишечника
Советы для здорового пищеварения
Последнее обновление — 9 августа 2017 г.
Синдром раздраженного кишечника: контроль симптомов с помощью диеты
Введение
Многие люди с синдромом раздраженного кишечника (СРК) обнаруживают, что прием пищи может вызывать симптомы боли в животе, запора, диареи (или, иногда, чередования периодов запора и диареи), и вздутие живота.Внесение некоторых изменений в свой рацион может принести облегчение.
- Ограничьте или исключите продукты, которые могут усугубить диарею, газы и вздутие живота. К ним могут относиться кофеин, алкоголь, газированные (газированные) напитки, молочные продукты, продукты с высоким содержанием сахара, жирная пища, продукты, выделяющие газ (например, бобы, капуста и брокколи), а также искусственные подсластители сорбитол и ксилит (часто используемые в жевательная резинка без сахара и леденец без сахара).
- Чтобы уменьшить запор, добавьте в свой рацион клетчатку, пейте много воды и регулярно выполняйте физические упражнения.
- Ведите ежедневный дневник того, что вы едите, и есть ли у вас симптомы после еды.
- Ешьте медленно и принимайте пищу в тихой, расслабляющей обстановке. Не пропускайте приемы пищи.
Как контролировать синдром раздраженного кишечника с помощью диеты?
Вы можете управлять синдромом раздраженного кишечника (СРК), ограничивая или исключая продукты, которые могут вызывать симптомы, особенно диарею, запор, газы и вздутие живота. Убедитесь, что вы не перестаете полностью есть из какой-либо одной группы продуктов, не посоветовавшись с диетологом.Вы должны убедиться, что получаете все необходимые питательные вещества.
Советы по контролю над симптомами
Вот несколько советов, которые помогут вам начать:
- Старайтесь принимать пищу примерно в одно и то же время каждый день. Найдите время, чтобы поесть.
- Не пропускайте приемы пищи и не ждите слишком долго между приемами пищи.
- Пейте много жидкости. Обязательно пейте воду в дополнение к другим напиткам. Если у вас заболевание почек, сердца или печени и вам необходимо ограничить потребление жидкости, проконсультируйтесь с врачом, прежде чем увеличивать количество потребляемой жидкости.
- Ограничьте или избегайте употребления кофеина, например, из кофе и чая.
- Избегайте алкоголя и газированных напитков.
- Избегайте продуктов, которые могут вызвать газы и вздутие живота. Овощи, такие как артишоки, спаржа, брокколи, брюссельская капуста, капуста, цветная капуста, огурцы, зеленый перец, лук, горох, редис и сырой картофель, могут плохо усваиваться вашим организмом и могут вызвать газы и вздутие живота.
- Ограничьте потребление свежих фруктов и фруктовых соков. Они с высоким содержанием фруктозы.Люди с СРК могут плохо переваривать фруктозу. Это может вызвать диарею, газы и вздутие живота.
- Будьте осторожны при употреблении некоторых видов клетчатки. Клетчатка влияет на каждого человека, страдающего СРК, по-разному.
- Если у вас диарея, попробуйте ограничить количество потребляемых продуктов с высоким содержанием клетчатки, особенно если у вас много газов и вздутие живота. Сюда входят овощи, фрукты, цельнозерновой хлеб и макаронные изделия, хлопья с высоким содержанием клетчатки и коричневый рис.
- Если у вас запор, ежедневно добавляйте в свой рацион клетчатку, например фрукты, овощи, бобы и цельнозерновые, и пейте много воды.
- Попробуйте диету с низким содержанием FODMAP. FODMAP — это углеводы, которые содержатся во многих типах продуктов. Он обозначает ферментируемые олигосахариды, дисахариды, моносахариды и полиолы. Проблемы с пищеварением могут усугубить симптомы. Диета с низким содержанием FODMAP — это когда вы прекращаете есть продукты с высоким содержанием FODMAP примерно на два месяца. Затем вы медленно добавляете их в свой рацион, чтобы увидеть, какие продукты вызывают проблемы с пищеварением.
Избегание продуктов, которые могут вызывать симптомы
Многие люди обнаруживают, что симптомы синдрома раздраженного кишечника (СРК) ухудшаются после еды.Иногда некоторые продукты ухудшают симптомы. К продуктам, которые чаще всего относятся к вызывающим симптомы, относятся:
- Капуста.
- Лук репчатый.
- Горох и фасоль.
- Острые специи.
- Фритюр и жареные блюда.
- Пицца.
- Кофе.
- Кремовый.
- Копчености.
Другие виды пищи, которые могут усугубить симптомы СРК, включают:
- Сахар, содержащийся в молоке, называемый лактозой. Некоторые люди с СРК также страдают непереносимостью лактозы.Это может усугубить симптомы СРК, когда они едят или пьют молочные продукты.
- Сахар, содержащийся в овощах и фруктах, называемый фруктозой. У людей с СРК фруктоза не может перевариваться должным образом. Это может вызвать диарею, газы и вздутие живота.
- Искусственный подсластитель, называемый сорбитолом. Если у вас понос, избегайте сорбита. Он содержится в жевательной резинке, напитках и других сладостях без сахара.
Ведение дневника питания
Отслеживайте, что вы едите, свои эмоции, действия и симптомы после еды.Если вы заметили характерные симптомы после употребления определенных продуктов, вы можете попробовать удалить их из своего рациона. Дневник также может быть хорошим способом записывать, что происходит в вашей жизни. Стресс играет важную роль в СРК. Если вы знаете, что определенные стрессы вызывают симптомы, вы можете попытаться уменьшить эти стрессы.
Кредиты
По состоянию на 15 апреля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Э. Грегори Томпсон, врач внутренних болезней
Адам Хусни, доктор медицины, семейная медицина
По состоянию на 15 апреля 2020 г.
Синдром раздраженного кишечника — Диагностика и лечение
Диагностика
Не существует теста для окончательной диагностики IBS .Ваш врач, вероятно, начнет с полной истории болезни, медицинского осмотра и тестов, чтобы исключить другие состояния, такие как целиакия.
После исключения других состояний ваш врач, вероятно, будет использовать один из этих наборов диагностических критериев для IBS :
- Римские критерии. Эти критерии включают боль в животе и дискомфорт, продолжающийся в среднем не менее одного дня в неделю в течение последних трех месяцев, связанные как минимум с двумя из этих факторов: боль и дискомфорт связаны с дефекацией, частота дефекации изменена или консистенция стула. изменено.
- Тип IBS . С целью лечения IBS можно разделить на три типа в зависимости от ваших симптомов: с преобладанием запора, с преобладанием диареи или смешанного типа.
Ваш врач также, вероятно, оценит, есть ли у вас другие признаки или симптомы, которые могут указывать на другое, более серьезное состояние. Эти признаки и симптомы включают:
- Появление признаков и симптомов после 50 лет
- Похудание
- Ректальное кровотечение
- Лихорадка
- Тошнота или периодическая рвота
- Боль в животе, особенно если она не связана с дефекацией или возникает ночью
- Постоянная диарея или пробуждающая вас ото сна
- Анемия, связанная с низким содержанием железа
Если у вас есть эти признаки или симптомы, или если первоначальное лечение IBS не работает, вам, вероятно, потребуются дополнительные тесты.
Дополнительные тесты
Ваш врач может порекомендовать несколько тестов, в том числе исследования стула, чтобы проверить наличие инфекции или проблем со способностью вашего кишечника усваивать питательные вещества из пищи (мальабсорбция). Вы также можете пройти ряд других тестов, чтобы исключить другие причины ваших симптомов.
Диагностические процедуры могут включать:
- Колоноскопия. Ваш врач использует небольшую гибкую трубку для исследования толстой кишки по всей длине.
- Рентген или компьютерная томография. Эти тесты позволяют получить изображения вашего живота и таза, которые могут позволить вашему врачу исключить другие причины ваших симптомов, особенно если у вас боль в животе. Ваш врач может заполнить ваш толстый кишечник жидкостью (барием), чтобы любые проблемы были более заметны на рентгеновском снимке. Этот тест на барий иногда называют серией нижнего ГИ.
- Верхняя эндоскопия. Длинная гибкая трубка вводится в горло и в трубку, соединяющую рот и желудок (пищевод).Камера на конце трубки позволяет врачу осмотреть верхний отдел пищеварительного тракта и взять образец ткани (биопсию) из тонкой кишки и жидкости, чтобы определить, не размножаются ли бактерии. Ваш врач может порекомендовать эндоскопию при подозрении на целиакию.
Лабораторные исследования могут включать:
- Тесты на непереносимость лактозы. Лактаза — это фермент, необходимый для переваривания сахара, содержащегося в молочных продуктах. Если вы не производите лактозу, у вас могут быть проблемы, аналогичные тем, которые вызывает IBS , включая боль в животе, газы и диарею.Ваш врач может назначить проверку дыхания или попросить вас исключить молоко и молочные продукты из своего рациона на несколько недель.
- Дыхательный тест на бактериальный рост. Дыхательный тест также может определить, есть ли у вас избыточный бактериальный рост в тонкой кишке. Избыточный бактериальный рост чаще встречается у людей, перенесших операцию на кишечнике, страдающих диабетом или другим заболеванием, замедляющим пищеварение.
- Испытания стула. Ваш стул может быть исследован на наличие бактерий или паразитов или пищеварительной жидкости, вырабатываемой в вашей печени (желчной кислоты), если у вас хроническая диарея.
Дополнительная информация
Показать дополнительную связанную информацию
Лечение
Лечение IBS направлено на облегчение симптомов, чтобы вы могли жить как можно более нормально.
Легкие признаки и симптомы часто можно контролировать, управляя стрессом и внося изменения в свой рацион и образ жизни. Попробуйте:
- Избегайте продуктов, вызывающих симптомы
- Ешьте продукты с высоким содержанием клетчатки
- Пейте много жидкости
- Регулярные тренировки
- Высыпайтесь
Ваш врач может посоветовать вам исключить из своего рациона:
- Продукты с высоким содержанием газа. Если вы испытываете вздутие живота или газы, вы можете избегать таких продуктов, как газированные и алкогольные напитки, а также некоторых продуктов, которые могут вызвать повышенное газообразование.
- Глютен. Исследования показывают, что некоторые люди с IBS сообщают об улучшении симптомов диареи, если они перестают есть глютен (пшеницу, ячмень и рожь), даже если у них нет целиакии.
- FODMAP. Некоторые люди чувствительны к определенным углеводам, таким как фруктоза, фруктаны, лактоза и другим, известным как FODMAP — ферментируемые олигосахариды, дисахариды, моносахариды и полиолы.FODMAP содержатся в некоторых зерновых, овощах, фруктах и молочных продуктах.
Диетолог может помочь вам изменить диету.
Если ваши проблемы умеренные или серьезные, ваш врач может порекомендовать вам консультацию, особенно если у вас депрессия или если стресс имеет тенденцию ухудшать ваши симптомы.
Кроме того, в зависимости от ваших симптомов ваш врач может порекомендовать такие лекарства, как:
- Пищевые добавки с клетчаткой. Прием добавок, таких как псиллиум (метамуцил) с жидкостями, может помочь контролировать запор.
- Слабительные. Если клетчатка не помогает при запоре, ваш врач может порекомендовать безрецептурные слабительные, такие как гидроксид магния для приема внутрь (Phillips ‘Milk of Magnesia) или полиэтиленгликоль (Miralax).
- Противодиарейные препараты. Лекарства, отпускаемые без рецепта, такие как лоперамид (Имодиум A-D), могут помочь контролировать диарею. Ваш врач может также назначить связующее с желчными кислотами, например холестирамин (превалит), колестипол (Colestid) или колесевелам (Welchol).Связующие желчные кислоты могут вызвать вздутие живота.
- Антихолинергические препараты. Лекарства, такие как дицикломин (бентил), могут помочь облегчить болезненные спазмы кишечника. Иногда их назначают людям, у которых случаются приступы диареи. Эти лекарства, как правило, безопасны, но могут вызывать запор, сухость во рту и помутнение зрения.
- Трициклические антидепрессанты. Этот тип лекарства может помочь облегчить депрессию, а также подавить активность нейронов, контролирующих кишечник, чтобы уменьшить боль.Если у вас диарея и боли в животе без депрессии, ваш врач может порекомендовать более низкую, чем обычно, дозу имипрамина (тофранил), дезипрамина (норпрамин) или нортриптилина (памелор). Побочные эффекты, которые могут быть уменьшены, если вы принимаете лекарство перед сном, могут включать сонливость, помутнение зрения, головокружение и сухость во рту.
- Антидепрессанты СИОЗС. Селективные ингибиторы обратного захвата серотонина (СИОЗС), антидепрессанты, такие как флуоксетин (прозак, сарафем) или пароксетин (паксил), могут помочь, если у вас депрессия, боль и запор.
- Обезболивающие. Прегабалин (Lyrica) или габапентин (Neurontin) могут облегчить сильную боль или вздутие живота.
Лекарства, специально предназначенные для лечения СРК
Лекарства, одобренные для некоторых людей с СРК , включают:
- Алозетрон (Лотронекс). Алозетрон разработан для расслабления толстой кишки и замедления движения шлаков через нижнюю часть кишечника. Алосетрон может назначаться только врачами, участвующими в специальной программе, предназначен для тяжелых случаев преобладания диареи IBS у женщин, которые не ответили на другие методы лечения, и не одобрен для использования мужчинами.Это связано с редкими, но важными побочными эффектами, поэтому его следует рассматривать только в том случае, если другие методы лечения не работают.
- Элюксадолин (Виберзи). Элюксадолин может облегчить диарею за счет уменьшения мышечных сокращений и секреции жидкости в кишечнике, а также повышения мышечного тонуса в прямой кишке. Побочные эффекты могут включать тошноту, боль в животе и легкий запор. Элюксадолин также был связан с панкреатитом, который может быть серьезным и более частым у некоторых людей.
- Рифаксимин (Ксифаксан). Этот антибиотик может уменьшить бактериальный рост и диарею.
- Любипростон (Амитиза). Любипростон может увеличить секрецию жидкости в тонком кишечнике, чтобы помочь отхождению стула. Он одобрен для женщин, у которых IBS с запором, и обычно назначается только женщинам с тяжелыми симптомами, которые не реагируют на другие методы лечения.
- Линаклотид (Линзесс). Линаклотид также может увеличить секрецию жидкости в тонком кишечнике, чтобы помочь вам пройти стул.Линаклотид может вызвать диарею, но может помочь прием лекарства за 30-60 минут до еды.
Возможные методы лечения в будущем
Исследователи изучают новые методы лечения IBS , такие как трансплантация фекальной микробиоты (FMT). В настоящее время считается исследовательским, FMT восстанавливает здоровые кишечные бактерии, помещая обработанный стул другого человека в толстую кишку человека, пораженного IBS . Клинические испытания по изучению фекальных трансплантатов в настоящее время продолжаются.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Простые изменения в диете и образе жизни часто помогают избавиться от IBS . Вашему организму потребуется время, чтобы отреагировать на эти изменения.Попробуйте:
- Эксперимент с волокном. Клетчатка помогает уменьшить запоры, но также может усилить газы и спазмы. Постарайтесь постепенно увеличивать количество клетчатки в своем рационе в течение нескольких недель с помощью таких продуктов, как цельнозерновые, фрукты, овощи и бобы. Добавка с клетчаткой может вызвать меньше газов и вздутие живота, чем продукты, богатые клетчаткой.
- Избегайте проблемных продуктов. Исключите продукты, вызывающие у вас симптомы.
- Ешьте в обычное время. Не пропускайте приемы пищи и старайтесь есть примерно в одно и то же время каждый день, чтобы регулировать работу кишечника.Если у вас диарея, вы можете почувствовать себя лучше, если будете есть небольшие частые приемы пищи. Но если у вас запор, употребление большего количества продуктов с высоким содержанием клетчатки может помочь продвижению пищи по кишечнику.
- Регулярно занимайтесь спортом. Упражнения помогают избавиться от депрессии и стресса, стимулируют нормальные сокращения кишечника и помогают улучшить самочувствие. Спросите своего врача о программе упражнений.
Альтернативная медицина
Роль альтернативных методов лечения в облегчении симптомов СРК неясна.Спросите своего врача, прежде чем начинать любое из этих процедур. Альтернативные методы лечения включают:
- Гипноз. Квалифицированный профессионал научит вас входить в расслабленное состояние, а затем поможет расслабить мышцы живота. Гипноз может уменьшить боль в животе и вздутие живота. Несколько исследований подтверждают долгосрочную эффективность гипноза для IBS .
- Мята перечная. Исследования показывают, что у людей с IBS и диареей таблетка со специальным покрытием, которая медленно выделяет масло перечной мяты в тонком кишечнике (масло мяты перечной с энтеросолюбильным покрытием), облегчает вздутие живота, позывы на позывы, боли в животе и боль при дефекации.
- Пробиотики. Пробиотики — это «хорошие» бактерии, которые обычно живут в кишечнике и содержатся в определенных продуктах питания, таких как йогурт, и в пищевых добавках. Недавние исследования показывают, что некоторые пробиотики могут облегчить симптомов СРК, , таких как боль в животе, вздутие живота и диарея.
- Снижение напряжений. Йога или медитация могут помочь снять стресс. Вы можете посещать уроки или практиковаться дома, используя книги или видео.
Подготовка к приему
Вас могут направить к врачу, специализирующемуся на пищеварительной системе (гастроэнтерологу).
Что вы можете сделать
- Помните о любых предварительных ограничениях, , таких как ограничение диеты перед приемом.
- Запишите свои симптомы, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите все триггеры ваших симптомов, например, определенные продукты.
- Составьте список всех ваших лекарств, витаминов и пищевых добавок.
- Запишите основную медицинскую информацию, включая другие состояния.
- Запишите ключевую личную информацию, включая любые недавние изменения или факторы стресса в вашей жизни.
- Запишите вопросы, которые задайте своему врачу.
- Попросите родственника или друга сопровождать вас, поможет вам вспомнить, что говорит врач.
Вопросы, которые следует задать врачу
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Есть ли к ним особая подготовка?
- Какой подход к лечению вы рекомендуете? Есть ли побочные эффекты, связанные с этим лечением?
- Следует ли мне изменить диету?
- Есть ли другие изменения в образе жизни, которые вы рекомендуете?
- Вы рекомендуете поговорить с психологом?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
- Если у меня IBS , сколько времени мне понадобится, чтобы увидеть улучшение от терапии, которую вы прописали?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов.Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Вас могут спросить:
- Каковы ваши симптомы и когда они появились?
- Насколько серьезны ваши симптомы? Они постоянные или случайные?
- Кажется, что-нибудь вызывает ваши симптомы, например, еда, стресс или — у женщин — менструальный цикл?
- Вы похудели не пытаясь?
- Были ли у вас жар, рвота или кровь в стуле?
- Испытывали ли вы в последнее время значительный стресс, эмоциональные трудности или потерю?
- Какой у вас типичный ежедневный рацион?
- У вас когда-нибудь диагностировалась пищевая аллергия или непереносимость лактозы?
- Есть ли у вас в семейном анамнезе заболевания кишечника или рак толстой кишки?
- Насколько, по вашему мнению, ваши симптомы влияют на качество вашей жизни, включая ваши личные отношения и вашу способность функционировать в школе или на работе?
Что вы можете сделать тем временем
Пока вы ждете встречи:
- Спросите членов семьи, не диагностировали ли у кого-либо из родственников воспалительное заболевание кишечника или рак толстой кишки.