Журнал «Здоровье» Т. А. Яппо, Очередное модное поветрие помешанного на здоровье Запада — вода. И не поветрие даже, а непреложный закон: в день нужно выпивать не меньше 2 литров воды, и тогда болезни вас минуют. Европа и Америка скрупулезно подсчитывают каждый выпитый стакан, как раньше считали калории, а наш человек над этим только посмеивается. Правы ли мы? Действительно ли надо закачивать в себя литры воды, не зависимо от того, хочется пить или нет? Сколько все-таки нужно пить, а главное — что? Когда реклама права На почти гамлетовский вопрос: пить или не пить — ответ следует однозначный. Конечно, пить! В нужный момент об этом просигнализирует ваш собственный организм. Его водный баланс зависит от двух факторов: содержания натрия (обыкновенной соли) и воды. Когда жидкости в организме становится недостаточно, под воздействием натрия воду начинают отдавать в кровь все клетки нашего тела, в том числе и осморецепторы, расположенные в гипоталамусе — отделе головного мозга. Если же в крови слишком много воды, происходит обратный процесс: натрий заставляет осморецепторы впитывать воду, они сокращают выработку АДГ, и почки начинают трудиться на полную мощность, так что в это время желание пить сменяется на прямо противоположное. У здорового человека эта система работает на удивление эффективно. Нормальные почки будут выделять всего лишь литр жидкости в сутки, если организм обезвожен, и до 20 литров — если он переполнен водой. Но даже небольшие изменения водного баланса тут же приводят в действие вышеописанный процесс: уже при однопроцентной нехватке воды вы начнете испытывать сильную жажду. Так что если у вас нет серьезных проблем со здоровьем, стоит взять на вооружение известный рекламный лозунг «Верь только жажде своей!»: она лучше любых модных журналов подскажет, когда и сколько нужно пить. Для тех, кто привык доверять только точным цифрам, ученые подсчитали среднее соотношение: на каждую 1000 потребляемых килокалорий нужно выпивать около литра воды. Как правило, общее количество и будет равно тем самым 2 литрам сутки. Но это отнюдь не значит, что нужно заливать в себя по восемь стаканов воды ежедневно: около 60% необходимой жидкости вы получаете с пищей и в принципе вполне достаточно трех стаканов воды или сока в день. (Water.ru: См. например наш материал «Питьевой режим и баланс воды в организме»), однако — не всем и не всегда. Спортсменам и путешественникам Чувство жажды — надежный индикатор потребности в жидкости, но у него есть один недостаток: индикатор этот работает медленно. Когда хочется пить, организм уже обезвожен, и даже когда вы напьетесь, то еще некоторое время будете испытывать типичные последствия обезвоживания: нарушение внимания, раздражительность, утомление, даже головную боль. Ничего страшного в этом, конечно, нет, но и приятного мало, поэтому разумнее попить заблаговременно.
Жидкое лекарство Если вас угораздило заболеть, волей-неволей придется пересмотреть свой режим — и питьевой в первую очередь. Рекомендации врачей в большинстве случаев однозначны: пить, и побольше. Так, первое, что слышит от доктора больной простудой или гриппом: «Побольше теплого питья!» Это не дежурный совет: при повышении температуры тела на каждый градус обмен веществ ускоряется примерно на 7%, а значит, на столько же возрастает и потребность организма в жидкости. Поэтому, даже если вам не хочется пить, постарайтесь уговорить себя. Лучше всего пить простую воду. Еще важнее много пить при другом распространенном и очень неприятном заболевании — диарее. Сильная диарея может быстро привести к обезвоживанию, причем больному необходимо восполнять запасы не только жидкости, но еще минералов и сахара. Потребность в жидкости возрастает и при более серьезных заболеваниях. Так, людям, склонным к образованию камней в почках, медики советуют выпивать по меньшей мере 2,5 литра воды сутки, чтобы избежать рецидивов. Необходимо много жидкости и при инфекциях мочевыводящих путей; людям же с редким заболеванием — несахарным диабетом — нужно просто принуждать себя часто пить. Однако все это — только по предписанию врача, который правильно подберет питьевой режим, учитывая вашу болезнь и действие принимаемых лекарств. Мужчина должен быть пьющим Вода не только лечит: как выяснили в недавнем исследовании американские ученые, она способна предотвратить болезни, даже такие серьезные, как мочекаменная и рак мочевого пузыря. Это утверждение способно вызвать улыбку, и отчасти справедливо: на первый взгляд, мужчины действительно пьют больше, чем женщины. За день средний мужчина выпивает примерно на 0,5 литра больше жидкости, чем представительница слабого пола. Однако за тот же день он теряет на целых 0,7 литра больше, чем его подруга, так что его водный баланс оказывается в минусе. При этом моча становится более концентрированной, что негативно сказывается на состоянии мочевого пузыря. Вывод прост: для того чтобы избежать тяжелой болезни, мужчинам надо как можно больше пить. Американские врачи обследовали почти 50000 человек и обнаружили, что у мужчин, которые выпивали в среднем более 2,5 литра воды в сутки, риск заболевания раком мочевого пузыря был вполовину меньше, чем у тех, кто ограничивался всего литром жидкости. Ложка дегтя Мы привыкли, что она есть в каждой бочке меда, — что ж, давайте поищем ее и в нашей бочке воды. Вопрос первый: всякую ли воду можно пить? Еще 20 лет назад мы спокойно пили воду из-под крана, а сегодня многие уже опасаются и кипяченой, предпочитая воду в бутылках. Во многих случаях это оправдано: водопроводная вода в таких городах, как Воронеж, Липецк, Ростов, Екатеринбург, Таганрог, Челябинск, а также Москва и Санкт-Петербург была признана Минздравом неудовлетворительной для питья. Но проще и дешевле приобрести бытовой фильтр. Другая беда водопроводной воды — привкус хлора, адекватной замены которому в качестве обеззараживателя у нас пока не нашли. Второй вопрос, скорее теоретический. Пить слишком мало — вредно, а можно ли выпить слишком много? В принципе, можно, но вряд ли вам это удастся. Как уже говорилось, здоровые почки могут пропускать через себя до 20 литров жидкости в сутки -вот и прикиньте, способны ли вы выпить за день 80 стаканов воды? При определенных заболеваниях пить слишком много просто вредно. В первую очередь, это болезни, при которых пациент принимает лекарства-диуретики, которые заставляют почки выделять больше жидкости и соли: если такой больной будет бессистемно заливать в себя жидкость, у него может развиться гипонатриемия — состояние, когда концентрация натрия в крови понижена до опасного уровня. В общем, пейте с удовольствием! Ведь вода -это жизнь. А жизнь — это радость. На главную страницу журнала «Здоровье». |
Просто о здоровье: острый пиелонефрит
Образ жизни современного человека далек от идеального: мы много едим, мало двигаемся, постоянно подвергаемся воздействию неблагоприятных экологических факторов. Как следствие – здоровье дает сбои, в частности – выделительные системы.
В рамках проекта «Просто о здоровье» Sputnik выяснил, какие сигналы подают почки, если их работа нарушена. Но одно из самых опасных заболеваний почек – острый пиелонефрит. Он может привести даже к летальному исходу.
Но одно из самых опасных заболеваний почек – острый пиелонефрит. Он может привести даже к летальному исходу.
Острый пиелонефрит – это инфекционное воспалительное заболевание почек с локализацией патологического процесса в чашечно-лоханочной системе и в интерстиции (каркас почки, состоящий из соединительной ткани и паренхимы, ткани почки).
Среди заболеваний пиелонефрит занимает 2-е место, уступая лишь инфекциям верхних дыхательных путей. Заболеваемость гестационным пиелонефритом (пиелонефрит беременных) за последние 20 лет возросла в 5 раз.
Если оставить пиелонефрит без внимания или не долечить до конца, он может привести к почечной недостаточности или другим серьезным осложнениям, например, к деформации или усыханию почки. Вплоть до летального исхода.
Что может стать причиной болезни
Причин возникновения пиелонефрита много, чаще инфекционные, а также нарушение оттока мочи, колебание гормонального фона, снижение иммунитета, но острый пиелонефрит всегда вызывает инфекция. Попадать в организм она может самыми разными путями:
Попадать в организм она может самыми разными путями:
- урогенный (восходящий), когда очаги хронического воспаления находятся в половых органах, нижних мочевых путях (мочеиспускательный канал, мочевой пузырь), а также когда кишечная палочка из толстой кишки попадает в мочеиспускательный канал женщины. Поэтому многие урологи и гинекологи категорически не рекомендуют носить трусики-стринги.
- гематогенный путь проникновения инфекции, когда источником является острый или подострый воспалительный процесс вне мочевых путей. Инфекция по крови переносится к почкам из любого очага воспаления внутри организма. Тогда начальные клинические проявления первичного острого пиелонефрита обычно возникают через несколько дней или недель (в среднем спустя 2-4 недели) после затухания недолеченной очаговой инфекции (ангины, обострения хронического тонзиллита, мастита, остеомиелита, фурункулеза…).
Если инфекция попала из крови, то чаще заболевание начинается с общих симптомов интоксикации: головная боль, слабость, общее недомогание, боли в мышцах, суставах, озноб с повышением температуры (39-41°C) и обильным потоотделением. В случае заражения урогенным путем добавятся еще учащенное и болезненное мочеиспускание, боль в пояснице с отдающими болями в ногу, пах, лобок и низ живота.
В случае заражения урогенным путем добавятся еще учащенное и болезненное мочеиспускание, боль в пояснице с отдающими болями в ногу, пах, лобок и низ живота.
Клиническая картина может быть смазана и схожа с другими заболеваниями: болей в пояснице может и не быть, как и изменений при мочеиспускании. Но температура, как правило, поднимается всегда. И здесь надо срочно обращаться к врачу – острый пиелонефрит может иметь молниеносное развитие и привести к летальному исходу.
Какие анализы нужны для диагностики
При остром пиелонефрите всегда необходим анализ мочи (троекратный) и анализы крови: общий с формулой и биохимический (общий белок, креатинин, мочевая кислота и мочевина).
Важно знать, что количество бактерий в моче после начала лечения быстро уменьшается, поэтому анализ для установления вида микроба и его чувствительности к противовоспалительным препаратам должен проводиться в самом начале болезни и в дальнейшем повторяться один раз в 7-10 дней.
Чтобы диагностировать острый пиелонефрит, помимо лабораторных методов, прибегают также к компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), ультрасонографии, сцинтиграфии, урографии.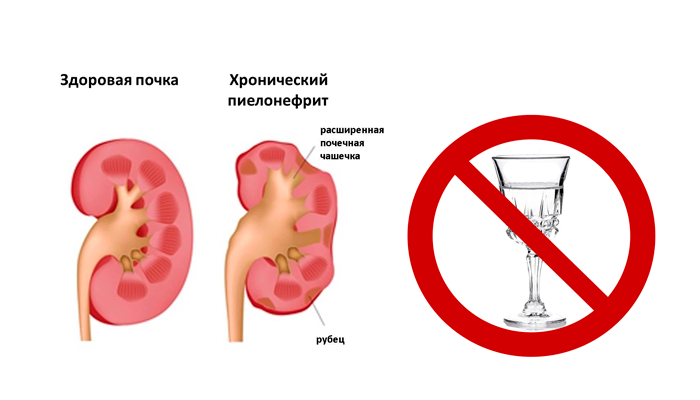
Что может способствовать пиелонефриту
Женский пол. Анатомически короткий мочеиспускательный канал (уретра) расположен недалеко от влагалища и анального отверстия – это создает условия для попадания бактерий в мочевой пузырь, а затем и в почки.
К заболеванию может привести нарушение гигиенических условий во время секса, многократный секс, новый половой партнер, использование спермицидных средств или диафрагмы для контрацепции, а также состояние менопаузы — в это время снижается уровень эстрогенов, что приводит к нарушению микрофлоры во влагалище (сухость).
Состояния, нарушающие отток мочи из почек. Камни в почках, увеличение предстательной железы у мужчин, мочеточниковый рефлюкс — нарушение оттока мочи через мочеточники к мочевому пузырю и частичный заброс мочи обратно в почки, что часто встречается у детей.
Нарушения иммунной системы. Вероятность развития острого пиелонефрита повышают хронические состояния, ослабляющие иммунную систему, — сахарный диабет, аутоиммунные заболевания, ВИЧ и TORCH-инфекции, а также применение некоторых препаратов – глюкокортикостероидов, химиотерапии и препаратов, используемых при пересадке органов.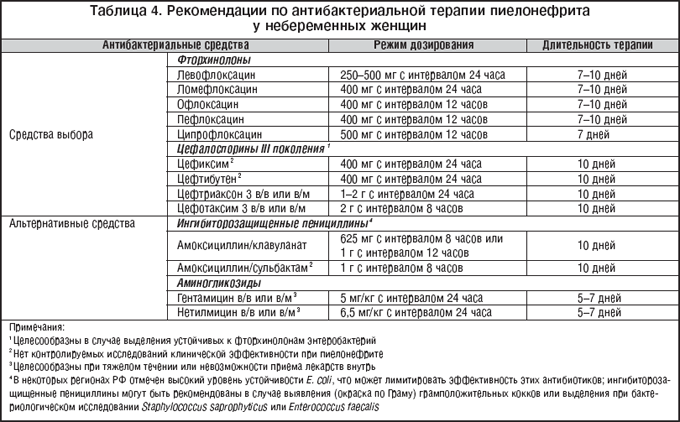
Поражения спинного мозга и нарушение нервной регуляции мочевого пузыря. В этом случае человек может не заметить первые признаки заболевания мочевыводящих путей.
Использование мочевого катетера, инфекции мочевыделительной системы, которыми человек переболел в течение последних 12 месяцев, а также цистоскопия, любые операции на мочевых путях
Пожилой возраст.
Как лечить пиелонефрит
Лечение всегда выбирает врач. Адекватное лечение инфекции в почках возможно только при нормальном оттоке мочи. В случае необходимости застой устраняется введением катетера в мочеточник. Назначение антибиотиков – обязательная часть лечения острого пиелонефрита.
Еще один важный аспект: строгий постельный режим – почки чувствуют себя комфортно при горизонтальном положении тела.
Обильное питье будет также способствовать скорейшему выздоровлению.
При лечении воспалительных заболеваний почек хороший эффект дает использование растений с противовоспалительным и мочегонным свойствами, в которых содержатся эфирные масла (плоды можжевельника, березовые почки, цветы бузины, листья, корни и семена петрушки, шишки хмеля), сапонины (корни стальника, стебли грыжника, листья березы), силикаты или кремниевые кислоты (хвощ полевой, горец птичий), гликозиды (толокнянка, брусничник), алколоидоподобные вещества (кукуруза) или танины (земляника, крапива).
Но и обычная горячая вода в большом количестве (40-45 мл на 1 килограмм веса) сослужит вам хорошую службу.
Все мы с детства знаем, что профилактика – лучший способ лечения. Профилактика острого пиелонефрита должна быть всегда направлена на предупреждение попадания инфекции в почки или мочевыводящие пути. Следует избегать переохлаждений, своевременно лечить очаги инфекции в организме и заболевания, провоцирующие пиелонефрит, ходить в туалет сразу после появления позыва, не откладывая, так как моча имеет собственную микрофлору, и с течением времени и при благоприятных условиях в мочевом пузыре она начинает размножаться, что приводит к микровоспалениям стенок, женщинам после полового контакта стоит опустошать мочевой пузырь, чтобы в него не попадали бактерии, всегда достаточно пить, не следует часто использовать спермициды и презервативы с ними, чтобы не нарушать слизистые, нужно соблюдать меры предосторожности при применении мочевых катетеров.
Как только вы почувствовали недомогание, вы можете самостоятельно взять работу почек под контроль. Первым звоночком, что почки дали сбой, станет изменение температуры тела. Сначала незначительное — лишь на десятые градуса. Проснувшись с утра и не опуская ног с кровати (это важно), измерьте температуру тела в подмышечной впадине, и если она меньше 36,6, например 36,4-36,3, это может свидетельствовать о начинающейся гипофункции почек и последующих проблемах.
Первым звоночком, что почки дали сбой, станет изменение температуры тела. Сначала незначительное — лишь на десятые градуса. Проснувшись с утра и не опуская ног с кровати (это важно), измерьте температуру тела в подмышечной впадине, и если она меньше 36,6, например 36,4-36,3, это может свидетельствовать о начинающейся гипофункции почек и последующих проблемах.
Каждый автомобилист знает, что хорошо «бегает» та машина, которая вовремя заезжает на СТО! Проходите профилактическое обследование раз в полгода или год, чтобы не пропустить скрытую проблему, и будьте всегда здоровыми!
Читайте также:
Меньше соли, больше воды. 8 основных правил здоровых почек | ЗДОРОВЬЕ: События | ЗДОРОВЬЕ
Как часто вы сдаете анализы на наличие почечных заболеваний? Насколько уверены в собственном здоровье? А между тем подобные проблемы возникают практически у трети населения страны. И к врачам, как правило, люди идут уже с запущенными стадиями заболевания.
Кто в группе риска?
Екатерина Гаврилова, «Аиф-Юг»: Александр Александрович, какую роль играют в организме почки?
Александр Горячев: Основная функция — в выведении из крови конечных продуктов обмена веществ, которые уже не могут быть использованы (мочевина, креатинин), а также токсинов (аммиак), избытка жидкости, минеральных солей или органических соединений (глюкоза и аминокислоты), поступивших в организм вместе с пищей. Защитная функция почек состоит в том, что при их помощи обезвреживаются и выводятся из организма вредные и чужеродные вещества, попавшие извне: алкоголь, наркотические вещества (никотин), лекарственные препараты.
При болезнях почек часто возникают отеки по утрам на лице (мешки под глазами) и на ногах, которые проходят к вечеру. Кожа становится бледной, сухой, с желтоватым оттенком. Боли в пояснице — частый симптом при инфекционных заболеваниях (пиелонефрите) и при нарушении оттока мочи (гидронефрозе). Необъяснимая слабость, утомляемость, головные боли и повышенная температура — следствие нарушения обмена веществ и воспалительного процесса. Изменение цвета, запаха и количества выделяемой мочи должно насторожить.
Необъяснимая слабость, утомляемость, головные боли и повышенная температура — следствие нарушения обмена веществ и воспалительного процесса. Изменение цвета, запаха и количества выделяемой мочи должно насторожить.
Почки могут влиять на поддержание постоянного объема жидкости в организме при помощи регулирования ее ионного состава. Принимают участие в обмене углеводов, белков и липидов, в расщеплении аминокислот и пептидов. Активно участвуют в синтезе веществ, которые необходимы разным системам организма.
И любые изменения их функции, конечно, сказываются на здоровье всего организма.
— Насколько опасны заболевания мочевыводящих органов?
— Сегодня хроническая болезнь почек стала серьезной проблемой, поскольку с ней связаны не только негативные последствия для здоровья, но и крайне высокие денежные затраты на оказание медпомощи. Тяжелобольные люди вынуждены фактически жить в специализированных лечебных учреждениях
— Что касается популярности почечных заболеваний, они распространены?
— Отдельные признаки повреждения почек выявляют, как минимум, у каждого десятого. А хронические болезни почек (ХБП) часто возникают на фоне гипертонической болезни и сахарного диабета, ожирения и метаболического синдрома.
А хронические болезни почек (ХБП) часто возникают на фоне гипертонической болезни и сахарного диабета, ожирения и метаболического синдрома.
— Кто чаще остальных страдает заболеваниями почек?
— Различные признаки поражения почек наблюдаются у более трети больных с хронической сердечной недостаточностью. Чаще других страдают болезнями почек лица старше 60 лет. А в трудоспособном возрасте наличие сердечно-сосудистых заболеваний увеличивает вероятность развития почечных патологий с 16% до 26%.
— Расскажите о факторах риска хронических заболеваний почек.
— К ним относятся возраст, некоторые неинфекционные заболевания (такие как сахарный диабет и артериальная гипертония) и инфекции, прием ряда лекарственных препаратов, злоупотребление алкоголем и курение, состояние окружающей среды, климат, характер и традиции питания, генетические особенности и другое.
О врагах почек
— Действительно ли болезнь можно заполучить, переболев ОРЗ?
— Бактериальная и вирусная инфекции могут способствовать развитию болезней почек. Поражения могут быть вызваны самыми разными агентами: стрептококковым, стафилококковым, вирусным, малярийным, лепрозным. Причем, поражение мочевыделительной системы — второе по частоте осложнений при острых респираторных заболеваниях у детей.
Поражения могут быть вызваны самыми разными агентами: стрептококковым, стафилококковым, вирусным, малярийным, лепрозным. Причем, поражение мочевыделительной системы — второе по частоте осложнений при острых респираторных заболеваниях у детей.
— Как на почки влияют лекарственные средства?
— У нас есть все основания говорить о возрастающей роли лекарственных поражений почек. Увлечение лекарствами, принимаемыми нередко в больших количествах без должного контроля со стороны врача, стало, к сожалению, объективной реальностью. Не принимайте препараты без назначения врача! Многие из них обладают нефротоксическим побочным действием, что может привести к развитию в почках необратимых изменений.
— О вреде курения и говорить, наверное, излишне?
— Да, в этой отрасли оно занимает особое место. По данным научных исследований, никотин обладает антидиуретическим действием (нерегулируемое выведение воды из тела и сужение сосудов) — снижает кровоток, значительно повышает риск развития рака почки. Если бросить курить, прекратится прогрессирование как хронических нефропатий любого происхождения, так и уже сформировавшейся почечной недостаточности.
Если бросить курить, прекратится прогрессирование как хронических нефропатий любого происхождения, так и уже сформировавшейся почечной недостаточности.
Большинство токсических веществ выводится через почки, поэтому поражение почек наблюдается также в результате длительного воздействия сравнительно небольших концентрациях кислот, оксидов, растворителей, солей тяжелых металлов.
— Чем грозит частое употребление алкоголя?
— В первую очередь это серьезный фактор риска нефрита. В результате длительного злоупотребления спиртным, а тем более у больных хроническим алкоголизмом возникает алкогольная нефропатия. Заболевание нередко приобретает тяжелое течение и изобилует осложнениями.
— В каких случаях еще отмечаются серьезные поражения почек?
— Большинство токсических веществ выводится через почки, поэтому поражение почек наблюдается также в результате длительного воздействия сравнительно небольших концентрациях кислот, оксидов, растворителей, солей тяжелых металлов.
Как сохранить здоровье?
— Можно ли обезопасить себя?
— Международное общество нефрологов предложило соблюдать 8 золотых правил, которые помогают снизить риск заболевания почек:
- вести активный образ жизни,
- быть физически активными,
- контролировать уровень сахара в крови,
- контролировать артериальное давление,
- не допускать ожирения,
- не курить,
- не принимать лекарственные препараты без назначения врача,
- регулярно проходить обследование почек.
— Как быть тем, у кого уже имеются болезни-спутники?
— Примерно у половины людей, страдающих сахарным диабетом, развивается ХБП, потому таким людям следует регулярно, не реже одного раза в год, проходить полное обследование. Нужно контролировать уровень сахара в крови. Максимально допустимый уровень сахара крови натощак — 6,1 ммоль/л. Также необходимо контролировать артериальное давление. Гипертензия — частая причина поражения почек. Артериальное давление не должно превышать 140/90 мм рт. ст.
Гипертензия — частая причина поражения почек. Артериальное давление не должно превышать 140/90 мм рт. ст.
— Одним из перечисленных золотых правил является контроль массы тела. А как лучше этого добиться?
— Существует несколько принципов, соблюдая которые можно контролировать массу тела.
- Регулярно проверять уровень холестерина. Максимально допустимый уровень — 5 ммоль/л.
- Снизить количество употребляемой соли до 5-6 граммов день — это около 1 ч. ложки.
- Пить не менее 1-1,5 л воды в сутки. Не заменять воду соками или сладкими газированными напитками. Также употребление достаточного количества воды снижает риск образования камней в почках.
- И, конечно, не переедать. Употреблять не меньше 500 граммов овощей и фруктов в день, сладкое сократить до минимума. Не есть перед сном.
Соблюдение этих несложных правил поможет не только избежать развития болезней почек, но и предотвратить массу других серьезных заболеваний.
Пиелонефрит (воспаление почек)
Принципиально пиелонефрит классифицируют на острый и хронический.
Острый пиелонефрит (воспаление почек)
– стремительно развивающееся и угрожающее жизни заболевание. Оно характеризуется нарастающим серозно-гнойным воспалением в почке, приводящим к выраженной интоксикации (отравлению организма инфекционными и прочими токсинами).
При этом пациент чаще всего предъявляет жалобы на боль в поясничной области («невозможно прикоснуться»), лихорадку (до 39 градусов с ознобом), выраженную общую слабость, головную боль, тошноту, рвоту, сухость во рту, вздутие живота. При отсутствии адекватного лечения воспаления почек может развиваться картина инфекционно-токсического шока: падение артериального давления, потеря сознания, тахикардия, бледность кожных покровов.
Основная отличительная черта острого воспаления почек – возможность быстрого прогрессирования с летальным исходом. Причина тому – особенности кровоснабжения. Через почки «проходит» 20-25 процентов циркулирующей крови, поэтому в ситуации, когда почка превращается, по сути, в гнойник существует опасность генерализации воспаления (распространения на весь организм).
Причина тому – особенности кровоснабжения. Через почки «проходит» 20-25 процентов циркулирующей крови, поэтому в ситуации, когда почка превращается, по сути, в гнойник существует опасность генерализации воспаления (распространения на весь организм).
Причины острого пиелонефрита
– инфекционный процесс в почке, вызываемый бактериями. Возбудители (чаще кишечная палочка – E.Coli) могут попадать в орган двумя основными способами: из нижних мочевых путей (например, из мочевого пузыря при хроническом цистите) и из крови (например, при наличии где-либо очага инфекции – кариес, тонзиллит, гайморит и т.д.). Однако на «ровном месте» пиелонефрит (воспаление почек) развивается крайне редко. Чаще всего существуют так называемые «предрасполагающие факторы»: мочекаменная болезнь, аномалии развития мочеполовых органов, наличие сужений мочеточников, аденома простаты и др.
При подозрении на острый пиелонефрит больного необходимо немедленно госпитализировать в специализированную клинику.
Хронический пиелонефрит (воспаление почек)
– вялотекущее инфекционно-воспалительное заболевание, характеризующееся поражением ткани (паненхимы) и чашечно-лоханочной системы почки.
В течении данного заболевания можно выделить две фазы. Ремиссия – затихание патологического процесса. Обострение – манифестация яркой клинической, лабораторной и патоморфологической симптоматики.
В основе хронического воспаления почек, как правило, лежат два компонента: нарушение оттока мочи из почек и наличие инфекции мочевыводящих путей.
Причины хронического пиелонефрита
— обычно развивается после острого пиелонефрита. Основные причины хронизации воспаления почек заключаются в следующем:
- Неустраненное нарушение оттока мочи (пролечили острый пиелонефрит антибиотиками, а причину не устранили),
- Некорректное лечение острого пиелонефрита (недостаточное по продолжительности лечение, неадекватные препараты),
- Хронические очаги инфекции в организме (тозиллит, кариес, энтероколит и др.
 ),
), - Иммунодефицитные состояния и болезни обмена веществ (например, сахарный диабет).
Хронический пиелонефрит – чрезвычайно распространенное заболевание. У взрослых воспаление почек встречается более чем у 200 человек на тысяч населения. При этом женщины страдают данным заболеванием в 4-5 раз чаще мужчин. Хронический пиелонефрит является самой частой причиной развития хронической почечной недостаточности.
Хроническое воспаление почек вялотекущее, но опасное заболевание. Суть его заключается в том, что по мере развития (периодические активизации и затухания воспаления) происходит постепенное рубцевание ткани почки. В конечном итоге орган полностью замещается рубцовой тканью и перестает выполнять свою функцию.
В фазе ремиссии хронический пиелонефрит может годами протекать без четкой клинической симптоматики. В начальных фазах воспаления почек больные могут периодически отмечать легкое недомогание, повышение температуры тела до субфебрильных значений (до 37,5 градусов), снижение аппетита, повышение утомляемости, слабые тупые боли в поясничной области, бледность кожных покровов. В анализе мочи наблюдается умеренное повышение количества лейкоцитов, бактериурия. При дальнейшем развитии воспаления почек отмечается прогрессирование описанных жалоб. Нарушение функции почек приводит к жажде, сухости во рту, образованию повышенного количества мочи, ночным мочеиспусканиям. В лабораторных анализах снижается плотность мочи. По мере углубления патологического процесса в почках развивается нефрогенная артериальная гипертензия (повышение давления), которая отличается особой «злокачественностью»: высокое диастолическое давление (более 110 мм.рт.ст) и устойчивость к терапии. В финальных стадиях заболевания отмечаются симптомы хронической почечной недостаточности.
В анализе мочи наблюдается умеренное повышение количества лейкоцитов, бактериурия. При дальнейшем развитии воспаления почек отмечается прогрессирование описанных жалоб. Нарушение функции почек приводит к жажде, сухости во рту, образованию повышенного количества мочи, ночным мочеиспусканиям. В лабораторных анализах снижается плотность мочи. По мере углубления патологического процесса в почках развивается нефрогенная артериальная гипертензия (повышение давления), которая отличается особой «злокачественностью»: высокое диастолическое давление (более 110 мм.рт.ст) и устойчивость к терапии. В финальных стадиях заболевания отмечаются симптомы хронической почечной недостаточности.
Отдельной нозологией является «асимптоматическая бактериурия» — ситуация, когда никакой клинической и лабораторной симптоматики нет, но в моче определяется повышенное количество бактерий. В такой ситуации повышена вероятность развития манифестной инфекции мочевыводящих путей на фоне переохлаждения, снижения общего иммунитета и других провоцирующих факторов. Асимптоматическая бактериурия – повод для консультации уролога и выяснения ее причин!
Асимптоматическая бактериурия – повод для консультации уролога и выяснения ее причин!
Особую опасность имеет так называемый «пиелонефрит беременных». Суть его заключается в том, что увеличенная матка сдавливает мочеточники и нарушается отток мочи. На этом фоне возможно развитие тяжелых форм пиелонефрита, лечение которого весьма затруднительно, так как при беременности большинство антибиотиков противопоказаны. В этой связи у беременных необходим постоянный мониторинг показателей мочи. А при возникновении пиелонефрита (воспаления почек) часто требуется установка внутренних мочеточниковых стентов, осуществляющих отток мочи из почек.
Лечение пиелонефрита
заключается в первую очередь в устранении его причины — основного заболевания (мочекаменная болезнь, стриктуры мочеточника, аденома простаты и др.). Кроме того, необходима адекватная антимикробная терапия, подобранная на основании посева мочи и определения чувствительности бактерий к антибиотикам.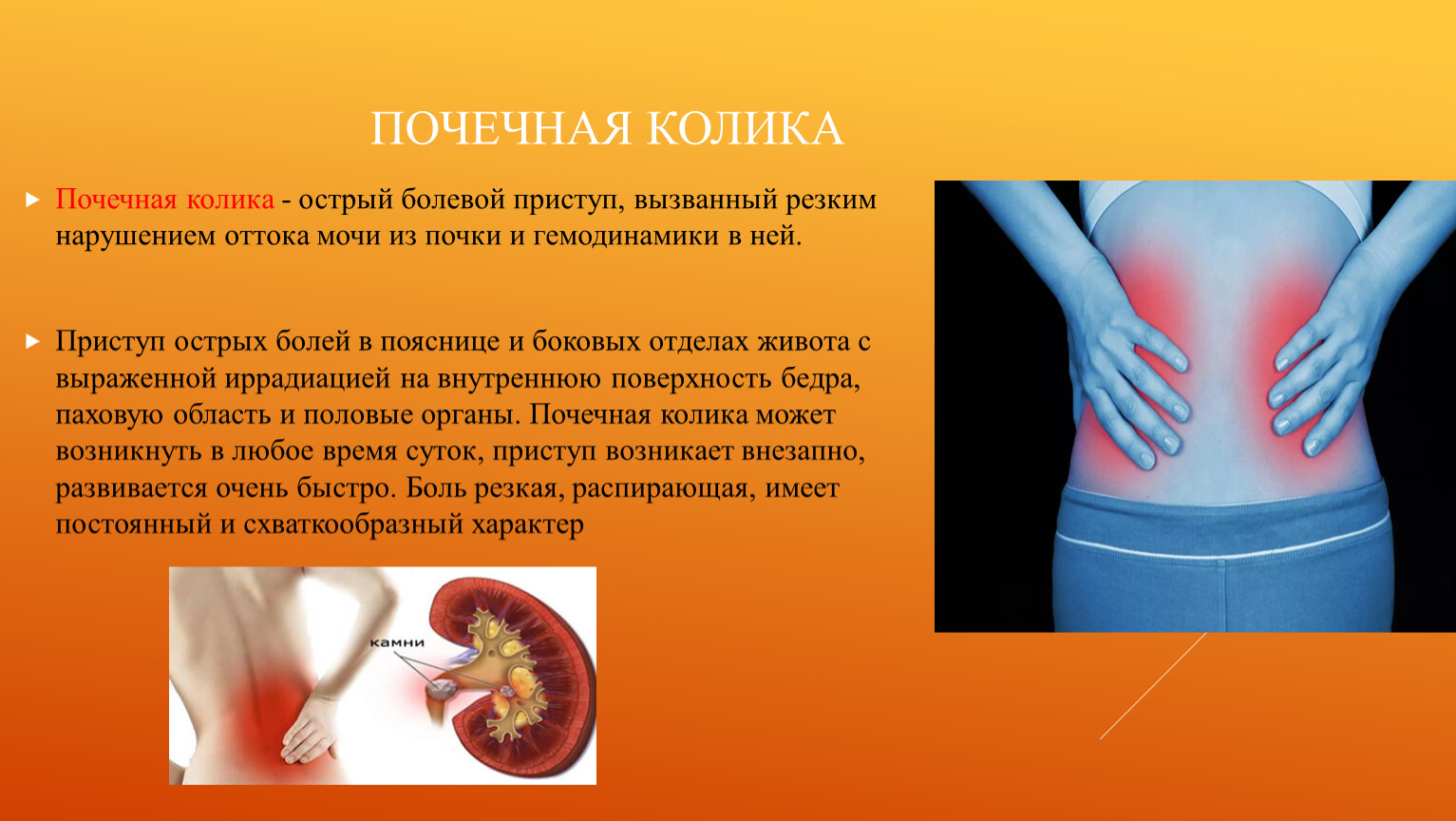 Существует и целый ряд дополнительных методов лечения воспаления почек.
Существует и целый ряд дополнительных методов лечения воспаления почек.
Что главное? Больной должен понимать, что хронический пиелонефрит – «ласковый убийца» почек. И если с ним не бороться – он наверняка приведет вас в отделение гемодиализа. Современные же методы лечения воспаления почек вполне позволяют эффективно предупреждать развитие этого недуга.
Чистая работа
Какой образ жизни следует соблюдать, чтобы ваши почки функционировали, как часы?
Без почек, как и без практически любого другого органа, организм человека не сможет полноценно существовать, однако мы очень часто необоснованно их нагружаем, даже не подозревая об этом.
Профилактика
Профилактика заболеваний почек включает в себя огромное количество нюансов, которые нужно учитывать для того, чтобы один из основных фильтров вашего организма не пострадал. Ведь все эти отеки, возникающие на лице и ногах по утрам, особенно если вы вечером выпили много жидкости или употребили алкоголь, а также слабость и невысокая температура по вечерам – признаки неполадок с почками.
Для такого органа, как почки, представляют опасность неправильное питание, курение, и употребление большого количества спиртных напитков. Для правильной работы почкам крайне необходима чистая вода, поскольку она помогает вымывать вредные вещества и песок, которые приводят к образованию камней в почках. Следует пить больше воды, но не поддаваться обману таким напиткам, как кофе, пиво, кола, сладкая газировка. Эти напитки лишь стимулируют мочеотделение, но никоим образом не восполняют запас воды в организме. Поэтому следует отдать предпочтение чистой воде без газа.
Питьевой режим очень важен. При этом мы должны правильно подсчитать, сколько жидкости пить, но и какую именно жидкость употреблять: только так у всех ферментов нашего организма будет обеспечено нормальное «поле деятельности» (они не работают в сухой среде), кроме того, уменьшится концентрация токсичных веществ на объем жидкости.
Для почек важно не частота, а характер питания. Постарайтесь не налегать на богатые белком продукты: мясо и рыба, особенно жирные, способствуют образованию уратных камней в почках. Если вы хотите похудеть и сидите на диете, обратите внимание на ее сбалансированность: так, Кремлевская или диета Дюкана могут помочь вам сбросить лишние килограммы, но стоит ли расплачиваться за них здоровьем почек?
Если вы хотите похудеть и сидите на диете, обратите внимание на ее сбалансированность: так, Кремлевская или диета Дюкана могут помочь вам сбросить лишние килограммы, но стоит ли расплачиваться за них здоровьем почек?
Чтобы сохранить почки здоровыми, немаловажно следить не только за своим питанием, но и функцией кишечника: запоры, то есть застой каловых масс в кишечнике, приводят к тому, что часть токсинов всасывается в кровь. А это предстоит «исправлять» почкам. Постоянно поступающие в кровь токсины из хронически воспаленных миндалин, кариозных зубов, больных суставов также создают повышенную нагрузку на почки. Холодная погода и высокая влажность воздуха создают идеальные условия для переохлаждения, что может приводить к развитию заболевания почек.
Образ жизни – здоровый
Оздоровление почек целиком и полностью зависит от самого человека. Помогут улучшить здоровье этого парного органа:
1. Активный двигательный режим, танцы, йога. Тяжелые физические нагрузки для почек не полезны. Особенно хороши асаны и упражнения, в которых нужно прогибаться, принимать колено-локтевое положение.
Особенно хороши асаны и упражнения, в которых нужно прогибаться, принимать колено-локтевое положение.
2. Здоровая пища: больше овощей, крупяных каш, фруктов.
3. Сухое тепло на область почек. Особо хороша для почек сауна: здесь не только прогревается поясничная область, но и выделяется пот, который также «уносит» лишние токсины.
4. Укрепление иммунитета с помощью закаливания.
5. Поддержание веса ближе к идеальному.
6. Плановые профилактические осмотры у стоматолога, гинеколога, ЛОР-врача, флюорография. Обращение к урологу или нефрологу сразу же, как вы почувствуете симптомы камней в почках, увидите изменение цвета мочи или будет мерзнуть поясница.
Помните, что профилактика болезней почек также должна проходить под контролем врача: неумелые или неправильные действия могут навредить если не почкам, то другим органам вашего организма.
Частые болезни почек
Наиболее часто встречающиеся — это пиелонефрит (болезнь почек воспалительного характера) и мочекаменная болезнь (или нефролитиаз) — образование в чашечках и лоханках камней. Реже возможны гломерулонефрит — серьезное заболевание аутоиммунного характера и различные опухоли этого парного органа. Вторичные изменения почечной ткани с ее разрушением возможны при сахарном диабете и атеросклерозе.
Реже возможны гломерулонефрит — серьезное заболевание аутоиммунного характера и различные опухоли этого парного органа. Вторичные изменения почечной ткани с ее разрушением возможны при сахарном диабете и атеросклерозе.
Женщины подвержены заболеваниям почек гораздо чаще, чем мужчины. Это связано с анатомо-физиологическими особенностями женского организма. Так у женщин мочевыводящие пути, по которым инфекция проникает в почки, шире и короче.
Часто заболевания почек могут начинаться незаметно. Но их прогрессирование может привести к серьезному осложнению — почечной недостаточности. Обострение почечных заболеваний чаще всего бывает осенью и весной, поэтому в эти сезоны надо быть наиболее внимательными к себе.
Почечная недостаточность — это нарушение процесса кровообращения в тканях почек. Первопричинами заболевания почек могут стать отравление (суррогатным алкоголем или сильными ядами), тяжелые травмы и резкое падение давления. Второе заболевание развивается впоследствии нарушения общего состояния организма, например, при гипертонии или сахарном диабете, а также как непосредственный результат заболевания почек (опухоли мочевыделительной системы, пиелонефрита, мочекаменной болезни, гломерулонефрита). Симптомами почечной недостаточности являются постоянная усталость, тошнота, отсутствие аппетита, которое сопровождается увеличением веса, отечность ног. Появление подобных симптомов должно настораживать и при первых их проявлениях необходимо обратиться к врачу. Лечение хронической почечной недостаточности сводится к пересадке органа. Это достаточно трудоемкая и дорогостоящая операция, по большому счету, из-за трудности найти подходящий пациенту орган. Регулярная процедура гемодиализа спасает жизнь таким больным. Она заключается в очистке крови специально предназначенными аппаратами, которые условно именуют как «искусственная почка».
Симптомами почечной недостаточности являются постоянная усталость, тошнота, отсутствие аппетита, которое сопровождается увеличением веса, отечность ног. Появление подобных симптомов должно настораживать и при первых их проявлениях необходимо обратиться к врачу. Лечение хронической почечной недостаточности сводится к пересадке органа. Это достаточно трудоемкая и дорогостоящая операция, по большому счету, из-за трудности найти подходящий пациенту орган. Регулярная процедура гемодиализа спасает жизнь таким больным. Она заключается в очистке крови специально предназначенными аппаратами, которые условно именуют как «искусственная почка».
С помощью данного аппарата, кровь откачивается, очищается и снова возвращается в организм человека. Благодаря своевременному диагностированию и предоставлению врачебной помощи, в большинстве случаев удается приостановить разрушительные процессы в почках, не доводя заболевание до серьезных осложнений. В начале лечения необходимо устранить или облегчить протекание того заболевания, которое стало причиной развития почечной недостаточности.
Рассмотрим основные из них:
Пиелонефрит — инфекционно-воспалительное заболевание почки. Определенного возбудителя данной болезни нет: ее могут вызывать микробы, как попавшие в организм извне, так и те, которые находятся в нем постоянно. В большинстве случаев воспалительный процесс вызывают стафилококк, энтерококк, кишечная палочка, микоплазма, а также разнообразные вирусы и грибки. Кишечная палочка может размножаться вследствие желудочно-кишечных инфекций или переохлаждения, стафилококк — в результате пульпита, ангины, отита, синусита и другое. Активное развитие и размножение микроорганизмов обусловлено застоем мочи, которое в свою очередь вызвано нарушением оттока мочи. При сильном иммунитете такие процессы могут прекратиться еще при возникновении воспаления, но при ослабленной сопротивляемости организма такой ход событий неизбежен. Начало острого пиелонефрита сопровождается резким повышением температуры тела до 39-40 градусов Цельсия, появляется тошнота, вялость, общая слабость, головная боль, рвота, тянущая односторонняя боль в поясничном отделе. Как правило, мочеиспускание не нарушается. Хронический пиелонефрит возникает как результат недолеченной острой формы заболевания. Тупая ноющая боль, а также регулярные обострения — яркие симптомы данного заболевания.
Как правило, мочеиспускание не нарушается. Хронический пиелонефрит возникает как результат недолеченной острой формы заболевания. Тупая ноющая боль, а также регулярные обострения — яркие симптомы данного заболевания.
Мочекаменная болезнь — это нарушение физико-химического состава мочи, которое влечет появление осадка (песка) и камней в почечных протоках. Причины этого заболевания изучены в недостаточном объеме. Среди них выделяют пиелонефрит, особенности физиологического строения протоков, нарушение мочеотделения, сухой климат, недостаточное количество потребляемой жидкости. Камни в почках находятся на протяжении длительного периода, периодически беспокоя ноющими болями в области поясницы. Но когда они начинают продвигаться, то могут закупоривать протоки, вызывая сильную острую боль (почечные колики), воспалительные процессы (пиелонефрит), а также ряд других осложнений. Опасным для жизни больного может оказаться полное перекрытие оттока мочи. В этом случае непременно необходимо обратиться в больницу для проведения операционного вмешательства, исход которого зависит от стадии заболевания и места расположения камня в протоке.
Профилактика и предупреждение обострений болезней почек заключается в ограничении острой, жирной, соленой, пищи, шпината, щавеля, бобов, крепкого чая. В зависимости от вида солей, преобладающих в осадке, особенности диеты уточнит врач.
Будьте здоровы!
Подготовила участковый врач-терапевт поликлиники ТОГБУЗ «ГКБ №3 г. Тамбова» Ложатникова Ю.В.
Материал опубликован в газете «Тамбовский курьер»
Камни в почках: чем поможет лимон и чистая вода
Мочекаменная болезнь занимает второе место среди всех урологических заболеваний после воспалительных заболеваний почек и мочевыводящих путей. Чтобы разобраться, как ее лечат, и что делать, чтобы камни не появлялись, мы пригласили в наш пресс-центр Сергея Валерьевича Попова — руководителя городского Центра эндоскопической урологии и новых технологий, главного врача больницы Святителя Луки.
Вопросы ему в этот вечер задавали не только мы, но и наши читатели – те, кто пришли на встречу в «Комсомолку», или заранее описали свои проблемы на сайте. Кстати, в дальнейшем такие открытые лекции известных медиков Петербурга мы планируем сделать регулярными. Следите за новостями «Консилиума КП» — именно так называется новый совместный проект медиахолдинга «Комсомольская правда» и директора Петербургского медицинского форума, доктора Сергея Ануфриева.
Кстати, в дальнейшем такие открытые лекции известных медиков Петербурга мы планируем сделать регулярными. Следите за новостями «Консилиума КП» — именно так называется новый совместный проект медиахолдинга «Комсомольская правда» и директора Петербургского медицинского форума, доктора Сергея Ануфриева.
Откуда берутся камни?
Основной причиной считается нарушение обмена веществ, которое приводит к образованию нерастворимых солей, формирующих камни.
— Причинами болезни могут стать пищевые предпочтения человека, болезни эндокринной системы, аномалии строения мочевыводящих путей, наследственные факторы и климатические условия, — говорит Сергей Попов. — К образованию камней может привести избыток кальция, витаминов D, С и недостаток витаминов А и В. А значит, надо крайне осторожно подходить к приему лекарств и самостоятельно не назначать себе даже витамины.
Как узнать о болезни?
О том, что в почках находятся камни, вы можете даже не догадываться до первого приступа боли, когда камни или кристаллы начнут двигаться.
— Основные симптомы мочекаменной болезни — боль, примесь крови в моче, нарушение мочеиспускания, отхождение камней. Если возникло воспаление почек, повышается температура, — предупреждает Сергей Попов.
Кстати, боль от почечных колик запоминается на всю жизнь. Человек не может найти себе места — это тот самый случай, когда говорят, что хоть на стену лезь.
Что делать?
Само собой необходимо обратиться к врачу. Даже если все обошлось, и камень вышел. Ведь мочекаменная болезнь — хроническое заболевание, и всегда есть опасность рецидива (риск «повторения» – пятьдесят процентов в ближайшие десять лет).
— За последние годы подход к диагностике мочекаменной болезни сильно изменился, — говорит Сергей Попов. — Появились современные ультразвуковые сканеры, они позволяют в мельчайших подробностях видеть клиническую картину. При необходимости можно провести компьютерную томографию. А вот в проведении при мочекаменной болезни МРТ я особого смысла не вижу.
Как лечат?
Единой схемы лечения мочекаменной болезни сегодня нет. Врач может назначить лекарства или отправить на операцию — все зависит от состояния пациента. Кстати, операции бояться не стоит: сегодня врачи пользуются малоинвазивными, то есть нетравматичными методами — уже на следующий день человек может вставать.
Чтобы не было мучительно больно
Почему одни люди страдают от камней, а другие нет? Увы, однозначного ответа на этот вопрос медики дать не могут. Но снизить риск все-таки реально.
— Самый эффективный способ профилактики мочекаменной болезни — выпивать около двух с половиной литров воды в день, — советует Сергей Попов. — Употребление соли стоит сократить до 4-5 граммов в сутки, кальция — до 1000-1200 миллиграммов, белка — 0,8-1 грамм на килограмм массы тела. Меньше пейте кофе, больше занимайтесь спортом. Советы банальные, но действенные. И, конечно же, обязательно проходите диспансеризацию.
Также стоит добавить, что чаще всего мочекаменной болезнью страдают люди от сорока до пятидесяти лет, а мужчины мучаются из-за камней примерно в три раза чаще женщин.
Для пользы тела
* Критическим считается размер камня 5 миллиметров. Контролировать «калибр» лучше у одного специалиста на одном и том же оборудовании.
* Будьте внимательны не только к количеству, но и к составу воды — в ней не должно быть большого содержания известняка.
* Лимон — отличный средство профилактики мочекаменной болезни. В нем содержится вещество цитрат, которое подавляет процесс камнеобразования.
Все время хочется пить
Всем нам знакомо чувство жажды, особенно, после употребления солененького или острого, в жаркую погоду или после бани. Жажда — вполне естественное состояние человека, таким образом, организм дает нам сигнал о необходимости восполнить запасы воды.
Но в некоторых случаях, даже выпивая значительное количество воды, чувство жажды нас не отпускает. В чем могут быть причины состояния, когда все время хочется пить?
Обезвоживание. В жару или во время интенсивной физической нагрузки, когда усиливается потоотделение, активизируются центры жажды мозга. Организм также теряет жидкость при диареи, обильном кровотечении, при употреблении алкоголя и кофе.
Организм также теряет жидкость при диареи, обильном кровотечении, при употреблении алкоголя и кофе.
Состояние обезвоживания сопровождается сухостью во рту, редким мочеиспусканием, вялостью, темными кругами под глазами. Восстановить водно-солевой баланс поможет увеличение потребления воды и отказ от мочегонных напитков и препаратов.
Лекарства. Сухость во рту может быть вызвана приемом некоторых лекарств: мочегонных, антигистаминных, снижающих давление и применяемых при астме. В этом случае посоветуйтесь с лечащим врачом, возможно, следует подкорректировать терапию.
Диабет. Если сухость во рту сохраняется даже при обильном питье, а жажда сопровождается головокружениями, резкой потерей или набором веса, то необходимо срочно проверить уровень сахара в крови и посетить эндокринолога. Те же симптомы на фоне приема инсулина могут свидетельствовать об обострении сахарного диабета.
Заболевания почек. При некоторых заболеваниях почек (например, пиелонефрите) почки утрачивают способность удерживать воду, из-за чего хочется пить больше обычного. Проблемы с почками могут сопровождаться отеками и редким мочеиспусканием. Следует обратиться к нефрологу.
Проблемы с почками могут сопровождаться отеками и редким мочеиспусканием. Следует обратиться к нефрологу.
Дисфункция паращитовидных желез. Жажда может быть симптомом заболевания эндокринной системы – гиперпаратиреоза. Это заболевание обусловлено избыточной продукцией паратгормона паращитовидными железами.
В норме этот гормон регулирует уровень кальция в организме. Отклонения от нормы могут сопровождаться запорами, вздутием живота, потерей аппетита, изменением цвета мочи в сторону белого. При таких симптомах следует сдать анализы мочи и крови, сделать УЗИ щитовидной железы и, конечно, обратиться к эндокринологу.
Заболевания печени. Если жажда сопровождает вас на фоне боли в правом подреберье, пожелтении кожи и белков глаз, изменения цвета и качества ногтей, то необходимо проверить состояние печени – сдать анализы, сделать УЗИ и следовать советам терапевта.
Употребление слишком большого количества воды во время болезни может принести больше вреда, чем пользы.

Врачи всегда рекомендовали пациентам пить много воды при плохом самочувствии. В новом тематическом исследовании сообщается о рисках употребления слишком большого количества воды и подчеркивается необходимость проведения дополнительных исследований в поддержку этого традиционного совета.
На протяжении многих поколений основным медицинским советом в случае гриппа или респираторных инфекций было пить много жидкости.
Теоретически это считается хорошим советом; во время простуды организм выделяет больше жидкости через нос или может подняться температура, что может привести к большей потере жидкости.
В случае инфекций в целом считается, что употребление большего количества воды помогает с потерей внутрисосудистого объема, повышенной проницаемостью сосудов, а также восполняет потерю жидкости при лихорадке и рвоте.
Медицинский совет пить много воды также основан на предположении, что потребление воды безвредно.
Новый отчет о болезни напоминает врачам и пациентам о том, что доказательств преимуществ употребления большого количества воды недостаточно, и, на самом деле, употребление слишком большого количества воды может быть опасным.
В новой статье, опубликованной в BMJ Case Reports , подробно описывается случай 59-летней женщины, которая выпила слишком много воды в результате инфекции мочевыводящих путей (ИМП).
Женщина начала ощущать симптомы рецидива ИМП, которые ранее вспыхивали несколько раз в ее жизни.
Было показано, что в случае ИМП употребление большего количества воды, чем обычно, временно снижает количество бактерий в моче, но причины этого остаются неясными.
Вспоминая совет врача пить полпинты воды каждые полчаса, женщина в тот день выпила несколько литров воды, но ее симптомы ИМП ухудшились.В результате она обратилась в отделение неотложной помощи больницы Королевского колледжа в Соединенном Королевстве с симптомами боли внизу живота и дизурии.
Анализы мочи подтвердили ИМП, но в остальном пациент был здоров. У нее не было истории болезни, кроме рецидива ИМП, она не курила, не принимала никаких лекарств или рекреационных препаратов, не имела аллергии и умеренно употребляла алкоголь.
В отделении неотложной помощи женщине прописали антибиотики и анальгетики от ИМП.Однако вскоре у нее начали проявляться новые симптомы, такие как дрожь и тремор, рвота и трудности с речью.
По шкале комы Глазго у пациентки было 15 — у нее был дефицит внимания, она была нерешительна в речи и с трудом подбирала слова. В остальном пациент был здоров.
Из-за нарушения речи врачи рассмотрели возможность инсульта. Анализы крови и компьютерная томография (КТ) быстро показали, что это не так. Однако анализы крови показали признаки гипонатриемии.
Гипонатриемия — это заболевание, вызванное аномально низким уровнем натрия — ниже 134 миллимолей на литр.
Острая гипонатриемия, которая развивается менее чем за 48 часов, считается неотложной ситуацией, поскольку может иметь фатальные неврологические последствия. Критически низкий уровень натрия может привести к отеку мозга с повышенным уровнем внутричерепного давления и грыже мозга. Это приводит к судорогам, коме и смерти.
Смертность от гипонатриемии — 17.9 процентов.
В описании случая уровень натрия у пациента составлял 123 миллимоля на литр. Летальность среди пациентов с уровнем натрия ниже 125 миллимолей на литр составляет почти 30 процентов.
Отравление водой, которое может привести к фатальной гипонатриемии, было зарегистрировано при упражнениях на выносливость, при употреблении препарата МДМА и при психогенной полидипсии — расстройстве, при котором пациент компульсивно пьет большое количество воды, обычно в результате психическое заболевание.
После ограничения потребления воды до 1 литра в день состояние пациентки значительно улучшилось в следующие 24 часа. Уровень натрия вернулся к норме, и пациент был выписан.
Авторы исследования указывают, что водная интоксикация, которая может привести к гипонатриемии, — редкое явление среди людей с нормальной физиологией. Если у пациента нормальная функция почек, трудно выпить больше воды, чем организм может вывести.
Однако, если уровень антидиуретических гормонов повышен, как в случае некоторых заболеваний, это может уменьшить выведение воды.В этих случаях авторы спрашивают, насколько обоснован медицинский совет пить много жидкости?
Случай с 59-летней женщиной аналогичен описанному ранее случаю, когда здоровая молодая женщина выпила слишком много воды во время гастроэнтерита. В результате у нее развилась острая гипонатриемия, и она умерла.
В обеих ситуациях пациенты следовали совету врача, хотя и превышали рекомендованный прием воды. Как отмечают авторы:
«Вместе эти два случая подчеркивают важность тщательного сбора анамнеза, включая сопутствующее, быстрое расследование и коррекцию электролитного дисбаланса, а также необходимость уточнения наших рекомендаций относительно потребления воды при простом инфекционном заболевании.
Они предупреждают, что существует недостаточное количество исследований, демонстрирующих преимущества употребления большего количества жидкости во время инфекционных заболеваний. Фактически, они ссылаются на предыдущий обзор, в котором не было обнаружено «никаких рандомизированных контролируемых испытаний, которые бы предоставили окончательные доказательства» преимуществ таких медицинских рекомендаций.
Авторы призывают врачей не игнорировать уровни электролитов в сыворотке крови при обращении к здоровому взрослому, у которого проявляются тяжелые церебральные симптомы.
«Представление ранее здорового взрослого человека с острыми церебральными симптомами создает критическую клиническую задачу», — отмечают они.«Тем не менее, это не должно отвлекать от необходимости ведения подробного сопутствующего анамнеза для руководства диагностическим подходом. Избыточное потребление воды в анамнезе в сочетании с возможным внутрисосудистым истощением должно способствовать быстрому анализу уровня электролитов в сыворотке ».
Прочтите об исследовании, в котором предлагается пить воду только во время жажды.
Как средство от ИМП для одной женщины поставило ее жизнь в равновесие Как питье слишком большого количества воды подвергает опасности жизнь одной женщины
Для женщин, которые слышали, что употребление большого количества воды может помочь предотвратить или вылечить инфекцию мочевыводящих путей, вы можете отложить этот дополнительный стакан: женщина из Англии попала в больницу после того, как налилась жидкости, чтобы сохранить ИМП. залив, согласно новому отчету о ее случае.
Согласно отчету, 59-летняя женщина обратилась в отделение неотложной помощи в октябре 2015 года, чтобы получить антибиотики от ИМП. После того, как она получила антибиотики, она намеревалась пойти домой и отдохнуть, но из-за того, что она чувствовала головокружение и тошноту, ее партнер убедил ее остаться в больнице.
У женщины возникли проблемы с речью и поиском слов, и она отвлеклась, написали врачи в отчете о ее случае, опубликованном сегодня (1 декабря) в журнале BMJ Case Reports.Согласно отчету, ее партнер сказал врачам, что в тот день она выпила несколько литров воды. [7 продуктов, от которых можно передозировать]
Сама пациентка отметила в отчете, что она не новичок в ИМП. «С 20 лет у меня были периоды, когда цистит [воспаление мочевого пузыря] и связанные с ним ИМП вспыхивали», — написала она.
Итак, когда однажды воскресным утром она проснулась и почувствовала «тупое давление« отпечатка пальца »в нижней части живота, она следовала своему обычному протоколу, который означал: (а) выпить много воды и (б) добраться до врача или [отделение неотложной помощи] быстро получить антибиотики », — написала она.
Женщина написала, что вспомнила, как ее советовали пить полпинты воды каждые полчаса. Но она написала, что выпила еще больше. «Я уверена, что превысила совет« полпинты каждые полчаса », — добавила она.
Женщина написала, что после того, как ее партнер убедил ее остаться в больнице после приема антибиотиков, это был «конец точных воспоминаний [у нее] дня».
Натрий: балансировка
Когда человек выпивает слишком много воды, у него может развиться опасное состояние, называемое гипонатриемией, — написали в отчете врачи, лечившие женщину.Гипонатриемия означает, что уровень натрия, важного электролита, в крови человека слишком низкий.
Обычно соли в крови человека «находятся в очень тонком балансе друг с другом, чтобы вода в вашем теле оставалась в нужных местах», — сказала доктор Марианн Норонья, врач скорой помощи Королевской лондонской больницы в г. Англия и старший автор отчета. Норонья и ее коллега, доктор Лаура Ли лечили пациента.
«Если количество натрия в вашей крови падает, это делает [кровь] более разбавленной, чем другие области, а это означает, что вода будет вытягиваться из ваших кровеносных сосудов в области с большей концентрацией, поскольку организм пытается сбалансировать ситуацию. снова «, — сказал Норонья Live Science.
«Одна из областей, наиболее уязвимых для этого, — это ваш мозг, который может раздуваться, когда в него попадает вода, чтобы выровнять уровень натрия», — добавил Норонья. Согласно отчету, отек может вызвать такие симптомы, как спутанность сознания и проблемы с речью. «Состояние может быть смертельным, если оно быстро развивается и не лечится», — сказал Норонья.
Норонья отметила, что за 10 лет медицинской практики она наблюдала много случаев гипонатриемии, поэтому это заболевание было в ее списке возможных диагнозов для женщины.Однако, по словам Нороньи, она также хотела управлять другими опасными состояниями, такими как инсульт.
«Гипонатриемия может быть очень неспецифической по своим симптомам и может имитировать многие другие состояния. Она также может сопровождать многие другие заболевания, поэтому иногда ее бывает трудно обнаружить», — добавила она. [Вот гигантский список самых странных медицинских случаев, которые мы рассмотрели]
Но если вы знаете, что нужно делать анализ на низкий уровень натрия, простой анализ крови может определить это состояние.
Лечение низкого уровня натрия зависит от того, что в первую очередь вызвало заболевание, сказал Норонья.В случае с женщиной, например, причина проста: уровень натрия был понижен из-за избытка воды, сказала она. Если это причина, то основное лечение — «часто просто ограничение воды», — сказала она. «Если это заболевание возникает из-за того, что в организме действительно недостаточно натрия, лечение может усложниться», — добавил Норонья.
Врачи вылечили женщину, ограничив потребление воды до 1 литра на 24 часа. Согласно отчету, через тринадцать часов после начала лечения уровень натрия у нее повысился до нормального, и в тот же день женщину выписали.
Действительно, женщина написала, что «примерно через 24 часа [после поступления] мне стало скучно, верный признак того, что я поправляюсь!» Она добавила, что «потребовалось около недели, чтобы снова почувствовать себя« нормальным »», и после этого она чувствовала себя уставшей как минимум еще неделю.
В последний раз врачи разговаривали с женщиной несколько месяцев назад и «были рады обнаружить, что она полностью выздоровела», — сказал Норонья.
С тех пор, как лечила женщину, Норонья сказала, что теперь она пытается быть более конкретными, когда советует пациентам, сколько воды им следует пить.«Во время любого острого заболевания важно оставаться хорошо гидратированным, чтобы сбалансировать эффекты [лихорадки] и инфекции в организме», но этого можно достичь, поддерживая «нормальное потребление жидкости и [думая] о том, чтобы выпить, может быть, половину». вдобавок ко всему «, — сказала она.
Первоначально опубликовано на Live Science.
Лечение ИМП … развенчание некоторых мифов
Советы по ИМП, чему верить, а что игнорировать
Страдая от мочевой инфекции или ИМП, вы, вероятно, получили какой-нибудь благонамеренный совет от друга или наполовину вспомнили ту статью о клюквенном соке, которую вы видели в журнале несколько месяцев назад.
Google предлагает множество «быстрых решений» для ИМП, которые, как вы думаете, легко вылечить от инфекции мочевыводящих путей. Но есть несколько стойких мифов об инфекциях мочевыводящих путей или ИМП, и найти правильный совет бывает очень сложно.
Но эти мифы вполне могут мешать вам поправляться или мешать вам поставить правильный диагноз для начала. Так что мы хотим их развенчать.
К врачу обращаться не надо, он уйдет, если…
Как можно скорее обратитесь к терапевту.Ранняя диагностика и лечение — ключ к быстрому выздоровлению.
Опишите все свои симптомы — перед уходом напишите список на случай, если что-нибудь забудете. Возьмите с собой наш информационный бюллетень для медицинских специалистов.
Ваш врач может провести тест с помощью тест-полоски, чтобы выявить инфекцию. Но есть большая проблема с тестами, используемыми для диагностики ИМП. Они пропускают около 70% инфекций. В этой статье Guardian объясняется, почему.
Итак, описание всех ваших симптомов является ключом к постановке правильного диагноза и правильному лечению.
Клюквенный сок вылечит вашу ИМП
Почему бы просто не уйти? Пить клюквенный сок для лечения ИМП не помогает. Это даже не обсуждают ученые и врачи. Нет никаких исследований, подтверждающих это утверждение.
На самом деле, употребление большого количества клюквенного сока может ухудшить ваше самочувствие. В клюквенном соке много сахара. Сахар питает вредные бактерии в мочевом пузыре и кишечнике и заставляет их расти. Сахар также является лучшим другом для молочницы, которую вы можете получить из-за слишком большого количества вредных бактерий или из-за того, что ваша иммунная система ослабла из-за инфекции или приема антибиотиков.Молочница и ИМП — это не весело.
Промыть ИМП большим количеством воды
Мы все это слышали. Пейте много-много воды, чтобы «смыть» бактерии, вызывающие инфекцию. Во-первых, вы в конечном итоге начнете больше писать, что вы, вероятно, уже делаете, и это очень больно.
Ваша моча содержит естественные химические вещества, защищающие от инфекций, поэтому употребление большого количества воды может разбавить их и помешать им работать так хорошо.
Если вам все-таки нужно обратиться к терапевту и для проверки мочи на наличие инфекции необходим образец мочи, употребление слишком большого количества воды может сделать ее слишком разбавленной для тестов, позволяющих диагностировать инфекцию.
Если вы принимаете антибиотики от инфекции, употребление большого количества воды также может разбавить антибиотик, что сделает его менее эффективным.
И если у вас есть внедренная инфекция (когда инфекция не прошла и бактерии проникли в клетки, выстилающие мочевой пузырь), то никакое количество питьевой воды не смывает вредные бактерии. Он хорошо сидит в клетках, где антибиотики их даже не трогают.
Когда почувствуете себя лучше, немедленно прекратите прием антибиотиков
Закончить курс.Даже если тебе станет лучше.
Слишком короткий курс антибиотиков может не вылечить ИМП должным образом, поэтому симптомы могут вернуться.
И если вы закончили курс лечения антибиотиками, но вам все еще не стало лучше, вернитесь к своему терапевту. Вам может потребоваться более длительный курс или другой курс, чтобы убить инфекцию раз и навсегда. В противном случае инфекция могла бы сохраняться в течение недель или месяцев, постепенно ухудшаться и все труднее лечить.
Мы не хотим, чтобы это была страшная история, но только в Великобритании более миллиона человек страдают хроническими инфекциями от ИМП, которые так и не прошли.
А как насчет устойчивости к антибиотикам?
Что касается ИМП, новое исследование показывает, что более длительные курсы антибиотиков не только помогают вылечить инфекции, но и не создают устойчивости к противомикробным препаратам.
Правильное лечение в нужное время является ключевым моментом.
Лечение почечной инфекции (пиелонефрита)
Как медицинские работники лечат инфекции почек?
Если у вас инфекция почек, врач пропишет вам антибиотики.Еще до получения результатов вашего анализа медицинский работник может назначить антибиотик, который борется с наиболее распространенными типами бактерий. Хотя вы можете почувствовать облегчение своих симптомов, обязательно принимайте все лечение антибиотиками, которое прописывает ваш лечащий врач.
После получения результатов вашей лаборатории медицинский работник может переключить антибиотик на тот, который лучше лечит ваш тип инфекции. Вы можете принимать эти антибиотики внутрь, через вену на руке, вызываемую внутривенным введением, или и то, и другое.
Если вы серьезно заболели из-за инфекции почек, вы можете обратиться в больницу для постельного режима. Медицинский работник может дать вам жидкости через капельницу.
Если что-то вроде камня в почках или увеличенной простаты блокирует ваши мочевыводящие пути, врач иногда может решить эту проблему с помощью хирургического вмешательства или другой процедуры.
Если вы подозреваете, что у вас почечная инфекция, обратитесь к врачу.
специалист по уходу прямо сейчас.
Как я могу убедиться, что моя почечная инфекция полностью исчезла?
Если вы недавно перенесли инфекцию почек, врач часто повторяет посев мочи после окончания лечения, чтобы убедиться, что инфекция полностью исчезла и не вернулась.Если повторный тест показывает инфекцию, вы можете принять еще один курс антибиотиков. Если ваша инфекция вернется, он или она могут прописать антибиотики на более длительный срок.
Если ваш лечащий врач прописывает антибиотики, принимайте все антибиотики в соответствии с предписаниями и следуйте советам врача. Даже если вы почувствуете себя лучше, вы должны закончить прием всех лекарств.
Как предотвратить инфекцию почек?
Многие инфекции почек начинаются с инфекции мочевого пузыря, поэтому профилактика инфекций мочевого пузыря может помочь предотвратить инфекции почек.Ученые все еще пытаются понять, как лучше предотвратить инфекции мочевого пузыря, но эти небольшие изменения в ваших повседневных привычках могут помочь:
Пейте много жидкости, особенно воды
Жидкости помогают вымывать бактерии из мочевыделительной системы. Лучше всего вода. Большинству здоровых людей следует пить от шести до восьми стаканов жидкости по 8 унций каждый день. Если вам нужно пить меньше воды из-за других заболеваний, таких как проблемы с контролем мочевого пузыря, почечная недостаточность или болезни сердца, спросите своего врача, сколько жидкости полезно для вас.
Вытирать спереди назад после посещения туалета
Женщинам следует протирать спереди назад, чтобы бактерии не попали в уретру. Этот шаг наиболее важен после дефекации.
Мочитесь часто и при возникновении позывов
Старайтесь мочиться хотя бы каждые 3-4 часа. Бактерии с большей вероятностью разрастаются в мочевом пузыре, если моча остается в мочевом пузыре слишком долго.
Мочиться после секса
И женщинам, и мужчинам следует помочиться вскоре после секса, чтобы смыть бактерии, которые могли попасть в уретру во время секса.
Что есть (и чего избегать) во время ИМП
Большинство женщин перенесли инфекцию мочевыводящих путей или ИМП.
Хотя ИМП могут заразиться у мужчин, в основном они возникают у женщин.
После заражения довольно легко распознать наиболее распространенные симптомы:
- Давление и боль в животе
- Чувство жжения при мочеиспускании
- Почти постоянное ощущение необходимости помочиться, даже если вы просто пошли, и часто очень мало
При отсутствии лечения эти симптомы быстро усиливаются, от раздражающих до болезненных.
Если вы почувствуете симптомы подозрения на инфекцию мочевыводящих путей, не ждите обращения к врачу. Чем раньше вы начнете принимать антибиотики, тем лучше.
Вместе с антибиотиком, то, что вы пьете и едите во время ИМП, может помочь вам быстрее поправиться.
Напиток
DO пейте много воды, даже если не хотите пить. Это поможет избавиться от бактерий.
НЕ пейте кофе, алкоголь или кофеин, пока инфекция не исчезнет.Эти напитки могут вызвать раздражение мочевого пузыря.
DO выпейте рюмку клюквенного сока без сахара, если хотите. Клюквенный сок может помочь бороться с инфекцией, но его эффективность все еще изучается.
Есть
DO едят чернику. Они могут иметь тот же эффект, что и клюква, которая предотвращает прилипание бактерий к слизистой оболочке мочевыводящих путей.
НЕ ешьте острую пищу. Это может вызвать раздражение мочевого пузыря.
DO есть пробиотики — простой греческий йогурт и ферментированные продукты, такие как квашеная капуста и соленые огурцы. Они содержат «хорошие» бактерии, которые помогают сдерживать вредные бактерии.
НЕ ешьте много кислых фруктов, таких как апельсины, лимоны или лаймы, во время заражения. Они могут вызвать раздражение мочевого пузыря. Однако, как только ваша инфекция исчезнет, употребление кислых фруктов с витамином С может помочь предотвратить заражение в будущем. Добавьте в свой рацион грейпфрут и клубнику, а также шпинат и зеленый перец.
После того, как вам пропишут антибиотик, пройдите весь курс. Не останавливайся, даже если почувствуешь себя лучше.
Во время заражения — и после — обязательно пейте много воды, по крайней мере, 12 чашек по 8 унций в день. Это очистит вашу систему и поможет предотвратить заражение в будущем.
Если вы чувствуете, что вам пора, вперед! Не сдерживайтесь, так как это просто задержит избавление от большего количества бактерий. Кроме того, задержка мочи создает идеальную среду внутри мочевого пузыря для размножения бактерий.
Помимо задержки мочи, другие причины ИМП включают секс (всегда мочитесь до и после), камни в почках или недостаток эстрогена, который помогает защитить мочевой пузырь женщины от вредных бактерий. Некоторые женщины генетически более подвержены ИМП.
Инфекции мочевыводящих путей очень распространены. Знание того, что есть и пить, может иметь большое значение для предотвращения того, чтобы эти раздражающие инфекции разрушили вашу жизнь.
Когда ваши медицинские потребности не терпят отлагательства, Edward-Elmhurst Health предлагает сертифицированных поставщиков медицинских услуг, готовых оказать помощь в неотложных случаях.
Пейте больше воды, меньше ИМП
Надо снова пописать?
Если вы регулярно сталкиваетесь с жгучими, болезненными или неотложными симптомами инфекции мочевыводящих путей (ИМП), которые могут включать частое мочеиспускание с мутной, вонючей или кровавой мочой, попробуйте пить больше воды — примерно на литр. (л) с половиной.
Связано: 7 домашних средств от симптомов инфекций мочевыводящих путей (ИМП)
Новое исследование, опубликованное 1 октября 2018 года в журнале JAMA Internal Medicine , показало, что женщины в пременопаузе выпивали дополнительно 1.5 л воды в бутылках каждый день вызывало меньше ИМП, чем группа женщин, которые пили меньше жидкости.
Напиток для облегчения симптомов инфекции мочевыводящих путей (ИМП)
Ведущий автор Томас М. Хутен, доктор медицины, профессор клинической медицины в Медицинской школе Университета Майами во Флориде, и его коллеги проанализировали результаты 140 женщин в Европа, у которых были частые приступы ИМП и которые говорили, что пьют шесть или меньше стаканов воды на 8 унций (унций) каждый день. Более года половина женщин продолжала пить такое количество воды, а другая половина выпила еще 1.5 л бутилированной воды вместе с тем, что они уже пили в обычном режиме. Перед началом исследования в группе в среднем за предыдущий год было зарегистрировано 3,3 ИМП.
Через 12 месяцев исследования женщины, выпившие дополнительную воду, сообщили в среднем о 1,7 ИМП, в то время как группа, которая не изменила свой режим употребления алкоголя, сообщила в среднем о 3,2 ИМП.
По теме: 7 советов, которые помогут вам избежать обезвоживания
Сколько воды достаточно, чтобы предотвратить инфекции и симптомы мочевыводящих путей?
Хотя исследователи не изучали реакцию на дозу, дополнительная 1.5 л — это почти 51 унция воды, или примерно шесть-семь дополнительных стаканов воды (по 8 унций на стакан). Два литра воды — это около 67 унций воды или восемь стаканов по 8 унций.
Налейте себе холодную воду, чтобы предотвратить инфекции мочевыводящих путей.
Исследование финансировалось компанией Danone Research, которая продает воду в бутылках Evian и других марок. Компания Danone поставила бутылки Evian, которые использовались для получения дополнительных 1,5 л воды, которые потребляются женщинами, которые пьют больше воды. Но доктор Хутен сказал, что вода из кухонного крана также может помочь, как и другие напитки, такие как кофе, чай или сок.
«В Эвиане нет ничего волшебного; насколько мне известно, водопроводная вода будет иметь такой же эффект », — написал он в электронном письме. «Другие жидкости, вероятно, также будут полезны, хотя для тех, которые обладают мочегонным действием, может потребоваться больше жидкости, чтобы иметь такой же эффект».
Связано: Лучшие бутылки с водой для поддержания водного баланса
Меньше антибиотиков означает меньшую устойчивость к антибиотикам
Профилактика инфекции мочевыводящих путей может быть не единственным возможным преимуществом питья большего количества воды.Кроме того, у женщин, которые пили больше воды, в организме было обнаружено «значительно меньше» антимикробных агентов, что отражает меньшее количество лекарств, принимаемых для лечения ИМП, и потенциально более низкий риск развития лекарственной устойчивости.
«Устойчивость к антибиотикам — растущая и серьезная проблема во всем мире», — писал Хутен. «Использование антибиотиков при ИМП может способствовать устойчивости к антибиотикам при других инфекциях. Устойчивость коррелирует с их использованием, поэтому нам нужны методы экономии антибиотиков для предотвращения инфекций, сокращения общего использования антибиотиков и, в конечном итоге, снижения устойчивости к антибиотикам.”
Кто подвержен риску инфекций мочевыводящих путей и рецидивов мочевого пузыря?
Есть несколько причин, по которым у одного человека может развиться больше инфекций мочевыводящих путей, чем у другого. К ним относятся женское начало (у женщин более короткая уретра — трубка, по которой моча выводится из организма, — чем у мужчин), неполное опорожнение мочевого пузыря, когда вы писаете, частые половые контакты, частые поездки на велосипеде, употребление определенных лекарств, которые лечат аллергию или простуду. , использование туалетной бумаги сзади наперед, а не спереди назад, ношение стрингов или других удобных трусов, высокий уровень глюкозы в крови (для людей с диабетом) и пребывание в перименопаузе или менопаузе.
Стремитесь выпивать не менее 2 л (67 унций) или восемь стаканов воды по 8 унций каждый день
В исследовании не даются общие рекомендации относительно того, сколько именно воды нужно пить, и исследователи не говорят, нужно ли пить больше воды. может помочь женщинам, у которых меньше вероятность частых ИМП.
Действительно, исследователи пишут: «Мы не проводили исследования зависимости реакции от дозы, поэтому мы не знаем, какого увеличения суточного потребления воды достаточно для снижения риска ИМП.Кроме того, мы не знаем, полезно ли повышенное потребление воды для женщин, которые подвержены более низкому риску рецидива цистита или которые регулярно пьют больше жидкости, чем женщины, участвовавшие в этом исследовании ».
При непосредственном обращении Хутен отметил, что каждый должен пить достаточное количество жидкости в день, и оценил это ежедневное потребление 2 л воды, что составляет примерно 67 унций, или восемь стаканов по 8 унций.
«Всем нам рекомендуется пить не менее 2 л жидкости в день, а в теплом климате, возможно, больше», — написал он.«В этом исследовании женщин, которые пили небольшое количество жидкости, добавление 1,5 л жидкости имело поразительный эффект. Мы не можем сказать наверняка, но разумно поставить перед собой цель выпивать более 2 л в день, и если вы уже пьете много жидкости, но все еще страдаете ИМП, попробуйте пить больше и посмотрите, выиграете ли вы ».
Можно ли пить слишком много воды при ИМП, РИСК гипонатриемии
Вы, вероятно, знакомы с советом пить много воды во время болезни. Но одна британская женщина недавно попала в отделение неотложной помощи за то, что последовала этому совету с некоторым излишним энтузиазмом, когда у нее была инфекция мочевыводящих путей.Согласно тематическому исследованию, опубликованному в BMJ Case Reports , 59-летняя женщина вернулась в больницу после приема антибиотиков от ИМП, потому что у нее «все сильнее кружилось головокружение и тошнота». Она мало что помнит из того, что произошло после этого, но ее рассказ в тематическом исследовании звучит довольно пугающе.
«Я помню, как моя рука перед собой сильно тряслась, и я задавался вопросом, почему я не могу ее остановить, а затем понял, что все мое тело трясется», — говорится в нем. «В этот момент я испугался, и мне сказали, что я трижды говорил, что« превращаюсь в свою мать.Через день она покинула больницу, и ей потребовалась целая неделя, чтобы выздороветь.
По данным клиники Майо, врачи диагностировали у нее острую гипонатриемию, которая связана с резким падением уровня натрия, что может вызвать отек мозга, кому или даже смерть. Он может иметь множество симптомов, включая тошноту, рвоту и головные боли.
В исследовании также упоминается еще один случай, когда у женщины развилась острая гипонатриемия после употребления слишком большого количества воды во время гастроэнтерита. «Вместе эти два случая подчеркивают… необходимость уточнения наших рекомендаций относительно потребления воды при простом инфекционном заболевании», — говорится в нем.Доктор Мэрианн Норонха, один из врачей, страдающих ИМП, сказала Live Science , что употребление слишком большого количества воды может снизить уровень натрия в крови, что означает, что «вода будет вытягиваться из ваших кровеносных сосудов в более концентрированные области, поскольку тело снова пытается уравновесить ситуацию «.
 Они вырабатывают особый антидиуретический гормон (АДГ). Этот гормон, поступая в почки, «приказывает» им задержать дефицитную воду, и мы начинаем испытывать чувство жажды.
Они вырабатывают особый антидиуретический гормон (АДГ). Этот гормон, поступая в почки, «приказывает» им задержать дефицитную воду, и мы начинаем испытывать чувство жажды.

 Тут как раз и пригодятся упоминавшиеся «спортивные напитки «.Еще проще приготовить лечебный напиток, растворив четверть чайной ложки соды в стакане воды или газировки. Другой вариант: возьмите стакан фруктового сока и размешайте в нем половину чайной ложки меда или сахара и щепотку соли. Может быть, и не очень вкусно, зато полезно.
Тут как раз и пригодятся упоминавшиеся «спортивные напитки «.Еще проще приготовить лечебный напиток, растворив четверть чайной ложки соды в стакане воды или газировки. Другой вариант: возьмите стакан фруктового сока и размешайте в нем половину чайной ложки меда или сахара и щепотку соли. Может быть, и не очень вкусно, зато полезно. Эти недуги считаются мужскими: по статистике, трое из каждых четырех заболевших — представители сильного пола. Медики задались вопросом — почему? И сделали вывод: причина в том, что мужчины слишком мало пьют.
Эти недуги считаются мужскими: по статистике, трое из каждых четырех заболевших — представители сильного пола. Медики задались вопросом — почему? И сделали вывод: причина в том, что мужчины слишком мало пьют. Получается, что каждый выпиваемый в день стакан снижает риск заболевания на 7%. Для профилактики рака мочевого пузыря полезными оказались все виды жидкостей, но с небольшим преимуществом победила вода. Что же до мочекаменной болезни, то кофе, чай, вино и пиво оказались даже лучше воды, а вот яблочный и грейпфрутовый соки — внимание!! — повышают риск образования камней в почках.
Получается, что каждый выпиваемый в день стакан снижает риск заболевания на 7%. Для профилактики рака мочевого пузыря полезными оказались все виды жидкостей, но с небольшим преимуществом победила вода. Что же до мочекаменной болезни, то кофе, чай, вино и пиво оказались даже лучше воды, а вот яблочный и грейпфрутовый соки — внимание!! — повышают риск образования камней в почках. Впрочем, эта неприятность легко устранима: достаточно оставить кастрюлю с водопроводной водой открытой на несколько часов или просто прокипятить — и неприятный привкус улетучится. Наконец, если у вас в доме установлена старая свинцовая сантехника или вы берете воду из колодца — не поленитесь, вызовите специалистов, чтобы они сделали анализ воды, и, если нужно, установите очистной фильтр. Ну а если не жалко денег за дополнительные гарантии спокойствия — по купайте воду в бутылках (о том, как правильно ее выбрать, читайте в этом и следующих номерах).
Впрочем, эта неприятность легко устранима: достаточно оставить кастрюлю с водопроводной водой открытой на несколько часов или просто прокипятить — и неприятный привкус улетучится. Наконец, если у вас в доме установлена старая свинцовая сантехника или вы берете воду из колодца — не поленитесь, вызовите специалистов, чтобы они сделали анализ воды, и, если нужно, установите очистной фильтр. Ну а если не жалко денег за дополнительные гарантии спокойствия — по купайте воду в бутылках (о том, как правильно ее выбрать, читайте в этом и следующих номерах). ),
),