Гастрит: признаки, симптомы и диагностика
Понятие “гастрит” обычно используется для обозначения разных воспалительных и дистрофических изменений слизистой желудка. Но на самом деле само заболевание встречается довольно редко и диагностировать его можно лишь с помощью биопсии во время процедуры гастроскопии.
Часто то, что называют гастритом, является функциональной диспепсией (набор нарушений со стороны пищеварительной системы). Также термин “гастрит” ошибочно применяют, подразумевая гастроэзофагиальную рефлюксную болезнь (ГЭРБ) или синдром раздражённого кишечника (СРК).
В настоящее время диагноз “гастрит” принято ставить при наличии морфологических признаков, обнаруженных после прохождения ряда медицинских обследований, в частности, после лабораторного выявления главного возбудителя заболевания — бактерии Хеликобактер пилори (H. Pilory), гистологических исследований и ФГДС.
Необходимо отметить, что первые признаки и симптомы гастрита действительно очень схожи с ощущениями пациентов с функциональной диспепсией или ГЭРБ.
Самочувствие больного ухудшается, возникают такие симптомы, как тяжесть, вздутие, дискомфорт в верхней части живота, появляются режущие боли (как правило, после еды). Может наблюдаться потеря аппетита, тошнота, рвота, а также желудочные кровотечения.
Для функциональной диспепсии характерен более широкий спектр симптомов, от болей и тяжести в животе до тошноты и отрыжки. Однако, эти клинические признаки не являются результатом воспалительных процессов, жалобы пациентов указывают на отдельные проблемы с пищеварением, которые корректируются врачом-гастроэнтерологом.
При гастрите наблюдаются морфологические изменения слизистой оболочки желудка. Для их выявления необходимо пройти видеогастроскопию и тщательное лабораторное обследование.
Основные причины заболевания гастритом связаны с активизацией агрессивных процессов в организме, которые ведут к изменению кислотно-щелочной среды в желудке и разрушению защитного эпителиального слоя стенок желудка, из-за чего и возникает воспаление тканей.
Провоцирующими факторами воспалительных и дистрофических изменений слизистой желудка являются стрессы, нарушение питания, приём нестероидных препаратов (аспирин, анальгин, диклофенак, ибупрофен) и бактерия Helicobacter Pilory. Последний фактор — наиболее распространенная причина подобных заболеваний. “Хеликобактер пилори” поддерживает воспалительный процесс в желудке. Этой бактерией человек может заразиться в детстве и в течение всей своей жизни. В организме она размножается и постепенно заселяет слизистую оболочку. Этот процесс может длиться десятки лет. Если бактерия агрессивна, в итоге она вызовет воспалительный процесс.
Воспалительные процессы в слизистых тканях желудка развиваются постепенно. На начальных стадиях гастрит может протекать практически бессимптомно. Но рано или поздно болезнь дает о себе знать и переходит в острую форму.
Острый гастрит характеризуется резким ухудшением самочувствия, появлением острых болей и тяжести в желудке. Зачастую обострение может быть спровоцировано каким-либо раздражителем, например, после приема лекарств, острой пищи, алкоголя и тп.
Если вовремя не приступить к лечению острого гастрита, заболевание может перейти в следующую стадию. Хронический гастрит развивается в 85% случаев. Периоды ремиссии сменяются обострениями болезни, которые в дальнейшем могут привести к таким серьезным последствиям, как язвенная болезнь желудка или даже к онкологии.
Диагностика заключается в проведении
Лечение включает в себя купирование обострения и профилактику рецидива, длиться оно может от десяти дней до нескольких месяцев. Сроки лечения зависят от степени поражения слизистой желудка. Препараты врач назначает индивидуально каждому пациенту. Игнорировать симптомы гастрита опасно. Если вовремя не обратиться к врачу и не начать лечение, он может вызвать серьёзные осложнения. В некоторых случаях это приводит к раку пищевода, желудочному кровотечению, язве.
Препараты для лечения гастрита
При обнаружении Helicobacter пациентам назначают антибиотики и препараты для создания неблагоприятных условий для жизни бактерий, при повышенной кислотности и гастропатии — ингибиторы.
Гастрит с пониженной кислотностью
В зависимости от секреторной активности желудка выделяют две формы заболевания — с повышенной кислотностью и с пониженной. Последний характеризуется следующими симптомами: неприятный привкус во рту, снижение аппетита, урчание в животе, тошнота. Однако точно определить форму протекания болезни может только врач на основе анализов.
Обострение гастрита
При хроническом течении заболевания периоды ремиссии чередуются с периодами обострения. В разные периоды терапия будет отличаться. При сильно выраженных симптомах обострение лечится в стационаре. В период обострения также важно особенно тщательно соблюдать диету. Питаться нужно только полезными продуктами и по 4-6 раз в день небольшими порциями.
Для профилактики гастрита стоит придерживаться здорового образа жизни: отказаться от курения, не злоупотреблять алкоголем, избегать стресса и заниматься любыми видами физической активности. Особенно важно следить за своим питанием. Оно должно быть полноценным и сбалансированным. Старайтесь включать в рацион меньше вредной еды, не пропускайте приёмы пищи, следите, чтобы ваш организм в полной мере получал необходимые вещества: белки, жиры, углеводы, минералы, микро- и макроэлементы, витамины.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Поджелудочная железа и симптомы заболевания
Поджелудочная железа считается ключевым органом эндокринной и пищеварительной систем. Название она получила из-за своего расположения под желудком (в верхней части брюшной полости). Эту железу разделяют на три части. Широкий конец называют головкой, среднюю часть – телом, а узкий конец – хвостом.
Эту железу разделяют на три части. Широкий конец называют головкой, среднюю часть – телом, а узкий конец – хвостом.
Каковы функции поджелудочной железы?
Поджелудочной железой выполняются две важные функции.
- Она вырабатывает энзимы (пищеварительные ферменты) и выделяет их в двенадцатиперстную кишку. Энзимы в пищеварительном тракте разлагают углеводы, белки и жиры. Это так называемая экзокринная функция.
- Еще одна функция — эндокринная, которую выполняют бета-клетки островков Лангерганса, вырабатывая инсулин (гормон), и альфа-клетки, вырабатывая глюкагон. Инсулин контролирует уровень глюкозы (сахара) в крови. Он действует при гипергликемии (высоком содержании сахара в крови), а глюкагон устраняет гипогликемию (недостаток сахара в крови). Инсулин способствует также усвоению глюкозы в печени, где та хранится в виде гликогена, а затем и используется при стрессе и физических нагрузках. Когда островки Лангерганса производят мало инсулина, уровень глюкозы поднимается и возникает риск развития сахарного диабета и др.
Каковы симптомы заболеваний поджелудочной железы?
Проблемы железы проявляются определенными симптомами:
- боль в верхней части живота, в спине
- тошнота
- рвота
- вспучивание живота
- понос
- потеря аппетита
- высыпания (пятна) на коже в области поджелудочной железы и др.
Распространенных заболеваниях поджелудочной железы
Панкреатит
Острый панкреатит – это воспаление поджелудочной железы, возникшее стремительно.
Заболевание возникает, когда выход синтезируемых ею ферментов из железы затруднен и происходит «самопереваривание» органа, вызывающее острую боль.
Наиболее частые причины возникновения острого панкреатита: инфекции, злоупотребление алкоголем и камни в желчном пузыре, попадающие в желчевыводящие пути (поджелудочная железа соединена с желчевыводящими протоками в месте впадения в двенадцатиперстную кишку) и блокирующие выход ферментов. Другие факторы: прием некоторых препаратов, повреждения железы (физические), эпидемический паротит и рак поджелудочной железы.
Другие факторы: прием некоторых препаратов, повреждения железы (физические), эпидемический паротит и рак поджелудочной железы.
Хронический панкреатит – это вялотекущие, периодически повторяющиеся обострения воспаления поджелудочной железы. При обострении появляются симптомы острого панкреатита, а в фазе ремиссии – в основном, пищеварительные расстройства.
При лечении панкреатита следует провести терапию болезней, которые могли стать причиной хронического воспаления. Важно отказаться от употребления алкоголя. Если в желчном пузыре есть камни, наш доктор направит вас на их удаление.
Врач назначает препараты, уменьшающие выделение желудочного сока, а также ферментные средства, не содержащие компоненты желчи. Рекомендуется поголодать первые несколько дней лечения. Разрешено употреблять негазированные щелочные минеральные воды, некрепкий чай.
Доброкачественные новообразования
Кисты располагаются непосредственно в поджелудочной железе или в окружающих тканях. Они часто вызывают боли и сдавливание протоков, поэтому должны быть удалены. В железе появляются и доброкачественные опухоли (фибромы, липомы, аденомы и т.д.), которые тоже удаляют хирургическим путем.
Рак поджелудочной железы
Рак обычно поражает клетки основного протока железы и распространяется на тело органа.
К факторам риска относят курение, хронический панкреатит и возраст старше 65 лет. Запущенный рак поджелудочной железы способен распространиться на органы брюшной полости, привести к летальному исходу.
Для лечения используются хирургические методы, химиотерапия, лучевая терапия и пожизненное введение инсулина и др.
Диагностика
Диагностику заболеваний поджелудочной железы проводят, чтобы выявить особенности патологического процесса. Наши доктора-гастроэнтерологи используют разные методы:
- УЗИ
- 13С-дыхательный тест
- секретин-панкреозиминовый тест
- определение эластазы в кале
- исследование показателей крови и др.

Профилактика заболеваний поджелудочной железы
Следует помнить, что на функционирование железы наиболее негативно влияет алкоголь, курение, нерегулярный прием пищи, жареная, острая и жирная пища. Всего этого следует избегать. Рацион питания должен быть здоровым. Принимать пищу нужно по четыре-пять раз в день, также важна умеренность в еде.
К заболеваниям поджелудочной железы следует серьезно относиться и обязательно всесторонне обследоваться, чтобы получить оптимальное лечение.
Наша клиника предлагает современные способы диагностики с консультацией опытных специалистов для лечения заболеваний поджелудочной железы. Не откладывайте на потом и запишитесь на прием к гастроэнтерологу прямо сейчас.
Панкреатит
Хронический панкреатит
Панкреатит бывает острый и хронический. Острый панкреатит относится к разделу экстренной хирургии.
Что такое Хронический Панкреатит?
Хронический панкреатит-это воспаление поджелудочной железы, которое продолжается длительный период времени и со временем не улучшается.
Поджелудочная железа -это орган, расположенный забрюшинно за желудком. Она производит ферменты, которые помогают переваривать пищу (экзокринная функция). Железа также продуцирует гормоны, которые, в частности, контролируют уровень сахара в крови (эндокринная функция).
Панкреатит возникает, когда поджелудочная железа воспаляется. Панкреатит считается хроническим, когда он воспаление не прекращается в течение нескольких месяцев или лет.
Хронический панкреатит может привести к необратимому рубцеванию и повреждениям паренхимы поджелудочной железы. Кальциевые камни и кисты могут развиваться в поджелудочной железе, которая может блокировать протоки, несущие пищеварительные ферменты и соки в желудочно-кишечный тракт. Экзокринная недостаточность сопровождается нарушением пищеварения , а эндокринная – может привести к диабету.
Что вызывает Хронический Панкреатит?
Существует множество различных причин хронического панкреатита. Наиболее распространенной причиной является длительное злоупотребление алкоголем. Примерно 70 процентов случаев связаны с употреблением алкоголя.
Наиболее распространенной причиной является длительное злоупотребление алкоголем. Примерно 70 процентов случаев связаны с употреблением алкоголя.
Другие причины включают:
аутоиммунное заболевание, которое возникает, когда организм ошибочно атакует здоровые клетки и ткани
узкий проток поджелудочной железы,
закупорка панкреатического протока желчными камнями или камнями поджелудочной железы
кистозный фиброз, который является наследственным заболеванием
высокий уровень кальция в крови, который называется гиперкальциемией
высокий уровень триглицеридных жиров в крови, который называется гипертриглицеридемией
Кто рискует получить хронический панкреатит?
Злоупотребление алкоголем повышает риск развития хронического панкреатита. Считается, что курение повышает риск развития панкреатита среди алкоголиков. В некоторых случаях семейный анамнез хронического панкреатита повышает риск.
Хронический панкреатит чаще всего развивается у людей в возрасте между 30 и 40. Это заболевание также чаще встречается у мужчин, чем у женщин.
Каковы симптомы хронического панкреатита?
Сначала вы можете не заметить никаких симптомов. Изменения в поджелудочной железе могут стать запущенными, прежде чем вы начнете чувствовать себя плохо.
При возникновении симптомов они могут включать:
боль в верхней части живота
диарея
тошнота и рвота
одышка
необъяснимая потеря веса
чрезмерная жажда и усталость
По мере прогрессирования заболевания могут наблюдаться более серьезные симптомы, такие как:
Болезненные приступы могут длиться часами и даже днями.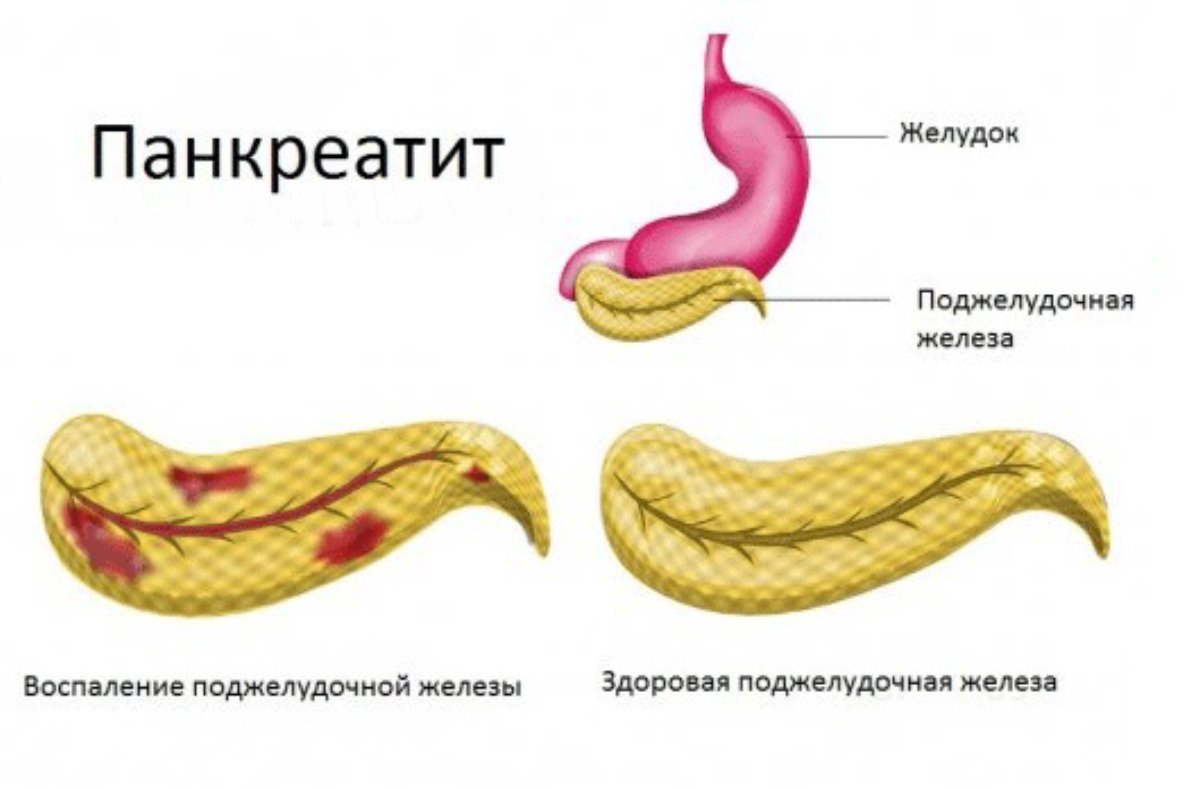 Некоторые люди считают, что еда или питье могут усугубить их боль. По мере прогрессирования заболевания боль может становиться постоянной.
Некоторые люди считают, что еда или питье могут усугубить их боль. По мере прогрессирования заболевания боль может становиться постоянной.
Как диагностируется Хронический Панкреатит?
На ранних стадиях хронического панкреатита изменения поджелудочной железы трудно увидеть при анализе крови. По этой причине анализы крови обычно не используются для диагностики заболевания. Однако, они могут быть использованы для определения уровня панкреатических ферментов в крови. Ваш врач может попросить у вас образец кала для проверки уровня жира. Жирный стул может быть признаком того, что ваш организм неправильно поглощает питательные вещества.
Методы лучевой диагностики — это самый надежный способ для вашего врача поставить диагноз. Ваш врач может попросить провести следующие исследования для выявления признаков воспаления поджелудочной железы:
УЗИ
Как лечится Хронический Панкреатит?
Лечение хронического панкреатита направлено на уменьшение боли и улучшение пищеварительной функции. Повреждение поджелудочной железы нельзя исправить, но при надлежащем уходе вы сможете справиться со многими симптомами. Лечение панкреатита может включать медикаментозное лечение, эндоскопическую терапию или хирургическое вмешательство.
Применение лекарств
Возможные лекарства которые ваш доктор может предписать для хронического панкреатита включают:
обезболивающее
искусственные пищеварительные ферменты, если ваши уровни энзимов слишком низки для того чтобы усвоить еду нормально
инсулин если развился диабет
системные стероиды, если у вас есть аутоиммунный панкреатит, который возникает, когда иммунная система атакует поджелудочную железу
Эндоскопия
Некоторые процедуры используют эндоскоп, чтобы уменьшить боль и избавиться от закупорки протоков. Эндоскопия позволяет вашему доктору рассечь сужения, извлечь из поджелудочной железы камни, установить небольшие трубки стенты.
Эндоскопия позволяет вашему доктору рассечь сужения, извлечь из поджелудочной железы камни, установить небольшие трубки стенты.
Хирургия
Большинству людей операция не нужна. Однако, если вы имеете сильную боль, не отвечаете на лекарственную терапию, только операция может помочь результативно решить проблему. Операция может быть использована, чтобы разблокировать панкреатический проток или расширить его, если он слишком узкий. Во время операции хирург широко вскрывает проток поджелудочной железы, удаляет нежизнеспособные или пораженные ткани, камни протоков (чистит протоковую систему). Операция обычно завершается подшиванием кишки к протоку, чтобы гарантировать отток сока поджелудочной железы и профилактировать развитие рецидива заболевания.
Важно избегать употребления алкоголя после того, как вам поставили диагноз хронического панкреатита, даже если алкоголь не был причиной вашей болезни. Вы также должны избегать курения, поскольку это может увеличить риск развития рака поджелудочной железы. Возможно, вам придется ограничить количество жира в вашем рационе и принимать витамины.
Каковы возможные осложнения хронического панкреатита?
Хронический панкреатит может вызвать многочисленные осложнения. Вы подвергаетесь большему риску развития осложнений, если продолжаете употреблять алкоголь после постановки диагноза.
Нарушение всасывания питательных веществ является одним из наиболее распространенных осложнений. В виду того что ваш панкреас не производит достаточные пищеварительные энзимы, ваше тело не поглощает питательные вещества правильно. Это может привести к потере веса и дистрофии.
Развитие сахарного диабета-еще одно возможное осложнение. Панкреатит повреждает клетки которые производят инсулин и глюкагон, которые контролируют количество сахара в вашей крови. Это может привести к повышению уровня сахара в крови. Около 45 процентов людей с хроническим панкреатитом заболеют диабетом.
У некоторых людей также развиваются псевдокисты — заполненные жидкостью наросты, которые могут образовываться внутри или снаружи поджелудочной железы. Псевдокисты опасны тем, что могут блокировать важные протоки и кровеносные сосуды. В некоторых случаях может происходить нагноение псевдокист.
Долгосрочная перспектива. Прогноз.
Прогноз зависит от тяжести и причины заболевания. Другие факторы могут повлиять на ваши шансы на выздоровление, в том числе ваш возраст при диагностике и продолжаете ли вы пить алкоголь или курить сигареты.
Своевременная диагностика и лечение могут улучшить прогноз. Вызовите вашего доктора сразу если вы замечаете любые симптомы панкреатита.
Панкреатит у детей — причины, симптомы, диагностика и лечение панкреатита у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Панкреатит – это патология поджелудочной железы, которая сопровождается локальным воспалением и нарушением ее функции. Диагностикой и лечением заболевания у детей занимается педиатр, семейный врач или гастроэнтеролог.
О заболевании
Панкреатит – распространенная патология желудочно-кишечного тракта (ЖКТ), которая сопровождается локальным воспалением ткани поджелудочной железы и ее протоков. Рассматриваемый орган играет одну из ключевых ролей в процессе пищеварения, обеспечивая выброс большого количества ферментов в кишечник. Поджелудочная железа также участвует в контроле уровня глюкозы в крови посредством секреции инсулина. Панкреатит ведет к нарушению указанных функций, что может стать причиной серьезного ухудшения состояния ребенка.
Заболевание протекает остро или хронически. У детей важно максимально быстро распознать патологию, чтобы своевременно назначить адекватное лечение. В противном случае болезнь прогрессирует и приводит к органическому поражению тканей железы и повышению риска развития серьезных осложнений – сахарный диабет, грубые расстройства пищеварения, коллаптоидные реакции (предобморок и потеря сознания).
Симптомы панкреатита
Панкреатит – болезнь, которая в 90% случаев сопровождается нарушением секреции пищеварительных ферментов железой. Результатом такого поражения является ухудшение работы ЖКТ ребенка с возникновением характерных симптомов.
Наиболее частыми признаками панкреатита у детей являются:
- болевые ощущения в животе – дискомфорт носит опоясывающий характер с иррадиацией в спину;
- метеоризм;
- нарушение дефекации по типу диареи;
- потеря аппетита;
- тошнота, рвота;
- повышение температурных показателей тела до 37-38оС.
У грудничков и новорожденных симптомы панкреатита носят меньшую выраженность, чем у детей старшей возрастной группы. Иногда родители могут даже не заметить каких-то особых изменений в поведении малыша. У подростков симптоматика заболевания отличается яркостью и интенсивностью. Это обусловлено влиянием значительного числа провоцирующих факторов.
Клиническая картина заболевания зависит от формы и длительности патологического процесса, а также степени поражения поджелудочной железы. При хроническом течении воспаления боль может носить затяжной ноющий характер. Параллельно ребенок теряет массу тела, ухудшается состояние кожи, ногтей, волос.
При выявлении каких-либо из указанных признаков родителям стоит обратиться за помощью к врачу. Ранняя диагностика панкреатита с назначением адекватного лечения способствует быстрой стабилизации функции пищеварения малыша и минимизации рисков развития осложнений.
Причины панкреатита
Патогенетической основой панкреатита любого генеза является локальное воспаление тканей железы. Ключевым механизмом этого патологического процесса является высвобождение чрезмерного количества активных ферментов, которые начинают повреждать собственные структуры органа. Гиперактивация секреторной функции железы может быть как первичной, так и вторичной (развивается вследствие патологии других органов и систем).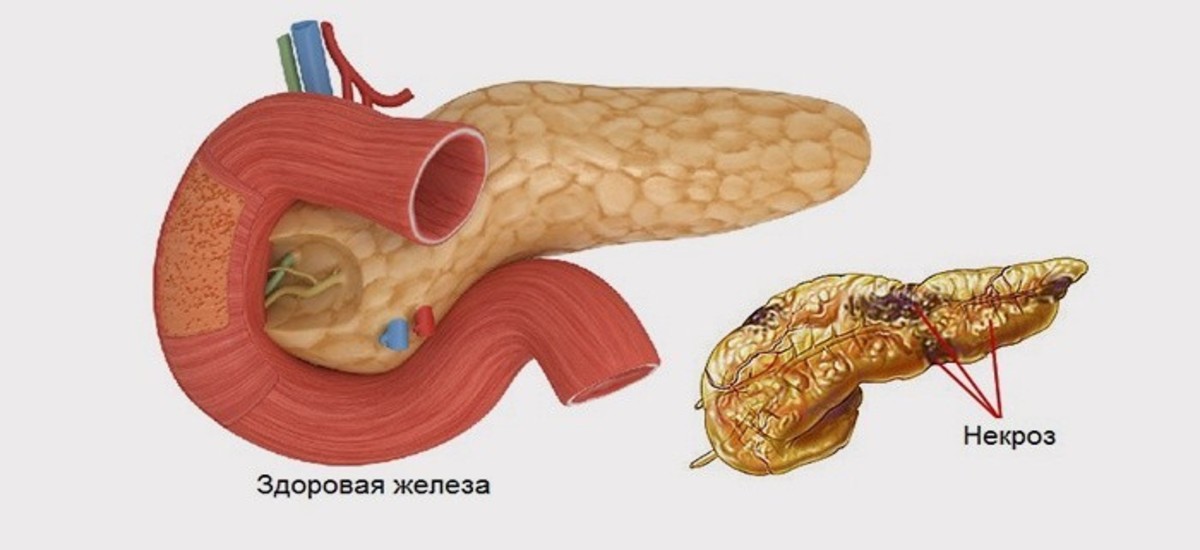
У новорожденных и грудничков панкреатит чаще возникает в результате врожденных аномалий развития органа и его протоков. Из-за отсутствия адекватного оттока ферменты скапливаются внутри железы и запускают процесс лизиса (химического разрушения) собственных тканей.
У детей школьного и подросткового возраста активация выделения биоактивных энзимов может быть спровоцирована следующими факторами:
- употребление большого количества жаренной и жирной пищи – пищеварительный тракт ребенка не приспособлен для переваривания «тяжелых» продуктов;
- вирусные или бактериальные поражения органов ЖКТ с проникновением возбудителя в поджелудочную железу;
- сужение панкреатических дуктусов на фоне неопластических процессов в брюшной полости.
Риск развития панкреатита также повышается при нерегулярном питании, употреблении большого количества фаст-фуда, газированных напитков. Поражение поджелудочной железы иногда возникает на фоне приема агрессивных медикаментов или попадания в ЖКТ малыша токсинов.
Диагностика панкреатита
Гастроэнтерологи и педиатры «СМ-Доктор» — это специалисты со стажем от 10 лет и более. Благодаря большому опыту и современному оборудованию, которым оснащена наша клиника, врачи могут быстро выявить панкреатит даже на ранних этапах развития. Все это создает оптимальные условия для назначения адекватного лечения и, следовательно, восстановления состояния ребенка в кратчайшие сроки.
Врач устанавливает предварительный диагноз панкреатита еще на первой консультации. В этом ему помогает анамнез заболевания, особенности клинической картины. Для верификации диагноза назначаются следующие дополнительные исследования:
- общеклинический анализ крови и мочи;
- биохимический анализ крови – особое внимание обращается на уровень альфа-амилазы;
- ультразвуковое сканирование (УЗИ) органов брюшной полости;
- анализ кала на эластазу-1;
- КТ, МРТ органов брюшной полости (при необходимости в сложных клинических случаях).

При подозрениях на сопутствующее нарушение функции других внутренних органов и систем гастролог направляет ребенка на консультацию к смежным специалистам (инфекционист, невролог, нефролог).
Лечение панкреатита
Ключевым аспектом лечения панкреатита является обеспечение максимально возможного функционального покоя железе в острой фазе воспаления. Значительное снижение секреторной функции органа, создаваемое искусственно, способствует естественному затуханию активности патологического процесса.
С этой целью врачи назначают постельный режим и дробное употребление воды без газа (в первые дни) с постепенным расширением рациона за счет использования пюреобразных блюд. Для купирования клинической картины с помощью медикаментов используются следующие группы препаратов:
- анальгетики и спазмолитические средства – для устранения болевого синдрома;
- антисекреторные препараты;
- ферменты – для стабилизации функции пищеварения;
- ингибиторы протеазы.
Аномалии развития панкреас иногда могут потребовать оперативного лечения. При выявлении бактериальной причины заболевания врач дополнительно использует антибиотики с целью уничтожения возбудителя.
Профилактика заболевания предусматривает соблюдение рациональной диеты, которая соответствует возрасту малыша, и своевременное лечение других заболеваний ЖКТ.
«СМ-Доктор» — современная клиника, специализирующаяся на предоставлении полного пакета услуг по диагностике и лечению всевозможных заболеваний ЖКТ детей от 0 и до 18 лет. Благодаря высокотехнологичному оборудованию и большому опыту наших врачей мы гарантируем быстрое улучшение самочувствия каждого пациента. Обращайтесь к квалифицированным специалистам в удобное время!
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Рубрика здоровье: лечение панкреатита — Официальный сайт Администрации Санкт‑Петербурга
Диагноз «панкреатит» — сегодня не редкость. Это заболевание представляет собой воспаление поджелудочной железы. Часто имеющиеся проблемы с пищеварением нами осознаются лишь, как простые погрешности в еде, которые сами по себе должны пройти. К сожалению, на практике все происходит иначе. О панкреатите и о том, как его предупредить эта публикация.
Отчего возникает воспаление при панкреатите?
Функционирование поджелудочной железы может нарушить чрезмерно острая, жирная и жареная пища, переедание, острое или хроническое отравление алкоголем, а также нервно-психическое перевозбуждение, что резко повышает выделение панкреатического сока. Приступ вызывается тем, что поврежденные протоки поджелудочной железы не в состоянии отвести сок, и он вместо кишечника попадает в ткани поджелудочной железы, вызывая ее воспаление. В зону риска этой болезни попадают мужчины, склонные к перееданию и злоупотреблению алкоголем, и женщины во время беременности и на раннем послеродовом периоде. Кроме того, приступ острого панкреатита может спровоцировать язвенная болезнь, длительный прием гормональных препаратов. Часто острый панкреатит, возникает и при заболеваниях желчного пузыря, желчных протоков, желчнокаменной болезни, циррозе печени. Среди возможных причин приступа панкреатита – физическая травма живота (например, удар при падении). При остром панкреатите пациент госпитализируется и пребывает в стационаре в течение 3-7 дней.
Какими симптомами сопровождается панкреатит?
Симптомы острого панкреатита – сильная боль в области живота. При этой болезни локализация боли возможна в различных местах живота: если воспаляется головка поджелудочной железы, то болит в правом подреберье, если тело железы, то – в подложечной области, если хвост, то – в левом подреберье. Но иногда боли носят опоясывающий характер (когда воспалена вся поджелудочная железа). Иногда боль отдает в спину и редко – за грудину и левую лопатку.
Но иногда боли носят опоясывающий характер (когда воспалена вся поджелудочная железа). Иногда боль отдает в спину и редко – за грудину и левую лопатку.
Симптомы хронического панкреатита таковы: плохой аппетит, рвота, тошнота, вздутие живота, отрыжка, повышенное слюноотделение, различные нарушения работы пищеварительного тракта, боли в верхнем отделе живота и спине (локализация боли аналогична острой форме заболевания). От жирной и острой пищи или алкоголя у больного хроническим панкреатитом возможны обострения течения болезни в форме жгучей, часто даже сверлящей боли.
Как подтвердить диагноз панкреатита?
Обнаружить панкреатит бывает довольно сложно: поджелудочная железа – орган, расположенный очень глубоко в теле человека, поэтому ее заболевания диагностировать очень сложно. Установить наличие хронического панкреатита у пациента можно с помощью современных методов: например, УЗИ, ангиография сосудов железы, исследование активности ферментов крови и мочи. Важно помнить, что поджелудочная железа вырабатывает кроме панкреатического сока еще и инсулин – поэтому хронический панкреатит может стать причиной сахарного диабета.
Как лечат панкреатит?
Острый панкреатит лечится только в хирургическом стационаре: пациента держат на жесткой диете, внутривенно капельно вводятся медикаменты. Критический период (с сильными болями) длится 2-7 дней.
При хроническом панкреатите для снятия боли можно применять но-шпу. Для подавления повышенной секреции поджелудочной железы рекомендуется фосфолюгель, альмагель. Иногда назначаются ферментные препараты, которые восполняют нехватку панкреатического сока: мезим форте, панзинорм и другие. Назначить конкретное лечение при хроническом панкреатите может только лечащий врач, знакомый с особенностями течения болезни.
Очевидно, что необходимо соблюдать диету при хроническом панкреатите?
При хроническом панкреатите это особенно важно. Необходимо увеличить потребление белка и уменьшить употребление жиров и углеводов, в частности сахара. Следует отказаться от грубой клетчатки, исключить жареные блюда. Следует стремиться потреблять больше витаминов. Желательно установить режим питания – 5–6 раз в день.
Необходимо увеличить потребление белка и уменьшить употребление жиров и углеводов, в частности сахара. Следует отказаться от грубой клетчатки, исключить жареные блюда. Следует стремиться потреблять больше витаминов. Желательно установить режим питания – 5–6 раз в день.
Примерное меню на день выглядит следующим образом:
-Первый завтрак: на первое можно сварить мясо, на второе – овсянку с молоком, чай.
-Второй завтрак: омлет из яичного белка на пару и отвар шиповника.
-Обед: суп вегетарианский из нашинкованных овощей, любое блюдо из отварного мяса, в качестве гарнира вареный картофель, компот из сухофруктов.
-Полдник: творог кальцинированный, чай с молоком.
-Ужин: приготовить рыбу, морковное пюре, чай с молоком.
-На ночь: выпить стакан кефира.
При этом в рационе должны присутствовать только нежирные сорта мяса и рыбы в отварном, желательно измельченном виде, никаких жареных блюд. Допускаются молочные продукты, но с минимальным процентом жирности. Пить рекомендуется только натуральные соки, не содержащие сахар, а также чай и отвары сухих фруктов. При панкреатите не допускается употребление острой пищи, различных консерваций, копченых и маринованных продуктов, газированных и алкогольных напитков, сладкого. В общем, рацион больного панкреатитом должен быть построен из быстро переваривающихся продуктов. Такая диета в комплексе с соответствующим лечением ускорит улучшение состояния больного.
Можно ли использовать сборы лекарственных трав?
Чтобы не было повторных приступов заболевания используются следующие сборы. При хроническом панкреатите фитотерапия необходима практически постоянно, при разовых обострениях в качестве профилактики необходимо прибегать к помощи сборов раза два в год курсами по 1-2 месяца:
-При обострившемся панкреатите можно сделать такой сбор: взять в равных частях зверобой, пустырник и цветки бессмертника. Две столовые ложки сбора залить 0,5 л кипятка, настаивать час, процедить и принимать по 50 г перед едой.
-Эффективен такой сбор: 3 столовые ложки травы череды, травы девясила, листьев мать-и-мачехи в пропорции 2:1:1 залить 0,5 л воды, кипятить 4 минуты, настоять в закрытой посуде 2 часа. Принимать маленькими глотками в теплом виде за 30 минут до еды 20 дней.
Что еще можно порекомендовать пациентам?
Для профилактики панкреатита медики рекомендуют освоить приемы мягкого массажа поджелудочной железы с помощью особых движений мышц живота и диафрагмы. Они улучшат кровообращение в этой области и отток пищеварительных соков из поджелудочной железы и печени, уменьшат воспаление, отек и застойные явления, сопутствующие хроническому панкреатиту.
Выполняйте упражнения несколько раз в день в любом положении — сидя, лежа или стоя. Начните с 3—4 повторов, затем постепенно увеличивайте нагрузку до 9 раз. Следите за своим самочувствием: во время гимнастики вы не должны испытывать усталость и болевые ощущения.
— Вдохнуть, выдохнуть и задержать дыхание. Во время дыхательной паузы плавно, но довольно сильно втянуть живот, сосчитать до 3, а затем расслабить мышцы брюшного пресса.
— Вдохнуть, выдохнуть и задержать дыхание. Во время дыхательной паузы как можно сильнее надуть живот, сосчитать до 3, а затем расслабить мышцы брюшного пресса.
— Одновременно с выдохом сильно втянуть живот. Задержав дыхание на несколько секунд, расслабить мышцы брюшного пресса. Активно надуть живот на вдохе и снова втянуть его на выдохе.
Панкреатит: воспаление поджелудочной железы — симптомы, лечение, диета
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.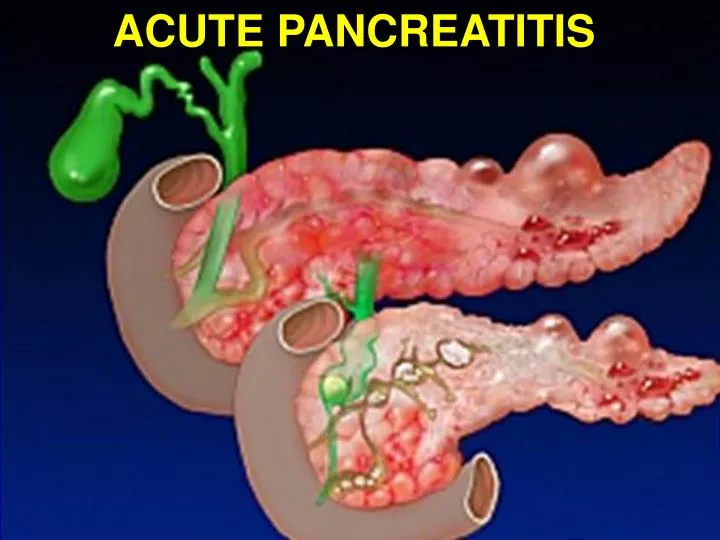
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
-
злоупотребление алкоголем и табаком -
травмы живота, хирургические вмешательства -
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков -
интоксикация пищевыми продуктами, химическими веществами -
генетическая предрасположенность -
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
При остром панкреатите наблюдаются:
-
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой. -
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса. -
Бледный или желтоватый цвет лица. -
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию. -
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита. -
Вздутие живота – желудок и кишечник во время приступа не сокращаются. -
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
-
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи. -
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления. -
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
-
Общий анализ крови -
Биохимический анализ крови -
Анализ мочи -
Анализ кала -
УЗИ, МРТ или рентгенография органов брюшной полости -
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Почему нельзя терпеть боль в животе и чем опасен острый панкреатит?
Заболевания желудочно-кишечного тракта не такие уж страшные по сравнению с теми, которых страшится весь мир (такие как рак и СПИД), и тем не менее.
Что такое панкреатит?
Геннадий Кондратенко, заведующий 1-й кафедрой хирургических болезней БГМУ, доктор медицинских наук, профессор:
Поджелудочная железа, в общем, отвечает двум задачам в организме, важнейшим, принципиально очень важным задачам. Это первое – она участвует в пищеварительном конвейере, и второе – она регулирует содержание сахара в крови.
Воспаление поджелудочной железы в острой или хронической форме – это и называется панкреатит. Надо отметить сразу же, что заболеваемость острым панкреатитом имеет общемировую тенденцию к росту. Внимание хирургической общественности всего мира, в том числе и нашей белорусской хирургической общественности, приковано к этому заболеванию. Мы видим рост и в Беларуси, в том числе и тяжёлых форм панкреатита, обеспокоены этим.
Геннадий Кондратенко: «Заболеваемость острым панкреатитом имеет общемировую тенденцию к росту. Мы видим рост и в Беларуси, в том числе и тяжёлых форм панкреатита, обеспокоены этим».
Интересный факт. Мы боимся инфаркта, инсульта, рака – основных передовиков по смертности в мире. И совсем забываем, точнее, слабо знаем о таком коварном заболевании, как панкреатит.
Алексей Протасевич, доцент 1-й кафедры хирургических болезней БГМУ, кандидат медицинских наук:
Можно сказать, что это даже фатальное заболевание. Особенно острый панкреатит – это потенциально смертельная болезнь.
Алексей Протасевич: «Можно сказать, что это даже фатальное заболевание. Особенно острый панкреатит – это потенциально смертельная болезнь».
В силу своей непредсказуемости и быстротечности.
Алексей Протасевич:
Погибает где-то в пределах 20-30% случаев.
Так что же это за монстр, который может унести жизнь человека, в мгновение ока?
Алексей Протасевич:
Это смерть ткани поджелудочной железы.
Казалось бы, совсем маленький орган – не более 50 г веса, а его болезнь может привести к неправильной работе других жизненно важных органов.
Алексей Протасевич:
В начале к неправильной работе сердца, лёгких, печени, почек, иногда головного мозга. Если не проводить дезинтоксикацию, ваш пациент может умереть от сердечной недостаточности.
К счастью, есть у этого органа один плюс. Скажем прямо: несколько обнадёживающий.
Алексей Протасевич:
Поджелудочная железа создана с большим запасом прочности. У вас может не быть 90% поджелудочной железы, и у вас не будет сахарного диабета и не будет ферментной недостаточности. Поэтому, в принципе, господь-бог создал поджелудочную железу серьёзно.
И чтобы повредить её, уж очень надо постараться.
Причины развития болезни
Алексей Протасевич:
Для мужчин в подавляющем большинстве случаев причина – это приём алкоголя.
Причём в любом виде и в любом количестве.
Алексей Протасевич:
Если человек регулярно и много выпивает алкоголя, у него 100% развивается цирроз печени.
А для развития панкреатита достаточно и разовой дозы.
Алексей Протасевич:
Так называемый алкогольный эксцесс может привести к развитию тяжелейшего острого панкреатита.
Алексей Протасевич: «Так называемый алкогольный эксцесс может привести к развитию тяжелейшего острого панкреатита».
Для женщин основной причиной панкреатита может стать заболевание желчного пузыря и желчных протоков. Какая связь, спросите вы? Да самая прямая.
Алексей Протасевич:
Попадание желчи в двенадцатиперстную кишку осуществляется по протоку, который проходит в головке поджелудочной железы. Непосредственно перед попаданием в двенадцатиперстную кишку проток поджелудочной железы сливается с желчным протоком.
Такая анатомическая близость приводит к тому, что злополучные камушки травмируют и поджелудочную железу, тем самым вызывая панкреатит у женщин. Коварство заболевания заключается ещё и в том, что в ряде случаев причину его возникновения установить невозможно.
Алексей Протасевич:
Это так называемый идиопатический панкреатит. Ряд причин остаются закрытыми, так как есть связь с генами, с врождённой предрасположенностью пациента к развитию именно этого заболевания.
Алексей Протасевич: «Ряд причин остаются закрытыми, так как есть связь с генами, с врождённой предрасположенностью пациента к развитию именно этого заболевания».
К счастью, таких случаев немного – около 10% от всего количества заболевших. Вот и судите сами, что в подавляющем большинстве становится причиной развития столь непредсказуемого заболевания – наши весьма предсказуемые действия. И это факт.
Хронический панкреатит
Геннадий Кондратенко:
Это наблюдается тогда, когда небольшие длительно текущие повторяющиеся воспаления ткани поджелудочной железы приводят к дегенерации этой ткани и замещению этой функциональной ткани на соединительную рубцовую ткань. Таким образом, становится слабее пищеварительная функция поджелудочной железы, возникают проблемы с пищеварением у этих пациентов, возникают умеренные постоянные или периодические боли в верхней части живота, расстраивается стул, возникает диарея. Таких пациентов тоже необходимо лечить заместительной терапией, постоянно нужно соблюдать диету.
Причина его развития та же: неумеренное употребление алкоголя, скажем так, и пища, жирная особенно и острая пища, ну, и также длительное ношение камней, желчнокаменная болезнь, которая не оперируется своевременно. Тогда, когда человек уже имеет хроническую форму панкреатита, не обращает на это внимание, ведёт нездоровый образ жизни, развивается картина почти полностью идентичная острому панкреатиту.
Геннадий Кондратенко: «Тогда, когда человек уже имеет хроническую форму панкреатита, не обращает на это внимание, ведёт нездоровый образ жизни, развивается картина почти полностью идентичная острому панкреатиту».
Лечение
Геннадий Кондратенко:
Хотелось бы отметить, что это острое начало требует незамедлительной доставки в приёмные покои тех больниц, где имеются хирургические отделения. Почему хирургический стационар? Потому что всё-таки это хирургическое заболевание. В ряде случаев будет показано оперативное вмешательство при этом заболевании.
Существуют очень тяжёлые формы панкреатита, которые могут и в реанимации лечиться. Единственное, конечно, пожелание, чтобы не ходили особо, может быть, и в поликлинику, потому что замедление с оказанием помощи играет существеннейшую роль в дельнейшем течении панкреатита.
Больные с острой формой панкреатита чаще всего поступают в больницу в тяжелейшей форме по одной простой причине – позднего обращения.
Анастасия Хатковская, врач анестезиолог-реаниматолог:
Сутки, двое, некоторые неделю находятся дома, в лучшем случае, занимаются самолечением, в худшем – ничем не занимаются. Очень многие накануне злоупотребляют алкоголем и часто даже не помнят начало симптомов.
Анастасия Хатковская: «Сутки, двое, некоторые неделю находятся дома, в лучшем случае, занимаются самолечением, в худшем – ничем не занимаются. Очень многие накануне злоупотребляют алкоголем и часто даже не помнят начало симптомов».
Пожалуй, это самые распространённые ошибки пациентов.
Ян Керножицкий, хирург 1-го экстренного хирургического отделения УЗ «10-я городская клиническая больница г. Минка»:
Мы привыкли всё делать «на авось». А вдруг пройдёт. Это всё слышишь у 100%, наверное, приехавших на вторые-третьи сутки.
Многим это «авось» стоит жизни.
Ян Керножицкий:
Мы теряем время, для того чтобы начать массивную инфузионную терапию.
Поэтому ещё раз о симптомах.
Симптомы
Алексей Протасевич:
Основным клиническим проявлением острого панкреатита является боль в эпигастрии.
Или, как говорят обыватели, «под ложечкой». Боль может отдавать в правое или левое подреберье. И носит, как правило, опоясывающий характер.
Алексей Протасевич: «Основным клиническим проявлением острого панкреатита является боль в эпигастрии».
Алексей Протасевич:
Далее по нисходящей – это тошнота, рвота, как правило, неукротимая, затем вздутие живота, затем уже общие симптомы интоксикации в виде тахикардии, одышки, общей слабости.
К сожалению, острый панкреатит может маскироваться под другие заболевания.
Алексей Протасевич:
Чаще всего путают с гастритами и язвенной болезнью.
Отсюда позднее обращение за медицинской помощью и, как следствие. снижение эффективности проводимой терапии.
Алексей Протасевич: «Чаще всего путают с гастритами и язвенной болезнью».
Анастасия Хатковская:
Человек обращается в обезвоженном состоянии, потому что очень большая потеря жидкости идёт на воспалительный процесс, который происходит в животе, происходит сгущение крови. Поэтому первая помощь, которую мы оказываем, как врачи анестезиологи-реаниматологи, заключается в массивной инфузионной терапии.
Часто инфузия доходит до 6-8 литров жидкости в сутки.
Анастасия Хатковская:
Без этого человек, в принципе, в течение суток-двух может выйти на интоксикационный шок и погибнуть.
Диагностика
Здесь же, в отделении реанимации, проводится и простейший, но испытанный годами метод диагностики – ультразвуковое исследование.
Алексей Протасевич:
Если мы говорим о тяжёлом, если нам надо знать всю информацию о состоянии поджелудочной железы – это, конечно, компьютерная томография. Сейчас есть работы о магнитно-резонансной томографии. Похоже, что она даёт практически тот же объём информации, что и КТ.
Если организм пациента неадекватно реагирует на терапию с первых дней лечения либо планируется оперативное вмешательство – медики применяют ещё один метод диагностики.
Алексей Протасевич:
Так называемая эндосоноскопия. Это эндоскопия, но когда на датчике эндоскопа присоединён ещё маленький ультразвуковой датчик. И мы фактически датчик через двенадцатиперстную кишку кладём на поджелудочную железу, и поэтому получаем очень подробное. очень достоверное изображение состояния поджелудочной железы.
В завершении классический анализ крови.
Алексей Протасевич:
На предмет повышения ферментов в нём поджелудочной железы. То есть это вот три признака острого панкреатита – это наличие боли, повышение ферментов и ультразвуковые признаки воспаления поджелудочной железы.
Алексей Протасевич: «Три признака острого панкреатита – это наличие боли, повышение ферментов и ультразвуковые признаки воспаления поджелудочной железы».
Анастасия Хатковская:
Если пациент поступил спустя двое суток, трое суток после начала заболевания, конечно, оборвать процесс уже невозможно. Процесс запущен, каскад патологических механизмов запущен.
Введение в заболевание поджелудочной железы: острый панкреатит
Что такое острый панкреатит?
Острый панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это железа, которая находится сразу за желудком ( Рисунок 1 ). Он выполняет две функции: 1) выделяет пищеварительный сок в тонкий кишечник для переваривания пищи и нейтрализует секрецию желудочного сока и 2) высвобождает инсулин для регулирования уровня глюкозы в крови. Существует три типа клеток поджелудочной железы: 1) ацинарные клетки, вырабатывающие пищеварительные ферменты поджелудочной железы; 2) протоковые клетки, выстилающие протоки поджелудочной железы, которые выделяют водянистую жидкость для переноса пищеварительных ферментов в кишечник; и 3) эндокринные клетки, присутствующие в островках Лангерганса, которые секретируют инсулин и другие гормоны ( Рисунок 2 ).Поскольку ацинарные и протоковые клетки секретируются в проток, эта часть называется экзокринной поджелудочной железой. Пищеварительные ферменты поджелудочной железы производятся в виде неактивных предшественников и переносятся в тонкий кишечник, где происходят дополнительные ферментативные процессы, которые превращают неактивные пищеварительные ферменты в активные, которые переваривают нашу пищу. Когда ферменты поджелудочной железы преждевременно активируются в поджелудочной железе, они атакуют саму поджелудочную железу вместо переваривания пищи и вызывают панкреатит.
Острый панкреатит — наиболее частая причина госпитализации по поводу желудочно-кишечного заболевания в США.В 2009 г. было 275 000 госпитализаций по поводу острого панкреатита, а прямые ежегодные затраты составили 2,6 миллиарда долларов (1). Во всем мире заболеваемость острым панкреатитом составляет от 4,9 до 73,4 случая на 100 000 (2, 3). В Соединенных Штатах растет заболеваемость острым панкреатитом. Риск острого панкреатита увеличивается с возрастом. И мужчины, и женщины подвержены риску панкреатита; однако гендерное различие определяется причиной острого панкреатита. Например, острый панкреатит, вызванный алкоголем, чаще встречается у мужчин, чем у женщин, что отражает большее употребление алкоголя мужчинами.Напротив, острый панкреатит, вызванный желчными камнями, чаще встречается у женщин. Более 60% случаев острого панкреатита приходится на взрослых (4). Однако острый панкреатит у детей и подростков стал более узнаваемым. Панкреатит в 2–3 раза чаще встречается у афроамериканцев по сравнению с европейцами (5).
Рисунок 1. Поджелудочная железа. Поджелудочная железа состоит из 4 частей: головы, шеи, тела и хвоста. Рисунок 1A представляет собой анатомический рисунок, показывающий кровоснабжение поджелудочной железы.На рисунке 1b показано поперечное сечение поджелудочной железы, полученное у нормального человека. Клинически такое изображение можно получить с помощью компьютерной томографии (КТ). Поджелудочная железа находится за желудком, который был удален для визуализации поджелудочной железы. Часть толстой кишки и петли тонкой кишки также находятся впереди поджелудочной железы. За поджелудочной железой находится ряд крупных кровеносных сосудов, включая воротную вену, нижнюю полую вену, аорту, верхнюю брыжеечную артерию и вену, почки и позвонки. Дистальный общий желчный проток проходит через головку поджелудочной железы.По материалам Gorelick F, Pandol, SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Рисунок 2. Клетки поджелудочной железы. В поджелудочной железе есть два типа железистых клеток: экзокринные клетки, которые включают ацинарные и протоковые клетки: и эндокринные клетки, присутствующие в островках Лангерганса. Внешнесекреторная часть поджелудочной железы составляет 85% поджелудочной железы. По материалам Gorelick F, Pandol, SJ, Topazian M.Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит. Проект обучения желудочно-кишечному тракту, Американская гастроэнтерологическая ассоциация. 2003.
Рисунок 3. Анатомия протока. Общий желчный проток соединяется с протоком поджелудочной железы и впадает в двенадцатиперстную кишку через проток Вирсунга. Камни из желчного пузыря могут попадать в общий желчный проток, вызывая обструкцию, как показано на панели B. По материалам Gorelick F, Pandol, SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит.2003.
Что вызывает острый панкреатит?
Существует множество причин острого панкреатита. Самая частая причина в Соединенных Штатах — камни в желчном пузыре. Желчные камни — это крошечные камни, которые образуются в желчном пузыре. Они состоят из холестерина или желчи, которые слипаются в твердую массу. Камни из желчного пузыря могут переходить в общий желчный проток из желчного пузыря и блокировать проток поджелудочной железы, в результате чего поджелудочная жидкость собирается в протоке поджелудочной железы, что приводит к воспалению поджелудочной железы, как показано на рисунке Рисунок 3 .Желчные камни чаще встречаются у женщин, чем у мужчин. Это может произойти во всех возрастных группах, но чаще встречается у пожилых пациентов.
Второй по частоте причиной острого панкреатита в США является острый панкреатит, вызванный злоупотреблением алкоголем. Это наиболее частая причина острого панкреатита в странах за пределами США, особенно в европейских странах, где наблюдается рост потребления алкоголя. Алкогольный панкреатит чаще встречается у людей среднего возраста, с пиком заболеваемости в 45-55 лет (6).Алкоголь оказывает токсическое и метаболическое действие на ацинарные клетки поджелудочной железы (7). Это может вызвать непроходимость малых протоков, преждевременную активацию ферментов, аномальный кровоток в поджелудочной железе, нарушения моторики сфинктера Одди и стимуляцию высвобождения холецистокинина (ХЦК) и секретина, которые активируют секрецию поджелудочной железы. См. Рисунок 4 ниже. Риск панкреатита увеличивается с употреблением алкоголя. Связь между алкоголем и панкреатитом до конца не изучена, поскольку лишь небольшая часть запоя приводит к панкреатиту.В настоящее время существует интерес к выявлению генетических вариаций, которые могут предрасполагать к острому панкреатиту.
Рисунок 4. Влияние алкоголя на поджелудочную железу. Изменения кровотока поджелудочной железы в сочетании с образованием свободных радикалов в результате метаболизма этанола могут вызвать повреждение свободными радикалами. Стимуляция секреции поджелудочной железы в сочетании со спазмом сфинктера Одди может привести к острой обструктивной травме. По материалам Gorelick F, Pandol, SJ, Topazian M. Физиология поджелудочной железы, патофизиология, острый и хронический панкреатит.2003.
В последнее время курение сигарет стало потенциальной причиной острого панкреатита. Раньше это было связано с употреблением алкоголя. Однако недавний систематический обзор и анализ нескольких объединенных наборов данных (метаанализ) показали, что курение сигарет является независимым фактором риска развития острого панкреатита (8).
Повышенный уровень триглицеридов также может вызвать острый панкреатит. Концентрация триглицеридов в сыворотке выше 1000 мг / дл может привести к острому панкреатиту.Точный механизм не совсем понятен, хотя считается, что это связано с вредными эффектами гидролиза триглицеридов до короткоцепочечных жирных кислот, которые могут быть токсичными для поджелудочной железы. Повышенные уровни триглицеридов обычно указывают на потребление с пищей; однако семейные гипертриглицеридемические заболевания могут возникать с первичной генетической аномалией. Также пациенты с диабетом также будут иметь риск повышенного уровня триглицеридов.
Острый панкреатит, вызванный лекарственными препаратами, — еще одна важная причина, на которую приходится от 3 до 5% всех случаев (9).Это самая сложная задача для врачей. Почти 240 миллионов американцев принимают по крайней мере одно лекарство еженедельно (10). В отчетах о случаях было описано более 100 лекарств, которые были связаны с острым панкреатитом, но эти исследования страдали от неправильного диагноза острого панкреатита и не смогли показать повторную реакцию с лекарством или исключить другие потенциальные причины панкреатита. Кроме того, наблюдались несоответствия времени начала приема препарата до развития острого панкреатита, также известного как латентный период.Выявлено 4 класса препаратов. К препаратам класса 1 относятся препараты, для которых имеется по крайней мере 1 отчет о случаях, в котором описывается рецидив острого панкреатита с повторным назначением препарата. Этот класс далее подразделяется на препараты классов 1а и 1b; Класс 1a относится к препаратам, для которых имеется по крайней мере 1 отчет о случаях с положительным повторным тестом и исключены все другие потенциальные причины острого панкреатита, тогда как в классе 1b не исключены другие причины острого панкреатита.Препараты класса 1 имеют лучший уровень доказательности. Класс 2 относится к лекарствам, для которых было зарегистрировано не менее 4 сообщений о случаях и стабильная латентность более 75%. Лекарства класса 3 и 4 относятся к препаратам с меньшими показателями. В таблице ниже перечислены препараты класса 1a и b, связанные с острым панкреатитом (11). В последнее время возросла информация об использовании агонистов рецептора глюкагоноподобного пептида-1 (GLP-1), таких как эксенатид, и ингибиторов дипептидилпептидазы-4 (DPP-4), таких как ситаглиптин и острый панкреатит.Эксенатид, также известный как Byetta, одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в 2005 году для улучшения гликемического контроля у пациентов с сахарным диабетом 2 типа. Вскоре после публикации здесь был опубликован отчет о случае острого панкреатита (12), а с тех пор было зарегистрировано 48 других случаев (13). То же самое произошло с ситаглиптином, также известным как янувия, который был одобрен FDA в 2006 году. Однако не были исключены и другие причины острого панкреатита, включая камни в желчном пузыре и гипертриглицеридемию, которые распространены среди диабетиков.Недавняя литература показала, что данные о заболеваемости панкреатитом у пациентов, принимающих эти препараты, невелики, и может не быть увеличения риска панкреатита (14, 15).
Острый панкреатит также может быть осложнением диагностических процедур, таких как эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), и может возникать у 30% пациентов, перенесших ЭРХПГ. Диагноз обычно ставится, если у пациента наблюдается стойкая постпроцедурная боль в животе, тошнота и рвота с повышением ферментов поджелудочной железы и / или визуализацией, которые соответствуют воспалению поджелудочной железы.
Другие редкие причины включают
- Повышенный уровень кальция
- Инфекции, включая паротит и вирусный гепатит
- Абдоминальная хирургия
- Прямая травма живота, включая спортивные травмы, автомобильные аварии и падения
- Наследственные мутации генов
- Злокачественность
Однако, несмотря на все известные причины, более одной трети случаев острого панкреатита являются идиопатическими, что означает, что основная этиология неизвестна (16, 17).
У детей причина панкреатита обычно связана с лекарствами, инфекциями (такими как свинка, корь, вирус Эпштейна-Барра), тупой травмой живота, врожденными дефектами поджелудочной железы и системными заболеваниями, такими как гемолитико-уремический синдром, кистозный фиброз и синдром Рея (18).
Каковы симптомы острого панкреатита?
Симптомы острого панкреатита включают внезапное начало сильной боли в верхней части живота, которая может одновременно ощущаться в спине вместе с тошнотой, рвотой и вздутием живота.Боль усиливается после еды. У пациента также может быть желтуха, что указывает на непроходимость желчного протока. У пациента также может быть жар, одышка, учащенное или медленное сердцебиение или проблемы с почками, если симптомы тяжелые. Боль в животе также является ранним признаком острого панкреатита у детей старшего возраста. Однако у детей младшего возраста первым симптомом может быть рвота.
Как диагностируется острый панкреатит?
Помимо вышеперечисленных симптомов, анализ крови покажет повышенные уровни пищеварительных ферментов поджелудочной железы — липазы и амилазы.Эти уровни обычно более чем в 3 раза превышают верхний предел нормальных уровней. Компьютерная томография (КТ) покажет, опухла ли поджелудочная железа, что укажет на воспаление. Также могут быть видны участки гипоусиления, что может указывать на некротический панкреатит. Кроме того, он может показать другие осложнения острого панкреатита, включая псевдокисту и неорганизованные скопления жидкости. Трансабдоминальное УЗИ брюшной полости может быть выполнено для обнаружения камней в желчном пузыре и других препятствий в системе протоков.Также будут взяты определенные анализы крови, чтобы выяснить этиологию панкреатита, такую как уровни триглицеридов и кальция. История алкоголизма и / или курения указывает на это как на причину. Если с помощью этих подходов причина не обнаружена, может быть рекомендовано эндоскопическое ультразвуковое исследование для оценки поджелудочной железы и протока, чтобы определить, есть ли опухоли или другие аномалии, которые не были обнаружены на КТ или трансабдоминальном УЗИ. Эндоскопическое УЗИ — это ультразвуковой датчик на гибком эндоскопе.Он проходит в желудок и двенадцатиперстную кишку и может лучше визуализировать поджелудочную железу, поскольку поджелудочная железа расположена кзади от желудка.
Как лечится острый панкреатит?
Острый панкреатит можно разделить на разные степени тяжести. Примерно 85% случаев имеют легкую форму (также называемый острым интерстициальным панкреатитом, AIP), что указывает на протекание без осложнений. Примерно в 15% случаев у пациента может развиться тяжелый панкреатит с повреждением тканей (также называемый острым некротическим панкреатитом (ОНП), при котором у него или нее будет сложное выздоровление с системными осложнениями.Существует риск смерти, связанный с ANP.
В легких случаях острого панкреатита пациенты могут нуждаться или не нуждаться в госпитализации. В некоторых случаях их можно лечить дома, принимая обезболивающие и прозрачные жидкости. В ситуациях, когда пациент не может принимать жидкости или пероральные лекарства, его помещают в больницу на несколько дней и вводят внутривенные жидкости и обезболивающие. В случае тяжелого панкреатита пациент будет помещен в отделение интенсивной терапии для более тщательного наблюдения.
Если острый панкреатит вызван желчными камнями, пациент может пройти процедуру, известную как эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), чтобы удалить камни в желчном протоке и снять обструкцию. ERCP — это гибкая трубка, которая вводится через рот пациента в двенадцатиперстную кишку. Он специально разработан для доступа к желчным протокам. Он может показать анатомию поджелудочной железы и желчных протоков, включая любые стриктуры или кисты, которые могли вызвать обструкцию.У пациентов с желчнокаменным панкреатитом риск повторного развития острого панкреатита в следующем году составляет 30%, если желчный пузырь не будет удален (19).
Каковы осложнения острого панкреатита?
- AIP и ANP: Большинство случаев панкреатита являются AIP и не приводят к осложнениям, и только около 20% случаев относятся к ANP с частотой осложнений около 45% (20). Осложнения включают отказ других органов, таких как легкие, сосудистая система и почки.Смерть может наступить в 30% этих случаев (19, 20). АНП обычно развивается из-за снижения притока крови к железе, что приводит к мертвой и омертвевшей ткани. Раньше существовала тенденция к раннему хирургическому лечению пациентов с ANP с целью удаления поврежденных частей железы, поскольку считалось, что они способствуют отказу других органов и создают место для развития инфекций. Однако крупное многоцентровое рандомизированное контролируемое исследование в Нидерландах изменило подход к раннему вмешательству и позволило пациенту использовать свою собственную систему восстановления тканей.Если не было клинического улучшения в течение 72 часов с момента поступления или состояние пациента начало ухудшаться, будет применяться «поэтапный» подход. Пошаговый подход, который включал чрескожные дренажи и другие минимально инвазивные процедуры по сравнению с открытой некрэктомией (операцией по удалению поврежденной ткани), со средним временем до вмешательства 30 дней, и было показано, что это снизило заболеваемость и смертность ( 21, 22).
- Псевдокиста: Псевдокиста — это скопление жидкости, которая возникает за пределами протока поджелудочной железы из-за утечки из протока.Большинство случаев разрешаются спонтанно, в то время как небольшой процент требует вмешательства. Вмешательство включает декомпрессию путем эндоскопического размещения дренажной трубки для соединения кисты с желудком, чтобы киста дренировалась в желудок изнутри без хирургического вмешательства, открывающего брюшную полость.
- Экстрапанкреатические инфекции: Экстрапанкреатическая инфекция встречается примерно у 20% пациентов с острым панкреатитом (23, 24). К внепанкреатическим инфекциям относятся инфекции кровотока, инфекции мочевыводящих путей и пневмонии.
Как предотвратить острый панкреатит?
В настоящее время не существует способа скрининга пациентов для определения группы риска острого панкреатита, чтобы можно было назначить первичную профилактику. Вторичная профилактика острого панкреатита зависит от этиологии. Холецистэктомия предотвратит дальнейшие причины желчнокаменного панкреатита. Контроль триглицеридов предотвратит дальнейшие эпизоды панкреатита, вызванного гипертриглицеридемией. Избегание употребления алкоголя и курения сигарет может снизить вероятность повторных эпизодов у пациентов.
Список литературы
- Peery AF, Dellon ES, Lund J, Crockett SD, McGowan CE, Bulsiewicz WJ, Gangarosa LM, Thiny MT, Stizenberg K, Morgan DR, Ringel Y, Kim HP, Dibonaventura MD, Carroll CF, Allen JK, Cook SF , Sandler RS, Kappelman MD, Shaheen NJ Бремя желудочно-кишечных заболеваний в Соединенных Штатах: обновленная информация за 2012 год. Гастроэнтерология 143: 1179-878, 2012. PMID: 22885331
- Фагенхольц П.Дж., Кастильо К.Ф., Харрис Н.С., Пеллетье А.Дж., Камарго С.А. мл. Увеличение количества госпитализаций в США по поводу острого панкреатита, 1988–2003 гг. Ann Epidemiol 17: 491–497, 2007. PMID: 17448682
- Ядав Д., Лоуэнфельс А.Б. Тенденции эпидемиологии первого приступа острого панкреатита: систематический обзор. Поджелудочная железа 33: 323–330, 2006. PMID: 17079934
- Банков П.А. Эпидемиология, естественное течение и предикторы болезней при остром и хроническом панкреатите. Gastrointest Endosc 56: S226-230, 2002. PMID: 12447272
- Ян А.Л., Вадхавкар С., Сингх Г., Омари МБ. Эпидемиология связанных с алкоголем заболеваний печени и поджелудочной железы в США. . Arch Intern Med. 168: 649-56, 2008. PMID: 18362258
- Lowenfels AB, Maisonneuve P, Sullivan T. Изменяющийся характер острого панкреатита: эпидемиология, этиология и прогноз. Curr Gastronterol Rep 11: 97-103. 2009. PMID: 19281696
- Лерх М.М., Горелик Ф.С. Модели острого и хронического панкреатита. Гастроэнтерология 144: 1180-1193, 2013. PMID: 23622127
- Yuhara H, Ogawa M, Kawaguchi Y, Igarashi M, Mine T. Курение и риск острого панкреатита. Поджелудочная железа 43: 1201-1207, 2013. PMID: 25333404
- Теннер S . Острый панкреатит, индуцированный лекарственными средствами: недостаточный диагноз и избыточный диагноз. Dig Dis Sci55: 2706-2708, 2010. PMID: 20686844
- Джайн В. , Пичумони К.S. Желудочно-кишечные побочные эффекты рецептурных лекарств у пожилых людей. J Clin Gastroenterol 43: 103-110, 2009. PMID: 19142171
- Бадалов Н., Барадарян Р., Ишвара К., Ли Дж., Стейнберг В., Теннер С. Острый панкреатит, вызванный лекарственными средствами: обзор, основанный на фактах. Clin Gastroenterol Hepatol 5: 648-661, 2007. PMID: 17395548
- Denker P , DiMarco P. Эксенатид как причина острого панкреатита. Уход за диабетом 29: 471-472, 2008.
- Иган А.Г. , Слепой Е., Дандер К., де Графф П.А., Хаммер Б.Т., Бурсье Т., Розебрау С. . Безопасность препаратов на основе инкретина для поджелудочной железы — оценка FDA и EMA. N Engl J Med 370: 794-797, 2014. PMID: 24571751
- Ли Л., Шен Дж., Бала М. М., Буссе Дж. В., Эбрахим С., Вандвик П. О., Риос Л. П., Малага Г., Вонг Е., Сохани З., Гайятт Г. Х., Сан X . Лечение инкретином и риск панкреатита у пациентов с сахарным диабетом 2 типа: систематический обзор и метаанализ рандомизированных и нерандомизированных исследований. BMJ 15: 348, 2014. PMID: 24736555
- Ябе Д., Кувата Н., Канеко М., Ито С., Нишикино Р., Мурорани К., Куросе Т., Сейно Ю. . Использование японской базы данных заявлений о страховании здоровья для оценки риска острого панкреатита у пациентов с диабетом: сравнение ингибиторов DPP-4 с другими пероральными противодиабетическими препаратами. Diabetes Obes Metab, 2014. PMID: 25146418
- van Brummelen S.E , Venneman N.G, van Erpecum K.J, Van-Berge-Henegouwen G.П . Острый идиопатический панкреатит: существует ли он на самом деле или это миф? Scand J Gastroenterol Suppl 239: 117-122, 2003. PMID: 14743894
- Фроссар Д.Л. , Стир М.Л., пастор К.М. . Острый панкреатит. Ланцет 371: 143-152, 2008. PMID: 18191686
- Suzuki M, Sai JK, Shimzu T. Острый панкреатит у детей и подростков. World J Gastrointest Pathophysiol 5: 416-426, 2014. PMID: 25400985
- van Baal MC, Besselink MG, Bakker OJ, van Santvoort H.C, Schaapherder A.F, Nieuwenhuijs V.B, Gooszen H.G., van Ramshorst B, Boerma D, Dutch Pancreatitis Study Group . Сроки холецистэктомии после легкого билиарного панкреатита: систематический обзор. Ann Surg 255: 1446-1454, 2012. PMID: 22470079
- van Santvoort HC, Bakker OJ, Bollen TL, Besselink MG, Ahmen Ali U, Schrijver AM, Boermeester MA, van Goor H, Dejong CH, van Eijck CH, van Ramshorst B, Schaapherder AF, van der Harst E, Hofker S , Nieuwenhuijs VB, Brink MA, Kruyt P.M, Manusama E.R, van der Schelling G.P, Karsten T., Hesselink E.J, van Laarhoven C.J, Rosman C, Bosscha K, de Wit R.J, Houdijk A.P, Cuesta M.A, Wahab P.J, Gooszen H.G, Dutch Pancreatitis Study Group . Консервативный и минимально инвазивный подход к некротическому панкреатиту улучшает исход. Гастроэнтерология 141: 1254–1263, 2011. PMID: 21741922
- Петров М.С., Шанбхак С., Чакраборти М., Филипс А.Р., Виндзор Дж. А . Органная недостаточность и инфекция некроза поджелудочной железы как детерминанты смертности у пациентов с острым панкреатитом. Гастроэнтерология 139: 813–820, 2010. PMID: 20540942
- van Santvoort HC, Besselink MG, Bakker OJ, Hofker HS, Boermeester MA, Dejong CH, van Goor H, Schaapherder AF, van Eijck CH, Bollen TL, van Ramshorst B, Nieuwenhuijs VB, Timmer R, Lameris JS, Kruyt PM, Manusama ER, van der Harst E, van der Schelling GP, Karsten T., Hesselink EJ, van Laarhoven CJ, Rosman C, Bosscha K, de Wit RJ, Houydijk AP, van Leeuwen MS, Buskens E, Gooszen HG, голландский Группа по изучению панкреатита .Пошаговый подход или открытая некрэктомия при некротическом панкреатите. N Engl J Med 362: 1494-1502, 2010. PMID: 20410514
- Бесселинк М.Г., ван Сантворт Х.С., Бурмеестер М.А., Нивенхейс В.Б., ван Гур Х., Деджонг С.Х., Шаафердер А.Ф., Гуззен Х.Г., Голландская группа изучения острого панкреатита Время и влияние инфекций при остром панкреатите. Br J Surg 96: 267-273, 2009. PMID: 19125434
- Ву Б.У., Йоханнес Р.С., Курц С., Бэнкс П.A. Влияние внутрибольничной инфекции на исход острого панкреатита. Гастроэнтерология 135: 816-820, 2008. PMID: 18616944
.
.
Диагностика, тесты, ведение и лечение
Обзор
Что такое панкреатит?
Панкреатит — это воспаление (опухоль) поджелудочной железы.Когда поджелудочная железа воспаляется, производимые ею мощные пищеварительные ферменты могут повредить ее ткань. Воспаленная поджелудочная железа может вызвать выброс воспалительных клеток и токсинов, которые могут нанести вред вашим легким, почкам и сердцу.
Есть две формы панкреатита:
- Острый панкреатит — это внезапный и короткий приступ воспаления.
- Хронический панкреатит — продолжающееся воспаление.
Где находится поджелудочная железа?
Поджелудочная железа — это орган в верхней части живота (брюшной полости).Он соединяется с началом тонкой кишки (двенадцатиперстной кишки). Он содержит проток поджелудочной железы (трубку), по которому пищеварительные ферменты (химические вещества) отводятся в тонкий кишечник (двенадцатиперстную кишку).
Какова функция поджелудочной железы?
Поджелудочная железа выполняет две основные функции. Во-первых, он производит пищеварительные ферменты (химические вещества) и высвобождает их в тонкий кишечник. Эти ферменты расщепляют углеводы, белки и жиры из пищи.
Ваша поджелудочная железа также вырабатывает несколько гормонов и выделяет их в кровь.Среди этих гормонов есть инсулин, который регулирует количество сахара в крови (глюкозы). Инсулин также помогает обеспечить энергию сейчас и сохраняет ее на потом.
Кто болеет панкреатитом?
У вас больше шансов заболеть панкреатитом, если вы:
- Мужские.
- Афроамериканцы.
- Есть ли в вашей семье другие люди, болевшие панкреатитом.
- У вас есть камни в желчном пузыре или у членов семьи есть камни в желчном пузыре.
- У вас ожирение, повышенный уровень триглицеридов (жир в крови) или диабет.
- Курильщик.
- Пьет (три или более порции в день).
Симптомы и причины
Что вызывает панкреатит?
Камни в желчном пузыре или злоупотребление алкоголем обычно являются причиной панкреатита. В редких случаях панкреатитом также можно заразиться от:
- Лекарства (многие могут раздражать поджелудочную железу).
- Высокий уровень триглицеридов (жир в крови).
- Инфекции.
- Травма живота.
- Нарушения обмена веществ, например диабет.
- Генетические нарушения, такие как муковисцидоз.
Каковы симптомы панкреатита?
Симптомы панкреатита различаются в зависимости от типа состояния:
Симптомы острого панкреатита
Если у вас острый панкреатит, вы можете испытать:
- Боль в верхней части живота от умеренной до сильной, которая может распространяться на спину.
- Боль, которая возникает внезапно или усиливается в течение нескольких дней.
- Боль, усиливающаяся во время еды.
- Опухший, болезненный живот.
- Тошнота и рвота.
- Лихорадка.
- ЧСС быстрее обычного.
Симптомы хронического панкреатита
Хронический панкреатит может вызывать те же симптомы, что и острый панкреатит. Вы также можете разработать:
- Постоянная, иногда выводящая из строя боль, которая распространяется на спину.
- Необъяснимая потеря веса.
- Пенистый понос с видимыми каплями масла (стеаторея).
- Диабет (повышенный уровень сахара в крови), если повреждены вырабатывающие инсулин клетки поджелудочной железы.
Диагностика и тесты
Как диагностируется панкреатит?
Ваш врач может заподозрить панкреатит на основании ваших симптомов или факторов риска, таких как злоупотребление алкоголем или желчнокаменная болезнь.Для подтверждения диагноза можно пройти дополнительные анализы.
Диагностика острого панкреатита
При остром панкреатите ваш врач может назначить анализ крови, который измеряет уровни двух пищеварительных ферментов (амилазы и липазы), вырабатываемых поджелудочной железой. Высокий уровень этих ферментов указывает на острый панкреатит. Ультразвук или компьютерная томография (компьютерная томография) позволяет получить изображения поджелудочной железы, желчного пузыря и желчных протоков, на которых могут быть обнаружены отклонения.
Диагностика хронического панкреатита
Диагностика хронического панкреатита более сложна.Вам также может понадобиться:
- Secretin Тест функции поджелудочной железы: Этот тест проверяет реакцию вашей поджелудочной железы на гормон (секретин), выделяемый тонкой кишкой. Секретин обычно заставляет поджелудочную железу выделять пищеварительный сок. Медицинский работник вводит трубку из вашего горла через желудок в верхнюю часть тонкой кишки, чтобы ввести секретин и измерить реакцию.
- Пероральный тест на толерантность к глюкозе: Этот тест может потребоваться, если ваш врач подозревает, что панкреатит повредил ваши инсулин-продуцирующие клетки поджелудочной железы.Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость.
- Тест стула: Ваш поставщик медицинских услуг может заказать тест стула, используя образец вашего стула, чтобы определить, есть ли у вашего тела проблемы с расщеплением жира.
- Эндоскопическое УЗИ (эндосонография): Внутреннее (эндоскопическое) УЗИ позволяет получить более четкие изображения поджелудочной железы и соединительных протоков (трубок). Медицинский работник вставляет тонкую трубку с крошечной ультразвуковой насадкой в ваше горло, через желудок и в тонкий кишечник.Эндоскопическое ультразвуковое исследование позволяет получить подробные изображения ваших внутренних органов, включая поджелудочную железу, часть печени, желчный пузырь и желчный проток.
- ERCP (эндоскопическая ретроградная холангиопанкреатография): Трубка с крошечной камерой вводится из горла в желудок и в тонкую кишку до области, называемой ампулой, где открывается поджелудочная железа и желчный проток. Краситель вводится в проток поджелудочной железы и / или желчный проток. Тест позволяет вашему врачу увидеть поджелудочную железу и желчный проток изнутри.Все, что блокирует поджелудочную железу или желчный проток, например, камень в желчном пузыре или поджелудочной железе, можно удалить.
Ведение и лечение
Как лечится панкреатит?
Если у вас панкреатит, ваш основной лечащий врач, вероятно, направит вас к специалисту. За вашим лечением должен следить врач, специализирующийся на пищеварительной системе (гастроэнтеролог).
Врачи используют один или несколько из следующих методов для лечения острого панкреатита:
- Госпитализация с поддерживающей терапией и наблюдением.
- Обезболивающее для комфорта.
- Эндоскопическая процедура или операция по удалению желчного камня, другой закупорки или поврежденной части поджелудочной железы.
- Дополнительные ферменты поджелудочной железы и инсулин, если ваша поджелудочная железа не функционирует должным образом.
Процедуры лечения панкреатита
Большинство осложнений панкреатита, таких как псевдокиста поджелудочной железы (тип воспалительной кисты) или инфицированная ткань поджелудочной железы, лечатся с помощью эндоскопической процедуры (введение трубки в горло, пока она не достигнет тонкой кишки, которая находится рядом с поджелудочной железой).Камни в желчном пузыре и поджелудочной железе удаляются с помощью эндоскопической процедуры.
Если рекомендуется операция, хирурги часто могут выполнить лапароскопическую процедуру. Этот хирургический метод предполагает меньшие порезы, на заживление которых уходит меньше времени.
Во время лапароскопической операции ваш хирург вставляет лапароскоп (инструмент с крошечной камерой и светом) в надрезы размером с замочную скважину в брюшной полости. Лапароскоп отправляет изображения ваших органов на монитор, чтобы помочь хирургу во время процедуры.
Профилактика
Можно ли предотвратить панкреатит?
Лучший способ предотвратить панкреатит — это вести здоровый образ жизни. Цель:
- Поддерживайте здоровый вес.
- Регулярно выполняйте физические упражнения.
- Бросьте курить.
- Избегайте алкоголя.
Этот выбор здорового образа жизни также поможет вам избежать камней в желчном пузыре, которые являются причиной 40% случаев острого панкреатита. Ваш врач может порекомендовать удалить желчный пузырь, если у вас неоднократно появлялись болезненные камни в желчном пузыре.
Перспективы / Прогноз
Как долго длится панкреатит?
Обычно острый панкреатит длится всего несколько дней.Но если у вас более серьезный случай, на выздоровление может уйти от нескольких недель до месяцев. Хронический панкреатит требует пожизненного лечения.
Пройдет ли панкреатит?
При лечении большинство людей с острым панкреатитом полностью выздоравливают.
Хронический панкреатит — хроническое заболевание. Когда ваша поджелудочная железа серьезно повреждена, она перестает функционировать должным образом. Вам нужна постоянная поддержка, чтобы переваривать пищу и контролировать уровень сахара в крови.
Может ли панкреатит вернуться?
При хроническом панкреатите болезненные эпизоды могут приходить и уходить или сохраняться (продолжаться долгое время).
У вас также может быть новый приступ острого панкреатита, особенно если вы не решили основную проблему. Например, если у вас есть другой камень в желчном пузыре, который блокирует отверстие в поджелудочной железе, вы можете снова заболеть острым панкреатитом.
Смертельно ли панкреатит?
Большинство людей с легкой формой острого панкреатита полностью выздоравливают. Однако у людей с тяжелым панкреатитом больше шансов иметь опасные для жизни осложнения, такие как:
- Инфекция поджелудочной железы.
- Кровотечение в псевдокисте или поврежденной поджелудочной железе.
- Сердечная, легочная или почечная недостаточность в результате распространения инфекции или утечки токсинов из поджелудочной железы в кровь.
Жить с
Как мне позаботиться о себе после панкреатита?
Вы можете предпринять несколько шагов, чтобы предотвратить новый приступ панкреатита:
- Придерживайтесь диеты с низким содержанием жиров.
- Прекратить употребление спиртных напитков.
- Бросить курить.
- Следуйте рекомендациям врача и диетолога по питанию.
- Принимайте лекарства в соответствии с предписаниями.
О чем я должен спросить своего врача?
Если у вас панкреатит, вы можете спросить своего врача:
- Есть ли у меня камни в желчном пузыре?
- Моя поджелудочная железа повреждена?
- Есть ли осложнения?
- Я все еще производю инсулин?
- Какие продукты мне следует есть?
- Какие добавки мне следует принимать?
Записка из клиники Кливленда
Панкреатит — это болезненный процесс, но в большинстве случаев лечение в сочетании с изменением образа жизни может помочь вам полностью выздороветь и предотвратить дальнейшие эпизоды острого панкреатита.Хотя хронический панкреатит не проходит, вы можете справиться с симптомами и избежать осложнений с помощью врача.
Ресурсы
Где я могу найти дополнительную информацию о панкреатите?
Для получения дополнительной информации о панкреатите:
Заболеваний поджелудочной железы | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(7 августа 2018 г.) Персонал клиники Мэйо.Панкреатит. Доступно на сайте https://www.mayoclinic.org/diseases-conditions/pancreatitis/symptoms-causes/syc-20360227. По состоянию на 18 марта 2019 г.
(ноябрь 2017 г.) Национальный институт диабета, болезней органов пищеварения и почек. Доступно в Интернете по адресу https://www.niddk.nih.gov/health-information/digestive-diseases/pancreatitis/all-content. По состоянию на 18 марта 2019 г.
(14 марта 2019 г.) Тан Дж. К. Ф., Маркус Дж. Т.. Острый панкреатит. Доступно на сайте https://emedicine.medscape.com / article / 181364-overview. По состоянию на 18 марта 2019 г.
(август 2017) Бансал Р. Острый панкреатит. Доступно на сайте https://www.merckmanuals.com/home/digestive-disorders/pancreatitis/acute-pancreatitis#. По состоянию на 18 марта 2019 г.
(29 января 2019 г.) Национальный институт рака. Лечение рака поджелудочной железы (PDQ®) — Версия для специалистов в области здравоохранения. Доступно в Интернете по адресу https://www.cancer.gov/types/pancreatic/hp/pancreatic-treatment-pdq#_1. По состоянию на 29 марта 2019 г.
(11 февраля 2019 г.) Американское онкологическое общество.Рак поджелудочной железы. Доступно на сайте https://www.cancer.org/cancer/pancreatic-cancer.html. По состоянию на 29 марта 2019 г.
Программа надзора, эпидемиологии и конечных результатов Национального института рака (SEER). Факты статистики рака: рак поджелудочной железы. Доступно в Интернете по адресу https://seer.cancer.gov/statfacts/html/pancreas.html. По состоянию на 31 марта 2019 г.
Центр болезней органов пищеварения Медицинского университета Южной Каролины. Поджелудочная недостаточность. Доступно в Интернете по адресу http://ddc.musc.edu/public/diseases/pancreas-biler-system/pancreatic-insufficiency.html. По состоянию на 23 марта 2019 г.
(21 мая 2014 г.). Джонсон Д.А. Внешнесекреторная недостаточность поджелудочной железы: наблюдается, но не распознается? Доступно на сайте https://www.medscape.com/viewarticle/825138_1. По состоянию на 27 марта 2019 г.
(10 января 2019 г.) Аль-Кааде С., Хардори Р. Экзокринная недостаточность поджелудочной железы. Доступно на сайте https://emedicine.medscape.com/article/2121028-overview. По состоянию на 25 марта 2019 г.
Струйвенберг М., Мартин ЧР, Фридман С.Д. Практическое руководство по внешнесекреторной недостаточности поджелудочной железы — развенчание мифов.BMC Medicine. (2017) 15:29. Доступно на сайте https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5301368/pdf/12916_2017_Article_783.pdf. По состоянию на 25 марта 2019 г.
(25 октября 2016 г.) Пресс-релиз Американской гастроэнтерологической ассоциации. Крупнейший анализ препятствий к диагностике EPI показывает, что пациенты с проблемами пищеварения не замечают своих симптомов. Доступно на сайте https://www.gastro.org/press-release/largest-analysis-examining-barriers-to-epi-diagnosis-finds-patients-with-digestive-health-issues-overlook-their-symptoms.По состоянию на 27 марта 2019 г.
Источники, использованные в предыдущих обзорах
(2006) Американское онкологическое общество. Факты и цифры о раке, 2006 год [Он-лайн информация]. Доступно на сайте http://www.cancer.org.
ноября 2006 г.) Mayoclinic.com. Информация о здоровье — Пищеварительная система, Панкреатит (информация в Интернете). Доступно в Интернете по адресу http://www.mayoclinic.com/health/pancreatitis/DS00371.
(ноябрь 2006 г.) Национальный информационный центр по болезням пищеварения (NDDIC), Национальный институт диабета, болезней органов пищеварения и почек, NIH — Панкреатит (информация в Интернете).Доступно в Интернете по адресу http://digestive.niddk.nih.gov/ddiseases/pubs/pancreatitis/.
(© 2009). Что такое поджелудочная железа? Pancreas.org [Он-лайн информация]. Доступно в Интернете по адресу http://pancreas.org/pancreas/normal-pancreas/. По состоянию на январь 2011 г.
(с изменениями, внесенными 9 июня 2010 г.). Что такое поджелудочная железа. Медицина Джона Хопкинса, Исследовательский центр рака поджелудочной железы Сола Голдмана [онлайн-информация]. Доступно в Интернете по адресу http://pathology.jhu.edu/pancreas/BasicOverview1.php?area=ba. По состоянию на январь 2011 г.
Erickson, R et al (обновлено 7 декабря 2010 г.). Рак поджелудочной железы. eMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/280605-overview. По состоянию на январь 2011 г.
Обидин, К. и Вехби, М. (обновлено 19 ноября 2010 г.). Панкреатит, хронический. eMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/181554-overview. По состоянию на январь 2011 г.
Уиткомб, округ Колумбия. Генетические аспекты панкреатита. Annual Review of Medicine 61, Pp 413-24, 2010.Доступно в Интернете по адресу http://www.annualreviews.org/doi/abs/10.1146/annurev.med.041608.121416?journalCode=med. По состоянию на апрель 2011 г.
Лал А, Лал ДР. Наследственный панкреатит. Pediatr Surg Int 26 (12) Pp 1193-1199, 2010. Доступно на сайте http://www.ncbi.nlm.nih.gov/pubmed/20697897. По состоянию на апрель 2011 г.
Lerch MM, et al. Успехи в этиологии хронического панкреатита. Dig Dis 28 p324-329, 2010. Доступно на сайте http://www.ncbi.nlm.nih.gov/pubmed/20814206.По состоянию на апрель 2011 г.
(обновлено 12 ноября 2012 г.). Что такое поджелудочная железа? Медицина Джона Хопкинса. Доступно в Интернете по адресу http://pathology.jhu.edu/pc/BasicOverview1.php?area=ba. По состоянию на март 2014 г.
(обновлено 5 февраля 2014 г.). Каковы основные статистические данные о раке поджелудочной железы? Американское онкологическое общество. Доступно в Интернете по адресу http://www.cancer.org/cancer/pancreaticcancer/detailedguide/pancreatic-cancer-key-statistics. По состоянию на март 2014 г.
Драгович, Томислав, эт. al. (Обновлено фев.3, 2014). Рак поджелудочной железы. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/280605-overview. По состоянию на март 2014 г.
(обновлено 5 февраля 2014 г.). Что нового в исследованиях и лечении рака поджелудочной железы? Американское онкологическое общество. Доступно в Интернете по адресу http://www.cancer.org/cancer/pancreaticcancer/detailedguide/pancreatic-cancer-new-research. По состоянию на март 2014 г.
Аль-Кааде, Самер и др. al. (Обновлено 29 января 2013 г.). Внешнесекреторная недостаточность поджелудочной железы. Medscape. Доступно на сайте http: // emedicine.medscape.com/article/2121028-overview#aw2aab6b2b4. По состоянию на март 2014 г.
Клиника Мэйо. Панкреатит. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/pancreatitis/basics/causes/con-20028421. По состоянию на май 2014 г.
Грегори С. Сефел. Член вспомогательного совета Lab Tests Online.
Острый панкреатит — NHS
Острый панкреатит — это состояние, при котором поджелудочная железа воспаляется (опухает) в течение короткого периода времени.
Поджелудочная железа — это небольшой орган, расположенный за желудком, который помогает пищеварению.
Большинство людей с острым панкреатитом начинают чувствовать себя лучше в течение недели и больше не имеют проблем. Но у некоторых людей с тяжелым острым панкреатитом могут развиваться серьезные осложнения.
Острый панкреатит отличается от хронического панкреатита, при котором поджелудочная железа становится необратимо поврежденной в результате воспаления в течение многих лет.
Симптомы острого панкреатита
К наиболее частым симптомам острого панкреатита относятся:
- внезапно появляется сильная боль в центре живота (живота)
- плохое самочувствие
- понос
- высокая температура 38C и более (лихорадка)
Подробнее о симптомах острого панкреатита и диагностике острого панкреатита.
Когда обращаться за медицинской помощью
Немедленно обратитесь к терапевту, если у вас внезапно возникла сильная боль в животе. Если это невозможно, обратитесь за советом в NHS 111.
Причины острого панкреатита
Острый панкреатит чаще всего связан с:
Но иногда причина неизвестна.
Уменьшив употребление алкоголя и изменив свой рацион, чтобы снизить вероятность образования камней в желчном пузыре, вы можете снизить свои шансы на развитие острого панкреатита.
Подробнее о причинах острого панкреатита и профилактике острого панкреатита.
Как лечится
Лечение острого панкреатита направлено на то, чтобы помочь контролировать состояние и справиться с любыми симптомами.
Обычно это связано с госпитализацией. Вам могут вводить жидкости непосредственно в вену (внутривенные жидкости), обезболивающее, жидкую пищу через трубку в животе и кислород через трубки в носу.
Большинство людей с острым панкреатитом поправляются в течение недели и достаточно хорошо себя чувствуют, чтобы выписаться из больницы через несколько дней.
В тяжелых случаях восстановление может занять больше времени, так как у некоторых людей могут развиться осложнения.
Подробнее о лечении острого панкреатита и возможных осложнениях острого панкреатита.
Последняя проверка страницы: 29 октября 2018 г.
Срок следующей проверки: 29 октября 2021 г.
Хронический панкреатит — Центр заболеваний поджелудочной железы им. Аги Хиршберга Калифорнийского университета в Лос-Анджелесе
Хронический панкреатит может быть очень болезненным.Наши специалисты специализируются на лечении этого состояния и неустанно работают, чтобы помочь нашим пациентам найти столь необходимое обезболивающее. Центр заболеваний поджелудочной железы им. Аги Хиршберга Калифорнийского университета в Лос-Анджелесе также является одним из немногих мест в стране, где пациенты могут пройти трансплантацию ауто-островков при хроническом панкреатите.
Что такое хронический панкреатит?
Хронический панкреатит — болезненное воспалительное заболевание, которое разрушает ткань поджелудочной железы и заменяет ее рубцовой тканью. Со временем это состояние может нарушить способность вашего организма вырабатывать пищеварительные ферменты (соки) и гормоны, такие как инсулин, которые контролируют уровень сахара в крови.
Хронический панкреатит классифицируется как алкогольный панкреатит или идиопатический панкреатит .
Алкогольный панкреатит
Алкогольный панкреатит — прогрессирующее заболевание, которое может обостриться даже после прекращения употребления алкоголя. Эпизод запоя может вызвать приступ, похожий на острый панкреатит. В этих случаях алкоголь, вероятно, необратимо повредил поджелудочную железу.
Идиопатический панкреатит
До 30 процентов случаев хронического панкреатита не имеют очевидной причины и считаются идиопатическими.До половины этих пациентов не испытывают боли, но другие симптомы могут все еще присутствовать.
Что вызывает хронический панкреатит?
Алкоголизм является основной причиной хронического панкреатита, что составляет примерно три из четырех случаев в США.
Симптомы хронического панкреатита
Симптомы хронического панкреатита включают:
- Боль в животе
- Похудание
- Объемный, жирный или жирный стул
- Кальцификаты поджелудочной железы (небольшие твердые отложения кальция в поджелудочной железе)
- Внешнесекреторная недостаточность (когда поджелудочная железа неспособна вырабатывать пищеварительные ферменты, что затрудняет переваривание пищи пациентами)
- Эндокринная недостаточность (когда поджелудочная железа не может вырабатывать гормоны, контролирующие уровень сахара в крови, что в конечном итоге может вызвать у пациентов развитие диабета)
Диагностика хронического панкреатита
Ваш врач может назначить визуализацию, такую как рентген, компьютерная томография (компьютерная томография) или МРТ (магнитно-резонансная томография), чтобы найти кальцификаты, указывающие на хронический панкреатит.
Минимально инвазивная интервенционная эндоскопия (с использованием тонкой гибкой трубки, вводимой в пищеварительный тракт) также может помочь врачам заглянуть внутрь протока поджелудочной железы и желчного протока. UCLA имеет самую большую команду специалистов по интервенционной эндоскопии в Лос-Анджелесе, помогая большему количеству пациентов получить ответы без хирургического вмешательства.
В некоторых случаях врачам бывает трудно отличить хронический панкреатит от рака поджелудочной железы. Когда у пациента нет боли, но проявляются такие симптомы, как желтуха (пожелтение кожи и глаз) и потеря веса, для постановки диагноза может потребоваться операция.
Лечение хронического панкреатита
Первым шагом в лечении боли, связанной с хроническим панкреатитом, является немедленное прекращение употребления алкоголя и курения. До 50 процентов пациентов испытывают некоторое облегчение боли, когда прекращают употреблять алкоголь.
Однако боль может продолжаться у тех, у кого болезнь повредила поджелудочную железу. Если боль влияет на качество вашей жизни, вызывая такие проблемы, как частые госпитализации или депрессия, ваш врач может порекомендовать операцию.
Существует три типа хирургических вмешательств для облегчения боли у пациентов с хроническим панкреатитом:
- Процедура Puestow : Это дренажная операция для пациентов с расширенным протоком поджелудочной железы. Хирургическая бригада Калифорнийского университета в Лос-Анджелесе имеет обширный опыт проведения процедуры «Пестоу», которая обычно не проводится во многих медицинских учреждениях.
- Резекция поджелудочной железы : Если проток поджелудочной железы в норме или узок, или когда боль возвращается после Пестоу, врачи могут порекомендовать резекцию поджелудочной железы.Это подразумевает хирургическое удаление части или всей поджелудочной железы. В случае полного удаления поджелудочной железы (панкреатэктомия) пациенты могут иметь право на трансплантацию аутоостровков, чтобы минимизировать пожизненную инсулиновую зависимость.
- Процедура Фрея : Новые операции, такие как процедура Фрея, сочетают дренирование с ограниченной резекцией и могут иметь меньше побочных эффектов. Наши опытные хирурги имеют опыт выполнения этой процедуры, которая обычно не проводится в других больницах.
Узнайте больше о лечении хронического панкреатита.
Трансплантат Auto-Islet при хроническом панкреатите
В то время как другие операции по поводу хронического панкреатита различаются по своей способности обеспечить эффективное обезболивание, полная панкреатэктомия может полностью устранить боль, связанную с этим состоянием. Однако это лишает пациентов возможности вырабатывать инсулин и обычно используется только в том случае, если другие методы лечения оказались безуспешными.
UCLA — одна из немногих больниц по всей стране, предлагающих трансплантацию аутоостровок пациентам, перенесшим панкреатэктомию по поводу хронического панкреатита.После удаления поджелудочной железы специалисты пересаживают инсулин-продуцирующие клетки из поджелудочной железы в печень. Эта процедура часто устраняет или снижает потребность в инъекциях инсулина.
Узнайте больше о программе UCLA по пересадке островковых островков.
Свяжитесь с нами
Для получения дополнительной информации или записи на прием к нашей команде специалистов, звоните нам по телефону (310) 206-6889.
Лечение панкреатита | Хирургия и обезболивание
В Медицинском университете Чикаго наша команда по лечению заболеваний поджелудочной железы состоит из врачей нескольких специальностей, включая гастроэнтерологию, интервенционную эндоскопию, хирургию, онкологию, радиологию, патологию, лечение боли и генетику.Эти эксперты являются признанными лидерами в области лечения заболеваний поджелудочной железы и могут предложить первоклассные варианты диагностики и лечения, которые не являются широко доступными.
Узма Д. Сиддики, доктор медицины, Центр эндоскопических исследований и терапии (CERT)
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, которое активируется собственными пищеварительными ферментами внутри органа. Лечение направлено на то, чтобы помочь поджелудочной железе оправиться от воспаления, предотвратить проблемы с другими органами, такими как почки и легкие, а также уменьшить боль и другие симптомы.
Гастроэнтерологи и желудочно-кишечные хирурги UChicago Medicine имеют опыт диагностики и лечения всех форм панкреатита.
Типы панкреатита
Острый панкреатит — это воспаление поджелудочной железы, которое возникает внезапно и вызывает сильную боль в верхней части живота, тошноту и рвоту. У большинства пациентов боль длится менее недели, но может быть сильной и поражать другие органы.
Узнать больше об остром панкреатите
Хронический панкреатит — прогрессирующее заболевание, характеризующееся продолжающимся воспалением поджелудочной железы. Со временем происходит необратимое повреждение ткани поджелудочной железы. Симптомы и осложнения варьируются от человека к человеку, но могут включать боль в животе, диарею, тошноту и рвоту.
Узнать больше о хроническом панкреатите
Наследственный панкреатит — это наследственная форма панкреатита, характеризующаяся повторяющимися эпизодами болезненного панкреатита, начиная с раннего возраста.У большинства пациентов рецидивирующие приступы в конечном итоге прогрессируют до хронического панкреатита. Часто другие члены семьи болеют панкреатитом.
Узнать больше о наследственном панкреатите
Аутоиммунный панкреатит возникает, когда иммунная система организма по ошибке атакует поджелудочную железу, в результате чего орган набухает. Редкое заболевание, аутоиммунный панкреатит, обычно путают с раком поджелудочной железы, поскольку он часто проявляется в виде безболезненного образования на поджелудочной железе.
Подробнее об аутоиммунном панкреатите
Диагностика и лечение
Наши специалисты по интервенционной эндоскопии могут выполнять сложные минимально инвазивные процедуры для более тщательной диагностики хронического панкреатита и других сложных проблем. Мы являемся одной из немногих больниц в стране, предлагающих тотальную резекцию поджелудочной железы с аутотрансплантацией островковых клеток (трансплантация аутологичных островковых клеток).Наши хирургические специалисты предлагают альтернативы лечения, выходящие за рамки традиционных подходов, такие как минимально инвазивные процедуры и резекции поджелудочной железы с сохранением двенадцатиперстной кишки и селезенки.
Наша команда специалистов по лечению панкреатита предлагает полный спектр возможностей диагностики и лечения панкреатита. В тех немногих случаях, когда требуется хирургическое лечение поджелудочной железы, наши специалисты могут выполнить ряд сложных процедур, в том числе:
- Аутологичная трансплантация островковых клеток (аутотрансплантация островковых клеток) для предотвращения или ограничения диабета после тотальной панкреатэктомии.Это лечение доступно только в некоторых больницах.
- Резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки, включая процедуру Бегера, процедуру Фрея и модификацию Берна
- Резекция хвоста поджелудочной железы с сохранением селезенки (дистальная панкреатэктомия)
- Минимально инвазивные (лапароскопические) операции на поджелудочной железе, такие как дренирование псевдокисты и дистальная панкреатэктомия
- Эндоскопическая (безоперационная) установка панкреатических стентов и дренирование панкреатической жидкости забором
Острый панкреатит — болезни и состояния
Хотя большинство людей с острым панкреатитом выздоравливают, не испытывая дальнейших проблем, в тяжелых случаях могут возникнуть серьезные осложнения.
Псевдокисты
Псевдокисты — это мешочки с жидкостью, которые могут развиваться на поверхности поджелудочной железы. Это частое осложнение острого панкреатита, которым страдает примерно 1 из 20 человек с этим заболеванием.
Псевдокисты обычно развиваются через четыре недели после появления симптомов острого панкреатита. Во многих случаях они не вызывают никаких симптомов и обнаруживаются только во время компьютерной томографии (КТ).
Однако у некоторых людей псевдокисты могут вызывать вздутие живота, расстройство желудка и тупую боль в животе (животе).
Если псевдокисты маленькие и не вызывают никаких симптомов, дальнейшее лечение может не потребоваться, поскольку они обычно проходят сами по себе.
Лечение обычно рекомендуется, если вы испытываете симптомы или если псевдокисты большие. Псевдокисты большего размера подвержены риску разрыва, что может вызвать внутреннее кровотечение или спровоцировать инфекцию.
Псевдокисты можно лечить путем слива жидкости из кисты, вводя в нее иглу через кожу. Это также можно сделать, выполнив эндоскопию, когда тонкая гибкая трубка, называемая эндоскопом, проходит через ваше горло, а крошечные инструменты используются для слива жидкости.
Инфицированный некроз поджелудочной железы
Примерно в 1 из 3 тяжелых случаев острого панкреатита возникает серьезное осложнение, называемое инфицированным панкреонекрозом.
При инфицированном некрозе поджелудочной железы высокий уровень воспаления вызывает нарушение кровоснабжения поджелудочной железы. Без постоянного притока крови часть ткани поджелудочной железы погибнет. Некроз — это медицинский термин, обозначающий отмирание ткани.
Мертвая ткань чрезвычайно уязвима для заражения бактериями.Как только инфекция возникла, она может быстро распространиться в кровь (заражение крови) и вызвать полиорганную недостаточность. Если не лечить инфицированный панкреонекроз, он почти всегда заканчивается летальным исходом.
Инфицированный некроз поджелудочной железы обычно развивается через 2–6 недель после появления симптомов острого панкреатита. Симптомы включают усиление боли в животе и высокую температуру. Инфекцию лечат инъекциями антибиотиков, а отмершие ткани необходимо удалить, чтобы инфекция не вернулась.
В некоторых случаях можно удалить мертвые ткани с помощью тонкой трубки, называемой катетером, которая вводится через кожу.
В качестве альтернативы можно использовать лапароскопическую операцию (хирургия замочной скважины). На спине делают небольшой разрез и вставляют эндоскоп, чтобы смыть мертвые ткани. Если лапароскопическая операция невозможна, можно сделать разрез в брюшной полости, чтобы удалить мертвые ткани.
Инфицированный некроз поджелудочной железы — очень серьезное осложнение.Даже при самых высоких стандартах медицинского обслуживания риск смерти от органной недостаточности оценивается примерно в 1 из 5.
Синдром системной воспалительной реакции (SIRS)
Еще одно частое осложнение тяжелого острого панкреатита — синдром системной воспалительной реакции (ССВО). SIRS развивается примерно в 1 из 10 тяжелых случаев острого панкреатита.
При SIRS воспаление поджелудочной железы распространяется по всему телу, что может привести к отказу одного или нескольких органов.Обычно он развивается в течение первой недели после появления симптомов, причем в большинстве случаев он развивается в тот же день.
Симптомы ССВО включают:
- Повышение температуры тела выше 38 ° C (100,4 F) или падение температуры тела ниже 36 ° C (96,8 F)
- учащенное сердцебиение более 90 ударов в минуту
- необычно учащенное дыхание (более 20 вдохов в минуту)
В настоящее время нет лекарства от SIRS, поэтому лечение включает попытки поддержать функции организма до тех пор, пока воспаление не пройдет.Исход зависит от того, сколько органов вышло из строя. Чем больше поражено органов, тем выше риск смерти.

