Рекомендации пациентам, страдающим пиелонефритом, дисметаболической нефропатией, мочекаменной болезнью
Режим дня
В острый период пиелонефрита постельный или полупостельный режим.
Соблюдение режима дня с достаточным сном.
Пребывание на свежем воздухе не менее 4—5 часов.
Проветривание помещений.
Обильное питье
Рекомендуются сладкие напитки (компоты, кисели, некрепкий чай), фруктовые и овощные соки.
Детям первого года жизни — 200—400 мл/сутки.
С 1 года до 3 лет — 1 литр.
С 4 до 7 лет — 1,5 литра.
Взрослым и детям старше 7 лет — 1,5—2 литра.
Режим мочеиспусканий
Соблюдение режима регулярных мочеиспусканий каждые 2—3 часа.
Забота о себе
Избегайте переохлаждения, переутомления, большой физической нагрузки.
Через 2 недели от начала обострения пиелонефрита рекомендуется курс лечебной физкультуры.
Режим питания и диеты
Прием пищи: 4—5 раз в день в одни и те же часы.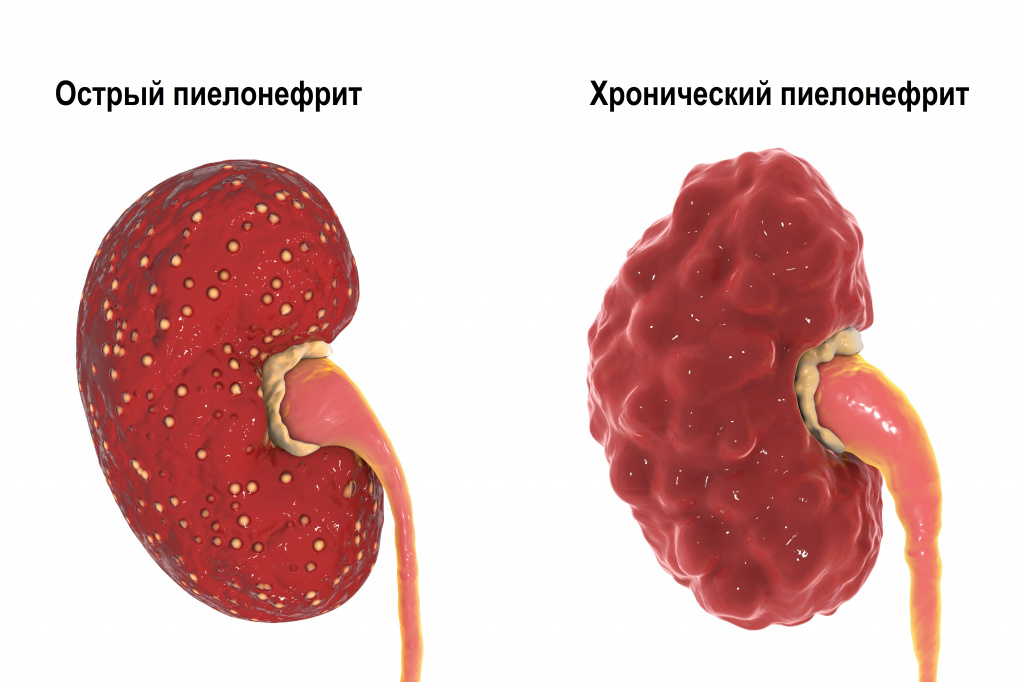
Приготовление пищи: в отварном виде и на пару.
Больным, перенесшим пиелонефрит, показана молочно-растительная и щадящяя капустно-картофельная диета.
Разрешается: хлеб чёрствый, вегетарианские супы, нежирные отварные мясные и рыбные блюда, овощи (капуста, картофель, свекла, морковь, помидоры, тыква, кабачки), разнообразные крупы, яйца всмятку.
Запрещаются: любые острые и жареные блюда, копчености (ветчина, колбасы), пряности, наваристые супы, консервы, соленые и маринованные овощи, майонез, кетчуп, горчица, чеснок, лук, бобовые, газированные напитки и алкоголь.
Постоянное наблюдение у нефролога
Регулярное диспансерное наблюдение врача с контролем анализа мочи, функционального состояния почек.
Лечение хронических очагов инфекции: гайморит, хронический тонзиллит, кариес и прочих.
Витаминотерапия
Преимущественно витамины А, Е и витамины группы В.
Лечение и профилактика инфекций почек и мочевых путей (по назначению врача)
Общие рекомендации пациентам с обменными нефропатиями и мочекаменной болезнью
- Следить за тем, чтобы суточный диурез был более 2 л для взрослого.
 Рекомендуется питье, в частности, соки — особенно, апельсиновый, но не грейпфрутовый и не клюквенный.
Рекомендуется питье, в частности, соки — особенно, апельсиновый, но не грейпфрутовый и не клюквенный. - Рекомендуется сбалансированное питание с включением продуктов всех групп, но без чрезмерностей любого рода.
- Полезны фрукты и овощи за счёт положительного влияния пищевых волокон, а также подщелачивающего влияния на кислотности мочи.
- Следует исключить избыточное потребление продуктов, богатых оксалатами: ревень, шпинат, какао, чай, орехи, пшеничные отруби и прочее. Это особенно значимо для больных, у которых было установлено повышенное выделение оксалатов.
- Ограничить прием витамина С (аскорбиновая кислота): особенно при оксалатных камнях не следует принимать более 500 мг витамина С в день в случае наличия показаний.
- Пациентам с гиперурикемическими камнями, а также с камнями из мочевой кислоты необходимо ограничить прием продуктов, содержащих ураты.
Диета при оксалатно-кальциевой кристаллурии и кальций-оксалатного типа камнеобразования
Диета при уратурии и уратном типе камнеобразования
Диета при фосфатурии и фосфатном типе камнеобразования
Правильное питание при пиелонефрите! | Здоровый Гродно
Пиелонефрит – наиболее частое заболевание почек во всех возрастных группах. По статистике этим заболеванием страдают до 20% населения, однако специалисты считают, что на самом деле его распространенность еще выше.
По статистике этим заболеванием страдают до 20% населения, однако специалисты считают, что на самом деле его распространенность еще выше.
Диета как компонент лечения
Диета при пиелонефрите имеет важнейшее лечебное и профилактическое воздействие, так как именно за счет коррекции питания и образа жизни можно облегчить работу и состояние почек максимально безопасно.
Питание при пиелонефрите непосредственно связано с нагрузкой на выделительную систему, поэтому сокращение «тяжелых» для почек продуктов обязательно учитывается при составлении плана терапии.
Воспаление паренхимы почек и сопутствующая мочекаменная болезнь снижают эффективность мочевыделительной функции, что ведет к накоплению токсинов и ускоренному формированию камней в почках.
Этот порочный круг необходимо разорвать, и диета при пиелонефрите преследует именно эту цель.
Питание при пиелонефрите отвечает принципам безопасности и обоснованности: из рациона удаляются только те продукты, которые достоверно вредят почкам.
Основным правилом питания при болезнях почек является снижение потребления белка и соли на фоне достаточного поступления углеводов и жиров.Также нельзя употреблять слишком острые, кислые, копченые блюда. В медицине есть поговорка: «То, что обжигает язык, обжигает и почки».
Диета при остром пиелонефрите
При остром пиелонефрите диета назначается доктором стационара, где обычно и лечатся пациенты с таким диагнозом.
В связи с интенсивностью процесса, явлениями интоксикации и острого воспаления диета при остром пиелонефрите в течение первых 5-10 дней представляет собой вариант вегетарианской.
Разрешается употреблять:
свежие овощи,
фрукты,
растительные супы и небольшое количество масла.
Рекомендуются арбузы, печеные яблоки, кабачки, свекла, морковь, гречневая и манная каши. Допустимо небольшое количество рыбы, молока и яиц.
Исключаются белковые продукты, жареное рыба и мясо, соленья и копчености.
Питание при остром пиелонефрите должно покрывать энергетические потребности организма, рассчитанные исходя из массы тела пациента.
После устранения явлений острой интоксикации и снижения активности воспаления разрешается постепенно добавлять в рацион небольшое количество мясных блюд, соли.
Хронический пиелонефрит, варианты диеты
При хроническом пиелонефрите диета обусловливает необходимость частичной «разгрузки» почек без существенного дефицита важных микроэлементов и компонентов питания.
Важен питьевой режим: недостаток жидкости в организме стимулирует камнеобразование и застой продуктов жизнедеятельности клеток.
Диета при хроническом пиелонефрите имеет собственный номер среди разновидностей по Певзнеру: №7.
Пациент должен получать достаточное количество жиров и углеводов на фоне небольшого недостатка белка.
Строго запрещены копченые, жареные, острые и соленые блюда.
Можно кушать постное мясо кролика и птицы, нежирную говядину и рыбу.
Полезны каши, разбавленные фруктовые соки и свежие овощи.
Важно, чтобы еда приносила удовольствие, так как следовать назначенному для лечения режиму нужно всегда.
Кроме того, питание при хроническом пиелонефрите обязательно нуждается в индивидуальной коррекции врачом на основании состояния здоровья каждого больного.
P.S. Важно лечение и диету разработать с врачами-специалистами и дальше строго соблюдать установленные нормы. Если Вам нужна консультация по данному вопросу – обратитесь к специалистам УЗ «Ивьевская ЦРБ». Будем рады Вам помочь!
Заместитель главного врача УЗ «Ивьевская ЦРБ» Р.А.Дойлидо
Пиелонефрит у беременных. Автор статьи: врач-гинеколог Павлова Ирина Александровна.
03 декабря 2019
Журнал «Здоровье семьи»
Пиелонефрит – это воспалительный
процесс в лоханках почек, вызванный различными микроорганизмами (в переводе с
греческого «пиелос» – лоханка, «нефрос» –
почка).
Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
- Причины возникновения
пиелонефрита у
беременных:
Механическая причина: связана с характерной чертой беременности – ростом
матки. По мере увеличения матки меняется и соотношение всех внутренних органов
брюшной полости; матка начинает теснить
и кишечник, и диафрагму, и другие органы.
Точно такому же «притеснению» подвергаются и мочеточники – каналы, проводящие
мочу от почек к мочевому пузырю. Они располагаются так, что растущая матка в области малого таза начинает пережимать и
сдавливать их, что затрудняет прохождение
мочи по мочеточникам. Возбудителем пиелонефрита является
грамотрицательные бактерии, чаще всего
кишечная палочка. Инфекционный процесс в почках приводит к угрозе отторжения плодного яйца: повышается тонус
матки, появляются признаки угрозы выкидыша. Невынашивание плода при пиелонефрите наблюдается в 5 раз чаще, чем при
беременности у здоровых женщин. Инфекция проникает в плаценту, где возникает
Инфекция проникает в плаценту, где возникает
воспаление вплоть до некроза (омертвение)
и гибели плода.
Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил. В послеродовом периоде может
В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
- Влияние пиелонефрита на
течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
- Влияние пиелонефрита на
течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
Обязательно выполнение общего анализа крови и мочи, а также посева мочи, (т. е.
лабораторной диагностики) до начала антибактериальной терапии.
Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Лечение должно быть своевременным
и комплексным. Острый пиелонефрит без признаков обструкций мочевых путей подлежит, в первую очередь, антибактериальной терапии. Если по данным УЗИ имеются признаки обструкции мочевых путей
(расширение чашечно-лоханной системы),
то лечение беременной начинается с восстановления оттока мочи с помощью стенткатетера, который может удерживаться в
мочевых путях до родов, во время родов и
после них. Если своевременно не восстановить пассаж (отток) мочи, то может возникнуть угроза эндотоксического шока.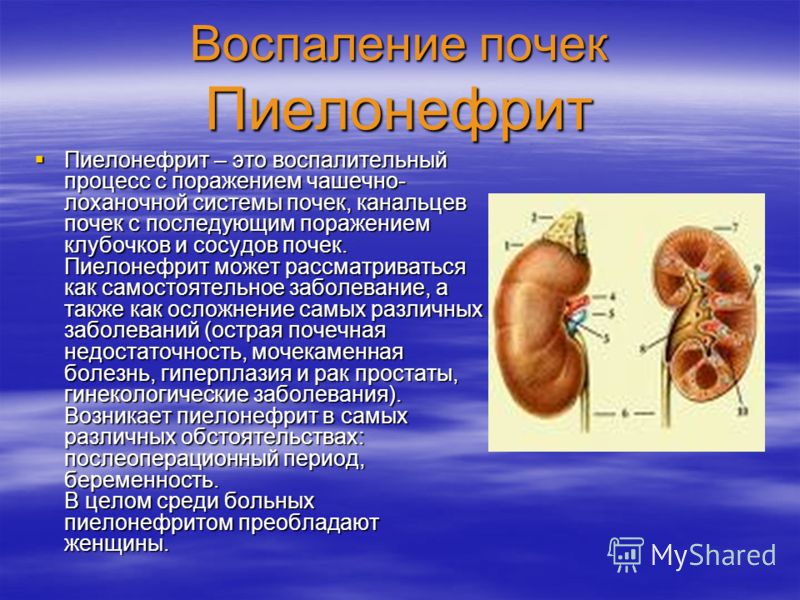
Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции.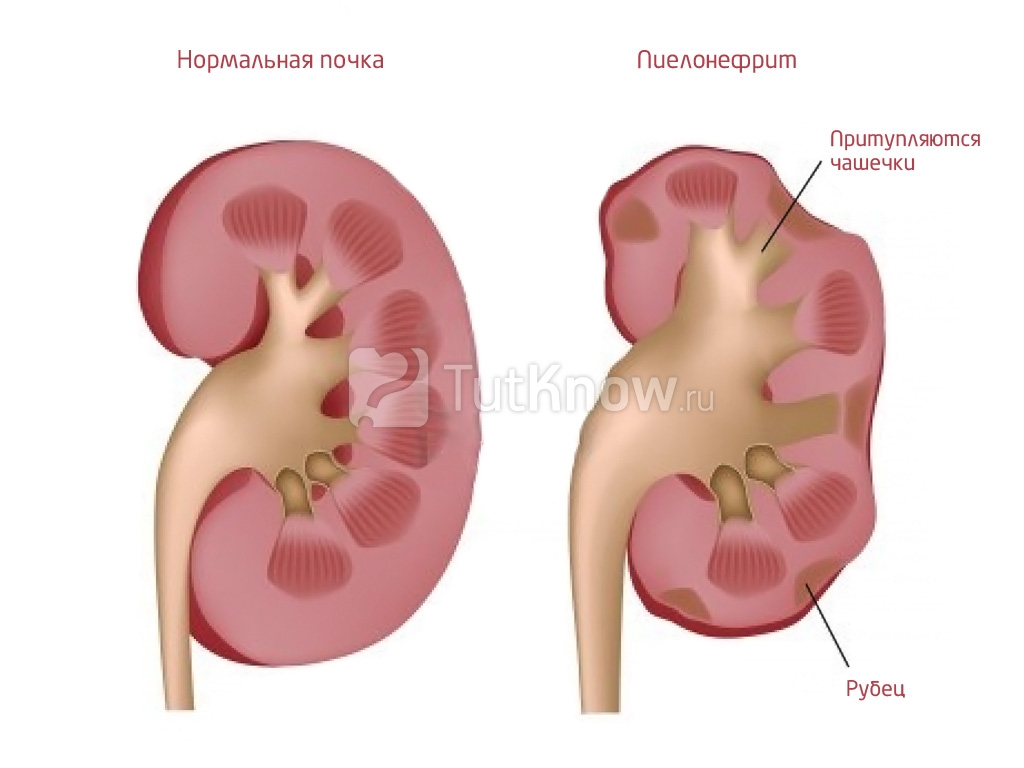 К обострению хронического пиелонефрита во время беременности может
К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы.
При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу.
В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %). Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода.
Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений. В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал. При
При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
- Если его не лечить!
Последствия пущенного на самотёк или
плохо вылеченного пиелонефрита известны. Прежде всего эта болезнь неблагоприятно отражается на плоде. Плод может
страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может
привести к самопроизвольному прерыванию беременности или к преждевременным родам.
Проявления внутриутробной инфекции
у новорожденного ребёнка могут быть различными: от простейшего заболевания
глаз – конъюнктивита, не представляющего
особой опасности для ребенка, до тяжелых
инфекционных поражений лёгких, почек и
других органов.
Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Поделиться в соц.сетях
Пиелонефрит — симптомы, профилактика и лечение
Главная / Пиелонефрит — симптомы, профилактика и лечение
Пиелонефрит – это бактериальное воспаление почек, а точнее ее лоханки и паренхимы. Эта патология может являться вторичной т. е. возникать из-за других заболеваний почек (например, мочекаменная болезнь, гламерулонефрит), а может быть и первичной (например, на фоне переохлаждения).
Эта патология может являться вторичной т. е. возникать из-за других заболеваний почек (например, мочекаменная болезнь, гламерулонефрит), а может быть и первичной (например, на фоне переохлаждения).
Чаще всего возбудителями данного заболевания являются стафилококки, стрептококки, энтерококки, протеи, кишечная палочка, клебсиелла.
Основные провоцирующие факторы возникновения пиелонефрита. Зная основные провоцирующие факторы появления болезни, можно предотвратить возникновение хронической формы воспаления и развитие осложнений:
- Переохлаждение.
- Пиелонефрит появлялся ранее.
- Заболевания мочеполовой системы (гламерулонефрит, уретрит, цистит, камни в почках.).
- Воспалительные заболевания (тонзиллит, синусит и т. д.).
- Недолеченный пиелонефрит.
- Частые стрессы, перенапряжения.
- Ослабление иммунитета.
- Сахарный диабет.
- Беременность.
- Травмы почек и мочевого пузыря.
- Длительный застой мочи в мочевом пузыре.

- Аномалии мочеполовой системы.
- Наличие гиповитаминоза (недостаток витаминов).
- ВИЧ-инфекция (провоцирует возникновение других заболеваний, в том числе и пиелонефрит). К пиелонефриту больше предрасположены женщины, нежели мужчины из-за анатомического строения мочеполовой системы женщин. Они имеют более широкую и короткую уретру, поэтому инфекция без труда может «добраться» до почек.
Признаки острого пиелонефрита. Данный недуг обычно дает о себе знать высокой температурой, рвотой, вялостью, неприятными ощущениями в мышцах, а также ознобом. Через двое-трое суток у вас могут возникнуть боли в пояснице. В таких случаях мочеиспускание обычно становится болезненным, а моча – мутной. До появления боли в пояснице у вас могут быть неприятные ощущения в паху.
Общие симптомы острого пиелонефрита:
1. Резкий озноб.
2. Фебрильная температура тела (39-40 градусов).
3. Мочеиспускание становится учащенным и болезненным.
4. Потливость.
Потливость.
5. Сильная жажда.
6. Диспептические расстройства (общее недомогание, боли в животе, тошнота, рвота, диарея).
7. Интоксикация организма (головные боли, резкая утомляемость, ухудшение самочувствия).
Местные симптомы:
1. Боли в области пораженной почки. (Тупая, ноющая, постоянная боль, усиливающаяся во время любых движений).
2. Выявление положительного симптома Пастернацкого (во время постукивания ребром ладони по почкам возникает боль).
3. Напряжение и болезненность мышц брюшной стенки с последующим возникновением инфильтрата почки.
Также существуют клинические формы острого пиелонефрита:
1. Острейшая. (Состояние пациента очень тяжелое, выявляется повышение температуры тела до 39-40 градусов и сильный озноб, повторяющийся несколько раз в день, примерно 2–3 раза).
2. Острая. (Симптомы также имеются, но в меньшей степени, чем в предыдущей форме, имеется интоксикация организма, сильное обезвоживание и озноб).
3. Подострая. (Здесь уже ярче проявляется местная симптоматика, нежели острая, которая либо слабо выражена, либо отсутствует совсем).
4. Латентная, иначе скрытая. Эта форма пиелонефрита не угрожает жизни пациента, но способна переходить в хроническую форму.
При обнаружении таких симптомов, следует немедля обратиться к врачу (урологу или нефрологу) для последующих диагностики и лечения! Не следует откладывать визит к специалисту и тем более заниматься самолечением!
Описываемое заболевание выявляют по анализу мочи. Иногда возникают симптомы перитонита. Пиелонефрит часто путают с недугами, связанными с брюшной полостью. Его можно принять за язву желудка, аппендицит или что-то еще.
Если речь идет о первичном пиелонефрите, то нарушение функции почек обычно не наблюдается.
Признаки хронического пиелонефрита
Данная форма отличается более спокойным течением. Симптомы не такие ярко выраженные, как в острой форме. Порой, симптомы могут отсутствовать, но через некоторое время хроническая форма проявляет себя. Чаще всего именно острая форма провоцирует возникновение хронической.
Чаще всего именно острая форма провоцирует возникновение хронической.
Всего выделяют следующие клинические формы хронического пиелонефрита:
1. Латентная (скрытая форма) – характеризуется минимальным проявлением симптомов. Пациенты могут ощущать лишь сильную слабость, утомляемость, повышение температуры до 37 градусов, головную боль, отеки, появление болей и дискомфорта в области поясницы. У некоторых людей может отмечаться положительный симптом Пастернацкого. В анализах мочи: незначительная протеинурия (белок в моче), лейкоцитурия (лейкоциты в моче) и бактериурия (бактерии в моче), иногда пациента может сопровождать гипертония.
2. Рецидивирующая – это форма, во время которой поочередно происходят обострения и ремиссии. Человек ощущает постоянный дискомфорт в области воспаленной почки, незначительное повышение температуры до субфебрильных показателей (37 — 38 градусов) и озноб. Во время обострения пиелонефрит проявляет себя в виде острой формы воспаления.
3. Гипертоническая – это форма, при которой проявляются симптомы гипертонической болезни. У больных появляется головокружение, головные боли, ухудшение общего самочувствия, бессонница, боли в области сердца, одышка, гипертонические кризы.
4. Анемическая форма – характеризуется выраженной симптоматикой анемии. Пациент чувствует быструю утомляемость, усталость, ухудшение работоспособности, слабость и т. д.
5. Азотермическая – это самая неожиданная, опасная и скрытая форма проявления болезни. Она проявляется лишь тогда, когда у человека уже началась ХПН (хроническая почечная недостаточность). Считается, что эта форма является дальнейшим продолжением несвоевременно выявленной латентной формы.
Отеки появляются редко. Иногда встречается учащенное мочеиспускание. Результатом служит сухость кожи и постоянная жажда. Данный недуг диагностируется посредством рентгенографии почек и исследования мочевины.
Пиелонефрит у малышей. Если данный недуг возникает у малыша, он, как правило, испытывает неприятные ощущения в животе. Это сопровождается расстройством пищеварения. Кроха может потерять несколько килограммов. Порой определить причину подобного состояния бывает достаточно трудно. В этом обычно помогает обследование.
Это сопровождается расстройством пищеварения. Кроха может потерять несколько килограммов. Порой определить причину подобного состояния бывает достаточно трудно. В этом обычно помогает обследование.
Нарушение мочеиспускания дает о себе знать по-разному. У ребенка может быть ночное недержание мочи. Отметим, что оно может быть как редким, так и частым.
Лечение острой и хронической форм пиелонефрита:
Лечением занимается только врач-уролог либо врач-нефролог. В зависимости от тяжести течения заболевания и продолжительности врач может назначить следующие принципы лечения:
1. Консервативная этиотропная терапия (препараты). Для лечения всех форм пиелонефрита используют антибиотики различных групп (пенициллины, цефалоспорины, фторхинолоны и т. д.) такие как амоксициллин, ампициллин, гентамицин, цефаклор, ципрофлоксацин и т. д.; сульфаниламиды: Сульфадимезин, уросульфан и другие; нитрофураны: например, фуразолин, фурагин; налидиксовая кислота (налидикс, неграм. ), нестероидные противовоспалительные средства (диклофенак, метамизол и др.), спазмалитики (нош-па, папаверин), энтеросорбенты (например, уголь активированный), антикоагулянты (препараты, разжижающие кровь): гепарин, троксевазин; мочегонные средства (фуросемид, лазикс и др.) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.
), нестероидные противовоспалительные средства (диклофенак, метамизол и др.), спазмалитики (нош-па, папаверин), энтеросорбенты (например, уголь активированный), антикоагулянты (препараты, разжижающие кровь): гепарин, троксевазин; мочегонные средства (фуросемид, лазикс и др.) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.
Фитопрепараты также обладают противовоспалительным, мочегонным и антибактериальным эффектами. Существует самый распространенный растительный фитопрепарат — канефрон. Обладает всеми вышеперечисленными действиями.
Обладает всеми вышеперечисленными действиями.
2. Физиотерапия. Это скорее дополнительный метод, нежели основной. Физиотерапия помогает улучшить состояние, функции почек и ускорить эффект этиотропной терапии.
Виды физиотерапии: электрофорез фурадонина или кальция хлорида (можно использовать и другие препараты), ультразвук (если отсутствуют камни в почках), тепловое воздействие на почки (например, диатермия, лечебная грязь и т. д.), СВЧ — терапия и др.
3. Если все методы лечения оказываются бесполезными, а состояние пациента остается на прежнем уровне или ухудшается, то применяется хирургический метод. В основном хирургическое вмешательство проводится при гнойном пиелонефрите, карбункуле почки или абсцессе. В зависимости от состояния врач сам выбирает вид хирургической коррекции.
Осложнения пиелонефрита:
К сожалению, не всегда получается благополучно вылечиться и забыть об этой болезни. Если не посещать врача, не выполнять его назначения либо, вообще, не проверяться, то могут появиться следующие осложнения:
1. Нарушение фильтрационной функции почек.
Нарушение фильтрационной функции почек.
2. Хроническая почечная недостаточность.
3. Сепсис.
4. Скопление гноя в почках. (Иначе, пионефроз).
5. Паранефрит. (Воспаление околопочечной клетчатки).
Профилактика пиелонефрита:
1. Одевайтесь по сезону. Старайтесь, чтобы поясничная зона находилась под слоем теплой одежды.
2. Лечите очаги воспаления в организме, ведь они также могут вызвать пиелонефрит.
3. Два раза в год посещайте поликлинику для прохождения профилактического осмотра.
4. Соблюдайте личную гигиену.
5. Старайтесь не переохлаждаться.
6. Если уже имеется пиелонефрит, то посещайте врача-уролога, врача-нефролога и выполняйте все его назначения.
7. В случае чего не занимайтесь самолечением.
8. Соблюдайте диету (исключить соленую, консервированную пищу и хлебобулочные изделия, если имеются отеки и повышение давления, то ограничить употребление воды и напитков, содержащих кофеин).
9. При ухудшении самочувствия — незамедлительно вызвать врача!
По вопросам лечения пиелонефрита Вы можете обратиться в нашу клинику «МЦ Для всей семьи», расположенную по адресу г. Иркутск, ул. Железнодорожная, 2-я, 74. Телефон: +7 (3952) 390 — 292.
Иркутск, ул. Железнодорожная, 2-я, 74. Телефон: +7 (3952) 390 — 292.
заболевание, симптомы, лечение, причины, диагностика
Пиелонефрит (воспаление почек)
Пиелонефрит – это заболевание почек, которое характеризуется их воспалением на фоне бактериальной инфекции. Пиелонефрит — может быть одно или двусторонним, то есть поражать одну или обе почки. Гораздо чаще встречается односторонний пиелонефрит.
Пиелонефрит может быть первичным, то есть развивается в здоровых почках, или вторичным, когда заболевание возникает на фоне уже существующих болезней почек (гломерулонефрит, мочекаменная болезнь и пр.). Также пиелонефрит может быть острым и хроническим.
Пиелонефрит – наиболее частое заболевание почек во всех возрастных группах. Чаще пиелонефритом болеют женщины молодого и среднего возраста – в 6 раз чаще мужчин. У детей после заболеваний органов дыхания (бронхит, пневмония) пиелонефрит занимает второе место.
Согласно эпидемиологическим исследованиям, распространенность пиелонефрита у детей колеблется от 0.4% до 5.4%. В последние годы частота пиелонефрита имеет тенденцию к росту, особенно у детей раннего возраста.
Что такое пиелонефрит?
Пиелонефрит характеризуется поражением почек. Как правило, причиной пиелонефрита являются различными микробы (бактерии). Для данного заболевания не существует специфического возбудителя. Причиной заболевания могут быть микроорганизмы, постоянно обитающими в организме человека, а также микробы, проникающие в организм из окружающей среды. Возбудителями пиелонефрита чаще всего являются кишечные микроорганизмы (кишечная палочка и различные кокки). Примерно в 20% случаев причиной пиелонефрита может быть смешанная инфекция.
В почку инфекция проникает различными путями:
с током крови (наиболее частый путь проникновения),
урогенно, с током зараженной мочи,
лимфогенно, с током лимфы из очагов из очагов инфекции из соседних органов или из кишечника.

Факторы, способствующие развитию пиелонефрита:
Все факторы способствующие развитию пиелонефрита можно разделить на общие и местные.
Общие факторы. К общим факторам относятся: состояние организма (хроническое переутомление, слабость, хронический стресс), снижением иммунитета, наличие каких-либо заболеваний, снижающих защитные силы организма, недостаток витаминов и пр.
Местные факторы. Из местных факторов самым главным является нарушенный пассаж мочи, то есть, наличие препятствий на пути оттока мочи из почек (мочекаменная болезнь, сужение мочеточников, опухоли почек).
Формы пиелонефрита:
В зависимости от течения выделяют следующие формы пиелонефрита:
Острый пиелонефрит.
Хронический пиелонефрит.
Острый пиелонефрит возникает внезапно (в течение нескольких часов или дней). При правильном лечении болезнь длится от 10 до 20 дней (в зависимости от возбудителя болезни) и, как правило, заканчивается полным выздоровлением.
При правильном лечении болезнь длится от 10 до 20 дней (в зависимости от возбудителя болезни) и, как правило, заканчивается полным выздоровлением.
Хронический пиелонефрит может быть следствием перехода острого пиелонефрита в хроническую стадию либо с самого начала возникать как первичный хронический процесс. Хронический пиелонефрит представляет собой вялотекущее, периодически обостряющееся бактериальное воспаление тканей почки. Хронический пиелонефрит приводит к постепенному замещению тканей почек нефункциональной соединительной тканью. Хронический пиелонефрит часто осложняется артериальной гипертонией и почечной недостаточностью.
Симптомы и признаки пиелонефрита
Для острого пиелонефрита характерна высокая температура тела, боль в поясничной области и изменения в анализе мочи. Сначала может появиться озноб, высокая температура, боль в суставах, головная боль. Одновременно с температурой нарастают боли в поясничной области, чаще с одной стороны. Иногда, развитию пиелонефрита предшествуют некоторые симптомы, указывающие на наличие препятствий в мочевых путях (боль при мочеиспускании, изменение цвета мочи, приступы сильной боли в поясничной области).
Иногда, развитию пиелонефрита предшествуют некоторые симптомы, указывающие на наличие препятствий в мочевых путях (боль при мочеиспускании, изменение цвета мочи, приступы сильной боли в поясничной области).
Таким образом, основные симптомы острого пиелонефрита это:
Боли в поясничной области на стороне поражения. При пиелонефрите боли в пояснице могут быть тупыми или острыми. Иногда боль может быть локализована на одном из флангов брюшной полости (в боку) и отдавать в паховую область (в низ живота). При пиелонефрите боли в пояснице усиливаются при наклоне вперед.
Изменение цвета мочи: моча выделяется мутная и даже красноватого оттенка. При пиелонефрите моча имеет резкий зловонный запах.
Лихорадка до 38-40 °С.
Озноб.
Общая слабость.
Снижение аппетита.

Тошнота, иногда рвота.
Симптомы хронического пиелонефрита
Хронический пиелонефрит может долгое время протекать бессимптомно, периодически сопровождаться обострением, для которого характерны симптомы острого пиелонефрита. Выделяют две формы хронического пиелонефрита:
скрытая форма – развивается после острого пиелонефрита и характеризуется бессимптомным течением незначительным, но длительным повышение температуры.
рецидивирующая форма встречается у около 80% больных и проявляется общими симптомами (повышение температуры, слабость и пр.) изменениями в моче. Рецидивирующая форма пиелонефрита часто приводит к развитию гипертонии, анемии, почечной недостаточности.
По материалам Европейской Ассоциации Гемодиализа и Трансплантации Почек, хронический пиелонефрит занимает третье место среди причин почечной недостаточности у детей, уступая гломерулонефриту, наследственным и врожденным нефропатиям.
Методы диагностики пиелонефрита:
Общий анализ мочи помогает сделать вывод о наличие инфекции. Он выявляет протеинурию (белок в моче) лейкоцитурию (признаки инфекции) и бактерии.
Анализ мочи по Нечипоренко позволяет уточнить степень выраженности воспалительного процесса в мочевыделительной системе.
Посев мочи – моча сеется на питательную среду, а спустя некоторое время под микроскопом выявляется рост определенного вида бактерий, вызвавшего воспаление. На основании определения чувствительности высеянного патогенного микроорганизма к антибиотикам подбирают наиболее эффективный антибактериальный препарат для лечения заболевания.
Общий анализ крови показывает наличие воспалительного процесса и уточняет его характер.
Биохимический анализ крови определяет степень нарушения функции почек.

Ультразвуковое исследование (УЗИ). При УЗИ у больных с пиелонефритом можно наблюдать расширение почечной лоханки, неоднородность тканей почек с участками уплотнения.
Компьютерная томография. Данный метод не имеет существенных преимуществ перед УЗИ и используется в основном для того чтобы отличить пиелонефрит от опухолей почек.
Лечение пиелонефрита
К основным методам лечения пиелонефрита относятся:
Диета при пиелонефрите
При остром пиелонефрите рекомендуется потребление больших количеств жидкости (более 2 л), исключение острой, жирной, жареной пищи, увеличение содержания в рационе свежих фруктов и овощей.
При хроническом пиелонефрите, вне его обострения, показана диета со следующими особенностями:
умеренно ограничивают мясные, рыбные бульоны, приправы, мясо и рыбу используют преимущественно после отваривания.

количество жидкости должно быть не менее 2л в день.
необходимо повышенное поступление витаминов
потребление поваренной соли умеренно ограничивают (до 8г в день), особенно при сопутствующей пиелонефриту артериальной гипертензии.
Медикаментозное лечение пиелонефрита
Одним из главных направлений в лечении пиелонефрита является антибиотикотерапия (лечение антибиотиками). При остром пиелонефрите продолжительность лечения антибиотиками составляет от 5 дней до 2 недель. Лечение острого пиелонефрита и обострений хронического пиелонефрита сходны. При хроническом пиелонефрите лечение направлено на купирование обострений и профилактику рецидивов. Для этого рекомендуют применять профилактические курсы лечения антибиотиками, менее интенсивные, чем те, которые назначается в случае обострений.
Хирургическое лечение пиелонефрита
В тех случаях, когда лекарственное лечение пиелонефрита не приносит успеха, а состояние больного остается тяжелым, показано хирургическое лечение. Оперируют в основном гнойные формы пиелонефрита – апостемы и карбункулы почки. Цель операции – остановить прогрессирование гнойного процесса в пораженной почке, восстановить отток мочи по верхним мочевым путям в том случае, если он оказывается нарушенным.
Оперируют в основном гнойные формы пиелонефрита – апостемы и карбункулы почки. Цель операции – остановить прогрессирование гнойного процесса в пораженной почке, восстановить отток мочи по верхним мочевым путям в том случае, если он оказывается нарушенным.
Лечение пиелонефрита нельзя проводить самостоятельно, при выявлении любого из описанных выше симптомов следует к врачу для диагностики и назначения лечения.
причины, диагностика, лечение в Иркутске в Клинике Эксперт
Боль в поясничной области – один из классических признаков пиелонефрита. Какие могут быть последствия, если вовремя не начать лечение? Что вызывает пиелонефрит и как его обнаружить? На эти и другие вопросы отвечает врач-уролог, андролог, хирург, врач УЗ-диагностики «Клиники Эксперт» Иркутск Степан Петрович Сидоров.
— Степан Петрович, расскажите, что это за болезнь – пиелонефрит?
— Это специфическое или неспецифическое воспаление почки, которое заключается в основном в поражении чашечно-лоханочной системы и паренхимы почек. Пиелонефрит бывает первичный (когда воспаление возникает непосредственно в самой почке), и вторичный (когда почки поражаются на фоне какого-то основного воспалительного заболевания).
Пиелонефрит бывает первичный (когда воспаление возникает непосредственно в самой почке), и вторичный (когда почки поражаются на фоне какого-то основного воспалительного заболевания).
— Каковы причины развития пиелонефрита?
— Это может быть гематогенный занос инфекции в почку (через кровь). На фоне общего воспалительного процесса микроэмболы попадают в паренхиму почки и вызывают там воспаление.
Также возможен восходящий путь инфицирования. Как это понять? Это когда имеется инфекция нижних отделов мочевыделительной системы (например, мочевого пузыря). Эти болезнетворные микроорганизмы поднимаются по мочеточникам и попадают в почку, в результате чего поражается чашечно-лоханочная система.
Кроме того, известен лимфогенный путь проникновения инфекции в почку, то есть с лимфой.
— Давайте поговорим о симптомах. Расскажите, как проявляется пиелонефрит?
— Классические симптомы – это боль в поясничной области, повышение температуры тела, общая слабость, озноб, помутнение мочи, нарушение мочеиспускания (т. е. мочеиспускание частое и болезненное). Иногда пиелонефрит может происходить без ярко выраженной симптоматики: без температуры, без помутнения мочи.
е. мочеиспускание частое и болезненное). Иногда пиелонефрит может происходить без ярко выраженной симптоматики: без температуры, без помутнения мочи.
— Как проводится диагностика пиелонефрита? Какие анализы, иные исследования назначаются пациентам при подозрении на пиелонефрит?
— Во-первых, это сбор жалоб и анамнеза, осмотр пациента. Плюс назначают общий анализ крови и мочи, биохимическое исследование крови. Также проводится ультразвуковое сканирование почек, мочевого пузыря. Здесь необходимо сделать пометку, что по стандартам выполняется ещё и рентгенография грудной клетки. Это делается потому, что иногда проблемы с лёгкими (в частности, пневмонии) могут по своим симптомам, скажем так, имитировать пиелонефрит. Также проводится компьютерная томография мочевыделительной системы с внутривенным контрастированием по показаниям.
— А как лечат пиелонефрит?
— Лечение пиелонефрита заключается в комплексном подходе. Наряду с антибиотиками используются препараты, которые влияют на стадии воспаления, т. е. противовоспалительные средства. Также применяются лекарственные препараты, улучшающие кровообращение, помогающие в регенерации, и фитопрепараты.
е. противовоспалительные средства. Также применяются лекарственные препараты, улучшающие кровообращение, помогающие в регенерации, и фитопрепараты.
— Фитопрепараты? То есть при пиелонефрите может помочь лечение народными средствами (травяные отвары, чаи)?
— Народные средства широко используются наряду со стандартной антибактериальной терапией. Никто, скажем так, не отменял из назначений урологические сборы трав, фитопрепараты. Они очень хорошо помогают, т. к. обладают и противовоспалительным эффектом, и мочегонным, что крайне важно при лечении пиелонефрита. Но, разумеется, назначать их должен только врач.
— Степан Петрович, какие осложнения могут возникнуть, если вовремя не начать лечение пиелонефрита?
— Самое грозное осложнение – это гнойный пиелонефрит. Вовремя непролеченный пиелонефрит приводит к тому, что гнойно-воспалительный процесс поражает саму паренхиму почки. В некоторых случаях это наносит непоправимый урон почке: необходимость оперативных вмешательств, декапсуляции почки, а иногда и её удаления.
— О чём нужно знать, чтобы не допустить развития болезни?
— Трудно сказать, о чём нужно знать. Здесь ведь мы идём от противного. К пиелонефритам приводят хронические циститы, заболевания ротоглотки, хронический тонзиллит. Поэтому, призываю следить за своим здоровьем, потреблять достаточный объём жидкости. Важно частое мочеиспускание, по требованию, т. е. нельзя терпеть, когда хочется помочиться.
Беседовала Марина Воловик
Редакция рекомендует:
Деликатный вопрос. Как помочь человеку с недержанием мочи?
Разрушить, не прикасаясь. Как поможет дистанционная литотрипсия при мочекаменной болезни?
Для справки:
Сидоров Степан Петрович
В 2009 году окончил Иркутский государственный медицинский университет
2009 – 2010 гг. – интернатура по общей хирургии
2010 – 2012 гг. – ординатура по специальности «Урология»
В настоящее время – заведующий урологическим центром, врач-уролог, андролог, хирург, врач УЗ-диагностики в «Клинике Эксперт» Иркутск
Антибактериальная терапия острого пиелонефрита | Синякова Л.
 А.
А.
Введение
Пиелонефрит по своей частоте превосходит все почечные болезни вместе взятые [1]. Согласно сборной статистике (более чем 100 авторов), в среднем 1% людей на земле ежегодно заболевает пиелонефритом [2].
Пиелонефрит по своей частоте превосходит все почечные болезни вместе взятые [1]. Согласно сборной статистике (более чем 100 авторов), в среднем 1% людей на земле ежегодно заболевает пиелонефритом [2].
Острый пиелонефрит составляет 14% болезней почек, гнойные его формы развиваются у 1/3 больных [3]. В настоящее время инфекции мочевыводящих путей (ИМВП) разделяют на неосложненные и осложненные [4]. К осложненным ИМВП относят заболевания, объединенные наличием функциональных или анатомических аномалий верхних или нижних мочевых путей или протекающие на фоне заболеваний, снижающих резистентность организма (Falagas M.E.,1995). ИМВП в большинстве стран мира являются одной из наиболее актуальных медицинских проблем. Так, в США ИМВП служат причиной обращения к врачу 7 млн. пациентов в год, из которых 1 млн. требуют госпитализации. Группа осложненных ИМВП представлена крайне разнородными заболеваниями: от тяжелого пиелонефрита с явлениями обструкции и угрозой развития уросепсиса, до катетер–ассоциированных ИМВП, которые могут исчезнуть самостоятельно после извлечения катетера [5]. Некоторые авторы для практических целей придерживаются выделения двух форм пиелонефрита: неосложненный и осложненный [6,7]. Такое условное разделение ни в коей мере не объясняет степень воспалительного процесса в почке, его морфологическую форму (серозный, гнойный). Необходимость выделения осложненного и неосложненного пиелонефрита обусловлена различиями в их этиологии, патогенезе и соответственно – разными подходами к лечению. Наиболее полно отражает различные стадии и формы воспалительного процесса в почке классификация, предложенная в 1974 г. Н.А. Лопаткиным (рис. 1).
пациентов в год, из которых 1 млн. требуют госпитализации. Группа осложненных ИМВП представлена крайне разнородными заболеваниями: от тяжелого пиелонефрита с явлениями обструкции и угрозой развития уросепсиса, до катетер–ассоциированных ИМВП, которые могут исчезнуть самостоятельно после извлечения катетера [5]. Некоторые авторы для практических целей придерживаются выделения двух форм пиелонефрита: неосложненный и осложненный [6,7]. Такое условное разделение ни в коей мере не объясняет степень воспалительного процесса в почке, его морфологическую форму (серозный, гнойный). Необходимость выделения осложненного и неосложненного пиелонефрита обусловлена различиями в их этиологии, патогенезе и соответственно – разными подходами к лечению. Наиболее полно отражает различные стадии и формы воспалительного процесса в почке классификация, предложенная в 1974 г. Н.А. Лопаткиным (рис. 1).
Рис. 1. Классификация пиелонефрита (Н. А. Лопаткин, 1974)
А. Лопаткин, 1974)
Несмотря на оптимистические предсказания, частота заболеваний пиелонефритом существенно не изменилась в эру антибиотиков и сульфаниламидов.
Диагностика
Острый пиелонефрит только у 17,6% больных является первичным, у 82,4% – он вторичен. Поэтому алгоритм диагностики должен ответить на следующие вопросы: функция почек и состояние уродинамики, стадия (серозная или гнойная), форма пиелонефрита (апостематозный, карбункул, абсцесс почки или их сочетание). В алгоритм экстренных исследований включают анализ жалоб больного и сбор анамнеза, клинико–лабораторное обследование, комплексное ультразвуковое исследование с применением допплерографии, рентгенологическое исследование [8].
Наибольшее количество диагностических ошибок допускается на амбулаторном этапе из-за подчас пренебрежительного отношения врачей к сбору анамнеза, недооценки жалоб и тяжести состояния больного, непонимания патогенеза развития острого пиелонефрита. В результате больные госпитализируются в непрофильные отделения в связи с неправильно установленным диагнозом или назначается амбулаторное лечение при обструктивном остром пиелонефрите, что недопустимо.
Улучшение качества диагностики острого пиелонефрита и уменьшение количества диагностических ошибок возможно только при использовании комплексного подхода, в основе которого лежат жалобы больного, анамнез заболевания и клинико–лабораторные данные. При установлении диагноза острый пиелонефрит на основании жалоб больного на повышение температуры, боли в поясничной области, наличии лейкоцитурии, бактериурии; необходимо исключить нарушение уродинамики с помощью ультразвукового исследования (УЗИ) с допплерографией, экскреторной урографии (ЭУ). Затем определить стадию пиелонефрита, т.е. провести дифференциальную диагностику между серозной и гнойной стадиями заболевания (табл. 1).
При выявлении гнойного пиелонефрита определяется форма заболевания – апостематозный, карбункул почки, абсцесс или их сочетание (табл. 2).
Этиология
Пиелонефрит — заболевание бактериальной природы, однако специфического возбудителя не существует. Пиелонефрит вызывают различные микроорганизмы — бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии – грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: E. coli, Proteus spp., P. aeruginosa, Enterobacter spp., Staphylococcus spp., Enterococcus faecalis [10]. В настоящее время отмечено снижение частоты обнаружения E. coli, особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения P. aeruginosa и Proteus spp. [11]. E. coli преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл.
Пиелонефрит вызывают различные микроорганизмы — бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии – грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: E. coli, Proteus spp., P. aeruginosa, Enterobacter spp., Staphylococcus spp., Enterococcus faecalis [10]. В настоящее время отмечено снижение частоты обнаружения E. coli, особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения P. aeruginosa и Proteus spp. [11]. E. coli преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл. 3).
3).
Пиелонефрит — заболевание бактериальной природы, однако специфического возбудителя не существует. Пиелонефрит вызывают различные микроорганизмы — бактерии, вирусы, грибы. Наиболее часто этиологическим агентом пиелонефрита являются бактерии – грамотрицательные и грамположительные условные патогены, многие из которых принадлежат нормальной микрофлоре человека. Наиболее значимыми возбудителями острого пиелонефрита являются: [10]. В настоящее время отмечено снижение частоты обнаружения , особенно у мужчин, пациентов с мочевыми катетерами. Возрастает частота выделения и [11]. преобладает у пациентов при неосложненных ИМВП, т.е. при отсутствии обструктивной уропатии. Изменение этиологической структуры возбудителей острого пиелонефрита во многом связано с широким внедрением в клиническую практику эндоскопических методов диагностики и лечения, заканчивающихся оставлением дренажей в органах мочевой системы, которые становятся входными воротами инфекции (табл. 3).
При гнойном пиелонефрите – одной из самых тяжелых и опасных для жизни осложненных ИМВП, основными возбудителями являются грамотрицательные условно-патогенные микроорганизмы (76,9%). У пациентов, перенесших открытые оперативные вмешательства на органах мочевой системы или эндоскопические диагностические и лечебные манипуляции и операции, возрастает роль госпитальных штаммов микроорганизмов, в первую очередь это относится к P. aeruginosa.
У пациентов, перенесших открытые оперативные вмешательства на органах мочевой системы или эндоскопические диагностические и лечебные манипуляции и операции, возрастает роль госпитальных штаммов микроорганизмов, в первую очередь это относится к P. aeruginosa.
Лечение
Лечение острого пиелонефрита должно быть комплексным, включающим следующие аспекты: устранение причины, вызывающей нарушение уродинамики, антибактериальная, дезинтоксикационная, иммунокоррегирующая и симптоматическая терапия. Как диагностика, так и выбор метода лечения должны осуществляться в кратчайшие сроки. Лечение острого пиелонефрита преследует цель сохранения почки, профилактики уросепсиса и возникновения рецидивов заболевания. Исключение составляют катетер-ассоциированные инфекции, в большинстве случаев исчезающие после удаления катетера [12].
При любой форме острого обструктивного пиелонефрита в абсолютно неотложном порядке должен быть восстановлен отток мочи от пораженной почки, причем это должно предшествовать всем остальным лечебным мероприятиям. Восстановление или улучшение почечной функции при вторичном (обструктивном) остром пиелонефрите происходит лишь тогда, когда обтурация устранена не позднее, чем через 24 часа после начала острого пиелонефрита. Если же обтурация сохраняется на более длительный срок, это приводит к стойкому нарушению всех показателей функции почек, клинически наблюдается исход в хронический пиелонефрит [1]. Восстановление нормальной уродинамики является краеугольным камнем в лечении любой мочевой инфекции. В тех случаях, когда причина возникновения обструкции не может быть ликвидирована немедленно, следует прибегать к дренированию верхних мочевых путей нефростомическим дренажем, а в случае инфравезикальной обструкции – к дренированию мочевого пузыря цистостомическим дренажем [5]. Обе операции предпочтительнее выполнять под ультразвуковым наведением.
Восстановление или улучшение почечной функции при вторичном (обструктивном) остром пиелонефрите происходит лишь тогда, когда обтурация устранена не позднее, чем через 24 часа после начала острого пиелонефрита. Если же обтурация сохраняется на более длительный срок, это приводит к стойкому нарушению всех показателей функции почек, клинически наблюдается исход в хронический пиелонефрит [1]. Восстановление нормальной уродинамики является краеугольным камнем в лечении любой мочевой инфекции. В тех случаях, когда причина возникновения обструкции не может быть ликвидирована немедленно, следует прибегать к дренированию верхних мочевых путей нефростомическим дренажем, а в случае инфравезикальной обструкции – к дренированию мочевого пузыря цистостомическим дренажем [5]. Обе операции предпочтительнее выполнять под ультразвуковым наведением.
Антибактериальная терапия
Результаты лечения острого пиелонефрита зависят от правильности выбора метода лечения, своевременности дренирования почки и адекватности антибактериальной терапии. Так как при остром пиелонефрите в начале лечения антибактериальная терапия всегда бывает эмпирической, необходимо правильно подобрать антибиотик или рациональную комбинацию препаратов, дозу и способ введения. Стартовая эмпирическая терапия острого пиелонефрита должна быть своевременной, т.е. максимально ранней, также, по мнению Н.В. Белобородовой и соавт. [13], должна преследовать следующие цели: быть клинически и экономически эффективной. При пиелонефрите в первую очередь и в основном поражается межуточная ткань почки, следовательно, необходимо создать высокую концентрацию антибиотика в ткани почки. Для адекватной антибактериальной терапии важно выбрать антибиотик с одной стороны действующий на «проблемные» микроорганизмы, с другой – накапливающийся в почках в необходимой концентрации. Поэтому ошибкой является назначение при остром пиелонефрите таких препаратов, как нитрофурантоин, нефторированные хинолоны, нитроксолин, тетрациклины, хлорамфеникол, концентрация которых в крови и тканях почки обычно ниже значений МПК основных возбудителей заболевания [14].
Так как при остром пиелонефрите в начале лечения антибактериальная терапия всегда бывает эмпирической, необходимо правильно подобрать антибиотик или рациональную комбинацию препаратов, дозу и способ введения. Стартовая эмпирическая терапия острого пиелонефрита должна быть своевременной, т.е. максимально ранней, также, по мнению Н.В. Белобородовой и соавт. [13], должна преследовать следующие цели: быть клинически и экономически эффективной. При пиелонефрите в первую очередь и в основном поражается межуточная ткань почки, следовательно, необходимо создать высокую концентрацию антибиотика в ткани почки. Для адекватной антибактериальной терапии важно выбрать антибиотик с одной стороны действующий на «проблемные» микроорганизмы, с другой – накапливающийся в почках в необходимой концентрации. Поэтому ошибкой является назначение при остром пиелонефрите таких препаратов, как нитрофурантоин, нефторированные хинолоны, нитроксолин, тетрациклины, хлорамфеникол, концентрация которых в крови и тканях почки обычно ниже значений МПК основных возбудителей заболевания [14]. Не могут быть рекомендованы для эмпирической монотерапии аминопенициллины (ампициллин, амоксициллин), цефалоспорины I поколения (цефалексин, цефазолин), аминогликозиды (гентамицин), так как резистентность основного возбудителя пиелонефрита – кишечной палочки – к этим препаратам превышает 20%.
Не могут быть рекомендованы для эмпирической монотерапии аминопенициллины (ампициллин, амоксициллин), цефалоспорины I поколения (цефалексин, цефазолин), аминогликозиды (гентамицин), так как резистентность основного возбудителя пиелонефрита – кишечной палочки – к этим препаратам превышает 20%.
Применяются различные схемы, программы, алгоритмы антибактериальной терапии острого пиелонефрита (табл. 4, 5).
Весьма актуальной для больных острым пиелонефритом, особенно при гнойно-деструктивных формах заболевания, является проблема резистентности к антибактериальным препаратам. Невозможно вылечить пациента с обструктивным острым пиелонефритом, если своевременно не восстановить нормальную уродинамику или не создать адекватный отток мочи из почки. При этом далеко не всегда можно удалить все конкременты, на которых формируется биопленка, а наличие дренажей приводит к возникновению «катетер–ассоциированной» инфекции. Таким образом, формируется порочный круг: без дренирования мочевых путей в большинстве случаев невозможно проводить адекватную антибактериальную терапию, а сами дренажи, кроме своей положительной роли, оказывают и отрицательную. Последствиями возросшей резистентности микроорганизмов является увеличение сроков госпитализации, затрат на лечение.
Последствиями возросшей резистентности микроорганизмов является увеличение сроков госпитализации, затрат на лечение.
Придерживаясь рациональной тактики антибиотикотерапии, можно избежать многих нежелательных последствий, возникающих при неправильном подходе к лечению: распространения антибиотикоустойчивых штаммов возбудителей, проявления токсичности лекарственных средств.
Длительное время занимаясь обследованием и лечением больных острым гнойным пиелонефритом, мы установили взаимосвязь возбудителя, пути проникновения инфекции и формы острого пиелонефрита (табл. 6).
Выявленная закономерность позволяет подбирать рациональную эмпирическую терапию с учетом наиболее вероятного возбудителя.
В лечении больных острым гнойным пиелонефритом нужно использовать препараты с расширенным спектром антибактериальной активности, резистентность к которым основных возбудителей пиелонефрита отсутствует или является достаточно низкой. Препаратами выбора для стартовой эмпирической терапии острого гнойного пиелонефрита являются карбапенемы, цефалоспорины III–IV поколений, фторхинолоны.
При отсутствии факторов риска, таких как инвазивные урологические вмешательства, сахарный диабет, возможно проведение комбинированной терапии: цефалоспорины I или II поколений и аминогликозиды.
При всех стадиях и формах острого пиелонефрита адекватным является только парентеральный способ введения антибиотиков, предпочтение следует отдавать внутривенному пути введения. Оценка эффективности проводимой терапии при остром пиелонефрите должна осуществляться через 48–72 часа, коррекция – после получения результатов бактериологического исследования.
Так как к моменту первичной оценки эффективности терапии (48–72 часа) результаты микробиологического исследования обычно отсутствуют, коррекция антибактериальной терапии при отсутствии эффекта или недо статочной эффективности терапии проводится также эмпирически. Если лечение начиналось с применения цефалоспорина I поколения в сочетании с аминогликозидом, проводится замена первого препарата на цефалоспорин II или III поколения.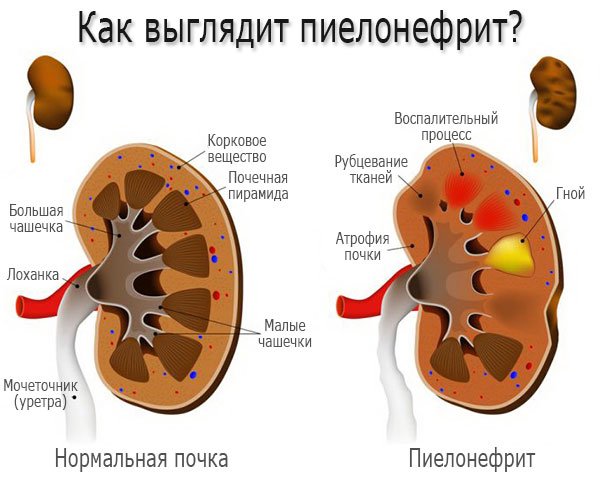 При отсутствии эффекта от применения цефалоспоринов III поколения в сочетании с аминогликозидами показано назначение фторхинолонов (ципрофлоксацин) или карбапенемов (имипенем). После получения данных микробиологического исследования – переход на этиотропную терапию.
При отсутствии эффекта от применения цефалоспоринов III поколения в сочетании с аминогликозидами показано назначение фторхинолонов (ципрофлоксацин) или карбапенемов (имипенем). После получения данных микробиологического исследования – переход на этиотропную терапию.
При всех стадиях и формах острого пиелонефрита адекватным является только парентеральный способ введения антибиотиков, предпочтение следует отдавать внутривенному пути введения. Оценка эффективности проводимой терапии при остром пиелонефрите должна осуществляться через 48–72 часа, коррекция – после получения результатов бактериологического исследования. Если при остром серозном пиелонефрите антибактериальная терапия проводится в течение 10–14 дней, то при гнойном пиелонефрите длительность проведения антибактериальной терапии увеличивается. Критерием для решения вопроса о прекращении антибактериальной терапии являются нормализация клинической картины, анализов крови и мочи. У пациентов, оперированных по поводу острого гнойного пиелонефрита, антибактериальная терапия продолжается до закрытия нефростомического свища. В дальнейшем амбулаторно проводится назначение антибактериальных препаратов с учетом результатов антибиотикограммы.
В дальнейшем амбулаторно проводится назначение антибактериальных препаратов с учетом результатов антибиотикограммы.
Заключение
Острый пиелонефрит – это хирургическая инфекция. В начале заболевания трудно прогнозировать, по какому пути будет развиваться заболевание, при котором в процесс всегда в той или иной степени вовлечены чашечно-лоханочная система и паренхима почки. Достоверно исключить нарушение уродинамики можно только проведя соответствующие исследования: ультразвуковое с применением допплерографии, экскреторную урографию. Поэтому было бы неправильно обсуждать вопросы, касающиеся антибактериальной терапии, в отрыве от алгоритма диагностики острого пиелонефрита, методов восстановления уродинамики.
- Кто должен лечить больного острым пиелонефритом: терапевт, нефролог, уролог?
- Где должно проводиться лечение: амбулаторно, в условиях нефрологического, урологического отделения?
- Где и как правильно и своевременно провести обследование пациента с острым пиелонефритом, чтобы своевременно исключить нарушение уродинамики и не допустить развития гнойного пиелонефрита или бактериемического шока?
- Как правильно подобрать стартовую эмпирическую антибактериальную терапию и провести ее своевременную и адекватную коррекцию при отсутствии возможности выполнения микробиологических исследований в амбулаторных условиях?
Только объединив усилия клиницистов, микробиологов и химиотерапевтов (создав в каждой крупной многопрофильной больнице соответствующее подразделение), ответив четко и однозначно на предложенные вопросы и поставив во главу угла конкретного больного, а не возбудителей и антибактериальные препараты (схема: Больной – возбудитель – антибиотик), мы сможем улучшить результаты лечения больных острым пиелонефритом.
Литература:
1. Войно-Ясенецкий А.М. Острый пиелонефрит / клиника, диагностика, лечение: Дис. док. мед. наук. — 1969.
2. Болезни почек /Под редакцией Маждракова Г. и Попова Н. — София: Медицина и физкультура , 1980. — С. 311-388.
3. Пытель Ю.А., Золотарев И.И.. Неотложная урология. — М. Медицина, 1985
4. Лопаткин Н.А., Деревянко И.И. Неосложненные и осложненные инфекции мочеполовых путей. Принципы антибактериальной терапии // РМЖ. — 1997. — т.5. — N 24. — С.1579-1588.
5. Лоран О.Б., Пушкарь Д.Ю., Раснер П.И.// Клиническая антимикробная химиотерапия.- 1999. — т.1. — N 3. — С.91-94.
6. Деревянко И.И. Современная антибактериальная химиотерапия пиелонефрита: Дисс. … докт. мед. наук. — М.,1998.
7. Tolkoff-Rubin N., Rubin R. New approaches to the Treatment of Urinary Tract infections // Am. J.Med. — 1987.- Vol.82 (Suppl. 4A ). — P. 270-277
8. Синякова Л.А. Гнойный пиелонефрит (современная диагностика и лечение): Дисс. … докт. мед. наук. — М., 2002.
… докт. мед. наук. — М., 2002.
9. Степанов В.Н., Синякова Л.А., Денискова М.В., Габдурахманов И.И. Роль ультразвукового сканирования в диагностике и лечении гнойного пиелонефрита // Материалы III научной сессии РМАПО. М.,1999. — С. 373.
10. Лопаткин Н.А., Деревянко И.И., Нефедова Л.А. Этиологическая структура и лечение инфекционно-воспалительных осложнений в урологической практике // Российское общество урологов. Правление. Пленум: Материалы. — Киров, 2000. — С. 5-29.
11. Naber K.G. Optimal management of uncomplicated and complicated urinary tract infections. — Adv. Clin. Exp.Med. — 1998. — Vol. 7. — P. 41-46.
12. Перепанова Т.С. Комплексное лечение и профилактика госпитальной инфекции мочевых путей: Дис. … док. мед. наук. М., 1996.
13. Белобородова Н.В., Богданов М.Б., Черненькая Т.В. Алгоритмы антибиотикотерапии: руководство для врачей. — М., 1999.
14. Яковлев С.В. Антибактериальная терапия пиелонефрита // Consilium medicum. — 2000. — т. 2. — N 4. — С. 156-159.
— 2000. — т. 2. — N 4. — С. 156-159.
15. Naber K. et al. Recommendation for antimicrobial therapy in urology// Chemother J.- Vol. 9. — P. 165-170.
16. Белобородов В.Б. Мировой опыт применения имипенема/циластатина и меропенема в клинической практике // Инфекции и антимикробная терапия. — 1999. — т. 1. — N 2. — С. 46-50.
17. Yoshida K., Kobayashi N., Tohsaka A. et al. Efficacy of sodium imipenem/cilastatin on patients with complicated urinary tract infections follow the failure of prior antimicrobial agents. Hinyokika. — 1992; Vol. 38. — P. 495-499.
.
Что есть (и чего избегать) во время ИМП
Чувство жжения, боль в животе и мутная моча — все это признаки потенциальной инфекции мочевыводящих путей (ИМП). Эта неприятная инфекция может поражать любую часть мочевыделительной системы — почки, мочеточники, мочевой пузырь и уретру, однако большинство ИМП поражают нижние мочевыводящие пути (в частности, мочевой пузырь). Болезненные симптомы ИМП не только раздражают, но и могут быть опасными, что приводит к серьезным последствиям, если инфекция достигает почек. Первым шагом к улучшению самочувствия является обращение к врачу, но есть несколько способов облегчить симптомы ИМП в дополнение к следованию профессиональному плану лечения. Прежде чем мы перейдем к еде и напиткам при ИМП, давайте рассмотрим некоторые основы:
Первым шагом к улучшению самочувствия является обращение к врачу, но есть несколько способов облегчить симптомы ИМП в дополнение к следованию профессиональному плану лечения. Прежде чем мы перейдем к еде и напиткам при ИМП, давайте рассмотрим некоторые основы:
Симптомы ИМП
Инфекции мочевыводящих путей (ИМП), как правило, чаще встречаются у женщин, но с ними может столкнуться любой. Если вы подозреваете, что у вас ИМП, следите за этими симптомами:
- Сильное постоянное желание в туалет
- Жжение при мочеиспускании
- Частое выделение небольшого количества мочи
- Тошнота
- Мутная моча
- Моча красного, розового или цвета колы (признаки крови в моче)
- Моча с неприятным запахом
- Боль и давление в животе
- Боль во время полового акта
- Лихорадка и озноб
- Тазовая боль у женщин (вокруг центра таза и вокруг лобковой кости)
Лечение ИМП
ИМП никому не интересны, и симптомы могут со временем ухудшиться, если их не лечить. Если вы подозреваете, что у вас ИМП, и испытываете любой из вышеупомянутых симптомов, не молчите. Как можно скорее обратитесь к квалифицированному поставщику медицинских услуг, например DispatchHealth, чтобы избежать обострений.
Если вы подозреваете, что у вас ИМП, и испытываете любой из вышеупомянутых симптомов, не молчите. Как можно скорее обратитесь к квалифицированному поставщику медицинских услуг, например DispatchHealth, чтобы избежать обострений.
Во многих случаях врачи назначают антибиотики для лечения ИМП. В дополнение к соблюдению плана лечения, предоставленного вашим врачом, соблюдение определенной диеты может помочь вам справиться с этими неприятными симптомами ИМП и ускорить процесс заживления в домашних условиях. Имея это в виду, DispatchHealth составил полезное руководство о том, что есть / пить (и чего следует избегать) при ИМП.
Что пить при ИМП
Можно ли вылечить ИМП, выпив клюквенный сок? Ответ, стоящий за печально известным лечением клюквенным соком, неоднозначен. В некоторых клинических исследованиях (в основном с участием женщин) потребление чистого клюквенного сока, экстрактов клюквы или добавок клюквы помогло снизить риск повторных ИМП. В любом случае, однако, польза от употребления клюквенного сока при ИМП невелика.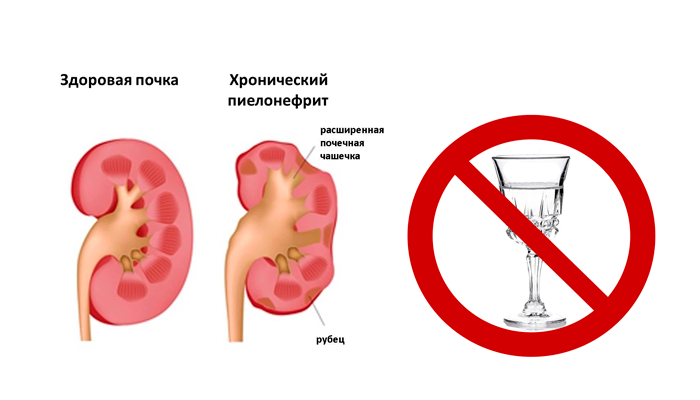 Итак, что лучше пить при ИМП? Вода — безусловно, лучший выбор для людей с ИМП.Ежедневное употребление не менее 12 стаканов воды объемом 8 унций во время инфекции поможет вывести бактерии из организма и ускорить процесс заживления.
Итак, что лучше пить при ИМП? Вода — безусловно, лучший выбор для людей с ИМП.Ежедневное употребление не менее 12 стаканов воды объемом 8 унций во время инфекции поможет вывести бактерии из организма и ускорить процесс заживления.
Продукты питания для ИМП
Чтобы как можно скорее вылечиться от ИМП, вы можете попробовать употреблять следующие продукты:
- Ягоды. Хотя исследователи все еще изучают их эффективность, считается, что употребление клюквы, черники и малины может помочь бороться с ИМП.Они содержат проантоцианидин, который предотвращает прилипание вызывающих инфекцию бактерий к слизистой оболочке мочевыводящих путей.
- Продукты, богатые пробиотиками. Попробуйте включить в свой рацион такие продукты, как простой греческий йогурт, соленые огурцы и квашеную капусту, поскольку они содержат полезные бактерии, которые помогают бороться с инфекцией.
- Продукты с высоким содержанием клетчатки.
 Продукты с высоким содержанием клетчатки, такие как бананы, бобы, чечевица, орехи, овес и другие цельнозерновые продукты, могут помочь удалить вредные бактерии из вашего организма.Они также способствуют регулярному опорожнению кишечника, что помогает снизить давление в мочевом пузыре.
Продукты с высоким содержанием клетчатки, такие как бананы, бобы, чечевица, орехи, овес и другие цельнозерновые продукты, могут помочь удалить вредные бактерии из вашего организма.Они также способствуют регулярному опорожнению кишечника, что помогает снизить давление в мочевом пузыре. - Лосось. Холодноводная рыба содержит омега-3 жирные кислоты, которые помогают уменьшить воспаление, вызванное ИМП. Добавки с рыбьим жиром — еще одна прекрасная альтернатива для людей, которые не едят рыбу; всегда консультируйтесь с врачом, прежде чем добавлять какие-либо добавки в свой рацион.
Чего следует избегать: сахар и ИМП
Корректировка диеты при ИМП включает больше, чем просто введение определенных продуктов и напитков; это также означает воздержание от вещей.Не уверен, где начать? Вот простое практическое правило: избегайте употребления сахара при ИМП. В наши дни сахар присутствует в подавляющем количестве коммерческих продуктов и напитков. К сожалению, это также может усугубить инфекцию. Чтобы сократить эти сладкие лакомства и улучшить план лечения ИМП, избегайте:
- Углеводы
- Сода
- Алкоголь (пиво, вино и ликеры)
- Искусственные подсластители
Хотя нет никаких доказательств того, что искусственные подсластители могут усугубить ИМП, было показано, что они усугубляют симптомы мочевого пузыря у людей с хроническим интерстициальным циститом, поэтому вы можете избегать их.Другие продукты и напитки, которых следует избегать при ИМП, включают:
- Острые продукты. Некоторые острые продукты могут раздражать мочевой пузырь. Вместо этого попробуйте придерживаться мягкой диеты — например, диеты BRAT — при ИМП.
- Цитрус. Несмотря на то, что в них много повышающего иммунитет витамина С, очень кислые фрукты, такие как апельсины, лимоны, лаймы и грейпфруты, могут раздражать мочевой пузырь и усугублять симптомы ИМП.
- Напитки с кофеином. При ИМП важно избегать обезвоживания, но воздерживайтесь от кофе и других напитков с кофеином.Если сомневаетесь, выбирайте воду!
Лечение ИМП в домашних условиях
Знаете ли вы, что для лечения ИМП не требуется посещение врача или даже клиники неотложной помощи? Благодаря услуге DispatchHealth на дому вы можете получить необходимую неотложную помощь по запросу, не выходя из дома. В течение нескольких часов после запроса услуги одна из наших бригад приедет прямо к вам домой, проведет обследование и порекомендует подходящий курс лечения по доступной цене.Мы сотрудничаем с ведущими поставщиками медицинского страхования, включая Medicare и Medicaid, чтобы гарантировать, что ваше лечение покрывается вашим текущим планом. А также мы предлагаем доступную фиксированную ставку для физических лиц без страховки.
Свяжитесь с DispatchHealth сегодня, чтобы договориться о визите — вы можете сделать это по телефону, через наше мобильное приложение или на нашем веб-сайте. Мы надеемся предоставить вам необходимую помощь.
Источники
DispatchHealth полагается только на авторитетные источники, включая медицинские ассоциации, исследовательские институты и рецензируемые медицинские исследования.
Источники, на которые ссылается эта статья:
- https://www.eehealth.org/blog/2019/05/what-to-eat-during-a-uti
- https://www.everydayhealth.com/urinary-tract-infections-pictures/foods-and-drinks-that-may-irritate-your-bladder-1028.aspx
- https://www.mayoclinic.org/diseases-conditions/urinary-tract-infection/symptoms-causes/syc-20353447
- https://nortonhealthcare.com/news/5-power-foods-for-better-urinary-health/
- https: // www.yinovacenter.com/blog/eat-to-beat-urinary-tract-infection
Хорошая еда и напитки при почечной инфекции
Пейте много воды, если у вас почечная инфекция.
Кредит изображения: Майкл Хейм / EyeEm / EyeEm / GettyImages
Если у вас почечная инфекция, вы можете почувствовать боль и лихорадку, а также неоднократные позывы к мочеиспусканию. Лучшее, что вы можете сделать, — это обратиться к врачу и получить соответствующее лечение, но есть ли какие-либо продукты от почечной инфекции, которые вы можете есть?
Причины почечной инфекции
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), инфекции почек могут случиться практически с каждым, молодым или старым.Симптомы включают озноб, жар, боль в спине или паху, тошноту, рвоту, мутную, кровянистую или зловонную мочу, а также частое или болезненное мочеиспускание.
У детей младше двух лет может развиться высокая температура, а у людей старше 65 лет может появиться смущение, галлюцинации или беспорядочная речь. Если вы подозреваете, что у вас инфекция почек, немедленно обратитесь к врачу. Это состояние может привести к сепсису, который может быть опасным для жизни. Что касается продуктов от почечной инфекции, NIDDK заявляет, что эксперты не думают, что то, что вы едите, может предотвратить или облегчить ее симптомы.Однако гидратация помогает.
Инфекции почек вызываются бактериями или вирусами. NIDDK утверждает, что ученые считают, что большинство почечных инфекций начинаются с инфекций мочевого пузыря, которые распространяются вверх по одной или обеим вашим почкам. В вашем кишечнике обычно есть бактерии. Обычно при мочеиспускании все бактерии вымываются до того, как они достигают мочевого пузыря, но иногда ваше тело не может бороться с инфекцией.
Для предотвращения инфекции почек NIDDK предлагает следующее:
- Пейте много жидкости, особенно воды
- Вытирать спереди назад после посещения туалета
- Мочитесь часто и при возникновении позывов
- Мочиться после секса
У детей иногда возникают аномалии мочевого пузыря, которые могут вызвать инфекцию почек.Это заставляет мочу течь обратно в мочеточник. Любая инфекция почек или мочевого пузыря должна быть обследована врачом.
Продукты от почечной инфекции?
Многие почечные инфекции начинаются с инфекций мочевыводящих путей (ИМП), отмечает клиника Кливленда. Около 60 процентов женщин страдают от этого часто болезненного и дискомфортного состояния. Как отмечает клиника Кливленда, существует миф о том, что клюквенный сок или добавки с клюквой могут помочь в лечении ИМП.
«В клюкве есть активный ингредиент, который может предотвратить прилипание бактерий к стенке мочевого пузыря, особенно E.coli, — заявила уролог Кортни Мур, доктор медицины, в статье на веб-сайте клиники Кливленда ». Но большинство исследований показали, что в соке и добавках недостаточно этого активного ингредиента, проантоцианидинов A-типа (PAC), чтобы предотвратить прилипание бактерий к мочевыводящим путям ».
Одно из лучших действий, которое вы можете сделать, если у вас инфекция почек, помимо приема антибиотиков, — это выпить несколько стаканов воды и других жидкостей. По данным клиники Майо, употребление нескольких стаканов жидкости в день может препятствовать росту бактерий за счет промывания мочевыводящих путей.
Фрукты и овощи часто содержат большое количество воды, заявляет клиника Майо. Это помогает увеличить потребление воды, что сохраняет здоровье почек, даже если вы не пьете простую воду. Кроме того, у вас есть дополнительное преимущество в виде большего количества питательных веществ из фруктов и овощей.
Подробнее: 3 витамина, которые могут повредить почки при передозировке
Камни в почках и еда
Если у вас камни в почках, это может привести к почечной инфекции, сообщает Harvard Health.Вы можете внести некоторые диетические изменения, если считаете, что причиной образования камней в почках является еда. Если у вас камень в почках, вам следует проконсультироваться с врачом, чтобы получить лучший рецепт для лечения.
Однако есть некоторые продукты, которых следует избегать для здоровья почек, если вы склонны к образованию камней в почках. Вам следует сначала обсудить эти варианты со своим врачом. По данным клиники Майо, врачи рекомендуют следующие диетические изменения, чтобы предотвратить образование камней в почках в будущем:
- Ешьте меньше продуктов, богатых оксалатами, если вы склонны к образованию камней из оксалата кальция.К ним относятся ревень, свекла, окра, шпинат, мангольд, сладкий картофель, орехи, чай, шоколад и соевые продукты.
- Придерживайтесь диеты с низким содержанием соли и животного белка. Рассмотрите возможность использования заменителя соли и получения белка из бобовых и других растительных источников.
- Будьте осторожны с добавками кальция. С другой стороны, кальций, содержащийся в пище, не влияет на риск образования камней в почках. Опять же, проконсультируйтесь с врачом, если вы принимаете добавки кальция.
- Попросите врача направить вас к диетологу, который разработает план питания, который снизит риск развития камней в почках.
Если вы предрасположены к этому заболеванию, клиника Майо также сообщает, что вам следует пропускать около 2,6 литра воды с мочой каждый день, поэтому проконсультируйтесь с врачом, чтобы определить, достаточно ли вы пьете жидкости. Если вы живете в жарком и сухом климате или часто занимаетесь спортом, вам может понадобиться больше. Ваша моча должна быть светлой и прозрачной.
Подробнее: Как белок и кетоны связаны с камнями в почках
Ослабленная иммунная система
По данным клиники Майо, если у вас слабая иммунная система из-за диабета, ВИЧ, трансплантации органов или по другой причине, это может сделать вас восприимчивым к инфекциям почек.По словам Harvard Health, вы можете внести некоторые изменения в образ жизни, чтобы укрепить свою иммунную систему, но их не следует принимать независимо от посещения врача.
Harvard Health заявляет, что не существует научно доказанных методов повышения иммунитета путем изменения образа жизни. Тем не менее, здоровый образ жизни — лучшее, что вы можете сделать для естественного поддержания нормальной работы вашей иммунной системы.
Чтобы вести здоровый образ жизни, Harvard Health рекомендует следующее:
- Не курите.
- Придерживайтесь диеты с высоким содержанием фруктов и овощей.
- Регулярно делайте физические упражнения.
- Поддерживайте здоровый вес.
- Высыпайтесь.
- Если вы употребляете алкоголь, пейте умеренно.
- Чтобы избежать заражения, регулярно мойте руки и тщательно готовьте мясо.
- Минимизируйте стресс.
Вы должны продолжать придерживаться полноценной диеты, независимо от того, молод вы или стары. Здоровая иммунная система нуждается в регулярном питании.Многие пожилые люди испытывают дефицит некоторых основных витаминов и микроэлементов, которые необходимо получать с пищей. Пожилым людям следует обсудить свою диету с врачом, разбирающимся в гериатрическом питании, особенно если инфекция становится трудно избавиться от инфекции.
Подробнее: Побочное действие белковых напитков на почки
Антибиотики и ваше здоровье
Теперь, когда вы знаете, что не существует единственной пищи, полезной для восстановления почек, если у вас почечная инфекция или ИМП, как можно скорее обратитесь к врачу.Если причиной является бактериальная инфекция, вам, вероятно, пропишут антибиотик. Клиника Майо заявляет, что антибиотики — это первая линия защиты от почечных инфекций.
Даже когда вы почувствуете себя лучше, продолжайте принимать антибиотики, пока не закончите прием всех лекарств. Если вы этого не сделаете, бактерии могут задержаться, и инфекция может не исчезнуть или вызвать более серьезные осложнения, по данным клиники Кливленда.
Ваш врач может захотеть повторить посев мочи после того, как вы закончите курс антибиотиков, чтобы увидеть, исчезла ли инфекция.Если признаки инфекции по-прежнему проявляются, вам, вероятно, назначат еще один курс антибиотиков. Когда вы закончите второй курс антибиотиков, повторите посев мочи.
продуктов для здоровья почек и продуктов, которых следует избегать
Если у вас хроническая болезнь почек (ХБП), важно следить за тем, что вы едите и пьете. Это потому, что ваши почки не могут выводить продукты жизнедеятельности из организма так, как должны. Благоприятная для почек диета поможет вам дольше оставаться здоровым.
Что такое диета, благоприятная для почек?
Основная функция почек — вывод шлаков и лишней жидкости из организма через мочу. Они также:
- Уравновешивают минералы вашего тела, такие как соль и калий
- Уравновешивают жидкости вашего тела
- Вырабатывают гормоны, которые влияют на работу других органов
Диета, благоприятная для почек, — это способ питания, который помогает защитить ваши почки от дальнейшего повреждения. Вам придется ограничить потребление некоторых продуктов и жидкостей, чтобы другие жидкости и минералы, такие как электролиты, не накапливались в вашем теле.В то же время вам нужно убедиться, что вы получаете правильный баланс белков, калорий, витаминов и минералов.
Если вы находитесь на ранней стадии ХБП, ограничений на то, что вы можете есть, может быть немного (если таковые вообще имеются). Но по мере того, как ваша болезнь ухудшается, вам придется более осторожно относиться к тому, что вы вкладываете в свое тело.
Врач может посоветовать вам поработать с диетологом, чтобы выбрать продукты, которые не оказывают вредного воздействия на почки. Они могут порекомендовать:
Cut the Sodium
Этот минерал естественным образом содержится во многих продуктах питания.Чаще всего встречается в поваренной соли.
Натрий влияет на ваше кровяное давление. Это также помогает поддерживать водный баланс в вашем теле. Здоровые почки контролируют уровень натрия. Но если у вас ХБП, в вашем организме накапливаются излишки натрия и жидкости. Это может вызвать ряд проблем, таких как опухшие лодыжки, высокое кровяное давление, одышка и скопление жидкости вокруг сердца и легких. Вам следует стремиться к тому, чтобы в вашем ежедневном рационе содержалось менее 2 граммов натрия.
Выполните следующие простые шаги, чтобы сократить потребление натрия в своем рационе:
- Избегайте поваренной соли и приправ с высоким содержанием натрия (соевый соус, морская соль, чесночная соль и т. Д.).
- Готовьте дома — большинство фаст-фудов содержат большое количество натрия.
- Попробуйте новые специи и травы вместо соли.
- По возможности держитесь подальше от упакованных продуктов. Они, как правило, содержат много натрия.
- При покупках читайте этикетки и выбирайте продукты с низким содержанием натрия.
- Промойте консервы (овощи, бобы, мясо и рыбу) водой перед подачей на стол.
Limit Phosphorus and Calcium
Эти минералы необходимы для поддержания здоровья и прочности ваших костей.Когда ваши почки здоровы, они удаляют ненужный вам фосфор. Но если у вас ХБП, уровень фосфора может стать слишком высоким. Это подвергает вас риску сердечных заболеваний. Более того, ваш уровень кальция начинает падать. Чтобы восполнить это, ваше тело вытягивает его из костей. Это может сделать их слабыми, и их будет легче сломать.
Если у вас поздняя стадия ХБП, ваш врач может посоветовать вам ежедневно принимать не более 1000 миллиграммов (мг) минерального фосфора. Вы можете сделать это:
- Выбирать продукты с низким уровнем фосфора (ищите «PHOS» на этикетке)
- Ешьте больше свежих фруктов и овощей
- Выбирайте кукурузу и рисовые хлопья
- Пейте газированные напитки светлого цвета
- Сокращение потребления мяса, птицы и рыбы
- Ограничение молочных продуктов
Продукты с высоким содержанием кальция также обычно содержат много фосфора.Врач может посоветовать вам сократить потребление продуктов, богатых кальцием. К молочным продуктам с низким содержанием фосфора относятся:
- Бри или швейцарский сыр
- Обычный или нежирный сливочный сыр или сметана
- Щербет
Врач также может посоветовать вам прекратить принимать безрецептурные добавки с кальцием. и порекомендуйте средство, связывающее фосфор, лекарство, которое контролирует уровень фосфора.
Уменьшите потребление калия
Этот минерал помогает вашим нервам и мышцам работать должным образом.Но когда у вас ХБП, ваше тело не может отфильтровать лишний калий. Когда его слишком много в крови, это может привести к серьезным проблемам с сердцем.
Калий содержится во многих фруктах и овощах, таких как бананы, картофель, авокадо, апельсины, приготовленная брокколи, сырая морковь, зелень (кроме капусты), помидоры и дыни. Эти продукты могут повлиять на уровень калия в крови. Ваш врач сообщит вам, нужно ли вам ограничить этот минерал в своем рационе. Если да, они могут порекомендовать вам продукты с низким содержанием калия, например:
- Яблоки и яблочный сок
- Клюквенный и клюквенный сок
- Клубника, черника, малина
- Сливы
- Ананасы
- Персики
- Капуста
- Вареная цветная капуста
- Спаржа
- Фасоль (зеленая или восковая)
- Сельдерей
- Огурец
По мере ухудшения ХБП вам, возможно, придется внести другие изменения в свой рацион.Это может включать сокращение употребления продуктов с высоким содержанием белка, особенно животного белка. К ним относятся мясо, морепродукты и молочные продукты. Вам также может понадобиться дополнительное железо. Поговорите со своим врачом о том, какие продукты, богатые железом, вы можете есть при ХБП.
DASH Diet
DASH означает диетические подходы к остановке гипертонии. Это диета, богатая фруктами, овощами, нежирными молочными продуктами, цельнозерновыми продуктами, рыбой, птицей, бобами, семенами и орехами. В нем мало натрия, сахара и сладостей, жиров и красного мяса.
Поговорите об этом со своим врачом, если у вас есть ХБП. Они сообщат вам, если есть определенные причины, по которым вам не следует пробовать диету DASH.
Это не вариант, если вы находитесь на диализе.
Что насчет жидкостей?
Если у вас ХБП на ранней стадии, вам, вероятно, не нужно сокращать потребление жидкости. Но если ваше состояние ухудшится, ваш врач сообщит вам, если вам нужно ограничить и это. Чтобы сократить потребление жидкости, вы можете:
- Избегайте соленой пищи
- Утоляйте жажду леденцами без сахара, ледяной стружкой или замороженным виноградом
- Отслеживайте уровень жидкости в журнале или с помощью контейнера с маркировкой
Что делать Ешьте и чего избегать
Вы знаете это надоедливое чувство… необходимость срочно добраться до дамской комнаты, непреодолимое ощущение жжения, когда вы туда попадаете, а затем мутная, темная и странно пахнущая моча, которая (едва) вытекает. .Инфекции мочевыводящих путей (ласково называемые ИМП) настолько же распространены, насколько и раздражают. В целом, у 40 процентов женщин в течение жизни разовьются ИМП, причем возраст и сексуальная активность повышают риск.
Хотя гигиена, генетика, использование раздражающих женских продуктов и методы контроля рождаемости могут играть большую роль, то, что вы едите, может способствовать снижению риска и уменьшению симптомов ИМП. Вот наш список того, что есть и чего избегать, чтобы помочь вам справиться с ИМП и вылечить их естественным путем.
Продукты, которых следует избегать при употреблении ИМП
Кофе
Уф.Я уже ненавижу этот список. Распространенный стимулятор и раздражитель мочевого пузыря, напитки с кофеином, такие как кофе, вероятно, не ваши лучшие друзья, если вы боретесь с рецидивирующими ИМП. Одно исследование показало, что женщины, которые увеличили потребление кофе на две порции в день, имели на 64 процента более высокий риск позывов к мочеиспусканию, в то время как у женщин, которые пили содовую с кофеином, также наблюдались позывы к мочеиспусканию и симптомы со стороны мочевыводящих путей. Попробуйте поменять свой ежедневный кофе на кофе без кофеина или холодную индейку (вы, храбрая душа, вы), выбирая вместо этого травяной чай.
Шоколад
Неееет. Иногда вам просто нужно выбрать между болью в мочевом пузыре и законной болью в сердце, связанной с отказом от шоколадных угощений. Поскольку шоколад, как и другая наша настоящая любовь, кофе, содержит немного кофеина, он может раздражать ваш и без того чувствительный мочевой пузырь.
Хорошие новости: вам нужно съесть много шоколада, чтобы небольшое количество кофеина в нем оказало сильное влияние. Но если ИМП продолжают возвращаться, и если шоколад — ваш обычный сладкий порок, попробуйте время от времени заменять его на что-нибудь не менее вкусное без кофеина, например, эти веганские блондины с арахисовым маслом.
Алкоголь
Распространенное мочегонное средство, алкоголь может быстро выделять большие объемы мочи, что может вызвать раздражение мочевого пузыря и ослабить тонус мышц таза. В те дни, когда вы чувствуете приближение инфекции мочевых путей, попробуйте сократить веселье и добровольно станьте врачом на ночь.
Spicy Food
Если он загорится на входе, он может загореться и на выходе. Хотя не все чувствительны к теплу, острая пища может раздражать мочевой пузырь, ухудшая и без того неприятные ощущения в ванной.Попробуйте снова добавить его в острый соус в вашем любимом мексиканском кафе и выберите в еду нейтральные травы, такие как розмарин и тимьян, вместо хлопьев черного, кайенского и красного перца.
Диетическая газировка
Диетическая газировка — это, вероятно, худшее из того, что вы можете пить, когда боретесь с ИМП, потому что в ней есть кофеин, пузырьки, искусственные подсластители и . Как и некоторые другие ингредиенты в этом списке, низкокалорийные или низкокалорийные подсластители, такие как аспартам, у некоторых вызывают боль в мочевом пузыре, поэтому при любой возможности лучше придерживаться простой воды или чая (никаких сюрпризов).
Продукты, которые стоит съесть, когда у вас есть ИМП
Клюквенный сок
Вы, наверное, слышали об этом. К сожалению, вопреки распространенному мнению, употребление этого терпкого клюквенного сока, скорее всего, не вылечит ИМП, и исследования его роли в профилактике в лучшем случае неоднозначны. Клюквенный сок содержит уникальный набор фитохимических веществ, которые могут помочь предотвратить прилипание вызывающих инфекцию бактерий к стенкам мочевыводящих путей. Однако при тестировании результаты были противоречивыми.
Один метаанализ показал, что клюквенный сок и добавки помогли снизить частоту возникновения ИМП, в то время как Кокрановский обзор показал, что они могут помочь снизить количество ИМП у женщин, которые к ним склонны.
Хотя это, кажется, работает не для всех, это также не может повредить, особенно если вы фанат этого материала. Мы рекомендуем выбирать чистый клюквенный сок без добавления сахара, чтобы не переусердствовать с рафинированными углеводами.
Вода
Опять же, вам не нужен список, чтобы подтвердить важность получения достаточного количества воды, но это, вероятно, самая важная вещь, которую вы можете потреблять, когда имеете дело с ИМП. Вода помогает разбавить содержимое мочевого пузыря и вымыть бактерии, снижая риск ИМП.
Это также лучший напиток, потому что он не раздражает и не усугубляет существующую инфекцию, как наш список запретов, приведенный выше. Хотя у каждого организма разные потребности в жидкости, мы рекомендуем пить, как только вы почувствуете легкую жажду, и всегда держать под рукой полную бутылку воды.
Продукты, богатые пробиотиками
Модные по какой-то причине пробиотики не только полезны для кишечника, но и могут играть важную роль в предотвращении ИМП. Во время ИМП вредные бактерии, такие как E.Коли населяют влагалище и вытесняют здоровые бактерии, а использование антибиотиков может способствовать уменьшению количества полезных бактерий. В этом смысле совершенно очевидно, что увеличение потребления пробиотиков (то есть полезных штаммов бактерий) может помочь.
Неудивительно, что результаты обзора литературы 2006 г. показали, что некоторые штаммы лактобацилл помогают снизить риск рецидивов ИМП у женщин. Хотя добавка является более надежным источником, не помешает также включить в нее широкий спектр продуктов, богатых пробиотиками, на этикетке которых указаны живые активные культуры, включая йогурт, кефир, квашеную капусту и чайный гриб.
10 признаков почечной инфекции, о которых нужно знать, и когда обращаться в больницу
Вы, вероятно, не постоянно следите за признаками почечной инфекции. Но инфекция мочевыводящих путей (ИМП) может привести к заражению одной или обеих почек, а это значит, что это заболевание должно быть на вашем радаре. Да, это печальная правда: инфекция мочевыводящих путей может привести к инфекции почек, которая с медицинской точки зрения известна как пиелонефрит, и может быть невероятно серьезной.Так что, если вы испытываете симптомы ИМП и думаете: а, я могу подождать еще несколько дней, чтобы получить эти антибиотики, подумайте еще раз. Вот что вам нужно знать о признаках инфекции почек, ее основных причинах, почему так важно получить лечение как можно скорее и многом другом.
Что такое почечная инфекция?
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), инфекции почек технически являются разновидностью ИМП, поскольку почки являются частью верхних мочевых путей.Эти инфекции обычно вызываются бактериями под названием Escherichia coli ( E. coli ), которые обычно обнаруживаются в толстом кишечнике, но могут нанести серьезный ущерб, когда попадают в мочевыводящие пути.
Инфекции почек — «одно из наиболее распространенных урологических состояний, которые мы наблюдаем в общей урологической практике», — говорит SELF Фара Беллоуз, доктор медицины, уролог из Медицинского центра Векснера при Университете штата Огайо. Тем не менее, инфекции почек — это не шутки.
«Это серьезная инфекция органов, и людям необходимо с ней позаботиться», — уролог Дэвид Кауфман, M.Д., из урологии Центрального парка Нью-Йорка, рассказывает SELF. «Инфекции мочевого пузыря действительно неприятны, но инфекции почек могут быть смертельными».
Причины инфекции почек
Инфекции почек начинаются с мочевого пузыря как инфекция нижних мочевых путей, говорит Беллоуз. (Поэтому ИМП иногда называют инфекциями мочевого пузыря.) Если бактерии не уничтожить и вместо этого переместятся вверх, вы можете заболеть инфекцией почек.
Как бактерии попадают в мочевой пузырь, спросите вы? Ну, обычно бактерии перемещаются из заднего прохода (помните, E.coli часто встречается в желудочно-кишечном тракте) в уретру, небольшую трубку, по которой моча выводится из вашего тела, и вход в мочевыводящие пути, согласно клинике Майо. Оттуда бактерии могут попасть в мочевой пузырь, а затем в почки через мочеточники, которые представляют собой трубки, соединяющие мочевой пузырь с почками.
Бактериям будет легче перемещаться из заднего прохода в уретру, если вы будете делать такие вещи, как вытирание назад вперед, а не спереди назад. Реже вы можете получить инфекцию почек, если бактерии попадают в вашу кровь во время операции и попадают в ваши почки, сообщает NIDDK.Мы поговорим немного позже о других факторах риска почечной инфекции.
Признаки почечной инфекции
На что похоже почечная инфекция? Согласно NIDDK, наиболее частыми симптомами инфекций почек являются:
Мутная моча
Темная моча
Моча с кровью
Моча с неприятным запахом
53 Частое и болезненное мочеиспускание
Боль в спине, боку или паху
Лихорадка
Озноб
Тошнота
Рвота
Но в зависимости от возраста человека они могут не испытать все эти инфекции почек симптомы.NIDDK утверждает, что у детей младше двух лет высокая температура может быть только признаком почечной инфекции, а у людей старше 65 могут возникать только когнитивные проблемы, такие как спутанность сознания, галлюцинации и неорганизованная речь.
Когда обращаться к врачу
Если у вас есть признаки почечной инфекции, вам следует немедленно обратиться к врачу. Опять же, инфекция почек — серьезное заболевание — иногда она может привести к опасному для жизни состоянию здоровья, называемому сепсисом, сообщает NIDDK. (Признаки сепсиса включают жар, озноб, учащенное дыхание, учащенное сердцебиение, сыпь и спутанность сознания, согласно U.S. Национальная медицинская библиотека.) Даже если ваша инфекция не прогрессирует, инфекция почек может стать хронической, то есть продолжительной, и может вызвать необратимое повреждение ваших почек, сообщает NIDDK. Кауфман рекомендует обратиться в местное отделение неотложной помощи или в отделение неотложной помощи, если у вас есть признаки почечной инфекции.
Как диагностировать инфекцию почек?
Ваш врач спросит о ваших симптомах, проведет физический осмотр и, вероятно, проведет несколько диагностических тестов. К ним относятся анализ мочи, чтобы проверить вашу мочу под микроскопом на наличие бактерий и лейкоцитов, которые организм вырабатывает для борьбы с инфекцией, и посев мочи, чтобы выяснить, какие бактерии вызывают инфекцию, сообщает NIDDK.В клинике Майо говорят, что ваш врач может даже взять образец крови, чтобы проверить наличие бактерий или других организмов в вашей крови.
Что есть и пить, когда у вас ИМП
Если вы хотите увидеть, как выглядит чистый страх, скажите «ИМП» группе, полной женщин. Болезненные, тошнотворные симптомы инфекции мочевыводящих путей вернутся в их сознание и заставят заново пережить неприятное время, которое у них было, пока не начали действовать антибиотики.
Хотя у мужчин также могут быть инфекции мочевыводящих путей, они чаще диагностируются у женщин.ИМП возникают, когда бактерии попадают в мочевыводящие пути через уретру и начинают размножаться в мочевом пузыре.
Симптомы включают постоянные позывы к мочеиспусканию, ощущение жжения при мочеиспускании, выделение лишь небольшого количества мочи, которая может быть мутной, красной или ярко-розовой (будьте осторожны, это признак крови в моче), неприятный запах мочи и боль в области таза.
Поскольку женщины с большей вероятностью заразятся более чем одной ИМП в своей жизни, неудивительно, что у меня была их изрядная доля.Теперь я могу жить, чтобы рассказать, насколько УЖАСНЫ и НАСТОЯЩИЕ эти симптомы.
Я выучил массу уловок, чтобы сделать инфекцию не такой мучительной на протяжении всей моей жизни. Хотя существуют лекарства и обезболивающие, которые могут помочь уменьшить боль от этой надоедливой инфекции, прием слишком большого количества лекарств через некоторое время, таких как антибиотики, может нанести вред вашему организму. Иногда простым решением может быть изменение диеты.
В следующий раз, когда у вас будет ИМП, употребляющая эти продукты и напитки, вы сможете помочь избавиться от инфекции прямо из своего тела:
Вода
Кристин Урсо
Прекратите то, что вы делаете, и выпейте большой стакан воды.Сейчас. Лучший способ вывести инфекцию из организма — это выпить жидкости, чтобы вымыть ее. Вода — лучший вариант, поскольку она не содержит ничего, что раздражало бы инфекцию.
Рекомендуется выпивать от 6 до 8, 8 унций. стаканы воды в день, чтобы убедиться, что ваше тело вымывает из вашего мочевого пузыря вредные бактерии.
Клюквенный сок
Abby Cote
Клюквенный сок — один из самых популярных напитков при ИМП.Хотя клюквенный сок волшебным образом не вылечит вашу инфекцию (вздохните, если только), считается, что он может помочь предотвратить распространение бактерий.
По словам исследователей, клюква содержит вещества, предотвращающие прилипание вызывающих инфекцию бактерий к стенкам мочевыводящих путей. Однако, поскольку многочисленные исследования не показывают четких доказательств того, что клюквенный сок является лекарством от ИМП, это одна из тех вещей, которые вам придется попробовать сами, чтобы увидеть, влияет ли он на ваше тело.
Если вы не большой поклонник клюквенного сока или просто использовали его слишком много раз в качестве охотничьего напитка, чтобы пить без алкоголя, то возьмите несколько таблеток клюквы. Эти таблетки также помогают предотвратить ИМП, поскольку обладают антиадгезионными свойствами в составе антиоксидантов.
Йогурт
Alex Frank
Когда у вас ИМП и вы принимаете антибиотики повышенной прочности, вам немедленно нужны пробиотики. Пробиотики считаются «хорошими» бактериями, которые могут помочь сбалансировать «плохие» бактерии, одновременно помогая облегчить симптомы, возникающие при ИМП.
К счастью, йогурт — это продукт, богатый пробиотиками. Старайтесь есть йогурты без сахара. Если вы ведете споры о том, какой йогурт купить, узнайте разницу между обычным и греческим йогуртом в этой статье.
Чеснок
Кай Хуан
Кто бы мог подумать, что чеснок может помочь вылечить ИМП? Чеснок содержит соединения, которые могут убивать бактерии, в том числе вызывающие ИМП.
Вместо того, чтобы есть сырой чеснок, попробуйте приготовить чашку чесночного чая.Очистите и разомните пару свежих зубчиков чеснока, затем поместите их в теплую воду. Перед употреблением дайте гвоздике настояться в течение пяти минут. Знаю, этот напиток звучит отвратительно. Но когда у вас ИМП, вы готовы на все, чтобы избавиться от нее.
Доктора также отмечают, что вам следует избегать определенных напитков и продуктов питания. Употребление цитрусовых напитков, томатного сока, кофе и алкоголя может сделать мочеиспускание более болезненным. Также следует избегать острой пищи, кислых фруктов и шоколада.
ИМП — одна из тех вещей, которые никому не нужны, но они каким-то образом всегда возвращаются в нашу жизнь. Если у вас никогда не было ИМП — вау, вы счастливы, — тогда обязательно прочтите, как предотвратить их появление.
Будьте здоровы, все.
Инфекция почек: симптомы, причины и лечение
Инфекция почек, также известная как почечная инфекция или пиелонефрит, является распространенным типом инфекции мочевыводящих путей.
Бактерии часто поражают мочевой пузырь или уретру и распространяются на одну из почек.
Чаще всего от инфекций почек поражаются женщины, беременные матери, дети в возрасте до 2 лет и лица старше 60 лет.
Инфекции почек поражают от 3 до 4 мужчин на каждые 10 000 и от 15 до 17 на каждые 10 000 женщин.
В этой статье рассказывается о симптомах почечной инфекции, а также о том, как ее диагностировать, предотвращать и лечить.
Краткие сведения об инфекциях почек
Вот некоторые ключевые моменты об инфекциях почек.Более подробная и вспомогательная информация находится в основной статье.
- Одна из основных функций почек — вывод токсинов из организма.
- Симптомы почечных инфекций включают диарею, тошноту и боль в спине.
- Иногда инфекция мочевого пузыря может возникнуть одновременно с инфекцией почек.
- В большинстве случаев пероральные антибиотики могут успешно лечить инфекции почек.
Поделиться на PinterestЖенщины, молодые и пожилые люди больше всего подвержены риску почечных инфекций.
Инфекция почек обычно развивается довольно быстро — через день или несколько часов. Симптомы почечной инфекции включают:
- диарею
- тошноту
- неконтролируемую дрожь
- рвоту
- боль в спине
- боль в паху
- боль в боку
- часто симптомы усиливаются, когда пациент мочится
Если имеется соответствующая инфекция мочевого пузыря, человек может испытывать:
- кровь в моче
- мутная моча
- боль или затруднение при мочеиспускании, часто описываемое как ощущение жжения или покалывания
- моча с неприятным запахом
- частое мочеиспускание
- невозможность полностью помочиться
- боль внизу живота
Инфекция почек вызывается бактериями, попадающими в уретру и размножающимися в мочевом пузыре, вызывая инфекцию.Затем инфекция распространяется на почки. Бактерии могут достичь этого несколькими способами:
- Гигиена туалета: После посещения туалета и очистки заднего прохода с помощью туалетной бумаги может возникнуть контакт с гениталиями, что приведет к проникновению инфекции. и продвигается к почкам. Инфекция также может попасть через задний проход. Бактерии проникают в толстую кишку и в конечном итоге вызывают инфекцию почек.
- Женская физиология: Женщины более уязвимы к инфекциям мочевого пузыря и, в конечном счете, почечным инфекциям, чем мужчины, потому что их уретра короче, что облегчает проникновение инфекций в части мочевыводящих путей.
- Мочевой катетер: Мочевой катетер — это трубка, которая вводится в мочевой пузырь через уретру для отвода мочи. Установка мочевого катетера повышает риск развития инфекции мочевыводящих путей (ИМП). Это включает инфекцию почек.
- Камни в почках: Люди с камнями в почках имеют более высокий риск развития почечной инфекции. Камни в почках — это результат накопления растворенных минералов на внутренней поверхности почек.
- Увеличенная простата: Мужчины с увеличенной простатой имеют более высокий риск развития почечных инфекций.
- Сексуально активные женщины: Если половой акт раздражает уретру, может быть более высокий риск попадания бактерий в мочевыводящие пути и, в конечном итоге, до почек.
- Ослабленная иммунная система: У некоторых пациентов с ослабленной иммунной системой может быть бактериальная или грибковая инфекция на коже, которая в конечном итоге попадает в кровоток и поражает почки.
Что такое мочевыводящие пути?
Мочевыводящие пути состоят из:
- Почки: У большинства людей две почки, по одной с обеих сторон брюшной полости.Почки выводят из крови ядовитые вещества.
- Мочеточники: Моча проходит из почек в мочевой пузырь по трубкам, называемым мочеточниками. Каждая почка имеет один мочеточник, соединяющий ее с мочевым пузырем.
- Мочевой пузырь: Это полый орган в нижней части живота, в котором хранится моча.
- Уретра: Трубка, по которой моча выводится из мочевого пузыря за пределы тела. У мужчин уретра проходит вниз по середине полового члена к отверстию на конце.У женщин уретра проходит от мочевого пузыря чуть выше входа во влагалище. Уретра у женщин короче, чем у мужчин.
Инфекцию почек можно лечить дома или в больнице; это будет зависеть от нескольких факторов, включая тяжесть симптомов и общее состояние здоровья пациента.
Лечение на дому заключается в приеме назначенных внутрь антибиотиков. Пациент должен почувствовать себя лучше через несколько дней.
Важно, чтобы пациент завершил лечение и выполнил указания своего врача.
Употребление большого количества жидкости поможет предотвратить жар и обезвоживание. Рекомендации по потреблению жидкости могут различаться в зависимости от типа инфекции.
Врач также может назначить обезболивающее, если есть боль.
Если человек проходит лечение в больнице и страдает обезвоживанием, жидкости можно вводить капельно. В большинстве случаев госпитализация длится не более 3-7 дней.
Последующие анализы мочи и крови покажут врачу, насколько эффективным было лечение.
Следующие факторы с большей вероятностью приведут к назначению стационарного лечения почечной инфекции:
Врач обычно проверяет частоту сердечных сокращений, артериальное давление, температуру и частоту дыхания пациента, чтобы проверить его общее состояние здоровья. Врач также проверит наличие признаков обезвоживания.
Будет проведен медицинский осмотр с особым вниманием к средней и нижней части спины, чтобы определить, нет ли чувствительности, боли или болезненности.
Если пациентка молодая женщина, врач может провести гинекологический осмотр, чтобы проверить наличие воспалительных заболеваний органов малого таза (ВЗОМТ). Если женщина детородного возраста, может быть рекомендован тест на беременность.
Анализ мочи может определить наличие ИМП, но не его локализацию. Однако анализ мочи, который обнаруживает инфекцию, поможет врачу поставить диагноз.
Существует два типа почечной инфекции:
- Неосложненная инфекция почек: Пациент здоров, серьезные осложнения маловероятны.
- Осложненная инфекция почек: Пациент чаще страдает осложнениями, возможно, из-за ранее существовавшего заболевания или состояния.
Если инфекция почек не лечить вовремя, существует риск серьезных осложнений, в том числе:
- Эмфизематозный пиелонефрит (EPN): Это очень редкое и потенциально смертельное осложнение. EPN — это тяжелая инфекция, при которой ткани почек быстро разрушаются. Бактерии, вызывающие инфекцию, выделяют токсичный газ, который накапливается в почках, вызывая лихорадку, тошноту, боль в животе, рвоту и спутанность сознания.
- Абсцессы почек: гной накапливается в тканях почек в абсцессах. Симптомы включают кровь в моче, потерю веса и боль в животе. Иногда требуется операция для удаления гноя.
- Отравление крови или сепсис: Также редкое, но, возможно, опасное для жизни осложнение, сепсис приводит к распространению бактерий из почек в кровоток, что приводит к инфекциям в любой части тела, включая основные органы. Это неотложная медицинская помощь, и пациенты обычно помещаются в отделение интенсивной терапии (ОИТ).
Когда обращаться к врачу
Инфекция почек может быстро развиться и привести к серьезным осложнениям.
Медицинская помощь необходима, если есть:
- постоянная боль
- высокая температура
- изменение характера мочеиспускания
- кровь в моче
Часто инфекция почек является результатом уже существующей инфекции в мочевыводящих путях. Лучший способ предотвратить развитие почечной инфекции — исключить присутствие бактерий в уретре или мочевом пузыре.
- Гидратация: Пейте много жидкости.
- Мочеиспускание: Мочитесь, когда есть позыв. Не жди.
- Половой акт: Мочиться после полового акта. Мойте половые органы до и после полового акта.
- Гигиена туалета: После дефекации протрите задний проход спереди назад.
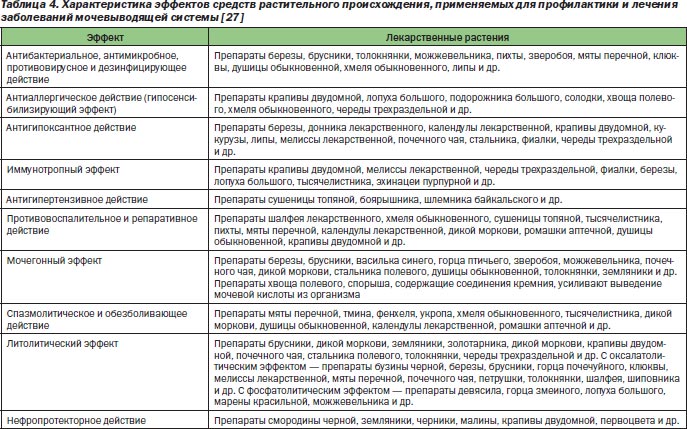 Рекомендуется питье, в частности, соки — особенно, апельсиновый, но не грейпфрутовый и не клюквенный.
Рекомендуется питье, в частности, соки — особенно, апельсиновый, но не грейпфрутовый и не клюквенный.


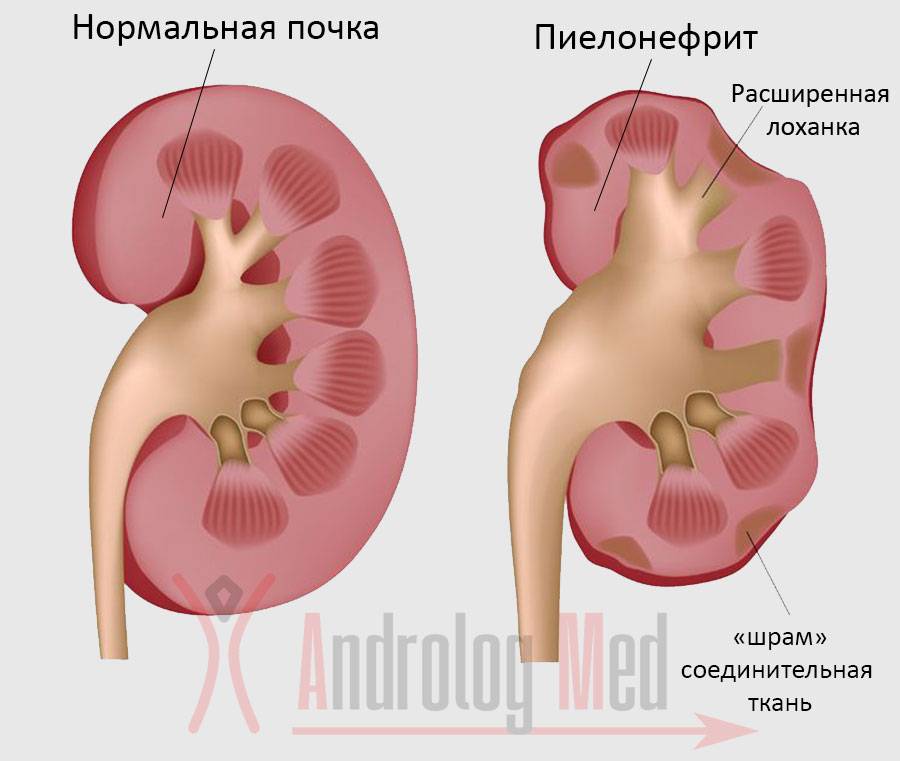
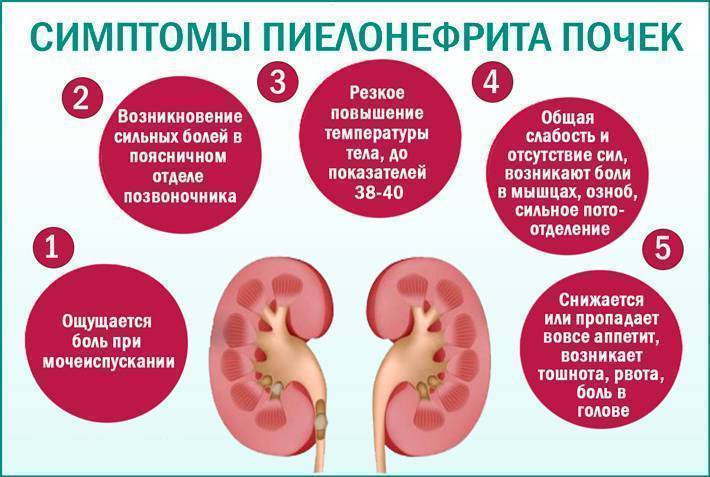
 Продукты с высоким содержанием клетчатки, такие как бананы, бобы, чечевица, орехи, овес и другие цельнозерновые продукты, могут помочь удалить вредные бактерии из вашего организма.Они также способствуют регулярному опорожнению кишечника, что помогает снизить давление в мочевом пузыре.
Продукты с высоким содержанием клетчатки, такие как бананы, бобы, чечевица, орехи, овес и другие цельнозерновые продукты, могут помочь удалить вредные бактерии из вашего организма.Они также способствуют регулярному опорожнению кишечника, что помогает снизить давление в мочевом пузыре.