Тонзиллит у детей — причины, симптомы, диагностика и лечение тонзиллита в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Тонзиллит – это заболевание верхних дыхательных путей, характеризующееся наличием воспалительного процесса в тканях миндалин. Диагностикой и лечением данного заболевания занимается врач-отоларинголог (ЛОР).
Описание заболевания
Под тонзиллитом понимается распространенное в детском возрасте воспалительное заболевание, при котором очаг воспаления локализуется в небных миндалинах. Наиболее часто болезнь возникает у детей 5-10 лет, однако может развиваться и в более старшем/младшем возрасте. Тонзиллит имеет инфекционную природу, то есть возникает при попадании в детский организм бактерий, вирусов и (реже) грибков.
Выделяют две формы тонзиллита – острую и хроническую. Острый тонзиллит – не что иное, как привычная всем ангина. Патология характеризуется стремительным течением и ярко выраженной симптоматикой. Хроническая форма тонзиллита имеет малосимптомную клиническую картину и возникает при часто повторяющихся воспалениях миндалин или в результате недолеченной ангины.
Острый тонзиллит – не что иное, как привычная всем ангина. Патология характеризуется стремительным течением и ярко выраженной симптоматикой. Хроническая форма тонзиллита имеет малосимптомную клиническую картину и возникает при часто повторяющихся воспалениях миндалин или в результате недолеченной ангины.
Тонзиллит приносит ребенку значительный дискомфорт – больной страдает от сильной боли в горле, высокой температуры тела, невозможности нормально есть и пить. Кроме того при отсутствии лечения в органах и системах организма может возникнуть целый ряд осложнений: сепсис, ревматические заболевания, миокардит, пиелонефрит, васкулит и др.
Симптомы тонзиллита
Проявления тонзиллита напрямую зависят от формы течения заболевания. Так, для хронического тонзиллита характерны несильно выраженные боли в горле, дискомфорт при глотании, появление неприятного запаха изо рта, субфебрильное лихорадочное состояние (температура в пределах 37-37.9°C).
Острая форма тонзиллита имеет большее количество характерных симптомов.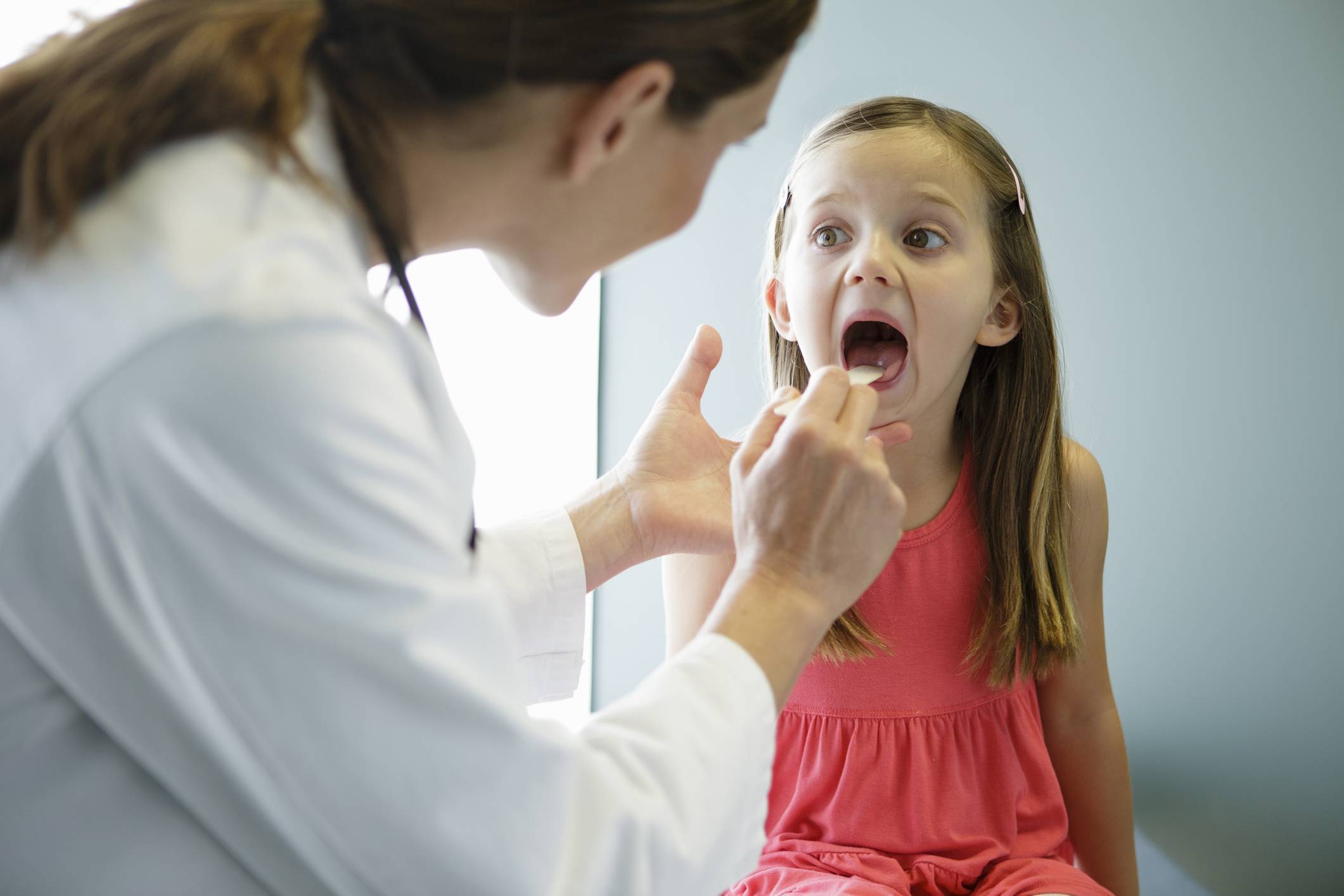 О наличии у ребенка заболевания говорят следующие проявления:
О наличии у ребенка заболевания говорят следующие проявления:
- интенсивная боль в горле, усиливающаяся при глотании, употреблении пищи, разговоре;
- частичная или полная потеря голоса, охриплость;
- отечность и гиперемия миндалин;
- внезапное повышение температуры тела до 39-40°C, которая держится около недели;
- общая слабость;
- озноб;
- ломота в теле;
- увеличение лимфатических узлов.
Возникновение любых из указанных симптомов – серьезный повод, чтобы обратиться к квалифицированному врачу-отоларингологу.
Причины тонзиллита
Тонзиллит является инфекционным заболеванием, которое возникает под воздействием бактериальной, вирусной или грибковой инфекции. Чаще всего болезнь вызывают бактерии – стрептококки, стафилококки, пневмококки и гемофильная палочка. Вирусный тонзиллит может быть вызван вирусом герпеса, гриппа и парагриппа, а также энтеровирусной и аденовирусной инфекцией.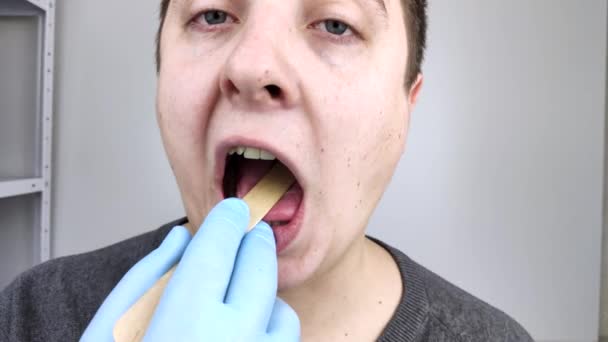 В редких случаях причиной болезни являются грибки, микоплазмы и хламидии.
В редких случаях причиной болезни являются грибки, микоплазмы и хламидии.
Патогенные микроорганизмы проникают в дыхательные пути ребенка воздушно-капельным путем, передаваясь от человека к человеку. Здоровый организм способен самостоятельно побороть инфекцию, заражение происходит лишь в том случае, если имеются факторы, способствующие снижению защитных сил детского организма, например:
- переохлаждение;
- авитаминоз;
- наличие хронических воспалительных заболеваний в ротовой полости и глотке – кариеса, стоматита, фарингита и др.;
- частые контакты с больными людьми;
- плохая экологическая обстановка, запыленность воздуха;
- воздействие внешних веществ-раздражителей, аллергенов.
Помимо этого, тонзиллиты часто встречаются у детей с особенностями анатомического строения лимфоидного аппарата носоглотки – глубокими и узкими лакунами миндалин, множественными щелевидными ходами и спайками, усложняющими процесс опорожнения лакун.
Диагностика тонзиллита
Тонзиллит является серьезным заболеванием, требующим своевременной диагностики и индивидуально подобранного лечения. Самолечение может принести непоправимый вред детскому здоровью, поэтому при любом подозрении на патологию верхних дыхательных путей следует показать больного опытному врачу.
На первичном приеме ЛОР-врач соберет анамнез (историю болезни), уточнит симптомы заболевания, длительность их присутствия, наличие в анамнезе ранее перенесенных острых воспалительных процессов. Затем специалист переходит к осмотру глотки (фарингоскопии) и пальпации лимфатических узлов. Во время осмотра врач использует специальный инструмент – фарингоскоп, позволяющий подробно изучить состояние небных миндалин ребенка. При подозрении на наличие сопутствующих тонзиллиту заболеваний, может потребоваться консультация стоматолога, ревматолога, детского кардиолога и других врачей узкого профиля.
Для подтверждения диагноза и исключения возможных осложнений маленький пациент направляется на прохождение ряда лабораторных и инструментальных исследований:
Результаты исследований позволят специалисту выявить истинную причину заболевания, определить особенности течения болезни и наличие сопутствующих нарушений в организме ребенка.
Лечение тонзиллита
Методы проводимой терапии напрямую зависят от характера инфекции и формы заболевания. Так, при бактериальном тонзиллите пациенту назначается курс антибиотиков, при вирусной форме заболевания – противовоспалительные средства, при грибковой – противогрибковые препараты. Наименование и дозировка препарата подбирается исключительно врачом. Излишняя самостоятельность родителей может привести к необратимым последствиям.
Для устранения неприятных симптомов, сопровождающих тонзиллит, пациенту могут назначаться следующие средства:
- жаропонижающие препараты в виде сиропа, таблеток или свечей;
- полоскания антисептическими растворами;
- местные обезболивающие и противовоспалительные спреи, пастилки;
- промывание лакун небных миндалин (проводится специальным шприцем под контролем специалиста).
Помимо этого в лечении ангины и хронического тонзиллита хорошо себя зарекомендовали физиотерапевтические процедуры:
В том случае, если родители больного ребенка обратились за медицинской помощью слишком поздно, и болезнь приняла необратимый характер, а консервативные методы не принесли ожидаемого результата, может потребоваться проведение хирургического лечения (тонзилэктомии).
Профилактика тонзиллита
Для того, чтобы предотвратить возникновение у ребенка тонзиллита, родителям следует придерживаться следующих правил:
- Постепенно закалять детский организм.
- Обеспечивать ребенку сбалансированное здоровое питание со всеми необходимыми в детском возрасте питательными веществами.
- С самого раннего возраста знакомить ребенка с санитарными нормами – правилами мытья рук, чистки зубов и т.д.
- Своевременно устранять любые воспалительные процессы в ротовой полости и глотке.
- Избегать мест массового скопления людей в периоды эпидемий.
- Не заниматься самолечением!
В клинике для детей и подростков «СМ-Доктор» диагностикой и лечением тонзиллита занимаются специалисты с многолетним опытом работы в отоларингологии. Использование современного высокотехнологичного оборудования позволяют нашим врачам добиваться высоких результатов в лечении ЛОР-заболеваний. Записывайтесь на консультацию к квалифицированным детским отоларингологам!
Врачи-отоларингологи:
Детская клиника м. Марьина Роща
Марьина Роща
Мосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Записаться
на прием
Детская клиника м.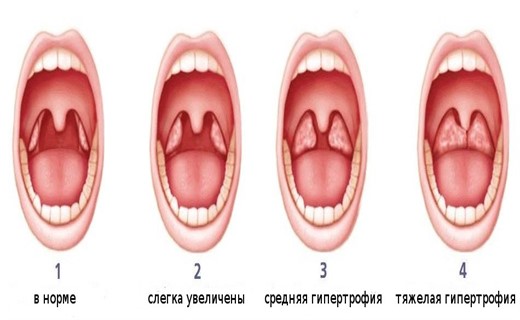 Войковская
Войковская
Записаться
на прием
Детская клиника м.Новые Черемушки
Записаться
на прием
Детская клиника м.Тимирязевская
Детская клиника м.Текстильщики
Записаться
на прием
Детская клиника м.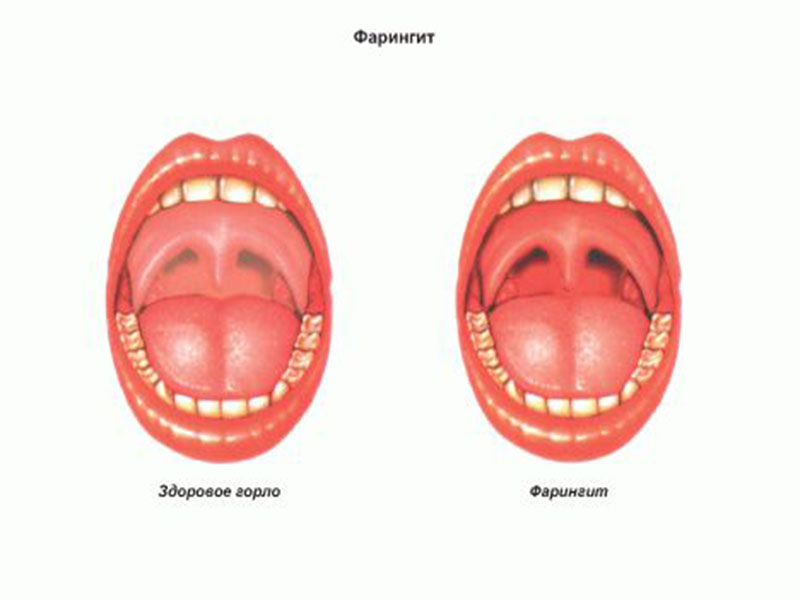 Молодежная
Молодежная
Записаться
на прием
Детская клиника м.Чертановская
Записаться
на прием
Детская клиника м.ВДНХ
Записаться
на прием
Детская клиника в г.Солнечногорск, ул. Красная
Записаться
на прием
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону.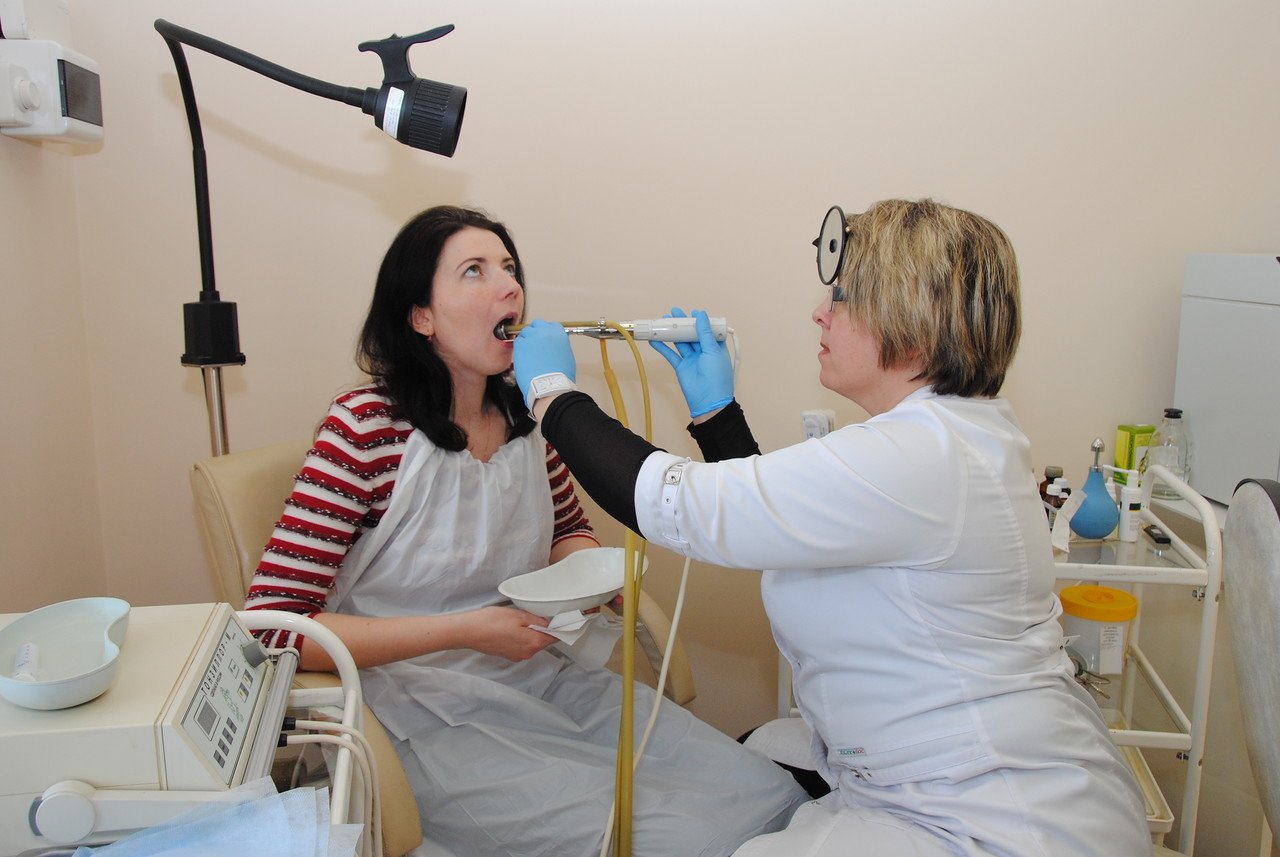 Ваши данные необходимы для обеспечения обратной связи и
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Рак миндалин: лечение, симптомы, диагностика
Лазерная микрохирургия при раке миндалин может стать одним из методов лечения наряду со стандартной хирургией. Исследования показали, что лечение рака миндалин с использованием этого метода при небольших опухолях эффективно и безопасно. В том числе, наблюдается существенное уменьшение послеоперационных осложнений.
Рак миндалин – это злокачественная опухоль, происходящая из слизистой оболочки корня языка, небной миндалины, задней стенки глотки, небных дужек и мягкого неба. Рак миндалин относится к опухолям головы и шеи. Злокачественное новообразование развивается в лимфоидной ткани ротоглотки, растет без четкой границы, часто выглядит, как инфильтрат или язва. В отношении этого заболевания иногда применяют термин «рак гланд» (гланды – небные миндалины). Рак миндалин встречается редко, обычно быстро развивается и быстро метастазирует. Раньше других органов поражаются метастазами регионарные лимфоузлы.
В отношении этого заболевания иногда применяют термин «рак гланд» (гланды – небные миндалины). Рак миндалин встречается редко, обычно быстро развивается и быстро метастазирует. Раньше других органов поражаются метастазами регионарные лимфоузлы.
Опухоль легко обнаруживается при осмотре ротовой полости. Образование обычно возникает на одной миндалине; случаи, когда рак развивается на обеих миндалинах, крайне редки. Болезнь поражает преимущественно мужчин от 54 до 75 лет. В 95% и более случаев наблюдается плоскоклеточный рак и разновидности этого вида рака с язвенным ростом.
Диагностика
Для диагностики рака миндалин проводят первичное обследование, выполняют анализы крови и анализы на онкомаркеры. Обязательно проводят биопсию из опухоли для верификации диагноза. В определении распространенности опухоли и наличия метастазов в лимфоузлах важную роль играют компьютерная томогрфия (КТ).
ПЭТ-КТ – новейший метод исследования, который применяют для определения стадии болезни с целью уточнения тактики лечения. Использование ПЭТ-КТ позволяет оценить результат проведенного лечения, а также выявить возможный рецидив болезни.
Гистологическую верификацию для пациентов LISOD выполняют в референтной лаборатории-партнере Opti-Path Gemeinschaftspraxis fur Pathologie в Германии. Установленный правильный диагноз гарантирует в дальнейшем адекватное лечение.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Хирургическое лечение заключается в максимальном удалении опухоли миндалины и пораженных лимфоузлов.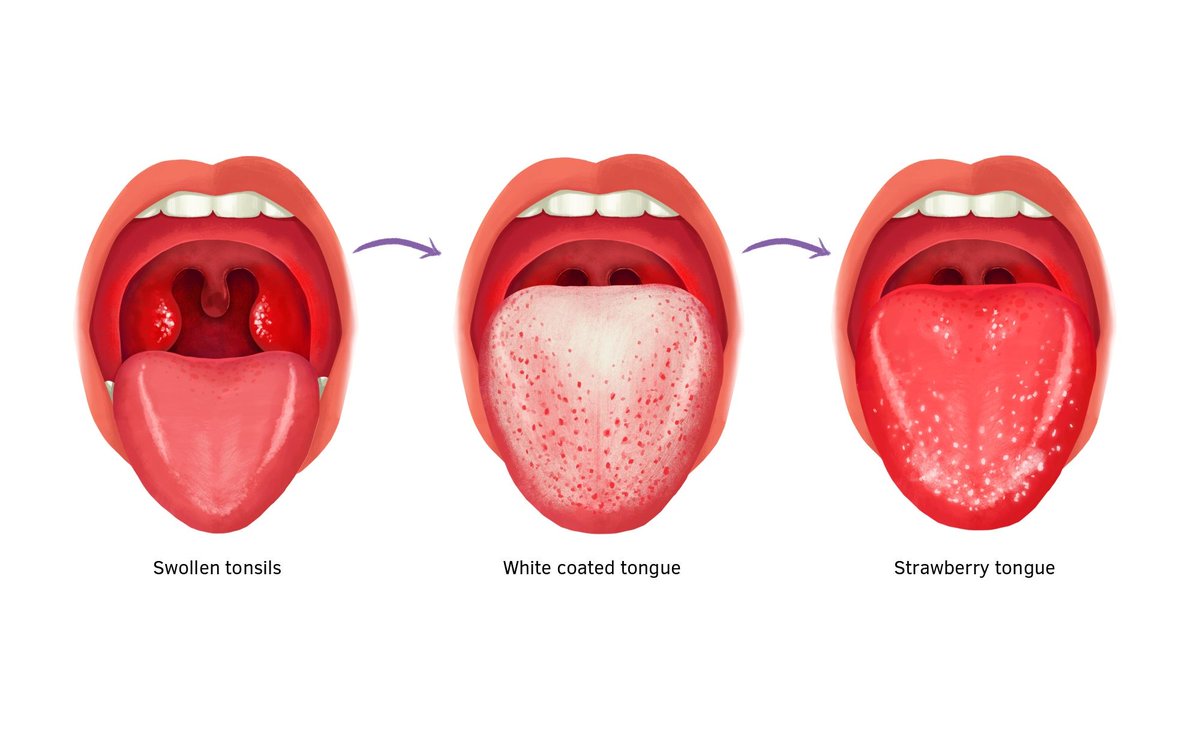
Дополнительно может быть показана лучевая терапия при больших размерах опухоли и ее низкой дифференцировке, при крупных лимфоузлах или при прорастании капсулы лимфоузла. В таких случаях оправдано сочетание химиотерапии и радиотерапии.
Химиолучевая терапия в настоящее время высокоэффективна как самостоятельный метод. Применение таргетного препарата Цетуксимаб вместе с лучевой терапией или химиотерапией усиливает эффективность лечения. Химиотерапия как самостоятельный метод лечения показана только при распространенной опухоли миндалины.
Важную роль играет дальнейшее наблюдение с повторными частыми осмотрами каждые два-три месяца. Большинство рецидивов приходится на первые два года после окончания лечения. При рецидивах применяют повторную операцию, облучение или их сочетание.
Симптомы
Вначале опухоль бывает бессимптомной, особенно при поражении корня языка, где она располагается под слизистой и растет вглубь. Иногда первым проявлением рака корня языка и миндалины бывают метастазы в шейные лимфоузлы. Также характерны боль, нарушение глотания, ощущение объемного образования в горле.
По мере прогрессирования заболевания может появиться примесь крови в слюне, отмечается болезненность и увеличение лимфоузлов. Характерны гнойно-слизистые выделения, затрудненное носовое дыхание, заложенность ушей и боли в них. При распространении новообразования вверх и вбок может произойти разрушение кости основания черепа; в процесс вовлекаются черепные нервы, возникают неврологические симптомы, такие как слепота, паралич мышц мягкого неба, голосовой связки, глазных мышц.
Факторы риска
- Курение: чаще всего рак миндалин встречается у курящих людей; чем больше стаж курения, тем выше риск заболеть раком миндалин.
- Злоупотребление алкоголем.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день. Моей сестре поставили рак миндалин 3-й стадии. Подскажите, пожалуйста, какое лечение необходимо при таком заболевании. Заранее благодарна.
Сочетанная лучевая и химиотерапия дает отличные результаты (особенно в молодом возрасте, когда развитие опухоли, чаще всего, связано с вирусом папилломы человек (HPV).
Здравствуйте! В апреле этого года моему мужу поставили диагноз Са левой небной миндалины Т2N0M0. Миндалину удалили, через месяц прошли обследование на ПЭТ-КТ, выявили остаточную опухоль на месте удаленной миндалины, и на левом лимфоузле . Прошли лучевую терапию. Скажите, пожалуйста, может ли начаться рецидив через три месяца после облучения? Можно ли вообще вылечить эту болезнь? Заранее благодарна!
Да, карцинома небной миндалины хорошо лечится лучевой или сочетанной лучевой и химиотерапией. В той стадии, которую Вы указали (T2N0M0), возможно полное излечение в большом проценте случаев.
Три месяца – это незначительный срок и если болезнь через три месяца после окончания радикального лечения еще определяется, следует говорить не о рецидиве опухоли, а о продолжении болезни (так называемой персистирующей карциноме) и, скорее всего, полного излечения не было. В этих случаях болезнь, даже если не определяется визуально, остается на микроскопическом уровне и неминуемо проявляется вновь.
Здравствуйте, у папы плоскоклеточный рак носоглотки рак, Т2N2М0, с опухшими лимфоузлами нижней челюсти. Скажите, пожалуйста, какое лечение правильное? Заранее благодарю.
Стандартное лечения таких опухолей: сочетанная химиолучевая терапия.
Добрый день еще раз, я вам уже писал, спасибо Вам за Ваш ответ. Но у меня один единственный вопрос и надеюсь последний, подскажите пожалуйста какая вероятность рака горла в возрасте 25 лет и может ли врач ЛОР при обычном осмотре его выявить (заметить изменения в области миндалин или гортани) без зеркальца? Где не читаю, везде написано, что рак горла у мужчин возникает в возрасте от 50 лет. Верно ли такое утверждение? Заранее благодарю.
В 25 лет вероятность рака горла существует, хотя она менее вероятна чем у людей в пожилом возрасте. Обычного осмотра ЛОР-врача для выявления опухоли недостаточно.
Здравствуйте! Подскажите, пожалуйста, у моего мужа (50 лет) — плоскоклеточный ороговевающий рак дна полости рта, а также признаки подчелюстной лимфоаденопатии справа. Только прошли УЗИ. Возможно лечение или необходимо только сразу делать операцию? Заранее Вам благодарна. Ирина.
Алгоритмы лечения зависят от стадии заболевания. При отсутствии отдаленных метастазов (как правило в легких)и операбельной опухоли рекомендуется первичное иссечение +/- пластическое замещение дефекта с диссекцией лимфатических узлов шеи ( одно- или двусторонней по показаниям). После операции применяется лучевая терапия в случаях больших первичных опухолей (Т3-4) близких хирургических краях, множественных узлах, периневральной или лимфо-васкулярной инвазии а также вовлечении лимфоузлов в уровнях IV–V. Послеоперационная химио+лучевая терапия показана при вовлеченных краях резекции и выходе опухоли за капсулу лимфоузла. При неоперабельных опухолях показана или химио+лучевая терапия или как опция сначала несколько циклов химиотерапии а затем химио+лучевая. Если через 6-12 недель после лечения на КТ/МРТ или ПЭТ имеются признаки остаточной массы в области шеи,- проводится хирургическое удаление.
Гнойные пробки в горле: описание болезни, причины, симптомы, стоимость лечения в Москве
Гнойные пробки в горле являются признаком не долеченной острой ангины или хронического тонзиллита. Если лечение отсутствует, то обострение воспаления горла происходит от трёх раз в год и может вызывать развитие тяжёлых осложнений.
Хронический тонзиллит, из-за которого и появляются пробки гноя в горле, встречается у 7% взрослых и 15% детей. Пробки присутствуют при болезни не всегда, а появляются периодически в тот момент, когда имеют место провоцирующие ухудшение состояния факторы. Размеры таких образований могут быть от 1 мм до 1 см. Рекордный вес пробки 40 г. Именно появлением гнойных пробок объясняется, почему в горле белые комочки.
Образовываться такие скопления гноя могут только в нёбных миндалинах, так как это связано с особенностями их строения. В них есть особые каналы, в выходе из которых и появляется пробка. Если гланды удалены, то образование гнойных пробок в горле становится невозможным и проблема решается раз и навсегда. Без операции вылечить заболевание при грамотной терапии вполне возможно. Затягивание с обращением к врачу значительно повышает вероятность того, что потребуется операция по иссечению миндалин.
Можно ли самостоятельно удалять?
Что делать, если в горле пробки гнойные, надо знать всем. Самолечение при них крайне не желательно.
Врачи не рекомендуют самостоятельно проводить процедуры по удалению пробок из миндалин. Риск навредить в такой ситуации намного выше, чем возможность вылечить больное горло. В результате подобных манипуляций есть опасность травмировать лимфоидные ткани, из-за чего из них возникнет обильное кровотечение, которое может потребовать срочной медицинской помощи. Также неправильное очищение гланд иногда провоцирует распространение инфекции по организму, что опасно для здоровья.
Единственным относительно безопасным методом удаления пробок своими силами медики считают выдавливание языком. Им надавливают на миндалины, вызывая выход пробок наружу. После этого горло полощут, чтобы удалить их. Проглатывать гнойные скопления крайне вредно. Язык не травмирует нежные ткани слизистой и не окажет опасного сильного давления, при котором может происходить выход гноя внутрь, когда появляется высокая вероятность развития сепсиса. Человек при таком очищении вреда себе не нанесёт.
Также, хотя врачи и не рекомендуют это, иногда проводят домашнее очищение миндалин при помощи ватного тампона или палочки. Способ рискованный и травмоопасный, так как можно нажать слишком сильно и спровоцировать выход гноя в глубокие ткани с последующим развитием опасных осложнений.
Если возможности посетить врача нет, но требуется очистить миндалины, процедуру проводят в домашних условиях. Это можно сделать не ранее чем через 2 часа после еды. Зубы нужно почистить, а рот и горло прополоскать раствором антисептика. Тампон, сделанный из стерильной ваты, или ватную палочку, обработанную антисептиком, прикладывают к основанию миндалины и с нажимом проводят по направлению вверх. Боли во время процедуры не должно возникать. Если после 3 попыток гнойная пробка не вышла, то продолжать нельзя.
Профилактика
Предотвратить проблемы с горлом и возникновение пробок и ангины можно, если не забывать о ряде профилактических мер. Они позволяют сохранять хороший местный и общий иммунитет и предупреждать развитие вялотекущих воспалительных процессов в миндалинах. Профилактические меры нужны такие:
-
чистка зубов утром и вечером с использованием не только щётки, но и нити; -
лечение больных зубов и дёсен; -
полоскание рта после еды; -
употребление в день не менее 2 литров воды, не считая жидкой пищи; -
отказ от курения – токсины в составе никотинового дыма губительно влияют на лимфоидные ткани и значительно усугубляют состояние больного; -
правильное питание, при котором организм будет получать все необходимые вещества ежедневно; -
ношение одежды по погоде, чтобы не мёрзнуть и не перегреваться; -
отказ от крепкого алкоголя – он обжигает миндалины и вызывает усугубление воспалительного процесса; -
полноценное лечение острых воспалений горла с обращением к врачу и нахождении на больничном. -
лечение воспаления носа.
Если переносить на ногах вирусные инфекции и острый тонзиллит, то можно очень серьёзно подорвать себе здоровье. В такой ситуации даже профилактические меры не смогут предупредить проблему.
Гипертрофия небных миндалин — причины, симптомы, диагностика и лечение
Гипертрофия небных миндалин – это не связанное с воспалением, увеличение размеров лимфоидной ткани расположенной между дужками мягкого неба. Проявляется дискомфортом во время глотания, храпом, гнусавостью голоса, нарушениями артикуляции. Встречается у 35% населения Земли, около 90% из них – дети от 3 до 15 лет. Часто сочетается с аденоидами и ОРВИ.
Причины
По современной патогенетической теории, гипертрофия – это компенсаторная реакция на иммунодефицитные состояния. Причинами их возникновения является:
- Инфекционные заболевания.
- Снижение местной и общей сопротивляемости организма (гиповитаминоз, неправильное питание, переохлаждение, плохая экология).
- Генетические аномалии лимфатической системы.
Классификация
Выделяют три степени увеличения небных миндалин:
- Первая степень – перекрыто треть расстояния от края небной дужки до язычка.
- Вторая степень – лимфоидная ткань заполняет две трети пространства.
- Третья степень – миндалины «встречаются» у язычка и соприкасаются между собой.
По формам заболевания выделяют:
- Гипертрофическая форма (физиологические и возрастные аномалии).
- Воспалительная форма (бактериальные инфекции).
- Гипертрофическо-аллергическая форма (сопровождается аллергическими симптомами).
Симптомы
Самые ранние проявления заболевания – дискомфорт при глотании и чувство «кома в горле». Затем возникает затруднение носового дыхания, расстройство сна, храп, свистящий шум при дыхании, кашель и дыхание ртом.
При гипертрофии второй и третьей степени снижается подвижность мягкого неба, нарушается артикуляция, появляется гнусавость, неразборчивость речи, искажение слов. Больной постоянно дышит через рот, так как хоаны перекрыты миндалинами и отекшей слизистой. Появляются приступы ночного апноэ (остановка дыхания во сне). Прогрессивно ухудшается слух.
Осложнения
Все осложнения связаны с нарушением проходимости Евстахиевых труб и хоан. Нарушение оттока секрета из носа, провоцирует присоединение бактериальной инфекции в воздухоносных полостях и среднем ухе.
Из-за дискомфортных ощущений во время глотания, появляется дисфагия, проявляющаяся снижением массы тела, авитаминозами и расстройствами желудочно-кишечного тракта. Из-за хронического недостатка кислорода страдает нервная система.
Диагностика
Диагноз выставляется врачом-оториноларингологом на основе следующей информации:
- Жалобы и анамнез.
- Фарингоскопия (размер, цвет, характер поверхности и консистенция миндалин).
- Клинический анализ крови (повышение лейкоцитов, эозинофилов, ускорение СОЭ).
- Рентгенография носоглотки (степень перекрытия просвета).
Дифференцировка проводится с тонзиллитом, лимфосаркомой, ангиной, внутриминдаликовым абсцессом.
Лечение
Терапия зависит от степени увеличения миндалин и делится на несколько этапов:
- Медикаментозное лечение:
- Обработка слизистых антисептиками
- Лимфотропные препараты.
- Физиотерапия:
- Озонотерапия
- Коротковолновое ультрафиолетовое излучение.
- Ингаляции.
- Электрофорез.
- Грязевые аппликации.
- Хирургическое лечение – тонзилэктомия.
Прогноз для жизни и здоровья благоприятный. После операции восстановление проходит быстро, нормализуется дыхание и речь. У детей гиперплазия первой степени может сама исчезнуть по мере роста ребенка. Специфическая профилактика не разработана.
Заболевания горла у детей
02 ноября 2020
Врачи-педиатры в своей повседневной практике нередко сталкиваются с острыми воспалительными заболеваниями горла у детей. В последнее время специалисты отмечают, что увеличивается количество детей, переносящих эпизоды острых фарингитов и ангин — до нескольких раз в год.
Острый фарингит (воспаление глотки) является одним из наиболее частых проявлений острых респираторных вирусных инфекций (ОРВИ) и, как правило, доставляет ребенку много неприятных ощущений: боль, першение, затруднение при глотании. Ребенок становится раздраженным, капризным, плаксивым, нарушаются сон, аппетит и т.д. При этом отмечается покраснение небных дужек, задней стенки глотки, может быть увеличение миндалин.
Ангина — острое воспаление небных миндалин. Как правило, заболевание не ограничивается только местными симптомами (покраснение задней стенки глотки, небных дужек, увеличение и набухание миндалин с налетами на них чаще бело-желтого цвета) и теми же неприятными ощущениями, что и при фарингите (боль, першение, трудности при глотании), но и характеризуется развитием общей симптоматики (повышение температуры, ухудшение самочувствия, слабость, вялость, головная боль, головокружение и т.д.). При ангине боли в горле могут быть настолько сильными, что ребенок отказывается от еды. Стоит заметить, что при часто переносимых острых фарингитах и/или ангинах может сформироваться хронический очаг инфекции в области глотки, так называемый хронический тонзиллит (хроническое воспаление миндалин), когда воспалительный процесс приобретает рецидивирующий (повторяющийся характер) характер. При этом появляются и новые симптомы, например, неприятный запах изо рта, начинают периодически воспаляться десны, болеть зубы, проявляется стоматит. Каждое новое обострение хронического тонзиллита рискует осложниться паратонзиллярным абсцессом, когда с одной стороны — в области миндалины, местно возникает гнойный очаг. Во многих случаях такое осложнение требует оперативного лечения.
Поэтому грамотное и своевременное лечение заболеваний горла у детей имеет большое значение не только для облегчения самочувствия ребенка в период острого заболевания, но и для перспектив качества его дальнейшей жизни.
В настоящее время фармацевтический рынок переполнен различными препаратами для лечения заболеваний горла. И ориентироваться в этом море лекарственных средств трудно не только родителям, но и врачам.
Главной проблемой здесь, наверное, стоит считать частое применение антибиотикотерапии без веских к тому показаний. Системные антибиотики стали назначаться в последнее время не только при любых ангинах, но и при острых фарингитах на фоне ОРВИ, что не поддается никакому логическому объяснению. Мы прекрасно понимаем, что антибиотики практически не действуют на вирусы, а, скорее, наоборот, создают для них более благоприятную обстановку, ослабляя собственную нормальную флору организма и, соответственно, иммунитет. Кроме того, частое применение антибиотиков способствует распространению грибковых инфекций, развитию аллергических реакций, дисбактериоза, нарушению функции клеток печени и т.д. Поэтому стоит очень взвешенно относиться к антибиотикотерапии. Самостоятельное «назначение» антибиотиков ребенку недопустимо!
Второй проблемой можно считать незаслуженно отодвинутые на второй план препараты для лечения заболеваний горла местного действия. Возможно, это связано со сложившимся в обществе стереотипом отношения к таблеткам для рассасывания как к вкусному, приятному, но несерьезному лекарству. Однако именно в этой удобной для детей форме выпускается сейчас большинство средств для лечения заболеваний горла. Причем, среди них есть много препаратов комбинированного действия, в котором сочетаются противовоспалительный, антибактериальный, обезболивающий эффекты.
Примером такого комбинированного препарата является Анти-Ангин Формула компании «Натур Продукт». Хлоргексидин, входящий в его состав, является мощным антисептиком и воздействует на большинство возбудителей инфекций. Обезболивающее действие препарата обеспечивается анестетиком — тетракаином. Удобны и формы выпуска Анти-Ангина: пастилки, таблетки для рассасывания без сахара (рекомендуются взрослым и детям с 5 лет), спрей (рекомендуется взрослым и подросткам с 10 лет). В состав пастилок и таблеток входит еще и витамин С (аскорбиновая кислота), что способствует быстрому восстановлению слизистой оболочки полости рта и горла.
По предварительным наблюдениям, действие Анти-Ангина очевидно уже в первые сутки его применения — исчезают жалобы на боли в горле, у ребенка на этом фоне улучшаются настроение и аппетит, а на 2-3 сутки: лечения купируются такие симптомы, как покраснение зева, набухание миндалин, першение в области глотки.
Очень популярными сейчас в практике врачей, особенно педиатров, стали препараты серии «Зеленый Доктор», основными компонентами которых являются продукты растительного происхождения. Так, для лечения заболеваний горла успешно применяется препарат «Шалфей», разрешенный детям с 5-летнего возраста в виде пастилок и таблеток для рассасывания. «Шалфей» содержит вяжущие вещества и благодаря этому оказывает противовоспалительное действие. Это средство эффективно не только при заболеваниях глотки, но и при воспалительных заболеваниях полости рта (стоматит, парадонтит и др.). Кроме того, в отличие от многих лекарственных растений, «Шалфей Зеленый Доктор» обладает приятным вкусом, что немаловажно применительно к детскому возрасту.
Не менее интересен и препарат из той же растительной серии «Зеленый Доктор» под названием «Эвкалипт-М», основной составной частью которого является эфирное масло эвкалипта и левоментол, обладающий противовоспалительным, противомикробным и отхаркивающим действием. Препарат используется для лечения заболеваний верхних дыхательных путей (фарингит, ларингит, трахеит), эффективен в комплексной терапии синуситов (воспаление придаточных пазух носа) и заболеваний с проявлением кашля. «Эвкалипт-М» разрешен к применению у детей с 8 лет в виде пастилок и таблеток для рассасывания.
Справедливости ради стоит заметить, что современные препараты, содержащие растительные компоненты, в настоящее время более доброжелательно воспринимаются родителями, а если эти препараты обладают еще и приятными вкусовыми качествами, то их легко принимают дети, что способствует соблюдению приверженности к схеме лечения.
При выраженных болях в горле рационально комбинировать растительные («Шалфей Зеленый Доктор») и синтетические средства (например, Анти-Ангин Формула спрей), при этом достигается максимальный эффект терапии без применения системных антибиотиков.
В каждом конкретном случае выбор препарата или комплекса препаратов врач делает с учетом индивидуальных особенностей пациента и течения болезни.
В Санкт-Петербурге растет число так называемых часто болеющих детей (ЧБД), которые переносят ОРВИ по 7-8 и более раз в год, нередко с осложнениями. Более чем у половины из них выявляются хронические очаги инфекции в области носоглотки. Санация хронических очагов инфекции у такой категории детей приобретает первостепенное значение. И вышеперечисленные препараты могут занять свое достойное место в ряду как лечебных, так и профилактических средств в комплексной работе с ЧБД.
Грамотное использование комбинированных препаратов и фитосредств для местного применения при заболеваниях горла у детей во многих случаях позволяет избежать назначения системных антибиотиков.
Ангина и острый фарингинт являются весьма контагиозными (то есть заразными) инфекциями и необходимо предохранять заболевшего ребёнка от контактов со здоровыми детьми.
Важно, при возникновении первых признаков заболевания, своевременно обратиться к врачу-педиатру!
Воспаление десен – причины, лечение и способы профилактики
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.
Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
Гнойные заболевания, симптомы и лечение
Гнойные заболевания являются достаточно широко распространенными.
Такие заболевания опасны тем, что при несвоевременно начатом лечении очень велика вероятность возникновения осложнений, среди которых может быть даже частичное, а в редких тяжелых случаях – и полная потеря трудоспособности.
СИМПТОМЫ РАЗВИТИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ
При данной патологии возникает воспалительная реакция с развитием общих и местных изменений.
Степень выраженности болезни зависит от обширности воспалительного процесса и общей реактивности организма.
При этом существует универсальное правило, согласно которому показанием к проведению хирургического лечения заболевания является любой гнойный процесс.
Симптомы, которые характерные для таких заболеваний:
-
Повышение температуры тела (иногда до фебрильных значений), -
Симптомы гнойной интоксикации – головная боль, слабость, ухудшение работоспособности, апатия, адинамия, снижение аппетита, сонливость или, напротив, нарушение сна. -
Боль в месте воспаления. -
Гиперемия кожного покрова в зоне воспаления -
Местное повышение температуры над очагом воспаления, сглаженность контуров борозд и линий
Все эти симптомы неспецифичны и могут наблюдаться при любой клинической форме гнойно-воспалительных заболеваний.
Кроме того, отмечаются специфические признаки для каждого в отдельности заболевания.
В зависимости от расположения можно определить вовлечение в патологический процесс определенных областей и вероятность развития осложнений.
Формы гнойных заболеваний и их признаки:
-
Фурункул — это острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей подкожной клетчатки. -
Панариций — скопление отделяемого преимущественно гнойного характера под кожей в области фаланги. При этом могут отмечаться общие симптомы заболевания, однако чаще всего они выражены незначительно. При осмотре на одной из фаланг пальцев, преимущественно проксимальной, определяется зона припухлости, гиперемии.
-
Фурункулез – это наличие нескольких фурункулов в различных областях, имеющих рецидивирующее течение. При фурункулезе больных необходимо обследовать для выявления нарушений обмена веществ (сахарный диабет, авитаминоз). Лечение проводится комплексное, включая и иммунотерапию. -
Карбункул – это острое разлитое гнойно-некротическое воспаление нескольких близлежащих волосяных фолликулов и сальных желез с образованием некроза кожи и подкожной клетчатки, сопровождающееся признаками гнойной интоксикации. Локализация карбункулов чаще всего наблюдается на задней поверхности шеи, межлопаточной области. Обычно карбункул сопровождается лимфаденитом, а при локализации на конечностях – лимфангитом. -
Флегмона – это острое гнойное разлитое воспаление клеточных пространств, не имеющие тенденцию к отграничению. Вызывается это заболевание чаще всего стафилококком, а также любой другой гноеродной микрофлорой. Инфекция может проникать в ткани через повреждения кожи и слизистых, после различных инъекций (так называемые постинъекционные флегмоны), лимфогенным и гематогенным путем, при переходе воспаления с лимфатических узлов, карбункула, фурункула и т.д. на окружающую их клетчатку. -
Абсцесс – это ограниченное скопление гноя в различных тканях или органах, окруженное пиогенной капсулой. Возбудители и пути проникновения инфекции в ткани такие же как при флегмонах, хотя процент анаэробных возбудителей значительно выше. -
Гидраденит- это гнойное воспаление потовых желез. Инфекция попадает при несоблюдении правил гигиены и повышенной потливости. -
Мастит — это острое воспаление молочной железы. Мастит в основном развивается в послеродовом периоде во время лактации (лактационный мастит). Инфекция проникает в ткань железы через микротрещины в соске, а также и через молочные ходы при лактостазе. -
Рожа. Рожей называют острое серозно-эксудативное воспаление кожи или слизистой. Инфекция попадает через микротрещины, ранки на кожном покрове.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ГНОЙНЫХ ЗАБОЛЕВАНИЙ.
Местная терапия болезни включает в себя консервативные и оперативные методы.
Консервативные методы лечения применяются на ранних стадиях заболевания до образования гнойника, а также в сочетании с оперативным лечением с целью более быстрого и эффективного лечения.
Местное лечение в стадии инфильтрата включает в себя воздействие на него с помощью физиотерапевтических методик.
Обязательно необходимо применение мазей, в состав которых входят антибиотик и противомикробные вещества.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
В зависимости от размера гнойного очага при лечении возможно использование обезболивания.
После вскрытия гнойника в ходе хирургического лечения заболевания производят его очищение от гнойного экссудата.
Затем его промывают антисептическим веществом, растворами антибиотиков.
После окончания операции рану никогда не зашивают наглухо, для наилучшего дренирования.
Перевязки заключаются в удалении дренажей и замене их новыми, промывании раны раствором антисептика, заполнении раны мазью, содержащей антибиотик, наложении повязки для предотвращения инфицирования раны.
Профилактика гнойных заболеваний:
В профилактике многих гнойных заболеваний большое значение имеет оздоровление внешней среды, в которой живет и работает человек, т. е. улучшение условий труда и быта.
Так, например, в профилактике целого ряда гнойных заболеваний (фурункулез, пиодермиты и т. п.) большую роль играют мероприятия общегигиенического характера и уход за кожей (особенно рук) и др.
Врач хирург, Сарапульцев Герман Петрович.
Увеличение лимфатических узлов: причины, диагностика и лечение
Увеличение лимфатических узлов обычно указывает на обычную инфекцию, но они также могут указывать на состояние здоровья, такое как иммунное расстройство или, в редких случаях, тип рака.
Лимфатические узлы — это маленькие круглые структуры, которые играют жизненно важную роль в иммунной системе организма. Увеличенные лимфатические узлы также известны как опухшие железы.
В этой статье мы рассмотрим причины увеличения лимфатических узлов, когда обратиться к врачу и варианты лечения.
Лимфатические узлы собирают и фильтруют жидкости, отходы и вредные микробы. В организме человека сотни лимфатических узлов. Основные лимфатические узлы, которые люди могут видеть или чувствовать, находятся:
- под челюстью
- с каждой стороны шеи
- под подмышками
- по обе стороны от паха
Лимфатическая жидкость течет внутрь и наружу. лимфатические узлы по всему телу, прежде чем наконец вернуться к груди. При этом он собирает и улавливает вредные вещества, такие как бактерии, вирусы и продукты жизнедеятельности организма.Лимфатические узлы фильтруют жидкость и выпускают ее обратно в кровоток вместе с солями и белками.
Лимфатические узлы также содержат иммунные клетки, которые помогают бороться с инфекцией, нападая на микробы, скопившиеся в лимфатической жидкости организма.
Лимфатические узлы могут увеличиваться при временной инфекции. Отек возникает в результате активности иммунных клеток в лимфатических узлах.
Расположение опухоли часто связано с пораженной областью. Например, инфекция уха может вызвать увеличение лимфатических узлов возле уха, а человек с инфекцией верхних дыхательных путей может заметить увеличение лимфатических узлов на шее.
Люди могут проверить, не увеличены ли их лимфатические узлы, осторожно нажав на область, например, на шею.
Увеличенные лимфатические узлы кажутся мягкими круглыми шишками, размером с горошину или виноград. Они могут быть нежными на ощупь, что указывает на воспаление. В некоторых случаях лимфатические узлы также будут выглядеть больше, чем обычно.
Лимфатические узлы появляются параллельно с обеих сторон тела. Люди могут проверить узлы с каждой стороны и сравнить их, чтобы увидеть, больше ли один, чем другой, что может указывать на отек.
Многие люди с опухшими железами также испытывают боль при резких или напряженных движениях. К таким движениям относятся резкий поворот шеи, покачивание головой или употребление в пищу продуктов, которые трудно пережевывать.
Увеличение лимфатических узлов часто сопровождается другими симптомами. Они различаются в зависимости от основной проблемы, но могут включать боль в горле, кашель или симптомы гриппа.
Разбухание лимфатических узлов, особенно узлов на голове и шее, вызывает множество различных состояний.Эти состояния включают аутоиммунные расстройства, определенные типы рака и распространенные инфекции, такие как грипп. Некоторые лекарства, такие как противомалярийные и противосудорожные препараты, также могут вызывать отек.
У большинства людей локализованная лимфаденопатия, при которой увеличиваются только лимфатические узлы в одной конкретной области тела. Когда набухает более одной области, это называется генерализованной лимфаденопатией и обычно означает системное заболевание или заболевание всего тела, которое может потребовать медицинской помощи.
В следующих разделах мы более подробно обсудим возможные причины увеличения лимфатических узлов.
Инфекции
Инфекции, вызывающие увеличение лимфатических узлов, в основном вирусные. К распространенным инфекциям относятся:
Более серьезные инфекции, которые могут вызвать опухоль в одной или нескольких областях лимфатических узлов, включают:
Лихорадка от кошачьих царапин, которую также называют болезнью кошачьих царапин, может вызвать локализованное увеличение лимфатических узлов в области рядом с кошачьей царапиной.
Нарушения иммунной системы
К иммунным нарушениям, которые могут вызывать увеличение лимфатических узлов, относятся:
Раковые заболевания
Гораздо реже опухшие лимфатические узлы также могут указывать на злокачественное новообразование или рак, в том числе:
Определенные факторы риска делают человека более вероятным. иметь злокачественные лимфатические проблемы, такие как лимфома.К ним относятся:
- в возрасте 40 лет и старше
- мужчина
- с белой кожей
Люди со злокачественными лимфатическими узлами могут заметить, что узел становится твердым или эластичным. У них также могут наблюдаться системные симптомы, такие как лихорадка, ночная потливость и необъяснимая потеря веса.
Набухание лимфатических узлов в паху
Инфекции, передаваемые половым путем (ИППП), такие как сифилис и гонорея, могут вызывать увеличение лимфатических узлов, обычно в области паха.Лимфатические узлы в паху также известны как паховые лимфатические узлы.
Рецидивирующие инфекции, инфекции нижней части тела и травмы ног также могут вызывать увеличение лимфатических узлов в паху.
Во многих случаях опухоль уменьшается, а затем исчезает в течение 2–3 недель после того, как организм успешно борется с инфекцией. Если проблема сохраняется дольше пары недель, может потребоваться визит к врачу.
Другие причины для посещения врача включают:
- лимфатический узел, который кажется твердым или эластичным на ощупь
- узел, который не перемещается свободно
- узел диаметром дюйма или более
- опухшие лимфатические узлы которые сопровождают ночное потоотделение, боль в животе, необъяснимую потерю веса или высокую температуру
Врач часто может диагностировать причину увеличения лимфатических узлов, проведя физический осмотр с акцентом на пораженный участок и обсудив симптомы пациента и история болезни.
Однако они могут также назначить медицинские тесты для определения причины отека. Эти тесты могут включать обычный анализ крови для выявления признаков инфекции.
Визуализирующие обследования могут помочь врачу внимательно изучить лимфатические узлы и окружающие их структуры тела. Визуализирующие тесты включают:
Если опухоль продолжается в течение нескольких недель или у человека есть другие тревожные признаки, врач может порекомендовать биопсию лимфатического узла. Во время этой процедуры врач онемеет, сделает небольшой разрез и удалит часть ткани лимфатического узла, чтобы отправить ее в лабораторию для исследования под микроскопом.
В качестве альтернативы они могут выбрать тонкоигольную аспирацию, которая включает использование иглы для удаления некоторых клеток из лимфатического узла для анализа.
Поделиться на Pinterest. Употребление большого количества жидкости поможет уменьшить симптомы, которые может вызвать инфекция.
Отек лимфатических узлов обычно проходит после того, как инфекция исчезнет. Отек также может исчезнуть, когда человек принимает предписанные лекарства, такие как антибиотики или противовирусные препараты.
Врачи могут назначить противовоспалительные препараты, если у человека наблюдается отек тканей.
Если опухоль лимфатических узлов вызвана основным заболеванием, лечение этого состояния должно уменьшить опухоль.
Общие домашние средства для лечения симптомов опухших лимфатических узлов включают:
- прием безрецептурных обезболивающих, таких как парацетамол или ибупрофен
- прикладывание теплого влажного компресса к пораженному участку
- запивая большим количеством жидкости, например, вода и свежевыжатые соки
- отдых, чтобы помочь организму оправиться от болезни
Увеличение лимфатических узлов обычно является симптомом другого состояния, например инфекции, и они, как правило, проходят самостоятельно в течение нескольких недель.
Лучше всего проконсультироваться с врачом, если опухшие лимфатические узлы сохраняются более 3 недель или возникают наряду с другими симптомами, такими как высокая температура, боль в животе или ночная потливость. Причина опухоли определит лечение.
Прочтите статью на испанском языке.
Распухшие железы, грыжи и другие уплотнения под кожей
Вы беспокоитесь о опухших железах или других уплотнениях под кожей?
Да
Обеспокоенность по поводу опухших желез или шишек под кожей
Нет
Обеспокоенность по поводу опухших желез или шишек под кожей
Сколько вам лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы чувствуете комок в шее или горле?
Да
Комок в горле или шее
Появился ли опухоль быстро (в течение нескольких часов)?
Да
Комок на шее или в горле быстро образовался
Нет
Комок на шее или горле образовался быстро
У вас проблемы с дыханием (больше, чем заложенный нос)?
Да
Затрудненное дыхание больше, чем заложенный нос
Нет
Затрудненное дыхание больше, чем заложенный нос
У вас проблемы с глотанием?
Можете ли вы вообще глотать пищу или жидкость?
Да
Способен глотать пищу или жидкости
Нет
Не может проглотить пищу или жидкости
Ваш голос хриплый по непонятной причине?
Да
Необъяснимая охриплость
Есть ли у вас симптомы гипертиреоза или гипотиреоза?
Щитовидная железа находится на шее перед дыхательным горлом.Если он не работает должным образом, он может опухнуть.
Да
Симптомы гипертиреоза или гипотиреоза
Нет
Симптомы гипертиреоза или гипотиреоза
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?
«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как вы думаете, у вас может быть жар ?
Насколько сильна боль по шкале от 0 до 10, если 0 — это отсутствие боли, а 10 — наихудшая боль, которую вы можете себе представить?
от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Продолжалась ли боль более 3 дней?
Да
Боль более 3 дней
Нет
Боль более 3 дней
Это мягкая припухлость около пупка, паха или места перенесенной операции?
Этот тип уплотнения может быть грыжей.
Да
Мягкое уплотнение возле пупка, паха или места операции
Нет
Мягкое уплотнение возле пупка, паха или места операции
Уходит ли боль при нажатии на опухоль?
Да
Боль уходит при надавливании на шишку
Нет
Боль уходит при надавливании на шишку
Было ли у вас шишка или опухшая железа более 2 недель?
Да
Набухание железы или уплотнение более 2 недель
Нет
Распухание железы или уплотнение более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями.Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Слабая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной, вытекающий из области.
- Лихорадка.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Прочие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Без селезенки.
Гипертиреоз возникает, когда в вашем организме слишком много гормона щитовидной железы.
Симптомы гипертиреоза могут включать:
- Усталость.
- Слабость мышц.
- Похудание.
- Потливость и непереносимость высоких температур.
- Быстрый пульс.
- Чувство раздражительности или беспокойства.
- Увеличенная щитовидная железа (ваша щитовидная железа находится у вас на шее).
Гипотиреоз возникает, когда щитовидная железа не вырабатывает достаточное количество гормона щитовидной железы.
Симптомы гипотиреоза могут включать:
- Усталость и слабость.
- Увеличение веса.
- Депрессия.
- Проблемы с памятью.
- Запор.
- Сухая кожа, ломкие ногти и грубые истонченные волосы.
- Неспособность переносить низкие температуры.
Мягкая шишка в одной из этих областей (пупок, пах, область после операции) может быть грыжей . Грыжа может возникнуть, когда мышечная стенка ослабляется и часть внутреннего органа (часто часть кишечника) прорывается наружу.
При грыже шишка может исчезнуть, когда вы надавите на нее или ложитесь, и она может ухудшиться, когда вы кашляете.Это может быть, а может и не быть болезненным.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но по-прежнему можете говорить (легкое затрудненное дыхание), или вы можете настолько запыхаться, что вообще не можете говорить (тяжелое затрудненное дыхание).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь .Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Звоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Воспаление слезной железы · Лучший глазной врач · Офтальмолог в Нью-Йорке
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ВНИЗ СТРАНИЦЫ
Лечение воспаления слезной железы ориентировано на вашу конкретную проблему, поскольку существует множество различных возможных причин.В большинстве случаев воспаление слезной железы можно лечить с помощью пероральных антибиотиков, прописанных вашим окулистом из Нью-Йорка. Если вы не заметите значительного улучшения в первые пару дней, может потребоваться операция. В хронических случаях к новым методам лечения относятся мягкие контактные линзы, пропитанные искусственной слезой и медикаментозные препараты. Запишитесь на прием к лучшим офтальмологам Нью-Йорка, познакомьтесь с нашим окулистом из Нью-Йорка доктором Сабой Ходададиан и офтальмологом доктором Ричардом Л. Делукой.
Воспаление слезной железы
Из ваших глаз слезятся, чтобы они оставались смазанными для комфорта и свободными от пыли, частиц или мусора. Однако, если по какой-либо причине слезные железы опухают или воспаляются, это может быть крайне неприятным опытом.
Железы, производящие слезы, называются слезными железами, но чаще известны как слезные протоки. Медицинский термин, обозначающий состояние, вызывающее воспаление слезных протоков, — дакриоаденит.Это может произойти в одном или обоих глазах, и состояние может быть хроническим или острым, что означает, что оно может проявляться как временная проблема или как постоянная проблема.
Если у вас есть какие-либо аномальные симптомы, вам всегда следует пройти тщательную консультацию и осмотр у офтальмолога или оптометриста из Нью-Йорка для точного диагноза и плана лечения, поскольку это может быть симптомом или признаком серьезного заболевания или состояния.
Симптомы, которых следует ожидать
Когда ваши слезные железы воспаляются, это, вероятно, впервые будет замечено как нарастающее покраснение и дискомфорт.Окружающее снаружи веко может сильно опухнуть и стать болезненным на ощупь. По мере увеличения отека может возникнуть ощущение давления.
Сухие или слезящиеся глаза могут быть симптомами, в зависимости от того, блокирует ли опухоль проток или выталкивает лишние слезы. Воспаление также может привести к образованию липких выделений, которые образуют корку на ресницах. Некоторые более серьезные случаи могут даже включать лихорадку или инфекцию верхних дыхательных путей.
Причины могут меняться
Острые (но временные) случаи воспаления слезной железы обычно возникают в результате вирусной или бактериальной инфекции.Возможны и грибковые инфекции, но на самом деле они встречаются довольно редко. Наиболее распространены:
- Вирусный
- Свинка
- Цитомегаловирус
- Эховирусы
- Вирус Эпштейна-Бар
- Опоясывающий лишай (опоясывающий лишай)
- Мононуклеоз
- Вирус Коксаки А
- Бактериальный
- Стафилококк
- Стрептококк
- Гонореи
- Хламидиоз
- Туберкулез
- Грибковые (редкие)
- Паразит
- Гистоплазмоз
- Простейшие
- Бластомикоз
Текущие хронические случаи обычно вызваны опухолями и воспалениями, не связанными с инфекцией.Заболевания щитовидной железы глаз — частый источник проблем со слезными железами. Иногда возникают псевдоопухоли. Эти опухоли называют «псевдо», потому что они представляют собой воспаленные образования или образования, которые только напоминают опухоли. На самом деле они не раковые. Саркоидоз, образование воспалительных клеток, также может быть проблемой. Если у вас есть какие-либо из этих симптомов, вы всегда должны пройти тщательную консультацию и осмотр у офтальмолога или оптометриста из Нью-Йорка для точного диагноза и плана лечения, поскольку это может быть симптомом или признаком серьезного заболевания или состояния.
Распространенные случаи
Закупорка слезных протоков чаще всего случается у младенцев, но все же может произойти, независимо от того, сколько вам лет. Каждый третий ребенок страдает воспалением слезной железы. Это вызывает чрезмерное слезотечение, покраснение и выделения, когда нет других явных проблем с болезнью или аллергией. Многие дети рождаются с тонким кусочком кожи, похожим на мембрану, которая не позволяет протоку открываться должным образом или делает его слишком узким для прохождения слез. Для исправления этого может потребоваться небольшая процедура продолжительностью от 5 до 10 минут.
Инфекция у взрослых обычно начинается в результате того, что слезный проток заблокирован из-за роста костей. Это может сделать ваши слезные протоки намного уже, чем они должны быть.
Требуется точная диагностика
Чтобы диагностировать воспаление слезной железы или протока, вам необходимо пройти тщательное обследование глаз и век, поскольку потенциально это может быть очень серьезной проблемой. Для проверки наличия опухолей могут потребоваться биопсия, компьютерная томография и другие специальные тесты.
Закупорка слезного протока может быть результатом нескольких проблем, в том числе:
- Тонкая ткань на конце слезного протока не открывается правильно, вызывая инфицирование
- Рост кости носа может сузить слезный проток и вызвать давление
- Несколько типов заражения
- В ваших глазах могут быть даже недоразвитые отверстия там, где слезы встречаются с протоками
Возможные симптомы
Воспаление слезной железы передается по наследству или может быть результатом травмы.Если у вас закупорка слезного протока, может произойти несколько вещей:
- Могут появиться влажные и слезящиеся глаза. Иногда по вашему лицу могут катиться слезы.
- В глазу могут образоваться белые или желтые выделения.
- Возможный отек вокруг глаз и носа.
Отек вокруг глаз и носа может указывать на инфекцию дренажной системы глаза. Это то, что вызвано или вызывает воспаление слезных желез.
Слезный аппарат
Слезный аппарат — это система вашего тела, производящая и отводящая слезы, деликатный и точный процесс. Малейшая инфекция, дефект или отличие могут нарушить весь компромиссный баланс. Это может произойти даже из-за сдвигов в уровне гормонов. Эти гормональные проблемы чаще всего проявляются у женщин, когда они беременеют или переживают менопаузу.
Сухой глаз — одно из состояний, которое может быть следствием нарушений слезного аппарата, и, вероятно, оно чаще всего встречается у офтальмологов.На расстройства слезного аппарата часто влияют такие факторы окружающей среды, как погода и курение, потому что эти типы внешних факторов могут лишить ваши глаза столь необходимой влаги. Чтение или пристальное внимание к экранам компьютеров также может ухудшить ваши симптомы, потому что вы, как правило, реже моргаете во время этих действий.
Лечение воспаления слезной железы
Лечение ориентировано на вашу конкретную проблему, поскольку существует множество разнообразных потенциальных причин.В большинстве случаев воспаление слезной железы можно лечить с помощью пероральных антибиотиков, прописанных вашим окулистом из Нью-Йорка. Обычно они работают довольно быстро и могут фактически избавить от инфекции за пару дней, в то время как общий дискомфорт проходит почти в одночасье. Если вы не заметите значительного улучшения в первые пару дней, может потребоваться операция для очистки самого слезного протока или любой кости или новообразований, которые могут каким-либо образом ограничивать слезный проток.
В хронических случаях лечение оказывается непрерывным, чтобы управлять вашими симптомами.Глазные капли и мази станут неотъемлемой частью вашей аптечки. Однако лечение глазных болезней прогрессирует вместе с остальными технологиями. Некоторые новые методы лечения глазных заболеваний включают мягкие контакты, пропитанные искусственными слезами, и лекарства с замедленным высвобождением, которые вводятся под нижнее веко.
Возможные осложнения
Наихудший вариант развития событий связан с злокачественными новообразованиями слезного протока или настолько сильным отеком, что давление на глаз оказывается достаточным, чтобы ухудшить зрение.Чтобы предотвратить проблемы в будущем, рекомендуется своевременно делать прививки. Обильное питье и соблюдение здорового питания также могут свести к минимуму общее воспаление.
Если у вас есть какие-либо аномальные визуальные симптомы, вы всегда должны пройти тщательную консультацию и осмотр у офтальмолога или оптометриста из Нью-Йорка для точного диагноза и плана лечения, поскольку это может быть симптомом или признаком серьезного заболевания или состояния.
Важное напоминание: Эта информация предназначена только для ознакомления, а не для окончательного медицинского совета.Проконсультируйтесь с глазным врачом по поводу вашего конкретного состояния. Только обученный и опытный окулист может установить точный диагноз и назначить лечение.
Есть ли у вас какие-либо вопросы о лечении воспаления слезных желез в NYC? Хотите записаться на прием к ведущему офтальмологу доктору Ричарду Л. Делуке и высококлассному окулисту доктору Сабе Ходададиан из Manhattan Eye Doctors & Specialists? Пожалуйста, свяжитесь с нашим офисом для консультации с лучшими офтальмологами Нью-Йорка.
Manhattan Eye Specialists
Доктор Саба Ходададиан, оптометрист (глазной врач Нью-Йорка)
983 Park Avenue, Ste 1D19
New York, NY 10028
(между Мэдисон авеню и Парк авеню)
☎ (212) 533-4821
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ
Информация на этом веб-сайте предназначена для общего руководства. Представленная информация никоим образом не отражает окончательных медицинских рекомендаций, и самодиагностики не должны проводиться на основе информации, полученной в Интернете.Важно проконсультироваться у лучшего в своем классе оптометриста или офтальмолога в Нью-Йорке относительно ЛЮБЫХ и ВСЕХ симптомов или признаков , поскольку это может указывать на серьезное заболевание или состояние. Для постановки точного диагноза и плана лечения необходимо ВСЕГДА проводить тщательную консультацию и осмотр офтальмолога . Обязательно позвоните своему местному офтальмологу или позвоните в наш офис сегодня и назначьте консультацию.
Воспалительный рак груди | Детали, диагностика и признаки
Воспалительный рак молочной железы (IBC) встречается редко и составляет всего 1-5% всех случаев рака молочной железы.Хотя это часто является разновидностью инвазивной карциномы протоков, он отличается от других типов рака груди своими симптомами, внешним видом и лечением. IBC имеет симптомы воспаления, такие как отек и покраснение, но инфекция или травма не вызывают IBC или симптомы. Симптомы IBC вызваны тем, что раковые клетки блокируют лимфатические сосуды кожи, из-за чего грудь выглядит «воспаленной».
Симптомы включают набухание груди, пурпурный или красный цвет кожи, и ямочки или утолщение кожи груди , так что она может выглядеть и ощущаться как апельсиновая корка .Часто вы можете не почувствовать шишку, даже если она есть. Если у вас есть какие-либо из этих симптомов, это не означает, что у вас IBC, но вам следует немедленно обратиться к врачу.
Чем воспалительный рак груди отличается от других видов рака груди?
Воспалительный рак молочной железы отличается (IBC) от других типов рака молочной железы по нескольким признакам:
- IBC не похож на типичный рак груди. Часто это не вызывает уплотнения в груди и может не обнаружиться на маммограмме.Это затрудняет диагностику.
- IBC чаще встречается у молодых женщин (моложе 40 лет).
- Афроамериканки, похоже, болеют ИБК чаще, чем белые женщины.
- IBC чаще встречается у женщин с избыточным весом или ожирением.
- IBC также имеет тенденцию быть более агрессивным — он растет и распространяется намного быстрее, чем более распространенные виды рака груди.
- IBC всегда находится на местно-распространенной стадии, когда он впервые диагностируется, потому что клетки рака груди вросли в кожу.(Значит, это как минимум III стадия.)
- Примерно в 1 из каждых 3 случаев ИБК уже распространился (метастазировал) в отдаленные части тела на момент постановки диагноза. Это затрудняет успешное лечение.
- Женщины с IBC, как правило, имеют худший прогноз (исход), чем женщины с другими распространенными типами рака груди.
Признаки и симптомы воспалительного рака груди
Воспалительный рак молочной железы (IBC) вызывает ряд признаков и симптомов, большинство из которых развиваются быстро (в течение 3-6 месяцев), в том числе:
- Припухлость (отек) кожи груди
- Покраснение, охватывающее более одной трети груди
- Язвенная коррозия или утолщение кожи груди, которое может выглядеть и ощущаться как апельсиновая корка
- Втянутый или втянутый сосок
- Одна грудь выглядит больше другой из-за набухания
- Одна грудь на ощупь теплее и тяжелее другой
- Грудь, которая может быть нежной, болезненной или зудящей
- Увеличение лимфатических узлов под мышками или около ключицы
Нежность, покраснение, тепло и зуд также являются частыми симптомами инфекции или воспаления груди, например мастита, если вы беременны или кормите грудью.Поскольку эти проблемы встречаются гораздо чаще, чем IBC, ваш врач может сначала заподозрить инфекцию как причину и назначить вам антибиотики.
Это может быть хорошим первым шагом, но если ваши симптомы не улучшатся в течение 7–10 дней, необходимо провести дополнительные анализы для выявления рака. Возможность IBC следует рассматривать более серьезно, если у вас есть эти симптомы, и вы не беременны, не кормите грудью или пережили менопаузу.
IBC быстро растет и распространяется, поэтому к моменту появления симптомов рак, возможно, уже распространился на близлежащие лимфатические узлы.Это распространение может вызвать увеличение лимфатических узлов под рукой или над ключицей. Если диагноз задерживается, рак может распространиться на отдаленные участки.
Если у вас есть какие-либо из этих симптомов, это не означает, что у вас IBC, но вам следует немедленно обратиться к врачу. Если лечение антибиотиками начато, вам необходимо сообщить врачу, если оно не помогает, особенно если симптомы ухудшаются или пораженный участок увеличивается. Обратитесь к специалисту (например, к хирургу-маммологу) или, возможно, вы захотите получить второе мнение, если вас это беспокоит.
Как диагностируется воспалительный рак груди?
Визуальные тесты
При подозрении на воспалительный рак молочной железы (IBC) можно сделать один или несколько из следующих визуализирующих тестов:
Иногда перед началом лечения делается фотография груди, чтобы зафиксировать степень покраснения и припухлости.
Биопсия
Рак груди диагностируется с помощью биопсии, при которой берется небольшой кусочек ткани груди и исследуется в лаборатории.Ваш физический осмотр и другие тесты могут показать результаты, которые являются «подозрительными для» IBC, но только биопсия может точно сказать, что это рак.
Исследования биоптатов
Раковые клетки в биопсии будут исследованы в лаборатории, чтобы определить их степень.
Они также будут проверены на наличие определенных белков, которые помогут решить, какое лечение будет полезным. Женщины, у которых раковые клетки груди имеют рецепторы гормонов, вероятно, выиграют от лечения препаратами гормональной терапии.
Раковые клетки, которые производят слишком много белка HER2 или слишком много копий гена этого белка, можно лечить определенными лекарствами, нацеленными на HER2.
Стадии воспалительного рака груди
Все воспалительные формы рака молочной железы начинаются как Стадия III (T4dNXM0) , так как они поражают кожу. Если рак распространился за пределы груди в отдаленные области, это стадия IV .
Для получения дополнительной информации прочтите о стадировании рака груди.
Выживаемость при воспалительном раке молочной железы
Воспалительный рак груди (IBC) считается агрессивным раком, потому что он быстро растет, с большей вероятностью распространился в момент обнаружения и с большей вероятностью вернется после лечения, чем другие типы рака груди. Прогноз обычно не такой хороший, как при других типах рака груди.
Показатели выживаемости могут дать вам представление о том, какой процент людей с таким же типом и стадией рака все еще жив в течение определенного времени (обычно 5 лет) после того, как им был поставлен диагноз.Они не могут сказать вам, сколько вы проживете, но могут помочь вам лучше понять, насколько вероятно, что ваше лечение будет успешным.
Имейте в виду, что показатели выживаемости являются оценочными и часто основываются на предыдущих результатах большого числа людей, у которых был конкретный рак, но они не могут предсказать, что произойдет в конкретном случае человека. Эта статистика может сбивать с толку и вызывать у вас больше вопросов. Поговорите со своим врачом о том, как эти цифры могут быть применимы к вам, поскольку он или она знакомы с вашей ситуацией.
Что такое 5-летняя относительная выживаемость?
Относительный коэффициент выживаемости сравнивает женщин с таким же типом и стадией рака груди с женщинами в общей популяции. Например, если относительная 5-летняя выживаемость для конкретной стадии рака груди составляет 70%, это означает, что женщины, у которых есть этот рак, в среднем примерно на 70% выше, чем женщины, у которых этого рака нет. рак жить не менее 5 лет после постановки диагноза.
Откуда эти числа?
Американское онкологическое общество полагается на информацию из базы данных SEER *, поддерживаемой Национальным институтом рака (NCI), чтобы предоставить статистику выживаемости для различных типов рака.
База данных SEER отслеживает 5-летнюю относительную выживаемость при раке груди в Соединенных Штатах, основанную на том, как далеко распространился рак. Однако база данных SEER не группирует раковые заболевания по стадиям AJCC TNM (стадия 1, стадия 2, стадия 3 и т. Д.). Вместо этого он группирует рак на локальные, региональные и отдаленные стадии:
- Локализованный: Нет никаких признаков того, что рак распространился за пределы груди.
- Региональный: Рак распространился за пределы груди на близлежащие структуры или лимфатические узлы.
- Отдаленный: Рак распространился на отдаленные части тела, такие как легкие, печень или кости.
5-летняя относительная выживаемость при воспалительном раке груди
(на основе данных о женщинах, у которых в период с 2009 по 2016 год был диагностирован воспалительный рак груди)
| SEER Stage | Относительная выживаемость за 5 лет |
| Региональный | 56% |
| Дальний | 19% |
| Все стадии SEER | 41% |
Что такое числа
- У женщин, у которых сейчас диагностирован воспалительный рак молочной железы, может быть лучший прогноз, чем показывают эти цифры. Лечение со временем улучшается, и эти цифры основаны на женщинах, которым был поставлен диагноз и лечили по крайней мере четыре-пять лет назад.
- Эти числа относятся только к стадии рака, когда он впервые диагностирован. Они не применяются позже, если рак растет, распространяется или возвращается после лечения.
- Эти числа учитывают не все. Показатели выживаемости сгруппированы в зависимости от того, насколько далеко распространился рак, но ваш возраст, общее состояние здоровья, степень реакции рака на лечение, степень опухоли и другие факторы также могут повлиять на ваше мнение.
* SEER = эпиднадзор, эпидемиология и конечные результаты
Лечение воспалительного рака груди
Воспалительный рак груди (IBC), не распространившийся за пределы груди или близлежащих лимфатических узлов, относится к стадии III. В большинстве случаев лечение — это сначала химиотерапия, чтобы попытаться уменьшить опухоль, а затем операция по удалению рака. Облучение проводится после операции, и в некоторых случаях после облучения может быть назначено дополнительное лечение. Поскольку ИБК настолько агрессивен, операции по сохранению груди (лампэктомия) и биопсия сторожевых лимфатических узлов обычно не являются частью лечения.
IBC, который распространился на другие части тела (стадия IV), можно лечить с помощью химиотерапии, гормональной терапии и / или лекарств, нацеленных на HER2.
Подробнее см. Лечение воспалительного рака молочной железы.
Опухшие железы — NHS
Опухшие железы — признак того, что организм борется с инфекцией. Обычно они проходят сами по себе в течение 2 недель.
Проверьте, не опухли ли ваши железы. железы или лимфатические узлы) набухают рядом с инфекцией, чтобы помочь вашему организму бороться с ней.
Иногда отекает железа только на одной стороне тела.
У вас также могут быть другие симптомы, такие как боль в горле, кашель или высокая температура.
Что вы можете делать самостоятельно
Опухшие железы должны исчезнуть в течение 2 недель.
Вы можете облегчить симптомы:
Несрочный совет: обратитесь к терапевту, если:
- ваши опухшие железы увеличиваются или они не опускаются в течение 2 недель
- они ощущаются твердыми или не двигаются при нажатии на них
- у вас ночная потливость или очень высокая температура (вы чувствуете жар и дрожь ) более 3 или 4 дней
- у вас опухшие железы и нет других признаков болезни или инфекции
- у вас опухшие лимфатические железы чуть выше или ниже ключицы (кость, которая проходит от грудины до каждого плеча)
Срочный совет: обратитесь за консультацией к 111 прямо сейчас, если:
- у вас опухшие железы, и вам очень трудно глотать.
111 скажет вам, что делать.При необходимости они могут организовать телефонный звонок медсестры или врача.
Зайдите на 111.nhs.uk или позвоните по телефону 111.
Другие способы получить помощь
Срочно запишитесь на прием к терапевту
Вас может лечить терапевт.
Спросите у своего терапевта о срочной встрече.
Причины опухших желез
Не ставьте себе диагноз самостоятельно — обратитесь к терапевту, если вы беспокоитесь.
Набухшие железы:
- , часто вызываемые распространенными заболеваниями, такими как простуда, тонзиллит и инфекции уха или горла.
- иногда вызываются вирусными инфекциями, такими как гландулярная лихорадка. лейкоз) или лимфатической системы (лимфома)
Врач общей практики сможет порекомендовать лечение в зависимости от причины, которое может включать антибиотики (антибиотики не действуют при вирусных инфекциях).
Последняя проверка страницы: 25 сентября 2020 г.
Срок следующей проверки: 25 сентября 2023 г.
Рак головы и шеи — Диагностика, оценка и лечение
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, нос и горло. Типичные симптомы включают постоянную боль в горле, затрудненное глотание, язвы во рту, которые не заживают, хриплый голос и стойкий отек шеи из-за увеличения лимфатических узлов.
Ваш врач, скорее всего, проведет медицинский осмотр, чтобы оценить ваше состояние. Чтобы подтвердить диагноз рака и определить, распространился ли он, вы можете пройти эндоскопию, МРТ головы, компьютерную томографию носовых пазух, компьютерную томографию головы, панорамный рентгеновский снимок зубов, компьютерную томографию с коническим лучом, ПЭТ / КТ или визуализацию грудной клетки. Если ни один из этих тестов не указывает на рак, дальнейшие действия могут не потребоваться. Однако ваш врач может захотеть контролировать ваше состояние, если симптомы не исчезнут. Если обнаружено отклонение от нормы и тесты не подтверждают его доброкачественность, врач может назначить биопсию.
Что такое рак головы и шеи?
Рак головы и шеи — это группа раковых заболеваний, которые обычно возникают в плоскоклеточных клетках, выстилающих ротовую полость, голосовой ящик (гортань), горло (глотку), слюнные железы, носовую полость и придаточные пазухи носа. Эти виды рака сгруппированы вместе из-за их местоположения и потому, что хирурги головы и шеи, также известные как отоларингологи или врачи уха, носа и горла (ЛОР), почти всегда являются членами онкологической бригады, ведущей пациентов с раком головы и шеи.
Рак головы и шеи чаще встречается у взрослых старше 50 лет и в два раза чаще встречается у мужчин. Факторы риска включают:
- Возраст
- Пол
- Употребление алкоголя и табака
- Облучение или воздействие асбеста
- Плохая гигиена полости рта
- Этническая принадлежность, особенно азиатского происхождения (рак носоглотки)
- Инфекция, вызванная вирусом папилломы человека (ВПЧ)
Типичные симптомы часто включают постоянную боль в горле, затрудненное глотание, неизлечимую боль во рту и хриплый голос.Другие симптомы зависят от локализации рака, но часто могут включать:
- Необъяснимое кровотечение во рту
- Красные или белые пятна во рту
- Отек челюсти
- Затруднение при открывании рта
- Боль в ухе
- Боль при глотании
- Затрудненное дыхание и / или речь
- Частые головные боли
- Хронические инфекции носовых пазух
- Зубная боль, болезненность десен, расшатывание зубов
- Необъяснимое носовое кровотечение
- Онемение или паралич лица
- Потеря слуха
- Безболезненное образование в области шеи
начало страницы
Как диагностируется и оценивается рак головы и шеи?
Ваш врач спросит вас о вашей истории болезни, факторах риска и симптомах и проведет медицинский осмотр.
Ваш врач может назначить один или несколько из следующих тестов визуализации, чтобы определить, есть ли у вас рак и распространился ли он:
- Назофаринголарингоскопия: при этом эндоскопическом обследовании используется гибкий оптический инструмент с подсветкой, называемый эндоскопом, для исследования полости носа, голосового аппарата и горла. С помощью местной анестезии трубку вводят в рот или нос, чтобы сделать снимки и оценить аномальные клетки.
- МРТ головы : Во время МРТ головы используются мощное магнитное поле, радиочастотные импульсы и компьютер для получения подробных изображений внутренней части головы и шеи.В настоящее время МРТ является наиболее чувствительным методом визуализации головы в повседневной клинической практике.
- КТ пазух :
Этот диагностический медицинский тест позволяет получить несколько изображений или изображений полостей придаточных пазух носа пациента. Изображения поперечного сечения, созданные во время компьютерной томографии, можно переформатировать в нескольких плоскостях и даже создать трехмерные (3-D) изображения. Он в основном используется для выявления рака носовых пазух и носовых пазух и планирования операций. - КТ Головки :
Как и КТ носовых пазух, КТ головы может помочь обнаружить аномалии придаточных пазух носа и носовой полости. - Панорамный стоматологический рентгеновский снимок : Это двухмерное (2-D) стоматологическое рентгеновское исследование, также называемое панорамной рентгенографией, позволяет получить единое изображение всего рта, включая зубы, верхнюю и нижнюю челюсти, окружающие структуры. и ткани. Это может помочь выявить рак полости рта.
- Стоматологический конический луч CT : В этом типе компьютерной томографии используется специальная технология для создания трехмерных (3-D) изображений зубных структур, мягких тканей, нервных путей и костей в черепно-лицевой области за одно сканирование.КТ с коническим лучом обычно используется для подтверждения правильности нацеливания лучевой терапии.
- ПЭТ / КТ : Это исследование ядерной медицины объединяет позитронно-эмиссионную томографию (ПЭТ) и компьютерную томографию для создания изображений, которые точно определяют анатомическое расположение аномальной метаболической активности. Он может обнаружить рак головы и шеи, определить, распространился ли он, оценить эффективность плана лечения и определить, вернулся ли рак после лечения.
- Визуализация грудной клетки: Наиболее частым местом распространения рака головы и шеи являются легкие.Кроме того, пациенты с раком головы и шеи (особенно если они курили / курили) могут иметь отдельный рак легких, не связанный с раком головы и шеи. Ваш врач может назначить для исследования простой рентген грудной клетки или КТ грудной клетки .
Если эти тесты не указывают на рак, дальнейшие действия могут не потребоваться. Однако ваш врач может захотеть осмотреть область во время будущих посещений.
Если эти тесты четко не показывают, что отклонение является доброкачественным, может потребоваться биопсия .Биопсия — это удаление ткани для исследования на наличие болезни. Биопсия выполняется несколькими способами. Некоторые биопсии включают удаление небольшого количества ткани с помощью иглы, в то время как другие включают хирургическое удаление всего подозрительного образования (узелка).
Часто ткань удаляют, вводя иглу через кожу в область аномалии. Это называется тонкоигольной аспирацией (FNA). Биопсию можно безопасно выполнять с визуальным контролем, таким как УЗИ, рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
начало страницы
Как лечится рак головы и шеи?
Рекомендуемый тип лечения зависит от локализации, размера и типа рака, скорости его роста и общего состояния здоровья пациента.
Рак головы и шеи можно лечить с помощью лучевой терапии, хирургического вмешательства и / или химиотерапии. Какая комбинация методов лечения будет использоваться, зависит от того, где находится рак и насколько он запущен.
Рак головы и шеи часто распространяется на лимфатические узлы шеи.Поэтому для лечения этих узлов также часто используются хирургическое вмешательство и / или лучевая терапия. Эта операция называется расслоением шеи и обычно (но не всегда) проводится одновременно с операцией на первичном участке.
Если план лечения предусматривает лучевую терапию, можно также лечить шею лучевой терапией. Рассечение шеи может быть выполнено позже, в зависимости от реакции вашего организма на лучевую терапию.
Недавние исследования показывают, что химиотерапия, проводимая одновременно с лучевой терапией, более эффективна.Поэтому схемы лучевой терапии иногда включают химиотерапию, если стадия рака находится на поздней стадии (продвинутая стадия III или стадия IV). В сочетании с лучевой терапией чаще всего назначают цисплатин (платинол) и цетуксимаб (эрбитукс).
Иногда другие препараты могут включать фторурацил (5-FU, Адруцил), карбоплатин (Параплатин), паклитаксел (Таксол) и доцетаксол (Таксотер). Это лишь неполный список химиотерапевтических средств; ваши врачи могут использовать других.Химиотерапия может проводиться различными способами, включая низкую суточную дозу, умеренно низкую еженедельную дозу или относительно более высокую дозу каждые три-четыре недели.
Обычно для лечения рака головы и шеи может использоваться одна из следующих процедур лучевой терапии:
- Внешняя лучевая терапия (EBT): метод доставки пучка высокоэнергетических рентгеновских лучей или протонных лучей к месту расположения опухоли. Луч излучения генерируется вне пациента (обычно с помощью линейного ускорителя для фотонов / рентгеновских лучей и циклотрона или синхротрона для пучка протонов) и направляется на место опухоли.Эти радиационные лучи могут разрушить раковые клетки, а планы конформного лечения позволяют щадить окружающие нормальные ткани. Дополнительную информацию см. На странице «Внешняя лучевая терапия».
- Лучевая терапия с модуляцией интенсивности (IMRT): усовершенствованный режим высокоточной лучевой терапии, в котором используются управляемые компьютером ускорители рентгеновского излучения для доставки точных доз облучения к злокачественной опухоли или определенным участкам внутри опухоли. Доза облучения разработана таким образом, чтобы соответствовать трехмерной (3-D) форме опухоли путем модуляции или управления интенсивностью луча радиации, чтобы сфокусировать более высокую дозу радиации на опухоли при минимальном воздействии радиации на здоровые клетки. См. Страницу IMRT для получения дополнительной информации.
Дополнительные сведения см. На странице «Лечение рака головы и шеи».
начало страницы
Эта страница была просмотрена 18 марта 2020 г.
Внешний вид полового члена, шишки и шишки
Винита Ране
Тим Рид
Предпосылки
Даже после тщательного обследования бывает трудно отличить нормальный анатомический вариант полового члена от патологии, требующей лечения.
Объектив / с
Цель этой статьи — помочь в диагностике, описывая ряд распространенных анатомических вариантов полового члена и сравнивая их с общими патологическими состояниями.
Обсуждение
Рассматриваемые проблемы включают жемчужные папулы полового члена, сальные железы полового члена (пятна Фордайса), железы Тайсона, ангиокератомы мошонки, лимфоцеле, бородавки полового члена, контагиозный моллюск, фолликулит и чесотку.
«От того, что не смотрю, упускается больше, чем от незнания.’
Профессор Томас Макрэ
Даже после тщательного обследования бывает сложно отличить нормальный анатомический вариант полового члена от патологии, требующей лечения. В эпоху вакцинации против вируса папилломы человека (ВПЧ) общепринятая практика лечения любой опухоли полового члена как бородавки больше не используется.
С момента внедрения Национальной программы вакцинации против вируса папилломы человека для молодых женщин в 2007 году заболеваемость остроконечными кондиломами среди молодых австралийских гетеросексуалов резко снизилась. 1 Ожидается, что с распространением этой программы вакцинации на молодых мужчин заболеваемость остроконечными кондиломами будет снижаться и у гомосексуальных мужчин: шишки на гениталиях у молодых людей теперь реже становятся бородавками. Эта статья призвана помочь в диагностике, выделяя некоторые общие анатомические варианты и сравнивая их с несколькими патологическими состояниями. Существуют и другие состояния, которые могут вызвать патологию половых органов, которые не рассматриваются, и их лечение подробно не обсуждается.
Большинство анатомических вариантов имеют общие характерные черты, которые помогают распознавать, такие как симметрия, гладкая поверхность и четко очерченная граница. Нормальные варианты не должны вызывать никаких симптомов боли или быть связаны с паховой лимфаденопатией. Таблица 1 описывает некоторые типичные признаки, указывающие на остроконечные кондиломы. Несмотря на эти особенности, иногда бывает трудно быть уверенным, особенно если внешний вид нетипичный. Имея доступ к банку изображений, например, на веб-сайте Мельбурнского центра сексуального здоровья (www.stiatlas.org), очень полезно. Эти изображения также можно использовать, чтобы успокоить пациентов и рассказать им о различиях между нормальной анатомией и состояниями, требующими лечения.
| Вероятно бородавка | Вероятно нормальный анатомический вариант | |
|---|---|---|
| История | Невакцинированные Половой контакт с остроконечными кондиломами | Предыдущая вакцинация против четырехвалентного ВПЧ, особенно если она была сделана до начала половой жизни |
| Внешний вид |
|
|
| Дермоскопия | Неровные выступы со шпилькой, сосудистой сеткой в виде запятой и неправильной формы, окруженные беловатой полосой |
|
| С течением времени | Появляются новые очаги, предыдущие очаги увеличиваются в размере | Без изменений или минимальные изменения |
Нормальные варианты
Перламутровые папулы полового члена
Жемчужные папулы полового члена (PPP) — это крошечные бугорки, которые видны аккуратными рядами вокруг коронки головки полового члена ( Рисунок 1 ).Они могут образовывать один ряд или несколько упорядоченных колец, окружающих корону. ППС многочисленны, однородны, симметричны, имеют куполообразную форму и имеют длину от 1 до 3 мм. PPP встречается примерно у 20% мужчин и часто принимается за бородавки, но не имеет к ним никакого отношения. 2,3 В сложных случаях может быть полезна дерматоскопия, так как PPP будут иметь тонкие регулярные сосуды, отличные от остроконечных кондилом. Гистологически PPP напоминают ангиокератомы.
Рис. 1. Перламутровые папулы полового члена
пятна Фордайса
Пятна Фордайса — это видимые сальные железы, расположенные вдоль стержня полового члена ( Рисунок 2 ). 4 Часто они появляются в подростковом возрасте. Пятна Фордайса лучше видны, когда кожа растянута, и многие пациенты могут описать их как шишку, которая появляется во время эрекции. Также могут появиться пятна на мошонке. Некоторые пациенты могут выдавить густые выделения мелового цвета, сдавив шишку. Пятна Фордайса могут также появляться на других участках, например, на каймовой границе губ, когда, если их увидеть, могут помочь убедить пациента в том, что они представляют собой нормальный анатомический вариант, не требующий какого-либо лечения.
Рисунок 2. Пятна Фордайса (сальные железы полового члена)
Железы Тайсона
железы Тайсона — это эктопические сальные железы, которые появляются парами в виде отверстий по обе стороны от уздечки ( Рисунок 3 ). Поскольку это нормальные структуры, лечение не требуется. 5
Рисунок 3. Сальники Тайсона
Ангиокератомы
Ангиокератомы могут возникать отдельно или в множестве и проявляться в виде темно-красных или пурпурных папул, обычно над мошонкой.Они также могут появиться на половом члене ( Рисунок 4 ). Ангиокератомы прогрессируют с возрастом и представляют собой набор увеличенных капилляров. 6 Лечение требуется только при частом кровотечении.
Рисунок 4. Ангиокератомы мошонки
Лимфоцель
Lymphocoeles представляют собой пальпируемую пуповидную структуру, которая может располагаться вертикально или горизонтально на стержне полового члена ( Рисунок 5 ). Они связаны с трением и повышенной сексуальной активностью.Lymphocoeles, вероятно, вызваны склерозирующим лимфангитом, воспалительным процессом, вызванным тромбированием сосуда. 7 Склерозирующий лимфангит также может возникать при наличии некоторых инфекций, передаваемых половым путем (ИППП), таких как Neisseria gonorrhea или сифилис, и может потребоваться соответствующий скрининг на ИППП. Тромбированный сосуд обычно самопроизвольно реканализируется, поэтому само состояние не требует лечения.
Рисунок 5. Лимфоцеле. Также обратите внимание на маленькие жемчужные папулы полового члена
.
Теги кожи
Также известные как акрохордоны, кожные бирки часто встречаются в складках кожи в паху у мужчин среднего возраста.Обычно они имеют размер и форму рисового зерна. Часто они также присутствуют в подмышечных впадинах и на латеральной коже шеи. Кожные бирки имеют фиброваскулярный центр и нормальный вышележащий эпидермис.
Шишки на половом члене, которые могут потребовать лечения
Бородавки
Бородавки полового члена (Condylomata acuminata) — это нерегулярные грубые поражения, которые могут возникать в любом месте полового члена, головки и крайней плоти; они также могут возникать из проходного отверстия. Размер бородавок варьируется от миллиметра до нескольких сантиметров.Бородавки на стержне полового члена или лобковой области, как правило, более уплотнены и имеют куполообразную форму, тогда как бородавки под крайней плотью или выходящие из уретры более мягкие и лобковые ( Рисунок 6 ). Гладкую бородавку бывает трудно отличить от акрохордона (кожного пятна) или другой нормальной структуры, но при ярком свете и увеличении можно увидеть мелкие точки или узор из булыжника. Бородавки чаще всего возникают из-за штаммов 6 и 11 ВПЧ. 8 Существует несколько вариантов лечения, включая криотерапию, подофиллотоксин и имиквимод.Все эти терапевтические варианты обычно требуют нескольких курсов лечения в течение нескольких недель. Поскольку естественная история ВПЧ у иммунокомпетентных хозяев — спонтанное выздоровление в течение 12–24 месяцев, пациенты также могут отказаться от лечения. 9,10
Рис. 6. Бородавки полового члена
Контагиозный моллюск
Molluscum contagiosum выглядит как маленькие папулы с центральным углублением или пупком. Они вызываются представителем семейства поксвирусов, вирусом контагиозного моллюска (MCV).Контагиозный моллюск обычно заражается детьми в результате несексуального контакта с кожей, часто во время купания или плавания с другими инфицированными детьми. Однако у взрослых моллюск, передающийся половым путем, можно увидеть на гениталиях или рядом с ними (, рис. 7, ). Вирус имеет самоограничивающееся течение в течение нескольких месяцев, но часто рекомендуется лечение криотерапией, чтобы предотвратить распространение MCV среди других. 11,12
Рис. 7. Контагиозный моллюск
Фолликулит
Фолликулит — это воспаление волосяных фолликулов, которое часто наблюдается у основания полового члена ( Рисунок 8 ).Фолликулит представляет собой пустулу вокруг волосяного фолликула, которая часто вызывает зуд, а иногда и болезненность. Пациенты часто обеспокоены тем, что причиной является вирус простого генитального герпеса (ВПГ), но связь с волосяным фолликулом и качество боли помогает отличить фолликулит от ВПГ. При аспирации поражения часто наблюдается густой гнойный материал (который может быть окрашен кровью), тогда как везикулы, вызванные вирусом простого герпеса, выделяют прозрачную жидкость или жидкость соломенного цвета. Вирус простого герпеса также может быть связан с продромом недомогания, утомляемости и парестезии пораженного участка.Поражения контагиозным моллюском — еще одна причина, которую иногда путают с фолликулитом, но иногда появляется красный ореол. Фолликулит часто успешно лечится с помощью местного лечения и мер гигиены половых органов, но может потребоваться соответствующая противомикробная терапия, если имеется окружающий целлюлит или большое количество поражений.
Рисунок 8. Фолликулит
Первичный сифилис
Ранний шанкр сифилиса может проявляться в виде не изъязвленной шишки в форме пуговицы на коже полового члена.Шанкры часто имеют уплотнение, и обычно наблюдаются признаки разрушения эпидермиса или паховой лимфаденопатии. Серологический анализ на сифилис может быть отрицательным в течение первых нескольких дней на шанкр, и его следует повторить через 2–4 недели при подозрении на сифилис. При очень раннем сифилисе с большей вероятностью может дать положительный результат трепонемная полимеразная цепная реакция (ПЦР) с использованием сухого ватного тампона, энергично растираемого по поражению во время первичной консультации. Хотя это делают только некоторые специализированные лаборатории, большинство из них может направить образец для соответствующего тестирования.
Чесотка
Генитальная чесотка представляет собой сильно зудящие розовые узелки ( Рисунок 9 ). У пациентов обычно есть признаки чесотки в других местах, например, на запястьях, пальцах рук и на коже нижней части живота, которые могут включать типичные линейные норы.
Рисунок 9. Чесотка
Подкожные уплотнения
Шишки под кожей на половом члене встречаются редко и, скорее всего, представляют собой патологию. Важным диагнозом, который следует учитывать, является болезнь Пейрони, которая может проявляться в виде налета, прикрепленного к белочной оболочке, обычно в проксимальной половине полового члена.Кожа над ним свободно движется, и пациенты могли заметить искривление эрегированного полового члена. В некоторых культурах существует практика введения под кожу полового члена стальных, пластиковых или стеклянных бусин. Небольшая шишка возле волосистой кожи проксимального отдела полового члена может быть зажившим фурункулом.
Сводка
Хотя уплотнения на половом члене часто являются источником сильного беспокойства для пациента, если неясно, является ли поражение нормальным вариантом или нет, обычно нет никакого вреда в том, чтобы попросить пациента вернуться для осмотра.В некоторых случаях необходимо обратиться к более опытному коллеге, в службу сексуального здоровья или дерматологу для помощи с диагностикой. Второе мнение часто более эффективно и предпочтительнее для пациента, чем биопсия или пробное лечение.
Ключевые моменты
- Остроконечные кондиломы становятся все реже.
- Нормальные варианты могут вызывать значительную тревогу, но не имеют последствий, не представляют собой ИППП, не передаются другим лицам и не требуют лечения.
- Если диагноз неясен, может быть полезно осмотреть пациента через несколько недель. Нормальный вариант обычно не прогрессирует, и для большинства состояний, требующих лечения, нет никакого вреда для пациента, если лечение откладывается на несколько недель.
Конкурирующие интересы: Тим Рид получил оплату от GlaxoSmithKline и Merck Sharp & Dohme за работу в качестве главного исследователя на участке для исследования антиретровирусных препаратов (GSK) и исследования вакцины против ВПЧ (MSD).
Происхождение и экспертная оценка: Задано; внешняя экспертная оценка.
Благодарности
Авторы выражают признательность Яну Денхэму за его рецензию на рукопись и предоставленные изображения. Мы также благодарим Afrizal Afrizal за техническую поддержку изображений.
Список литературы
- Прочтите TR, Hocking JS, Chen MY, Donovan B, Bradshaw CS, Fairley CK. Практическое исчезновение остроконечных кондилом у молодых женщин через 4 года после начала национальной программы вакцинации против вируса папилломы человека (ВПЧ).Sex Transm Infect 2011; 87: 544–77.
- Watanabe T, Yoshida Y, Yamamoto O. Дифференциальная диагностика жемчужных папул полового члена и острой кондиломы полового члена с помощью дерматоскопии. Eur J Dermatol 2010; 20: 414–5.
- Агравал С.К., Бхаттачарья С.Н., Сингх Н. Жемчужные папулы полового члена: обзор. Int J Dermatol 2004; 43: 199–201.
- О’Махони С. Шишки и шишки на половых органах: что является нормальным? Тенденции в урологии, гинекологии и сексуальном здоровье 2007; 12: 25–7.
- Hyman AB, Brownstein MH.«Железы» Тайсона. Внематочные сальные железы и папилломатоз полового члена. Arch Dermatol 1969; 99: 31–6.
- Мачан М., Тонкович-Капин В. Образы в клинической медицине. Ангиокератомы Фордайса. N Engl J Med 2012; 366: 1240.
- Макмиллан А. Лимфоцеле и локализованный лимфатический отек полового члена. Бр. Дж. Венер Дис, 1976; 52: 409–11.
- Янофский В.Р., Патель Р.В., Гольденберг Г. Генитальные бородавки: всесторонний обзор. Журнал J Clin Aesth Dermatol 2012; 5: 25–36.
- Рассел Д., Брэдфорд Д., Фэрли СК.Медицина сексуального здоровья. 2-е изд. Мельбурн: IP Communications Ltd, 2011.
- Hathaway JK. ВПЧ: диагностика, профилактика и лечение. Clin Obstet Gynecol 2012; 55: 671–80.
- Bikowski JB Jr. Molluscum contagiosum: необходимость вмешательства врача и новые варианты лечения. Кутис 2004; 73: 202–6.
- Tyring SK. Контагиозный моллюск: важность ранней диагностики и лечения. Am J Obstet Gynecol 2003; 189: S12–6.
Переписка afp @ racgp.org.au
Открытие или сохранение файлов
Файлы на веб-сайте можно открывать или загружать и сохранять на свой компьютер или устройство.
Чтобы открыть, щелкните ссылку, ваш компьютер или устройство попытается открыть файл с помощью совместимого программного обеспечения.
Чтобы сохранить файл, щелкните ссылку правой кнопкой мыши или щелкните ссылку и выберите «Сохранить как …». Следуйте подсказкам, чтобы выбрать место.
Типы файлов
PDF Большинство документов на веб-сайте RACGP имеют формат Portable Document Format (PDF).Эти файлы будут иметь «PDF» в скобках вместе с размером файла для загрузки. Чтобы открыть файл PDF, вам потребуется совместимое программное обеспечение, такое как Adobe Reader. Если у вас его нет, вы можете бесплатно загрузить Adobe Reader.
DOC Некоторые документы на этом сайте представлены в формате Microsoft Word. Они будут иметь «DOC» в скобках вместе с размером файла для загрузки. Для просмотра этих документов вам понадобится программа, которая может читать формат Microsoft Word. Если у вас ничего нет, вы можете бесплатно скачать MS Word Viewer.