Диета при хроническом колите с запорами | Лечение запора
Если у вас колит с запорами, лечение необходимо начать с нормализации рациона питания. Диета при лечении запоров должна содержать в себе продукты с большим содержанием клетчатки, обладающие слабительным действием, богатые витаминами и минералами, макро и микроэлементами.
Примерный рацион
Необходимо употреблять продукты, которые оказывают слабительное действие, хорошо влияют на желудочно-кишечный тракт и на весь организм человека, так как содержат все необходимые для человека элементы. При этом питание должно быть дробным, небольшими порциями.
- Хлеб с отрубями, хлеб из муки грубого помола, черный хлеб (несвежий хлеб наиболее полезен для пищеварительной системы)
- Морковь, свекла
- Овощи и фрукты без кожуры
- Изюм, инжир, апельсин, курага, финики, мандарин, чернослив, банан, сухофрукты
- Кефир, йогурт, мягкий сыр
- Тыква, репа, топинамбур, кабачки, цветная и белокочанная капуста (в квашеном виде)
- Компот, натуральный сок, чистая вода
- Черная смородина, ежевика, калина, черника
- Растительные масла
- Отруби
Вам будет интересно почитать: Причины и лечение запоров при панкреатите
Но есть и продукты, отрицательно влияющие на пищеварение, это продукты, обладающие закрепляющим действием и вызывающим газообразование.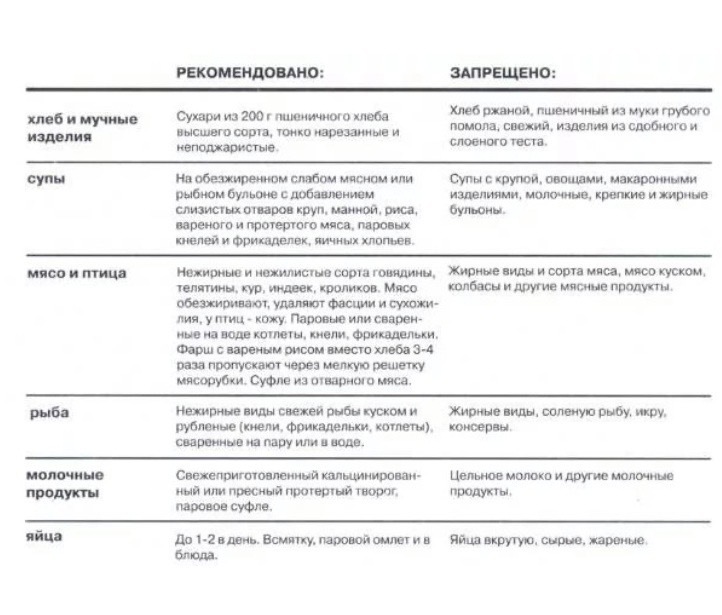 К ним относятся:
К ним относятся:
- Белый хлеб из муки высшего сорта
- Мясо (жирное, жаренное)
- Сало
- Жареная рыба
- Каши из риса, гороха и манной крупы
- Горох, фасоль
- Сыр твердых сортов
- Картофель (жареный, вареный и т.д. любой кроме запеченного)
- Грибы
- Крепкий чай, кофе, какао, газированные напитки
- Свежая капуста
- Копчёности и консервы
- Кисель
- Виноград
- Пряная и острая пища
Ограничение или полное исключение из рациона этих продуктов благотворно скажется на работе пищеварительной системы и поможет в нормализации стула. Но диета не может полностью решить проблему запора, возникшего при колите для его устранения также необходимо медикаментозное лечение, которое проводится под наблюдением врача.
А какие продукты вы исключаете из рациона при хроническом колите? Напишите в комментариях
Вам будет интересно почитать:
Основные симптомы синдрома раздраженного кишечника
Понравилась статья? Подписывайте на канал!
Диета при хроническом колите.
 Пример дневного меню
Пример дневного меню
Основные подходы к организации питания при хроническом колите
Диета во время обострения, сопровождающегося диареей
Важное условие данной диеты: пища должна быть механически и термически щадящая. Допустима отварная, заливная пища и блюда, приготовленные на пару. Из меню требуется удалить все продукты, обладающие раздражающим действием на слизистую: жареные, жирные блюда, остроты и пряности.
Разрешено:
- Мясные супы на слабом бульоне и мелко нарезанными овощами, можно добавлять мелко порезанное отварное мясо
- Хлеб, желательно вчерашний, сухари
- Каши, исключая пшенную, разрешено добавление 5г сливочного масла, готовят на воде
- Омлеты (на пару), яйца (не больше 2 штук) всмятку
- Кисели, компоты, соки (не кислые), отвар шиповника
- Такие овощи как тыква, кабачки, морковь, картофель подвергаются термической обработке (отвариваются или тушатся) и протираются в виде суфле, пудингов, пюре
- Рубленые мясо, птица, рыба (в виде котлет, фрикаделек, суфле или тефтелей)
- Груши, яблоки в печеном виде, зефир, мармелад
Не рекомендовано употребление в пищу:
- Жирная птица, рыба и мясо
- Колбасы, копченые блюда, различные консервы
- Бобы, лук (в том числе зеленый), чеснок, грибы, щавель, свёкла, редис, капуста
- Жареные блюда
- Блюда, приправленные большим количеством специй
- Молоко, острые сыры
- Свежие абрикосы, сливы, виноград и соки из них.
 Употребление этих фруктов допустимо в виде компотов
Употребление этих фруктов допустимо в виде компотов - Свежий хлеб, слоеные и сдобные изделия
- Алкоголь, шоколад, всевозможные газировки и энергетические напитки, кофе и крепкий чай
Данная диета продолжается около 4-5 недель. Питание должно быть 5-6 разовым и дробным.
Диета во время обострения, сопровождающегося запором
В диету обязательно включаются продукты с растительной клетчаткой, которая поможет продвижению каловых масс и улучшит перистальтику кишки.
Разрешено:
- Черный хлеб или с отрубями
- Различные джемы, варенья, свежие соки из овощей и фруктов, мед
- Орехи, мандарины, курага, бананы, чернослив и другие сухофрукты, приготовленные в компоте, свежие ягоды
- Подсолнечное, оливковое и льняное масло
- Отруби пшеничные
Не рекомендуется к употреблению:
- Копченые, пряные, жареные, острые блюда
- Серьезные ограничения по крепким и алкогольным напиткам: какао, крепкий чай, шоколад, алкоголь, газировки, кофе
- Грибы, чеснок, бобовые, лук, острые соусы (горчичный, томатный, на основе хрена и чеснока)
- Крупы – манная, рисовая
В соответствии с данной диетой рекомендовано увеличить прием жидкости. Клизмы ставятся в крайнем случае и лишь по назначению врача.
Клизмы ставятся в крайнем случае и лишь по назначению врача.
Питание при хроническом колите. Болезни желудка и кишечника
Питание при хроническом колите
Данная диета способствует обеспечению полноценного питания при имеющейся недостаточности функции кишечника. По содержанию белков, жиров и углеводов она относится к полноценным (но с ограничением поваренной соли до нижних границ нормы). Белки – 100—120 г, жиры – 100—120 г, углеводы – 400—500 г. Рекомендованы витамины А, В1, В2, С и РР, из минеральных веществ необходимы кальций, фосфор, железо.
В диете отсутствуют продукты и блюда, которые могу раздражать слизистую оболочку и нервно-рецепторный аппарат органов пищеварения, усиливать двигательную функцию, процессы брожения и гниения в кишечнике.
Пища должна быть приготовлена в вареном, паровом, жареном без панировки, тушеном или запеченном виде из неизмельченных продуктов. Питание дробное, не реже 4—5 раз в день.
Рекомендованные продукты
Больным хроническим колитом предлагают нежирные сорта говядины, телятины, крольчатины без сухожилий. Мясо можно тушить, отваривать в воде и на пару, запекать (в рубленом виде или куском). Также рекомендованы индейка, курица (без кожи) в виде отварного мяса, гуляша, котлет, биточков, фрикаделек, кнелей, рулета и т. д. Из рациона не исключены сосиски и отварной язык. Из рыбных сортов для диеты подходят треска, судак, окунь, навага, хек, ледяная, щука, карп и т. д. Рыбу готовят в виде котлет, суфле, тефтелей, кнелей или куском. Она может быть отварной, паровой, заливной.
Мясо можно тушить, отваривать в воде и на пару, запекать (в рубленом виде или куском). Также рекомендованы индейка, курица (без кожи) в виде отварного мяса, гуляша, котлет, биточков, фрикаделек, кнелей, рулета и т. д. Из рациона не исключены сосиски и отварной язык. Из рыбных сортов для диеты подходят треска, судак, окунь, навага, хек, ледяная, щука, карп и т. д. Рыбу готовят в виде котлет, суфле, тефтелей, кнелей или куском. Она может быть отварной, паровой, заливной.
Для супов выбирают слабые обезжиренные бульоны (мясной, мясо-костный, рыбный). После приготовления с их поверхности снимают жир, процеживают, разводят водой в пропорции 2 : 1 и доводят до кипения. Бульоны заправляют крупами (за исключением пшена) и овощами: картофелем, морковью, цветной капустой, кабачками, тыквой. Для заправки также используют вермишель и лапшу. В супы добавляют фрикадельки, кнели.
В рацион входят различные рассыпчатые каши (кроме пшенной и перловой). Их готовят на воде с добавлением трети молока или 10% сливок.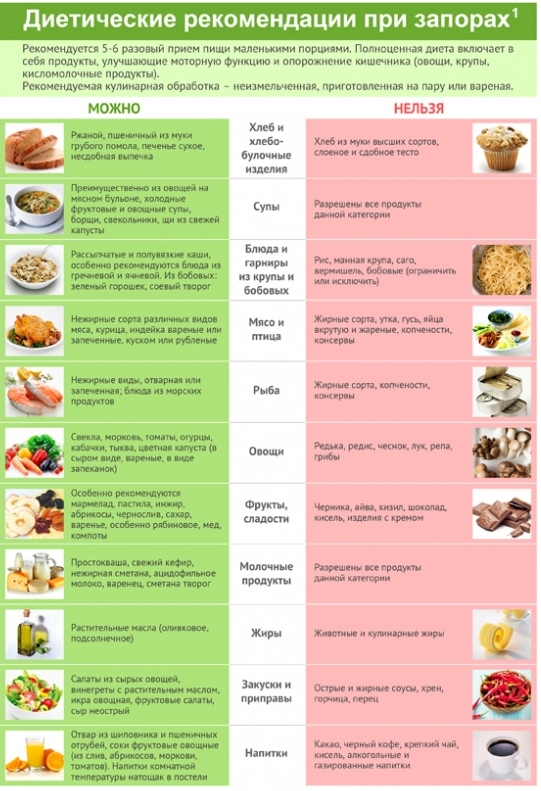
Цельное молоко показано только в случае его хорошей переносимости и обязательно в блюдах. Из молочных продуктов рекомендованы ряженка, кефир, ацидофилин, а также свежий творог и творожная масса, сырники, паровые или запеченные пудинги, неострый сыр. Сметану можно использовать как приправу к блюдам. Сливочное масло – в бутерброде и в блюдах не более 6—15 г на один прием.
В день можно употреблять 1—2 яйца, паровой омлет.
Овощи рекомендованы в отварном, паровом непротертом виде. Не исключены пюре, запеканки, суфле из свеклы, моркови с творогом.
В диету также включены фрукты (сырые и печеные). Это яблоки, груши (без кожицы), апельсины и мандарины. Из ягод – клубника, земляника, малина, виноград (без кожуры). Хороши фруктовые и ягодные соки (яблочный, мандариновый, малиновый, клубничный, томатный), отвар шиповника.
Из напитков для рациона выбраны некрепкие чай, кофе, какао. Перед сном актуален стакан кефира.
Хлебобулочные изделия представлены в диете пшеничным хлебом (вчерашней выпечки или подсушенным), несдобными сортами печенья, сухарями.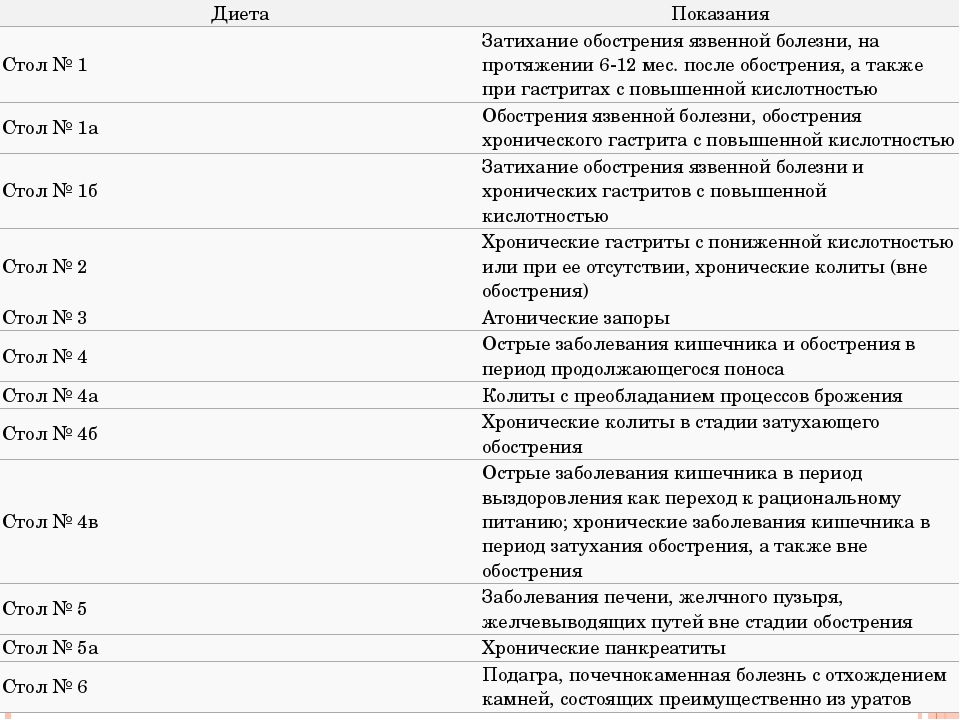 В ограниченном количестве можно употреблять пироги с творогом, яблоками, повидлом, джемом, яйцами, мясом.
В ограниченном количестве можно употреблять пироги с творогом, яблоками, повидлом, джемом, яйцами, мясом.
Запрещенные продукты
Жирные сорта мяса, гусь, утка.
Копченые колбасы, консервы; жирная соленая и копченая рыба.
Крепкие жирные бульоны, борщи, рассольники, щи, супы из бобовых и грибов, а также молочные.
Жареные и сваренные вкрутую яйца.
Жирные молочные продукты с повышенной кислотностью, острые сыры.
Тугоплавкие жиры: бараний, говяжий, свиной и кулинарный.
Из овощей – брюква, репа, огурцы, щавель, шпинат, редис, редька, лук, чеснок, грибы, бобовые.
Из фруктов – абрикосы, сливы, финики, инжир, ягоды с грубой кожицей. Из соков – абрикосовый, сливовый и виноградный.
Перец, хрен, горница, жирные и острые соусы.
Ржаной и свежий пшеничный хлеб, изделия из сдобного и слоеного теста.
Также необходимо ограничить потребление грубой клетчатки, цельного молока, острых блюд, закусок и пряностей.
Примерное меню диеты
1-й завтрак: рисовая каша на молоке, белковый омлет, чай с молоком, сухарики.
2-й завтрак: нежирный сыр, сухарик, чай.
Обед: лапша на курином бульоне, отварное мясо с морковным пюре, яблочный компот.
Полдник: отвар шиповника.
Ужин: отварное куриное мясо с картофельными котлетами, черничный сок.
На ночь: стакан кефира, сухарик.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Диета при колите | Блог Medical Note о здоровье и цифровой медицине
Диета при остром колите
При остром колите в первые два дня обычно рекомендуют воздержаться от еды, ограничившись приемом жидкости: кипяченой воды, некрепкого чая без сахара или, к примеру, компота из сухофруктов и отвара плодов шиповника.
Обычно в этом состоянии есть совсем не хочется, но, если аппетит все же появился, к чаю можно добавить сухарики.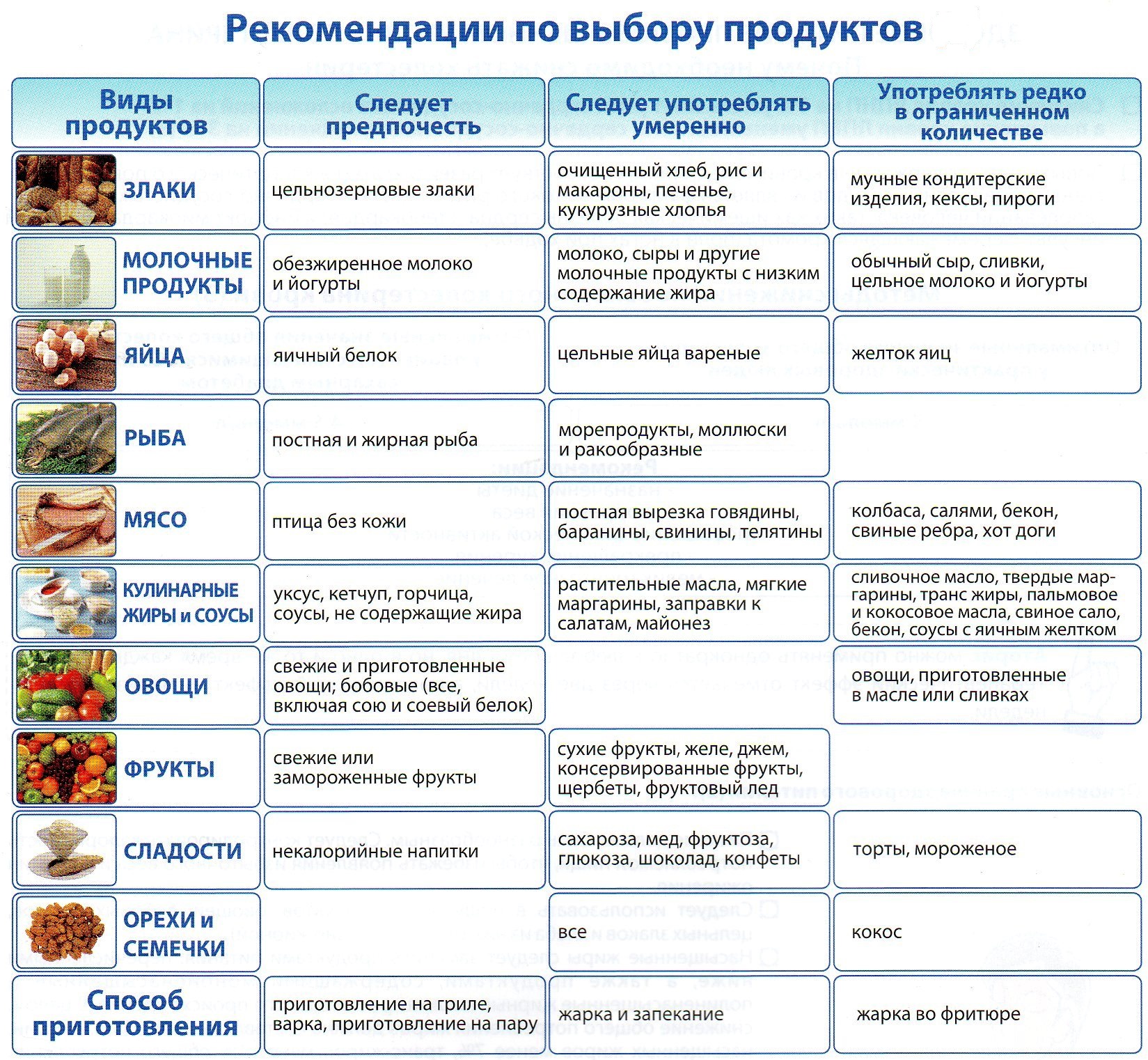 Ванильные сухари из магазина не подойдут: лучше подсушить в духовке или на сковороде без масла кусочки несдобного белого хлеба.
Ванильные сухари из магазина не подойдут: лучше подсушить в духовке или на сковороде без масла кусочки несдобного белого хлеба.
Постепенно, по мере нормализации состояния, переходят на щадящую диету (стол № 4), исключающую механическое и химическое раздражение воспаленного кишечника и снижение в нем процессов брожения. Эта же диета используется также в период обострения хронического колита и при хроническом колите со склонностью к диарее.
Диета № 4 предполагает дробное питание с небольшими интервалами (5-6 раз в день через 2-3 часа), состоящее из отварной или приготовленной на пару, хорошо протертой и довольно однообразной пищи со специфическим составом: белка в блюдах должно быть нормальное количество, а вот жиры и углеводы рекомендуется снизить до нижней границы нормы, а также ограничить употребление соли.
Разрешены слизистые супы (с перловой, манной или рисовой крупой) на слабом нежирном мясном или рыбном бульоне. Их можно есть с сухариками или черствым белым хлебом.
Паровые котлеты, тефтели или суфле готовят из нежирных и нежилистых сортов мяса и рыбы. Каши хорошо проваривают на воде и протирают до пюреобразного состояния. Можно также предварительно смолоть крупу на кофемолке, а затем хорошо проварить.
Не воспрещены пресный нежирный протертый творог и паровые омлеты. А вот вместо овощей в первое время лучше перейти на овощные отвары.
Под строгий запрет попадают молоко, свежие овощи и фрукты, бобовые, сладости, черный хлеб, то есть все, что вызывает в кишечнике процессы брожения, а также соусы, пряности и наваристые бульоны, которые стимулируют желчеотделение, секрецию желудка и поджелудочной железы.
Такую диету нельзя назвать сбалансированной, однако сидеть на ней долго не придется. Обычно достаточно 3-5 дней. Затем рацион постепенно расширяют, переводя пациента на другие диеты в зависимости от преобладания симптоматики и наличия или отсутствия других заболеваний желудочно-кишечного тракта, печени и желчевыводящий путей.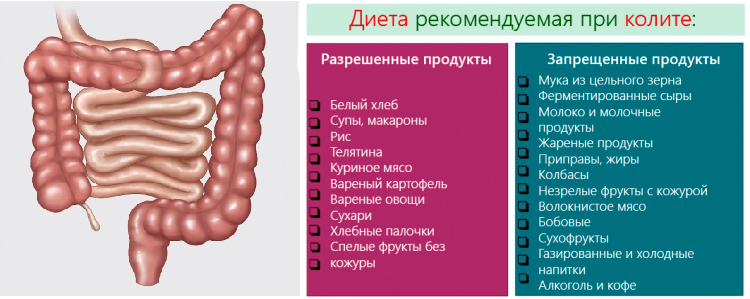
Диета при колите после стихания обострения
После стихания острого колита пациенту необходимо еще какое-то время соблюдать щадящую, но при этом сбалансированную диету. Если нет запоров и проблем со стороны печени, поджелудочной железы и желчевыводящих путей, подойдет диета № 2.
Она предполагает ограничение грубой клетчатки (сырых овощей и большинства фруктов, пшенных и перловых каш, отрубей и прочего), молока (за исключением добавления незначительного количества в каши), наваристых бульонов и жирных сортов мяса и рыбы, соли, острых блюд, копченостей, консервов, пряностей, шоколада, свежего хлеба, выпечки из сдобного и слоеного теста и пирожных с кремом.
Питаться желательно пять раз в день. При приготовлении блюд стараться измельчать и перетирать ингредиенты.
Несмотря на то, что при диете № 2 разрешено большее количество продуктов, возможны индивидуальные ограничения. Например, один человек спокойно съест бутерброд со сливочным маслом, у другого же он вызовет горечь и диспепсические проявления.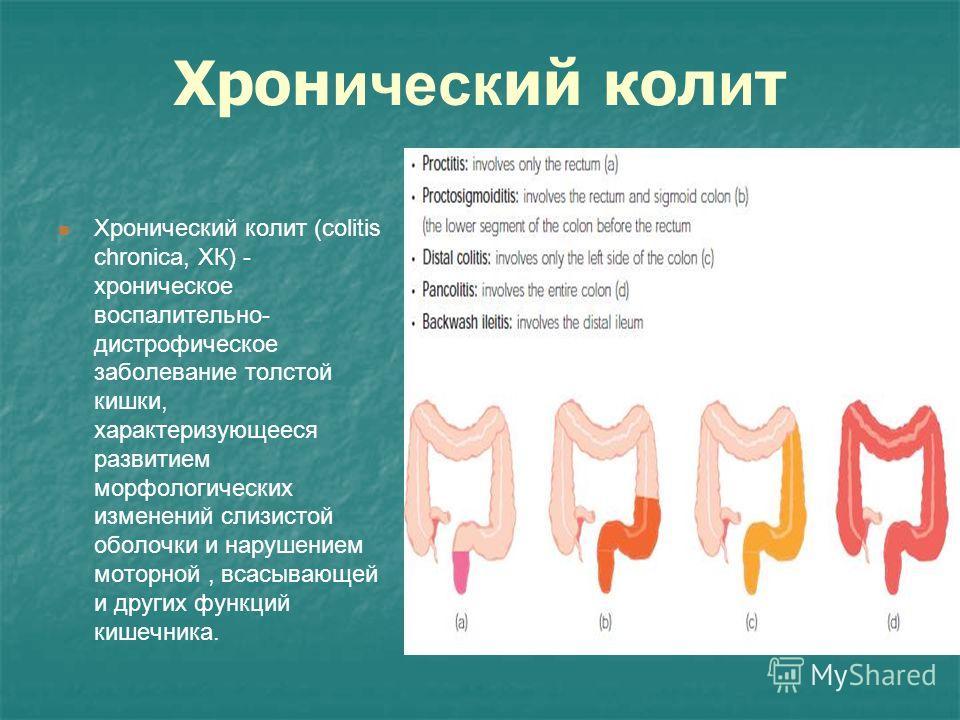
В то же время масло, добавленное в кашу или суп, практически всегда переносится неплохо. Некоторым пациентам совершенно не подходят яйца — вызывают вздутие живота и диарею. В этом случае от них придется отказаться.
Диета при колите со склонностью к запорам
При хроническом колите со склонностью к запорам рекомендуют придерживаться диеты № 3. Она предполагает исключение острых, жареных и жирных блюд, наваристых бульонов, а также продуктов, богатых эфирными маслами (чеснока, редьки, сельдерея, хрена и др.) и усиливающих брожение в кишечнике (бобовых, капусты, некоторых свежих фруктов, сладостей, молока).
В то же время в рацион добавляются блюда, усиливающие перистальтику кишечника: кисломолочные продукты, чернослив и другие сушеные плоды, свежие соки, если они хорошо переносятся, цельнозерновые каши и отвар отрубей.
Отруби, к слову, отлично помогают наладить работу кишечника, но важно соблюдать дозировку, прислушиваться к собственным ощущениям и выпивать достаточное количество жидкости.
Очень аккуратно стоит употреблять и другие богатые клетчаткой продукты. Так, к примеру, если свежие яблоки переносятся плохо, их можно есть запеченными. А от некоторых ягод и фруктов, возможно, придется отказаться. Блюда готовят преимущественно на пару, отваривают или запекают.
При запорах очень важно наладить так называемые биологические часы: питаться 4-6 раз в день, обязательно в одно и то же время. Вечером перед сном пойдет на пользу стакан кефира, а утром за полчаса до завтрака — стакан воды.
Усугубить ситуацию при склонности к запорам могут шоколад, недозрелые бананы, груши, кислые яблоки, хурма, черника, гранат, рис, твердый сыр и творог, сдобные булочки и сухарики, ну и конечно, отсутствие физической активности. Чтобы заставить ленивый кишечник работать, мало только лишь правильного питания, важно движение.
В идеале подбирать диету при колите должен врач. Он сможет адаптировать ее под конкретного человека, ведь нередко у пациентов не одно, а сразу несколько заболеваний.
Так, к примеру, во время ремиссии хронического колита, особенно если есть необходимость снизить вес или наблюдаются проблемы с желчеотведением, оптимальным вариантом будет диета № 5, при этом в зависимости от того, как работает кишечник, ее можно дополнить элементами диеты № 2 или № 3.
DietPro — Питание при колите
Питание при колите, правильная диета.
Неспецифический язвенный колит, Болезнь Крона — хроническое воспалительное заболевание слизистой оболочки толстой кишки, возникающее в результате взаимодействия между генетическими факторами и факторами внешней среды, характеризующееся обострениями.
Причины
- Этиология НЯК точно не известна. В настоящее время рассматриваются следующие причины.
- Генетическая предрасположенность (наличие у родственников болезни Крона или язвенного колита повышает риск развития язвенного колита у пациента). Изучается большое число генов, для которых выявляется связь с развитием заболевания.
 Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита.
Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита. - Бактерии, вирусы — роль этих факторов до конца не ясна.
- Факторы внешней среды вызывают значительный рост числа воспалительных заболеваний кишечника. Наиболее исследованы: употребление оральных контрацептивов, влияние курения и диет.
- Иммунологические нарушения и аутосенсебилизация — факторы, несомненно участвующие в патогенезе заболевания.
Симптомы
- Частый понос или кашицеобразный стул с примесью крови, гноя и слизи.
- «Ложные позывы» на дефекацию, «императивные» или обязательные позывы на дефекацию.
- боль в животе (чаще в левой половине).
- лихорадка (температура от 37 до 39 °C в зависимости от тяжести заболевания).
- снижение аппетита.
- потеря веса (при длительном и тяжелом течении).
- водно-электролитные нарушения различной степени.

- общая слабость
- боли в суставах.
- Внекишечные проявления: нодулярная эритема, гангренозная пиодермия, афтозный стоматит, артралгии и анкилозирующий спондилит, эписклерит, увеит, первичный склерозирующий холангит.
Диагностика
Клинически он проявляется наличием крови и слизи в стуле, учащение стула, болью в животе. Объективное подтверждение диагноза происходит после проведения фиброилеоколоноскопии с осмотром подвздошной кишки и гистологическим исследованием биоптатов, до этого момента диагноз является предварительным.
В клиническом анализе крови — признаки воспаления (увеличение общего количества лейкоцитов, палочкоядерных лейкоцитов, тромбоцитов, повышение СОЭ) и анемии(снижение уровня эритроцитов и гемоглобина).
В биохимическом анализе крови — признаки воспалительного процесса (повышение уровня С-реактивного белка, гамма-глобулинов), анемии (снижение уровня сывороточного железа), иммунного воспаления (повышены циркулирующие иммунные комплексы, иммуноглобулины класса G).
Один из современных маркеров диагностики воспалительных заболеваний кишечника (в том числе и язвенного колита) является фекальный кальпротектин. При обострении его уровень повышается (выше 100—150).
Лечение
- Медикаментозная терапия, назначенная врачом.
- Диетотерапия, включающая, при необходимости использование специализированных смесей и энтерального питания для коррекции белково-энергетических нарушений.
Рекомендации по выбору продуктов
Все продукты разделены по
цветам на вредный, нейтральный или полезный
для данного раздела питания.Чтобы отобразился
список продуктов – найдите
необходимый раздел питания и перейдите в него.
Основные принципы питания
- ограничение механических и химических раздражителей органов желудочно-кишечного
- тракта, исключение пищевых продуктов питания, которые усиливают бродильные и гнилостные процессы в кишечнике, продуктов, богатых эфирными маслами (репа, редька, редис, щавель, шпинат,
- лук, чеснок)
- температура блюд и напитков не менее 15–60 °C (т.
 е. только в теплом
е. только в теплом - виде), использование продуктов богатых танином, включение в рацион питания продуктов,
- содержащих простые углеводы.
- диета с нормальным количеством белка, ограничением жиров и углеводов до нижней границы нормы.
Целью этой диеты является путем максимального механического и химического щажения уменьшить воспалительные изменения слизистой оболочки кишечника. Все блюда отваривают или готовят на пару. Уменьшают содержание поваренной соли до 6–8 г, исключают продукты и блюда, усиливающие процессы брожения и гниения в кишечнике, в частности, молоко, сладости, бобовые, грубую клетчатку (свежие овощи, зелень, фрукты и ягоды), все блюда, стимулирующие желчеотделение, секрецию желудка и поджелудочной железы (соусы, пряности, закуски).
Режим питания дробный -5-6 раз в день.
Химический состав: белков – 100 г, жиров – 70 г, углеводов – 250 г, энергетическая ценность – 2100 ккал.
Данный вариант диеты является физиологически неполноценным и однообразным,
поэтому его назначают на период обострения.
Затем по мере уменьшения выраженности диспепсического и болевого синдромов переходят на физиологически полноценную диету 46 (вариант диеты с механическим и химическим щажением) на срок от 1–2 мес до нескольких лет – до полной нормализации стула.
Краткая характеристика
Диета является физиологически полноценной с умеренным
ограничением механических и химических раздражителей органов желудочно-кишечного
тракта.
Все блюда – в вареном виде или приготовлены на пару, протертые, слизистые,
подают в теплом виде. Питание дробное – 5–6 раз в сутки. Используют продукты, богатые
танином (черника, крепкий черный чай, какао, натуральные красные вина), содержащие простые углеводы для задержки опорожнения кишечника.
Химический состав: белки – 100–120 гр, жиры – 100–120 гр, углеводы – 400 гр,
калорийность – 3000–3500 ккал.
В качестве источников простых углеводов рекомендуют хлеб пшеничный вчерашний, сухой бисквит и печенье типа «Мария», 2 раза в неделю разрешают пирог с вареным мясом, яблоками и ватрушки с творогом (всего хлебобулочных изделий не более 200 г/сут).
Слизистые супы готовят на обезжиренном мясном или рыбном бульоне, или на овощном отваре с хорошо разваренными крупами, вермишелью, лапшой, мелко нашинкованными овощами.
Для правильного питания при заболевании разрешены нежирные сорта мяса и рыбы (говядина, телятина, кролик, кура, судак, лещ, треска, окунь) в виде отварных котлет, кнелей, суфле, при хорошей переносимости возможно целиковым куском.
Каши (кроме пшеничной и перловой) готовят на воде с добавлением 1/3 части молока
или сливок 10 % жирности.
Овощи при данной диете дают в виде протертых овощных пюре или запеканок из картофеля, моркови, кабачков. При хорошей переносимости разрешены спелые помидоры (до 100 г/сут).
Возможно употребление яиц всмятку (до 2 яиц в сутки) или как добавки к блюдам,
яичные белковые омлеты, меренги, снежки.
В качестве источников витаминов используют кисели, желе, муссы, протертые компоты
из сладких ягод и фруктов (кроме дынь, арбузов, абрикосов и слив), печеные яблоки, ягоды в
сыром виде (клубника, малина до 100 г), протертые очищенные спелые сладкие яблоки и
груши. Разрешены разбавленные в соотношении 1:1с водой фруктовые соки. Их прием
Разрешены разбавленные в соотношении 1:1с водой фруктовые соки. Их прием
начинают с 50 мл, постепенно увеличивая до 100–50 мл в сутки.
Бактерицидное действие, благодаря наличию органических кислот, оказывают клюквенный, гранатовый, черничный, малиновый соки. Дубильные вещества в значительном количестве и пектины содержатся в черничном, айвовом, яблочном с мякотью соках и соке из черешни.
Молоко пресное используют только в блюдах, кальцинированный творог разрешен в
виде пудинга, запеканки, самостоятельного блюда. В питание при язвенном колите активно вводят кисломолочные напитки. Сливочное несоленое масло добавляют в готовые блюда или в натуральном виде с хлебом до 15 гр на прием.
В отличие от предыдущего варианта диеты разрешаются закуски (сыр неострый, колбаса докторская, паштетная, телячья, вымоченная сельдь, заливное мясо, заливной язык) и соусы (на мясном, овощном и рыбном некрепких бульонах с укропом, листьями петрушки, соус молочный бешамель с добавлением небольшого количества сметаны, фруктовые соусы, может использоваться корица).
В фазе ремиссии хронических протекающих с поносами заболеваний кишечника после
полной нормализации стула назначают диету, соответствующую ранее принятой диете № 4в,
расширяя рацион путем употребления тех же блюд, но не в протертые, что позволяет
восстановить нарушенные функции органов пищеварения (табл. 26.3).
Блюда не только отвариваются, но и запекаются в духовке и тушатся. Для специального питания больного разрешаются рассыпчатые каши (кроме пшенной и перловой) на воде, на мясном бульоне, с добавлением молока или третьей части 10 % сливок, зразы, клецки, отварная вермишель, мелко
нарубленные макароны, молочная лапша как гарниры, запеканок, пудингов. Масло сливочное добавляется в готовые блюда и дается в натуральном виде (не более 10 гр на 1 прием).
Количество сырых сладких фруктов и ягод (яблок, груш, клубники) в рационе при язвенном колите увеличивают до 200 гр/сут. Показаны соки фруктовые (кроме виноградного), ягодные, овощные (кроме капустного), разведенные на 1/3 водой./overhead-view-of-fish--pork-sausage--feta-and-selection-of-fresh-organic-herbs-and-vegetable-507827519-5b6ca63e46e0fb0025d67901.jpg)
При хорошей переносимости разрешается добавление в супы капусты белокочанной,
зеленого горошка, молодой фасоли, свеклы. Допустимо цельное молоко, молодая мелко
нашинкованная зелень, мандарины и апельсины, мармелад, пастила, зефир, сахар.
Врачи-диетологи рассмотрели воздействие множества продуктов при колите, а также написали огромное количество рекомендаций по питанию, которые мы адаптировали в удобном формате поиска приложения DietPro.
Лечение без лекарств — Американская Медицинская Клиника
Хронический колит – заболевание, которое характеризуется появлением тупых болей в животе. Локализоваться они могут в разных областях. Наиболее часто болезненные ощущения беспокоят сразу после приема пищи. Отхождение газов и своевременная дефекация помогают на время устранить их. При хроническом колите назначаются средства, которые не всегда справляются с заболеванием. По народным рецептам можно приготовить средства, которые заботятся о кишечнике и устраняют боль.
Народные рецепты для устранения болей в кишечнике
Настой льна
Семена льна способны обволакивать поверхность кишечника, создавая защитную пленку, устраняя неприятные ощущения и предотвращая развитие запоров. Готовить настой из семян необходимо непосредственно перед употреблением. На 200 мл воды достаточно взять 1 чайную ложку льна. Смесь кипятить не нужно, следует лишь довести до кипения. Оставить массу на 10 минут. Процеженную жидкость, напоминающую кисель, пить лучше натощак.
Настойка календулы
Обычную настойку календулы, которую покупают в аптеке, использовать можно при хроническом колите. В цветках растения содержатся вещества, способные заживлять микротравмы и уничтожать инфекцию. На один прием достаточно 30 капель настойки. Ее можно развести в ложке воды. Желательно выпить лекарство перед едой.
Морская капуста
Из сухой морской капусты готовят порошок.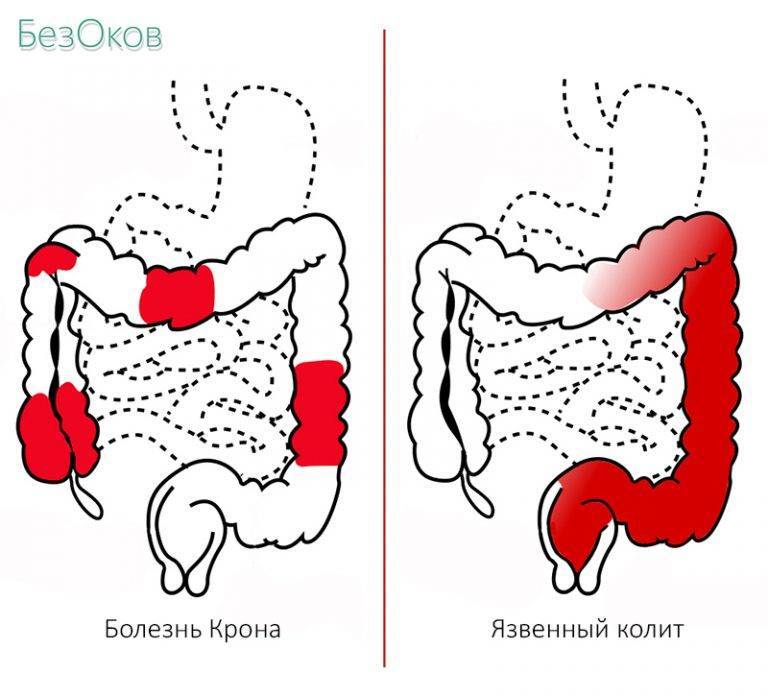 Он при попадании в кишечник разбухает. В результате ускоряется процесс отхождения каловых масс. Особенно полезно это при колите, сопровождающемся запором. Употреблять порошок нужно перед сном по 0,5 чайной ложки, запивать водой. Лечение проводить в течение месяца. При необходимости дозу немного увеличивают.
Он при попадании в кишечник разбухает. В результате ускоряется процесс отхождения каловых масс. Особенно полезно это при колите, сопровождающемся запором. Употреблять порошок нужно перед сном по 0,5 чайной ложки, запивать водой. Лечение проводить в течение месяца. При необходимости дозу немного увеличивают.
Чай из арбузных корок
Отличным средством при хроническом колите является чай из корок арбуза. Их предварительно измельчают и высушивают. Утром готовят напиток из 100 г сырья и 0,5 л вскипевшей воды. Когда он немного настоится, можно пить в теплом виде по половинке стакана. Весь арбузный чай нужно выпить за день.
Теплый песок
Когда острый период прошел, можно прогревать живот песком. Его нагревают в духовке приблизительно до 55°, насыпают в мешочек, который прикладывают к больному месту на полчаса. Чтобы песок остывал медленнее, сверху накрывают мешочек теплым полотенцем. Для получения положительного эффекта необходимо провести не меньше 10 процедур.
Гимнастика для живота
Улучшить работу кишечника и избавиться от запоров, облегчить течение заболевания поможет обычная гимнастика. Выполнять ее нужно лежа. Лечь на спину, левую ногу вытянуть, правую подтянуть к животу, сильно прижать. Затем выбросить правую ногу резким движением вперед, одновременно прижимая левую к себе. Повторять до 10 раз.
Избавиться навсегда от хронического колита не получится, но с помощью народных методов лечения можно облегчить течение болезни и снизить риск возникновения обострений.
Смотрите также:
что можно есть, правила питания
Соблюдение диеты – действенный метод против колита кишечника. Рекомендуют вводить диетические блюда в начале развивающейся болезни. Если медлить, не проводить лечение, столкнётесь с сильными болями в кишечнике.
Врач решает: применять диету или действовать другим способом в борьбе с недугом. Выверенный продуктовый набор может облегчить работу ЖКТ, улучшить работоспособность кишечника.
Читайте также дополнительные материалы, это важно знать.
Что такое колит кишечника и его особенности
Тема колита кишечника не совсем изучена. Ходят споры среди врачей. Отсутствие режима приёма пищи, неправильный рацион питания способствуют возникновению, развитию болезни.
Колит – воспаление толстой кишки. Болезнь возникает у женщин старше 20 лет, мужчин в преклонном возрасте. Существует много причин для возникновения заболевания. При кишечном колите основной аргумент – неправильный образ жизни. Человек предпочитает жирную пищу, хлебобулочные изделия, полуфабрикаты. Это негативно воздействует на их здоровье. Люди не хотят питаться правильно. Частое использование антибиотиков приводит к губительным действиям слизистой оболочки.
Иммунитет человека ослаблен из-за частых стрессов, не распланированного режима дня. При раздраженном кишечнике организму тяжело контролировать защиту от внешних факторов, возможных инфекций. В том числе от гельминтоза – заражения паразитами. Поэтому проявляется колит кишечника.
Правила диеты
Чем дольше не лечиться, тем дольше кишка будет воспаляться. Пациент будет чувствовать дискомфорт в организме, вздутие, брожение, запор, диарею, метеоризм. Боли будут возрастать. Цель – снижать брожение. Соблюдение большей части из предложенных правил приведет к положительному результату – улучшению состояния. С условиями диеты ознакамливает врач.
- Придерживайтесь режима приёма пищи;
- Сбалансированный набор продуктов, разнообразная еда;
- Не употреблять блюда, содержащие клетчатку: цельнозерновые продукты, кожура фруктов, кукуруза;
- При колитах в сопровождении запоров в рацион добавляют ингредиенты, содержащие растворимую клетчатку. Это фрукты, овощные представители, геркулес, рис;
- Рекомендуется уменьшить использование продуктов из молока;
- Желательно использовать во время диеты рыбий жир, витамины;
- Главное правильно подготовить продукты;
- Меньше употреблять вредную жареную еду, не злоупотреблять со специями.
Разрешенные продукты при колите
Продукты, разрешённые при болезни кишечника:
- Молочные каши, первые блюда. Пищу перемалывайте в пюре с помощью блендера. Суп готовят при наличии мяса, грибов или вовсе без мяса.
- Котлеты или суфле из мяса или рыба. Лучше готовить на пару.
- Употребление варёных макарон – наиболее подходящий вариант.
- Жарить овощи запрещается. Прямой совет – запекать в духовке, отваривать, употреблять в качестве пюре.
- Не запрещается добавление зелени.
- Разрешено использовать продукты из переработанных фруктов, ягод.
- Молочная продукция, только в умеренном размере.
- Допустимо употребление одного яйца всмятку.
- Разрешено добавлять в рацион масло.
- Разрешено съедать в малом количестве белый хлеб.
- Выпечку тоже разрешают в виде печенья, бисквита, несдобных булочек.
Человеку можно позволять себе добавить в пищу сахара, употребление конфет в малом количестве. Про орехи пока вопрос нерешенный. Но о полезных свойствах давно известно.
Запрещённые продукты при колите
Продукты, запрещённые при хроническом заболевании:
- Колбасные изделия, продукция консервации, жирные мясные, рыбные блюда;
- Значительное употребление приправ;
- Свежие овощи, ягоды, фрукты: редька, тыква, свёкла;
- Каши из пшёнки, ячневой крупы, перловки, продукты из категории «бобовые»;
- Грибное лакомство;
- Цельнозерновой хлеб;
- Сдобные булки;
- Изделия из какао;
- Мороженое.
Холодные напитки и с газом не рекомендуются здоровым людям при кишечном колите. Чай, кофе с молоком противопоказаны. Продукты, провоцирующие раздражение кишечника, съедать не следует.
Диета при различных течениях колита кишечника
Существуют различные виды колита. Они отличаются друг от друга причиной возникновения, интенсивностью боли, пораженным участком кишки. Колит кишечника протекает по-разному. И к каждой форме необходим подход. Подбирается определённый лечебный рацион питания. В одном варианте ему сопутствует запор, в другом – диарея, в третьем случае – язвенное состояние.
Рекомендуемые продукты, меню при запорах
При запоре с вздутием живота, метеоризме используют набор ингредиентов послабляющего характера. Во время ослабления симптомов болезни употребляют продуктовый набор, содержащий сахар: мёд, фрукты. Жиры тоже не принесут значительного вреда организму.
Советуют исключать свежие овощи, бананы. Во время ремиссии можно есть овощи без обработки, но в ограниченном количестве.
Больной при хроническом заболевании с запорами может питаться тыквой, свёклой, морковью, капустой цветной, цуккини, сельдереем.
Приносят пользу при колите яблоки, кефир. Сухофрукты тоже разрешается употреблять в малых дозах.
Форма при запорах категорически запрещает выпечку. Запрет касается и насыщенных бульонов, соусов с острым, пряным вкусом, жирных продуктов, шоколада.
При спастическом колите исключите еду, вызывающую спазмы.
Предполагаемое меню:
- Гречневая каша со сливочным маслом; запеканка из творога с сухофруктами;
- Яблоки, галеты в духовке;
- Первое блюдо из овощей, телячьи котлеты на пару, тушёные кабачки, компот из сухофруктов;
- Рецепты салата из тёртой варёной свёклы с добавлением чернослива, заправка из сметаны;
- Запеканка из овощей с фаршем из мяса.
Рекомендуемые продукты, меню при диарее
Острый колит протекает с поносом. Симптом в виде диареи приводит к обратной ситуации. Правильный рацион составляет набор ингредиентов, чтобы нормализовать стул. Количество приёмов пищи рекомендуют уменьшить. Пятиразовое питание подойдёт, без второго завтрака и полдника.
Ингредиенты, подходящие к употреблению при диарее, совпадают с разрешёнными при запорах. Это блюда на пару, свежая выпечка, жирное мясо. В данный период приносит пользу рисовая крупа, вермишель. Кисель – важный инструмент в нормализации состояния организма. Жидкость покрывает слизистые, действует как защита от раздражающих компонентов.
Дневное меню:
- Творожный воздушный бисквит, чай;
- Каша на молоке из риса с яблоком, запечённым в духовке;
- Отварное мясо, картофельный суп, рыба на пару, кисель;
- Суфле из творога, чай;
- Крупеник из гречки.
Важно помнить, что с диареей происходит выведение токсинов, шлаков. Диета предназначена помогать процессу.
Рекомендуемые продукты, меню при язве
Неспецифический язвенный колит (НЯК) – хроническая болезнь, поражающая слизистую оболочку толстой кишки. При язвенном заболевании применяют питание 4 раза в день. В утреннее и обеденное время съедается большая часть из предложенного меню на день. Пища подаётся в теплом виде, готовится с помощью варки или тушения.
Главная особенность – это отслеживание полученного белка. В стадии обезвоживания организма уменьшается количество белка. Нормальное значение для женщин составляет 1,5 г., для мужчин – 2 г. на один килограмм веса.
Превышение вещества тоже опасно, так как происходит гноение в кишечнике.
Яйца, творог, сыр содержат белок. Нельзя допускать значительное содержание жиров, применение в течение суток не должно превышать 60 г. Употребление углеводов в норме составляет 250 г/сутки. Следите за уровнем клетчатки.
Предлагаемый набор блюд на день при неспецифическом колите:
- Каша из риса;
- Первое блюдо из картофеля с биточками;
- Котлета на пару, рис, печёное яблоко;
- Суп из картошки с мясными шариками, запечённая вермишель с добавлением фарша;
- Котлета из рыбы, пюре.
Такой набор распределяется на неделю.
Нюансы в питании при острой, хронической форме
Правильное питание особенно необходимо, когда болезнь протекает в острой или хронической формах. Диета называется 4а. Имеет строгий рацион.
Первый день при обострении разгрузочный. Лучше не питаться. Пить воду нужно регулярно, много. В качестве напитка полезны чай из трав, ягодные отвары. Допустимо употребление нескольких сухариков в течение дня.
Каждый день увеличивайте количество принимаемой пищи. Продуктовая корзина не должна раздражать органы ЖКТ. Меню составляется врачом, тщательно наблюдающим за пациентом.
Происходит обострение периодического характера. При остром колите можно кушать супы на бульонах, в которые вливается слизистый отвар из крупы. С возникновением ремиссии не отказывайтесь от правильного рациона.
Питание должно быть сбалансированным, без вредной пищи. Закончится первая неделя, пройдет воспалительный процесс, можно расширять рацион.
Хронический колит разрешает употребление выпечки, жирная еда допускается только в ограниченном количестве. Молоко разрешается тем, у кого хорошая переносимость продукта. Все детали диеты должны быть согласованы со специалистом.
Диета при колите – необходимый шаг в излечении от заболевания.
Нутритивная поддерживающая терапия | Crohn’s & Colitis Foundation
Симптомы воспалительного заболевания кишечника (ВЗК) иногда могут затруднить получение достаточного количества калорий и питательных веществ только из пищи и пищевых добавок.
Ваш лечащий врач может порекомендовать поддерживающую нутритивную терапию, когда осложнения ВЗК, такие как потеря веса, операция, непроходимость или сильное воспаление, не позволяют вам получать нужные питательные вещества.
Мы можем помочь вам разобраться в различных типах нутритивной поддержки и в том, как они работают, чтобы поддерживать ваше здоровье, насколько это возможно.
Продолжительность видео
00:02:16
Нутритивная поддерживающая терапия и ВЗК
Если у вас болезнь Крона или язвенный колит, и вы испытали потерю веса, обструкцию, операцию или тяжелое воспаление, вам может быть трудно получать достаточно калорий и питательных веществ из пищи и пищевых добавок, и может потребоваться нутритивная поддержка. Посмотрите и послушайте это видео, чтобы узнать больше о различных видах поддерживающей нутритивной терапии.
Энтеральное питание
Энтеральное питание , или EN, — это способ дать вашему телу то, что ему нужно, чтобы оставаться здоровым. «Энтеральный» означает прохождение через кишечник. Энтеральное питание обычно принимается в виде формулы, богатой питательными веществами, которая может либо дополнить вашу калорийность, либо стать вашим основным источником питания. Некоторые распространенные формулы, которые вы, возможно, видели, включают Boost, Ensure и Orgain.
Большинство жидкостей для энтерального введения содержат все белки, углеводы, жиры, минералы и витамины, необходимые для поддержания вашей жизнедеятельности, даже если вы совсем не едите.Энтеральное питание также помогает защитить или улучшить способность тонкого кишечника усваивать питательные вещества.
Вы можете пить смесь для энтерального питания или принимать ее через зонд.
Распространенные типы питательных трубок :
Назогастральный зонд (трубка NG) вводится через одну из ваших ноздрей и спускается в желудок.
Назодуоденальная трубка (трубка ND) или назоеюнальная трубка (трубка NJ) вводится через одну из ваших ноздрей в части тонкой кишки.
Гастрономическая трубка (G-трубка) или , еюностомическая трубка (J-трубка) вводится непосредственно в желудок или кишечник через хирургический разрез на коже.
В зависимости от тяжести вашего заболевания или его симптомов ваш врач может выбрать, сколько смеси вам может потребоваться, чтобы оставаться здоровым.
Частичное энтеральное питание , или PEN, означает, что вы получаете от 30 до 50% калорий из смеси, а остальную часть — из обычной пищи.
Эксклюзивное энтеральное питание , или EEN, означает, что вы получаете все свои калории из смеси и не едите обычную пищу. Было доказано, что EEN вызывает ремиссию у детей с болезнью Крона и является популярной педиатрической терапией в Западной Европе.
Парентеральное питание
Родительское питание , или PN, доставляет необходимые питательные вещества и калории непосредственно в кровоток через тонкую внутривенную трубку, называемую катетером, которая вводится непосредственно в крупную вену на груди, руке или шее.«Парентерально» означает вне пищеварительной системы.
Парентеральное питание используется, когда ваш кишечник не работает и вы не можете усваивать питательные вещества, которые пытаетесь потреблять.
Возможные осложнения, требующие парентерального питания :
Чрезвычайно сильная вспышка
Перфорация кишечника или свищ
Перед операцией необходимо улучшить питание
Если у вас развился синдром короткой кишки после нескольких операций по удалению частей тонкой кишки
IBD Aid и кето-диеты при язвенном колите
То, что вы едите, может иметь значение, если у вас язвенный колит (UC).Правильная пища может облегчить симптомы во время обострения и обеспечить вас необходимыми питательными веществами, когда вы хорошо себя чувствуете. Но не существует универсальной диеты для всех с ЯК.
«Лечение первой линии по-прежнему — это лекарства, и на самом деле не существует какой-либо конкретной диеты, которая либо помогала бы вам, либо причиняла вам боль», — говорит Ширли Энн Коэн-Мекельбург, доктор медицины, клинический лектор в Мичиганском университете.
Но вы можете употреблять пищу вместе с лекарствами, чтобы уменьшить симптомы, говорит она.
Лучший план для вас будет зависеть от ваших конкретных симптомов, вашей непереносимости и того, сколько изменений вы хотите внести, — говорит Райан Уоррен, зарегистрированный диетолог-диетолог Weill Cornell Medicine.
Вот некоторые из популярных диет при язвенном колите.
Конкретная углеводная диета (SCD)
По этому плану вы режете все злаки и крахмалистые овощи, например картофель. Вы также отказываетесь от многих обработанных пищевых продуктов, молока и всех форм сахара, кроме меда. По словам Уоррена, SCD устраняет углеводы, для переваривания которых требуется много времени.
Продолжение
«Он удаляет сложные углеводы в надежде загубить голод некоторых кишечных микробов, ответственных за многие пищеварительные симптомы», — говорит Уоррен.«Это может помочь уменьшить раздражающие желудочно-кишечные симптомы, такие как газы, вздутие живота и диарея».
Диета может быть сложной, — говорит Уоррен. Будьте внимательны к ингредиентам и этикеткам продуктов и внесите реальные изменения в то, что вы едите. Узнайте больше о конкретной углеводной диете.
Средиземноморская диета
В соответствии с традиционной средиземноморской диетой вы едите в основном растения, включая фрукты и овощи, цельнозерновые, бобовые и орехи. Ограничьте употребление красного мяса и выберите оливковое масло, рыбу и птицу.Уоррен часто рекомендует сначала эту противовоспалительную диету людям без особых симптомов.
«Это воспалительное заболевание кишечника», — говорит она. «Поэтому мы ищем то, что мы можем включить в рацион, чтобы помочь справиться с воспалением».
Если вам трудно есть фрукты, овощи и орехи целиком из-за таких симптомов ЯК, как диарея, кровавый стул, боли в животе и вздутие живота, попробуйте изменить способ их приготовления.
«Я никогда не хочу, чтобы эти пациенты жертвовали настоящей здоровой и питательной растительной пищей, которую они едят», — говорит Уоррен.«Вместо этого мы говорим о том, как мы можем все еще включать эти продукты в рацион, но мягким и легким в использовании способом». Подумайте о фруктовых и овощных коктейлях, супах и пюре. Узнайте, как соблюдать средиземноморскую диету.
Безглютеновая диета
Глютен — это белок, содержащийся в некоторых зерновых, включая пшеницу, ячмень и рожь.
«Глютен — это просто крупный, трудноусвояемый белок, который мы часто исключаем, когда пациенты действительно пытаются использовать пищу и питание, чтобы справиться с чем-то таким аутоиммунным по своей природе», — говорит Уоррен.«Это в основном помогает защитить иммунную систему от бомбардировки большим сложным белком, таким как глютен».
Как и большинство других диет, нет исследований, доказывающих, что отказ от глютена поможет UC, говорит Коэн-Мекельбург. Но у вас может быть непереносимость глютена, которая может усилить ваш ЯК, или глютен может усугубить ситуацию во время обострения, говорит она. Если вы откажетесь от глютена на пробный период, вы увидите, улучшатся ли ваши симптомы.
«Идея состоит в том, чтобы просто ограничить определенные продукты, которые могут быть непереносимы, и посмотреть, поможет ли это», — говорит Коэн-Мекельбург.Посмотрите видео о глютене.
Диета с низким содержанием остатков
Диета с низким содержанием клетчатки, разработанная с низким содержанием клетчатки, сокращает количество стула в кишечнике. Остаток — это клетчатка, оставшаяся в толстой кишке после пищеварения. Вы предпочтете белый хлеб цельнозерновому и будете есть консервированные или приготовленные фрукты и овощи вместо сырых. Ограничьте употребление молочных продуктов и откажитесь от орехов, бобовых, семян и сухофруктов.
Продолжение
Многие из ее пациентов считают, что зеленые листовые овощи раздражают их во время обострения, говорит Коэн-Мекельбург.«Многое из этого действительно на личном уровне, когда они будут знать:« Я не могу есть салат, когда я вспыхну », — говорит она.« Это помогает лечить симптомы, избегая этих продуктов в течение определенного периода времени. ”
Если вы едите таким образом в течение длительного времени, вы можете не получать достаточно фолиевой кислоты или витамина С. Чтобы поддерживать здоровую диету, состоящую из цельных продуктов, попробуйте изменить жесткую структуру, а не запрещать клетчатку, говорит Уоррен. Например, выберите гладкое миндальное масло вместо цельного миндаля или смешанный смузи вместо блюда с черникой.Посмотрите видео о диетах с низким содержанием остатков.
Диеты с низким содержанием FODMAP
FODMAP — это группа углеводов, которые могут быть труднее перевариваться и могут ферментироваться в кишечнике. Они содержатся в таких продуктах, как молочные продукты, пшеница, бобы и косточковые фрукты.
Продолжение
Если вы чувствительны к FODMAPS, они могут вызвать газы, диарею, запор, вздутие живота и спазмы. В этой диете вы исключаете продукты с высоким содержанием FODMAP на 4-6 недель, а затем медленно добавляете их обратно.
«Я вижу, что люди делают неправильно с диетой FODMAP, потому что делают это самостоятельно и просто исключают все эти продукты, не понимая, что диета помогает определить, какая пища является проблемой, вместо того, чтобы просто ограничивать ее в долгосрочной перспективе», — Коэн — говорит Мекельбург.«Уловка состоит в том, чтобы выяснить, какая еда виновата». Просмотрите слайд-шоу, чтобы узнать больше о продуктах с низким содержанием FODMAP.
Растительные диеты
Это может быть очень здоровый способ питания, но вам может потребоваться совет специалиста. Рекомендуется обратиться к врачу, гастроэнтерологу или диетологу за советом, чтобы убедиться, что вы удовлетворяете все свои потребности в питании.
Есть много способов придерживаться диеты, основанной на растениях. Варианты включают веганский, который не включает продукты животного происхождения, вегетарианский (включая яйца и молочные продукты), пескатарианский (включая яйца, молочные продукты и рыбу) или в основном растения с минимальным содержанием продуктов животного происхождения.
Растительные диеты, богатые фруктами и овощами, могут помочь при воспалениях. Тем не менее, есть много обработанных пищевых продуктов, приготовленных без продуктов животного происхождения, которые вам не подходят, в том числе много нездоровой пищи. На растительной основе вы хотите получить как можно больше питательной ценности из своей пищи.
«Это зависит от разнообразия растений, которые вы едите, — говорит Уоррен. — При желании я рекомендую в основном растительную диету с животным белком».
Если вы полностью исключите продукты животного происхождения, вам нужно будет принимать добавки витамина B12, если вы не получаете его из обогащенных продуктов.А если у вас низкий уровень железа из-за ЯК, вам может потребоваться убедиться, что вы получаете достаточно железа из вегетарианской или веганской диеты. Кроме того, по словам Уоррена, диета, состоящая только из растений, может быть сложной для желудка при активном ЯК.
«При некоторых из этих [воспалительных заболеваний кишечника] вы уже предрасположены к определенному дефициту питания, например, дефицит железа при язвенном колите», — говорит Уоррен. «Так что убедитесь, что вы делаете это под руководством». Узнайте больше о диетах на основе растений.
Палеодиета
Исходя из продуктов, которые люди могли есть в эпоху палеолита, палеодиета включает нежирное мясо, фрукты и овощи.Вы не едите молочные продукты, злаки или бобовые.
Палео помогает избавиться от злаков и уменьшить количество углеводов без строгих правил SCD, говорит Уоррен.
«Это модно, многие знают об этом, и, например, легче пойти поесть», — говорит она. «Но некоторые люди используют это как предлог, чтобы все время есть бекон. Это нужно делать правильно. На чем следует сосредоточиться, так это на фруктах и овощах ».
Один недостаток, говорит Уоррен: палеодиета исключает цельнозерновые и бобовые (например, арахис), которые могут быть частью здоровой противовоспалительной диеты.Просмотрите слайд-шоу, чтобы узнать все о палеодиете.
Кето-диета
При этой диете с очень низким содержанием углеводов вы едите много жиров. Это означает масла и мясо, небольшое количество фруктов и некоторые овощи, такие как зелень, болгарский перец и цветная капуста.
«Проблема с кето из-за того, насколько оно низкоуглеводное, это действительно затрудняет получение разнообразных растений, которые я бы в идеале хотел бы получить [пациентам]», — говорит Уоррен. «Я никогда не рекомендую это».
Противовоспалительная диета при ВЗК (IBD-AID)
IBD-AID является побочным продуктом специфической углеводной диеты.Его цель — сбалансировать полезные и вредные бактерии в кишечнике, чтобы уменьшить воспаление кишечника. Диета вводит продукты поэтапно и не включает зерна, обработанные продукты, рафинированный сахар и молоко.
Большая разница: IBD-AID делает упор на ежедневное употребление пребиотических продуктов (таких как овес, бананы и лук) и продуктов с пробиотиками (например, йогурта, квашеной капусты и мисо).
GAPS Diet
Название расшифровывается как «кишечный и психологический синдром». Еще одно ответвление ВСС — диета ограничивает углеводы, которые потребляют много энергии для пищеварения.Уоррен говорит, что вместо этого она рекомендует SCD, потому что за этим стоит больше доказательств.
Прерывистое голодание
Прерывистое голодание — это когда вы чередуете периоды приема пищи или «кормления» с периодами голодания. Периоды голодания могут означать, что вы совсем не едите (ограниченное по времени кормление) или что вы едите намного меньше, чем обычно (периодическое ограничение энергии). Вы можете поститься ежедневно с 21:00. и 13:00. на следующий день и ешьте только между 13:00. и 21:00 (вариант ограничения времени).Или вы можете чередовать полный день голодания с днем нормального питания (альтернативное голодание).
Продолжение
Исследования на животных и людях показывают некоторые перспективы в отношении прерывистого голодания как способа лечения симптомов язвенного колита. В одном исследовании микробиом (баланс кишечных бактерий) мышей, которые голодали, оказался более здоровым, чем у тех, кто этого не делал. Вид поста, казалось, имел значение. Ограниченное по времени кормление и периодическое ограничение энергии, казалось, работали лучше, чем голодание через день.
Однако доказательства еще не ясны. Не все исследования показали улучшение после голодания, и чтобы убедиться в этом, необходимы дополнительные исследования. Кроме того, голодание может быть непростым делом, особенно если у вас есть проблемы со здоровьем. Поговорите со своим врачом, если вы рассматриваете прерывистое голодание как способ справиться с язвенным колитом.
Диета при колите | План питания, Еда, которую следует есть и избегать, PDF
Дополнительная информация о язвенном колите
По данным Университета Джорджа Вашингтона, колит — это хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки.Инфекция, потеря кровоснабжения толстой кишки, воспалительное заболевание кишечника (ВЗК) и инвазия стенки толстой кишки коллагеном или лимфоцитарными лейкоцитами — все это возможные причины воспаления толстой кишки.
Следующие заболевания попадают в категорию колитов / ВЗК; все они можно вылечить с помощью комбинации лекарств и улучшения ваших привычек в еде:
Язвенный колит:
Язвенный колит — это хроническое воспалительное заболевание кишечника (ВЗК), при котором аномальные реакции иммунной системы вызывают воспаление и язвы на внутренней оболочке толстой кишки.Язвенный колит может развиться в любом возрасте, но более вероятно, что болезнь разовьется у людей в возрасте от 15 до 30 лет. Подробнее читайте ниже!
Колит Крона:
Болезнь Крона — воспалительное заболевание кишечника, вызывающее хроническое воспаление желудочно-кишечного тракта. Недавние исследования показывают, что наследственные, генетические факторы и факторы окружающей среды способствуют развитию болезни Крона. У людей с болезнью Крона безвредные бактерии ошибочно принимают за чужеродных захватчиков, и иммунная система вырабатывает ответную реакцию.Воспаление, вызванное иммунным ответом, не проходит. Это приводит к хроническому воспалению, изъязвлению и утолщению кишечной стенки.
Диверсионный колит:
Диверсионный колит представляет собой воспаление толстой кишки, возникшее после хирургического лечения, которое отводит поток каловых масс от толстой кишки, обычно на временную илеостому или колостому. Его не следует путать с воспалительным заболеванием кишечника (ВЗК), даже если оно часто имитирует симптомы ВЗК.Диверсионный колит может возникнуть после хирургического лечения кишечных состояний, таких как недержание кала, рак кишечника или спонтанный хронический запор, не связанный с очевидной основной причиной.
Ишемический колит:
Ишемический колит (IC) — это воспалительное заболевание толстой или толстой кишки. Он развивается, когда в толстую кишку не поступает достаточный кровоток. ИЦ может возникнуть в любом возрасте, но чаще всего встречается у людей старше 60 лет. Накопление бляшек внутри артерий (атеросклероз) может вызвать хронический или долгосрочный ИЦ.Это состояние также может исчезнуть с помощью мягкого лечения, такого как краткосрочная жидкая диета и антибиотики.
Инфекционный колит:
Инфекция толстой кишки, вызванная бактериями, вирусами или паразитами, приводит к воспалительному типу диареи и составляет большинство случаев острой диареи. У этих пациентов наблюдаются гнойный, кровянистый и слизистый рыхлый стул, лихорадка, тенезмы и боли в животе.
Фульминантный колит:
Фульминантный колит — довольно редкая, но серьезная форма язвенного колита (ЯК).ЯК вызывает воспаление и язвы на слизистой оболочке толстой кишки. Этого не происходит с большинством людей, у которых есть UC. Менее 10% людей заболевают фульминантным колитом, обычно во время первого приступа симптомов. Воспаляется вся оболочка толстой кишки, вызывая серьезные симптомы, такие как кровавый понос и боль в животе. Фульминантный колит требует неотложной медицинской помощи. Вам нужно будет немедленно отправиться в больницу для лечения лекарствами и, возможно, операции.
Коллагенозный колит:
Коллагеновый колит (КК) — это заболевание, поражающее толстый кишечник.Это приводит к приступам водянистой диареи и болей в животе. Толстый кишечник является частью пищеварительного (желудочно-кишечного или желудочно-кишечного тракта). Желудочно-кишечный тракт идет от вашего рта до ректального отверстия. Толстый кишечник включает в себя как толстую, так и прямую кишку. Толстый кишечник получает продукты расщепления пищи из тонкого кишечника. Одна из его основных задач — реабсорбировать воду и электролиты, такие как соль. Ободочная кишка ведет к прямой кишке. Прямая кишка сохраняет ваши испражнения до того, как ваше тело устраняет их.При коллагенозном колите воспалительные клетки иммунной системы попадают в толстую кишку. Там они вызывают отек и воспаление. В редких случаях эти клетки также попадают в последнюю часть тонкой кишки.
Химический колит:
Химический колит — это разновидность колита, воспаления толстой или толстой кишки, вызванного попаданием агрессивных химикатов в толстую кишку с помощью клизмы или другой процедуры. Химический колит эндоскопически может напоминать язвенный колит, инфекционный колит и псевдомембранозный колит.
Микроскопический колит:
Микроскопический колит — это воспаление толстой кишки (толстой кишки), вызывающее стойкую водянистую диарею. Заболевание получило свое название от того факта, что необходимо исследовать ткань толстой кишки под микроскопом, чтобы идентифицировать ее, поскольку ткань может казаться нормальной при колоноскопии или гибкой ректороманоскопии. Существуют различные подтипы микроскопического колита: коллагенозный колит, при котором в ткани толстой кишки образуется толстый слой белка (коллагена); Лимфоцитарный колит, при котором количество лейкоцитов (лимфоцитов) увеличивается в ткани толстой кишки; Неполный микроскопический колит, при котором встречаются смешанные признаки коллагенового и лимфоцитарного колита.
Лимфоцитарный колит:
При лимфоцитарном колите воспалительные клетки иммунной системы попадают в толстую кишку. Здесь они вызывают отек и воспаление тканей. В редких случаях эти клетки также проникают в последнюю часть тонкой кишки. Иммунные клетки (лимфоциты) также могут накапливаться в этой области. Воспаление может помешать вашему толстому кишечнику реабсорбировать столько воды, сколько должно. Это приводит к диарее, боли в животе и другим симптомам.
продуктов, которых следует есть и избегать
Хотя мы очень мало знаем о том, что вызывает язвенный колит, если вы читаете это, вы, возможно, уже знаете, насколько неприятным и болезненным может быть обострение язвенного колита.
Поскольку в настоящее время лекарства от ЯК не существует, предотвращение таких симптомов, как кровавая диарея, спазмы, боли в животе, боли в прямой кишке, утомляемость, лихорадка и необходимость срочно уйти, является первоочередной задачей. Диета может быть естественным способом держать их в страхе.
Насколько ученые могут судить, язвенный колит — неудачный результат генетики, окружающей среды и, возможно, сверхактивного иммунного ответа в желудочно-кишечном тракте. Дисбаланс кишечных бактерий был связан с определенными типами воспалений.
Те, у кого есть ЯК, часто обнаруживают, что одни продукты и напитки вызывают их симптомы, а другие — нет. Перед тем, как начать какую-либо диету, рекомендуется обсудить с врачом триггеры.
Вот некоторые продукты, которые врачи и Фонд Крона и Колита считают лучшими для употребления, когда у вас не обострение болезни, и вы хотите и дальше оставаться в таком состоянии.
1. Овсянка
В то время как диета с высоким содержанием клетчатки рекомендуется для многих людей и может помочь предотвратить обострения болезни Крона, исследования показывают, что она не оказывает такого же воздействия на ЯК.Высокое потребление клетчатки увеличивает опорожнение кишечника, что может быть спусковым крючком.
Однако вам все равно нужно получать углеводы для энергии, поэтому употребляйте овсянку, которая может помочь предотвратить обострения.
2. Бананы, дыни, черника, клубника, апельсины и виноград
Эти фрукты содержат витамины и антиоксиданты, удовлетворяя при этом ваше пристрастие к сладкому. Более того, когда вы их перевариваете, они не вызывают газообразование (триггер ЯК), в отличие от фруктов с большим содержанием фруктозы.
Если хотите немного декаданса, попробуйте этот галет из черники без зерен.
3. Разноцветные овощи
Обострения ВЗК могут привести к недоеданию, поэтому в период ремиссии важно есть богатую питательными веществами пищу. Употребление в пищу разных цветов поможет вам получить множество витаминов и минералов.
4. Куриная грудка без кожи
Несмотря на то, что вы хотите избегать насыщенных жиров и других подозреваемых виновников ЯК, нежирные белки, подобные этому основному продукту, лучше всего. Тофу и яйца — это еще один питательный постный белок. Вам нужно вдохновение для рецептов? Попробуйте успокаивающий куриный овощной суп.
5. Лосось
Некоторые исследования не дали окончательных результатов о влиянии добавок омега-3 на ЯК, но одно, в котором участники ели лосось, показало уменьшение воспаления у людей с легкими случаями ЯК.
Старайтесь есть лосось один или два раза в неделю и, если позволяет ваш бюджет, выбирайте дикого лосося, поскольку он обычно считается лучшим продуктом, чем выращенный на фермах. Этот рецепт нежный и вкусный.
6. Оливковое масло и оливки
Плоды и листья оливковых деревьев содержат вещества, называемые биофенолами, которые являются наиболее распространенным источником антиоксидантов из фруктов и овощей в рационе человека.
Некоторые исследования на животных показали, что биофенолы являются многообещающими противовоспалительными средствами при лечении ВЗК. Это не обязательно означает, что то же самое верно и для людей, но оливки вкусны и полезны для вашего сердца.
7. Куркума
Куркумин, вещество, содержащееся в куркуме, является еще одним противовоспалительным средством, рекламируемым от всех видов заболеваний. Некоторые небольшие исследования показали, что он может помочь вызвать и поддерживать ремиссию у людей с ЯК.
Куркуму можно легко добавить в приготовленные овощи, яичницу, коктейли, чай и многое другое.
8. Йогурт
Хотя вы можете захотеть избежать лактозы в других молочных продуктах, исследование 2006 года показало, что активная культура Lactobacillus GG, обнаруженная в некоторых йогуртах, может помочь кишечнику восстановить баланс микробиома.
Это позволяет хорошим кишечным бактериям расщеплять пищу, не вызывая газообразования. Попробуйте приготовить йогурт дома самостоятельно!
9. Кимчи и квашеная капуста
Это надежные источники пробиотиков, которые помогают пищеварению / усвоению питательных веществ и поддерживают здоровье кишечника.Вы можете легко бросить и то и другое в яичницу-болтунью или добавить их в тако.
10. Пребиотические продукты
Если у вас еще нет обострения, вы можете проверить воду с помощью пребиотических продуктов, таких как сырые топинамбур, лук-порей, корень одуванчика и лук.
Эти продукты нелегко переваривать, но они питают полезные бактерии в кишечнике, поддерживая баланс микробиома.
Справедливое предупреждение: эти продукты не лучший выбор, если вы соблюдаете диету с низким содержанием FODMAP, поэтому сначала обязательно посоветуйтесь с врачом.
Опять же, не у всех одинаковые триггеры для UC, поэтому вы можете вести дневник питания, чтобы отслеживать свои.
Вот некоторые из них, с которыми согласны многие:
1. Красное мясо
Ученые не уверены, виновато ли в этом содержание жира или газы, выделяемые, когда бактерии в кишечнике расщепляют мясо, но красное мясо довольно неплохо. обычное пусковое питание для ЯК.
2. Острая пища
Капсаицин, содержащийся в остром перце, имеет тенденцию ускорять работу кишечника, что может привести к обострению.
3. Рафинированный сахар
Согласно исследованию 2005 года, употребление десертов и других продуктов с большим содержанием сахара может вызвать рецидив ЯК у некоторых людей.
4. Газированные напитки и кофе
Если сахар в газированных напитках вас не достает, возможно, газирование. Что касается кофе, вы, возможно, заметили, что он ускоряет ваши походы в туалет, что является триггером обострений.
Поскольку ЯК может вызвать обезвоживание, вы все равно почувствуете себя намного лучше, если будете пить воду.
5. Молочные продукты
Некоторые люди с ЯК не переносят лактозу, поэтому молоко, сливки, мороженое и некоторые сыры, содержащие лактозу, труднее расщепляются их организмом.Это приводит к газам, спазмам и другим симптомам ЯК.
6. Масло, майонез и маргарин
Насыщенные жиры в таких приправах могут вывести вас из состояния ремиссии.
7. Крестоцветные овощи
Брокколи, цветная капуста, капуста и другие овощи семейства Brassica содержат много серы, которую кишечник плохо переносит. Исследование 2004 года показало, что сокращение потребления этих продуктов может снизить вероятность рецидива.
8.Сорбит, маннит, мальтит и ксилит
Это все сахара, которые вырабатываются, когда вы едите определенные фрукты (например, яблоки, груши и персики) и овощи (например, цветную капусту). Они также входят в состав искусственных подсластителей и загустителей.
Когда они достигают толстой кишки, они могут выделять болезненный газ и вызывать воспаление или обострение.
9. Алкоголь
Сульфаты в пиве и вине, а также сахар во всех спиртных напитках могут быть триггерами.
Возможно, у вас уже есть любимые блюда, успокаивающие кишечник во время обострения, но вы можете добавить в свой список следующие рекомендации экспертов из Фонда Крона и колита:
Продукты, успокаивающие кишечник
- Белый рис
- Белый хлеб (закваска, картофельные рулеты, хлеб без глютена)
- Бананы, дыни и вареные фрукты
- Куриный или овощной бульон
- Постные белки, такие как рыба, тофу и куриная грудка
- Молочные продукты без содержания лактозы
- Безлактозные протеиновые коктейли
Если у вас желудочно-кишечные расстройства, например, язвенный колит, вы не можете полагаться на рестораны и пункты закусок, чтобы найти продукты, которые вам подходят.Многие рестораны используют много масла, чтобы еда была такой вкусной.
Вот почему вы можете больше готовить дома — по возможности, используя свежие продукты, а не готовые продукты с консервантами.
Некоторые люди с ЯК обнаруживают, что употребление четырех-шести небольших приемов пищи вместо трех больших помогает им чувствовать себя счастливее, а это означает, что у вас есть больше блюд, чем когда-либо.
Приобретите некоторые привычки в приготовлении еды, если вы еще этого не сделали. К ним относятся планирование больших приемов пищи в мультиварке или приготовление таких основных продуктов, как запеченная курица, крахмал или жареные овощи, которые вы можете смешивать и сочетать до конца недели.
Пока вы делаете покупки на неделю вперед, возьмите некоторые из продуктов, которые вам понадобятся во время вспышки болезни. Так вы сможете не ходить в магазин в плохую погоду.
Еще предстоит провести много исследований, чтобы найти идеальную комбинацию продуктов, которая будет поддерживать ремиссию ВЗК, но вы можете поработать с гастроэнтерологом или диетологом, чтобы найти то, что работает для вас.
Это может потребовать много проб и ошибок, так что проявите терпение.
Некоторые из диет, рекомендуемых экспертами:
Безглютеновая диета
Исключение пшеницы, ржи и ячменя необходимо только при непереносимости глютена.Это определенно то, что нужно обсудить с медицинским работником, потому что отказ от этих продуктов может быть такой же большой проблемой без надлежащего руководства.
Для получения дополнительной информации возьмите «Поваренную книгу противовоспалительных средств на кухне».
Диета с низким содержанием FODMAP
Эта диета изначально была разработана для лечения синдрома раздраженного кишечника, но она также помогла многим людям справиться с болезнью Крона и ЯК.
Чтобы следовать ему, вам необходимо ознакомиться с этим длинным списком продуктов с высоким или низким содержанием FODMAP (ферментируемых олигосахаридов, дисахаридов, моносахаридов и полиолов).Когда FODMAP разрушаются в кишечнике, они могут вызвать болезненное вздутие живота.
Хотите узнать больше? Купите книгу Кейт Скарлата «Диета с низким содержанием FODMAP, шаг за шагом».
Диета с низким содержанием натрия
Исследования на мышах показали, что диетическая соль может быть фактором ВЗК, поэтому диета с низким содержанием натрия может быть полезной для некоторых людей.
Однако вы не хотите, чтобы ваша еда была на вкус картонной, поэтому мы рекомендуем книгу типа «Простой план диеты с низким содержанием натрия и поваренная книга.«Купи это здесь.
Диета с низким содержанием клетчатки / диета с низким содержанием остатков
Перейдем сразу к делу: продукты с высоким содержанием клетчатки вызывают больше какашек, поэтому врачи и исследователи рекомендуют сократить их употребление во время обострения.
«Поваренная книга диеты с низким содержанием остатков» может помочь предотвратить превращение этого понятия в оправдание для употребления нездоровой пищи. Вы можете купить это здесь.
Конкретная углеводная диета
Эта фирменная диета была создана, чтобы помочь людям справиться с ВЗК и другими заболеваниями.Это включает ограничение определенных рафинированных углеводов и исключение некоторых овощей и зерновых.
Диета, полезная для сердца
В качестве особенно аппетитного варианта рассмотрите возможность выбора средиземноморской диеты, которая содержит мало насыщенных жиров и много овощей, нежирных белков и полезных жиров, которые могут уменьшить воспаление.
Купите «Поваренную книгу средиземноморской диеты за 30 минут», чтобы облегчить переход.
Безлактозная диета
Если лактоза является одним из ваших триггеров, пора отказаться от молока и мороженого.Книга Алисы Флеминг «Ешьте без молочных продуктов» — отличный ресурс для внесения этого изменения. Получи это здесь.
Высококалорийная диета
Когда обострения ЯК лишили вас питания, вы, возможно, захотите вернуть его обратно. Обязательно проконсультируйтесь с врачом или диетологом, чтобы сделать это безопасно.
В Медицинском центре Векснера при университете штата Огайо есть полезное руководство по высококалорийной диете с высоким содержанием белка.
Триггеры и безопасная пища у всех разные, и может быть не сразу очевидно, что именно у вас.Чтобы выяснить это наверняка, вы можете сначала поговорить с медицинским работником и вести ежедневный дневник питания или использовать такое приложение, как GI Buddy.
Если вы записываете все, что вы едите (включая соусы и специи, если возможно), и когда вы это едите, вы можете оглянуться на это, когда у вас обострение.
Обязательно задокументируйте свои симптомы, когда они возникают. Соедините точки и — Эврика! — вы нашли спусковой крючок.
Питание при ВЗК (болезнь Крона и колит) Видео
Включает
Anne-Marie Stelluti
Зарегистрированный диетолог
modernguthealth.com
Стенограмма видео
Если у вас воспалительное заболевание кишечника, также известное как ВЗК, и вы хотите узнать больше о том, как правильно питаться, чтобы помочь контролировать свое заболевание, то это видео для вас.
Поскольку ВЗК поражает кишечник, поиск правильной диеты может потребовать некоторой работы. ВЗК может привести к потере аппетита, чрезмерной потере веса, уменьшению количества потребляемой пищи, чтобы избежать симптомов, и возникновению дефицита питательных веществ.
Во время вспышки эти факторы часто преобладают.
Долгосрочные последствия недоедания при ВЗК для здоровья различаются в зависимости от болезни Крона и язвенного колита и могут включать анемию и заболевания костей, такие как остеопороз. Цель состоит в том, чтобы этого не произошло.
Диетическое управление ВЗК обычно направлено на оптимизацию пищевого статуса, предотвращение недоедания и устранение симптомов, что может включать отказ от определенных продуктов, которые могут ухудшить симптомы.
Не существует единой диеты для всех, страдающих ВЗК, а есть индивидуальная диета, поскольку у каждого человека могут быть разные симптомы, диета, лекарственные препараты, локализация болезни и образ жизни.
Когда вы находитесь в стадии ремиссии, то есть когда ваше заболевание и симптомы хорошо контролируются с помощью лекарств и / или других методов лечения, вам легче хорошо питаться.
Лучше сосредоточиться на здоровом, разнообразном и хорошо сбалансированном питании, чтобы вам не приходилось принимать много добавок. Как правило, вы можете получать достаточное количество питательных микроэлементов с пищей, помимо витамина D, для которого вам, скорее всего, все равно понадобится добавка.
Что касается еды, то Международная организация по изучению ВЗК рекомендует людям с ВЗК придерживаться сбалансированной диеты и ограничивать потребление обработанных пищевых продуктов, искусственных подсластителей и трансжиров.В новом канадском справочнике по питанию содержится информация об общем сбалансированном питании.
Вам не нужно ограничивать какую-либо определенную группу продуктов, пока вы находитесь в стадии ремиссии.
Тем не менее, некоторые люди связывают определенные виды и количество пищи, например, большое количество сырого салата, с усилением симптомов. Если это относится к вам, вы можете избегать этих продуктов, но поговорите с диетологом, чтобы убедиться, что вы не упускаете слишком много питательных веществ, если исключаете многие продукты из своего рациона.
Хотя употребление большого количества клетчатки может быть болезненным и вызывать больше симптомов при воспалении кишечника, попробуйте увеличить потребление клетчатки, когда вы чувствуете себя хорошо, потому что клетчатка может играть важную роль в поддержании ремиссии.
Некоторые данные показывают, что клетчатка оказывает благотворное влияние на комменсальные кишечные бактерии и приводит к выработке короткоцепочечных жирных кислот, которые, как было показано, стимулируют абсорбцию воды и натрия в толстой кишке и способствуют заживлению слизистой оболочки.
Однако, если у вас есть хроническое заболевание строгания, такое как сужение просвета или частичная непроходимость кишечника, вероятно, будет лучше придерживаться долгосрочной диеты с низким содержанием клетчатки даже в период ремиссии, чтобы предотвратить дальнейшую непроходимость и симптомы кишечника.
Продукты, богатые пребиотиками, которые представляют собой волокна, питающие полезные бактерии в кишечнике, могут помочь уменьшить воспаление и восстановить барьерную функцию слизистой оболочки. Некоторые примеры продуктов с пребиотиками включают бананы, овсянку, помидоры, лук, чеснок и бобы.
Поскольку болезнь Крона и язвенный колит являются воспалительными заболеваниями, может быть полезно сосредоточиться на употреблении противовоспалительных продуктов, особенно овощей семейства крестоцветных, цитрусовых, зеленого чая и полезных жиров, таких как орехи, семечки, авокадо и рыба. .
Употребление достаточного количества питательной пищи во время ремиссии, наряду с упражнениями, важно для укрепления ваших сил и поддержания хорошего питания.
Когда вы переживаете обострение активного заболевания, вам может потребоваться изменить свой рацион, чтобы помочь справиться с такими симптомами, как тошнота, потеря аппетита, диарея и боль в кишечнике.
Хотя никакая конкретная категория продуктов питания или отдельный продукт питания не могут быть широко связаны с запуском вспышки заболевания, некоторые продукты могут с большей вероятностью вызвать раздражение кишечника.
Нерастворимая клетчатка может раздражать воспаленный кишечник, поэтому сокращение потребления орехов, семян, попкорна и сырых овощей может помочь уменьшить симптомы. Кроме того, поскольку воспаленный кишечник труднее переваривает и усваивает питательные вещества, может быть полезно обрабатывать пищу таким образом, чтобы облегчить ее переваривание.
Смешивание, измельчение и приготовление пищи может улучшить усвоение питательных веществ, минимизировать раздражение кишечника и способствовать заживлению слизистой оболочки.
Вам нужно будет есть больше белка во время обострения, чтобы помочь выздоровлению.Некоторые типы белка, например, яйца, перевариваются легче, чем другие, например, фасоль и стейк.
Хотя люди с ВЗК не подвержены повышенному риску непереносимости лактозы, это все еще очень распространено. Итак, если вы испытываете вздутие живота, боль в животе или диарею после употребления продуктов, содержащих лактозу, ограничение молочных продуктов может помочь.
Существует множество общих диетических стратегий, помогающих управлять кишечными симптомами во время обострения. Употребление большего количества растворимой клетчатки в таких продуктах, как бананы, овсянка и яблочное пюре, может помочь уменьшить диарею, равно как и отказ от сладких напитков, алкоголя и кофеина.
Прием самодельных растворов для пероральной регидратации может восполнить потерю электролитов при диарее.
Если из-за плохого аппетита у вас проблемы с достаточным питанием, попробуйте есть небольшими порциями и чаще.
Энтеральное питание, которое представляет собой жидкое питание через зонд, подходит для тех, кто истощен и имеет активную болезнь, или для тех, кто находится в стадии ремиссии, но не может получать достаточно калорий орально.
L-глутамин — это аминокислота, которая помогает восстанавливать эпителиальные клетки, поддерживать функцию слизистых оболочек, повышать иммунную реакцию и подавлять воспалительные реакции, поэтому добавки могут оказаться полезными.
Хотя омега-3 жиры, такие как рыбий жир, неэффективны для поддержания ремиссии ВЗК, они являются противовоспалительными жирами, которые могут быть питательным дополнением к рациону.
Ежедневный прием поливитаминов может помочь вам удовлетворить ваши основные потребности в питательных микроэлементах, если вы не можете есть много продуктов.
Возможно, вы слышали, что пробиотики эффективны при лечении ВЗК, но в настоящее время не так много убедительных доказательств. Есть несколько продуктов, которые, как показали исследования, являются многообещающими при язвенном колите, но пока ни одного из них при болезни Крона.Кроме того, врачи не рекомендуют использовать пробиотики во время обострения болезни Крона, поскольку это увеличивает риск бактериемии, то есть наличия бактерий в крови.
Поговорите со своим врачом, прежде чем добавлять какие-либо добавки в свой распорядок дня.
Дефицит витаминов и минералов часто встречается у людей с ВЗК по разным причинам. К ним относятся воспаление, снижение перорального приема, кровопотеря, мальабсорбция, нарушение пищеварения, повышенный расход энергии и потеря белка.
Наиболее частыми недостатками, вызываемыми ВЗК, являются железо, витамин D, витамин B12 и цинк. Тип дефицита питательных веществ, которым вы подвержены, зависит от того, какие участки пищеварительного тракта воспалены.
Активная болезнь Крона в терминальном отделе подвздошной кишки может вызывать трудности с усвоением жиров и жирорастворимых витаминов A, D, E и K, а также витамина B12.
Воспаление проксимального отдела тонкой кишки может препятствовать всасыванию железа и кальция.
При диффузном заболевании тонкой кишки возможен дефицит цинка.
Тяжелое заболевание толстой кишки, такое как язвенный колит, может привести к постоянной кровопотере и дефициту железа.
Анемия широко распространена среди пациентов с ВЗК, поскольку дефицит железа очень распространен. Источников железа в пище обычно недостаточно для восполнения его уровня, поэтому часто необходимы добавки. Дефицит фолиевой кислоты встречается реже, чем дефицит многих других, но может способствовать развитию анемии. Людям, принимающим лекарства сульфасалазин или метотрексат, может потребоваться добавка фолиевой кислоты.
Люди с болезнью Крона подвержены риску развития остеопороза. Некоторые причины включают недоедание, дефицит витамина D, лечение глюкокортикоидами и активное воспаление. Витамин D также важен для регуляции иммунной системы. Большинство людей с ВЗК должны принимать добавки кальция и витамина D с регулярным контролем уровня витамина D в крови.
Воспаленная ткань тонкого кишечника может вызвать мальабсорбцию цинка, что может привести к его дефициту. Люди, у которых есть стомы, свищи или более 8 водянистых стула в день, также подвергаются большему риску дефицита цинка.Если на вас влияет какой-либо из этих факторов, ваш врач может порекомендовать добавки с цинком.
Если у вас воспалительное заболевание кишечника, важно хорошо питаться, когда вы чувствуете себя хорошо, чтобы укрепить свои силы, увеличить запасы витаминов и минералов и, при необходимости, набрать вес. Во время обострения вы, возможно, не сможете есть так, как обычно, но рекомендуется сосредоточиться на питательных продуктах, которые не усиливают симптомы. Возможно, вам также потребуется принимать некоторые добавки.
Еще видео из этой серии
UM Программа Крона и колита
Моя диета вызвала ВЗК?
Нет. ВЗК, по-видимому, вызывается сочетанием генов и факторов, повреждающих слизистую оболочку кишечника. Вместе они заставляют иммунную систему кишечника подвергаться воздействию кишечных бактерий больше, чем обычно. Воспаление в кишечнике здорового человека длится недолго, а затем проходит. У людей с ВЗК воспаление не проходит и остается воспаленным.
Причина ВЗК — аллергия на продукты?
Нет. Хотя некоторые люди с ВЗК имеют аллергию на определенные продукты, ни болезнь Крона, ни язвенный колит не вызваны пищевой аллергией.
Определенные продукты усугубляют воспаление?
Нет. Хотя некоторые продукты могут усугубить симптомы, нет доказательств того, что пища напрямую влияет на воспаление кишечника.
Можно ли вылечить ВЗК с помощью специальной диеты?
№Нет никаких доказательств того, что любая диета действительно остановит или предотвратит воспаление ВЗК.
Есть ли диета, которая помогает при ВЗК?
Да, жидкая диета с питательными веществами, называемая элементарной диетой, снижает воспаление в кишечнике. Однако большинство людей не переносят его, потому что его вводят на ночь через трубку, которая проходит через нос к желудку. Существуют и другие диеты, которые уменьшают количество различных типов сахаров, которые вызывают образование газов бактериями в кишечнике, что может привести к множеству симптомов боли, вздутия живота и спазмов.Лучшая проверенная диета — это диета FODMAP ™.
Нужно ли мне избегать молока и молочных продуктов?
Нет. Непереносимость лактозы не является частью ВЗК. Поэтому, если вам не сказали, что у вас непереносимость лактозы, нет причин избегать молока и молочных продуктов.
Есть ли продукты, которых мне следует избегать?
Многие люди с ВЗК не могут переносить определенные продукты. Дневник питания может помочь вам выяснить, какие продукты вас беспокоят. Во время обострения ВЗК многие люди обнаруживают, что кофеин, алкоголь, молочные продукты, сладкая пища и продукты с высоким содержанием клетчатки усиливают их симптомы.
Нужно ли мне избегать клетчатки?
Около 70% людей с болезнью Крона тонкой кишки развивают стриктуру (сужение) кишечника. Когда это происходит, диета с низким содержанием клетчатки или остатков может помочь уменьшить боль в животе и другие симптомы. Эта диета уменьшает количество пищи, которая не может быть переварена (твердый остаток) в стуле.
А как насчет витаминов и минералов?
Всем людям с ВЗК рекомендуется ежедневно принимать стандартные поливитамины.Люди с ВЗК, которые чувствуют себя хорошо, не нуждаются в дополнительных витаминах или минералах. Если у вас болезнь Крона в подвздошной кишке (последняя часть тонкой кишки) или подвздошная кишка удалена, вам может потребоваться прием B12, кальция или витамина D. Возможно, вам потребуются добавки железа, если у вас потеря крови во время воспаления или снижение всасывания железа в результате воспаления. Диарея или рвота могут вызвать потерю калия и магния. Если у вас непереносимость лактозы и вы избегаете молочных продуктов, это может привести к низкому уровню кальция.Спросите своего врача, нужно ли вам пройти обследование на что-либо из вышеперечисленного.
Следует ли мне изменить диету во время обострения?
В период активного воспаления любая пища может усилить боль, вздутие живота, спазмы и диарею. Однако есть во время вспышки все равно нужно. Вам также необходимо пить много жидкости с солью и водой, чтобы вы впитывали и удерживали жидкость. Многие люди переходят на мягкую диету или полностью жидкую диету во время обострения. Могут помочь мягкие продукты, такие как рис, тосты, бананы, яблочное пюре и питательные напитки, такие как Carnation® Instant Breakfast ™, Boost® или Ensure®.
Диета с низким содержанием остатков ограничивает количество клетчатки и других материалов, которые не могут перевариваться при прохождении через тонкий кишечник. Диета с низким содержанием остатков уменьшает размер и количество стула и помогает облегчить боль в животе и диарею.
Какие бывают продукты с низким содержанием остатков?
Белый (очищенный) хлеб, крупы и макаронные изделия (с содержанием клетчатки менее 1 грамма на порцию), белый рис, птица, рыба, яйца, масло, маргарин, сливочное масло, майонез, мягкие заправки для салатов, супы на основе бульонов (процеженные) , кисель, мед, сироп.
Какие есть продукты с высоким содержанием остатков?
Цельнозерновой хлеб, крупы и макаронные изделия, цельные овощи и овощные соусы, цельные фрукты, включая консервированные фрукты, йогурт, пудинг, мороженое или супы на основе сливок с орехами или кусочками фруктов или овощей, жесткое или грубое мясо с хрящи и мясо для завтрака или сыр с семенами, арахисовое масло, заправки для салатов с семенами или кусочками фруктов или овощей, семечки или орехи, кокос, джем, мармелад.
Фонд Крона и колита
Диета и питание
- Что мне следует есть • Фонд Крона и колита предлагает полезные советы по диете и питанию для людей с болезнью Крона или язвенным колитом.
Диета при язвенном колите
Язвенный колит — это буквально боль в задней части: воспаление толстой и прямой кишки.Симптомы — боль в животе, спазмы, диарея и кровотечение — могут быть изнуряющими.
А если у вас язвенный колит, вы знаете, что иногда он обостряется, и часто это зависит от того, что вы ели. Важно понимать, что определенные продукты не вызывают язвенного колита , а Американский фонд Крона и колита утверждает, что диета не является основным фактором, вызывающим воспаление. Однако некоторые больные колитом испытывают проблемы, связанные с тем, что они едят, поэтому разумно составить план диеты при язвенном колите, чтобы контролировать эти обострения.
«Многие люди выявляют некоторые пищевые триггеры, и их следует по возможности избегать», — говорит гастроэнтеролог Crozer Health Джойанн Крозер, доктор медицины. «Я думаю, пациенты, которые ведут дневник еды и симптомов, лучше понимают, какие продукты могут им бросить вызов». Вот диета, которая подходит большинству пациентов с язвенным колитом:
Еда, чтобы поесть
- Белки, включая рыбу, мясо и птицу. Здесь никаких ограничений, если только вы не вегетарианец. Если да, то соевые белки тоже подойдут.
- Много фруктов и овощей.
- Зерно и крупы.
Пока это кажется довольно простой диетой. Мы все должны это делать, верно?
Еда, которую нельзя есть
Вот где начинаются трудности. Важно отметить, что это не универсальный список; разные люди реагируют по-разному. Но если у вас много обострений, вы, возможно, захотите сократить следующие продукты:
Алкоголь: Некоторые алкогольные напитки действуют как стимуляторы и могут раздражать кишечник.Красное вино, коктейли и пиво могут вызвать такие проблемы, как диарея.
Кофеин: Напитки с кофеином могут заставить вас чаще ходить в туалет — слишком много, если у вас колит, и вы чувствуете себя истощенным. Попробуйте травяной чай.
Орехи: Орехи могут плохо перевариваться и вызывать раздражение пищеварительного тракта; даже небольшие кусочки орехов могут вызывать раздражение. Если вы собираетесь их есть, тщательно пережевывайте.
Фрукты с семенами и / или кожурой: Семена и кожура фруктов (подумайте о кожуре яблока) могут быть трудно перевариваемыми.Также остерегайтесь йогурта, смузи и джемов из настоящих фруктов, которые могут содержать семена.
Острая пища: Просто избегайте этого.
Молочные продукты: Колит и непереносимость лактозы часто идут рука об руку. Людям с болями в животе, газами или диареей следует попробовать исключить молочные продукты из своего рациона, чтобы увидеть, исчезнут ли симптомы.
Для пациентов с язвенным колитом, которые в конечном итоге придерживаются ограниченной диеты, очень важно убедиться, что вы получаете достаточно витаминов и питательных веществ.
 Употребление этих фруктов допустимо в виде компотов
Употребление этих фруктов допустимо в виде компотов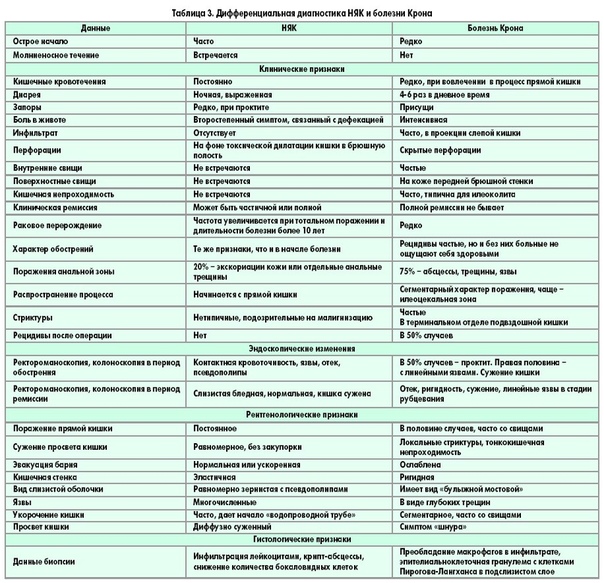 Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита.
Однако в настоящее время не доказана роль только генетических факторов, то есть наличие мутаций определенного гена не обязательно вызовет развитие язвенного колита.
 е. только в теплом
е. только в теплом