Меню при панкреатите | Меню недели
| Круглова Наталья Андреевна, практикующий врач-диетолог, член Национальной ассоциации диетологов. Окончила Ивановскую Медицинскую академию, после чего проходила специализацию по диетологии на кафедре «диетологии и гастроэнтерологии» в Северо-Западном государственном медицинском университете им. И.И. Мечникова, Санкт-Петербург. Занимается вопросами правильного питания, эффективного и безопасного снижения веса, питанием при различных заболеваниях, в том числе пищеварительного тракта. Является автором книг «Вегетарианство для начинающих» и «Палеодиета. Секреты стройности и здоровья». В 2014 году Наталья удостоилась премии “Лучший диетолог» версии «Top-25 Diamond” |
Панкреатит – это заболевание поджелудочной железы, в ходе которого происходит разрушение клеток органа под действием собственных ферментов. В фазе обострения клетки железы разрушаются, в фазе ремиссии на месте погибших клеток образуется соединительная ткань. Это сильно нарушает работу поджелудочной железы. Самые частые причины возникновения панкреатита – злоупотребление алкоголем и нарушения в питании, соответственно, и лечение необходимо начинать с питания.
Рекомендации по питанию для каждого больного должны быть подобраны индивидуально в зависимости от тяжести состояния, фазы заболевания, пищевой непереносимости, сопутствующих заболеваний. Приведенное ниже меню при панктеатите подойдет на фазу ремиссии (то есть на тот период, когда обострения нет), и поможет избежать следующего обострения.
Основные принципы меню при панкреатите:
- Цель диеты – наладить работу поджелудочной железы, снизить нагрузку на пищеварительную систему.
- Ограничение простых углеводов – сладости, сдобная выпечка, сахар. Сахар частично заменяется ксилитом или сорбитом. Из сладостей разрешается – мармелад, мед, варенье.
- Режим питания дробный – 5-6 раз в день.

- Кулинарная обработка – на пару, в запеченном и отварном виде. Необходимо протирать жилистое мясо и овощи, богатые пищевыми волокнами (морковь, брокколи, белокочанная капуста, свежая зелень)
- Температура блюд обычная, исключаются холодные блюда.
- В период ремиссии в меню можно включать в питание овощные и крупяные супы. Овощи при этом должны быть хорошо выварены.
- Можно использовать мясо, птицу без кожи, нежирные сорта рыбы, в отварном и запеченном виде. Не стоит использовать субпродукты (печень, почки, мозги), копчености, соленую рыбу, икру, колбасы, консервы.
- Из молочных продуктов разрешены – творог (до 20%), молоко, кисломолочные напитки, сметана в блюда.
- Яйца рекомендуется использовать в виде омлетов или всмятку. Глазунью или яйца, сваренные вкрутую лучше не использовать.
- В стадии ремиссии при панкреатите необходимо включать в питание различные овощи и фрукты в сыром, запеченном, отварном, тушеном виде. В период обострения овощи и фрукты в свежем виде исключены.
- Напитки – некрепкий чай, кофе с молоком, отвар шиповника и морсы разбавленные наполовину водой, фруктовые соки без сахара. Исключаются – черный кофе, какао, газированные напитки.
- Нельзя использовать продукты, стимулирующие работу пищеварительной системы: шпинат, щавель, редис, редька, чеснок, грибы, маринованные овощи, кислые фрукты.
- С осторожностью к острым приправам – хрен, горчица, перец. Можно использовать – укроп, петрушку, базилик, корицу.
- Алкоголь при панкреатите строго противопоказан.
К приведенному ниже меню при панкреатите можно добавить свежие фрукты, например, яблоки, груши, бананы, персики, абрикосы, некислые сливы и т.д. и дополнить питание кисломолочными продуктами – кефиром, йогуртом, простоквашей, ряженкой.
В этой статье: меню на неделю при панкреатите, готовые и проверенные рецепты, список покупок на всю неделю.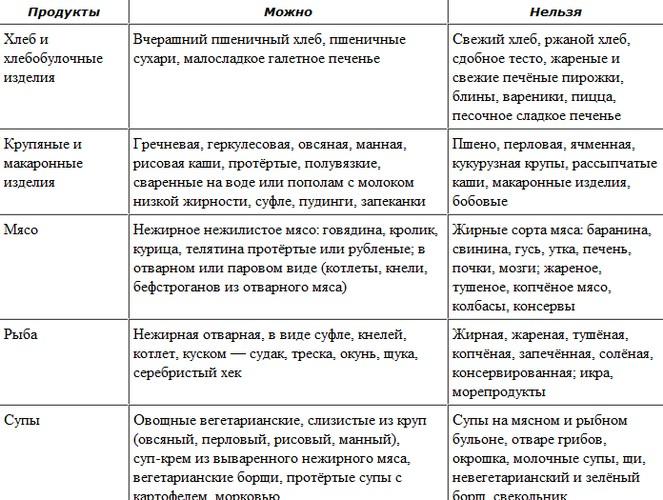 |
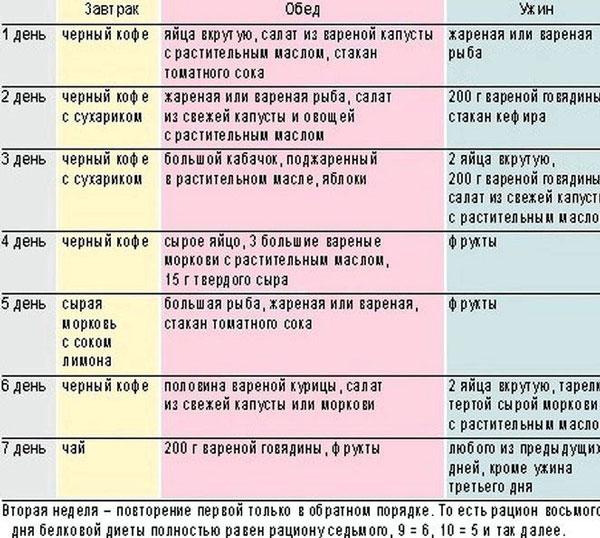
ПОНЕДЕЛЬНИК
Завтрак: сладкий плов с сухофруктами
Обед: куриный суп с вермишелью; кабачки и баклажаны, запеченные в духовке с сыром
Полдник: молочный коктейль с клубникой и бананом
Ужин: филе палтуса в духовке
Комментарий диетолога: Чтобы сладкий плов подошел больному панкреатитом, исключим из него орехи, клюкву и снизим количество сахара до 1 столовой ложки. Овощи в суп добавляем без обжаривания, это снизит нагрузку на поджелудочную железу. Острые специи необходимо исключить из рецептов. Молоко для коктейля я рекомендую выбирать с жирностью не более 2,5%, а что касается кофе, то его лучше исключить из рецепта, при панкреатите этот продукт использовать не желательно. Вы можете использовать любой из способов приготовления филе палтуса, оба они допустимы при заболевании. Гарнир можно выбрать зерновой, например, отварная греча, или овощной – цветная капуста, брокколи, картофель, кабачок и т.д. Выберите такой способ приготовления овощей, чтобы они не затмевали вкуса рыбы и не спровоцировали обострения, например, отварите или приготовьте овощи на пару. |
ВТОРНИК
Завтрак: сладкий плов с сухофруктами
Обед: куриный суп с вермишелью; кабачки и баклажаны, запеченные в духовке с сыром
Полдник: печеные яблоки с творогом
Ужин: филе палтуса в духовке
СРЕДА
Завтрак: овсяная каша
Обед: суп рисовый с фрикадельками; кабачки, фаршированные овощами
Полдник: сырники без муки
Ужин: куриное суфле с морковью на пару в мультиварке
Комментарий диетолога: В каши рецепте рекомендуется снизить количество сахара, либо использовать сахарозаменители. Чеснок лучше исключить из рецепта супа, а овощи добавлять без обжарки. При приготовлении кабачков острые специи и чеснок старайтесь не использовать, а овощи для начинки лучше просто потушить в небольшом количестве воды или бульона. Дополнить ужин можно овощами, свежими или приготовленными на пару. |
ЧЕТВЕРГ
Завтрак: сырники без муки
Обед: суп рисовый с фрикадельками; кабачки, фаршированные овощами
Полдник: смузи с клубникой
Ужин: куриное суфле с морковью на пару в мультиварке
Комментарий диетолога:В рецепте смузи я рекомендую несколько уменьшить количество сахара, на порцию должно приходиться не более 1 чайной ложки, если вам это покажется мало, можно использовать сахарозаменители. |
ПЯТНИЦА
Завтрак: омлет с молоком
Обед: уха из семги; запеканка с макаронами, брокколи и сыром
Полдник: творог со сметаной
Ужин: рагу в мультиварке
Комментарий диетолога:Можно добавить в омлет немного тертого сыра, зелень или припущенные томаты. И вновь напоминаю, что острые специи и чеснок нужно исключить. В качестве добавки к творогу можно выбрать сладкие фрукты или ягоды, зелень, зелень, морковь или тыкву. Осторожно с орехами и кислыми сортами фруктов, они не рекомендованы больным панкреатитом. |
СУББОТА
Завтрак: овсяная каша на молоке в мультиварке с яблоками и изюмом
Обед: уха из семги; запеканка с макаронами, брокколи и сыром
Полдник: салат из моркови и яблок
Ужин: рагу в мультиварке
Комментарий диетолога:Для каши из специй можно использовать только корицу, от имбиря и мускатного ореха лучше отказаться. К сожалению, от грецких орехов в морковном салате тоже придется отказаться, это тяжелая пища для поджелудочной железы, но можно добавить в салат сухофрукты, например, курагу или горсть изюма. |
ВОСКРЕСЕНЬЕ
Завтрак: яйцо пашот
Обед: кулеш; кабачки, фаршированные рисом
Полдник: банановый смузи с овсянкой
Ужин: филе пангасиуса в мультиварке
Комментарий диетолога:Добавить к завтраку можно свежие овощи или пару столовых ложек отварного риса. Чтобы сделать кулеш более подходящим для нашего меню, овощи стоит потушить с небольшим количеством воды или бульона. Говядину старайтесь выбирать без жил и связок. При приготовлении кабачков от чеснока придется отказаться, а овощи не зажаривать, а притушить с небольшим количеством воды или бульона. |
Меню при панкреатите было составлено с учетом принципов системы “Меню недели”.
Список покупок на неделю (для 2-х человек)
Овощи, фрукты, сухофрукты, зелень:
– кабачок – 6 шт.
– баклажаны – 2 шт.
– томаты – 3 шт. крупные
– зелень (петрушка, укроп, базилик) – 5 пучков
– лук репчатый – 700 г
– перец болгарский – 2 шт.
– морковь – 10 шт.
– цветная капуста – 1,5 кочана
– картофель – 15 шт.
– брокколи – 200 г
– горошек зеленый – 100 г
– кукуруза – 100 г
– лук-порей – 70 г
– помидоры вяленые – 3 шт.
– яблоки – 4 шт.
– изюм – 150 г
– курага – 50 г
– чернослив – 50 г
– клубника – 200 г
– банан – 2 шт.
– малина – 2 ст.л.
Мясо, рыба, яйца:
– яйца – 9 шт.
– пангасиус – 1 филе
– говядина – 200 г
– филе куриное – 500 г
– курица целиком – 0,5 шт.
– палтус филе – 400 г
– семга – 800 г
– индейка – 500 г
– фарш говяжий – 300 г
Молочные продукты:
– масло сливочное – 110 г
– молоко – 1500 мл
– творог – 750 г
– моцарелла – 120 г
– брынза – 30 г
– сыр твердый – 100 г
– сметана – 170 г
– кефир – 300 мл
Бакалея, специи и другое:
– греча – 1 стакан
– рис – 500 г
– хлопья овсяные – 250 г
– спагетти – 70 г
– макаронные изделия – 250 г
– сахар – 180 г
– пшено – 80 г
– масло растительное – 100 мл
– масло оливковое – 1 ст.л.
– корица – 1 щепотка
– сухие травы – 1 ч.л.
– лавровый лист – 4 шт.
– мука пшеничная – 35 г
– крахмал – 1 ч.л.
– мед – 1 ст.л.
какое меню вводится при разных формах панкреатита?
Панкреатит — серьезное воспалительное заболевание, поражающее поджелудочную железу. Причинами его могут быть закупорка панкреатического протока, сосудистые нарушения, травмы, токсические отравления и даже паразитарные заболевания. В лечении панкреатита наряду с медикаментозными и хирургическими методами большую роль играет специальная диета, о которой мы сегодня и поговорим.
Особенности питания в зависимости от форм панкреатита
Врачи-гастроэнтерологи различают две основных формы панкреатита — острый и хронический, и для питания при каждой из форм существует несколько общих правил:
- частое питание небольшими порциями — до восьми раз в день, от 100 г до 300 г пищи на прием;
- прием пищи только комнатной температуры — слишком горячие или, наоборот, холодные блюда исключены;
- запрещены жареные блюда — лучше готовить на пару, отваривать или запекать.
При остром панкреатите и обострении хронической формы заболевания ведущими принципами являются:
- Голодание во время выраженного клинического проявления болезни — в этот период возможно только парентеральное питание, то есть введение питательных веществ внутривенно, «в обход» желудочно-кишечного тракта.

- Переход к полноценному, но при этом щадящему питанию в максимально короткие сроки, поскольку больной панкреатитом нуждается в белках.
- Постепенное введение в диету новых продуктов и блюд с увеличением калорийности пищи и ее объема.
Первый тип питания — при остром панкреатите — способствует устранению болевых проявлений, а после их снятия можно переходить ко второму типу питания, который показан именно после снятия острых симптомов, а также при хроническом панкреатите. Эта диета рекомендуется на длительный период времени — иногда до года и более, чтобы предотвратить возникновение обострений. В ней точно так же сохранены все принципы химического, механического и термического щажения больного органа. Все блюда готовятся на пару, путем отваривания или запекания.
Существует также третий тип питания, назначаемый при реактивном панкреатите, который возникает как реакция поджелудочной железы на заболевания желудочно-кишечного тракта, отравления, аллергию или погрешности в питании. Диета при реактивной форме заболевания практически ничем не отличается от диеты при остром и хроническом панкреатите — дробный и частый прием пищи, исключение определенных продуктов и так далее.
Диета «Стол № 5п»: основа правильного питания при панкреатите
При панкреатите больному в обязательном порядке назначается диета «Стол № 5п». При диагностировании острого панкреатита или обострения хронического первый вариант этой диеты назначают после голодания на третий день заболевания. Суточное меню содержит: белков — 85–90 г, жиров — 70–80 г, углеводов — 300–350 г, энергетическая ценность рациона — 2170–2480 ккал[1].
На заметку
Лечебная диета № 5п (по Певзнеру), назначаемая при панкреатите, — это разновидность диеты № 5, рекомендуемой при заболеваниях печени и желчного пузыря. Она помогает снизить нагрузку на поджелудочную железу, уменьшить давление в протоке, улучшить обменные процессы и восстановить функцию органа.
В это время разрешено употреблять только отваренные продукты с полужидкой консистенцией, на пятый день в рацион больного можно вводить полувязкие блюда. После голода рекомендуется питание углеводной пищей, поскольку именно она меньше всего стимулирует деятельность поджелудочной железы. Можно употреблять слизистые супы на овощных отварах или на отварах круп, жидкие каши на воде, овощные пюре на воде без масла, муссы и желе на ксилите, некрепкий чай без сахара.
Постепенно вводят и некоторые белковые продукты — паровые омлеты, паровые котлеты, суфле из нежирных сортов мяса, творожные пасты, паровые пудинги из творога, сливочное масло (только в качестве добавки в готовые блюда).
Второй вариант диеты № 5п, назначаемый при хроническом панкреатите, имеет некоторые отличия. По сравнению с первым вариантом здесь повышено количество белка (130–140 г), неизменными остаются количество простых углеводов (300–350 г) и общее количество жиров (80 г). Средняя калорийность потребляемой пищи не должна превышать 2440–2680 ккал в сутки[2].
Если у пациента снижается способность переваривания белковой пищи, то разрешается временно снизить ее количество и заменить на углеводосодержащую. Обязательно ограничивается потребление соли (примерно 6–8 г в день), исключена грубая клетчатка и экстрактивные вещества. Запрещены приемы пищи большими порциями.
Кроме того, при панкреатите разрешено употребление только определенных продуктов, а некоторые должны быть полностью исключены (см. табл.).
Таблица. Разрешенные и запрещенные продукты диеты № 5п.
Группы продуктов | Разрешено | Запрещено |
|---|---|---|
Напитки | Соки: абрикосовый, морковный, тыквенный, шиповниковый. | Виноградный и апельсиновый соки. Кофе, газированные напитки, алкоголь |
Крупы | Гречневая (ядрица), манная, рис, овсяная | Кукурузная, пшенная, ячневая, горох, фасоль |
Овощи | Тыква, кабачки, картофель, огурцы, капуста брокколи и цветная, морковь, помидоры (с осторожностью) | Все консервированные, редис, баклажаны, горох, капуста белокочанная, лук репчатый, перец болгарский, хрен, щавель, редька, петрушка, укроп, грибы |
Фрукты | Яблоки определенных сортов, груши сладкие, некоторые сухофрукты | Бананы, апельсины, ягоды (все), виноград, кислые сорта яблок, изюм, орехи, финики |
Мясо | Кролик, говядина постная, курица и индейка (грудка) | Свинина и говядина жирные, сало, колбасные изделия, копченое мясо всех сортов, утка, гусь |
Рыба | Камбала, хек, щука, минтай, треска и другие нежирные сорта | Рыба копченая, икра лососевая, жирные сорта рыбы — семга, форель и так далее |
Молочные продукты | Кефир, простокваша с низкой жирностью, творог 1%-ный | Жирные молоко, сливки, сметана |
Жиры, масла | Масло сливочное, масло растительное | Жиры животного происхождения |
Яйца | Яйца куриные | — |
Хлебобулочные изделия | Хлеб пшеничный вчерашней выпечки | Сдоба, хлеб ржаной, любой свежий хлеб |
Кондитерские изделия, сладости | Варенье, зефир, мармелад, желе, пастила, мед, несдобное печенье | Песочное тесто, шоколад, мороженое |
Сыры | Неострые сорта | Острые сорта |
Поскольку при панкреатите поджелудочная железа не способна функционировать в полную силу, то из-за недостатка ферментов она не справляется с перевариванием определенных продуктов — жирного мяса и рыбы, копченостей, любых консервов. Запрещены субпродукты — почки, сердце и печень, поскольку они содержат холестерин в избытке.
Запрещены субпродукты — почки, сердце и печень, поскольку они содержат холестерин в избытке.
Некоторые овощи и фрукты, такие как белокочанная капуста, фасоль, шпинат, виноград и бананы, вызывают брожение и, как следствие, вздутие живота, а лук, чеснок, редис — это сильнейшие химические раздражители для поджелудочной железы. Овощи с большим содержанием клетчатки также запрещены, поскольку для их переваривания требуется большее количество ферментов, а значит, возрастает нагрузка на поджелудочную.
Рекомендуется отказаться от приправ, пряностей, соусов — майонеза, горчицы, кетчупа, перца, пряных трав. Полностью запрещен любой алкоголь.
Что касается разрешенных продуктов, то необходимо соблюдать технологию их приготовления, рекомендованную диетой № 5п. Овощи предпочтительнее отваривать и перетирать, через некоторое время при улучшении самочувствия некоторые овощи разрешается есть сырыми. Фрукты рекомендуется есть в виде варенья, муссов, желе или киселей, разрешены печеные сладкие яблоки и другие сладкие фрукты, а также сухофрукты в протертом виде.
Каши варят на воде, причем лучше всего больными усваиваются гречневая крупа, рис, манка. Супы разрешается готовить только на овощных отварах, мясные бульоны, особенно крепкие, строжайше запрещены. В супы можно добавить крупы и мелко нарезанные овощи из списка разрешенных, но ни в коем случае нельзя поджаривать их для заправки. Рыбу и мясо рекомендуется готовить на пару или запекать. Запрещена припущенная рыба, поскольку в ней содержится намного больше экстрактивных веществ, чем в отварной.
Хлеб разрешено есть только черствый, чтобы не спровоцировать вздутие кишечника из-за его дрожжевой основы.
Меню на неделю из разрешенных продуктов при панкреатите
Как уже говорилось, второй вариант диеты № 5п предполагает расширение рациона после снятия обострения заболевания. Предлагаем вниманию читателей примерное недельное меню, составленное на основе этой диеты.
- Понедельник
Завтрак: рисовая каша на воде, творог с подливой из фруктов, чай с медом.

Второй завтрак: запеченное яблоко без кожицы.
Обед: котлета паровая куриная с тыквенным пюре, фруктовый компот.
Полдник: омлет из белка, сок абрикосовый разбавленный.
- Вторник
Завтрак: гречневая каша протертая, творожное суфле, чай с нежирным молоком.
Второй завтрак: паровой омлет, сок.
Обед: суп на овощном бульоне с овощами и сметаной, бефстроганов (предварительно отваренный) с картофельным пюре, компот.
Полдник: несдобное печенье, фруктовый кисель.
Ужин: котлеты из судака с рисовой кашей, овощной салат, чай с пастилой.
- Среда
Завтрак: каша овсяная, творог с вареньем, чай.
Второй завтрак: мясное суфле, сок морковный.
Обед: молочный суп с мясным пюре, рулет из говядины с омлетом, кисель фруктовый.
Полдник: печенье галетное, компот из сухофруктов.
Ужин: тушеный кролик, вымоченный в молоке, овощное пюре, компот.
- Четверг
Завтрак: каша гречневая молочная, несоленый сыр, чай.
Второй завтрак: груша запеченная.
Обед: суп-пюре из моркови и кабачков, куриные кнели с творогом, сок фруктовый.
Полдник: манный пудинг с яблоком.
Ужин: судак запеченный, цветная капуста на пару, компот.
- Пятница
Завтрак: омлет белковый, рисовая каша молочная, кисель.
Второй завтрак: фруктовый мусс.
Обед: суп молочный с мясным пюре, кнели куриные, тыквенное пюре, чай с молоком.
Полдник: галеты, чай.
Ужин: рыба отварная под молочным соусом, картофельное пюре, сок.
- Суббота
Завтрак: каша из гречневой муки, творог с вареньем, настой шиповника.
Второй завтрак: простокваша.

Обед: суп овощной с фрикадельками, тефтели из телятины с рисом, кисель молочный.
Полдник: пудинг творожный.
Ужин: рыбные котлеты, овощное пюре, чай.
- Воскресенье
Завтрак: манный пудинг с фруктовой подливой, несоленый сыр, чай.
Второй завтрак: омлет белковый, тыквенный сок.
Обед: суп с крупой и овощами, куриное суфле на пару, компот из сладких яблок.
Полдник: печенье, кисель ягодный.
Ужин: отварное филе индейки, овощное пюре, чай.
Ежедневно перед сном можно выпивать стакан нежирного кефира или простокваши.
Это только примерное меню диеты № 5п, комбинации гарниров и блюд могут изменяться, но общий принцип — дробное и частое питание с использованием только разрешенных продуктов — должен оставаться неизменным.
Диетические рецепты блюд при воспалении поджелудочной железы
Не стоит думать, что диетические блюда — это обязательно нечто невкусное и пресное. Диета № 5п дает возможность использовать достаточно большой набор продуктов и готовить очень вкусные, но при этом полезные диетические блюда. Предлагаем вниманию наших читателей несколько интересных рецептов.
Первое блюдо: Суп молочный с мясным пюре
На одну порцию: говядина 60 г, рис 20 г, один желток, молоко 100 г, сливочное масло 3 г, вода 300 г, соль 1 г.
Нежирную говядину отварить, пропустить через мясорубку или взбить в блендере с добавлением воды. Отварить рис и протереть его через сито. Затем протертый рис и его отвар добавить в мясное пюре, вскипятить и дать остыть. После этого заправить получившийся суп смесью взбитого яйца с молоком (льезон). Немного посолить и перед подачей добавить чуть-чуть сливочного масла.
Второе блюдо: мясной рулет с омлетом
На одну порцию: мясо 100 г, яйцо 2 шт., молоко 2,5 столовой ложки, соль 1 г.
Нежирное мясо (курицу, индейку, говядину) пропустить через мясорубку. В готовый фарш вбить яйца и хорошо перемешать. Затем разложить фарш на мокром полотенце в виде пласта толщиной около 2 см. На фарш выложить паровой омлет из яйца с молоком. Свернуть фарш в рулет и поместить на решетку пароварки. Готовить 20–25 минут. Подавать можно с картофельным или овощным пюре.
В готовый фарш вбить яйца и хорошо перемешать. Затем разложить фарш на мокром полотенце в виде пласта толщиной около 2 см. На фарш выложить паровой омлет из яйца с молоком. Свернуть фарш в рулет и поместить на решетку пароварки. Готовить 20–25 минут. Подавать можно с картофельным или овощным пюре.
Десерт: манный пудинг с яблоками
На одну порцию: манная крупа 45 г, молоко 100 г, сахар 12 г, яйцо 1 шт., одно небольшое яблоко.
Сварить густую манную кашу, затем добавить в нее тертые яблоки без кожицы, сахар и яичный желток. Перемешать и ввести взбитые белки. Затем выложить готовую массу в формочки и варить на пару около получаса. Подавать с фруктовым киселем или джемом.
Диета — важнейшая часть лечения при панкреатите в любой его форме. От количества, качества и способа приготовления блюд зависит скорость снятия обострения и в целом выздоровления пациента. Главная задача, которую решает диетические питание, — это восстановление всех функций поврежденной поджелудочной железы и поддержание ее нормальной работы максимально долгое время.
Диета при панкреатите: меню на каждый день
Диета: Pixabay
Диета при панкреатите оказывает благотворное влияние на организм человека. Проблемы, которые возникают из-за заболевания поджелудочной железы, выражаются острыми болезненными ощущениями в теле. Такие симптомы мешают вести привычный образ жизни. Давайте разбираться, как исправить ситуацию, что можно добавить в рацион, а от чего стоит отказаться при панкреатите.
Питание при панкреатите: принципы и рекомендации
Панкреатит — это воспаление поджелудочной железы, рассказывает WebMD. С этим заболеванием сталкивается не каждый. Оно возникает при долгом употреблении в пищу вредных продуктов, повреждениях брюшной области, интоксикациях и проблемах с функционированием печени. Обычно, как пишут авторы авторитетного издания British Medical Journal Джо Хайнс и Стивен Дж. Пандол, недуг развивается медленно в результате регулярного поступления в желудок жирного и жареного, в особенности фастфуда. Не менее ощутимый вред организму наносят пагубные зависимости.
Пандол, недуг развивается медленно в результате регулярного поступления в желудок жирного и жареного, в особенности фастфуда. Не менее ощутимый вред организму наносят пагубные зависимости.
Читайте также
Вопросы гинекологу: что интересует женщин больше всего
Как обычному человеку выяснить, что у него формируется панкреатит? Симптомы обычно не радуют. Как правило, больные замечают:
- тошноту;
- резкие боли в животе;
- диарею;
- снижение массы.
Дополнительно дискомфорт может распространяться на всё тело. В этой ситуации достаточно тяжело понять, где именно локализуется боль. При первых симптомах панкреатита немедленно запишитесь на прием к медицинскому сотруднику. Таким образом вы сможете обезопасить себя и не дать заболеванию перерасти в хроническую стадию.
Скуратов А.Г., Призенцов А.А. и др.: Хронический панкреатит и его осложнения. — Гомель: ГомГМУ, 2013. — 28 с.
Более детально ознакомиться с диетическим питанием и рекомендациями при диагностировании панкреатита можно в научной статье Новоселя Н.В., Кокуевой О.В., Абрамяна В.В. из РГБУ Кубанского медицинского института.
В повседневной практике пациенты часто обращаются ко мне и моим коллегам за помощью при панкреатите. Научные исследования и анализы показывают нарушения, которые происходят в теле больного. В работе медики используют именно эту информацию для составления терапии и особого рациона питания.
Читайте также
Укропная вода для новорожденных: рецепт и дозировка
Если поджелудочная железа, диета для восстановления которой подбирается специалистом, хоть раз воспалилась, то придется соблюдать указания врача по меню на протяжении всей жизни. Употребление здоровой пищи позволяет организму расслабиться и помогает устранить существующий недуг.
Леонович С.И., Кондратенко Г.Г., Протасевич А.А., Неверов П.С.: Острый панкреатит. — М.: Медицина, 2009.
Медицинские рекомендации диетического питания, когда болит поджелудочная:
- Частое дробное питание 5–6 раз в день.

- Протертая через сито или измельченная в блендере еда, не вызывающая раздражение на слизистой.
- Все блюда употребляют в вареном и запеченном виде, а также готовят на пару.
- Для стабилизации и укрепления организма увеличивают количество белков, поступающих вовнутрь. Врачи рекомендуют употреблять нежирное мясо птицы или кролика, рыбу по типу щуки или трески, а также кисломолочные продукты.
- Снижение потребления жиров и углеводов. Диетологи разрешают есть пшеничные, овсяные и гречневые каши, а также мелкую вермишель.
- Употребление большого количества очищенной воды на протяжении всего дня. За сутки врачи советуют выпивать 2 л воды.
Читайте также
Почему потеют ноги и как избавиться от запаха ног
Если начал проявляться панкреатит, обязательно обратитесь к доктору. Он расскажет, что лечение должно включать в себя не только ПП, но и борьбу с пагубными пристрастиями.
Мои коллеги из Университета Магдебурга тоже разбирались в корректировке питания для людей с нарушением пищеварения в своей научной статье.
Диета при хроническом панкреатите полностью запрещает есть мясные бульоны и блюда на их основе. Чтобы поджелудочная железа не вызывала боли в области живота, я рекомендую убрать из меню:
- копчености;
- жареные блюда;
- снизить количество используемой соли;
- ограничить употребление сладостей.
Мои коллеги также рекомендуют отказаться от приема капусты, щавеля и редиса. Сладкие напитки, газировка и алкоголь полностью исключаются из меню лиц, страдающих от проблем с поджелудочной железой.
Читайте также
Вздутие живота: причины и лечение народными средствами
Что можно есть при панкреатите: меню
После перечня ограничений многих людей интересует вопрос: что можно есть больному в таком случае? Диета при панкреатите стол №5 предполагает отказ от неправильной пищи, ведь она направлена на стабилизацию всего организма и снятие воспалительных очагов. Нужно понимать, что панкреатит хронического характера неизлечим, но избавиться от его проявлений вполне реально.
Нужно понимать, что панкреатит хронического характера неизлечим, но избавиться от его проявлений вполне реально.
Больше информации можно узнать из научной статьи моего коллеги Кучерявого Ю.А. «Хронический панкреатит взглядом терапевта: от международных рекомендаций к практическому здравоохранению».
Мой практический опыт подтверждает приведенное выше утверждение, однако ни для одного из моих пациентов жизнь на этом не закончилась. Они придерживаются утвержденной терапии и живут полноценно. Достоверно известно, что специальная медицинская диета помогает бороться с различными проявлениями заболевания, и я являлась свидетелем ее эффективности.
Читайте также
Запор при беременности: что делать в домашних условиях?
Леонович С.И., Кондратенко Г.Г., Протасевич А.А., Неверов П.С.: Острый панкреатит. — М.: Медицина, 2009.
Ниже расписано меню для людей с диагнозом «панкреатит». Диета разработана по дням недели, которые можно менять местами и дополнять по своему вкусу полезными продуктами без опасений для здоровья. Однако, если сомневаетесь, обязательно обсудите меню с лечащим доктором, чтобы не навредить здоровью.
Понедельник:
- На завтрак готовим перетертую смесь из отварного картофеля с говядиной. В качестве напитка делаем черный или зеленый чай без добавления сахара.
- На перекус возьмем куриную котлету, приготовленную на паровой бане или в пароварке, зернистый творог и запеченное яблоко со специями. Помните, что список разрешенных специй невелик. Лучше заранее обсудите этот вопрос с врачом.
- На обед делаем легкий суп из лапши и запиваем все чайным напитком.
- На второй перекус съедаем немного творога или йогурта без наполнителей и сахара. Постоянно пьем воду.
- На ужин запекаем мясной рулет, а на десерт съедаем пудинг из творога. Пьем чай.
Читайте также
Продукты, которые слабят кишечник взрослого человека
Вторник:
- Утром съедаем гречневую кашу, приготовленную на воде без соли и сахара, выпиваем компот из фруктов.

- На второй завтрак берем суфле из кабачков и паровую котлету из птицы. Разрешается подсушить небольшой кусочек хлеба. Запиваем всё некрепким чаем.
- На обед подойдет суп с мелкой лапшой, отварное измельченное мясо, пюре из картофеля и компот.
- На полдник съедаем запеченный фрукт (яблоко или грушу), горсть сухого печенья и натуральный йогурт.
- Ужин у нас будет состоять из овсяной каши, биточков, сделанных на пару, ломтика хлеба и крепкого чая.
Среда:
- Для завтрака готовим молочную рисовую кашу, пьем компот.
- На перекус съедаем тарелку низкокалорийного творога и запеченную или свежую мягкую грушу, пьем негазированную воду.
- В обед готовим морковный суп и отвариваем говядину.
- Во время перекуса насыщаем организм овощным рагу, несколькими кусочками твердого сыра и чайным напитком.
- На ужин готовим картофельное пюре, делаем бутерброд с сыром, пьем чай с молоком.
Читайте также
Песок в почках, камни и соли: симптомы, лечение, причины, диета и профилактика
Четверг:
- На первый завтрак делаем омлет. При панкреатите рекомендуется использовать только белки. Выпиваем чай на основе ромашки.
- Второй раз завтракаем творогом в сыром или запеченном виде и пьем теплый черный чай.
- На обед делаем легкий суп из брокколи, варим рыбу, съедаем половину банана. В этот раз чай следует заменить свежим отваром из шиповника.
- На перекус готовим десерт: запекаем в духовке грушу или яблоко с измельченными орехами.
- Вечером отвариваем рыбу с морковью и готовим чай.
Пятница:
- С утра делаем питательные мясные шарики, рис без специй и соусов, пьем минеральную воду.
- В полдень съедаем тарелку творога и немного отварной курицы или говядины.
- В обед готовим манку на молоке, мясные биточки (обязательно на пару) и запиваем блюда ароматным ягодным киселем.
- На перекус берем ягодное желе или натуральный йогурт.
- Вечером варим немного овсянки, две паровые котлеты и пьем кисель.
Читайте также
Что делать, если тошнит: причины, советы
Суббота:
- Утром готовим пюре и рыбу, в качестве напитка берем фруктовый компот. Можно добавить немного свежего зеленого салата. Помним, что помидоры лучше исключить из рациона.
- В качестве передобеденного перекуса употребляем пудинг из творога, омлет с большим количеством белка, запиваем компотом.
- Обедаем супом-пюре из овощей, кусочком куриной грудки и хлебом, запиваем блюдо очищенной водой.
- После полудня съедаем запеченные фрукты, пьем чаем.
- На ужин сделаем гречневую кашу на воде, съедим один небольшой банан и выпьем стакан кефира.
Воскресенье:
- Утром делаем пудинг из творога, гречневую кашу и слабый чай.
- На первый перекус съедаем питательный мясной рулет, пьем йогурт и напиток из шиповника.
- В обед делаем овсяный суп, котлеты из нежирного мяса на пару, пюре. Запиваем все минеральной водой.
- На перекус съедаем фруктовое желе, творожную запеканку и выпиваем 200 мл кефира.
- Заканчиваем день тарелкой мелкой вермишели, запеченной рыбой, чаем.
Читайте также
Диета при сахарном диабете 2 типа: меню на неделю
Мои пациенты одобряют представленный рацион питания. Я лично прорабатывала представленное меню, чтобы организм получал достаточное количество витаминов и полезных микроэлементов. Диетическое меню, составленное экспертом, поможет предотвратить возникновение боли и дискомфорта в брюшной полости.
Здоровое питание способствует налаживанию процессов пищеварения и возвращает организм пациента в первоначальное состояние, которые было до возникновения панкреатита.
Изменяйте составляющие вышеописанного меню, выбирая наиболее подходящие для вас продукты, однако не забывайте согласовывать рацион с лечащим врачом. Помните, что лучше каждый день контролировать то, что попадает к нам в желудок, чем потом заниматься лечением и мучиться от боли.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Читайте также
Кофе при беременности: вред или польза
Источники:
- Гётц Т. и др. Нутриционная поддержка при остром панкреатите // Международный опыт. — 2009. — №2. —170–177.
- Кучерявый Ю.А. Хронический панкреатит взглядом терапевта: от международных рекомендаций к практическому здравоохранению // Медицинский совет. — 2012. —№9. — 45–50.
- Новоселя Н.В. и др. Особенности диеты и нутриционной поддержки при хроническом панкреатите // Экспериментальная и клиническая гастроэнтерология. — 2014. —№4. — С. 15–17.
- Minesh Khatri. What is pancreatitis? // WebMD. — 2019. — 12 October.
- O Joe Hines, Stephen J Pandol. Management of severe acute pancreatitis // BMJ.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www.nur.kz/family/beauty/1774953-dieta-pri-pankreatite-menu-na-kazdyj-den/
Диета для поджелудочной железы: питание по дням недели
Когда в организме происходит сбой, страдает не только общее самочувствие, но и состояние всех органов, ведь именно их связь обеспечивает полноценную работу системы. Поджелудочная железа, как считают многие, не бесполезный орган и от ее здоровья зависит выработка ферментов, отвечающих за переваривание пищи, а также инсулина, нехватка которого может привести к сахарному диабету.
Только от заболеваний поджелудочной никто не застрахован — у каждого может произойти сбой, который можно скорректировать правильным питанием. HOCHU.ua расскажет, какой диеты при заболеваниях поджелудочной железы стоит придерживаться.
Как проявляются болезни поджелудочной железы?
Самым распространенным заболеванием, которое поражает поджелудочную железу — это панкреатит (как правило, хронический). Часто он возникает после перенесенной острой патологии и характеризуется чередованием обострения и ремиссии. Заболевание характеризуется воспалительным поражением поджелудочной железы, изменением секреторной функции, сдавливанием прилежащих органов и закупорки протоков. Как результат — серьезный сбой работы кишечника и всех органов.
В период обострения, панкреатит проявляется в виде болей, тошноты, рвоты, отсутствием аппетита. Человеку не то что не хочется есть, — ему просто очень тяжело ходить, лежать, сидеть.
Снять приступ можно только в больнице с помощью капельниц, уколов, строгой диеты и приема лекарственных препаратов. Игнорировать симптомы ни в коем случае нельзя, поскольку вовремя не оказанная медицинская помощь может обернуться печальными последствиями.
Диета при воспалении поджелудочной железы: что любит поджелудочная
При заболеваниях поджелудочной железы назначают щадящую диету, полностью исключающую спиртные напитки, жирную, сладкую и жаренную пищу, а также продукты, содержащие простые углеводы, экстрактивные вещества и грубую клетчатку. Диетологи советуют принимать еду 5-6 раз в день небольшими порциями, чтобы она легко переваривалась и не перегружала поджелудочную железу.
Пищу готовят исключительно на пару, варят или тушат, запекают. Перед употреблением обязательно остужают до температуры 30-60 градусов — это позволяет не допустить раздражение желудка и нагрузку на железы пищеварения.
Соль в рационе рекомендуется минимизировать, а если получится — вовсе исключить хотя бы на первое время, пока работа органа не придет в норму. В качестве основных продуктов стоит уделить особое внимание тем, которые богаты белком (он должен составлять 1/3 рациона) — мясо, рыба, молочные продукты. Энергетическая ценность диеты для поджелудочной железы не должна превышать 1800 ккал.
Преимущественно стоит внимание уделять жидкой и полужидкой пище в виде каш, пюре, супов. Строгую диету при болезни поджелудочной стоит соблюдать около 2-3 недель после приступа, после чего можно постепенно расширять меню и в конечном счете вернуться к привычному рациону.
При диете для поджелудочной железы разрешается употреблять подсушенный пшеничный хлеб, овощные и крупяные супы, вареные и свежие овощи (кроме белокочанной капусты), мясо, птицу и рыбу нежирных сортов, вареные яйца или в виде омлета, кисломолочные продукты, крупы, изделия из теста из муки высших сортов, некислые фрукты и ягоды, натуральные кисели, компоты и соки, сливочное и растительное масло.
Не забывайте соблюдать питьевой режим, поскольку заболевания поджелудочной железы сопровождаются большой потерей воды. Рекомендуется выпивать не менее 2-х литров чистой воды в день — она и баланс восстановит, и работу кишечника наладит.
Во время обострения панкреатита стоит полностью исключить и минимизировать употребление в дальнейшем газированной воды, ржаного хлеба, жаренные, сладкие, жирные, острые и копченые продукты, консервы, слишком холодные и горячие блюда, сдобные булочки, крепкие бульоны и наваристые супы, фаст-фуд, жирные сорта рыбы, мяса и птицы, яйца всмятку и в виде яичницы, пироги, маринады, кислые ягоды и фрукты, кофе и какао.
Диета при поджелудочной железе: недельный рацион
Понедельник
- Завтрак: овсяная каша, слабый и несладкий чай.
- Второй завтрак: картофельные или морковные котлеты на пару.
- Обед: овощной суп-пюре, отварная рыба или курица.
- Полдник: печеные яблоки.
- Ужин: паровые овощи и фрикадельки.
Вторник
- Завтрак: паровой омлет и компот.
- Второй завтрак: запеченные овощи.
- Обед: молочный суп.
- Полдник: творожная запеканка.
- Ужин: картофельное пюре с отварным мясом, фруктовый сок.
Читать также Правильное питание: детальное меню на 5 дней
Среда
- Завтрак: гречневая каша, несладкий чай.
- Второй завтрак: стакан кефира или нежирного йогурта без добавок.
- Обед: отварные овощи и рыба, стакан киселя.
- Полдник: овсяное домашнее печение и компот.
- Ужин: овощное пюре.
Четверг
- Завтрак: рисовая каша, чай.
- Второй завтрак: сухарики с отваром из шиповника.
- Обед: тыквенный суп-пюре с паровым мясом.
- Полдник: омлет и стакан морса.
- Ужин: тушеное рагу из кролика.
Пятница
- Завтрак: манная каша, компот.
- Второй завтрак: отварное куриное мясо, травяной отвар.
- Обед: нежирный рыбный суп.
- Полдник: запеченные фрукты.
- Ужин: отварная телятина с рисом.
Суббота
- Завтрак: творожная запеканка и стакан несладкого чая.
- Второй завтрак: фруктовый салат.
- Обед: паровые котлеты и отварные макароны из муки высшего сорта.
- Полдник: сухарики с натуральным йогуртом.
- Ужин: тефтели с гречневой кашей и кисель.
Воскресенье
- Завтрак: молочный суп и стакан фруктового сока.
- Второй завтрак: творог с молоком.
- Обед: отварное мясо и гречневый суп.
- Полдник: кисель с сухариками.
- Ужин: морковный сок и рыбная запеканка.
Такая диета не только помогает восстановить поджелудочную железу, но и налаживает работу кишечника, выводит из организма шлаки и токсины, помогает похудеть и привести свое тело в порядок.
Читайте также: Здоровое питание: как выглядит знаменитая диета «стол №5»
Материалы по теме:
Диета при панкреатите поджелудочной железы
Воспалительные
процессы поджелудочной железы или панкреатит, вызывают режущую боль, а также
доставляют массу других неудобств. К сожалению, данное заболевание встречается
как у взрослых, так
и у детей.
Помимо
медикаментозного лечения, важным условием является соблюдение диеты.
Диета при панкреатите поджелудочной железы – не только профилактические, но и лечебные действия.
Симптомы и виды панкреатита
Главным проявлением
заболевания считается болевые ощущения в области живота, причем локализация
может быть абсолютно разной. К основным проявлениям, также можно отнести –
постоянная сухость в ротовой полости, постоянное изменение температуры тела,
рвота, тошнота.
Начальная степень
заболевания, может проходить без резких болевых ощущений, рвота одноразовая.
Запущенная или
тяжелая стадия выражается сильными болями, постоянной рвотой, изменяется цвет
кожи.
Классифицируют
четыре характера течения заболевания:
- Острый.
- Рецидивирующий острый.
- Хронический.
- Обостренный хронический.
Общие принципы диеты
Диета назначается
при любом характере и на любой стадии панкреатита. Главное ее действие – убрать
нагрузку с пораженных органов.
Для более удобного
и быстрого подбора диеты, существует их классификация. При обнаружении того или
иного заболевания назначается номер диеты. Которая включает в себя разрешенные продукты,
внешний вид пищи и температурный режим.
При заболеваниях
печени, панкреатите, подагре, мочекаменной болезни назначается диета номер 5.
Отличительная черта
этой диеты – пища питательная, но содержание жира, сахара и углеводов
максимально снижено.
Примерное суточное
употребление питательных веществ:
- Белок – до 100г, из них 55% это
животное происхождение. - Жиры – до 100г, из них 20% это
растительное происхождение. - Углеводы – до 400г, из них доля
сахара составляет 10%. - Максимальная энергетическая
ценность – до 2700ккал.
Прием жидкости
составляет до двух литров.
Правила приема и
подготовки пищи:
- Первые дни, вся пища готовится
только на пару, а затем перемалывается до образования однородной массы. - Блюда, должны быть средней
температуры, примерно от 15 – 45С. - Прием пищи поделить на 4-6 раз,
при этом масса порции не должна превышать 400г. - Пищу лучше недосаливать.
- Под строгим запретом овощи, фрукты
в сыром виде.
Что можно употреблять в пищу
Продукты, которые
используют для приготовления пищи, не должны быть тяжелыми. Пища свободно
должна проходить по желудку и не создавать проблем.
Продукты,
рекомендованные при панкреатите:
- Несвежий, сухой хлеб, сухарики без
приправ. - Овощные супы с добавлением
вермишели, манки или овсянки. - Постное мясо, приготовленное на
пару или просто отварное. - Отварная рыба.
- Молочные продукты должны быть
минимальной жирности, тоже самое касается сыров. - Белковые омлеты.
- Вареные овощи – морковь, картошка,
свекла. - Максимальное количество масла –
30г. - Чай с лимоном, отвары шиповника,
минеральная вода, натуральные соки.
Что нельзя употреблять в пищу
Запрещены все
продукты, которые способствуют выработке желудочного сока. Что приведет к
разъеданию поврежденного органа.
К запрещенным
продуктам следует отнести:
- Грибные супы, а также
приготовленные на мясном или рыбном бульоне. - Свежий хлеб, а также жареная
выпечка. - Жирное мясо.
- Рыба в любом виде, кроме варенной.
- Кукурузная, перловая, пшенная
крупа. - Вареные или жареные яйца.
- Сырые и вареные овощи, такие как
капуста, редька, репа, редис, чеснок, болгарский перец. - Шоколад, варенье.
- Любые приправы и специи.
- Крепкий чай, кофе, сок винограда.
Для приготовления
пищи, запрещается использовать животные жиры.
Меню на неделю при остром панкреатите
При обострении заболевания первые
три дня организм нуждается в полном покое. Любое употребление пищи крайне
нежелательно, можно только пить негазированную жидкость.
После окончания разгрузочных дней, пищевой рацион больного начинает расширяться. Калорийность потребляемой еды ежедневно, не должна превышать 850 ккал. Через неделю, калории можно поднять до 1100 ккал.
На четвертый день
можно потихоньку вводить натуральную пищу:
- Сухой хлеб или сухари.
- Кисель или морс.
- Отвар на основе риса или овсянки.
- Картофельное пюре, только в жидком
виде. - Перетертые каши, только в жидком
виде.
Если не возникает
осложнений, то ориентировочно с 8-10 дня можно переходить к диете номер 5.
День первый.
- Омлет паровой (одно яйцо), слабый
чай без сахара, ломтик хлеба. - Четыре штуки сухого печенья, сыр
низкой жирности. - Гречневая каша 200г, варенный и
перетертый кабачок 150г, творожная масса не более 8% жира. - Яблочное пюре 100г.
- Овсяная каша 200г, тертая свекла.
День второй.
- Творог низкой жирности 200г,
слабый чай. - Небольшая порция салата 100г (вареный
зеленый горошек с варенной морковкой) можно приправить растительным маслом. - Отварная говядина 200г с тушенным
томатом без приправ, два ломтика хлеба, овсяная каша 200г. - Кисель 200г.
- Овощная похлебка 350г (картофель,
морковь, кабачок), ряженка 200г.
День третий.
- Молочная рисовая каша 200г, один
сухарик. - Творог низкой жирности 100г,
яблочное пюре. - Куриный бульон с мясом и картошкой
250г, хлеб один ломтик, отварной кабачок. - Йогурт питьевой 200г, курага три штуки.
- Отварная перетертая морковь 100г,
паровая мясная котлета 100г (говяжий фарш).
День четвертый.
- Творожная запеканка 100г, слабый
чай с небольшим количеством сахара. - Твердый сыр низкой жирности 50г.
- Суп с вермишелью 400г (мясной
бульон, вермишель, овсяные хлопья), хлеб один ломтик, паровая мясная котлета
100г (говяжий фарш). - Фруктовое пюре 200г.
- Пюре картофельное 200г, отварная
нежирная рыба 200г, цветная капуста 80г.
День пятый.
- Паровая котлета 100г (любое
нежирное мясо), варенная тертая свекла 100г, слабый чай. - Негазированная вода 200мл, сухое
печенье три штуки. - Бульон куриный с тертыми овощами
150г (картошка, морковь, кабачок), 100г гречневой каши, куриное мясо 150г, два
ломтика хлеба. - Йогурт питьевой 200г.
- Твердые сорта вареных макарон
150г, салат 150г (отварной зеленый горошек, свекла, морковь, оливковое масло),
один зефир.
День шестой.
- Тыква, печенная с медом 150г,
кефир 200г. - Творог низкой жирности 150г.
- Вареный рис с курицей 250г,
вареный кабачок, чай. - Яблочное или грушевое пюре 200г.
- Овсянка 200г, отварная телятина
150г, слабый чай, две кураги.
День седьмой.
- Манка с молоком 200г, ломтик
хлеба, чай. - Творожная масса 150г.
- Овощная масса 200г (вареный
кабачок, картошка, морковка), две рыбные котлеты на пару, йогурт питьевой 200г. - Кисель 200г.
- Бульон с курицей, картошкой и
морковкой 350г, вареная свекла, ломтик хлеба.
Помните – во время
диеты, нельзя перегружать желудок, поэтому лучше немного недоедать, сем
переедать.
Меню при хроническом панкреатите
Диетическое меню
при этой форме заболевания не такое консервативное. В этом случае не требуется
длительное голодание.
Однако, следует
строго придерживаться разрешенных продуктов и рекомендаций специалистов. Шесть
приемов пищи следует разделить на равные промежутки времени. В идеале –
желательно питаться в одно и тоже время.
День первый.
- Пшеничные хлопья с молоком 180г,
вареное куриное мясо 150г, слабый чай. - Белковый омлет (два яйца).
- Тыквенный суп 250г (тыква,
морковь, небольшая луковица), гречка 150г. - Рисовая каша на воде 250г, вареная
рыба 170г, два сухаря. - Овсяные хлопья 250г, мясо курицы
из пароварки 150г, кисель. - Кефир низкой жирности 200мл.
День второй.
- Картофельное пюре 300г (картошка,
масло сливочное 25г), паровая котлета 80г (мясо индейки или курицы), чай, можно
с молоком. - Обезжиренный творог 100г.
- Овсяный суп 350мл (овсяные хлопья,
картошка, лук), два сухарика или черствого хлеба. - Белковый омлет (два яйца), настой
с шиповником. - 220г отварной картошки, можно
добавить сливочное масло 20г, куриная котлета 150г. - Простокваша 250мл.
День третий.
- Каша тыквенная 300г, два ломтика
черствого хлеба, две тефтели из говядины (фарш говяжий, яйцо, половина
луковицы). - Белковый омлет 100г, 70г салата из
моркови и капусты. - Суп овощной 350г (кабачок,
картошка, морковь, лук), два сухаря, настой с шиповником. - Обезжиренный творог 100г.
- Манка 250г.
- Ряженка 250мл.
День четвертый.
- Овсяные хлопья 250г, две паровые
котлеты общим весом 150г (фарш кролика, лук). - Омлет белковый 100г.
- Суп с картошкой 270г (бульон
куриный, картошка, морковь, лук), два сухарика или засохшего хлеба. - Обезжиренный творог с одним
бананом 130г. - Овсяные хлопья 240г, одна паровая
котлета 80г (фарш кролика, лук). - Кефир 220г.
День пятый.
- Фруктовое пюре 300г, обезжиренный
творог 100г. - Кисель 220г, сухарик.
- Овсяный суп 350г (куриный бульон,
овсяные хлопья), подсохший хлеб. - Рыбные тефтели 200г.
- Манка 300г, один банан.
- Ряженка 240г.
День шестой.
- Каша молочная овсяная 260г, творог
низкой жирности 90г. - Белковый омлет 120г.
- Суп из тыквы 300г (тыква,
картошка, лук, морковка), вареное мясо курицы 100г. - Один банан.
- Паровые тефтели 200г (фарш
кролика, лук), черствый хлеб, слабый чай. - 220г кефира.
День седьмой.
- Каша гречневая 150г, куриная
котлета 100г (фарш куриный, лук), чай. - Творожная масса средней жирности
125г. - Суп с вермишелью 330г (куриный
бульон, вермишель, лук, морковь), черствый хлеб 50г. - Печеные яблоки 150г.
- Овсяные хлопья 200г, паровое мясо
курицы 150г, настойка с шиповником 220г. - Ряженка 250г.
Помните – точное
меню может составить только лечащий врач. Дозировка и продукты подбираются
индивидуально, исходя из массы тела, степени заболевания, возраста и
особенностей организма.
Рецепты блюд
Овощной суп
Ингредиенты:
- Кабачок – 50г.
- Картошка – 50г.
- Морковка 25г.
- Томаты – 25г.
- Лук – 10г.
- Сливочное масло – 15г.
- Сметана жирностью 10% — 15г.
Метод
приготовления:
- Морковку, лук, масло высыпать в
кипящую воду 500мл. - Картошку нарезать мелкими дольками
и высыпать, как закипит отвар. Варить 15мин. - Томаты, кабачок нарезать мелкими
кубиками и высыпать в кипящий бульон. Варить до полной готовности. - Если решите сделать суп – пюре, то
измельчите до однородной массы в блендере или миксере. - Добавить сметану и можно подавать
на стол.
Голубцы диетические
Ингредиенты:
- Листья капусты – 300г.
- Мясо говяжье – 150г.
- Рис – 50г.
- Томаты – 50г.
- Сметана жирностью 10% — 10г.
Метод
приготовления:
- Литья капусты отварить.
- Отварить мясо и перекрутить.
Соединить с вареным рисом и хорошо перемешать. - Разложить по порциям на листья,
завернуть. - Сложить в емкость, залить водой
после варки капусты. Поставить на большой огонь. - Как закипит, сверху положить
порезанные томаты. Варить до полной готовности. - Перед подачей, заправить сметаной.
Морковные сырники
Ингредиенты:
- Обезжиренный творог – 100г.
- Овсяная мука – 50г.
- Половина яйца.
- Морковка – 40г.
- Сливочное масло – 15г.
- Сметана 10% жирности – 20г.
- Курага – 10г.
Метод
приготовления:
- Морковку натираем на средней
терке. Тушим на масле пока не исчезнет жидкость. - Курагу перетереть на мясорубке.
- Смешать творог, муку, яйцо,
половину сметаны, морковку, курагу. - Формируем сырники.
- Запекаем в духовом шкафу.
- Перед подачей остудить, добавить
сметану.
Обнаружив признаки
болезни или услышав диагноз, не стоит отчаиваться и опускать руки. Только
своевременное медикаментозное вмешательство и строжайшее соблюдение диеты могут
быстро и безболезненно устранить недуг.
|
РЕКОМЕНДУЮТСЯ
|
!!! ЗАПРЕЩАЮТСЯ!!!!
|
|
Хлеб и хлебобулочные изделия
| |
|
Вчерашний пшеничный хлеб, пшеничные сухари, малосладкое галетное печенье.
|
Свежий хлеб, ржаной хлеб, сдобное тесто, жареные и свежие печёные пирожки, блины, вареники, пицца, песочное сладкое печенье.
|
|
Крупяные и макаронные изделия
| |
|
Гречневая, геркулесовая, овсяная, манная, рисовая каши, протертые, полувязкие, сваренные на воде или пополам с молоком низкой жирности, суфле, пудинги, запеканки.
|
Пшено, перловая, ячневая, кукурузная крупы, рассыпчатые каши, макаронные изделия, бобовые.
|
|
МЯСО
| |
|
Нежирное нежилистое мясо: говядина, кролик, курица, телятина протёртые или рубленые; в отварном или паровом виде (котлеты, кнели, бефстроганов из отварного мяса)
|
Жирные сорта мяса: баранина, свинина, гусь, утка, печень, почки, мозги; жареное, тушеное, копчёное мясо, колбасы, консервы.
|
|
РЫБА
| |
|
Нежирная отварная, в виде суфле, кнелей, котлет, кусков — судак, треска, окунь, щука, серебристый хек
|
Жирная, жареная, тушеная, копчёная, запеченная, солёная, консервированная; икра, морепродукты.
|
|
СУПЫ
| |
|
Овощные, вегетарианские, слизистые из круп (овсяный, перловый, рисовый, манный), суп-крем из выварённого нежирного мяса, вегетарианские борщи, протёртые супы с картофелем, морковью.
|
Супы на мясном и рыбном бульоне, отваре грибов, окрошка, молочные супы, щи, невегетарианский и зелёный борщ, свекольник.
|
|
СОУСЫ И ПРЯНОСТИ
| |
|
Фруктово-ягодные подливки, несладкие или сладкие
|
Томатные подливки и соусы, поджарки, острые соусы, пряности.
|
|
ЯЙЦА
| |
|
Омлет белковый паровой из 1—2 яиц в день, ½ желтка в день в блюдах
|
Крутые, жареные
|
|
МОЛОКО И МОЛОЧНЫЕ ПРОДУКТЫ
| |
|
Нежирное молоко в блюдах, творог некислый свежеприготовленный, паровые пудинги; свежий кефир и цельное молоко в ограниченном количестве при хорошей переносимости, нежирный неострый сыр, нежирные йогурты
|
Молочные продукты высокой жирности, кумыс, сладкие, сливки, мороженое, сметана, майонез, жирный и солёный сыр.
|
|
ЖИРЫ
| |
|
Сливочное масло несоленое и растительное рафинированное масло в готовых блюдах в ограниченном количестве.
|
Маргарин, куриный, гусиный, бараний, свиной жир, сало.
|
|
ОВОЩИ
| |
|
Картофель, морковь, кабачки, цветная капуста в виде пюре и паровых пудингов, в отварном, протёртом или печёном виде.
|
Белокочанная капуста, баклажаны, репа, редька, редис, брюква, шпинат, щавель, чеснок, лук, бобовые, перец, в т. ч. сладкий, огурцы, помидоры, грибы.
|
|
ФРУКТЫ И ЯГОДЫ
| |
|
На десерт: яблоки некислых сортов, печёные, бананы, клубника, черника, чёрная смородина в ограниченном количестве, протёртые компоты, кисели, мусс, желе на ксилите или сорбите
|
Цитрысовые, гранаты, кислые яблоки, виноград, финики, инжир.
|
|
СЛАСТИ
| |
|
Мёд в ограниченном количестве, зефир, пастила на ксилите или сорбите.
|
Кексы, кондитерские изделия, шоколад, варенье, мороженое.
|
|
НАПИТКИ
| |
|
Слабый чай, малосладкий или с ксилитом и сорбитом; соки: банановый, клубничный, морковный — в небольшом количестве.
Минеральные воды: Боржом, Поляна Купель, Поляна Квасова, Свалява через 1,5—2 часа после еды; Славяновская, Ессентуки № 4 и № 20, Лужанская — за 1 час до еды. Минеральные воды применяют по ¼-1/2 стакана, комнатной температуры без газа
|
Алкогольные напитки, крепкий чай, кофе, соки: апельсиновый, грейпфрутовый, яблочный, виноградный, гранатовый, абрикосовый, мультивитамин.
|
Диета при хроническом панкреатите: правила питания при обострении
Оглавление
Диета при таком заболевании поджелудочной железы, как панкреатит, не менее важна, чем лекарственная терапия. Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Факторы появления и симптомы панкреатита
Для патологии характерны воспалительные рецидивы, вследствие которых нарушаются нормальная работа поджелудочной железы и выделение ей достаточного количества ферментов и гормонов. Заболевание опасно своим прогрессированием. При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
Важно! Воспалительные явления могут быть следствием острой стадии заболевания или самостоятельным проявлением, если больной страдал желтухой, циррозом печени, атеросклерозом, злоупотребляет алкоголем или жирной, вредной пищей.
К основным симптомам панкреатита относят:
- Тяжесть в желудке (преимущественно после еды)
- Выраженный болевой синдром с правой стороны в области пупка
- Отрыжку
- Изжогу
- Вздутие живота
- Острое ощущение голода
- Сладковатый привкус в ротовой полости
- Неприятный запах изо рта
- Тошноту
- Частый стул маслянистого и жидкого характера
- Отечность век
- Сухость губ
- Покраснение кожи
Также для заболевания характерны накопление в организме пациента токсических веществ и нарушение производства инсулина.
Особенности специального рациона
Диета при панкреатите должна содержать большое количество белка, но при этом минимальное количество жиров. Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Диета при хроническом панкреатите (при обострениях) также подразумевает и сокращение употребления соли. Снизить отечность железы позволит полное исключение соленой пищи всего на 2-3 недели. Если при сильных обострениях пациент страдает от выраженных симптомов заболевания, ему назначают только жидкую и протертую пищу. Употреблять любые блюда следует в теплом виде. Отказаться нужно от слишком горячих и холодных напитков и пищи.
Еду для больного следует готовить без приправ и специй. Важно тщательно отслеживать и свежесть используемых продуктов. Если пациент питается кашами, готовить их нужно исключительно на воде. Полезными будут овощные пюре, нежирный творог, чай (без сахара и некрепкий), пюреобразные супы.
Постепенно в рацион можно вводить белки яиц, постные мясо и рыбу, слегка подсушенный хлеб, желе. Порции должны быть небольшими, но употреблять пищу нужно достаточно часто, чтобы не допускать возникновения ощущения голода, при котором многие больные жалуются на выраженный дискомфорт в области органа. Лучше всего перейти на шестиразовое питание.
Когда назначается диета при панкреатите?
Обычно питание пациентов корректируется сразу же после постановки диагноза. Особенно важно обратить внимание на рацион в период обострения. При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При обострениях специальное щадящее дробное питание рекомендовано как минимум на 6-12 месяцев. За такой срок орган может полностью восстановиться. Одновременно с этим сам пациент уже успеет привыкнуть к полезному питанию. Диета при панкреатите не станет для него слишком жесткой и требующей высокого уровня самоконтроля. При этом она будет залогом выздоровления. Благодаря ей можно избежать не только оперативного вмешательства, но и длительной и часто утомительной консервативной терапии.
Важно! Как лечение, так и диета при панкреатите поджелудочной железы у мужчин и женщин, вне зависимости от симптомов, должны назначаться исключительно врачом. Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Продукты, которые рекомендуются и не рекомендуются при болезни
При панкреатите следует употреблять такие продукты, как:
- Нежирное мясо: постную свинину, телятину, курицу, крольчатину, индюшатину
- Нежирную рыбу: щуку, камбалу, минтай и треску
- Крупы: овсяную, манную и рис
- Макаронные изделия из твердых сортов пшеницы
- Кисломолочную продукцию
- Овощи: картофель, кабачки, свеклу, морковь
Молоко разрешается употреблять только в составе каш, молочных супов и киселей. При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
Категорически запрещены:
- Репчатый лук
- Щавель и шпинат
- Редис, редька, хрен и ревень
- Болгарский перец
- Приправы и острые специи
- Алкогольная продукция
- Кофе и какао
- Газированные напитки
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец. Из рациона следует убрать жирный творог и кислую сметану, острые и копченые сыры, бобовые, помидоры, торты и сдобную выпечку, мороженое и шоколадные конфеты.
Не рекомендуется при приготовлении блюд использовать маргарин, а также говяжий и свиной жир. Хотя бы на время обострений следует отказаться от масел в любом виде.
Преимущества лечения в МЕДСИ
- Опытные гастроэнтерологи. Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
- Современные методы диагностики. Для обследований применяются лабораторные и инструментальные техники. Мы располагаем необходимым оборудованием экспертного уровня, что позволяет быстро поставить диагноз и назначить адекватную терапию в любых ситуациях (в том числе при возникших осложнениях)
- Современные методы лечения. Мы используем как отработанные способы, так и собственные авторские наработки, позволяющие проводить терапию хронического панкреатита при обострении быстро и грамотно, с минимальным дискомфортом для пациента, с использованием эффективных и безопасных лекарственных средств. Особое внимание уделяется правильному питанию
- Подключение к работе с пациентом других специалистов. При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
Если вы хотите, чтобы наш гастроэнтеролог провел необходимое лечение и подобрал оптимальный для вас рацион питания, позвоните по номеру + 7 (812) 336-33-33.
Лучшие (и худшие) продукты от боли при панкреатите — Основы здоровья от клиники Кливленда
То, что вы едите, может сильно повлиять на ваше самочувствие, особенно если у вас панкреатит — состояние, которое возникает, когда воспаляется орган, вырабатывающий ваши пищеварительные ферменты.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Пристальное внимание к своей диете может помочь облегчить боль в животе, которая сопровождает это состояние, говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.Если вы правильно выберете пищу, вы сможете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
Итак, очень важно знать, какие продукты можно есть, каких следует избегать и как их выбор может повлиять на ваше тело.
Связь панкреатит-пищевая
При хроническом воспалении поджелудочной железы ваше тело не может вырабатывать достаточное количество пищеварительных ферментов, которые помогают усваивать питательные вещества из продуктов, которые вы едите.
Со временем вы можете истощиться или начать худеть, даже не пытаясь этого сделать.Чахал говорит. Другая диета может облегчить работу поджелудочной железы.
Однако изменения в диете не влияют на всех пациентов одинаково. «Воздействие зависит от того, есть ли у вас острый или хронический панкреатит», — говорит она.
«Пациенты с легким панкреатитом могут получить пользу только от изменения диеты и образа жизни», — говорит она. «Однако диеты не всегда достаточно, чтобы контролировать симптомы в умеренных и тяжелых случаях».
Лучшие продукты при панкреатите
Диета, благоприятная для поджелудочной железы, с высоким содержанием белка из нежирного мяса и низким содержанием животных жиров и простых сахаров.Чахал говорит.
Вы должны есть много:
- Овощи.
- Фрукты.
- Цельное зерно.
- Фасоль, чечевица.
- Нежирные или обезжиренные молочные продукты (миндальное или льняное молоко).
Продукты, богатые антиоксидантами, такие как темные листовые овощи, красные ягоды, черника, сладкий картофель, виноград, морковь, грецкие орехи и гранаты, также полезны. Но ешьте авокадо, оливковое масло, жирную рыбу, орехи и семена в умеренных количествах.
Средиземноморская диета — хороший вариант для вас, если вы выздоравливаете после легкого острого панкреатита.«Вы можете найти полезные рецепты в кулинарной книге Национального фонда поджелудочной железы», — говорит доктор Чахал.
Чем полезны эти продукты?
Употребление овощей, фруктов и цельного зерна ограничивает потребление холестерина и увеличивает потребление клетчатки. Это снижает риск развития камней в желчном пузыре или повышенного содержания триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление.
Добавление триглицеридов со средней длиной цепи (MCT) — жиров, которые часто получают из кокосового или пальмоядрового масла — также может помочь улучшить усвоение питательных веществ при хроническом панкреатите.Чахал говорит.
Худшие продукты при панкреатите
По возможности избегайте жареной или жирной пищи, а также продуктов с высоким содержанием сахара.
Обязательно ограничение:
- Красное мясо.
- Орган.
- Картофель фри, картофельные чипсы.
- Майонез.
- Маргарин, масло сливочное.
- Полножирные молочные продукты.
- Кондитерские изделия.
- Сладкие напитки.
Почему эти продукты вредны?
Ваша поджелудочная железа перерабатывает большую часть жира, который вы едите.Итак, чем больше вы едите, тем сильнее работает ваша поджелудочная железа.
Продукты с высоким содержанием жиров и простые сахара также повышают уровень триглицеридов. Это увеличивает количество жира в крови и увеличивает риск острого панкреатита. Исследования также показывают, что переработанное мясо и красное мясо увеличивают риск рака поджелудочной железы, говорит доктор Чахал.
Восстановление с помощью диеты
Если вы перенесли эпизод острого панкреатита, вы можете ускорить выздоровление, изменив рацион и образ жизни, — говорит она.
Попробуйте эти советы:
- Ешьте от 6 до 8 небольшими порциями в день. С поджелудочной железой легче.
- Добавьте 1-2 столовые ложки МСТ в свой ежедневный рацион, и вы можете продолжать это, если у вас умеренно тяжелый или тяжелый хронический панкреатит.
- Примите поливитамины, чтобы восполнить запасы витаминов A, D, E, K, B12, цинка и фолиевой кислоты.
- Ограничьте общее потребление жиров до менее 30 граммов в день. Исключите насыщенные жиры.
- Избегайте алкоголя.
- Не курите (или постарайтесь бросить курить).
- Избегайте обезвоживания.
Если боль в животе не исчезнет, врач также может направить вас к специалисту по обезболиванию.
В конечном счете, контроль за питанием часто является эффективным способом защиты поджелудочной железы, — говорит доктор Чахал. «Независимо от того, является ли воспаление острым или хроническим, мы хотим минимизировать дополнительную нагрузку на поджелудочную железу», — говорит она.
Что есть для лучшего управления
Помимо выработки инсулина, который ваш организм использует для регулирования уровня сахара в крови, здоровая поджелудочная железа вырабатывает ферменты, которые помогают вашему организму переваривать и использовать пищу, которую вы едите.Если ваша поджелудочная железа воспаляется (панкреатит), ей труднее расщеплять жир и она не может усваивать столько пищи.
Диета при панкреатите учитывает это, запрещая жирную пищу и делая упор на выбор, который богат питательными веществами, особенно с высоким содержанием белка.
Изменение режима питания, будь то временное или длительное соблюдение диеты при панкреатите, может помочь вам справиться с симптомами и предотвратить приступы, а также обеспечить правильное питание, несмотря на ваше состояние.
Около 15% людей, перенесших острый панкреатит, заболеют другим. Хронический панкреатит встречается примерно у 5% людей.
Преимущества
Наиболее частой причиной хронического панкреатита является злоупотребление алкоголем, на которое приходится примерно 80% случаев. Хотя диета не вызывает напрямую панкреатит (она может способствовать образованию камней в желчном пузыре и повышению уровня липидов, однако оба эти фактора могут привести к заболеванию) , он может помочь в лечении симптомов и предотвратить будущие приступы у тех, кому поставлен диагноз.
И преимущества выходят за рамки комфорта. Диета при панкреатите помогает поддерживать орган, который и так функционирует неэффективно, что имеет большое значение, поскольку поджелудочная железа, которая перестает участвовать в регуляции инсулина, может уступить место развитию диабета.
Центральным во всем этом является ограничение жиров. Чем меньше вы потребляете, тем меньше нагрузка на поджелудочную железу, которая из-за панкреатита уже усложняется, когда дело доходит до метаболизма жира.
Исследование 2013 года, опубликованное в журнале Clinical Nutrition , показало, что пациенты мужского пола с панкреатитом, соблюдающие диету с высоким содержанием жиров, чаще испытывали постоянные боли в животе.У них также чаще диагностировали хронический панкреатит в более молодом возрасте.
Кроме того, обзор рекомендаций по лечению, разработанный японскими исследователями в 2015 году, показал, что пациенты с тяжелым хроническим панкреатитом получали пользу от диеты с очень низким содержанием жиров, но люди с более легкими формами болезни обычно переносили пищевые жиры (особенно если они принимали пищеварительные ферменты во время еды).
Если у вас повторяющиеся приступы панкреатита и продолжающаяся боль, ваш врач может попросить вас поэкспериментировать с ежедневным потреблением жиров, чтобы увидеть, улучшатся ли ваши симптомы.
Использование в диете при панкреатите продуктов, богатых питательными веществами, также помогает предотвратить возможность недоедания. Одна из причин, по которой это может произойти, заключается в том, что некоторые ключевые витамины (A, D и E) жирорастворимы; Проблемы с перевариванием жиров порождают проблемы с правильным усвоением этих питательных веществ.
Дефицит одного или нескольких жирорастворимых витаминов имеет свой набор симптомов и рисков для здоровья. Например, дефицит витамина А может вызвать куриную слепоту, а дефицит витамина D был связан с повышенным риском остеопороза (особенно после менопаузы).
Веривелл / Джошуа Сон
Как это работает
Хотя особенности диеты при панкреатите будут зависеть от ваших диетических потребностей и предпочтений, есть несколько общих рекомендаций, которые вы можете использовать в качестве отправной точки.
Обычно рекомендуется избегать следующих вариантов:
- С высоким содержанием жира
- Сильно переработанный
- Есть много сахара
- Содержат спирт
Рекомендации по потреблению жиров при панкреатите различаются.Например, Центр здоровья пищеварительной системы при Стэнфордском университете рекомендует пациентам с хроническим панкреатитом ограничивать потребление жиров до 30–50 граммов в день, в зависимости от того, насколько хорошо они переносятся.
Жиры по-прежнему являются важной частью сбалансированной диеты — вам просто может потребоваться уделять больше внимания и регулировать потребление того вида жиров, который вы едите.
Например, тип жира, называемый триглицеридами со средней длиной цепи (MCT), может перевариваться без какой-либо помощи поджелудочной железы.Кокосовое и кокосовое масло являются естественными источниками СЦТ, но они также доступны в форме добавок.
Если ваше тело изо всех сил пытается перерабатывать полезные жиры, врач может посоветовать вам принимать пищеварительные ферменты. Эти синтетические ферменты помогают восполнить то, что ваша поджелудочная железа не может производить. Обычно они выпускаются в капсулах, которые вы принимаете во время еды.
Подходит к
Существует два общих подхода к лечению панкреатита с помощью диеты. Вы можете обнаружить, что вам нужно использовать оба, в зависимости от того, есть ли у вас приступ симптомов или вы пытаетесь предотвратить воспаление.
- При симптомах острого панкреатита ограниченное употребление легкоусвояемой пищи может успокоить.
- Если вы находитесь в разгаре острого приступа , ваш врач может попросить вас соблюдать ограниченную диету, состоящую из мягкой пищи, до тех пор, пока ваше тело не заживет.
В большинстве легких случаев панкреатита полный покой кишечника или жидкая диета не нужны. Обзор клинических руководств по лечению острого панкреатита в 2016 году показал, что мягкая диета была безопасной для большинства пациентов, которые не могли переносить свою обычную диету из-за симптомов панкреатита.
При тяжелых симптомах панкреатита или осложнениях может потребоваться зонд для кормления или другие методы искусственного питания.
Продолжительность
Хотя вы можете вернуться к диете с меньшими ограничениями, когда почувствуете себя лучше, это может вызвать возвращение симптомов. Если у вас есть склонность к повторяющимся приступам панкреатита, изменение режима питания на долгое время может помочь предотвратить приступы, одновременно гарантируя, что вы, вероятно, питаетесь и увлажняете.
Что есть
Соответствует
Воздушный попкорн (без масла), крендели из пшеницы или полбы
Фасоль, чечевица, бобовые
Кокосовое / пальмоядровое масло (для MCT)
Кукурузные или цельнозерновые лепешки
Кускус, киноа, макаронные изделия из цельной пшеницы
Безмолочные заменители молока (миндаль, соя, рис)
Яичные белки
Рыба (треска, пикша)
Свежие / замороженные / консервированные фрукты и овощи
Фруктовые и овощные соки без сахара и газировки
Травяной чай, кофе без кофеина (с небольшим количеством меда или немолочных сливок, по желанию)
Постные куски мяса
Нежирные или обезжиренные молочные продукты (творог, греческий йогурт)
Нежирные сладости (крекеры, имбирь, чайное печенье)
Пищевая добавка напитков (Boost, Ensure)
Птица (индейка, курица) без кожи
Варенье и желе с пониженным содержанием сахара
Рис
Нежирные / обезжиренные прозрачные супы и бульоны (избегайте молочных или сливочных продуктов)
Специи и зелень (по переносимости), сальса, томатные соусы
Овес стальной, отруби, фарина, крупа
Желатин без сахара, ледяное мороженое
Тофу, темпе
Тунец (консервированный в воде, а не в масле)
Цельнозерновой хлеб, крупы и крекеры
Несоответствующий
Спирт
Выпечка (пончики, кексы, рогалики, печенье, круассаны)
Рыба в кляре / жареная и моллюски
Сливочное масло, сало, растительное масло, маргарин, топленое масло
Торт, пироги, выпечка
Сыр, сливочный сыр, сырный соус
Печенье, пирожные, конфеты
Яйца с желтком
Жирные куски красного мяса, субпродукты
Жареные продукты / фастфуд (жареные овощи, жареный рис, яичница, картофель фри)
Мороженое, пудинг, заварной крем, молочные коктейли, смузи с молочными продуктами
Джемы, мармеладки, варенья
Баранина, гусь, утка
Кофейные напитки на основе молока
Ореховое масло (арахисовое, миндальное)
Орехи и семена (в умеренных количествах)
Картофельные или кукурузные чипсы
Мясные полуфабрикаты (колбасы, хот-доги, ланч)
Рафинированная белая мука (например,г., хлеб, блины, вафли, мюсли, хлопья, сухарики, крендели)
Жареные бобы, оливки
Магазинная заправка для салатов, майонез, сливочные соусы для пасты (Альфредо), тахини
Молоко цельное, жирные молочные продукты
Газированные напитки, энергетические напитки
Фрукты и овощи : Выбирайте продукты с большим содержанием клетчатки, свежие или замороженные. Можно также использовать консервированные фрукты и овощи, хотя их следует слить и промыть, чтобы снизить содержание сахара / соли.Жирные продукты, такие как авокадо, могут быть слишком богаты для переваривания, если у вас панкреатит.
Вам также следует избегать приготовления продуктов с маслом и маслами или добавления сливочных соусов.
Молочные продукты : Выбирайте нежирное или обезжиренное молоко и йогурт или альтернативы без молока, такие как миндальное, соевое и рисовое молоко. Большинство видов сыра богаты жирами, хотя варианты с меньшим содержанием жира, такие как творог, могут не ухудшить ваши симптомы и могут быть хорошим источником белка.
Протеин : Ищите источники белка с низким содержанием жира для включения в свой рацион при панкреатите, такие как белая рыба и нежирные куски мяса птицы без кожи. Из фасоли, бобовых и чечевицы, а также из злаков, таких как киноа, также можно легко и вкусно приготовить белковые блюда. Орехи и ореховое масло являются богатыми источниками растительного белка, но высокое содержание жира может способствовать развитию симптомов панкреатита.
Зерна : По большей части вы захотите построить свою диету при панкреатите на основе цельных зерен, богатых клетчаткой.Исключением может быть ситуация, когда у вас наблюдаются симптомы, и ваш врач советует вам придерживаться мягкой диеты, в течение которой вы можете обнаружить, что белый рис, простая лапша и тосты из белого хлеба легче перевариваются.
Внимательно проверьте список ингредиентов злаков и мюсли, так как в эти продукты может быть добавлен сахар, а бренды с орехами могут быть слишком жирными, если у вас панкреатит.
Десерты : Богатые сладости, особенно из молока, такие как мороженое и заварной крем, обычно слишком богаты для людей с панкреатитом.Избегайте десертов с высоким содержанием сахара, таких как торты, печенье, выпечка, выпечка и конфеты.
В зависимости от того, насколько хорошо ваше тело может регулировать уровень сахара в крови, можно добавить мед или немного сахара в чай или черный кофе или иногда съесть небольшой кусочек темного шоколада.
Напитки : Следует полностью избегать употребления алкоголя. Если чай, кофе и безалкогольные напитки с кофеином способствуют возникновению симптомов, вы также можете ограничить или избегать их. В целом отказ от газированных напитков поможет вам сократить потребление сахара в своем рационе.Если вы продолжаете пить кофе, избегайте напитков на основе молока с подслащенными сиропами.
Гидратация важна, и, как всегда, вода — лучший выбор. Травяной чай, фруктовые и овощные соки и напитки с пищевыми добавками, рекомендованные вашим врачом, — это еще несколько вариантов.
Рекомендуемое время
Если у вас панкреатит, вы можете почувствовать себя лучше, придерживаясь определенного режима питания. Попробуйте есть несколько небольших приемов пищи и закусок в течение дня вместо трех больших.
Если вы быстро чувствуете сытость, полезно избегать еды и питья одновременно. Вы также можете почувствовать себя лучше, если не будете комбинировать определенные продукты или ингредиенты; Обратите внимание на то, как вы себя чувствуете после еды, и при необходимости внесите коррективы.
Советы по приготовлению
Избегайте жареной, тушеной или жареной пищи. Вместо этого попробуйте запекать, готовить на гриле, запекать, варить и готовить на пару. Жиров, таких как сливочное масло, сало и масла, лучше всего избегать, хотя вы можете терпеть небольшие количества для приготовления пищи.
Некоторые специи могут вызывать раздражение, но куркума и имбирь вкусны и полезны для пищеварения.
Соображения
В некоторых случаях люди с панкреатитом пытаются предотвратить симптомы, самостоятельно ограничивая свой рацион, что также способствует недоеданию. Хотя есть продукты, которые могут усугубить панкреатит, есть также много питательных продуктов, которые также способствуют здоровью пищеварительной системы и могут помочь уменьшить воспаление.
Например, растительные и нежирные источники животного белка, цельное зерно и продукты, богатые клетчаткой, содержат ключевые витамины и минералы, которые ваше тело может использовать для получения энергии, не оказывая чрезмерной нагрузки на пищеварительную систему.
Клетчатка является важным компонентом здорового питания, но вам может потребоваться скорректировать ее потребление в зависимости от того, как вы себя чувствуете. Если у вас симптомы острого панкреатита, вы можете придерживаться диеты с низким содержанием клетчатки, пока не почувствуете себя лучше.
Диетолог может помочь вам сделать выбор, который поможет вам контролировать ваше состояние и сохранить ваше здоровье. Поддержание адекватного питания особенно важно в случаях тяжелого панкреатита, поскольку потребности организма в энергии могут увеличиваться.
Исследования показали, что когда пациенты с панкреатитом имеют недостаточный вес или находятся в критическом состоянии из-за таких инфекций, как сепсис, количество энергии, потребляемой их телом в состоянии покоя (расход энергии в состоянии покоя), может увеличиваться до 50%.
Изменения и диетические ограничения
Если у вас есть другие проблемы со здоровьем, вам может потребоваться скорректировать диету при панкреатите, чтобы обеспечить вам необходимое питание. Важно, чтобы вы сообщали своим лечащим врачам любые другие диагнозы и обращались за помощью в разработке диеты, которая поможет справиться с панкреатитом и другими проблемами.
Например, приступы панкреатита могут возникнуть при беременности. Однако ваши диетические потребности будут другими, когда вы беременны или кормите грудью, поэтому ваш план, возможно, придется скорректировать соответствующим образом.
Питание также является важным фактором, если у вас есть другое заболевание, которое влияет на ваше пищеварение. Например, если у вас воспалительное заболевание кишечника или муковисцидоз, у вас уже могут быть проблемы с мальабсорбцией. Заболевание желчного пузыря означает, что у вас больше шансов иметь симптомы пищеварения.
Если вы также страдаете диабетом, ваша поджелудочная железа уже работает очень усердно — или вообще не работает. В этом случае решения, которые вы принимаете в отношении того, что вы едите и пьете, еще больше повлияют на ваше общее состояние здоровья.
Кроме того, люди с высоким уровнем триглицеридов (гипертриглицеридемия) могут иметь более строгие параметры с точки зрения избегания или ограничения продуктов с высоким содержанием насыщенных жиров.
Гибкость
Если вы ужинаете вне дома и не знаете, сколько жира в том или ином блюде, спросите своего официанта. Возможно, вы сможете снизить содержание жира, попросив об обмене или замене или разделив блюдо с кем-нибудь.
Обязательно читайте этикетки, когда делаете покупки в продуктовом магазине.По большей части вам нужно искать продукты с низким содержанием жира и обезжиренные. В наши дни их много, что упрощает соблюдение диеты. Однако помните: в то время как на этикетках указано количество жира на порцию, упаковка может содержать более одной порции.
Поддержка и сообщество
Если вы чувствуете разочарование или разочарование по поводу необходимости изменить способ питания, может быть полезно поговорить с другими людьми, которые прошли через то, что вы переживаете.
Присоединение к личной или онлайн-группе поддержки — это один из способов связаться с другими людьми, которые лечат панкреатит с помощью диеты.То, что им подходит, может не сработать для вас, но обмен идеями и поддержка друг друга могут помочь вам сохранить мотивацию.
Стоимость
Если ваш врач хочет, чтобы вы принимали пищевые добавки, вы обнаружите, что цена на витамины значительно варьируется в зависимости от типа, марки и дозы. Если у вас развивается внешнесекреторная недостаточность поджелудочной железы, и ваш врач хочет, чтобы вы начали заместительную терапию ферментами поджелудочной железы (PERT), это может стать еще одной дополнительной платой.
Как и пищевые и витаминные добавки, вы можете найти капсулы PERT в большинстве аптек и магазинов здорового питания.Продукт, который вам нужно приобрести, будет зависеть от комбинации ферментов и количества (единиц), которое ваш врач хочет, чтобы вы принимали с каждым приемом пищи.
Если у вас есть медицинская страховка, спросите своего врача, могут ли они прописать вам витамины, пищевые добавки или PERT. Ваша страховка может покрывать часть или всю стоимость. Однако при использовании PERT покрытие может быть ограничено на основании утверждения FDA.
Слово Verywell
Панкреатит может быть болезненным и неприятным состоянием, особенно когда он переходит в хроническую форму.Не существует единой диеты при панкреатите, подходящей для всех, но диета может сильно повлиять на ваше самочувствие. Знайте, что поиск правильного плана для вас может занять время, и поработайте со своим врачом, диетологом и / или диетологом, чтобы точно настроить диету поджелудочной железы, которая соответствует вашим потребностям.
Советы и рецепты по питанию — Национальный фонд поджелудочной железы
Это очень важный раздел для нас в Национальном фонде поджелудочной железы. Мы осознаем, что качество жизни важно для всех нас, но, безусловно, это гораздо большая проблема для людей и их близких, пытающихся справиться с хроническими заболеваниями.
Наша цель — предоставить поддержку и информацию по всем аспектам повседневной жизни, включая питание, лечение, обезболивание и практические советы.
Пациентам с заболеванием поджелудочной железы часто бывает трудно вообще есть. Даже когда вы чувствуете себя хорошо, вам все равно нужно быть очень осторожным, чтобы соблюдать диету с низким содержанием жиров. Ниже приведены некоторые рекомендации, и, как всегда, ваш врач лучше всего подскажет, как правильно питаться. Обратите внимание, что иногда легче есть небольшими порциями несколько раз в день, чем пытаться сесть за три больших приема пищи.
Диета с низким содержанием жиров
Количество жира, которое вы должны съедать, зависит от вашего веса и роста, но средний человек считает, что вы не должны потреблять более 50 граммов жира в день. Потребление жира может составлять от 30 до 50 граммов жира, в зависимости от переносимости. Ежедневное потребление жиров не следует концентрировать на одном приеме пищи, а распределять в течение дня, возможно, на 4-6 небольших приемов пищи. Употребление в пищу куриных грудок и большей части рыбы без костей помогает снизить содержание жира в блюдах. Также помогает приготовление пищи с использованием пэм или любого другого кулинарного спрея вместо масел.Если вам нужна влага, можно добавить обезжиренный куриный бульон.
Поваренная книга НПФ
НПФ модернизировал и выпустил новую печатную поваренную книгу, версию поваренной книги в электронном виде, а также выпустил печатное карманное руководство по оздоровлению, ориентированному на пациента. В кулинарной книге представлены полезные, вкусные и обезжиренные рецепты для больных панкреатитом, раком поджелудочной железы, а также для пациентов с панкреатитом у детей и их семей. Он также включает раздел «О поджелудочной железе». Щелкните здесь, чтобы получить электронную книгу рецептов.
Карманный справочник Wellness
Карманный справочник содержит советы, рекомендации и информацию по диете и оздоровлению пациентов с панкреатитом и раком поджелудочной железы.Щелкните здесь, чтобы просмотреть карманный справочник.
Поваренная книга и карманный справочник стали возможными благодаря гранту на комплексную программу питания, предоставленному Abbvie.
Чтобы заказать Поваренную книгу или Карманное руководство НПФ, нажмите здесь.
Перед тем, как перейти на новую диету, программу упражнений или лечебную терапию, проконсультируйтесь с врачом.
Закуски
Алкоголь и обезвоживание
Если у вас заболевание поджелудочной железы, важно никогда не употреблять алкоголь.Исследования показали, что обезвоживание вызывает воспаление поджелудочной железы. Всегда пейте много жидкости. Пациенту рекомендуется всегда иметь при себе бутылку с водой или любой другой жидкостью. Употребление Gatorade или других спортивных напитков — хороший способ избежать обезвоживания.
Перерыв
Иногда лучше дать отдых поджелудочной железе и ограничить прием пищи. Если у вас обострение, ваш врач может даже порекомендовать воздержаться от еды в течение дня или двух. При сильной боли можно соблюдать диету, состоящую из прозрачных жидкостей.К прозрачным жидкостям относятся яблочный, клюквенный и белый виноградный сок, желатин и бульон. Однако прозрачная жидкая диета не является полноценной с точки зрения питания, и диету следует продвигать, как только появится переносимость дополнительной пищи, и в соответствии с графиком, который вам дал врач.
Диета при панкреатите | Колумбийский университет, хирургический факультет
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Питание — жизненно важная часть лечения больных панкреатитом.Основные цели управления питанием при хроническом панкреатите:
- Профилактика недоедания и дефицита питательных веществ
- Поддерживать нормальный уровень сахара в крови (избегать гипогликемии и гипергликемии)
- Профилактика или оптимальное лечение диабета, проблем с почками и других состояний, связанных с хроническим панкреатитом
- Избегайте острого приступа панкреатита
Для наилучшего достижения этих целей больным панкреатитом важно употреблять пищу с высоким содержанием белка и питательными веществами, которая включает фрукты, овощи, цельнозерновые продукты, обезжиренные молочные продукты и другие нежирные источники белка.Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Оценка питания и диетические модификации производятся на индивидуальной основе, потому что состояние каждого пациента уникально и требует индивидуального плана. Наша программа по панкреатиту предлагает поддержку питания и желудочно-кишечного тракта для людей с панкреатитом.
Витамины и минералы
Пациенты с хроническим панкреатитом подвергаются высокому риску недоедания из-за нарушения всасывания и истощения питательных веществ, а также из-за повышенной метаболической активности.На неполноценное питание также могут влиять продолжающееся злоупотребление алкоголем и боль после еды. Дефицит витаминов из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением, боль в животе и другие симптомы.
Следовательно, пациенты с хроническим панкреатитом должны регулярно проверяться на дефицит питательных веществ. Витаминная терапия должна основываться на этих ежегодных анализах крови. Как правило, можно принимать поливитамины, кальций, железо, фолиевую кислоту, витамин E, витамин A, витамин D и витамин B12, в зависимости от результатов анализа крови.
Если вы страдаете от недоедания, вам может быть полезно поработать с нашим дипломированным диетологом, который поможет вам составить индивидуальный план диеты.
Риск диабета при хроническом панкреатите
Хронический панкреатит также приводит к постепенной потере способности поджелудочной железы к правильному функционированию, что в конечном итоге приводит к утрате эндокринной функции. Это подвергает пациентов риску развития диабета 1 типа. Поэтому пациентам следует избегать рафинированного сахара и простых углеводов.
Добавки ферментов
Если прописаны ферменты поджелудочной железы, важно принимать их регулярно, чтобы предотвратить обострения.
Здоровая поджелудочная железа стимулируется высвобождением ферментов поджелудочной железы, когда непереваренная пища достигает тонкого кишечника. Эти ферменты соединяются с желчью и начинают расщеплять пищу в тонком кишечнике.
Поскольку ваша поджелудочная железа не работает оптимально, возможно, вы не получаете ферменты поджелудочной железы, необходимые для правильного переваривания пищи. Прием ферментов может помочь переваривать пищу, тем самым улучшая любые признаки или симптомы стеатореи (избыток жира в стуле или мальабсорбция жира).В свою очередь, это улучшит вашу способность есть лучше, снизив риск недоедания.
Спирт
Если панкреатит вызван употреблением алкоголя, следует воздержаться от алкоголя. Если другие причины острого панкреатита были устранены и устранены (например, путем удаления желчного пузыря) и поджелудочная железа вернулась в нормальное состояние, вы сможете вести нормальный образ жизни, но алкоголь все равно следует принимать только в умеренных количествах (максимум 1 порция / день). При хроническом панкреатите продолжается воспаление и мальабсорбция — пациенты постепенно теряют пищеварительную функцию и в конечном итоге теряют функцию инсулина, поэтому регулярное употребление алкоголя неразумно.
Курение
Людям с панкреатитом следует избегать курения, так как это увеличивает риск рака поджелудочной железы.
Следующие шаги
Если вы или кто-то из ваших близких страдает панкреатитом, Центр поджелудочной железы всегда готов помочь. Программа по панкреатиту работает с диетологами, чтобы дать полезные советы по диете, которые помогут справиться с последствиями заболевания.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Сопутствующие услуги
Связанные темы
7-дневный план питания при панкреатите (PDF и меню)
Панкреатит возникает, когда воспаляется поджелудочная железа, вырабатывающая пищеварительные ферменты.
Поджелудочная железа вырабатывает инсулин и пищеварительные ферменты, но эти ферменты могут в конечном итоге вызвать раздражение самого органа.Это раздражение может помешать поджелудочной железе выполнять свою функцию, и это состояние называется панкреатитом.
Из-за того, что поджелудочная железа и пищеварительная система расположены близко друг к другу, то, что вы выберете, может иметь большое влияние.
Хотя воспаление панкреатита часто вызывается камнями в желчном пузыре, хронический панкреатит еще более тесно связан с вашим повседневным питанием.
Эта статья расскажет обо всем, что вам нужно знать о соблюдении диеты, помогающей при панкреатите, и предложит примерный 7-дневный план, которому нужно следовать.
Вы можете сразу перейти к 7-дневному плану в формате pdf здесь.
Посмотреть 7-дневный план питания при панкреатите PDF
Диетические продукты для панкреатита
Короче говоря, диета, благоприятная для поджелудочной железы, содержит много белка из нежирного мяса и мало животных жиров или простых сахаров.
Это означает, что вы должны получать большинство источников белка из птицы, морепродуктов и нежирных молочных продуктов.
Если вы едите красное мясо, убедитесь, что вы получаете постное мясо с пониженным содержанием насыщенных жиров.
Эти продукты должны составлять большую часть вашего приема пищи:
- Молочные продукты — нежирные сыры, такие как фета и моцарелла, нежирное молоко и йогурт, яйца
- Фрукты и овощи — все виды овощей и фруктов. Фрукты и овощи с высоким содержанием жира, такие как авокадо, подходят в умеренных количествах.
- Фасоль и бобовые — фасоль черная, нут, чечевица
- Цельнозерновые — цельнозерновой хлеб и макаронные изделия, ячмень, коричневый рис, овес, киноа
Хронический панкреатит часто может вызывать недоедание, поскольку поджелудочная железа не работает так эффективно.Вы должны знать, что витамины A, D, E и K чаще всего возникают из-за панкреатита.
Дефицит витаминов из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением и другие симптомы.
Диетические продукты при панкреатите, которых следует избегать
Вот виды продуктов, которые вам следует ограничить или избегать:
- Мясные субпродукты — печень, почки, сердце
- Жареные продукты — картофель фри, пончики и жареное мясо с высоким содержанием насыщенных жиров
- Мясные полуфабрикаты — колбасы и бекон
- Напитки с добавлением сахара — фруктовые соки и газированные напитки
- Алкоголь — Употребление алкоголя может усугубить острый приступ панкреатита и способствовать развитию хронического панкреатита
- Полножирные молочные продукты — сыр с высоким содержанием жира (напр.г чеддер и бри), а цельное молоко содержит много насыщенных жиров
- Жирные спреды — маргарин и масло
В частности, приготовленные или жареные во фритюре продукты могут вызвать обострение панкреатита. Очищенные зерна, такие как белый хлеб, мука и рис, также могут быть проблематичными, поскольку вызывают резкий скачок уровня инсулина.
Алкоголь также может усугубить приступ острого панкреатита и способствовать развитию хронического панкреатита. Многие из нас уже слишком много пьют, а чрезмерное употребление алкоголя связано с повышенным риском рака поджелудочной железы (1, 2, 3).
Выбор диеты при панкреатите
Некоторые исследования показывают, что некоторые люди могут переносить примерно 30-40% своих калорий из жиров, если они поступают из цельных растительных источников или триглицеридов со средней длиной цепи (MCT).
Другие могут обнаружить, что они работают лучше с меньшим количеством жиров в своем рационе, но, как правило, вам нужна диета со средним содержанием жиров, преимущественно на растительной основе и с низким содержанием насыщенных жиров.
Средиземноморская диета хорошо соответствует этим требованиям.
Основное внимание в нем уделяется упомянутым выше продуктам питания и отдается предпочтение жирам из здоровых источников, таких как оливковое масло первого отжима, а не насыщенным жирам.
Многие ведущие организации поддерживают средиземноморскую диету при панкреатите, а также общее состояние здоровья, в том числе:
Он также неизменно возглавляет список лучших диет, которым следует придерживаться, как из-за того, насколько он полезен для здоровья, так и из-за того, насколько устойчиво его придерживаться в долгосрочной перспективе. US News оценили ее как диету номер 1.
Это отлично подходит для людей, которым нужно долгосрочное решение, которого они могут придерживаться вечно, а не краткосрочное решение.
Различные исследования показали, что средиземноморская диета может помочь при ряде заболеваний, связанных со здоровьем, таких как:
- Снижение риска сердечно-сосудистых событий, ишемической болезни сердца, (4, 5)
- Снижение риска ишемической болезни сердца (6, 7)
- Сниженный риск развития диабета 2 типа (8)
- Риск рака груди (9)
- Снижение ожирения (10)
- Улучшение когнитивной функции (11)
План питания при панкреатите
В план питания входят рецепты завтрака, обеда и ужина.
| Завтрак | Обед | Ужин | |
|---|---|---|---|
| Понедельник | Банановый йогурт в горшочках | Салат из фасоли Каннеллини | Быстрая мусака |
| Вторник | Салат из помидоров и арбузов | Острые овощные обертывания | Яйца, запеченные с пряностями в помидорах |
| Среда | Чаша для черники и овса | Салат из моркови, апельсина и авокадо | Лосось с картофелем и кукурузным салатом |
| Четверг | Банановый йогурт в горшочках | Смешанный салат из фасоли | Пряный суп из моркови и чечевицы |
| Пятница | Салат из помидоров и арбуза | Салат Панцанелла | Средний салат из курицы, киноа и греческого салата |
| Суббота | Чаша для черники и овса | Киноа и жареные овощи | Овощи на гриле с фасолевым пюре |
| Sunday | Банановый йогурт в горшочках | Марокканский суп из нута | Острый средиземноморский салат из свеклы |
Закуски рекомендуются между приемами пищи.Некоторые хорошие закуски включают:
- Горсть орехов или семян
- Фрукт
- Морковь или молодая морковь
- Ягоды или виноград
Посмотреть 7-дневный план питания при панкреатите PDF
День 1: Понедельник
Завтрак: банановый йогурт в горшочках
Питание
- Калорий — 236
- Белки — 14 г
- углеводов — 32 г
- Жиры — 7 г
Время подготовки: 5 минут
Ингредиенты (на 2 человек)
- 225 г / ⅞ стакана греческого йогурта
- 2 нарезанных кусочками банана
- 15 г / 2 столовые ложки грецких орехов, поджаренных и измельченных
Инструкции
- Положите немного йогурта на дно стакана.Добавьте слой банана, затем йогурт и повторите. Как только стакан наполнится, посыпьте орехами.
Обед: салат из фасоли каннеллини
Питание
- Калорий — 302
- Белки — 20 г
- углеводов — 54 г
- Жиры — 0 г
Время подготовки: 5 минут
Ингредиенты (на 2 человек)
- 600 г / 3 стакана фасоли каннеллини
- 70 г / ⅜ чашки помидоров черри, разрезанных пополам
- ½ тонко нарезанного красного лука
- ½ столовой ложки красного винного уксуса
- Пучок базилика, рваный
Инструкции
- Промойте фасоль, слейте воду и смешайте с помидорами, луком и уксусом.Приправьте и добавьте базилик непосредственно перед подачей на стол.
Ужин: Мусака
Питание
- Калорий — 577
- Белки — 27 г
- углеводов — 46 г
- Жиры — 27 г
Время приготовления + время приготовления: 30 минут
Ингредиенты (на 2 человек)
- 1 столовая ложка оливкового масла первого холодного отжима
- ½ мелко нарезанной луковицы
- 1 мелко нарезанный зубчик чеснока
- 250 г постного говяжьего фарша
- банка 200 г / 1 чашка нарезанных помидоров
- 1 столовая ложка томатного пюре
- 1 чайная ложка молотой корицы
- 200 г банка / 1 чашка нута
- Пакет 100г / ⅔ чашки сыра фета, раскрошенный
- Мята (предпочтительно свежая)
- Черный хлеб, сервировочный
Инструкции
- Нагрейте масло в сковороде.Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета.
- Выложите помидоры в сковороду и добавьте томатное пюре и корицу, затем приправьте. Оставьте фарш на медленном огне в течение 20 минут. По середине добавьте нут.
- Посыпьте фарш фетой и мятой. Подавать с поджаренным хлебом.
Посмотреть 7-дневный план питания при панкреатите PDF
День 2: вторник
Завтрак: салат из помидоров и арбуза
Питание
- Калорий — 177
- Белок — 5 г
- углеводов — 13 г
- Жиры — 13 г
Время приготовления + время приготовления: 5 минут
Ингредиенты (на 2 человек)
- 1 столовая ложка оливкового масла
- 1 столовая ложка красного винного уксуса
- ¼ ч.л. хлопьев чили
- 1 столовая ложка измельченной мяты
- 120 г / ⅝ стакана нарезанных помидоров
- ½ арбуза, нарезанного кусочками
- 50 г / ⅔ чашки сыра фета, раскрошенного
Инструкции
- Для заправки смешайте масло, уксус, хлопья чили и мяту, а затем приправьте.
- Выложите помидоры и арбуз в миску. Полить заправкой, добавить фету и подавать.
Обед: острые овощные роллы
Питание
- Калорий — 310
- Белок — 11 г
- углеводов — 39 г
- Жиры — 11 г
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 человек)
- 100 г / ½ стакана помидоров черри
- 1 огурец
- 6 оливок Каламата
- 2 больших обертки из муки грубого помола
- 50 г / ¼ стакана сыра фета
- 2 столовые ложки хумуса
Инструкции
- Помидоры нарезать, огурец нарезать соломкой, оливки расколоть и удалить косточки.
- Нагрейте лепешки.
- Намажьте хумус на пленку. В середину выложить овощную смесь и закатать.
Ужин: яичница с пряными помидорами
Питание
- калорий — 417
- Белки — 19 г
- углеводов — 45 г
- Жиры — 17 г
Время приготовления + время приготовления: 25 минут
Ингредиенты (на 2 человек)
- 1 столовая ложка оливкового масла
- 2 нарезанные красные луковицы
- 1 красный перец чили, очищенный от семян и нарезанный
- 1 нарезанный зубчик чеснока
- Пучок кориандра, стебли и листья нарезанные отдельно
- банка 800 г / 4 стакана помидоров черри
- 4 яйца
- черный хлеб для сервировки
Инструкции
- Нагрейте масло на сковороде с крышкой, затем обжарьте лук, перец чили, чеснок и стебли кориандра в течение 5 минут до мягкости.Добавьте помидоры, затем тушите 8-10 минут.
- Тыльной стороной большой ложки сделайте 4 капли в соусе, затем разбейте каждое яйцо. Накройте сковороду крышкой, затем готовьте на слабом огне 6-8 минут, пока яйца не приготовятся по вашему вкусу. Посыпать листьями кориандра и подавать с хлебом.
Посмотреть 7-дневный план питания при панкреатите PDF
День 3: среда
Завтрак: Чаша для черники и овса
Питание
- Калорий — 235
- Белки — 13 г
- углеводов — 38 г
- Жиры — 4 г
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 человек)
- 60 г / ⅔ чашки овсяных хлопьев
- 160 г / ⅗ стакана греческого йогурта
- 175 г / л черника
- 1 чайная ложка меда
Инструкции
- Выложите овес в кастрюлю с 400 мл воды.Нагрейте и помешивайте около 2 минут. Снимите с огня и добавьте треть йогурта.
- Перелей чернику в кастрюлю с медом и 1 столовой ложкой воды. Осторожно готовьте, пока черника не станет мягкой.
- Разложите кашу по мискам и добавьте оставшийся йогурт и чернику.
Обед: салат из моркови, апельсина и авокадо
Питание
- Калорий — 177
- Белок — 5 г
- углеводов — 13 г
- Жиры — 13 г
Время приготовления + время приготовления: 5 минут
Ингредиенты (на 2 человек)
- 1 апельсин плюс цедра и сок 1
- 2 моркови, разрезанные пополам и нарезанные ножом
- 35 г / 1 ½ стакана рукколы / рукколы
- 1 авокадо, очищенное от косточек, очищенное и нарезанное ломтиками
- 1 столовая ложка оливкового масла
Инструкции
- Отрежьте дольки 1 апельсина и положите в миску с морковью, рукколой / рукколой и авокадо.Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте.
Ужин: лосось с картофелем и кукурузным салатом
Питание
- Калорий — 479
- Белки — 43 г
- углеводов — 27 г
- Жиры — 21 г
Время приготовления + время приготовления: 30 минут
Ингредиенты (на 2 человек)
- 200 г / 1 ⅓ чашки молодого картофеля
- 1 початок кукурузы
- 2 филе лосося без кожи
- 60 г / ⅓ стакана помидоров
- 1 столовая ложка красного винного уксуса
- 1 столовая ложка оливкового масла первого холодного отжима
- Пучок зеленого лука / зеленого лука, мелко нарезанный
- 1 столовая ложка мелко нарезанных каперсов
- горсть листьев базилика
Инструкции
- Варите картофель в кипящей воде до готовности, добавляя кукурузу в течение последних 5 минут.Слить и остудить.
- Для заправки смешайте уксус, масло, лук-шалот, каперсы, базилик и приправу.
- Нагрейте гриль до максимума. Натрите лососем заправкой и готовьте очищенной стороной вниз 7-8 минут. Помидоры нарезать ломтиками и выложить на тарелку. Нарежьте картофель, вырежьте кукурузу из початков и выложите на тарелку. Добавьте лосось и сбрызните оставшейся заправкой.
Посмотреть 7-дневный план питания при панкреатите PDF
День 4: четверг
Завтрак: банановый йогурт в горшочках
Обед: салат из фасоли
Питание
- Калорий — 240
- Белок — 11 г
- Углеводов — 22 г
- Жиры — 12 г
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 человек)
- 145 г / ⅘ чашка сердце артишока в масле
- ½ столовых ложки вяленой томатной пасты
- ½ чайной ложки красного винного уксуса
- Банка 200 г / 1 чашка бобов каннеллини, высушенных и промытых
- 150 г / ¾ стакана помидоров, разрезанных на четвертинки
- горсть маслин Каламата
- 2 зеленые луковицы, тонко нарезанные по диагонали
- 100г / ⅔ чашки сыра фета, раскрошенного
Инструкции
- Слейте воду из банки с артишоками, оставив 1-2 столовые ложки масла.Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу.
- Нарежьте артишоки и положите в миску. Добавьте фасоль каннеллини, помидоры, оливки, зеленый лук и половину сыра фета. Добавьте смесь масла артишока и переложите в сервировочную миску. Покрошить оставшийся сыр фета и подавать.
Ужин: пряный суп из моркови и чечевицы
Питание
- Калорий — 238
- Белок — 11 г
- углеводов — 34 г
- Жиры — 7 г
Время приготовления + время приготовления: 25 минут
Ингредиенты (на 2 человек)
- 1 чайная ложка семян тмина
- щепотка хлопьев чили
- 1 столовая ложка оливкового масла
- 300 г / 2 стакана моркови, вымытой и крупно натертой
- Красная чечевица, 70 г / ⅓ чашки
- 500 мл / 2 ¼ чашки горячего овощного бульона
- 60 мл / стакана молока
- Греческий йогурт для сервировки
Инструкции
- Нагрейте большую кастрюлю и обжарьте семена тмина и хлопья чили в течение 1 минуты.Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варить на медленном огне 15 минут, пока чечевица не набухнет и не станет мягче.
- Взбейте суп с помощью блендера или кухонного комбайна до получения однородной массы. Приправить по вкусу и закончить ложкой греческого йогурта с добавлением зарезервированных поджаренных специй.
Посмотреть 7-дневный план питания при панкреатите PDF
День 5: Пятница
Завтрак: салат из помидоров и арбуза
Обед: салат Панзанелла
Питание
- Калорий — 452
- Белок — 6 г
- углеводов — 37 г
- Жиры — 25 г
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 человек)
- 400 г / 2 стакана помидоров
- 1 измельченный зубчик чеснока
- 1 столовая ложка каперсов, высушенных и ополоснутых
- 1 спелый авокадо, очищенный от косточек, очищенный и мелко нарезанный
- 1 маленькая красная луковица, очень тонко нарезанная
- 2 ломтика черного хлеба
- 2 столовые ложки оливкового масла
- 1 столовая ложка красного винного уксуса
- горсть небольших листьев базилика
Инструкции
- Помидоры нарезать и выложить в миску.Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут.
- Тем временем разорвите хлеб на куски и положите в миску. Сбрызните половину оливкового масла и половину уксуса. Когда будете готовы к подаче, рассыпьте помидоры и листья базилика и сбрызните оставшимся маслом и уксусом. Перед подачей перемешать.
Ужин: курица, лебеда и греческий салат
Питание
- Калорий — 473
- Белки — 36 г
- углеводов — 57 г
- Жиры — 25 г
Время приготовления + время приготовления: 20 минут
Ингредиенты (на 2 человек)
- 100 г / ⅗ чашки киноа
- ½ красного перца чили, очищенного от семян и мелко нарезанного
- 1 измельченный зубчик чеснока
- 2 куриные грудки
- 1 столовая ложка оливкового масла первого холодного отжима
- 150 г / ¾ чашки помидоров, крупно нарезанных
- горсть черных оливок каламата без косточек
- ½ мелко нарезанного красного лука
- 50 г / ½ стакана сыра фета, раскрошенного
- Пучок листьев мяты, мелко нарезанных
- сок и цедра ½ лимона
Инструкции
- Приготовьте киноа, следуя инструкциям на упаковке, затем промойте в холодной воде и тщательно слейте воду.
- Тем временем, бросьте куриное филе в оливковое масло с некоторыми приправами, перцем чили и чесноком. Выложите на горячую сковороду и готовьте по 3-4 минуты с каждой стороны или до готовности. Перенести на тарелку и отложить
- Затем положите в миску помидоры, оливки, лук, фету и мяту. Добавьте приготовленную киноа. Перемешайте оставшееся оливковое масло, лимонный сок и цедру и хорошо приправьте. Подавать с курицей сверху.
Посмотреть 7-дневный план питания при панкреатите PDF
День 6: суббота
Завтрак: Чаша для черники и овса
Обед: киноа и жареные овощи
Питание
- Калорий — 473
- Белок — 11 г
- углеводов — 56 г
- Жиры — 25 г
Время приготовления + время приготовления: 30 минут
Ингредиенты (на 2 человек)
- 100 г / ⅗ чашки киноа
- 3 столовые ложки оливкового масла
- 1 мелко нарезанный зубчик чеснока
- 2 моркови, нарезанные тонкой соломкой
- 150 г / 1 ⅔ лук-порей, нарезанный
- 1 головка брокколи, нарезанная мелкими соцветиями
- 50 г / ¼ стакана помидоров
- 100 мл / стакана овощного бульона
- 1 ч.л. томатного пюре
- сок ½ лимона
Инструкции
- Приготовьте киноа в соответствии с инструкциями на упаковке.Тем временем нагрейте на сковороде 3 столовые ложки масла, затем добавьте чеснок и быстро обжарьте в течение 1 минуты. Добавьте морковь, лук-порей и брокколи, затем жарьте, помешивая, 2 минуты, пока все не станет блестящим.
- Добавьте помидоры, смешайте бульон и томатное пюре, затем добавьте в сковороду. Накрыть крышкой и варить 3 минуты. Слейте воду из киноа и добавьте оставшееся масло и лимонный сок. Разложите по теплым тарелкам и выложите сверху овощи.
Ужин: овощи на гриле с фасолевым пюре
Питание
- Калорий — 314
- Белки — 19 г
- углеводов — 33 г
- Жиры — 16 г
Время приготовления + время приготовления: 40 минут
Ингредиенты (на 2 человек)
- 1 перец, очищенный от семян и четвертинки
- 1 баклажан, нарезанный продольно
- 2 кабачка, нарезанных вдоль
- 2 столовые ложки оливкового масла
- Для сусла
- 400 г / 2 стакана промытой фасоли
- 1 измельченный зубчик чеснока
- 100 мл / ½ стакана овощного бульона
- 1 столовая ложка нарезанного кориандра
Инструкции
- Нагрейте гриль.Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности.
- Тем временем выложить фасоль в сковороду с чесноком и бульоном. Доведите до кипения, затем тушите без крышки 10 минут. Примерно разомните картофелемялкой. Разделите овощи и разотрите на 2 тарелки, сбрызните маслом и посыпьте черным перцем и кориандром.
Посмотреть 7-дневный план питания при панкреатите PDF
День 7: воскресенье
Завтрак: банановый йогурт в горшочках
Обед: марокканский суп из нута
Питание
- Калорий — 408
- Белок — 15 г
- углеводов — 63 г
- Жиры — 11 г
Время приготовления + время приготовления: 25 минут
Ингредиенты (на 2 человек)
- 1 столовая ложка оливкового масла
- 1/2 средней луковицы, нарезанной
- 1 палочка сельдерея, нарезанная
- 1 чайная ложка молотого тмина
- 300 мл / 1 ¼ чашки горячего овощного бульона
- банка 200 г / 1 чашка нарезанных помидоров
- Банка 200 г / 1 стакан нута, промытого и высушенного
- 50 г / чашки замороженных бобов
- цедра и сок ½ лимона
- кориандр и хлеб на стол
Инструкции
- Нагрейте масло в кастрюле, затем обжарьте лук и сельдерей в течение 10 минут, пока они не станут мягкими.Добавить тмин и обжаривать еще минуту.
- Увеличьте огонь, затем добавьте бульон, помидоры, нут и черный перец. Варить на медленном огне 8 минут. Добавьте бобы и лимонный сок и готовьте еще 2 минуты. Сверху посыпьте цедрой лимона и кориандром.
Ужин: острый средиземноморский салат из свеклы
Питание
- Калорий — 548
- Белки — 23 г
- углеводов — 58 г
- Жиры — 20 г
Время приготовления + время приготовления: 40 минут
Ингредиенты (на 2 человек)
- 8 сырых молодых свекл или 4 средних, протертых
- ½ столовой ложки сумаха
- ½ столовой ложки молотого тмина
- Банка 400 г / 2 стакана сливного и промытого нута
- 2 столовые ложки оливкового масла
- ½ ч.л. цедры лимона
- ½ чайной ложки лимонного сока
- 200 г / ½ стакана греческого йогурта
- 1 столовая ложка пасты харисса
- 1 чайная ложка измельченных хлопьев красного перца чили
- нарезанных листьев мяты для сервировки
Инструкции
- Нагрейте духовку до 220C / 200C вентилятор / газ 7.Разделите свеклу пополам или четверть в зависимости от размера. Смешайте специи. На большом противне смешайте нут и свеклу с маслом. Приправить солью и посыпать специями. Снова перемешайте. Жарить 30 минут.
- Пока овощи готовятся, смешайте цедру лимона и сок с йогуртом. Взболтайте хариссу и разложите по миске. Сверху выложите свеклу и нут, посыпьте хлопьями чили и мятой.
Посмотреть 7-дневный план питания при панкреатите PDF
Список покупок по диете при панкреатите
Этот список покупок соответствует 7-дневному плану, обслуживающему 2 человек.Закуски не включены.
Посмотреть 7-дневный план питания при панкреатите PDF
Жизнь после еды
Больше рецептов на сайте
Ваше путешествие не закончится после 7 дней здоровой средиземноморской диеты с СПКЯ. Речь идет о поиске рецептов, которые могут стать основными продуктами питания в вашем доме, и формировании устойчивых пищевых привычек.
У нас уже есть множество рецептов в Интернете. Просто воспользуйтесь функцией поиска на нашей домашней странице, если вы ищете конкретный ингредиент, или загляните на нашу страницу рецептов.
Вы также можете подписаться на наш 28-дневный план, чтобы получить более 100+ рецептов и 4-недельный план питания.
Раскрытие информации
Мы хотели бы обратить внимание на то, что этот пост предназначен только для информационных целей. Он не претендует на предоставление медицинских консультаций или возможность лечения каких-либо заболеваний. Если у вас есть какие-либо опасения по поводу своего здоровья, пожалуйста, свяжитесь со своим врачом, прежде чем вносить изменения.
Диета и питание при панкреатите | Список продуктов питания для панкреатита
Панкреатит — это воспаление поджелудочной железы, органа за желудком, который выделяет пищеварительные ферменты и гормоны инсулин и гликоген.Панкреатит может быть острым или хроническим, но оба вызывают сильную боль в верхней части живота и тошноту среди других симптомов. Диета играет важную роль в борьбе с панкреатитом и снижает риск развития связанных со здоровьем проблем, таких как диабет.
Острый панкреатит, часто вызываемый желчными камнями, развивается внезапно. Легкие случаи могут не нуждаться в лечении, но панкреатит может стать достаточно серьезным, чтобы потребоваться госпитализация. Рецидивирующий острый панкреатит может перерасти в хронический панкреатит, который также может быть вызван чрезмерным употреблением алкоголя или некоторыми заболеваниями, такими как муковисцидоз.Хронический панкреатит может со временем обостриться и привести к повреждению органов. Если у вас панкреатит, важно есть продукты, которые уменьшают боль и помогают избежать обострений в будущем.
Что есть, если у вас панкреатит
Если у вас хронический панкреатит, вы подвержены риску недоедания, потому что ваша поджелудочная железа может не функционировать должным образом. Вашему организму могут быть трудно усваивать питательные вещества и поддерживать стабильный уровень сахара в крови.После приступа вы хотите дать поджелудочной железе шанс восстановиться и уберечь ее от чрезмерной работы в будущем.
Правильная диета может помочь вам получить необходимое питание, снизить вероятность обострения и снизить риск развития состояний, связанных с панкреатитом, таких как диабет и заболевание почек. Диета для людей с панкреатитом включает:
- Постные белки, такие как курица и нежирная рыба
- Нежирные продукты, такие как фрукты и овощи
- Жиры, приготовленные из кокосового или пальмового масла
- Избегать алкоголя, особенно если ваш хронический панкреатит вызван употреблением алкоголя
- Избегайте обработанных пищевых продуктов и рафинированного сахара
Употребление овощей, фруктов и цельнозерновых продуктов помогает поддерживать уровень холестерина и сахара в крови на здоровом уровне и увеличивает потребление клетчатки, улучшая пищеварение Полегче.Клетчатка также снижает вероятность образования камней в желчном пузыре или повышенного содержания триглицеридов, что может привести к острому панкреатиту. Жиры из кокосового или пальмоядрового масла могут помочь вам лучше усваивать питательные вещества.
Как правильно питаться при панкреатите
Диеты с высоким содержанием белка и низким содержанием жиров, рекомендованные людям с панкреатитом, могут быть сытными и вкусными. Подумайте о таких продуктах для завтрака, как овсянка с клюквой или фруктовый смузи, обед из салата из тунца с карри и супа из чечевицы или моркови, ужин из курицы с цитрусовыми с коричневым рисом и шпинатом, а на десерт — запеченные яблоки.Вы можете есть множество вкусных и полезных продуктов, которые поддерживают здоровье поджелудочной железы.
Ешьте небольшими порциями и перекусывайте, а не обильно, и не забывайте пить. Избегайте жареной и обработанной пищи, которая трудно переваривается, и не забывайте придерживаться здоровой диеты, чтобы избежать недоедания и снизить риск обострения поджелудочной железы.
Лучшая еда, которой стоит избегать
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Панкреатит — серьезное заболевание, возникающее при воспалении поджелудочной железы. Поджелудочная железа — это орган, вырабатывающий инсулин и пищеварительные ферменты. Те же ферменты, которые помогают пищеварению, иногда могут повредить поджелудочную железу и вызвать раздражение. Это раздражение может быть кратковременным или длительным.
Некоторые продукты могут усиливать боль в животе, вызванную панкреатитом. Важно выбирать продукты, которые не усугубят симптомы и не будут вызывать дискомфорт во время выздоровления от панкреатита.
Прочтите, чтобы узнать больше о лучших продуктах питания и о тех, которых следует избегать во время эпизодов панкреатита.
Поделиться на Pinterest Фасоль и чечевица могут быть рекомендованы при диете при панкреатите из-за высокого содержания клетчатки.
Первое лечение панкреатита иногда требует от человека воздерживаться от употребления всей пищи и жидкости в течение нескольких часов или даже дней.
Некоторым людям может потребоваться альтернативный способ получения питания, если они не могут потреблять необходимое количество для правильной работы своего организма.
Когда врач разрешает человеку есть снова, он, вероятно, порекомендует ему часто есть небольшими порциями в течение дня и избегать фаст-фуда, жареной пищи и продуктов с высокой степенью обработки.
Вот список продуктов, которые можно рекомендовать и почему:
- овощи
- бобы и чечевица
- фрукты
- цельнозерновые
- другие растительные продукты, которые не являются жареный
Эти продукты рекомендуются людям с панкреатитом, потому что они, как правило, содержат мало жира, что облегчает работу поджелудочной железы для улучшения пищеварения.
Фрукты, овощи, бобы, чечевица и цельнозерновые продукты также полезны из-за содержания в них клетчатки. Употребление большего количества клетчатки может снизить вероятность образования камней в желчном пузыре или повышенного уровня жиров в крови, называемых триглицеридами. Оба эти состояния являются частыми причинами острого панкреатита.
Помимо клетчатки, перечисленные выше продукты также содержат антиоксиданты. Панкреатит — это воспалительное состояние, и антиоксиданты могут помочь уменьшить воспаление.
Постное мясо
Постное мясо может помочь людям с панкреатитом удовлетворить свои потребности в белке.
Среднецепочечные триглицериды (МСТ)
У людей с хроническим панкреатитом добавление МСТ в рацион может улучшить усвоение питательных веществ. Люди часто употребляют MCT в виде добавок в виде масла MCT. Эта добавка доступна в Интернете без рецепта.
Поделиться на PinterestАлкоголь может увеличить риск хронического панкреатита, и его следует избегать.
Алкоголь
Употребление алкоголя во время приступа острого панкреатита может ухудшить состояние или способствовать развитию хронического панкреатита.
Хроническое употребление алкоголя также может вызвать высокий уровень триглицеридов, что является основным фактором риска панкреатита.
Для людей, хронический панкреатит которых вызван злоупотреблением алкоголем, употребление алкоголя может привести к серьезным проблемам со здоровьем и даже к смерти.
Жареные продукты и продукты с высоким содержанием жиров
Жареные продукты и продукты с высоким содержанием жира, такие как гамбургеры и картофель фри, могут быть проблематичными для людей с панкреатитом. Поджелудочная железа помогает переваривать жир, поэтому продукты с большим содержанием жира заставляют поджелудочную железу работать тяжелее.
Другие примеры продуктов с высоким содержанием жира, которых следует избегать, включают:
- молочные продукты
- мясные полуфабрикаты, такие как хот-доги и колбасы
- майонез
- картофельные чипсы
Употребление этих видов обработанных продуктов с высоким содержанием жира также может привести к сердечным заболеваниям.
Рафинированные углеводы
Зарегистрированный диетолог Дебора Герсберг рекомендует людям с хроническим панкреатитом ограничивать потребление рафинированных углеводов, таких как белый хлеб и продукты с высоким содержанием сахара.Рафинированные углеводы могут привести к тому, что поджелудочная железа вырабатывает большее количество инсулина.
Продукты с высоким содержанием сахара также могут повышать уровень триглицеридов. Высокий уровень триглицеридов является фактором риска острого панкреатита.
Люди, выздоравливающие от панкреатита, могут обнаружить, что они переносят более частый и меньший прием пищи. Шесть раз в день может работать лучше, чем трехразовое питание.
Диета с умеренным содержанием жиров, обеспечивающая около 25 процентов калорий из жиров, может переноситься многими людьми с хроническим панкреатитом.
Клиника Кливленда рекомендует людям, выздоравливающим после острого панкреатита, есть менее 30 граммов жира в день.
Некоторые факторы риска панкреатита, например, семейный анамнез, изменить нельзя. Однако люди могут изменить некоторые факторы образа жизни, влияющие на риск.
Ожирение увеличивает риск панкреатита, поэтому достижение и поддержание здорового веса может помочь снизить риск развития панкреатита. Здоровый вес также снижает риск образования камней в желчном пузыре, которые являются частой причиной панкреатита.
Употребление большого количества алкоголя и курение также повышают риск панкреатита, поэтому сокращение или отказ от них может помочь предотвратить заболевание.
Поделиться на PinterestВитаминные добавки могут быть рекомендованы, и тип витамина будет зависеть от человека.
Лечение панкреатита может включать госпитализацию, внутривенные вливания, обезболивающие и антибиотики. Врач может назначить диету с низким содержанием жиров, но людям, которые не могут есть через рот, может потребоваться альтернативный способ питания.
В некоторых случаях панкреатита может быть рекомендовано хирургическое вмешательство или другие медицинские процедуры.
Люди с хроническим панкреатитом могут испытывать трудности с перевариванием и усвоением некоторых питательных веществ. Эти проблемы повышают риск истощения человека. Людям с хроническим панкреатитом может потребоваться принимать таблетки с пищеварительными ферментами, чтобы улучшить пищеварение и усвоить питательные вещества.
В зависимости от человека могут быть рекомендованы определенные витаминные добавки. Добавки могут включать следующее:
Люди должны спросить своего лечащего врача, следует ли им принимать поливитамины.Также важно употреблять достаточное количество жидкости.
Также важно поговорить с врачом, прежде чем начинать принимать какие-либо добавки, такие как масло MCT.
По данным Национального института диабета, болезней органов пищеварения и почек, острый панкреатит обычно проходит через несколько дней лечения. Однако в некоторых случаях острый панкреатит может быть более серьезным и требует длительного госпитализации.
Хронический панкреатит — это хроническое заболевание, которое может необратимо повредить поджелудочную железу.
При панкреатите необходимо обратиться за медицинской помощью, поскольку как острая, так и хроническая формы могут иметь серьезные осложнения.




 Некрепкий чай, вода, вода минеральная без углекислоты
Некрепкий чай, вода, вода минеральная без углекислоты