| Вид прививки | Возраст ребенка | Примечания |
| Первая вакцинация против вирусного гепатита В | Проводится новорожденному в первые сутки жизни | Инъекция делается в роддоме внутримышечно в плечо или бедро ребенка. Требуется письменное согласие на вакцинацию матери. |
| Вакцинация против туберкулеза (БЦЖ-М) | Проводится новорожденному на 3-7 день жизни | Инъекция делается в роддоме внутрикожно в левое плечо. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. |
| Вторая вакцинация против вирусного гепатита В | Проводится ребенку после 1 месяца от рождения | Если сроки были сдвинуты, то через 1 месяц после первой. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. |
| Первая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Ребенок должен быть совершенно здоров и после болезни должен пройти месяц. Инъекция проводится внутримышечно в плечо, бедро или под лопатку. Детям до года чаще всего делают в бедро. |
| Первая вакцинация против полиомиелита | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против полиомиелита делается в один день с АКДС. Инактивированная полиомиелитная вакцина вводится подкожно под лопатку или в плечо, а также может быть введена внутримышечно в бедро. Вакцины закупаются за рубежом, поэтому заблаговременно узнавайте о ее наличие в поликлинике. Вакцинация производится трехкратно с интервалом в 45 дней. Вакцинация производится трехкратно с интервалом в 45 дней. |
| Первая вакцинация против гемофильной инфекции | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против гемофильной инфекции делается в один день с АКДС и вакциной против полиомиелита. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Вторая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после первой вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Вторая вакцинация против полиомиелита | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. |
| Вторая вакцинация против гемофильной инфекции | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от гемофильной инфекции проводится в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Третья вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после второй вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Третья вакцинация против полиомиелита | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после второй вакцинации. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Третья вакцинация против гемофильной инфекции | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация проводится в один день с АКДС через 45 дней после второй вакцинации. Инъекция проводится внутримышечно в бедро или плечо. |
| Третья вакцинация против вирусного гепатита В | Проводится ребенку в 6 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после первой прививки. Инъекция проводится внутримышечно в плечо или бедро. |
| Вакцинация против кори, эпидемического паротита, краснухи (КПК) | Проводится ребенку в 1 год | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция вводится подкожно в бедро или плечо. |
| Первая ревакцинация против дифтерии, коклюша, столбняка | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через год после законченой вакцинации. Способы введения те же. |
| Первая ревакцинация против полиомиелита | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери совместно с АКДС. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. Пить и есть в течение часа строго запрещается. |
| Вторая ревакцинация против полиомиелита | Проводится ребенку в 20 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 2 месяца после первой ревакцинации живой оральной полиомиелитной вакциной. |
| Ревакцинация против кори, краснухи, эпидемического паротита | Проводится ребенку в 6 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после вакцинации. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. |
| Вторая ревакцинация против дифтерии, столбняка (АДС) | Проводится ребенку в 6-7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 5 лет после первой ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Ревакцинация против туберкулеза | Проводится ребенку в 7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери при отрицательной реакции Манту. Инъекция вводится внутрикожно в левое плечо. |
| Третья ревакцинация против дифтерии, столбняка | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 7 лет после второй ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Третья ревакцинация против полиомиелита | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 12 лет 2 месяца после второй ревакцинации. Живая оральная полиомиелитная вакцина закапывается на поверхность небных миндалин, чтобы сформировался иммунитет. Нельзя пить и есть в течение часа после прививки. Нельзя пить и есть в течение часа после прививки. |
🧬 Прививки детям и новорожденным, вакцинация детей, календарь прививок
Прививка от гепатита В
Прививка от гепатита В — это самая первая прививка, которую получает новорожденный. Она делается через 12 часов после рождения ребенка. Почему? Дело в том, что вирус, вызывающий гепатит В, чрезвычайно широко распространен в мире.
Вторую и третью прививки от гепатита ребенку делают по достижении им возраста 1 месяца и 6 месяцев соответственно. Те же, кто по каким-либо причинам не прививался в младенчестве, должны сделать прививку от гепатита В по достижении 13 лет.
Прививка БЦЖ и проба Манту
Туберкулез — грозное заболевание, его лечение —длительное и не всегда успешное. Вот почему мы настоятельно рекомендуем делать прививки вакциной БЦЖ и периодически проводить пробы/прививки Манту. Нужно быть уверенными, что организм обладает активным иммунитетом в отношении туберкулеза.
Вакцина БЦЖ состоит из живых, но искусственно ослабленных штаммов бактерий, введение которой вызывает у ребенка иммунитет к туберкулезу. Первичное вакцинирование проводится (конечно, если ребенок здоров и нет противопоказаний) в течение первой недели жизни, еще в родильном доме. Прививку БЦЖ делают новорожденным внутрикожно (то есть это маленький и безболезненный укол).
Как правило, осложнения после этих прививок связаны с неправильным (подкожным или внутримышечным) введением вакцины.
Прививка АКДС
Это комплексная вакцина сразу от нескольких заболеваний — дифтерия, коклюш, столбняк, полиомиелит. Делается эта прививка в три приема. Новорожденным в возрасте 3, 4,5 и 6 месяцев.
Ревакцинации проводят при достижении ребенком возраста 18 месяцев, затем в 7 и в 14 лет. Взрослым также нужно повторять прививку АДС каждые 10 лет с момента предыдущего введения вакцины.
Прививка от ветрянки
Ветряная оспа относится к так называемым детским болезням.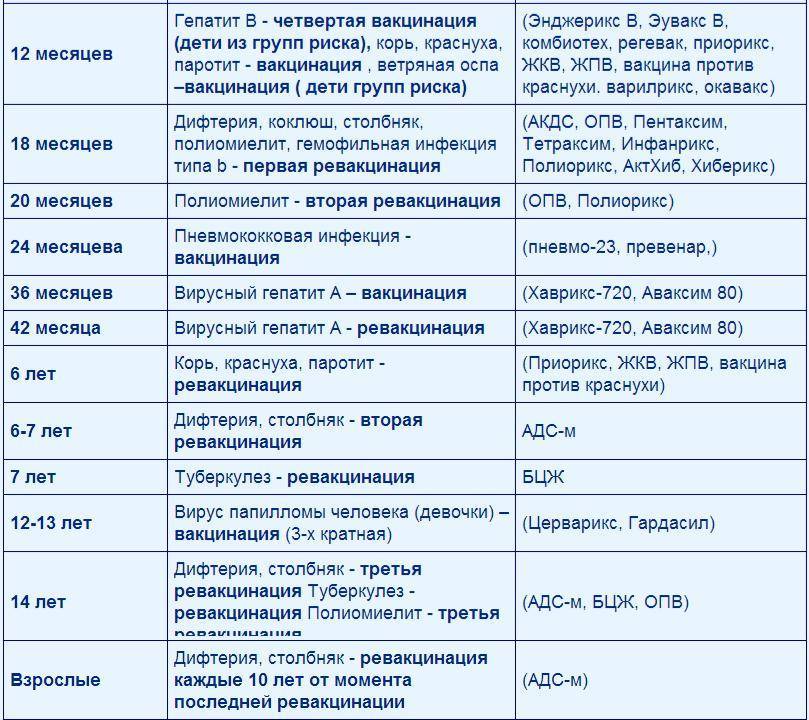 Ею болеют, как правило, дети младшего возраста, до 7-8 лет. Ветряной оспой болеют только один раз в жизни — заболевание оставляет устойчивый иммунитет. Именно поэтому у взрослых людей ветрянка встречается редко.
Ею болеют, как правило, дети младшего возраста, до 7-8 лет. Ветряной оспой болеют только один раз в жизни — заболевание оставляет устойчивый иммунитет. Именно поэтому у взрослых людей ветрянка встречается редко.
Полиомиелит, или детский спинномозговой паралич
Эта вирусная инфекция, попадающая в организм в основном через пищу, через загрязненные руки, реже —воздушно-капельным путем. Она вызывает отмирание нервных клеток спинного мозга, атрофию иннервируемых мышц, парезы и параличи (частичные или полные двигательные расстройства), приводит к инвалидности.
Прививка от полиомиелита делается младенцам в три приема: в 3, 4,5 и 6 месяцев с момента рождения ребенка. Затем, в более старшем возрасте, проводят несколько ревакцинаций: в 18 и 20 месяцев, а также в 14 лет.
Для прививки используются два вида вакцин от полиомиелита: инактивированная (содержащая убитые бактерии), для внутримышечного введения, и живая, для приема внутрь. Обе вакцины для прививки от полиомиелита вызывают в организме ребенка стойкий к нему иммунитет.
Прививка от краснухи
Это заболевание, которым обычно болеют в детском возрасте, оставляет после себя стойкий иммунитет. На теле ребенка появляется сыпь красного цвета (откуда, собственно, болезнь и получила название). Также краснуха чревата серьезными осложнениями — менингит, поражение глаз и др.
Если краснухой заболевает беременная женщина (не переболевшая в детстве и не получившая прививку в подростковом возрасте), то возникает серьезный риск развития врожденных уродств у плода. Несмотря на то что краснуха матери представляет опасность для будущего ребенка только в первые три, максимум четыре месяца беременности.
Прививка от рака шейки матки
Рак шейки матки, к сожалению, является достаточно распространенным заболеванием в наше время. И большинство заболевших — женщины в возрасте от 30.
Поскольку рак шейки матки — заболевание, имеющее инфекционную природу, ученые разработали специальную вакцину против вируса папилломы человека. Сделанная до начала половой жизни вакцинация с очень высокой степенью вероятности защищает от рака шейки матки, предотвращая развитие вирусов в организме. Прививку выполняют в три приема. Вторую и третью дозы необходимо ввести через 2 и через 6 месяцев после введения первой.
Сделанная до начала половой жизни вакцинация с очень высокой степенью вероятности защищает от рака шейки матки, предотвращая развитие вирусов в организме. Прививку выполняют в три приема. Вторую и третью дозы необходимо ввести через 2 и через 6 месяцев после введения первой.
В GMS Clinic вы можете проконсультироваться с опытными врачами-гинекологами по поводу вакцинации и при необходимости сделать прививку.
Ротавирусная инфекция
До 5 лет практически каждый ребенок хотя бы раз в жизни заболевает ротавирусом в той или иной степени. Главная опасность этой болезни — потеря жидкости, поэтому болезнь особенно опасна для малышей до года.
Первую прививку нужно сделать до 12 недель.
Менингит
Менингит — очень опасное заболевание. Оно опасно грозными последствиями — глухота, судороги, нарушение умственного развития, параличи и даже — летальным исходом.
От главных возбудителей менингитов — менингококковой инфекции А и С, пневмококка и гемофильной палочки группы В есть вакцины. Менингококковая вакцина в настоящий момент не входит в число обязательных прививок, вводится по желанию или когда в окружении человека есть заболевшие. Основываясь на опыте других стран, можно утверждать, что массовая вакцинация резко снижает (до 80%) количество случаев менингококковой инфекции, которая вызывает очень тяжелый менингит. Сначала вакцина вводилась только детям старше 2 лет, но в связи с изменениями в ее составе с 2015 года она может вводиться ребенку уже с 9 месяцев.
АКДС – что за прививка и как она переноситься
Вопросы, связанные с вакцинацией малыша от инфекционных заболеваний, волнуют всех родителей. Одна из первых прививок, которые получает малыш в самом раннем возрасте – это АКДС. Именно поэтому возникает наибольшее число вопросов – какая может быть реакция на прививку АКДС, как подготовить ребенка к введению вакцины и как реагировать на изменения состояния грудничка после введения вакцины.
От чего ставят прививку АКДС? В состав вакцины входят компоненты от трёх наиболее опасных инфекций бактериального происхождения – это коклюш, дифтерия и столбняк. Поэтому аббревиатура названия расшифровывается – адсорбированная коклюшно-дифтерийно-столбнячная вакцина.
Коклюш – быстро распространяющаяся инфекция, которая опасно преимущественно для детского возраста. Очень тяжело протекает у грудничков. Осложняется поражением дыхательной системы и протекает с воспалением легких, сильным кашлем, судорогами.
Дифтерия – бактериальное заболевание характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринозного налёта, которые могут привести к удушью и смерти.
Столбняк – почвенная инфекция, человек заражается при попадания бактерий в раневые поверхности кожи. Поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы. Без специфического лечения высок риск летального исхода.
Согласно инструкции по применению АКДС, препарат предназначен для создания иммунитета к коклюшу, столбняку и дифтерии у детей. Все дети до четырехлетнего возраста должны получить все четыре дозы вакцины. Прививка АКДС обладает максимальной реактогенностью среди всех вакцин, включенных в национальный календарь. Именно поэтому, помимо соблюдения общих правил, необходимо проводить лекарственную подготовку и сопровождение вакцинации АКДС. К общим правилам относят: ребенок должен быть полностью здоров на момент прививки; ребенок должен быть голоден; ребенок должен покакать; ребенок не должен быть одет чересчур жарко.
В детской поликлинике УЗ «Калинковичская ЦРБ» в наличии имеется вакцина АКДС (коклюш, дифтерия, столбняк) для проведения вакцинации детям. Также имеется вакцина «Эупента», производство Корея (коклюш, дифтерия, столбняк, гемофильной инфекции, вирусного гепатита «В» и полиомиелита). Вакцина «Синфлорикс» производство Бельгия для профилактики пневмоний и острых отитов. Дополнительную консультацию можно получить у участкового педиатра детской поликлиники.
Дополнительную консультацию можно получить у участкового педиатра детской поликлиники.
Родителям необходимо знать, что только профилактические прививки могут защитить ребенка от таких заболеваний, как полиомиелит, дифтерия, коклюш, туберкулез, столбняк, гепатит «В», корь, эпидемический паротит (свинка), краснуха. Прививая ребенка, вы защищаете его от инфекционных заболеваний и от вызываемых ими тяжелых осложнений и последствий.
Старшая медицинская сестра детской поликлиники Е.А.Бревко
Сделать прививку АКДС детям
АКДС вакцина защищает против дифтерии, столбняка и коклюша. АДС и АДС-М — разновидности той же самой вакцины.
Использование АКДС вакцины практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша. В настоящее время наблюдается рост заболеваемости дифтерией и коклюшем, что вызвано снижением уровня охвата прививками против этих инфекций. Поэтому в регионах с неблагоприятной обстановкой проводится дополнительная вакцинация АДС-М взрослого населения.
Вакцинация против дифтерии, столбняка и коклюша (АКДС)
Дифтерия, это серьезная инфекция, при которой может происходить блокирование дыхательных путей. Кроме того, дифтерия чревата серьезными осложнениями — поражением сердца, почек и пр.
Столбняк (тетанус) — поражение нервной системы, вызванное бактериями, загрязняющими рану. Столбняк протекает крайне тяжело и может развиться в любом возрасте.
Коклюш — поражение дыхательной системы, характеризуется длительным «спазматическим» кашлем. Осложнения могут развиться у детей первого года жизни и новорожденных, т.к. они особенно восприимчивы к этой инфекции.
Вакцина АКДС вводится внутримышечно в бедро.
План вакцинации
Вакцинация АКДС является обязательным условием при поступлении ребенка в детский сад. После проведения вакцинации и ревакцинации согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
После проведения вакцинации и ревакцинации согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
|
| |
|
|
|
|
|
|
|
|
|
Побочные эффекты
Вакцина АКДС очень редко вызывает умеренные побочные эффекты: небольшая лихорадка, умеренная болезненность, покраснение и припухание в месте инъекции. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки. У детей, склонных к аллергическим реакциям, может быть сыпь.
Серьезные осложнения, вызванные АКДС-иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол).
Когда вакцинация откладывается
Если у ребенка имеют место неврологические нарушения или острое заболевание. В первом случае необходима консультация невролога для решения вопроса об исключении коклюшного компонента и замены вакцины АКДС на АДС. Однако необходимо взвесить все «за» и «против», т. к. коклюш протекает очень тяжело у детей первого года жизни.
к. коклюш протекает очень тяжело у детей первого года жизни.
Во втором случае можно привить ребенка после выздоровления.
В случае выраженной реакции на предыдущее введение вакцины вопрос о повторном введении АКДС решается индивидуально.
Теплая ткань, йодная сетка или траумель (мазь) могут помочь уменьшить болезненность и отек в месте инъекции.
АКДС вакцину можно заменить зарубежным аналогом (вакцина Пентаксим), в котором цельноклеточный коклюшный компонент заменен на бесклеточный, который практически не вызывает никаких побочных реакций. Пентаксим может также вводится ребенку в 4-6 лет, что значительно продлевает иммунитет от коклюша.
Прививка от АКДС в медицинском центре для детей в Екатеринбурге
Вакцина АКДС, выпускающаяся в двух разновидностях – АДС и АДС-М, защищает от столбняка, дифтерии и коклюша.
Благодаря применению этой вакцины удалось ликвидировать столбняк и дифтерию, а также существенно сократить количество заболеваний коклюшем. Из-за снижения степени охвата прививками против дифтерии и коклюша, в последнее время существенно увеличился уровень заболеваемости этими инфекциями. Из-за такой неблагоприятной обстановки прививка АКДС в Екатеринбурге дополнительно назначена для взрослого населения.
Зачем нужны прививки АКДС
Столбняк – это заболевание нервной системы, которое вызывают попавшие в рану бактерии. Столбняк может возникнуть у людей любого возраста и протекает он очень тяжело.
Коклюш – это заболевание дыхательной системы, главным симптомом которого является «спазматический» кашель. Сильные осложнения возможны у детей первого года жизни и у новорожденных и, поскольку они слишком восприимчивы к данной инфекции.
Дифтерия может привести к блокированию дыхательных путей. При дифтерии также возможны такие серьёзные осложнения, как поражение почек и сердца.
Прививка от акд делается в бедро, внутримышечно.
План вакцинации
В Екатеринбурге прививку АКДС детям ставят в 3,4-5 и 6 месяцев с ревакцинацией в 18 месяцев. В соответствии с календарём прививок, ревакцинации взрослых вакциной АДС-М осуществляются каждых 10 лет.
Побочные эффекты
Достаточно редко вакцина АКДС способна вызвать такие умеренные побочные эффекты, как припухание и покраснение в месте инъекции, умеренная болезненность, небольшая лихорадка. На протяжении 1-2 дней после прививки может возникнуть лёгкое недомогание и незначительно подняться температура (не выше 37,5 С). Также может появиться сыпь у тех детей, которые предрасположены к аллергическим реакциям.
Серьёзные осложнения после АКДС-иммунизаци наблюдались очень редко – меньше чем в 1 % случаев. Возможны судороги на фоне очень высокой температуры, и из-за этого тем детям, у которых возможна реакция, сделать прививку акдс нужно на фоне жаропонижающего средства.
Когда вакцинацию откладывают
В том случае, если у ребёнка наблюдается острое заболевание или есть неврологические нарушения. При неврологических нарушениях нужно проконсультироваться с неврологом, чтобы решить вопрос по поводу исключения коклюшного компонента и замещения вакцины АКДС вакциной АДС. Требуется очень хорошо всё обдумать и взвесить, поскольку у детей первого года жизни коклюш протекает слишком тяжело.
При остром заболевании прививку нужно делать после выздоровления ребёнка.
При слишком выраженной реакции после прививки, вопрос о повторном введении АКДС нужно рассматривать в индивидуальном порядке.
Вместо вакцины АКДС можно использовать зарубежный аналог – вакцину «Пентаксим». В этом препарате вместо цельноклеточного коклюшного компонента используется бесклеточный, практически не вызывающий побочных реакций. Кроме того, вакцина защищает от полиомиелита и гемофильной инфекции типа b (Хиб). Прививку «Пентаксимом» можно делать ребёнку в возрасте 4-6 лет, продлив таким образом иммунитет против коклюша.
Прививка АКДС лидирует по частоте требующих госпитализации поствакцинальных осложнений
Более половины всех побочных проявлений поствакцинального периода приходится на прививку АКДС. При этом в структуре ПППИ (побочных проявлений после иммунизации), основную долю составляют местные реакции. Такие данные получил Детский научно-клинический центр инфекционных болезней ФМБА России, обобщив опыт 1624 случаев госпитализации в медучреждение детей с заболеваниями в поствакцинальном периоде.
Результаты исследования представил бывший директор Детского научно-клинического центра инфекционных болезней (ДНКЦИБ ФМБА), ныне почетный президент центра, академик РАН Юрий Лобзин на пленарной сессии XI Всероссийского ежегодного конгресса «Инфекционные болезни у детей: диагностика, лечение и профилактика» 12 октября.
«К счастью этих побочных проявлений не так уж и много. И второе: в поствакцинальном периоде преобладают заболевания, не имеющие связи с вакцинацией, а в структуре побочных явлений основную долю составляют местные реакции. Таким образом, не так страшен черт, как его малюют», — уточнил ученый. Исследование обобщает 15-летний период работы с пациентами, отметил он.
Установлено, что из 1624 госпитализированных пациентов в поствакцинальном периоде больше половины (890 случаев) приходилось на госпитализации детей после прививки АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина). Из них собственно поствакцинальных нормальных реакций и осложнений — 192 случая. Остальные 698 — прочие инфекции и патологии.
На втором месте по частоте нежелательных реакций противодифтерийная и противостолбнячная вакцины — АДС и АДС-М (197 случаев госпитализации), из них связанных с побочной реакцией — 53. На третьем месте противокоревая вакцина — 193 факта госпитализации, из них непосредственных реакций и осложнений после вакцинации 49. Далее в порядке убывания следуют ОПВ (полиомиелитная вакцина) – 168 случаев госпитализации, из них связаны с нормальными реакциями и осложнениями 4 и ККП (комбинированная вакцина против трех инфекций: кори, краснухи, паротита) – 63 случая госпитализации, из них связаны с осложнениями после вакцинации 5.
По данным, которые приводил в прошлом году директор Центрального НИИ эпидемиологии Роспотребнадзора академик РАН Василий Акимкин, в 2018 году официально было зарегистрировано 256 случаев поствакцинальных осложнений. По его словам, трудно говорить о том, какие могли быть причины осложнений, но их удельный вес крайне мал «по сравнению с теми достижениями, какие мы видим в области снижения уровня заболеваемости и регулирования эпидемических процессов».
Ранее председатель исполкома Союза педиатров России академик РАН Лейла Намазова-Баранова попросила врачей тщательнее проверять достоверность информации о нежелательных явлениях, в первую очередь при интерпретации пациентам. По ее словам, оправдать коллег, некорректно доносящих информацию, сложно. При этом она уточнила, что информация о поствакцинальных осложнениях должна быть открытой при условии доказанной причинно-следственной связи заболевания с прививкой, так как вокруг вакцинации «существует слишком много мифов».
Прививка детям, календарь прививок – статьи о здоровье
Оглавление
Национальный календарь прививок подразумевает защиту детей от целого ряда опасных заболеваний. Некоторые из препаратов вводятся новорожденным сразу же после появления на свет. Другие выполняются в районных поликлиниках или современных платных медицинских центрах. Рассмотрим все особенности вакцинации детей.
Разновидности прививок, и зачем их ставят
Непривитый ребенок, который находится в кругу привитых в детском саду или школе, скорее всего, не заболеет. Тем не менее, опасность заражения сохраняется всегда: когда малыш оказывается на улице, в магазине, торговом или развлекательном центре. Заболеть он может и во время поездки за границу. Только иммунитет после вакцинации является достаточно крепким, чтобы противостоять всем рискам.
Не стоит забывать и о том, что организму малыша будет сложно бороться с заболеванием. Доказательством этого являются высокие показатели детской смертности во всем мире.
Прививки детям в рамках вакцинации обязательно ставятся по установленному графику и при:
- Угрозах распространения различных заболеваний
- Вспышках инфекций и эпидемиях
- Планировании поездок в регионы со сложными ситуациями по определенным патологиям
Узнать, какие именно препараты и когда они должны вводиться, можно как у педиатра, так и у иммунолога или инфекциониста. Эти специалисты владеют всеми необходимыми знаниями для предоставления родителям полноценной консультации.
В России ставят 2 класса прививок:
- Обязательные. Они входят в региональные и национальные календари вакцинации детей. Специальные препараты обеспечивают надежную защиту от тяжелых инфекций (в том числе смертельно опасных)
- Желательные. Они ставятся при наличии показаний (выезде за рубеж, эпидемии и др.)
Сроки обязательной вакцинации детей четко прописаны. Желательные препараты вводятся в момент выявления показаний. Перед иммунизацией проконсультируйтесь с лечащим врачом!
Какие прививки ставят детям и в каком возрасте?
До года
- Туберкулез. Защита от этого заболевания обеспечивается при наличии показаний в роддоме. Затем ревакцинацию осуществляют при подготовке к школе и в старших классах
- Гепатит B. Первую прививку ставят в роддоме, затем проводится ревакцинация в 1 и 6 месяцев (детям из групп риска). По показаниям прививки ставятся в роддоме, в 1, 2 и 12 месяцев
- Коклюш, дифтерия и столбняк. Первую прививку ставят в 3-4 и 5-6 месяцев. Ревакцинация проводится в 18 месяцев. Ревакцинация от дифтерии и столбняка проводится в 6 и 14 лет
- Полиомиелит. Прививка ставится в 3 месяца. Повторно препарат вводят в 4, 5, 6, 18, 20 месяцев и в 14 лет
- Корь, краснуха и паротит. Прививка ставится в год. Ревакцинация проводится в 6 лет. Женщинам ревакцинация дополнительно проводится до 25 лет
Схема вакцинации детей перед детсадом
Кроме вышеперечисленных, также ставятся прививки:
- От гриппа.
 Лучше обеспечивать защиту от этого заболевания ежегодно
Лучше обеспечивать защиту от этого заболевания ежегодно - От пневмококковой инфекции. Ставят эту прививку в 2, 4 с половиной и в 15 месяцев
- От вирусного менингита. Ставится в 1,5 года
- От гемофильной инфекции. Ставится с 1,5 лет. Если ребенок страдает от ослабленного иммунитета, препарат может вводиться с полугода
Также прививки ставятся от вируса папилломы человека и гепатита.
График вакцинации детей подразумевает иммунизацию и перед школой, а также во время ее посещения.
Важно! Некоторые препараты вводятся на протяжении жизни человека. Это обусловлено тем, что иммунитет против заболеваний является не пожизненным.
В какое время лучше ставить прививки?
Это зависит от ряда факторов. Учитывается возраст ребенка, а также инфекция, от которой обеспечивается защита. Обязательная вакцинация детей проводится по четкому графику. В нем прописан возраст ребенка.
Если заболевание носит сезонный характер или становится опасным в рамках эпидемии, специальные препараты для защиты вводятся по назначению врача.
Важно! Сделайте вакцинацию ребенка в четко указанные сроки! Самостоятельный выбор времени иммунизации недопустим!
Врачи советуют прививаться не тогда, когда уже началась эпидемия, а до нее. Если вы планируете поездку за границу, обеспечить защиту ребенка от различных инфекций также следует заранее. Только так в организме успеет сформироваться необходимый иммунитет, и ваше чадо не заразится. Дополнительно могут потребоваться прививки от болезней, характерных для определенной страны, в которую планируется поездка.
Кроме того, следует заранее подготовиться к постановке прививки.
Для этого:
- Нужно предварительно получить заключение врача о возможности постановки прививок. Для этого достаточно посетить педиатра. В некоторых случаях (при наличии у маленького пациента опасных заболеваний) дополнительно назначаются консультации у аллерголога, невролога, кардиолога и других узких специалистов
- Нужно сдать анализы крови и мочи.
 Они направлены на исключение заболеваний, являющихся противопоказаниями к вакцинации
Они направлены на исключение заболеваний, являющихся противопоказаниями к вакцинации - Следует воздержаться от употребления новой пищи. Это обусловлено тем, что незнакомые компоненты могут стать причиной аллергии
В некоторых случаях для предотвращения осложнений врачи рекомендуют маленьким пациентам антигистаминные и иные препараты, сокращающие риски.
Как быть при пропуске времени введения вакцины?
Некоторые родители пользуются отводом, а потом просто забывают о необходимости в постановке прививок. Это недопустимо!
Если в роддоме, например, был получен отвод, сделать вакцинацию ребенку можно позже (лучше в ближайшие несколько месяцев).
Противопоказания
Отказаться от постановки прививок следует при выраженной реакции или серьезных осложнениях на предыдущее введение вакцины.
К таким осложнениям относят:
- Анафилактический шок
- Серьезные хронические заболевания (в том числе иммуносупрессия)
Временный отвод может назначаться при инфекционных и других заболеваниях, обострениях хронических патологий. Обычно в таких случаях прививки ставятся позже на 2-4 недели. После полного выздоровления ребенка следует уведомить об этом врача. Он проведет осмотр, при необходимости назначит нужную диагностику и примет решение о вакцинации.
Во многих случаях (при ОРВИ, например), острых кишечных и иных заболеваниях вакцинация проводится после нормализации стула и температуры.
Существуют и специальные противопоказания, касающиеся определенных препаратов:
- БЦЖ и БЦЖ-М. Такие вакцины не ставятся в случае, если ребенок при рождении весил менее 2 кг или имеет келоидные рубцы на теле
- Вакцины против кори, краснухи, паротита (в том числе их сочетания). Такие прививки не ставят при тяжелых формах аллергических реакций на действующие вещества. Также противопоказанием может стать аллергия на белок куриного яйца
- Против гепатита B.
 Вакцинацию не проводят при аллергической реакции на пекарские дрожжи
Вакцинацию не проводят при аллергической реакции на пекарские дрожжи - Живые вакцины. Препараты не вводятся при состояниях иммунодефицита и злокачественных образованиях
- АКДС. Прививка не ставится при афебрильных судорогах в анамнезе и прогрессирующих заболеваниях нервной системы
- Против гриппа. Такая прививка не выполняется при аллергии на белок куриного яйца
Обо всех имеющихся противопоказаниях расскажет врач. При их обнаружении специалист подберет возможные альтернативы, даст временный или постоянный отвод.
Преимущества постановки прививок в МЕДСИ
- Опытные специалисты. Наши врачи предоставляют подробные консультации, касающиеся вакцинации. Они расскажут, какие прививки и в каком возрасте нужно ставить, ответят на все возникшие у родителей вопросы
- Современные препараты, отличающиеся высоким уровнем эффективности и безопасности. Нами используются все виды вакцин. Они разрешены для использования в нашей стране и не вызывают серьезных осложнений
- Наличие всех необходимых вакцин. Благодаря этому вам не придется пропускать сроки постановки прививок
- Индивидуальный подход. Прививки ставятся только после учета всех особенностей пациента. Педиатр проводит полный осмотр ребенка. При необходимости проводится дополнительное обследование, осуществляется консультирование с узкими специалистами. Это необходимо, так как эффективность вакцинации и ее безопасность во многом зависят от состояния здоровья маленького пациента, наличия у него определенных основных и сопутствующих заболеваний
- Предоставление прививочных сертификатов и ведение карты пациента. Благодаря этому вы будете всегда знать, когда нужно поставить очередную прививку
- Услуга составления индивидуального плана вакцинации. Он разрабатывается специалистами с учетом национальных и региональных календарей, особенностей ребенка, состояния его здоровья и иных факторов
- Контроль состояния пациентов.
 Дети после вакцинации и до нее наблюдаются у опытных врачей. Это позволяет отследить любые изменения в их организме и предотвратить риски развития осложнений
Дети после вакцинации и до нее наблюдаются у опытных врачей. Это позволяет отследить любые изменения в их организме и предотвратить риски развития осложнений
Если вас интересует вакцинация детей от гриппа и других заболеваний, позвоните по номеру +7 (495) 7-800-500. Специалист ответит на все вопросы.
Требования к прививкам в школах и детских учреждениях :: Общественное здравоохранение :: Contra Costa Health Services
ПОСЛЕДНИЕ НОВОСТИ И ИНФОРМАЦИЯ
Закон Калифорнии требует, чтобы все дети, обучающиеся в государственных и частных школах, прошли определенные прививки, рекомендованные врачом, или получили их при зачислении.
Какие прививки нужны моему ребенку в начальной школе, дошкольном учреждении или дневном уходе?
С 1 июля 2019 г .:
Прививки, необходимые для поступления в 7 класс:
- Бустерная вакцина против столбняка, дифтерии и коклюша (Tdap)
- Ветряная оспа (ветряная оспа)
Прививки, необходимые для поступления в детский сад:
- Полиомиелит
- Дифтерия, столбняк и коклюш (АКДС)
- Корь, эпидемический паротит и краснуха (MMR)
- Гепатит B
- Ветряная оспа (ветряная оспа)
Прививки, необходимые для поступления в детский сад (зависит от возраста при регистрации):
- Полиомиелит
- Дифтерия, столбняк и коклюш (АКДС)
- Haemophilus influenzae типа b
- Корь, эпидемический паротит и краснуха (MMR)
- Гепатит B
- Ветряная оспа (ветряная оспа)
Перейдите по этим ссылкам, чтобы увидеть подробные требования к иммунизации для ухода за детьми и поступления в школу в Калифорнии.
Исключения по личным убеждениям больше не будут допускаться с 1 января 2016 г. Исключения по личным убеждениям, поданные до 1 января 2016 г., действительны до тех пор, пока ребенок не пойдет в детский сад (включая переходный детский сад) или 7-й класс. Это не повлияет на действительные медицинские льготы лицензированного врача, и они будут приниматься по-прежнему. Подробнее об изменениях в законе о школьной иммунизации.
Это не повлияет на действительные медицинские льготы лицензированного врача, и они будут приниматься по-прежнему. Подробнее об изменениях в законе о школьной иммунизации.
Чтобы предотвратить вспышки болезней в сообществе, по крайней мере 90% населения должны быть иммунизированы, в зависимости от болезни.В некоторых детских садах, дошкольных учреждениях и классах детских садов в округе Контра-Коста в 2014-2015 годах не хватило 90%, потому что родители 10% или более их учеников использовали PBE, чтобы отказаться от требований школьной иммунизации.
Когда родители отказываются от вакцинации, они подвергают своих детей и наше сообщество большему риску серьезных заболеваний, которые можно предотвратить с помощью вакцинации. См. Данные об уровне иммунизации в большинстве школ и детских садов округа Контра-Коста.
Статистика вакцинации и иммунизации — ДАННЫЕ ЮНИСЕФ
Вакцины от COVID-19 являются важнейшими инструментами, помогающими взять под контроль пандемию, в сочетании с эффективным тестированием, лечением и существующими мерами профилактики.Вакцинация против этой болезни во всем мире — это крупнейшая в истории операция по закупке и поставке вакцин, и ЮНИСЕФ возглавляет эти усилия от имени Глобального фонда COVAX.
ЮНИСЕФ и партнеры работают над обеспечением равноправного доступа к 2 миллиардам доз вакцины COVID-19 к концу 2021 года.
Интерактивная панель управления рынком COVID-19 ЮНИСЕФ предоставляет регулярно обновляемый обзор глобальных исследований и разработок. прогнозируемая производственная мощность, публично объявленные двусторонние и многосторонние соглашения о поставках, а также заявленные цены.
Иммунизация — одно из наиболее экономически эффективных вмешательств в области общественного здравоохранения на сегодняшний день, позволяющее ежегодно предотвращать от 2 до 3 миллионов смертей.
Тем не менее, даже до пандемии коронавируса более 13 миллионов детей не получили никаких вакцин, и по крайней мере 20 миллионов детей в возрасте до одного года не получили рекомендованные вакцины против кори, полиомиелита и других предотвратимых заболеваний.
Теперь из-за COVID-19 многие из самых маргинализированных детей в мире лишены доступа к иммунизации.Если ответ на вакцину COVID-19 не будет достаточно смелым, существует риск длительного негативного воздействия на охват плановой иммунизацией. Учитывая текущие сбои, это может создать пути к катастрофическим вспышкам в 2021 году и намного позже. Посетите наш центр COVID-19 для получения дополнительной информации.
В 2019 году около 14 миллионов младенцев все еще не были охвачены службами вакцинации
Иммунизация — одно из наиболее экономически эффективных вмешательств в области общественного здравоохранения на сегодняшний день, позволяющее ежегодно предотвращать от 2 до 3 миллионов смертей.В результате иммунизации мир как никогда близок к искоренению полиомиелита, и лишь в двух остающихся эндемичных по полиомиелиту странах — Афганистан и Пакистан. Смертность от кори, одной из основных причин смерти детей, снизилась на 73 процента во всем мире в период с 2000 по 2018 год, предотвратив, по оценкам, 23,2 миллиона смертей. И на сегодняшний день все страны, кроме 12, ликвидировали столбняк у матерей и новорожденных — болезнь, смертность от которой среди новорожденных составляет от 70 до 100 процентов.
Процент детей, получивших вакцину против дифтерии, столбняка и коклюша (АКДС), часто используется в качестве индикатора того, насколько хорошо страны предоставляют услуги плановой иммунизации.В 2019 году глобальный охват третьей дозой вакцины против дифтерии, столбняка и коклюша (АКДС3) достиг 85 процентов, по сравнению с 72 процентами в 2000 году и 20 процентами в 1980 году. Тем не менее, прогресс за десятилетие застопорился, и 85 странам еще предстоит достичь цели Глобального плана действий в отношении вакцин (ГПДВ), заключающейся в 90-процентном или более высоком охвате АКДС3. [1] В 2019 году 19,7 миллиона детей в возрасте до 1 года во всем мире не получили трех рекомендуемых доз АКДС, а количество детей с нулевой дозой, определяемых как дети той же возрастной группы, которым не помогли никакие вакцинации, — было приблизительно 13.8 миллионов.
Множественные факторы, включая конфликты, недостаточные инвестиции в национальные программы иммунизации, дефицит вакцин и вспышки болезней, способствуют нарушению работы систем здравоохранения и препятствуют устойчивому предоставлению услуг вакцинации. Двое из пяти (почти 8 миллионов) младенцев, не получивших и не вакцинированных или недостаточно вакцинированных, живут в нестабильных или гуманитарных условиях [2], включая страны, пострадавшие от конфликта. Эти дети наиболее уязвимы для вспышек болезней.В Йемене, например, только в 2017 году дети составляли более 58 процентов из более чем одного миллиона человек, пострадавших от вспышки холеры или водянистой диареи.
В 2019 году 50 или менее процентов охвата АКДС3 было в 6 странах, многие из которых являются нестабильными или пострадавшими от чрезвычайных ситуаций: Центральноафриканская Республика, Чад, Гвинея, Папуа-Новая Гвинея, Сомали и Южный Судан. В 2019 году в мире половина детей, не вакцинированных от АКДС3, проживала всего в шести странах: Бразилии, Демократической Республике Конго, Эфиопии, Индии, Нигерии и Пакистане.Обратите внимание, что густонаселенные развивающиеся страны вносят значительный вклад в число непривитых детей, несмотря на достижение относительно высоких показателей охвата иммунизацией, о чем свидетельствует Индия, в которой проживает 2,1 миллиона недостаточно вакцинированных детей, даже при 91-процентном охвате когорты из примерно 21 миллиона выживших младенцев. Усилия по повышению глобального уровня иммунизации потребуют уделения особого внимания странам, в которых проживает наибольшее количество невакцинированных детей, при одновременном обеспечении того, чтобы не игнорировались страны, где дети с наибольшей вероятностью пропустят иммунизацию.
Благодаря совместным усилиям ЮНИСЕФ с партнерами и странами вакцины стали более безопасными и доступными, чем когда-либо прежде. Стоимость полной иммунизации детей в странах с низким уровнем дохода составляет всего 18 долларов США на ребенка по сравнению с 24,5 доллара США в 2013 году. Все большее число стран полностью внедрили пневмококковую конъюгированную вакцину (145 стран по состоянию на 2019 год) и ротавирусную вакцину (105 стран). по состоянию на 2019 год) в своих программах иммунизации, тем самым обеспечивая защиту от пневмонии и диареи.Вирус папилломы человека (ВПЧ) является наиболее распространенной вирусной инфекцией репродуктивного тракта и может вызывать рак шейки матки у женщин. По состоянию на 2019 год вакцина против ВПЧ была полностью внедрена в 103 странах. Также расширилось использование недостаточно используемых вакцин, например, против желтой лихорадки и японского энцефалита. Однако, в то время как страны с низким уровнем дохода в значительной степени смогли закрыть пробелы в охвате с помощью Гави, Альянса по вакцинам, внедрение вакцины отстает в странах со средним уровнем дохода, которым трудно найти как национальные ресурсы, так и источники внешнего финансирования.
Ни один ребенок не должен умирать по причине, которую можно предотвратить, и все дети должны иметь возможность полностью реализовать свой потенциал здоровья и благополучия. Стоимость вакцины, часто менее 1 доллара США, намного ниже, чем стоимость лечения больного ребенка или борьбы со вспышкой заболевания. Каждый доллар США, вложенный в вакцинацию детей, приносит прибыль в размере 44 долларов США в странах с низким и средним уровнем доходов. Более подробную информацию о стоимости и финансировании вакцинации можно найти здесь.
Список литературы
- В 2019 году 85 стран не достигли и не поддерживали охват АКДС3 на уровне 90% в течение как минимум трех лет, т.е.е. 2017, 2018 и 2019 гг.
- Всемирный банк: нестабильные и затронутые конфликтами ситуации (FCS), 2020 финансовый год
Детская иммунизация — Better Health Channel
Иммунизация с раннего возраста настоятельно рекомендуется всем австралийским детям. Иммунизация вашего ребенка помогает защитить его от самых серьезных детских инфекций, некоторые из которых могут угрожать его жизни.
Регулярные детские прививки помогают защитить вашего ребенка от:
- дифтерии
- столбняка
- коклюша (коклюша)
- полиомиелита
- пневмококковой инфекции
- менингококковой болезни ACWY
- гепатита B
- гемофильной инфекции (гриппа b)
- ротавирус
- ветряная оспа (ветряная оспа)
- корь
- эпидемический паротит
- краснуха (немецкая корь)
- грипп.
Младенцы аборигенов и жителей островов Торресова пролива также защищены от менингококковой инфекции B.
Национальная программа иммунизации предоставляет бесплатные плановые детские прививки, рекомендованные для всех детей в Австралии. Некоторые группы подвержены большему риску, чем другие в сообществе, и могут нуждаться в дополнительных вакцинациях. Правительство Виктории время от времени финансирует дополнительные вакцины.
Обратитесь к врачу или в местную поликлинику для вакцинации ребенка.Все местные советы Виктории проводят сеансы иммунизации.
Иммунизация и маленькие дети
В первые месяцы жизни ребенок может иметь некоторую защиту от инфекционных заболеваний, от которых его мать была иммунизирована. Это называется пассивным иммунитетом. Это происходит, когда антитела передаются от матери к ребенку во время беременности. Уровень защиты ребенка антителами может быть низким и быстро проходит. Это подвергает их риску заболеваний, которые можно предотвратить с помощью вакцинации.
В большинстве случаев иммунизация детей проводится в виде инъекций в руку или ногу, за исключением ротавирусной вакцины, которую вводят перорально. Доза вакцинации может содержать вакцину против одного конкретного заболевания или нескольких заболеваний. Это называется комбинированной инъекцией, и она помогает уменьшить количество инъекций, необходимых вашему ребенку.
График иммунизации младенцев и детей раннего возраста в викторианском стиле
В календаре иммунизации викторианской эпохи указаны вакцины, которые обычно бесплатно предоставляются всем детям викторианской эпохи в рамках Национальной программы иммунизации и программы, финансируемой викторианской эпохой.В нем также указывается возраст, в котором следует делать каждую вакцинацию. Продолжается разработка новых вакцин против серьезных инфекций, и в будущем график может быть обновлен.
Возраст | Заболевание | Марка вакцины ® | Общие реакции | Умеренная температура, боль в месте инъекции | ||||||||||
Два месяца (от шести недель) | Дифтерия, столбняк, гепатит, коклюш, полиомиелит Haemophilus influenzae type b (Hib) | Infanrix hexa | Умеренная температура, боль в месте инъекции, сонливость, раздражительность / плач | |||||||||||
56 9ocococ | Умеренная температура, боль в месте укола | |||||||||||||
Ротавирус | Rotarix | Умеренная температура | ||||||||||||
| Менингококк B (аборигены и жители островов Торресова пролива только для новорожденных | Bebero | Fesero | месяцев | Дифтерия, столбняк, коклюш, гепатит В, полиомиелит, Haemophilus influenzae тип b (Hib) | Infanrix hexa | слабость в месте инъекции, слабая температура / плачет | ||||||||
Пневмококковая инфекция | Превенар 13 | Умеренная температура, боль в месте инъекции | ||||||||||||
Rotavirus | Менингококковый B 9000 2 (только младенцы аборигенов и жителей островов Торресова пролива) | Bexsero | Лихорадка, требующая парацетамола | |||||||||||
Шесть месяцев | Дифтерия, столбняк, вирус коклюша , вирусный гепатит Hib) | Infanrix he xa | Умеренная температура, боль в месте инъекции, сонливость, раздражительность / плач | |||||||||||
12 месяцев | ) | MMR II / Priorix | Примерно через 7-10 дней после вакцинации: лихорадка (может быть выше 39 ° C), слабая красная неинфекционная сыпь, сонливость, насморк, кашель или опухшие глаза, отек слюны железы. Очень редко низкое количество тромбоцитов, вызывающее кровотечение и синяки | |||||||||||
Менингококковая инфекция ACWY | Nimenrix | Умеренная температура, потеря аппетита, | Пневмококковая инфекция | Превенар 13 | Умеренная температура, боль в месте инъекции | |||||||||
| Менингококк B (аборигены и жители островов Торресова пролива только младенцы | Bever151 | Bever151 | Fever151 Fever151 | 18 месяцев | Корь, эпидемический паротит, краснуха, ветряная оспа (MMRV) | Priorix-Tetra или ProQuad | Примерно от семи до 10 дней после вакцинации: температура может подняться ° C), слабая красная неинфекционная сыпь, сонливость, насморк, кашель или опухшие глаза, опухшие слюнные железы | |||||||
Дифтерия, столбняк, коклюш | Infanrix или Tripacel | 9176 | Слабая температура, сонливость | Haemophilus influenzae тип b (Hib) | ActHib | Умеренная температура, раздражительность / плач, боль в месте инъекции | ||||||||
Dipan | Infanrix IPV | Умеренная температура, раздражительность / плач, сонливость | ||||||||||||
От шести месяцев до пяти лет (с ) | Годовой грипп | Вакцина против гриппа | Лихорадка, плохое самочувствие, мышечные боли, боль в месте инъекции, покраснение и отек |
Детям с определенными состояниями медицинского риска вводятся дополнительные вакцины, которые подвергают их повышенному риску осложнений от болезней, предотвращаемых с помощью вакцинации, таких как:
- недоношенных детей или детей с низкой массой тела при рождении
- детей с хроническими состояниями риска.Поговорите со своим врачом, чтобы узнать, нужно ли вашему ребенку делать дополнительные вакцины.
Иммунизация вашего ребенка важна
Существуют требования к вакцинации, которым ваш ребенок должен соответствовать, чтобы посещать детский сад, детский сад и начальную школу в Виктории. По закону вакцинация вашего ребенка должна быть актуальной до того, как он пойдет в детский сад или присмотр за ребенком.
Австралийский регистр иммунизации (тел. 1800 653 809) отправит вам Отчет об истории иммунизации вашего ребенка (отчет об их статусе иммунизации) по запросу, или вы можете загрузить его из своей учетной записи myGov.
В Виктории родители детей, посещающих услуги по уходу за детьми или детским садом, должны предоставить в службу обновленную справку об истории прививок, если ребенок получил новую вакцину (и). Это гарантирует, что служба всегда будет иметь актуальную информацию о прививочном статусе ребенка.
Родители, которые делают иммунизацию своих детей в соответствующем возрасте, могут иметь право на получение государственных пособий Австралии. Для получения дополнительной информации посетите веб-сайт Австралийских государственных служб Австралии или посетите Centrelink или центр обслуживания Medicare.
Подготовка к иммунизации вашего ребенка
Когда вы берете своего ребенка на каждую вакцинацию, важно иметь при себе «Записную книжку о моем здоровье и развитии» (зеленую книгу) или книжку здоровья вашего ребенка, чтобы врач, медсестра или медицинский работник может записывать визит вашего ребенка. Эти записи являются важным напоминанием о том, когда вашему ребенку должны быть сделаны следующие прививки и какие дети в семье будут иммунизированы.
Существует также возможность настроить запись электронного здравоохранения для вашего ребенка и загрузить приложение My Child’s eHealth Record.
Контрольный список перед вакцинацией
Перед иммунизацией вам необходимо сообщить врачу или медсестре, если ваш ребенок:
- плохо себя чувствует (температура выше 38,5 C)
- имеет тяжелую реакцию после любой вакцины
- имеет тяжелую реакцию аллергия на какие-либо другие лекарства или вещества
- получил какую-либо вакцину в прошлом месяце
- получил инъекцию иммуноглобулина или получил какие-либо продукты крови или переливание цельной крови в течение последнего года
- был недоношенным младенцем, родившимся менее чем 32 неделя беременности или вес менее 2000 г при рождении
- в младенчестве имел инвагинацию (закупорка, вызванная скольжением одной части кишечника в следующую часть кишечника, как осколки телескопа)
- имеет инвагинацию. хроническое заболевание
- имеет нарушение свертываемости крови
- не имеет функционирующей селезенки
- живет с больным или проходит лечение, вызывающее снижение иммунитета ty — примеры включают лейкемию, рак или вирус иммунодефицита человека (ВИЧ) или синдром приобретенного иммунодефицита (СПИД), пероральные стероидные препараты, лучевую терапию или химиотерапию. противоревматические препараты (bDMARD) — во время беременности
- имеет заболевание, снижающее иммунитет (например, лейкоз, рак, ВИЧ или СПИД), или проходит лечение, вызывающее низкий иммунитет (например, пероральные стероидные препараты, лучевая терапия или химиотерапия)
- идентифицируется как абориген и житель островов Торресова пролива.
Побочные эффекты после иммунизации
Иммунизация эффективна и безопасна, хотя все лекарства могут иметь нежелательные побочные эффекты. У некоторых детей может возникнуть реакция на вакцину. Практически во всех случаях побочные эффекты иммунизации не так серьезны, как симптомы, которые испытал бы ребенок, если бы он заболел этой болезнью.
Легкие побочные эффекты могут включать легкий жар и боль в месте инъекции. Для получения конкретной информации о побочных эффектах различных доз вакцины обратитесь к своему врачу или медицинскому работнику.
Менингококковая вакцина B, Bexsero, обычно вызывает лихорадку у детей в возрасте до двух лет. Парацетамол следует вводить за 30 минут до вакцинации или как можно скорее после вакцинации детям младше двух лет. После этого следует ввести еще две дозы с интервалом в шесть часов независимо от того, есть ли у ребенка температура.
Сдерживание лихорадки после иммунизации
Общие побочные эффекты после иммунизации обычно легкие и временные (проявляются через один-два дня после вакцинации).Специфического лечения обычно не требуется.
Существует ряд вариантов лечения, которые могут уменьшить побочные эффекты вакцины, в том числе:
- давать дополнительные жидкости для питья и не переодеваться, если есть лихорадка
- , хотя рутинное использование парацетамола после вакцинации не рекомендуется, если присутствует боль или жар, или ребенок плачет, и можно дать парацетамол в состоянии беспокойства — проверьте правильную дозу на этикетке или поговорите со своим фармацевтом (особенно при назначении парацетамола детям).
Управление реакциями в месте инъекции
Многие инъекции вакцины могут вызвать болезненность, покраснение, зуд, отек или чувство жжения в месте инъекции в течение одного-двух дней. Для облегчения дискомфорта может потребоваться парацетамол и прохладный компресс на месте.
Обеспокоенность по поводу побочных эффектов иммунизации
Если побочный эффект после иммунизации является неожиданным, стойким или серьезным, или если вы беспокоитесь о себе или состоянии своего ребенка после вакцинации, как можно скорее обратитесь к врачу или медсестре по иммунизации. прямо в больницу.О побочных эффектах иммунизации можно сообщать в SAEFVIC, службу безопасности вакцин штата Виктория (тел. 1300 882 924 и выберите вариант 1).
Вы можете обсудить со своим поставщиком услуг иммунизации, как сообщать о нежелательных явлениях в других штатах или территориях.
Если вы (или ваш ребенок) нездоровы, важно проконсультироваться с врачом, поскольку это может быть связано с другим заболеванием, а не с вакцинацией.
Редкие побочные эффекты иммунизации
Риск серьезной аллергической реакции (анафилаксии) на любую вакцину очень мал.Вот почему вам рекомендуется оставаться в клинике или в хирургическом отделении не менее 15 минут после иммунизации на случай, если потребуется дальнейшее лечение.
Если ваш ребенок пропускает вакцинацию
Чтобы полностью защитить вашего ребенка и избежать ненужных затрат, лучше всего сделать прививку вашему ребенку в рекомендованном возрасте. Если вы отстали или пропустили сеанс, график вакцинации можно безопасно продолжить, как если бы не было никаких задержек. Спросите своего врача или поставщика иммунизации о дополнительных дозах вакцины.
Нет необходимости повторять уже полученные дозы до получения наверстывающих доз.
Иммунизация и HALO
Выбор вакцинации, которая может вам понадобиться, зависит от вашего здоровья, возраста, образа жизни и профессии. Вместе эти факторы называются HALO.
Поговорите со своим врачом или специалистом по иммунизации, если вы считаете, что у вас или у кого-то из ваших опекунов есть факторы здоровья, возраста, образа жизни или рода занятий, которые могут означать, что иммунизация необходима. Вы можете проверить свой HALO иммунизации с помощью инфографики «Иммунизация для жизни».
Куда обратиться за помощью
Вакцины для детей — VFC
Программа «Вакцины для детей» (VFC) является частью программы иммунизации DC Health. Это финансируемая из федерального бюджета программа льгот, которая предоставляет вакцины бесплатно зарегистрированным поставщикам, которые обслуживают пациентов, соответствующих критериям. VFC помогает гарантировать, что у всех детей будет больше шансов получить рекомендованные им прививки по расписанию. Вакцины рекомендованы Консультативным комитетом по практике иммунизации (ACIP) и Центрами США по контролю и профилактике заболеваний (CDC).
Кто имеет право на вакцины VFC?
Вакцины
VFC доступны для детей от 0 до 18 (до 19 лет), которые соответствуют хотя бы одному из следующих критериев:
- Право на участие в программе Medicaid или участие в программе Medicaid
- Незастрахованный
- Застрахованный (страховое покрытие, которое не включает вакцины; вакцины должны быть получены в федеральном медицинском центре (FQHC), или
- Американские индейцы или коренные жители Аляски
Какие преимущества дает возможность стать поставщиком VFC?
- Обеспечивает необходимыми вакцинами незастрахованных и недостаточно застрахованных детей без затрат на вакцины
- Расширяет услуги, предоставляемые по сравнению с преимуществом раннего периодического скрининга и диагностического тестирования
- Возможность получения дохода за счет платы за вакцинацию
- Провайдеры получают техническую помощь для повышения показателей вакцинации
Как я могу стать поставщиком VFC?
Вы можете записаться по:
- Если у вас есть система электронных медицинских карт (EHR), посетите https: // dchealth.dc.gov/page/meaningful-use-mu-public-health-reporting, чтобы заполнить «Регистрационную форму для сообщения о значительном использовании общественного здравоохранения» .
- Если у вас нет системы EHR, запросите контрольный список для регистрации поставщика и форму профиля, позвонив в программу VFC по телефону (202) 576-9319, или загрузите наш новый контрольный список для поставщиков.
- После заполнения и возврата контрольного списка нового поставщика, в котором перечислены требования для участия, новые поставщики должны посетить сайт регистрации нового поставщика до получения одобрения на участие в программе DC VFC
Требования к участию
Участвуя в программе VFC, вы соглашаетесь:
- Проверять всех детей на соответствие критериям
- Отправлять в программу VFC документацию по каждой введенной дозе вакцины
- Следуйте рекомендованному графику иммунизации, установленному ACIP, Американской академией педиатрии, Американской академией семейных врачей и законом округа Колумбия, за исключением случаев, когда это противопоказано по медицинским показаниям.
- Бесплатно за вакцину VFC
- Предоставлять информационные материалы о вакцинах в соответствии с законом
- Разрешите сотрудникам VFC доступ к вашей клинике для получения технической помощи и проверки программы
Зачисление и повторное зачисление провайдера
Регистрация и продление подписки на
VFC выполняются в электронном виде один раз в год.Координаторам сайта предоставляется доступ к заполненным в электронном виде необходимым формам для продления. Регистрация и продление VFC состоит из:
- Соглашение с поставщиком — соглашение о соблюдении требований программы VFC для получения вакцины, приобретенной VFC. Соглашение действительно в течение 24 месяцев с момента подписания, если не будет нового медицинского директора.
- Профиль поставщика — оценка профиля пациента, которая отражает количество детей, имеющих право на участие в программе VFC, и детей, не имеющих право на участие в программе VFC, и позволяет планировать расходы на вакцины на 12-месячный период.
- План управления вакцинами — индивидуальный план для защиты и поддержания запасов вакцины в плановом порядке и во время чрезвычайной ситуации.
Уже являетесь поставщиком VFC?
Щелкните здесь , чтобы просмотреть список ресурсов, которые всегда будут под рукой.
Профилактика заболеваний, предупреждаемых с помощью вакцин, у детей и подростков с ВИЧ-инфекцией | Детская оппортунистическая инфекция
Профилактика заболеваний, предупреждаемых с помощью вакцин, у детей и подростков с ВИЧ-инфекцией
Вакцины являются чрезвычайно эффективным средством первичной профилактики, а вакцины, защищающие от 16 болезней, рекомендуются для рутинного использования у детей и подростков в США.Графики вакцинации детей от рождения до 18 лет ежегодно публикуются Центрами по контролю и профилактике заболеваний. Для получения дополнительной информации см .:
Эти расписания составлены на основе утвержденных рекомендаций по политике в отношении конкретных вакцин, которые стандартизированы в сотрудничестве с основными организациями, занимающимися разработкой политики в отношении вакцин и поставками вакцин (например, Консультативным комитетом по практике иммунизации [ACIP], Американской академией педиатрии [AAP ], Американской академии семейных врачей [AAFP] и Американского колледжа акушеров и гинекологов [ACOG]) (см. Рекомендации ACIP).
Дети с ВИЧ-инфекцией должны быть защищены от болезней, которые можно предотвратить с помощью вакцин. Большинство вакцин, рекомендованных для рутинного использования, можно безопасно вводить детям, которые контактировали с ВИЧ или заразились ВИЧ. Рекомендуемый график вакцинации для детей в возрасте от 0 до 18 лет, контактировавших с ВИЧ или ВИЧ-положительных, соответствует утвержденному ACIP графику для всех детей с одобренными ACIP дополнениями, специфичными для детей с включенной ВИЧ-инфекцией (см. Рисунок 1).
Все инактивированные вакцины — будь то убитый целый организм или субъединица, рекомбинантные, токсоидные, полисахаридные или конъюгированные с полисахаридным белком — можно безопасно вводить людям с измененной иммунокомпетентностью.Кроме того, из-за риска увеличения тяжести заболевания у детей с ВИЧ-инфекцией специальные вакцины, такие как пневмококковая вакцина и конъюгированная вакцина Haemophilus influenzae типа b, также рекомендуются детям с ВИЧ старше обычного рекомендованного возраста для здоровых детей (если они не вводились ранее. в обычно рекомендуемом возрасте в раннем детстве). Также рекомендуются дополнительные вакцины, такие как пневмококковая полисахаридная вакцина для детей в возрасте ≥2 лет после получения пневмококковой конъюгированной вакцины и вакцина MenACWY, которую рекомендуется начинать в возрасте 2 месяцев.Другие вакцины могут быть рекомендованы вне обычного возрастного окна детям с ВИЧ, включая пневмококковую конъюгированную вакцину (PCV13) или вакцину против вируса папилломы человека для мужчин. Живая аттенуированная вакцина против гриппа (LAIV) противопоказана детям с ВИЧ. Ежегодная вакцинация против гриппа в соответствии с возрастом рекомендуется детям с ВИЧ в рамках плановой профилактики гриппа. 1 Эффективность любой вакцины может быть неоптимальной у человека с иммунодефицитным состоянием. 2-4
По сравнению с детьми с иммунодефицитом, дети с ВИЧ подвержены более высокому риску осложнений некоторых заболеваний, от которых доступны только живые вакцины. Основываясь на ограниченных данных по безопасности, иммуногенности и эффективности у детей с ВИЧ, вакцину против ветряной оспы с одним антигеном следует рассматривать для детей и подростков с ВИЧ-инфекцией с процентным содержанием Т-лимфоцитов CD4 (CD4) ≥15%. Соответствующие критериям дети должны получить 2 дозы с интервалом 3 месяца, причем первую дозу вводят как можно скорее после первого дня рождения ребенка.Две дозы вакцины против кори, эпидемического паротита и краснухи (MMR) рекомендуются для всех людей с ВИЧ в возрасте ≥12 месяцев, у которых нет доказательств тяжелой иммуносупрессии в настоящее время. 5
Оральная вакцина против брюшного тифа не следует вводить детям с ВИЧ.
Если рекомендовано, вакцину против желтой лихорадки (ЖЖЛ) можно вводить детям в возрасте от 9 месяцев до 6 лет с процентным содержанием CD4> 24% от общего числа лимфоцитов или детям в возрасте ≥6 лет с числом CD4 ≥500 на мм 3 .Медицинские работники должны гарантировать, что пациенты не болеют СПИДом или другими клиническими проявлениями ВИЧ, что является противопоказанием.
Следует соблюдать меры предосторожности при проведении вакцинации против YFV, и введение YFV может быть рассмотрено для людей с ВИЧ в возрасте ≥6 лет с числом CD4 от 200 до 499 / мм 3 или детей в возрасте от 6 месяцев до 6 лет с процентом CD4 15% до 24% от общего числа лимфоцитов. Медицинские работники должны убедиться, что у пациентов нет СПИДа или других клинических проявлений ВИЧ, что является противопоказанием.Если требования к международным поездкам, а не повышенный риск заражения YFV, являются единственной причиной для вакцинации кого-либо с мерами предосторожности, это лицо должно быть освобождено от вакцинации и выдано медицинское разрешение на соблюдение санитарных норм.
YFV противопоказан всем детям младше 6 месяцев. YFV также противопоказан всем детям со СПИДом, другими клиническими проявлениями ВИЧ и детям с числом CD4 <200 на мм 3 или <15% от общего количества лимфоцитов для детей в возрасте <6 лет.Если человек с тяжелой иммуносупрессией на основе числа CD4 (<200 на мм 3 или <15% всего), СПИД или симптоматический ВИЧ не может избежать поездки в район, в котором желтая лихорадка является эндемическим, должен быть предоставлен медицинский отказ и Особое внимание следует уделять консультированию по мерам защиты от укусов комаров. Люди, которые были ВИЧ-положительными на момент введения начальной дозы YFV, должны получать бустерную дозу каждые 10 лет, если они продолжают путешествовать или живут в районах, которые подвергают их риску заражения вирусом желтой лихорадки.Подробный перечень мер предосторожности и противопоказаний для вакцинации против желтой лихорадки см. В «Желтой книге» и рекомендациях ACIP.
Доступны ограниченные данные по клиническим испытаниям безопасности ротавирусных вакцин у младенцев с ВИЧ-инфекцией, у которых на момент вакцинации клинические симптомы протекали бессимптомно или с умеренными симптомами. 6 Имеющиеся данные не предполагают, что профиль безопасности ротавирусных вакцин у младенцев с клинически бессимптомной или слабо выраженной ВИЧ-инфекцией отличается от профиля безопасности младенцев, не инфицированных ВИЧ. 7,8 Два других соображения поддерживают ротавирусную вакцинацию младенцев, контактировавших с ВИЧ или инфицированных ВИЧ: во-первых, диагноз перинатальной ВИЧ-инфекции не может быть установлен у младенцев, рожденных от матерей с ВИЧ-инфекцией до достижения самого старшего возраста, в котором проводится серия ротавирусных вакцин. можно вводить; 9 и, во-вторых, вакцинные штаммы ротавируса аттенуированы, что позволяет предположить, что если вакцина вызвана заболеванием, то оно будет умеренным. Перед введением ротавирусной вакцины младенцам с известной или предполагаемой измененной иммунной компетентностью, например, младенцам с ВИЧ-инфекцией с низким процентом или низким числом CD4, рекомендуется проконсультироваться с иммунологом или инфекционистом.
Для некоторых вакцин (таких как гепатит A) ответ на вакцинацию может быть выше при восстановлении иммунитета после антиретровирусной терапии (АРТ), 10 или могут быть вариации иммуногенности в зависимости от вирусной нагрузки (например, улучшенный иммунный ответ при более низком уровне ВИЧ вирусная нагрузка), например, с YFV. 11 Для большинства вакцин пациенты с более высоким числом CD4 имеют улучшенный иммунный ответ, что также означает, что ответ (например, на вакцинацию от гриппа, MMR, желтой лихорадки), вероятно, улучшится после начала АРТ. 1,12,11,13 Обеспокоенность по поводу отсутствия защиты от вакцин, вводимых ребенку до начала АРТ, вызвала дебаты о необходимости плановой повторной иммунизации после того, как ребенок будет получать эффективную АРТ. 11,14 На основании низких показателей серопротекции кори у детей с ВИЧ, которые получали вакцину MMR до начала АРТ, а также безопасности и высоких показателей серопротекции кори, связанных с повторной иммунизацией MMR после того, как дети получали АРТ, 15 ACIP представил конкретные рекомендации по плановой повторной иммунизации MMR после начала АРТ. 5 Лица с перинатальной ВИЧ-инфекцией, которые были вакцинированы до начала эффективной АРТ, должны получить две соответствующим образом распределенные дозы вакцины MMR после того, как будет установлена эффективная АРТ, за исключением случаев, когда они имеют серьезную иммуносупрессию или другие приемлемые текущие доказательства иммунитета к кори. 5 Для некоторых вакцин (например, от гепатита B) ACIP рекомендует провести серологическое исследование после вакцинации, чтобы гарантировать иммунный ответ.
Дети, живущие в семье со взрослым или ребенком с ВИЧ, могут получить вакцину MMR, поскольку вирусы, содержащиеся в этой вакцине, не передаются от человека к человеку.Все члены семьи в возрасте старше 6 месяцев могут ежегодно получать вакцины от гриппа. Иммунизация против ветряной оспы приветствуется для всех домашних контактов детей с ВИЧ-инфекцией, имеющих доказанный иммунитет к ветряной оспе. 15 Передача вируса вакцины против ветряной оспы от иммунизированного иммунокомпетентного человека домашнему контакту происходит редко.
Для получения более подробной информации о рекомендациях, мерах предосторожности и противопоказаниях для использования конкретных вакцин обратитесь к конкретным заявлениям ACIP (доступны в Рекомендациях и руководствах по вакцинам ACIP) (см. Профилактика пневмококковой инфекции и использование 2-х дозовой схемы вакцинации против вируса папилломы человека). 10,12,15,16-27
Список литературы
- Fiore AE, Uyeki TM, Broder K и др. Профилактика гриппа и борьба с ним с помощью вакцин: рекомендации Консультативного комитета по практике иммунизации (ACIP), 2010 г. MMWR Recomm Rep . 2010; 59 (РР-8): 1-62. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20689501.
- Крогер А.Т., Аткинсон В.Л., Маркузе Е.К., Пикеринг Л.К., Консультативный комитет по центрам практики иммунизации по болезни C, Профилактика.Общие рекомендации по иммунизации: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2006; 55 (RR-15): 1-48. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17136024.
- Horster S, Laubender RP, Lehmeyer L, et al. Влияние антиретровирусной терапии на иммуногенность одновременных вакцинаций против гриппа, пневмококковой инфекции и гепатита А и В у лиц с положительным вирусом иммунодефицита человека. J Заражение. 2010; 61 (6): 484-491. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/20875454.
- Литгоу Д., Коул С. Повторное исследование уровня сероконверсии у лиц, вакцинированных против гепатита В. Biol Res Nurs. 2015; 17 (1): 49-54. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25504950.
- Центры по контролю и профилактике заболеваний. Профилактика кори, краснухи, синдрома врожденной краснухи и эпидемического паротита, 2013 г .: сводные рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Рекомендуемый отчет 2013; 62 (RR-04): 1-34. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/23760231.
- Стил А.Д., Мадхи С.А., Лоу CE и др. Безопасность, реактогенность и иммуногенность ротавирусной вакцины человека RIX4414 у младенцев с вирусом иммунодефицита человека в Южной Африке. Pediatr Infect Dis J. 2011; 30 (2): 125-130. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20842070.
- Laserson KF, Nyakundi D, Feikin DR, et al. Безопасность пятивалентной ротавирусной вакцины (PRV), RotaTeq ((R)), в Кении, в том числе среди ВИЧ-инфицированных и контактировавших с ВИЧ младенцев. Вакцина. 2012; 30 Дополнение 1: A61-70. Доступно на: https://www.ncbi.nlm.nih.gov/pubmed/22520138.
- Левин М.Дж., Линдси Дж.С., Каплан С.С. и др. Безопасность и иммуногенность живой аттенуированной пятивалентной ротавирусной вакцины для контактировавших с ВИЧ младенцев с ВИЧ-инфекцией или без нее в Африке. СПИД. 2017; 31 (1): 49-59. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/27662551
- Центры профилактики болезни C. Достижения в области общественного здравоохранения. Снижение перинатальной передачи ВИЧ-инфекции — США, 1985–2005 гг. MMWR Morb Mortal Wkly Rep. 2006; 55 (21): 592-597. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16741495.
- Fiore AE, Wasley A, Bell BP. Профилактика гепатита А посредством активной или пассивной иммунизации: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2006; 55 (RR-7): 1-23. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16708058.
- Staples JE, Gershman M, Fischer M, Центры болезней C, Профилактика.Вакцина против желтой лихорадки: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2010; 59 (RR-7): 1-27. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20671663.
- Watson JC, Hadler SC, Dykewicz CA, Reef S, Phillips L. Использование вакцины против кори, эпидемического паротита и краснухи и стратегии ликвидации кори, краснухи и синдрома врожденной краснухи и борьбы с эпидемическим паротитом: рекомендации Консультативного комитета по иммунизации Практики (ACIP). MMWR Recomm Rep. 1998; 47 (RR-8): 1-57. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9639369.
- Sutcliffe CG, Moss WJ. Нужно ли ревакцинировать ВИЧ-инфицированных детей, получающих ВААРТ? Lancet Infect Dis. 2010; 10 (9): 630-642. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20797645.
- Мелвин А.Дж., Мохан К.М. Ответ на иммунизацию вакцинами против кори, столбняка и Haemophilus influenzae типа b у детей, инфицированных вирусом иммунодефицита человека типа 1 и получающих высокоактивную антиретровирусную терапию. Педиатрия. 2003; 111 (6, часть 1): e641-644. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/12777579.
- Марин М., Гурис Д., Чавес С.С. и др. Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2007; 56 (RR-4): 1-40. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17585291.
- Абзуг М.Дж., Цинь М., Левин М.Дж. и др. Иммуногенность, иммунологическая память и безопасность после ревакцинации против кори у ВИЧ-инфицированных детей, получающих высокоактивную антиретровирусную терапию. J Заразить Dis . 2012; 206 (4): 512-522. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22693229.
- Cortese MM, Parashar UD, Центры по контролю и профилактике заболеваний. Профилактика ротавирусного гастроэнтерита среди младенцев и детей: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2009; 58 (РР-2): 1-25. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/19194371.
- Конъюгированные вакцины против Haemophilus b для профилактики болезни Haemophilus influenzae типа b среди младенцев и детей в возрасте двух месяцев и старше.Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 1991; 40 (RR-1): 1-7. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/1899280.
- Fiore AE, Shay DK, Broder K и др. Профилактика гриппа и борьба с ним: рекомендации Консультативного комитета по практике иммунизации (ACIP), 2008 г. MMWR Recomm Rep . 2008; 57 (RR-7): 1-60. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/18685555.
- Консультативный комитет по практике иммунизации.Профилактика пневмококковой инфекции у младенцев и детей раннего возраста. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2000; 49 (RR-9): 1-35. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/11055835.
- Prevots DR, Burr RK, Sutter RW, Murphy TV, Консультативный комитет по практике иммунизации. Профилактика полиомиелита в США. Обновленные рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2000; 49 (RR-5): 1-22; викторина CE21-27. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15580728.
- Mast EE, Margolis HS, Fiore AE и др. Комплексная стратегия иммунизации для ликвидации передачи инфекции вируса гепатита В в Соединенных Штатах: рекомендации Консультативного комитета по практике иммунизации (ACIP), часть 1: иммунизация младенцев, детей и подростков. MMWR Recomm Rep . 2005; 54 (RR-16): 1-31. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16371945.
- Билуха О.О., Розенштейн Н., Национальный центр инфекционных заболеваний CDC, Профилактика. Профилактика и борьба с менингококковой инфекцией. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2005; 54 (RR-7): 1-21. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15917737.
- Центры по контролю и профилактике заболеваний. Примечание для читателей: рекомендация Консультативного комитета по практике иммунизации (ACIP) по применению четырехвалентной менингококковой конъюгированной вакцины (MCV4) у детей в возрасте 2 — 10 лет с повышенным риском инвазивного менингококкового заболевания. MMWR Morb Mortal Wkly Rep . 2007; 56: 1265-1266. Доступно по адресу: http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5648a4.htm.
- Противококлюшная вакцинация: использование бесклеточной коклюшной вакцины среди младенцев и детей раннего возраста. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 1997; 46 (RR-7): 1-25. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/80.
- Broder KR, Cortese MM, Iskander JK, et al. Профилактика столбняка, дифтерии и коклюша среди подростков: использование столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточных коклюшных вакцин Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2006; 55 (РР-3): 1-34. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16557217.
- Центры заболеваний C, Консультативный комитет по профилактике по вопросам иммунизации. Пересмотренные рекомендации Консультативного комитета по практике иммунизации по вакцинации всех лиц в возрасте от 11 до 18 лет конъюгированной менингококковой вакциной. MMWR Morb Mortal Wkly Rep . 2007; 56 (31): 794-795. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17694617.
Почему нам нужно сделать так, чтобы родителям было сложнее отказываться от прививок — Harvard Health Blog
Следуй за мной в Twitter @drClaire
Когда я разговариваю с родителями, которые не решаются насчет вакцины, они больше всего хотят поговорить со мной о возможных побочных эффектах вакцины.Их беспокоит все: от лихорадки и болезненности до добавок и возможных связей с аутизмом. Они редко беспокоятся о болезнях, которые предотвращают вакцины, и это меня больше всего беспокоит.
Это неудобная правда об отказе от вакцины: если вы не сделаете прививку от болезни, у вас больше шансов заразиться ею.
Исследование, опубликованное в журнале Американской медицинской ассоциации ( JAMA ), очень ясно показало это. Исследователи изучили информацию о недавних вспышках кори и коклюша.Они обнаружили, что невакцинированные люди составляют большинство из тех, кто заразился корью, и значительную часть тех, кто заразился коклюшем (ослабление иммунитета от коклюшной вакцины играет роль в этих вспышках). Некоторые были недостаточно взрослыми для вакцинации, но из тех, кто был достаточно взрослым, большинство происходило из семей, которые отказались от вакцинации.
Мы разработали вакцины по одной причине: чтобы дети не заболели и не умирали. Некоторые утверждают, что фармацевтические компании не пытались зарабатывать деньги.Здесь, в Соединенных Штатах, вакцины сделали такую огромную работу, что мы буквально забыли о разрушительных последствиях кори, полиомиелита, коклюша, дифтерии и многих других болезней, которые мы теперь можем предотвратить.
Они действительно были опустошением. Кто вообще помнит дифтерию? В период с 1936 по 1945 год ежегодно регистрировалось около 21 000 случаев дифтерии и 1 800 случаев смерти. В те же годы от паралитического полиомиелита ежегодно страдали 16000 человек и погибало 1900 человек. А по кори и коклюшу цифры еще выше.Ежегодно корью заболевают 530 000 человек, от нее умирают 440 человек; 200000 человек заболели коклюшем и 4000 умерли от него.
Четыре тысячи ежегодно умирают от коклюша. В 2014 году это число было 13. Мы просто не можем игнорировать тот факт, что вакцины невероятно эффективны и спасают тысячи и тысячи жизней.
Редкость болезней заставила некоторых родителей принять решение не вакцинироваться. Если вы вряд ли столкнетесь с корью или ветряной оспой, зачем рисковать с побочными эффектами?
У этого аргумента есть две проблемы.Во-первых, по мере того, как все больше людей отказались от вакцинации, было больше вспышек. И когда те, кто предпочитает не вакцинировать, живут в одних и тех же сообществах, как показало исследование Kaiser Permanente, имело место в Калифорнии, это может создать идеальную среду для распространения микробов, предотвращаемых с помощью вакцин.
Во-вторых, мы живем в глобальном сообществе. Путешествовать относительно легко, и многие люди это делают. И хотя мы, возможно, проделали огромную работу по искоренению болезней, которые можно предотвратить с помощью вакцин, здесь, в США.С., их точно не искоренили из мира.
Люди часто заразны еще до того, как узнают о своей болезни. Кто-то может принести корь в общину, не зная об этом, и 90% непривитых людей, подвергшихся воздействию вируса кори, заболеют (вирус может даже зависать в комнате в течение двух часов после того, как человек, больной корью, уйдет). Половина детей, заболевших коклюшем, попадает в больницу, а из тех, кто попадает в больницу, трое из пяти имеют проблемы с дыханием, а один из 100 умирает, несмотря на самый лучший уход.
Мы просто не можем сказать, что невакцинация безопасна. Это небезопасно для ребенка, родители которого предпочитают не вакцинировать, и на самом деле небезопасно для младенцев или людей с иммунными проблемами, которым нельзя сделать прививку, которым нужны вакцинированные люди, чтобы они чувствовали себя здоровыми.
Вакцины — это лечение, и, как и любое другое лечение, они могут иметь риски и побочные эффекты. Так много было сделано и еще делается для того, чтобы вакцины были максимально безопасными. Всегда важно задавать вопросы и быть осторожными в принятии решений.
Но, принимая эти решения, важно думать не только о вакцине, но и о болезни, от которой она может защитить вас.
Инфекционные болезни и вакцины
Заболеваемость инфекционными болезнями в мире снизилась с 2000 г., но они по-прежнему несут серьезные медицинские и экономические издержки. Инфекционные заболевания могут загонять людей в нищету, подрывать жизнестойкость общин и иметь разрушительные последствия для экономики страны.
Вызываемые патогенными микроорганизмами, такими как бактерии, вирусы, паразиты или грибки, инфекционные заболевания, также известные как инфекционные заболевания, могут прямо или косвенно передаваться от одного человека к другому. Снижение распространения инфекционных заболеваний во всем мире полезно для здоровья населения и экономики страны и является важной предпосылкой для достижения всеобщего охвата услугами здравоохранения (ВОУ), когда каждый может получать качественные медицинские услуги, не испытывая финансовых затруднений.Достижение цели ВОУЗ требует предотвращения и доступа к качественному лечению инфекционных заболеваний, включая малярию, туберкулез и ВИЧ, а также надлежащей санитарии. Это также требует от стран инвестировать ресурсы в обеспечение готовности к пандемии и в укрепление своих систем здравоохранения.
Чтобы помочь в этом, ГВБ работает со странами для обеспечения того, чтобы основные медицинские вмешательства в отношении инфекционных заболеваний, включая эпиднадзор, профилактику, раннее выявление и лечение, были надлежащим образом спланированы, рассчитаны с учетом затрат и предусмотрены в национальных планах сектора здравоохранения и выполнены. устойчивым образом.Группа Всемирного банка также внесла важный вклад в иммунизацию детей и уязвимых групп населения от предотвратимых инфекционных заболеваний.
Вакцины
Вакцины, представляющие собой биологические препараты, повышающие иммунитет к определенному заболеванию, являются жизненно важной частью профилактики заболеваний и одним из наиболее экономически эффективных вложений в здравоохранение и экономическое развитие. Иммунизация может предотвратить страдания и смерть, связанные с инфекционными заболеваниями, такими как полиомиелит, корь и пневмония.Тем не менее, по оценкам Всемирной организации здравоохранения (ВОЗ), ежегодно 1,5 миллиона детей в возрасте до 5 лет гибнут из-за болезней, которые можно предотвратить с помощью вакцин.
Группа Всемирного банка решительно поддерживает иммунизацию детей, поскольку расширение доступа к вакцинам имеет решающее значение для устранения инфекционных заболеваний и достижения всеобщего здравоохранения. Группа Всемирного банка была одним из основателей Gavi, глобального альянса по вакцинам, работающего над созданием доступа к новым и недостаточно используемым вакцинам для детей, живущих в беднейших странах мира.
Группа Всемирного банка также является глобальным партнером в борьбе за искоренение полиомиелита, работая с Глобальной инициативой по ликвидации полиомиелита (GPEI), государственно-частным партнерством под руководством национальных правительств с пятью партнерами, включая Ротари Интернэшнл и Фонд Билла и Мелинды Гейтс. . Группа Всемирного банка инвестировала почти 600 миллионов долларов США в проекты по усилению плановой иммунизации и помощи в ликвидации полиомиелита в трех странах, где болезнь остается эндемичной: Нигерии, Пакистане и Афганистане.Работа также ведется в странах, пострадавших от нестабильности и конфликтов. Например, в Йемене, где кризис нанес тяжелый урон детям страны, ГВБ направила свое финансирование через ВОЗ и ЮНИСЕФ для продолжения оказания критически важной поддержки в предоставлении основных медицинских услуг, включая национальные кампании по борьбе с полиомиелитом. Это способствовало вакцинации 1,5 миллиона йеменских детей в возрасте до 5 лет.
ВИЧ / СПИД
Обеспечение всеобщего доступа к услугам в связи с ВИЧ является ключевой частью достижения ВОУЗ.В 2015 году во всем мире насчитывалось 36,7 миллиона человек, живущих с ВИЧ. Хотя число людей, получающих антиретровирусную терапию, увеличилось, в 2015 году только около 46% людей с ВИЧ имели доступ к лечению. Без эффективной профилактики ВИЧ число людей, нуждающихся в лечении, будет расти и может стать неустойчивым для стран и систем здравоохранения.
ГВБ стала пионером в глобальном финансировании борьбы с ВИЧ / СПИДом на раннем этапе кризиса и с тех пор является ключевой частью ответных мер. Группа Всемирного банка предлагает странам финансирование, специализированную техническую поддержку и знания для эффективной профилактики новых ВИЧ-инфекций, ухода и лечения людей, живущих с ВИЧ / СПИДом, смягчения социальных и экономических последствий для затронутых сообществ, а также программ, направленных на решение основных социальных проблем. и структурные факторы распространения ВИЧ.
С 1989 года финансирование ГВБ на борьбу с ВИЧ и СПИДом составило более 5 миллиардов долларов США. В частности, через Международную ассоциацию развития (МАР), фонд ГВБ для беднейших слоев населения, в период с 2000 по 2014 год ГВБ обеспечила, чтобы 1,3 миллиона взрослых и детей получали комбинированную антиретровирусную терапию; приобрели и / или распространили 386 миллионов презервативов для профилактики ВИЧ, заболеваний, передаваемых половым путем, и нежелательной беременности; и обучили 2,6 миллиона медицинских работников вопросам повышения качества оказания медицинских услуг.ГВБ профинансировала около 50 000 общественных организаций по борьбе со СПИДом по всему миру, помогая создавать эффективные ответные меры сообществ в более чем 50 странах.
Малярия
Малярия по-прежнему наносит большой урон домашним хозяйствам и системам здравоохранения и препятствует экономическому развитию в эндемичных странах. Подсчитано, что малярия снижает рост ВВП примерно на 1,3% в год в некоторых африканских странах. Хотя серьезные инвестиции в борьбу с малярией за последнее десятилетие принесли значительную прибыль, половина населения мира по-прежнему подвержена риску заболевания малярией, и передача инфекции продолжается в 95 странах и территориях.На страны Африки к югу от Сахары по-прежнему приходится непропорционально высокая доля глобального бремени малярии.
В ответ ГВБ рассматривает финансирование борьбы с малярией как неотъемлемую часть финансирования основных медицинских услуг в контексте ВОУЗ. Наиболее рентабельные меры против малярии включают использование противомоскитных сеток длительного действия, обработанных инсектицидами, сезонную химиопрофилактику малярии (SMC), эффективное ведение больных (быстрая диагностика и эффективное лечение) и остаточное опрыскивание помещений.Группа Всемирного банка работает со странами, чтобы обеспечить эффективную и устойчивую интеграцию основных медицинских мероприятий (включая малярию) в национальные планы сектора здравоохранения.
В период с 1989 по 2011 год было 73 проекта здравоохранения, финансируемых ГВБ, с мероприятиями по борьбе с малярией; из них 42 проекта были в Африке. В рамках Программы усиления борьбы с малярией (2005–2010 гг.) ГВБ выделила почти 1 миллиард долларов США на борьбу с малярией в Африке и Индии. У ГВБ также есть программа на сумму 73,2 миллиона долларов США для SMC, которая направлена на профилактику малярии среди детей раннего возраста в районах с более высокой степенью передачи, особенно в районах с высокой сезонностью, охватывающих приграничные районы Буркина-Фасо, Мали и Нигера.Стратегия ГВБ по борьбе с малярией распространяется не только на здравоохранение, но и на другие сектора. Программа против малярии стоимостью 42 миллиона долларов США, охватывающая бассейн реки Сенегал (включая Сенегал, Мали, Мавританию и Гвинею), была включена в более крупный проект развития водных ресурсов, охватывающий те же страны. В дополнение к этим инвестициям ГВБ является одним из основателей Партнерства по обращению вспять малярии, которое служит глобальной основой для реализации скоординированных ответных мер против малярии.
Туберкулез (ТБ)
Данные впервые за многие годы свидетельствуют о том, что с 2006 года абсолютное число случаев туберкулеза (ТБ) снижается.Несмотря на это достижение, в 2015 году 10,4 миллиона человек заболели туберкулезом, и, по оценкам, 480 000 человек заболели туберкулезом с множественной лекарственной устойчивостью (МЛУ-ТБ). В том же году 1,8 миллиона человек, в том числе 400 000 человек, страдающих двойным бременем туберкулеза и ВИЧ, умерли от этой болезни. Южноафриканский регион находится в эпицентре обеих эпидемий. Совместное воздействие эпидемий туберкулеза и ВИЧ / СПИДа создает серьезные проблемы для общественного здравоохранения и экономики и ставит под угрозу достижения в области развития, достигнутые в регионе Сообщества по вопросам развития юга Африки (САДК).
Группа Всемирного банка стремится помочь странам контролировать и сокращать распространение туберкулеза, что является необходимым шагом для достижения всеобщего охвата здравоохранения. ГВБ делает это, напрямую поддерживая программы борьбы с туберкулезом, укрепляя системы здравоохранения и социальной защиты, государственного жилья и окружающей среды, а также меры по борьбе против табака. Группа Всемирного банка также поддерживает цели Стратегии ВОЗ «Положить конец туберкулезу».
С 2005 по 2012 гг. У ГВБ было 17 проектов по борьбе с туберкулезом в 16 странах и три многострановых проекта. Например, с 2002 по 2010 год поддерживаемый ГВБ проект по борьбе с туберкулезом в Китае — крупнейшее мероприятие такого рода из когда-либо проводившихся — обеспечил доступ к эффективным службам борьбы с туберкулезом в 16 провинциях, охватывающих примерно 680 миллионов граждан Китая.Благодаря этому проекту количество смертей, связанных с туберкулезом, сократилось на 770 000 человек, и 20 миллионов человек не заразились туберкулезом, а 2 миллиона человек не заболели. Проект финансировался международным партнерством, в том числе 101,44 млн долларов США от ГВБ.
В южной части Африки ГВБ финансирует усилия региона по расширению масштабов борьбы с туберкулезом в соответствии с Декларацией САДК по туберкулезу 2012 г. и Протоколом САДК по охране здоровья. В 2016 году проект МАР по туберкулезу и системам здравоохранения, финансируемый МАР на сумму 122 млн долларов США, направлен на поддержку усилий по борьбе с туберкулезом в Лесото, Малави, Мозамбике и Замбии, а также на укрепление систем здравоохранения этих стран.Проект нацелен на малообслуживаемые группы населения с высоким бременем ТБ и / или ТБ / ВИЧ, включая горнодобывающие районы, транспортные коридоры и приграничные районы. Кроме того, в рамках Южноафриканского центра знаний ГВБ инициировала инициативу по борьбе с туберкулезом в горнодобывающем секторе юга Африки, в которой используется новаторский и более согласованный региональный подход к борьбе с туберкулезом среди горняков в этом районе.
Забытые тропические болезни (NTD)
Хотя забытые тропические болезни (NTD) поддаются профилактике и лечению, они поражают более 1 миллиарда наиболее уязвимых и обездоленных людей в мире и ежегодно обходятся развивающимся странам в миллиарды долларов.Эта группа инфекционных заболеваний, которая включает речную слепоту, слоновость, трахому, гельминты, передаваемые через почву, и шистосомоз, преобладает в тропических и субтропических условиях в 149 странах, причем на Африку приходится более 50% мирового бремени NTD.
Вмешательства, ориентированные на NTD, должны входить в базовый пакет услуг здравоохранения страны, чтобы страны могли достичь всеобщего охвата здравоохранения. Группа Всемирного банка является частью давних государственно-частных партнерств, которые поддерживают усилия по борьбе с этими заболеваниями.В 1974 г. соглашение тогдашнего президента ГВБ Роберта Макнамара о создании Партнерства по борьбе с речной слепотой было одним из первых проектов Всемирного банка в области здравоохранения.
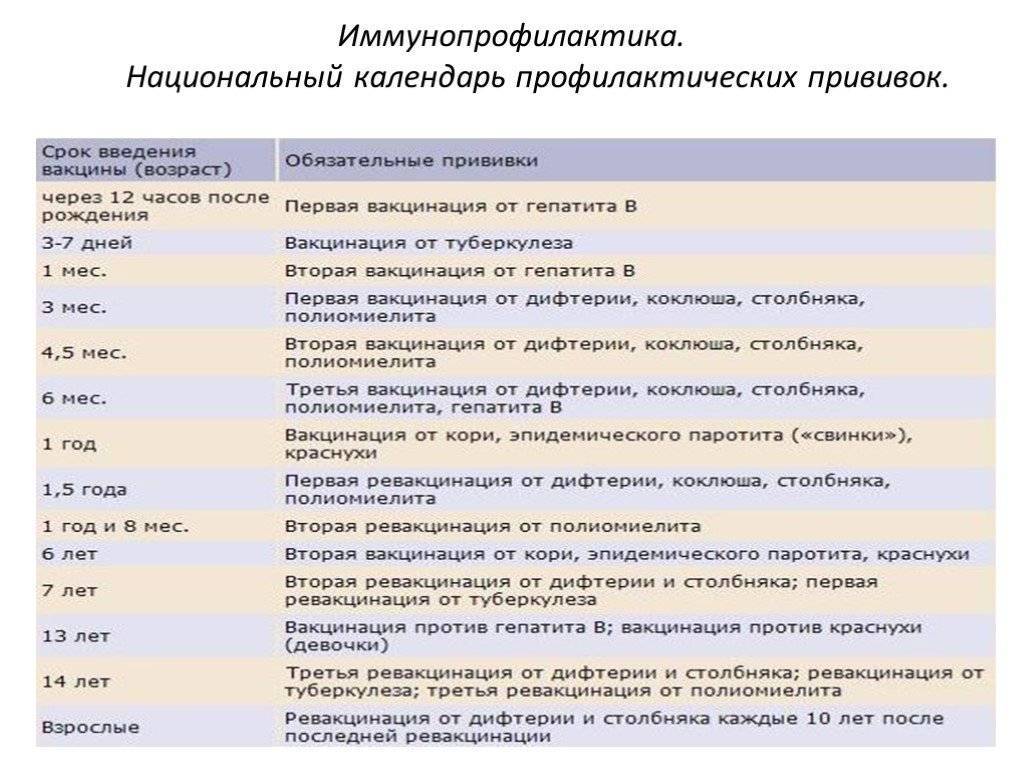 Лучше обеспечивать защиту от этого заболевания ежегодно
Лучше обеспечивать защиту от этого заболевания ежегодно Они направлены на исключение заболеваний, являющихся противопоказаниями к вакцинации
Они направлены на исключение заболеваний, являющихся противопоказаниями к вакцинации Вакцинацию не проводят при аллергической реакции на пекарские дрожжи
Вакцинацию не проводят при аллергической реакции на пекарские дрожжи Дети после вакцинации и до нее наблюдаются у опытных врачей. Это позволяет отследить любые изменения в их организме и предотвратить риски развития осложнений
Дети после вакцинации и до нее наблюдаются у опытных врачей. Это позволяет отследить любые изменения в их организме и предотвратить риски развития осложнений