причины и симптомы развития заболевания, современные возможности диагностики и лечения
Эпилепсия относится к группе хронических заболеваний головного мозга. Ее наиболее характерное проявление – повторяющиеся приступы с одновременным нарушением двигательных, чувствительных и психических функций. При регулярном повторении припадков врачи говорят об эпилептическом синдроме – систематических приступах. Их вызывают опухоли в мозге, спаечные или рубцовые образования, которые раздражают нервные окончания. Степень выраженности приступов варьируется по продолжительности и интенсивности, но имеет однотипный характер и проявляется схожими внешними признаками.
Отличие эпилептического синдрома от эпилепсии
Два указанных понятия имеют существенное отличие. Эпилептический синдром – чаще следствие перенесенного тяжелого заболевания, тогда как эпилепсия – самостоятельная патология, причины развития которой до настоящего времени неизвестны. Эпилептический синдром может быть не связан с эпилепсией, и существует возможность его полного снятия при условии устранения провоцирующей причины. Кроме того, он не оказывает влияния на умственные и физические способности человека, тогда как эпилепсия сопровождается серьезными психическими расстройствами и способствует снижению интеллектуальной деятельности.
Причины возникновения эпилепсии у взрослых и детей
Спровоцировать развитие заболевания могут:
- перенесенные черепно-мозговые травмы;
- генетические нарушения в структуре головного мозга;
- перенесенные заболевания мозга;
- последствия инфекционных заболеваний;
- нарушения кровообращения в голове.

В числе факторов, способствующих развитию заболевания, называют:
- стрессы, эмоциональное перенапряжение;
- переутомление;
- резкие изменения климатических условий в регионе проживания.
Установить точную причину возникновения эпилепсии у взрослых часто не представляется возможным. В отношении более чем 50% пациентов имеет место идиопатическая форма с неустановленным механизмом развития. Нередко на пациента воздействуют сразу несколько из перечисленных факторов. Кроме того, для современной медицины мозг человека пока является не до конца изученной областью, и детально изучить отдельные патологические проявления не представляется возможным.
Если причину возникновения эпилепсии удалось остановить, специалисты называют такую форму вторичным видом эпилепсии. В числе ее основных причин:
- опухолевые процессы в головном мозге;
- менингиты и энцефалиты;
- кровоизлияния в структуре мозга;
- последствия черепно-мозговых травм;
- последствия алкогольной или химической интоксикации;
- влияние генетических факторов;
- абсцессы головного мозга.
В группу риска по развитию эпилепсии входят пациенты с черепно-мозговыми травмами, перенесенным инсультом или воспалительными заболеваниями мозга, родственники эпилептиков, лица со склонностью к регулярному употреблению алкоголя.
Признаки эпилепсии
Первые симптомы эпилепсии отмечаются в возрасте 5-15 лет. О возможном наступлении приступа говорят характерные признаки – ухудшение сна и аппетита, повышенная раздражительность, головная боль.
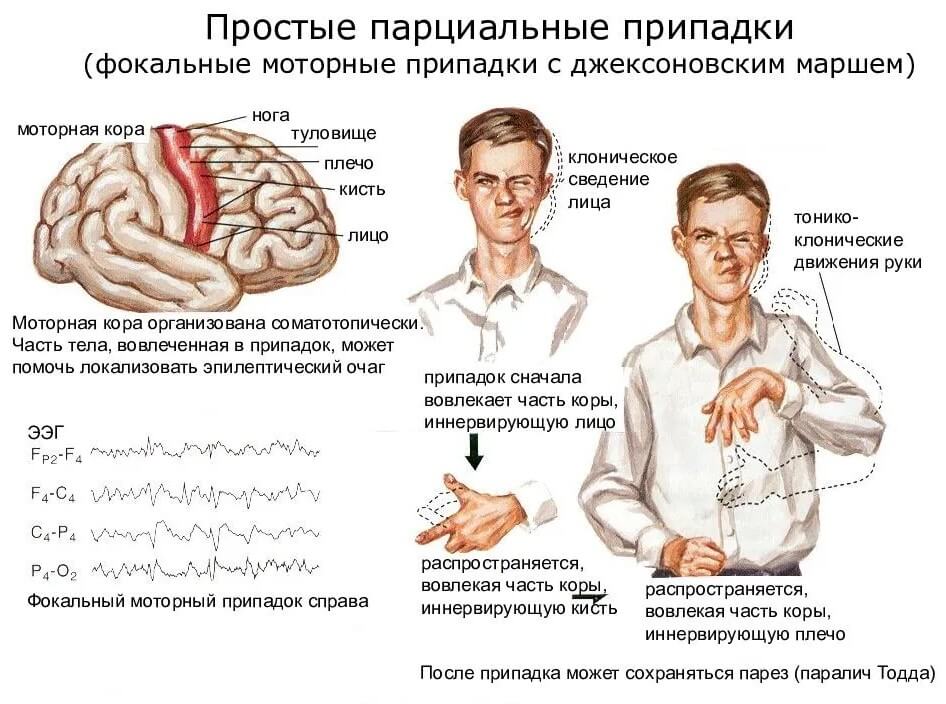
Припадок возникает внезапно, лишая пациента сознания и двигательной активности.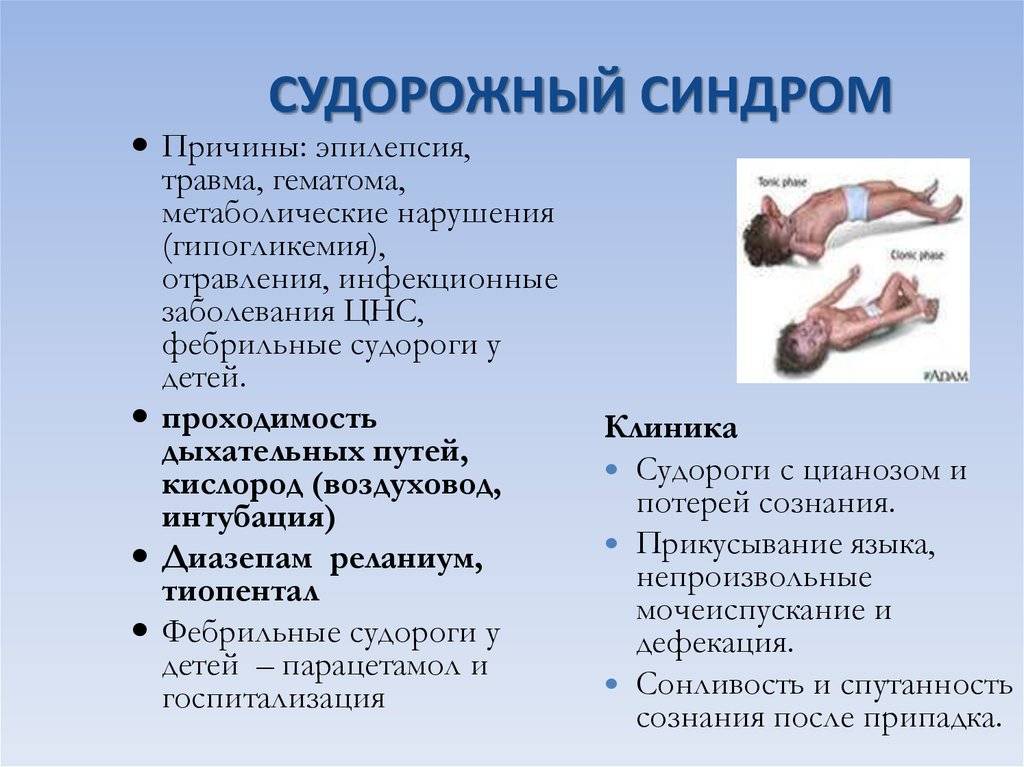 Он падает на землю, наблюдаются тонические судороги, тело и конечности вытягиваются, голова запрокидывается назад. В течение 15-20 секунд с момента наступления приступа его характер меняется: отмечаются признаки клонических судорог, кожные покровы синеют, язык западает, изо рта выделяется пена. Чувство ориентации в пространстве полностью утрачивается, могут возникать галлюцинации. В течение нескольких минут без посторонней помощи состояние пациента стабилизируется, он приходит в сознание, и к нему возвращается способность двигаться и мыслить.
Он падает на землю, наблюдаются тонические судороги, тело и конечности вытягиваются, голова запрокидывается назад. В течение 15-20 секунд с момента наступления приступа его характер меняется: отмечаются признаки клонических судорог, кожные покровы синеют, язык западает, изо рта выделяется пена. Чувство ориентации в пространстве полностью утрачивается, могут возникать галлюцинации. В течение нескольких минут без посторонней помощи состояние пациента стабилизируется, он приходит в сознание, и к нему возвращается способность двигаться и мыслить.
Часто приступ эпилепсии вызывает сонливость, чувство разбитости и усталости. При неудачном падении возможно получение травм, способных усугубить состояние больного. Характерно, что сам пациент не может описать свое состояние и ощущения во время приступа эпилепсии.
В отдельную группу выделены приступы, во время которых у пациента отмечается потеря сознания с полным сохранением двигательной активности. Точно указать на эпилептический характер данной патологии позволяет квалифицированная диагностика.
У вас появились симптомы эпилепсии?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Осложнения после эпилепсии
Отказ от обращения к врачу за квалифицированной помощью может вызвать целый ряд серьезных патологических изменений в организме пациента:
- эпилептический статус – резкое сокращение промежутков между приступами, когда пациент не приходит в сознание. При отсутствии медицинской помощи вероятно наступление комы. Причины явления – последствия черепно-мозговой травмы, инфекционные заболевания, небрежность в прохождении назначенного консервативного курса, склонность к употреблению алкоголя;
- состояние аспирационной пневмонии – вызвано попаданием в дыхательные пути посторонних предметов или рвотных масс во время приступа;
- нейрогенный отек легких, вызванный перегрузкой левого предсердия из-за нарушений в работе нервной системы и артериальной гипертензии;
- развитие и закрепление психических расстройств: эгоизма, придирчивости, агрессивности, злопамятности, депрессивных состояний;
- внезапная смерть во время приступа.

Диагностика эпилепсии
При сборе анамнеза пациента уточняются следующие вопросы:
- год и возраст пациента во время первого приступа;
- регулярность возникновения;
- ощущения пациента до начала и сразу после завершения припадка;
- характер мышечных спазмов.
Получить ответы на перечисленные вопросы удается у родных пациента, являющихся свидетелями приступов. При условии точного описания заболевания невропатолог легко установит, в какой зоне мозга находится очаг эпилепсии – патология, раздражающая нервные окончания и вызывающая приступы.
Единственный инструментальный метод диагностики эпилепсии – электроэнцефалограмма. Расположенные на голове пациента электроды списывают сигналы головного мозга на разных его участках, что фиксируется в компьютере в виде характерных графиков. На основании полученной картины можно легко заметить признаки эпилептиформной активности. Информативным методом диагностики является считывание показаний деятельности мозга во время приступов. Сравнение видеозаписи поведения пациента и данных ЭЭГ позволяет выявить патологию в определенной зоне головного мозга и принять меры по ее устранению.
Метод магнитно-резонансной томографии может быть полезен при риске развития заболевания. Его назначают при жалобах пациента на головные боли, неустойчивую походку и ощутимую слабость в конечностях. Перечисленные симптомы указывают на органические поражения головного мозга, которые могут спровоцировать наступление и регулярность приступов.
Развитие эпилепсии не является поводом для присвоения статуса инвалидности. Пациент может продолжать вести привычный образ жизни и работать в безопасных условиях, регулярно принимая назначенные препараты и отслеживая возможные обострения. Важно, чтобы при резком наступлении приступа ему была оказана первая помощь при эпилепсии со стороны родственников или окружающих.
Важно, чтобы при резком наступлении приступа ему была оказана первая помощь при эпилепсии со стороны родственников или окружающих.
Лечение эпилепсии
Диагноз «эпилепсия» у детей или взрослых не является окончательным приговором на всю жизнь. При условии своевременного обращения за медицинской помощью и благоприятной клинической картины возможно полное излечение с исчезновением приступов без необходимости регулярно принимать лекарственные препараты.
Лечение симптомов эпилепсии может быть консервативным или хирургическим. В первом случае пациенту назначается комплекс препаратов, подавляющих эпилептиформную активность и устраняющих причину развития патологии. При оперативном лечении очаг эпилепсии – рубцы, опухоли или посторонние фрагменты после черепно-мозговой травмы – удаляется из структуры мозга без повреждения здоровых тканей. Период восстановления после операции зависит от площади поражения мозга, выраженности заболевания и общего состояния организма пациента.
Профилактические меры по недопущению развития эпилепсии
В числе мер, препятствующих патологической мозговой активности, отмечают:
- защиту от получения черепно-мозговых травм;
- своевременное лечение инфекционных заболеваний;
- снижение высокой температуры во время острой стадии заболевания, исключение ситуаций с высоким риском перегрева или переохлаждения организма;
- обращение за медицинской помощью при подозрении на травму или опухолевый процесс в головном мозге;
- контроль артериального давления;
- умеренно активный образ жизни;
- отказ от вредных привычек и употребления крепкого кофе.

Помимо перечисленных мер, в восстановительный период лечения эпилепсии рекомендуется строго следовать назначениям врача и избегать физической и эмоциональной перегрузки.
Частые вопросы
На частые вопросы отвечает:
СЕМЕНОВА
Ольга Владимировна
Стаж 5 лет
Остались вопросы? Оставьте завявку и запишитесь на консультацию
Наследственный фактор актуален для больных эпилепсией в более чем 50% диагностированных случаев. Генетические нарушения в структуре головного мозга могут передаваться от одного или двух родителей. Точно назвать причину заболевания можно на основании данны
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Передается ли эпилепсия по наследству?
Излечение от эпилепсии возможно в любом возрасте при условии своевременного обращения за помощью и сотрудничества с квалифицированным специалистом – невропатологом. Говорить о полном или значительном частичном снятии симптомов можно на основании данных пр
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Лечится ли эпилепсия у детей?
Постановка диагноза «эпилепсия» не делает пациента человеком с ограниченными возможностями, поэтому указанный статус ему не присваивается. При условии соблюдения рекомендаций врача можно вести привычный образ жизни и успешно работать, но отказаться от вре
СЕМЕНОВА Ольга Владимировна
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Дают ли инвалидность при эпилепсии?
Эпилепсия: всё о заболевании
Больных эпилепсией людей в мире насчитывается свыше 50 миллионов. Кому-то болезнь досталась в качестве наследственного фактора, кто-то стал ее обладателем из-за полученной травмы головы, а у кого-то заболевание развилось из-за образовавшейся в головном мозге опухоли. Сегодня существуют сообщества эпилептиков, общающихся в реальности и через интернет. В числе больных людей много ярких и неординарных личностей. Найти помощь и поддержку может любой желающий. Советы, рекомендации, истории успешного лечения, — все это перестает быть тайной за семью печатями! Ищите полезную информацию на нашем сайте и будьте уверены — борьба с эпилепсией дает отличный результат!
Кому-то болезнь досталась в качестве наследственного фактора, кто-то стал ее обладателем из-за полученной травмы головы, а у кого-то заболевание развилось из-за образовавшейся в головном мозге опухоли. Сегодня существуют сообщества эпилептиков, общающихся в реальности и через интернет. В числе больных людей много ярких и неординарных личностей. Найти помощь и поддержку может любой желающий. Советы, рекомендации, истории успешного лечения, — все это перестает быть тайной за семью печатями! Ищите полезную информацию на нашем сайте и будьте уверены — борьба с эпилепсией дает отличный результат!
Описание эпилепсии – признаки проявления недуга
Наиболее часто эпилепсией страдают дети и подростки. Считается, что заболевание в возрасте до 18 лет присуще 1% людей от общего количества населения этой возрастной группы. Встречается эпилепсия у взрослых и пожилых людей. Однако в этом случае она чаще выступает в качестве осложнения после перенесенных инсультов, травм и иных сосудистых патологий. В России развитие эпилепсии идет аналогичными мировому уровню темпами.
Услышав о болезни, большинство из нас представляет себе упавшего человека, бьющегося в судорогах. Изо рта у него появляется пена, он издает нечленораздельные звуки, а, утомившись от непрекращающегося длительное время приступа, он умолкает и потихоньку засыпает, выбившись из сил. Это классическое проявление эпилепсии, в медицине называемое генерализованным тонико-клиническим приступом. Зачастую заболевание сопровождается и другими симптомами, среди которых потеря сознания, неадекватные реакции на окружающих, замыкание в себе.
Время приступа может быть минимальным и занимать всего несколько секунд. Врачи утверждают, что такое состояние часто незаметно со стороны, его можно принять за рассеянность или проявленную невнимательность. Однако, если такая симптоматика имеет свойство повторяться с определенной периодичностью, близкие люди замечают настораживающие явления и обращаются к врачу. В медицине эти случаи называют абсансами.
В медицине эти случаи называют абсансами.
Во время абсанса вы не заметите бьющегося в судорогах больного, а увидите лишь выпадающего из реальности человека не более чем на 30 секунд. Он не будет реагировать на окружающих людей, проявлять внимание к ним, отвлекаться на вопросы и посторонние раздражители. В это время он словно отдан себе и находится наедине с собственными мыслями. Важно вовремя обратить внимание на проявление такого поведения, так как в дальнейшем частота этих приступов увеличивается. Они могут возникать до нескольких десятков раз в день, что пугает окружающих.
У детей выделяются и ночные приступы, не похожие на традиционный приступ эпилепсии. Во время сна ребенку свойственно принимать необычные позы, в которых явно проступает повышенное напряжение определенных частей тела. Можно заметить, как перекашивается рот, как проснувшийся малыш пытается что-то сказать, но не может этого сделать из-за возникающих спазмов напряжения. Важно не ошибиться в том, что нарушения сознания имеют отношение к эпилептическим приступам. В случае с эпилепсией приступы всегда возникают спонтанно, без присутствия определенной причины. Предугадать их появление сложно, так как в большинстве случаев они появляются на пустом месте.
Причины эпилепсии – откуда берется приступ
ВОЗ группирует причины возникновения болезни по нескольким основным формам, в числе которых:
- Идеопатическая форма – заболевание имеет генетический характер и передается по наследству, иногда через несколько десятков поколений, что не дает возможности сразу выявить первопричину происхождения недуга. При этой форме нет органического поражения мозга, однако наблюдается специфическая реакция нейронов на внешние раздражители. Течение приступов нестабильно, припадки возникают без причины.
- Симптоматическая форма – существенное влияние на развитие заболевания оказывают травмы, опухоли, интоксикации организма, пороки развития. Приступ имеет внезапное проявление и может быть вызван даже малейшим раздражителем извне (инъекция, обида, сильное расстройство).

- Криптогенная форма – причина проявления импульсных очагов точно не идентифицирована.
Почему возникает болезнь? Каковы причины эпилепсии, вызывающие страшные судороги? Считается, что форм заболевания и причин его вызывающих существует великое множество. Причиной может быть сложно протекающая беременность, патологические роды, механические травмы беременной и малыша. В этих случаях эпилепсия возникает рано и проявляется на первом-втором годах жизни ребенка.
Несмотря на длительный период изучения болезни, нет уверенности в том, что эпилепсия в большинстве случаев возникает в виду наличия генетической предрасположенности. По статистике у 40% эпилептиков подтверждается наличие в анамнезе родственников с аналогичным недугом, однако это не дает права утверждать, что неблагоприятная наследственность всегда передается от поколения к поколению. Среди наиболее распространенных причин возникновения недуга также можно отметить:
- наличие черепно-мозговой травмы в прошлом;
- болезни паразитарного или вирусного происхождения, давшие осложнения в виде возникающих эпилептических припадков;
- недостаточное кровоснабжение мозга и вызванное им кислородное голодание;
- возникшие опухоли, абсцессы и образования неизвестной этиологии в различных отделах головного мозга.
Медицина не в состоянии определить точные причины возникновения эпилепсии в 70% случаев. Однако специально организованные исследования показали, что чувствительность мозговой ткани у больных эпилепсией людей в разы выше, чем у здоровых на одни и те же раздражители. Если здоровый человек не замечает воздействия определенного сигнала извне, то у больного ответной реакцией является эпилептический припадок.
По природе приступ представляет результат синхронного возбуждения нейронов головного мозга. Возбуждаются нервные клетки определенного участка коры – так называемого эпилептогенного очага, дающего реакцию. Причинами могут стать менингит, инсульт, алкоголизм, наркомания, рассеянный склероз. Доказано, что каждый 10-й алкоголик подвержен проявлению приступов эпилептического характера. Еще одна интересная тенденция – более чем 60% страдающих от эпилепсии людей испытали первый приступ болезни в возрасте до 18 лет.
Доказано, что каждый 10-й алкоголик подвержен проявлению приступов эпилептического характера. Еще одна интересная тенденция – более чем 60% страдающих от эпилепсии людей испытали первый приступ болезни в возрасте до 18 лет.
Незнакомому с проблемой человеку легко перепутать истерию с эпилепсией. Припадки во многом схожи, однако имеют явные отличия. Истерический припадок является следствием сильного стресогенного влияния на психику. Он возникает как ответная реакция на расстройство, сильную обиду, огорчение, может стать следствием испуга или иных переживаний. Обычно истерика случается в присутствии других людей, она может длиться от 15 минут до пары часов, может сопровождаться судорожными движениями тела.
Человек в этом состоянии кричит, падает, совершает картинные действия на публику. Но если присмотреться, он не стремится причинить себе вред неосторожными движениями, не пытается нанести тяжелые повреждения и находится в состоянии сознания. Очнувшись от истерии, человек не испытывает оглушенности и сонливости, характерных для эпилепсии. Он быстро приходит в себя и начинает контролировать собственное поведение.
В случае легкого проявления эпилепсии приступ может выглядеть как короткая потеря связи с окружающим миром. У больного слегка подергиваются веки, конвульсивно дрожит лицо, наблюдается легкая пульсация мышц. Со стороны это состояние смотрится как погруженность в собственные мысли или глубокая задумчивость. Окружающие могут даже не заметить приступа. Более того, припадок может остаться незамеченным и для больного.
Отличительная особенность, означающая приближение приступа – наличие ауры – особой реакции организма. В качестве предупреждающих симптомов могут выступить повышенная температура, головокружение, беспричинное беспокойство и суетливость. Во время приступа больной ничего не понимает, не чувствует боли и дискомфорта. Приступ длится несколько минут, поэтому зачастую остается незамеченным для окружающих.
Доброкачественная и злокачественная эпилепсия
Болезнь эпилепсия делится на доброкачественную и катастрофическую (патологическую) форму протекания. Первая характеризуется редкими приступами, которые не оказывают пагубного влияния на развитие личности. Признается, что эта форма заболевания может самостоятельно пройти без назначения специализированного лечения и вмешательства врачей. Однако такой тип заболевания характерен исключительно для детской аудитории.
Первая характеризуется редкими приступами, которые не оказывают пагубного влияния на развитие личности. Признается, что эта форма заболевания может самостоятельно пройти без назначения специализированного лечения и вмешательства врачей. Однако такой тип заболевания характерен исключительно для детской аудитории.
Для катастрофических форм эпилепсии свойственно другое название – эпилептические энцефалопатии. Наблюдается заболевание тоже только в детском возрасте, однако в отличие от доброкачественной эпилепсии протекает оно очень тяжело и сопровождается нарушениями речевых, нервно-психических функций. Болезнь оказывает существенное влияние на развитие личности и может стать причиной психического нездоровья.
Жизнь с эпилепсией – борьба за здоровье
Для нейтрализации проявлений эпилепсии врачи назначают лекарственные препараты, разные по силе и интенсивности воздействия, в зависимости от общей клинической картины заболевания. Их прием носит длительный характер и требует большой ответственности от больного. Пропускать прием рекомендованных врачом препаратов категорически запрещается. Даже доброкачественная форма эпилепсии может лечиться несколько лет до того, как пройдут ее проявления.
В случае наличия сложной формы заболевания прием лекарств ведется десятками лет. Не всегда можно излечить пагубное состояние, но можно добиться контроля над ним, что значительно облегчает жизнь и улучшает ее качество. Для пациента отсутствие приступов – возможность жить полноценно. Больной эпилепсией человек при отсутствии внезапных приступов и припадков может заниматься спортом, иметь различные увлечения, путешествовать по миру, узнавать традиции разных стран и культур. Физическая и интеллектуальная нагрузка, а также эмоциональное напряжение редко становятся провоцирующими проявление приступа факторами. Поэтому существенно ограничивать себя при благоприятном течении болезни не стоит.
За рубежом больным эпилепсией людям, у которых давно не наблюдаются приступы, наравне со всеми выдают водительские права и разрешение на вождение транспортного средства. Однако, избавившись на длительный срок от припадков, следует внимательно относиться к своему здоровью. Требуется соблюдать сбалансированный режим сна и бодрствования, отдыха и нагрузок. Категорически нельзя принимать алкоголь. С осторожностью следует выбирать род деятельности, стараясь избегать экстремальных занятий. Хоть вероятность приступа с помощью лекарств можно снизить, исключать риск его повторного проявления в будущем нельзя.
Однако, избавившись на длительный срок от припадков, следует внимательно относиться к своему здоровью. Требуется соблюдать сбалансированный режим сна и бодрствования, отдыха и нагрузок. Категорически нельзя принимать алкоголь. С осторожностью следует выбирать род деятельности, стараясь избегать экстремальных занятий. Хоть вероятность приступа с помощью лекарств можно снизить, исключать риск его повторного проявления в будущем нельзя.
Беременность и эпилепсия – фактор осторожности
Период вынашивания плода – особенно ответственное время в жизни каждой женщины. Поэтому с большим вниманием нужно относиться ко всем возможным факторам риска, способным создать угрозу матери и развивающемуся в утробе ребенку. Если беременная женщина в детстве болела эпилепсией, которая впоследствии прошла, беспокоиться за безопасность ребенка нет причины. Иначе обстоит дело, когда разговор заходит о будущей роженице, страдающей недугом во время беременности. Она в обязательном порядке должна находиться на контроле у врача эпилептолога. Наблюдаются беременные женщины, страдающие эпилепсией, в соответствии со стандартами Международной лиги по борьбе с болезнью.
Считается, что прием прописанных доктором лекарственных средств и точное соблюдение рекомендаций специалиста дают 95% гарантии, что на свет появится здоровый ребенок, а процесс родов не вызовет негативной реакции организма. Более того, известно мнение профессиональных врачей, утверждающих, что беременность в некоторых ситуациях может смягчить течение эпилепсии и сделать проявление приступов более редким явлением.
Восприятие больного эпилепсией в обществе
Российское общество еще не привыкло к нормальному восприятию больных людей на улицах, в школах, государственных компаниях и коммерческих структурах. Поэтому случившийся внезапно приступ эпилепсии на виду у прохожих может стать серьезной психологической травмой для больного человека. Большинство страдающих недугом людей стремится скрыть собственную болезнь, умолчать о ней, не делать ее достоянием коллег па работе, соседей по дому, партнеров по бизнесу. К большому сожалению, эпилепсия воспринимается как какое-то постыдное клеймо, неполноценность, ущербность. Что говорить о простых людях, когда даже некоторые врачи считают, что болезнь в любом своем проявлении оказывает серьезное влияние на уровень интеллекта больного, нарушая и деформируя его. В реальности все обстоит иначе.
К большому сожалению, эпилепсия воспринимается как какое-то постыдное клеймо, неполноценность, ущербность. Что говорить о простых людях, когда даже некоторые врачи считают, что болезнь в любом своем проявлении оказывает серьезное влияние на уровень интеллекта больного, нарушая и деформируя его. В реальности все обстоит иначе.
Основная часть больных эпилепсией не имеет никаких нарушений психики и расстройств личности. Это обычные люди, среди которых встречается достаточно профессионалов в той или иной отрасли. Тем обиднее воспринимается жестокость окружающих, отказывающих эпилептику в приеме в детский сад, школу, на работу.
С древности мало что поменялось в бытовом восприятии эпилептиков, когда о них говорили, как о людях, наделенных демоническими силами. Считалось, что они способны заразить простым касанием или вдыханием одного воздуха в помещении со здоровыми людьми. Однако не все придерживались этой точки зрения. Бытует и другое мнение, согласно которому эпилепсия – болезнь избранных. Ею болели Наполеон, Гай Юлий Цезарь, Александр Македонский. Эти великие личности творили историю, завоевывали континенты и города, вершили судьбы.
Сравнивая уровень социальной поддержки больных пациентов за рубежом и в России, следует отметить, что в нашей стране отсутствует законодательная база, отстаивающая права эпилептиков. За границей нормальным явлением считается наличие общественных организаций, лоббирующих интересы больных. С ними ведется активная информационная работа, в рамках которой специалисты разъясняют права, интересы и особенности жизни этих людей. В странах Европы эпилептики не воспринимаются обществом как изгои, на них нет клейма неполноценности.
Симптомы эпилепсии – учимся отличать приступ
Выглядеть болезнь может по-разному при различных формах течения заболевания. Зависит это от проявления патологического разряда в конкретной зоне головного мозга. Следствием его влияния могут стать речевые нарушения, сбой в координации движений, смена мышечного тонуса (нарастание и спад напряжения в мышцах), психические отклонения от нормы. Проявляться симптоматика может как в отдельно выраженных реакциях, так и в их комплексе. Рассмотрим несколько видов эпилепсии более подробно, чтобы изучить симптомы болезни.
Проявляться симптоматика может как в отдельно выраженных реакциях, так и в их комплексе. Рассмотрим несколько видов эпилепсии более подробно, чтобы изучить симптомы болезни.
Джексоновские приступы – поскольку раздражается четко локализованная зона головного мозга, симптомы носят конкретный характер проявления и затрагивают определенную группу мышц. Внезапно возникшее психомоторное расстройство непродолжительно и длится обычно несколько минут. У больного наблюдается спутанное сознание, потеря контакта с окружающими людьми. Он не осознает, что подвергся эпилептическому приступу, поэтому отклоняет предложенную со стороны помощь. Слабые судороги или небольшое онемение начинают проявляться в конечностях — кистях рук, голенях, стопах. Если судороги распространяются по всему телу или захватывают большую его часть, наступает генерализованный или большой судорожный припадок, для которого характерны:
- Предвестники в виде состояния тревожности и беспокойства, возникающие за несколько часов до начала приступа. Нервное возбуждение больного носит нарастающий характер.
- Тонические судороги, когда голова больного запрокидывается назад, мышцы тела напрягаются, тело вытягивается в своеобразную дугу, напоминающую по форме лук. Остановившееся дыхание перекрывает доступ кислорода в легкие, лицо больного приобретает синюшний оттенок. Фаза длится не более 30 секунд, в редких случаях достигает минуты.
- Клонические судороги, при которых наблюдается ритмичное сокращение мышц тела. Идет усиление слюноотделения, выступает пена изо рта. Фаза длится не более 5 минут, после чего судороги уходят. Дыхание восстанавливается, пропадает отечность с лица и проявившаяся от недостатка кислорода, уходит синюшность кожных покровов.
- Стопор – резкое расслабление мышечного корсета, возможные непроизвольные выделения мочи и кала. Больной может утратить сознание и упасть в обморок. Фаза по длительности достигает получаса.
 Рефлексы в это время отсутствуют.
Рефлексы в это время отсутствуют. - Сон.
После припадка больного несколько дней могут преследовать головные боли и головокружения. В это время характерно проявление мышечной слабости.
Малые приступы – имеют более мягкое проявление. Во время их протекания наблюдается подергивание лицевых мышц, резкое расслабление или, напротив, приведение в тонус мышечного корсета тела. Сознание не утрачивается, возможен абсанс. Больной может закатить глаза, замереть на непродолжительное время. Эти приступы наиболее часто проявляются в дошкольном возрасте. После их окончания больные не могут вспомнить о том, что произошло недавно.
Эпилептический статус – наиболее страшное состояние, при котором требуется незамедлительная медицинская помощь из-за нарастающей гипоксии головного мозга. Последовательное проявление целой серии приступов сопровождается отсутствием сознания, сниженным тонусом мышц, отсутствием рефлекторных проявлений организма.
Следует отметить, что любые эпилептические приступы начинаются спонтанно и также внезапно завершаются.
Какие обследования нужно пройти
Перед тем, как диагностировать заболевание, врач проводит осмотр больного, заполняет карту его здоровья, выявляет факторы риска, связанные с наличием в анамнезе родственников, страдавших эпилепсией. Выявляются системные и хронические болезни пациента, проверяется и внимательно изучается симптоматика проявившихся приступов. Изучается частота возникновения припадков, их сила, интенсивность и продолжительность. Для этого опрашивается сам пациент и близкие ему люди. Это помогает детально восстановить картину, так как в большинстве случаев больной не помнит, что с ним произошло. В дополнение к указанному комплексу мер, эпилептолог направляет больного на электроэнцефалографию, в результате которой ведется импульсная запись деятельности головного мозга и активности нейронов. Могут также применяться компьютерная и магнитно-резонансная томограммы.
Прогнозная карта заболевания
При условии, что эпилепсия была своевременно выявлена и получила грамотное лечение, жизнь без приступов наблюдается в 80% случаев. Эти люди активны, социальны, полноценно развиты. Многие из них на протяжении жизни придерживаются лекарственной терапии недуга по рекомендованному врачом графику. Они принимают специальные медикаментозные средства, нейтрализуя возможность проявления приступов. Список препаратов, а также дозировка средств определяются лечащим врачом в зависимости от формы и характера течения заболевания. Больные с генерализованными тонико-клоническими приступами нуждаются в постоянном уходе и контроле со стороны близких родственников, так как в случае развития припадка велика вероятность летального исхода при неблагоприятном стечении обстоятельств.
Лечение эпилепсии – этапы терапии
Стойкая ремиссия достигается в 80% случаев лечения эпилепсии. Около 35% удается избавиться от болезни насовсем при поддержке врачей и близких родственников. При первичной постановке диагноза вовремя проведенный курс медикаментозной терапии помогает заглушить припадки на несколько лет вперед или нейтрализовать заболевание полностью в большинстве случаев.
Содержание терапевтического курса зависит от формы заболевания, проявляющейся симптоматики, возраста больного и общего состояния его здоровья. Лечится эпилепсия консервативной методикой или путем хирургического вмешательства. Второго метода врачи чаще всего стараются избежать, так как при грамотном назначении лекарств и их своевременном приеме удается добиться успешного результата в 90% случаев. Медикаментозное лечение строится на соблюдении основных этапов терапии:
- Диагностика эпилепсии с определением типа и формы болезни для грамотного подбора действенного лекарственного средства.
- Выявление первопричин возникновения болезни. В случае проявления симптоматической формы заболевания проводится детализированное обследование головного мозга, выявляются аневризмы, злокачественные опухоли, доброкачественные новообразования.

- Разработка графика мероприятий по исключению факторов риска для предупреждения развития приступов. Необходимо исключить стрессогенные факторы, минимизировать ситуации умственного и физического переутомления, приема алкогольных напитков, переохлаждения и перегрева организма.
- Купирование приступов оказанием незамедлительной помощи, приемом противосудорожных и иных лекарственных средств, выписанных врачом.
Основной задачей лечащего врача является информирование родственников, осуществляющих уход за больным, о правильном поведении во время периодов судорог, приступов эпилепсии. Своевременная помощь поможет защитить больного от травм и предупредить летальный исход там, где его можно избежать.
Омега-3 лечит эпилепсию и уменьшает приступы
Об этом свидетельствуют данные проведенного калифорнийским университетом США исследования. Выборка составила 24 человека, больных эпилепсией и подверженных возникновению судорог. Результат эксперимента показал, что ежедневно потребляемые в пищу кислоты Омега-3 помогают сократить проявление эпилептических припадков до 36%. Поступление полезного вещества в организм происходило благодаря капсулам рыбьего жира. По времени исследование растянулось на 2.5 месяца. Кроме уменьшения симптоматики эпилепсии и снижения возбудимости мозговых клеток у больных наблюдалась нормализация артериального давления в организме.
Принимать Омега-3 можно не только в виде капсул. Способствует поступлению в организм полезного элемента употребление в пищу морской рыбы жирных сортов. К ним относится сельдь атлантическая, скумбрия, сардина, форель, тунец, лосось. Хорошо проявили себя всевозможные БАД, основанные на использовании Омега-3 в своем составе.
Катогенная диета для эпилептиков творит чудеса
Врачи сходятся во мнении, что катогенная диета позволяет эпилептикам улучшить качество жизни, смягчив проявление приступов и сделав их более редкими. Запрещена методика детям до года. Поскольку потребление пищи идет по строго регламентированным нормам, назначать диету может только врач после полного изучения клинической картины пациента.
Поскольку потребление пищи идет по строго регламентированным нормам, назначать диету может только врач после полного изучения клинической картины пациента.
Длительное ограничение в питании позволяет снизить частотность проявления припадков. Известны случаи, когда после применения катогенной диеты симптомы эилепсии полностью исчезали. Однако агрессивный характер диеты позволителен далеко не всем. Врач должен тщательно отслеживать состояние больных, чутко реагировать на любые изменения в самочувствии. Суть диеты заключается в голодании. В первые три дня больному предлагается принимать исключительно простую воду без газов. В этот период сокращается физическая активность, может поддерживаться постельный режим.
Начиная с четвертого дня, пациент понемногу вводит в собственный рацион твердые продукты, в роли которых выступают куриная грудка, яйца, сосиски, творог. В эти дни голодание запрещено. Есть нужно маленькими порциями, не менее 5-6 раз в день. Продукты тщательно рассчитываются. В итоге в «съедобные» дни недели должно получиться меню со следующими пропорциями: 4 доли жиров/1 доля белков/1 доля углеводов. Нельзя принимать в пищу картофель, свеклу, крупы, хлеб, макароны, морковь.
Для детей с эпилепсией от года до 12-ти лет катогенная диета трансформируется. Диетологи включают в рацион молочные коктейли, приготовленные по особому рецепту. Главная задача диеты – научить пациентов употреблять в пищу продукты, богатые жирами. Жиры обладают противоэпилептическими свойствами, поэтому помогают организму более эффективно бороться с недугом.
Во время катогенной диеты разрешается употребление в пищу кисломолочных и молочных продуктов, нежирного мяса индейки и курицы, морской рыбы, яиц, жирного творога, овощей, чая и кофе со сливками. Рекомендуется пить много воды для вывода шлаков и продуктов распада. В интернете можно встретить много рецептов катогенной диеты, что позволит сделать ее более интересной и оригинальной.
Рецепты народной медицины в борьбе с эпилепсией
Народная мудрость предлагает свои средства борьбы с эпилептическими припадками. Однако увлечение рецептами может носить губительный характер, если не согласовать их с лечащим врачом или пренебречь традиционной медикаментозной медициной. В числе наиболее популярных народных средств находятся:
Однако увлечение рецептами может носить губительный характер, если не согласовать их с лечащим врачом или пренебречь традиционной медикаментозной медициной. В числе наиболее популярных народных средств находятся:
Каменное масло, богатое витаминами, минералами и микроэлементами. Отличается ярко выраженными свойствами спазмолитического и иммуномодулирующего характера. Наибольшее распространение получил «Сибирский» рецепт борьбы с недугом. Согласно ему 3 грамма масла разводится в 2-х литрах воды. Раствор принимается до еды в течение месяца трижды в сутки, не чаще одного раза в год полным курсом.
Травяной порошок, для приготовления которого берутся равнозначные доли сушеного пиона, солодки и ряски. Растереть сырье можно, воспользовавшись блендером, ступкой или кофемолкой. Принимается средство по половине чайной ложки вместе с таблеткой дифеина трижды в сутки до 2-х недель, после которых следует неделя перерыва и повторение двухнедельного графика. Всего рекомендуется проводить три курса. Поскольку средство включает лекарственный препарат, стоит получить рекомендацию врача на его прием.
Марьин корень используется в виде спиртовой настойки лепестков. Благоприятное влияние настойка оказывает при неврастении, параличах, эпилепсии. Настаивается 3 столовых ложки раствора в бутылке водки в течение месяца. Принимается во время еды трижды в сутки по чайной ложке.
В интернете можно найти множество рецептов, благодаря которым лечится эпилепсия и нейтрализуются приступы. По словам врачей натуропатов хорошо помогают такие травы, как Синюха Голубая, Борщевик, Шикша, Чернобыльник, Душица, Костяника, Зверобой и Лабазник. Однако подбор трав лучше осуществлять вместе с врачом в индивидуальном порядке. Неправильно назначенная терапия способна затянуть сроки коррекции эпилепсии и пагубно отразиться на общем состоянии организма.
Фитотерапевты утверждают, что лекарственные растения могут дать хороший результат, но применять их нужно длительный срок. Способствует долгому приему накопительный эффект от положительного действия растительных компонентов. Порой гомеопатическое лечение длится несколько лет.
Способствует долгому приему накопительный эффект от положительного действия растительных компонентов. Порой гомеопатическое лечение длится несколько лет.
Кроме трав известны также мануальные техники лечения эпилепсии, пришедшие к нам из рецептов народной мудрости. Во время приступа рекомендуется прижать левую руку эпилептика к полу, одновременно с этим наступив на левый мизинец ноги больного. Осуществить это легко, когда больной находится во время приступа в лежачем положении. Кроме указанных рецептов встречаются техники, основанные на обонянии. Рекомендуется постоянно размещать в комнате эпилептика смолу мирры, которую можно купить в церкви. С помощью чудесного вещества лечили в давние времена священники. Смола успокаивает нервную систему, благоприятно сказывается на настроении и гармонизирует эмоциональный фон.
Медикаментозная терапия при эпилепсии – обязательное соблюдение условий
Прием лекарственных препаратов в точном соответствии с дозировкой и графиком позволяет взять приступы эпилепсии под контроль. Пропуски приема таблеток и отсутствие системности в лечении создают существенные риски для появления эпилептических припадков. При консервативном лечении в обязательном порядке требуется соблюдать следующие условия:
- соблюдать график приема лекарственных средств и точную дозировку, рекомендованную врачом;
- избегать самолечения и использования любых препаратов без согласования с лечащим врачом. Если знакомые рекомендовали средство или провизор в аптеке расхвалил новый препарат, обсудите возможность его приема со специалистом, осуществляющим ваше лечение;
- нельзя прекращать терапию в моменты, когда удалось достичь стойких результатов. Самостоятельное решение об отмене препарата может спровоцировать приступ. Отменить прием может только эпилептолог или невропатолог.
Больной обязан оповещать наблюдающего за лечением врача о проявлении нестандартных реакций организма на внешние или внутренние раздражители. При появлении несвойственных ранее симптомов следует оповестить о них доктора незамедлительно.
При появлении несвойственных ранее симптомов следует оповестить о них доктора незамедлительно.
Основная масса больных эпилепсией людей успешно справляется с приступами посредством приема лекарственных средств, выписанных врачом. Правильно подобранный препарат и грамотная его дозировка могут приостановить развитие болезни на долгие годы, заставив пациента забыть о проявлявшихся ранее приступах. Согласно стандартной практике, врач изначально назначает минимальную дозу противоэпилептического препарата, после чего наблюдает за пациентом. В случае невозможности предотвращения приступов малыми дозами, дозировка увеличивается. Как только стойкая ремиссия наступает, успешно подобранная дозировка закрепляется в графике приема лекарств больного.
В числе назначаемых лекарств находятся карбоксамиды, вальпроаты, фенитоины, фенобарбитал. При этом
Совсем не страшная эпилепсия — причины, диагностика и лечение
Об этой болезни люди знают издревле. Историки медицины говорят, что нет такого вещества, минерального, животного или растительного происхождения, которым бы не пытались лечить эпилепсию. Людей, страдающих этим заболеванием, одни считают умственно неполноценными, другие — гениями. Кто из них ближе к истине? Попробуем разобраться.
Название есть, а болезни нет?
На самом деле, одной болезни под названием « эпилепсия » нет. В обиходе этим термином называют целую группу болезней с очень разными клиническими проявлениями и разными исходами. Сегодня медицина знает более 60 таких заболеваний. Среди них есть очень тяжелые формы, которые и протекают мучительно, и с трудом лечатся. А есть и такие — врачи даже называют их доброкачественными — которые не доставляют больному особых неудобств и проходят сами, даже без медикаментозного лечения. Елена Дмитриевна Белоусова, профессор, д.м.н., руководитель отдела психоневрологии и эпилептологии МНИИ педиатрии и детской хирургии Росмедтехнологии считает, что одна из основных задач врача, к которому обратился пациент с жалобой на эпилептические приступы, — определить, с какой именно болезнью из этой большой группы он имеет дело.
Чаще всего эпилепсией заболевают дети и подростки, среди них эпилептическим приступам подвержены от 0,5 до 1 %. Встречается болезнь и у взрослых, в основном пожилых людей — у них эпилепсия фактически является осложнением после травм, инсультов, других сосудистых патологий. В России частота эпилепсии, ее распространенность такая же, как во всем мире – не выше и не ниже.
Обычно, мы представляем себе эпилепсию так: больной внезапно падает, у него развиваются судороги, изо рта идет пена, он издает какие-то крики, и в конце концов, оглушенный, засыпает. На самом деле такие классические приступы — врачи называют их генерализованными тонико-клоническими — бывают далеко не у всех больных. Чаще всего эпилепсия заявляет о себе потерей сознания или каким-то его нарушением. Человек — ребенок или взрослый — начинает вести себя неадекватно: не реагирует на окружающих, не отвечает на вопросы и т. д.
— Бывает, и особенно часто у детей и подростков, приступ кратковременный с нарушением сознания в течение 10–15 секунд — поясняет Елена Дмитриевна, — приступ можно даже не заметить, или принять на первых порах за невнимательность, рассеянность. Но если эти эпизоды повторяются, случаются часто, родители все-таки понимают, что с ребенком что-то не то. Такие приступы называются абсансами. Во время них пациент не падает, просто на 10–20, иногда на 30 секунд выключается из окружающей действительности: не отвечает на вопросы, вообще никак не реагирует на окружающих.
Если вовремя не обратить внимания на абсансы, то приступы будут сохраняться. Ребенок не сможет учиться в школе, потому что при этой форме эпилепсии приступы очень часты, десятки и даже сотни в день.
Иногда бывают ночные приступы, и они тоже не всегда похожи на классический генерализованный тонико-клонический приступ. Родители отмечают, что ребенок принимает какие-то необычные позы, у него напрягаются разные части тела, перекашивается рот. Бывает, что больной просыпается, и не может ничего сказать, хотя находится в сознании.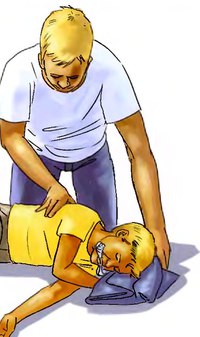
Конечно, бывают нарушения сознания и не связанные с эпилепсией. Думаю, каждый человек хотя б раз в жизни падал в обморок или был близок к этому. Если человеку стало плохо в душном помещении, при резкой смене положения тела, после какой-то физической нагрузки, то скорее всего, это не эпилепсия, а просто обморок. При эпилепсии приступы возникают спонтанно, беспричинно, что называется, на пустом месте.
Что делать?
Больного с подозрением на эпилепсию нужно показать неврологу. Или взять у участкового педиатра или терапевта направление и обратиться с ним в так называемый эпилептологический кабинет. Такие специализированные центры (это государственная, бесплатная служба) есть и в Москве, и во многих регионах. Там способны оказать специализированную помощь на достаточно высоком уровне.
— Направление в наш институт можно получить как у педиатра, так и у невролога. В регистратуре вас без дополнительных проблем запишут на консультативный прием.
В подавляющем большинстве случаев современные методы исследований позволяют специалисту поставить диагноз сразу. В обязательном порядке проводят электроэнцефалографическое исследование (ЭЭГ), сопоставляя его данные с рассказом пациента или его родственников.
Иногда требуется дополнительное обследование.
— Как правило, — говорит Елена Дмитриевна, — бывает необходимо провести магнитно-резонансную томографию головного мозга, чтобы выяснить, с чем же связана эта эпилепсия, нет ли каких-то изменений в головном мозге.
Кроме этого, иногда бывает показано углубленное электроэнцефалографическое обследование – ЭЭГ-видеомониторинг. При этом в течение достаточно длительного времени производят видеозапись поведения пациента одновременно с записью ЭЭГ.
— Родители не всегда могут правильно описать нам, что же происходит с ребенком во время приступа: куда поворачивается голова, напрягаются ли руки и т. д. Видеозапись дает нам возможность все это увидеть. А электроэнцефалограмма показывает, где возникает эпилептический разряд, который является причиной приступа: в каком полушарии, в какой области полушария, в какой доле головного мозга. Это очень важно и для правильной постановки диагноза, и для подбора лечения, и для прогноза.
А электроэнцефалограмма показывает, где возникает эпилептический разряд, который является причиной приступа: в каком полушарии, в какой области полушария, в какой доле головного мозга. Это очень важно и для правильной постановки диагноза, и для подбора лечения, и для прогноза.
Кто виноват?
Отчего же все-таки возникает эпилепсия? Медики считают, что сколько форм этой болезни, столько и причин ее вызывающих. Иногда это следствие какого-то повреждения головного мозга: порока развития, последствий нехватки кислорода во время трудно протекавшей беременности и патологических родов и т.д. Если причина такова, то эпилепсия у ребенка часто развивается рано, на первом или втором году жизни.
Есть отдельная группа заболеваний, которые называют идиопатическими. При них не выявляются какие-то повреждения головного мозга. Считается, что к таким эпилепсиям есть генетическая предрасположенность, но врачам пока не всегда ясно, какая именно.
Обыватели очень часто говорят о наследственной природе эпилепсии.
— Да, такие формы есть, — подтверждает Елена Дмитриевна , — но они встречаются чрезвычайно редко, скорее это исключение. Более распространена другая ситуация, когда есть некая генетическая предрасположенность к развитию судорог. Например, существует предрасположенность к так называемым доброкачественным судорогам детства. У детей с такой наследственностью чаще встречаются судороги при повышенной температуре, и у них же бывают доброкачественные эпилептические синдромы. Их легко вылечить, они проходят, не влияя на интеллект ребенка.
Доброкачественными раньше называли те эпилептические синдромы, которые протекали с редкими приступами и никак не влияли на полноценное развитие личности. Сейчас это понятие несколько сузилось: считается, что истинно доброкачественные эпилепсии — это те, которые могут пройти сами, даже если их не лечить. Приступы будут продолжаться какое-то время, а потом пройдут. Но доброкачественные эпилептические синдромы бывают только у детей.
Неужели врач, поставив ребенку диагноз «эпилепсия» может просто отправить его домой, не назначив никаких препаратов?
— Только в очень редких случаях, — поясняет Елена Дмитриевна. — И мы при этом обязательно требуем, чтобы между родителями больного и врачом существовала оперативная и хорошая связь. Мы обязательно должны контролировать течение болезни.
Увы, есть и другие синдромы, которые находятся на противоположном конце спектра. Это очень тяжелые разновидности эпилепсии, их называют катастрофическими. Есть у них и другое наименование — эпилептические энцефалопатии. Они тоже встречаются только у детей и протекают очень тяжело. Но главное, что почти всегда такое заболевание вызывает нарушение нервно-психических, речевых функций. И, если с приступами современная медицина может справиться, то регресс нервно-психического развития, который наблюдается у маленького пациента, к сожалению, может остается на всю жизнь.
Жить с эпилепсией
Но все-таки основной массе больных лекарства помогают. Пациенты с эпилепсией получают медикаментозные препараты постоянно и длительно. Даже детскую доброкачественную эпилепсию лечат несколько лет. Но есть и такие пациенты, которые вынуждены принимать антиэпилептические препараты длительно, годами, иногда десятилетиями. То есть существуют такие разновидности эпилепсии, которые врачи пока вылечить не могут. Зато могут контролировать, а это значит, что если больной регулярно принимает правильно подобранные лекарственные препараты, то у него не будет приступов.
Что значит для пациента отсутствие приступов? Очень многое, и в первую очередь то, что он может жить полноценной жизнью. Интенсивность физических и умственных нагрузок для него не имеет значения. Эмоциональные стрессы тоже редко вызывают осложнения. Пациент, регулярно принимающий антиэпилептические препараты и не имеющий приступов может заниматься спортом, может путешествовать с сопровождающими и даже самостоятельно. За рубежом взрослый больной эпилепсией при длительном отсутствии приступов может даже водить машину. Конечно, определенные ограничения есть. Приступ можно спровоцировать недосыпанием, чрезмерным употреблением алкоголя. Для некоторых форм эпилепсии характерна фоточувствительность (приступ может стать реакцией на зрительные раздражители: мелькание света на дискотеке, при просмотре телевизора, при работе на компьютере). Соответственно, и работу следует подбирать в расчете на эти особенности организма.
За рубежом взрослый больной эпилепсией при длительном отсутствии приступов может даже водить машину. Конечно, определенные ограничения есть. Приступ можно спровоцировать недосыпанием, чрезмерным употреблением алкоголя. Для некоторых форм эпилепсии характерна фоточувствительность (приступ может стать реакцией на зрительные раздражители: мелькание света на дискотеке, при просмотре телевизора, при работе на компьютере). Соответственно, и работу следует подбирать в расчете на эти особенности организма.
При каждой форме эпилепсии существует свой подробный список рекомендаций.
— Иногда всем пациентам с эпилепсией не рекомендуют смотреть телевизор — это совершенно неправильно. Нужно четко понимать, кому это можно, а кому — нет.
Больному с эпилепсией абсолютно противопоказаны экстремальные ситуации, будь то работа или спорт. Нельзя стать монтажником-высотником, заниматься дайвингом, альпинизмом. Вероятность повтора приступа, хоть и небольшая, но есть при любых формах эпилепсии, при любом, самом грамотном ее лечении. А если такой приступ произойдет под водой или на высоте? Лучше не рисковать.
Эпилепсия и беременность
Отдельный разговор — о женщинах, готовящихся стать мамами. Если у девочки в детстве или в подростковом возрасте была эпилепсия и она прошла, то, став взрослой, она может об этом смело забыть, и рожать, что называется, на общих основаниях. А вот беременная женщина, страдающая эпилепсией, становится объектом особой заботы врачей-эпилептологов. Считается, что женщина, регулярно принимающая противоэпилептические препараты, имеет 95 % вероятность родить совершенно здорового ребенка. При этом собственно беременность и роды не вызывают ухудшения течения эпилепсии, болезнь не перейдет в какую-либо тяжелую форму. При некоторых формах эпилепсии беременность даже идет на пользу организму и приступы становятся реже.
Елена Дмитриевна считает таких женщин отдельной группой пациентов. Они должны наблюдаться по-своему, очень тщательно.
— Это отдельная область знаний в области эпилепсии, — говорит она, — существуют даже специальные стандарты наблюдения женщин детородного возраста с эпилепсией, разработанные Международной лигой по борьбе с эпилепсией. Все, конечно, зависит от того, в каком состоянии находится беременная. Если у нее нет приступов, она принимает препарат и нормально его переносит, то у нее с высокой долей вероятности все будет хорошо».
Общество и эпилепсия. Качество жизни.
Внезапный приступ болезни может стать для пациента катастрофой иного рода — психологической. Очень часто больные эпилепсией скрывают свою болезнь, стыдятся ее. Почему-то именно эпилепсию принято считать неким клеймом, позором. Иногда даже и врачи встречаются, которые считают, что эпилепсия в обязательном порядке связана с каким-то интеллектуальными нарушениями, с какими-то особыми качествами личности. На самом деле, конечно, это не так. Большинство пациентов не страдают интеллектуально и никаких изменений личности у них не происходит. Эта проблема существует во всем мире, что уж говорить о сегодняшней России, где бытовая жестокость и в детских, и во взрослых коллективах стала чуть ли не нормой. Человеку с эпилепсией часто могут отказать в приеме на работу, если будут знать его диагноз. Ребенка могут не взять в детский сад, в школу. На словах, «чтобы других детей не травмировать», а на деле — просто боятся ответственности.
Справедливости ради стоит сказать, что есть и другое мнение. Эпилепсия в силу яркости своих клинических проявлений всегда привлекала к себе внимание. Этой болезнью страдали многие выдающиеся люди — Александр Македонский, Юлий Цезарь, Наполеон.
— И в древние времена, и в средние века полагали, что это одержимость демонами, какие-то дьявольскими силами. Даже думали, что пациент с эпилепсией заразный, советовали подальше от него держаться. Но была и противоположная точка зрения — что это некий признак святости — достаточно вспомнить наших юродивых и блаженных. То есть мифов в области эпилепсии было предостаточно.
То есть мифов в области эпилепсии было предостаточно.
К сожалению, если лечебная помощь больным эпилепсией у нас в стране более-менее налажена, то уровень социальной помощи практически равен нулю. Им никто не помогает осознать этот диагноз, никто не информирует об их правах, и уж тем более, не помогает эти права отстаивать. Нет никакой законодательной базы, запрещающей дискриминацию пациентов с этим диагнозом.
Между тем, за рубежом такая помощь весьма развита. Там существуют общественные организации, лоббирующие в обществе интересы больных эпилепсией, будь то дети или взрослые. Если правительственные программы ущемляют права этих пациентов, то принятие таких законов тут же наталкивается на сопротивление общественности. Идет активная разъяснительная работа в средствах массовой информации. В Европе есть даже программа, которая называется «Эпилепсия из тени». То есть из этого сумрака суеверия эпилепсия как бы выходит на свет и люди начинают понимать, что это не так страшно, что с этим можно полноценно существовать.
У нас в стране все не так благополучно. Препараты, необходимые для лечения эпилепсии, включены в льготные списки, то есть пациенты получают их бесплатно. Проблема в одном: эти списки постоянно меняются, препараты в них то появляются, то исчезают. К тому же, каждое мало-мальски значимое муниципальное образование составляет свои списки льготных лекарств. Взять хоть Московскую область: в одном районе препарат входит в льготный список, а в соседнем — нет.
Между тем, стоят противоэпилептические препараты не дешево, иногда стоимость лечения достигает 2–3 тыс. в месяц и больше. Для жителя какого-нибудь провинциального города это очень много. И здесь пациентов подстерегает сюрприз со стороны чиновников. Допустим, пациент уже некоторое время принимает определенный противоэпилептический препарат. Лекарство ему помогает, приступы прекратились. Когда упаковка препарата подходит к концу, он отправляется к врачу и получает у него рецепт на новую порцию. Рецепт бесплатный, ведь препарат входит в льготный список. Но вот однажды врач ему со вздохом объявляет: «Увы, больше бесплатных рецептов не будет, ваш препарат из льготного списка исключен. Зато там появился его аналог, другой препарат, почти такой же и все-таки не совсем такой. Вам его выписывать или будете покупать старый за деньги?»
Рецепт бесплатный, ведь препарат входит в льготный список. Но вот однажды врач ему со вздохом объявляет: «Увы, больше бесплатных рецептов не будет, ваш препарат из льготного списка исключен. Зато там появился его аналог, другой препарат, почти такой же и все-таки не совсем такой. Вам его выписывать или будете покупать старый за деньги?»
Между тем, вопрос смены препарата не так уж и прост, чтобы решать его одним росчерком чиновничьего пера. Эту проблему обсуждают врачи-эпилептологи всего мира и вывод, к которому они пришли, для пациентов не утешительный: препарат лучше не менять. Такие рекомендации дает и Европейская противоэпилептическая лига, и американская Академия неврологии. Согласны с ними и наши врачи.
— Когда пациенту пытаются назначить какой-то другой, похожий препарат, но не тот, который он получал, то риск рецидива приступов составляет примерно 30 %.
Иными словами, жили-были десять пациентов с эпилепсией, принимали себе бесплатное лекарство. Вдруг бесплатно это лекарство выдавать перестали. Больные поменяли препарат и у троих из них приступы возобновились. А ведь мы уже говорили, чем чреват внезапный приступ эпилепсии в нашем обществе. Человек может потерять работу, невесту. Может, не посчитавшись с законами, оказаться в этот момент за рулем, устроить аварию на дороге и при этом погибнуть сам и погубить других людей.
Поэтому сейчас врачи не только в России, но и во всем мире активно протестуют против практики неоправданной замены препаратов для пациентов с эпилепсией. Российское отделение Европейской лиги борьбы с эпилепсией также отстаивает интересы своих пациентов. На всех административных уровнях практикующие врачи пытаются объяснить, что это реально опасно, когда росчерком пера чиновника человеку могут вызвать приступ, который неизвестно чем закончится. Попутно советуя своим пациентам не менять препарат, во всяком случае, без предварительной консультации с лечащим врачом.
— Если вам говорят в аптеке, что мы дадим вам не ваш привычный, а другой, гораздо лучший препарат, все равно нужно сначала обязательно проконсультироваться с лечащим врачом. А он уже решит, возможна ли такая замена или нет. Все-таки иной препарат — это не то же самое. Меняется не только коробочка, меняются наполнители, меняются особенности высвобождения активного вещества, a значит их концентрация в крови пациента. Все-таки это нежелательно, если при этом у пациента на старом препарате все шло хорошо.
А он уже решит, возможна ли такая замена или нет. Все-таки иной препарат — это не то же самое. Меняется не только коробочка, меняются наполнители, меняются особенности высвобождения активного вещества, a значит их концентрация в крови пациента. Все-таки это нежелательно, если при этом у пациента на старом препарате все шло хорошо.
***
Подводя итог нашему разговору о болезни цезарей и юродивых можно сказать: если ваш ребенок болен эпилепсией, он не обязательно вырастет гением. Но, скорее всего, вырастет нормальным и полноценным человеком.
Статья предоставлена компанией Санофи-Авентис
Евгения Субботина
Эпилепсия у детей раннего возраста
Эпилепсия входит в тройку самых распространенных заболеваний на земле, являясь одной из наиболее частых форм хронических патологий нервной системы в наше время. Надо отметить, что термин «эпилепсия» достаточно широк, в его понятие входит огромное количество различных типов приступов, характеризующихся однотипностью и повторяемостью. К сожалению, чаще всего начало болезни проявляется именно в детском возрасте (в 75% случаев). Это связано, скорее всего, с незрелостью головного мозга у малышей, а также предрасположенностью к расстройствам мозговых процессов, однако с должной уверенностью об этом говорить не стоит, т.к. до настоящего времени все еще до конца не изучены причины появления недуга.
Диагностика
Лечением эпилепсии у детей раннего возраста занимается врач невролог, он поможет найти причину заболевания. Вы можете записаться на консультацию прямо сейчас!
Основная и наиболее серьезная проблема эпилепсии у детей – диагностика синдромов и обоснованность подобранного лечения. На данный момент классифицировано огромное количество различных проявлений болезни, эпилептических синдромов и схожих по симптомам расстройств, и в каждом отдельном случае, исходя из индивидуальных особенностей детского организма, подбираются свои принципы терапии и персональные прогнозы. Особенно важно за большим разнообразием детских болезней, различных болевых приступов дифференциального характера, разглядеть начало болезни, не пропустить первые проявления недуга. Чем ребенок младше, тем труднее диагностировать эпилепсию на ранних сроках ее проявления, а это крайне важно, так как из-за частых эпилептических приступов в детском организме бойко развиваются функциональные расстройства, которые в дальнейшем приводят к стойким нарушениям речи, памяти, поведения, замедляется умственное и физическое развитие.
Особенно важно за большим разнообразием детских болезней, различных болевых приступов дифференциального характера, разглядеть начало болезни, не пропустить первые проявления недуга. Чем ребенок младше, тем труднее диагностировать эпилепсию на ранних сроках ее проявления, а это крайне важно, так как из-за частых эпилептических приступов в детском организме бойко развиваются функциональные расстройства, которые в дальнейшем приводят к стойким нарушениям речи, памяти, поведения, замедляется умственное и физическое развитие.
Эпилепсию у новорожденных крайне трудно диагностировать, т.к. приступы слабозаметны, а судорожные движения весьма схожи с обычной двигательной активностью младенца. Симптомы проявления болезни на первом году жизни чаще всего вызываются поражениями головного мозга вследствие родовой травмы, гипоксии, внутримозгового кровоизлияния или инфекционного заболевания, перенесенного матерью в период беременности (роландическая эпилепсия). Другой распространенной причиной эпилепсии у младенцев является генная предрасположенность. В этом случае речь не идет о повреждении коры головного мозга, предрасположенность к болезни передается с генетической информацией от родителей ребенку.
В период первого года жизни у малышей могут случаться большие и малые эпилептические приступы. Приступы возникают внезапно, без какой-либо связи с внешними факторами. Проявляются в виде специфичных двигательных спазмов, часто на фоне повышения температуры, могут быть с потерей сознания или без. В течение дня у ребенка может насчитываться от 2-3 до 100 приступов.
Симптомы
Признаки эпилепсии у грудничков слабо выражены, к тому же далеко не всегда судороги распространяются на все тело, а бывает, что спазм сковывает только руку или ногу. Поэтому родителям следует внимательнее относиться к поведению маленького крохи и не пропустить тревожные симптомы.
Перечислим основные признаки малых припадков:
- неестественное резкое вытягивание туловища
- напряженность мышц во всем теле, самопроизвольные сгибания конечностей
- внезапное откидывание туловища назад либо
- резкое сгибание вперед резкие беспричинные вздрагивания
А следующие признаки еще менее заметны, но требующие еще большей чуткости со стороны родителей, т. к. их легко принять за безосновательные подергивания малютки:
к. их легко принять за безосновательные подергивания малютки:
-
неожиданное застывание ребенка -
отрешенный взгляд, смотрящий в «одну точку» -
еле уловимые кивания головой -
ненавязчивые подергивания плечами
Большие приступы проявляются более приметными симптомами, случаются они внезапно и весьма стремительно:
-
голова наклонена вперед и плечевой пояс наклонен -
ноги согнуты, подтянуты к животу -
руки вытянуты и подняты вверх
Лечение
Лечение эпилепсии у детей первого года жизни проводится в большинстве случаев достаточно успешно. После назначения врачом медикаментозной терапии приступы становятся менее сильными и происходят намного реже. Ребенок растет, мозговые процессы стабилизируются. Бывает, что в ряде случаев приступы эпилепсии и вовсе исчезают!
Цены на консультацию вы можете посмотреть здесь
Ужасные последствия эпилепсии — NEWS.ru
Жизнь одного процента россиян — как игра в русскую рулетку. Именно столько людей в нашей стране страдают от эпилепсии. В любой момент у них может случиться «короткое замыкание» в мозгу. Последствия ужасны: падение на ровном месте, судороги, пена изо рта, забытьё. В прошлом больных считали одержимыми дьяволом, сейчас врачи признают — болезнь часто поражает талантливых людей. Но если недуг выйдет из-под контроля, он может убить.
Науке известно 48 форм эпилепсии. Проявляются они по-разному. Падение и судороги — это только один из возможных вариантов. Бывает, что больной остаётся сидеть на месте, но тело дрожит мелкой дрожью. Также существуют так называемые бессудорожные формы болезни. Больной может замереть с остекленевшим взглядом на пару минут и смотреть в одну точку. Многие в этом состоянии повторяют одно движение, это выглядит пугающе.
Также существуют так называемые бессудорожные формы болезни. Больной может замереть с остекленевшим взглядом на пару минут и смотреть в одну точку. Многие в этом состоянии повторяют одно движение, это выглядит пугающе.
— Он с вами разговаривает и вдруг замер, проходит несколько секунд, и он как ни в чём не бывало дальше беседует. Человек даже не помнит, что эта ситуация была. Помню, как мой сослуживец в армии так лицом в тарелку упал, через минуту встал и продолжил есть, — рассказал врач невролог-мануальный терапевт Владимир Карпенко.
Другой пример приводит врач невролог-эпилептолог Антон Югай.
— Сидит с вами, пьёт чай, вдруг в одну точку уставится и начинает глотать что-то непонятное или застёгивать и расстегивать пуговицу на рубашке, — рассказал врач.
Что творится в мозгу у человека, когда он падает на землю и содрогается в припадке? Учёные до сих пор не понимают. Но точно известно — происходит избыточная активация глубинных отделов мозга. Из-за этого возникает излишнее напряжение, которое выливается в эпилептический припадок.
Эпилепсия бывает врождённая и приобретённая. В первом случае человек уже появляется на свет с определёнными изменениями в мозгу. Они дают о себе знать в раннем возрасте. Во-втором случае человек сам «ломает» настройки при помощи алкоголя, наркотиков, травм, отравлений. И болезнь может прийти хоть в 30, хоть в 60 лет.
Может ли эпилепсия появиться у любого человека или нужно родиться с предрасположенностью к этому заболеванию? Врачи до сих пор спорят по этому поводу.
— Если у человека нет склонности к болезни, она у него не проявится. Обычно это происходит на генетическом уровне. Эпилепсия — наследственное заболевание, — рассказала врач-психиатр Татьяна Крылатова.
— Приобретённая эпилепсия может возникнуть у всех. Припадок вызывает интоксикация, алкоголизация, приём наркотиков и даже недостаток воздуха. Также запустить механизм может родовая травма, даже незначительная, — рассказал Владимир Карпенко.
Особенно часто внеплановая эпилепсия появляется у наркоманов и алкоголиков, переживающих синдром отмены. Человека лишают привычного кайфа, и у него начинаются припадки.
— Судорожные припадки возникают на фоне абстинентного синдрома, примерно 10% пациентов страдают такой патологией. Если у него хоть один раз случился припадок в период отмены, то любой следующий запой и абстиненция опять приведут к припадкам, — рассказал психиатр-нарколог Леонардо Гевара.
Global Look Press/dpa/Bernd Wüstneck
Директор по исследованиям головного мозга Йенс Панке просматривает свой микроскоп в лаборатории нейродегенеративных заболеваний университета Ростока, Германия
Эксперт также отметил, что «истинная эпилепсия как таковая не является определяющим фактором в плане употребления алкоголя и наркотиков, но она может быть предрасполагающим фактором». Человек начинает пить, чтобы снять напряжение и страх, которые постоянно испытывают больные этим недугом.
Беда не приходит одна. Часто эпилепсия появляется у людей сразу после инсульта. После кровоизлияния в мозг происходят необратимые процессы, и коварная болезнь вступает в силу.
— Если у человека случился инсульт, есть структурные повреждения в мозгу, то может случиться приступ. Это называется симптоматическая эпилепсия, — рассказывает Антон Югай.
Приступ эпилепсии — это не только не эстетично, но и очень опасно для организма. Если вовремя не оказать помощь, то это может привести к тяжёлым последствиям и даже смерти.
— Состояние достаточно опасное, может случиться эпилептический статус (серия припадков продолжительностью более 30 минут. — Ред.). Если человек не получит квалифицированную медицинскую помощь, это может закончиться летальным исходом, — говорит Леонардо Гевара.
Больному во время приступа не нужно держать язык — это опасное заблуждение многих. В первую очередь необходимо очистить рот больного от всех посторонних предметов, вроде вставной челюсти или карамельной конфеты.
— Больного нужно положить на бок, скатать валик из ткани и вставить в рот, чтобы он не прикусил язык. Многие пытаются держать язык ложкой, но так можно нечаянно сломать человеку зубы, — сказала Татьяна Крылатова.
Когда человек придёт в себя, ему нужно дать противосудорожные препараты. Их должен назначить человеку врач. Самые популярные из них — сибазон, фенитоин, гексенал или тиопентал-натрий.
Эпилепсия всегда считалась болезнью талантливых, выдающихся людей. Говорят, припадки идут рука об руку с гениальностью. Эта теория не лишена смысла, соглашаются врачи.
— Участки в мозгу, которые провоцируют приступы, «отвечают» за такие качества, как воля, настойчивость, высокая концентрация на работе, — говорит Татьяна Крылатова.
Больные эпилепсией часто обладают высоким интеллектом, многого добиваются в жизни. При этом в общении такие люди могут быть неприятны. Болезнь активирует отрицательные черты характера.
— Они обладают так называемой «вязкостью» мышления: излишняя навязчивость, упёртость, излишняя пунктуальность. Такого человека невозможно в чём-то убедить, что не соответствует его мировосприятию, — рассказал Владимир Карпенко.
Эпилепсией или «падучей болезнью», как называли её вплоть до XX века, страдали многие знаменитости. Флобер и Достоевский, Александр Македонский, Аристотель, Сократ, Иван Грозный, Пётр Первый, Чарльз Диккенс, Льюис Кэрролл, Эдгар По, Агата Кристи — вот далеко не полный список знаменитых больных.
— Эпилепсия может быть наказанием за грехи родителей. Например, мама делала порчу или приворот, любое искажение жизни других. А расплачивается за это её ребенок. Он становится эпилептиком. Ещё вариант — эпилепсия вызвана психосоматическими причинами. Это сильный страх, который сидит в человеке. Человек может бояться чего угодно — за свою жизнь, например.
Алексей Гришин
экстранес
Добавить наши новости в избранные источники
признаки, симптомы и лечение эпилепсии у ребенка
Эпилепсия — распространенное неврологическое заболевание. В той или иной мере ее признаки проявляются примерно у 5% людей. При этом эпилепсия у детей встречается в три раза чаще, чем у взрослых.
Все родители, чей ребенок страдает эпилепсией, задаются вопросом, почему именно их малыша постигла эта болезнь. По причине возникновения эпилепсию классифицируют на симптоматическую — в этих случаях состояние вызвано структурным дефектом головного мозга, например кистой, опухолью или кровоизлиянием; идиопатическую — когда изменений в мозге нет, но присутствует наследственная предрасположенность к эпилепсии; криптогенную — если причину выявить не удается. Эпилепсия — болезнь хроническая, но это не значит, что подобный диагноз — приговор на всю жизнь. Сегодня проявления эпилепсии можно купировать, а при адекватном лечении и соблюдении правильного образа жизни в 75% случаев от эпилепсии удается избавиться навсегда.
Симптомы и первые признаки эпилепсии у детей
Эпилепсия у детей значительно отличается от эпилепсии у взрослых людей. Ее проявления у новорожденных бывает трудно отличить от обычной двигательной активности младенца. Поэтому диагностика эпилепсии у детей связана с некоторыми сложностями.
Принято считать, что эпилепсия всегда сопровождается судорожными приступами. На самом деле признаки эпилепсии очень разнообразны. У некоторых больных таких припадков вообще не бывает.
Отметим, что под названием «эпилепсия» скрывается целая группа из более чем 60 болезней с различными симптомами. Многообразие клинических проявлений эпилепсии часто затрудняет диагностику. Каковы симптомы и признаки эпилепсии у детей и что должно заставить родителей насторожиться?
Генерализованные судорожные приступы
Так называют те самые припадки, с которыми зачастую связывают эпилепсию. В начале приступа возникает напряжение всех мышц и происходит кратковременная остановка дыхания. Затем начинаются судороги, которые могут продолжаться от 10–20 секунд до 10–20 минут. Во время приступа часто случается самопроизвольное опорожнение мочевого пузыря. Судороги прекращаются сами собой, после чего ребенок засыпает.
Бессудорожные генерализованные приступы
Или абсансы (от фр. absence — ‘отсутствие’), протекают менее заметно. Во время таких приступов ребенок внезапно замирает, взгляд становится пустым и отсутствующим. Иногда заметно легкое дрожание век, ребенок может закрывать глаза или запрокидывать голову. В этот момент ребенок перестает реагировать на окружающих, его внимание невозможно привлечь. После приступа ребенок возвращается к прерванному занятию. Такие приступы длятся очень недолго — всего 5–20 секунд, и взрослые чаще всего не замечают их или не обращают на них внимания, принимая за обычную рассеянность.
Абсансная эпилепсия обычно начинается в возрасте пяти–семи лет, причем девочки страдают такой формой эпилепсии примерно вдвое чаще, чем мальчики. Абсансная эпилепсия может продолжаться несколько лет до начала полового созревания. Затем приступы либо постепенно сходят на нет, либо эпилепсия переходит в другую форму.
Атонические приступы
Атонические приступы у детей характеризуются внезапной потерей сознания с расслаблением всех групп мышц. Такой приступ выглядит как обычный обморок. Поэтому, если ваш ребенок время от времени безо всяких причин теряет сознание, это повод серьезно обеспокоиться.
Детский спазм
Это непроизвольное приведение рук к груди, наклон головы или всего туловища вперед и выпрямление ног. Чаще всего такие приступы случаются по утрам, сразу после пробуждения. Длятся они несколько секунд. Иногда приступ захватывает лишь небольшую группу мышц шеи — тогда спазм выражается в непроизвольном кивании головой. Обычно им страдают дети двух–трех лет, к пяти годам он проходит совсем или, как и в случае с абсансами, переходит в иную форму эпилепсии.
Другие признаки эпилепсии у детей
Кроме более-менее явных признаков, описанных выше, могут быть и другие поводы задуматься о визите к врачу. Дети, склонные к эпилепсии, нередко страдают ночными кошмарами, часто просыпаются с криком и слезами. Они ходят во сне, но на попытки заговорить с ними не реагируют.
Головные боли — еще один симптом, который должен насторожить родителей. Боль возникает резко, может сопровождаться тошнотой и рвотой. Иногда единственным ранним признаком эпилепсии становятся кратковременные расстройства речи — ребенок в сознании, может двигаться, но на несколько секунд или минут теряет возможность говорить и не может ответить на вопрос.
Такие признаки эпилепсии очень сложно заметить и связать с серьезным заболеванием. Конечно, и страшные сны, и головные боли бывают у всех детей и далеко не всегда сигнализируют о наличии эпилепсии. Но, если подобные явления повторяются слишком часто, необходимо обратиться за консультацией к неврологу, который сможет поставить точный диагноз. Все описанные проявления далеко не всегда связаны с эпилепсией, у них могут быть и другие причины. К основным методам диагностики эпилепсии относятся электроэнцефалография головного мозга и компьютерная или магнитно-резонансная томография.
Лечение детской эпилепсии
В зависимости от причины эпилепсии врач подбирает соответствующее лечение. Важно не только купировать приступы, но и, если это возможно, устранить причину болезни.
Сегодня существует большое количество противосудорожных препаратов. Каждый из них эффективен при определенной форме эпилепсии: то есть лекарство, которое подходит одному больному, может быть совершенно бесполезным для другого. Обычно антиконвульсанты назначают, если у ребенка было более двух эпилептических припадков. Современные лекарства очень эффективны. Примерно в 30% случаев медикаментозное лечение приводит к полному выздоровлению ребенка. В более сложных ситуациях лекарства от эпилепсии помогают значительно снизить частоту и тяжесть протекания приступов. Обычно назначают очень небольшую дозу, постепенно повышая ее, пока эффект не станет заметным. Лечение эпилепсии — длительный процесс, который занимает несколько месяцев или даже лет.
Влияние микроэлементов на детскую эпилепсию
Одной из причин возникновения эпилепсии может служить недостаток некоторых микроэлементов. Цинк является одной из двух субстанций, нехватка которых может провоцировать возникновение эпилепсии. Такое мнение высказал Андрэ Барбуа на собрании Американского общества неврологических наук в 1973 году[1].
Доктор Барбуа и его сотрудники лечили больных эпилепсией в клинике в Монреале и обнаружили связь между низким содержанием в организме пациентов цинка и риском приступов. Вероятность наступления приступа возрастает также при дефиците магния. Даже если в целом его содержание в организме близко к норме, иногда кратковременная недостаточность этого микроэлемента возникает при стрессе, жаре или после физических нагрузок. Поэтому препараты, содержащие магний, нередко включают в комплексную терапию судорожных состояний.
Какие анализы сдать при эпилепсии
Самостоятельно определить наличие дефицита различных элементов, ухудшающего состояние больных эпилепсией, нельзя, как и назначать необходимые минерально-витаминные комплексы. Это можно сделать только после проведения специальных анализов.
Но следует отметить, что полученная информация предназначается исключительно для лечащего врача и не может интерпретироваться самостоятельно для диагностики и самолечения.
Что делать, если лечение не помогает и приступы у ребенка продолжаются?
В тех случаях, когда родители сомневаются в эффективности назначенного лечения или правильности поставленного диагноза «эпилепсия», важно получить экспертное мнение другого специалиста. Решение существует, главное — не терять надежду.
При индивидуальном, правильно подобранном протоколе лечения можно контролировать приступы, свести к минимуму побочные эффекты или даже добиться полного излечения маленького пациента.
Если ребенку требуется помощь детского эпилептолога высшей категории, но по месту жительства не получается найти нужного специалиста, можно прибегнуть к услугам телемедицины. Ведущие эпилептические центры проводят лечение по интернету, предоставляя возможность обратиться к одним из лучших детских эпилептологов мира.
Алкогольная эпилепсия — причины возникновения, симптомы и лечение заболевания
Алкогольная эпилепсия – разновидность психозов вызванных длительным употреблением алкоголя в больших дозах. Проявляется, как правило, на 3-ей стадии зависимости. При наличии внешних каталитических факторов, может проявиться и раньше. На начальных этапах не имеет ярко выраженной формы припадков с тремором и параличом, скорее проявляется в раздражительности, рассеяности и прочих внезапны изменениях поведения. Без принятия мер, далее развивается до состояния ярко выраженных эпилептических припадков.
Алкогольный приступ эпилепсии возникает внезапно, поэтому болезнь в первую очередь опасна для самого пьющего человека. Однако проявления агрессии и злости на поздних стадиях, опасны для окружающих, так как в припадке, человек не контролирует собственного поведения.
Причины появления
Причины алкогольной эпилепсии, как и большинства других патологий у алкоголиков сводятся к нарушениям органов вызванных воздействием спиртного. В данном случае, речь идет об ущербе, наносимом головному мозгу. Дело в том, что длительное употребление алкоголя, особенно с периодическими тяжелыми запоями, приводит к накоплению токсических вещества и продуктов распада этилового спирта в организме. Они влияют на все органы и приводят к проблемам в кровоснабжении мозга, что в свою очередь вызывает необратимые и разрушительные последствия.
Проблема имеет накопительный характер, незаметна на начальных стадиях, становится все более ощутимой после 2-ой стадии алкоголизма. Поэтому, чаще всего, заболевание проявляется у алкоголиков с большим стажем зависимости. Однако, в некоторых случаях, алкогольная эпилепсия развивается быстрее, вследствие дополнительных факторов поражения мозга, к примеру, из-за травм, тяжелых вирусных инфекций.
Как проходит приступ
Алкогольная эпилепсия, причины возникновения которой, кроются в нарушении работы мозга и других органов из-за отравления продуктами распада этилового спирта, похожа на стандартную эпилепсию. Основным и наиболее ярким отличием, является нарушение сознания у алкоголиков непосредственно перед приступом и после него. Нарушение проявляется по-разному. Пациент может быть в неестественно приподнятом или напротив подавленном состоянии, проявлять избыточную активность. В ряде случаев наблюдается появление слуховых и звуковых галлюцинаций.
До, а также во время самого припадка человек ведет себя следующим образом:
- Припадок может стартовать с мышечных болей, головной боли сдавливающего или острого типа;
- Из-за сокращения голосовых связок пациент наблюдаются громкие неконтролируемые крики;
- Происходит неконтролируемое мочеотделение;
- Пропадает контроль сознания, проявляющийся по-разному, от галлюцинаций до истерик и агрессии;
- Припадок сопровождается мышечными сокращениями, напоминающими конвульсии, напряжением конечностей и других мышц тела;
- Заметно повышается пульс – до 170 даров в минуту, дыхание наоборот замедляется из-за напряжения легких. Частота дыхания периодически снижается до 8 выдохов в минуту;
- Наблюдается выгибание тела из-за сокращения мышц, в зависимости от области поражения мозга приступ сопровождается искажением черт лица или судорогами конечностей, либо сочетанием всех симптомов в наиболее тяжелых случаях.
Выход из приступа происходит достаточно внезапно. Однако после перенесенного напряжения, пациент продолжает чувствовать боль в конечностях и других мышцах, отчего наступает временный паралич. Болевые ощущения продолжаются некоторое время, после чего постепенно проясняется состояние.
Обратите внимание
Алкогольная эпилепсия, последствия которой бывают печальными, является одним из проявлений психозов вызванных алкоголизмом. Приступы редко происходят во время запоя. Как правило, бывают на вторые или третьи сутки после, особенно при резком выходе из запоя. В некоторых случаях могут быть предвестники приступа, проявляющиеся в виде болей в голове, сухости во рту и прочих проявлениях недомогания вызванного отравлением.
Последствия и риски
Последствия припадков бывают самыми плачевными, особенно если алкоголик часто остается один. Конвульсии сопровождаются потерей координации и отключением сознания. В таком состоянии больной способен нанести себе травмы при падении или далее в спазматическом приступе. Кроме того, сильнейшие боли и нарушения деятельности сердца, могут спровоцировать множество негативных последствий, послужить причиной инсульта или других проблем.
Если не принимать меры и не заниматься лечением, как самой эпилепсии, так и алкоголизма, создающего негативный фон для множества других проблем, ситуация закончится летальным исходом или необратимыми повреждениями головного мозга. Если замечены первые симптомы припадка или склонности к нему, необходимо сразу обращаться за помощью к специалистам.
Как проходит лечение
Алкогольная эпилепсия, симптомы которой являются реакцией на повреждения и сбои в работе мозга, является последствие алкоголизма. Возникновение этого типа психоза, является признаком того что организм работает на пределе и в ближайшее время при таки нагрузках наступит самая печальная развязка, если коренным образом не изменить свою жизнь.
Лечение эпилепсии проходит в стационаре или на дому, после вызова нарколога. Для лечения применяется медикаментозная терапия. В частности, используются препараты следующего типа:
- Спазмолитические препараты;
- Препараты для восстановления памяти и деятельности мозга;
- Успокоительные и транквилизаторы;
- Средства для детоксикации организма;
- Витаминные коктейли для восстановления сил после припадка.
Препараты подбираются строго в индивидуальном порядке, лечение происходит курсовым образом, с приемом дополнительных лекарственных средств во время припадка или при появлении предвестников. Дозировка и время приема также назначаются врачом, экспериментировать с ними самостоятельно не рекомендуется.
В сочетании с терапией назначенной специалистом, разрешено использовать приемы народной медицины, пить настои и отвары трав для успокоения и очищения организма. Соблюдать покой и постельный режим до полного восстановления сил.
Лечение алкоголизма как решение проблемы
Алкогольная эпилепсия, лечение и купирование которой, относительно успешно производиться как в больнице, так и на дому, является лишь симптомом основного заболевания. Основной причиной подобных заболеваний является алкогольная зависимость. Для того, чтобы приступы эпилепсии и других форм психозов не повторялись снова и снова, нужно полностью бросить пить или свести употребление спиртного к безопасному минимуму.
Для лечения алкоголизма необходимо обратиться за профессиональной помощью нарколога. Процедура включает в себя как медикаментозную часть терапии, так и работу с психологом, а часто и с психиатром. Проявление эпилепсии, белой горячки и других психозов – крайний симптом зависимости, при котором человека нужно спасать в прямом смысле. Для начала работы, нужно обратиться к специалистам, которые предоставят помощь.
Влияние на мышление и память
Обеспокоены ли вы изменениями, которые вы видите в себе? Изменения в вашей способности запоминать имена, значения слов и даже товары из магазина? Изменения в том, как вы строите планы? Изменения, которые влияют на то, как вы живете, и не всегда к лучшему?
У большинства людей, особенно у тех, у кого не так много припадков, эпилепсия не вызывает серьезных проблем с их мышлением. Если у вас в основном первичные генерализованные судороги (например, абсансы, миоклонические или тонико-клонические судороги), у вас гораздо меньше шансов иметь проблемы с мышлением, чем у тех, у кого есть приступы с частичным началом (приступы, которые начинаются в одной области мозга, часто височная доля).Некоторые люди, страдающие подобной эпилепсией, действительно имеют проблемы с памятью, языком или другим типом мышления.
Если у вас был один или несколько припадков, вы, вероятно, захотите узнать, как припадки влияют на ваше мышление. Меняет ли каждый приступ навсегда способ работы вашего мозга? Помешают ли приступы, длящиеся более 5 минут, научиться чему-то новому? Ответы найти нелегко, и они могут быть разными для каждого человека.
Как мы думаем?
Прежде всего, давайте поговорим о том, что входит в ваш образ мышления.Чтобы заниматься повседневной жизнью, нужно объединить множество разных способностей или функций. Три из этих функций — это память, язык и то, что мы называем «исполнительной функцией». Исполнительная функция на самом деле включает в себя много разных вещей, таких как планирование, рассуждение и прекращение нежелательного поведения.
Мозг устроен так, что за выполнение каждой задачи отвечает одна область. Каждая область со временем развивалась, чтобы очень хорошо ее выполнять. Но из-за того, что эти задачи очень важны, человеческий мозг развился так, что разные области мозга могут работать вместе.Линии связи сформированы между различными областями, поэтому у мозга будет хорошо развитая резервная система.
Отличное место для поиска диаграмм и информации о мозге — это веб-сайт Neuroscience for Kids — подходит для всех возрастов!
Как судороги меняют мышление?
Когда случаются припадки, они могут иметь два разных эффекта на мышление:
- Приступ может нарушить область мозга, отвечающую за определенную функцию. Поэтому, если припадки происходят в области, отвечающей за язык, вы не сможете назвать объект, когда увидите его.
- Судороги также могут приводить к прекращению связи между различными областями. Линии, так сказать, обрезаны. Даже если вы знаете название объекта, та часть мозга, которая знает, не может сказать остальной части вашего мозга. Имя потеряно. Область мозга, где начинаются припадки, может сказать, какие функции могут быть затронуты. Если приступы начинаются в нескольких областях или носят генерализованный характер, они могут повлиять на множество различных функций.
Теперь вы, вероятно, захотите узнать, какая область и что делает, и как судороги в каждой области влияют на функционирование.
Подскажите про память.
Глубоко внутри височной доли находится гиппокамп (hip-o-CAM-pus). Эта странно выглядящая штука отвечает за получение новой информации и ее хранение. Однако он хранит информацию только на короткое время. Затем, если информация кажется важной, она отправляется в другой участок мозга для длительного хранения. Когда информация снова понадобится, гиппокамп помогает ее получить. Гиппокамп — лучший библиотекарь.
Миндалевидное тело (а-МИГ-да-лах) также очень важно для памяти.Эта структура отвечает за основные эмоции, такие как страх, гнев и сексуальное влечение. Когда человек, место или вещь вызывают эмоциональную реакцию, миндалевидное тело прикрепляет эмоцию к воспоминаниям.
Как судороги влияют на память?
Судороги, особенно те, которые начинаются в височной доле, могут нанести серьезный удар по гиппокампу. Гиппокамп очень чувствителен к изменениям мозговой деятельности. Если приступы, начинающиеся здесь, не лечить, гиппокамп начинает затвердевать и сокращаться.Это как если бы библиотекарь объявила забастовку. Информация может храниться, но неорганизованно. Никто не найдет то, что вам нужно. Вы можете найти то, что вам нужно после долгих поисков, а можете не найти его вообще. К счастью, на каждой стороне мозга есть по одному гиппокампу. Так что, если у одного из них возникают судороги, другой может помочь восполнить слабину.
Расскажите мне о языке.
Различные участки мозга отвечают за речь, понимание и запоминание слов.Для выступления зона Брока берет на себя ведущую роль. Область Брока расположена чуть выше передней части височной доли. Это центр исходящих слов. Он получает информацию от многих частей мозга, где хранятся слова. Затем он отправляет эту информацию в часть мозга, которая контролирует ваш рот. Чтобы понимать слова, которые вы слышите или читаете, вмешивается область Вернике. Область Вернике находится в верхней части височной доли, ближе к спине. Это центр входящих слов. Когда вы слышите и понимаете слова, фразы и предложения, это потому, что область Вернике сделала свое дело.Слова хранятся в разных частях мозга. Новое исследование показывает, что имена и слова могут храниться по категориям. Например, имена животных хранятся ближе к передней части височной доли. Инструменты хранятся дальше назад. Лица хранятся в нижней части задней части височной доли. Имена близких вам людей хранятся в самой передней части височной доли, называемой височным полюсом.
Как судороги влияют на язык?
Судороги могут по-разному влиять на язык.Во-первых, у большинства людей основная часть языковых функций находится в левой части мозга. Так что, если приступы начинаются в правом полушарии головного мозга, это никак не повлияет на ваш язык. Но даже если приступы начинаются в левой части мозга, надежда не потеряна. Судороги сами по себе не мешают людям говорить или понимать слова. Даже если припадки случаются каждый день на протяжении большей части вашей жизни, вы все равно можете читать, говорить и понимать слова. Основная языковая проблема, вызванная припадками, — это поиск слов.Многие люди не могут вспомнить название чего-либо, даже когда оно находится прямо перед ними. Это связано с тем, что изъятия могут повредить место, где хранится слово, а также линии связи, по которым это слово передается или транспортируется.
Расскажите об исполнительной функции.
Самая большая часть нашего мозга — это часть, которая отвечает за исполнительную функцию: лобная доля. Это идет от переднего кончика мозга примерно до середины задней части (прямо перед вашими ушами). Когда вы составляете список, планируете маршрут движения или систематизируете свои мысли, это происходит благодаря лобной доле.Лобная доля играет важную роль в принятии решений. Помогает логически перебирать плюсы и минусы.
Лобная доля имеет последнее слово в вашем социальном поведении. Он регулирует то, как вы взаимодействуете с другими людьми. Некоторые люди утверждают, что именно в этом ваша личность. Он управляет тем, как вы разговариваете с другими людьми. Лобная доля также помогает остановить нежелательное поведение. Например, скажите, что происходит что-то, что заставляет вас смеяться или кричать, но вы знаете, что сейчас не время и не место, чтобы смеяться или кричать.Ваша лобная доля говорит вам, что вы не должны этого делать. Это также помогает не смеяться и не кричать.
Как судороги влияют на исполнительную функцию?
Судороги, происходящие в лобной доле, могут ослабить ваши способности к планированию. Возможно, вы не сможете организовать свои мысли или действия наилучшим образом. Например, если вы составляете список покупок, вы можете думать или писать один и тот же предмет снова и снова.
Вам может быть труднее общаться с людьми.Ваше внимание может отвлечься гораздо раньше, чем раньше. Некоторые люди говорят, что их личность изменилась после многих лет судорог. Вам также может быть труднее остановить нежелательное поведение. Вы можете говорить, что у вас на уме, даже если сейчас не время. Например, вероятно, не стоит говорить, что вы ненавидите своего босса, когда вы находитесь в середине своего ежегодного обзора эффективности, если вы не хотите иметь дело с реакцией босса.
Что еще мне следует знать?
Судороги влияют на мышление у всех по-разному.Даже если у вас приступы, которые начинаются около гиппокампа, ваша память может не сильно ухудшиться. Необходимо учитывать множество разных факторов, например:
- Как долго у вас были судороги
- Как долго длится каждый припадок
- Что вы от природы хорошие и плохие в
- Эффект от ваших лекарств
Поговорите со своим лечащим врачом, если вас беспокоят изменения в вашей памяти, языке или исполнительных функциях.
Оценка первого изъятия
Что такое эпилепсия?
Эпилепсия — это заболевание мозга, которое вызывает судороги.Это одно из самых распространенных заболеваний нервной системы. Он поражает людей всех возрастов, рас и этнических групп.
Мозг состоит из нервных клеток, которые взаимодействуют друг с другом посредством электрической активности. Приступ возникает, когда в одной или нескольких частях мозга происходит выброс аномальных электрических сигналов, которые прерывают нормальные сигналы мозга. Все, что нарушает нормальные связи между нервными клетками в головном мозге, может вызвать приступ. Это включает высокую температуру, высокий или низкий уровень сахара в крови, отмену алкоголя или наркотиков или сотрясение мозга.Но когда у человека случаются 2 или более приступов без известной причины, это диагностируется как эпилепсия.
Есть разные типы изъятий. Тип припадка зависит от того, какая часть и какая часть мозга поражена, а также от того, что происходит во время припадка. Две основные категории эпилептических припадков — это фокальные (частичные) припадки и генерализованные припадки.
Фокальные (парциальные) припадки
Фокальные припадки имеют место, когда нарушение электрической функции мозга происходит в одной или нескольких областях одной стороны мозга.Перед фокальным припадком у вас может быть аура или признаки того, что припадок вот-вот начнется. Это чаще встречается при сложных фокальных припадках. Чаще всего аура связана с чувствами, такими как дежавю, надвигающейся гибелью, страхом или эйфорией. Или у вас могут быть изменения зрения, нарушения слуха или обоняния. К 2 типам фокальных припадков относятся:
Простой очаговый припадок
Симптомы зависят от пораженной области мозга. Если аномальная электрическая функция мозга находится в той части мозга, которая отвечает за зрение (затылочная доля), ваше зрение может измениться.Чаще поражаются мышцы. Судорожная активность ограничивается изолированной группой мышц. Например, он может включать только пальцы или более крупные мышцы рук и ног. У вас также может появиться потливость, тошнота или бледность. При таком припадке вы не теряете сознание.
Комплексный фокальный припадок
Этот тип припадка часто возникает в области мозга, которая контролирует эмоции и функцию памяти (височная доля). Скорее всего, вы потеряете сознание. Это не может означать, что вы потеряли сознание.Вы можете просто перестать осознавать, что происходит вокруг вас. Вы можете выглядеть бодрым, но вести себя необычно. Они могут варьироваться от рвоты, чмокания губ, бега, крика, плача или смеха. После припадка вы можете почувствовать усталость или сонливость. Это называется постиктальным периодом.
Генерализованный приступ
Генерализованный приступ возникает в обоих полушариях головного мозга. Вы потеряете сознание и почувствуете усталость после приступа (постиктальное состояние). Типы генерализованных припадков включают:
Отсутствие припадка
Это также называется малым припадком.Этот приступ вызывает кратковременное изменение состояния сознания и пристального взгляда. Скорее всего, вы сохраните осанку. Ваш рот или лицо могут подергиваться, глаза могут быстро моргать. Припадок обычно длится не более 30 секунд. Когда припадок закончился, вы можете не вспомнить, что только что произошло. Вы можете продолжать свою деятельность, как будто ничего не произошло. Эти припадки могут происходить несколько раз в день.
Атонический захват
Это также называется дроп-атакой. При атоническом припадке у вас внезапная потеря мышечного тонуса, и вы можете упасть из положения стоя или внезапно уронить голову.Во время припадка вы будете вялым и не реагируете.
Генерализованный тонико-клонический припадок (GTC)
Это также называется большим припадком. Классическая форма этого типа припадка состоит из 5 различных фаз. Ваше тело, руки и ноги будут сгибаться (сокращаться), вытягиваться (выпрямляться) и дрожать (дрожать). Затем следует сокращение и расслабление мышц (клонический период) и постиктальный период. В постиктальный период вы можете испытывать сонливость. У вас могут быть проблемы со зрением или речью, а также сильная головная боль, усталость или ломота в теле.Не все эти фазы встречаются у всех с этим типом приступов.
Миоклонический припадок
Этот тип припадка вызывает быстрые движения или резкие подергивания группы мышц. Эти припадки, как правило, возникают кластерами. Это означает, что они могут происходить несколько раз в день или несколько дней подряд.
Что вызывает припадок?
Судорога может быть вызвана многими причинами. Они могут включать:
Эпилепсия может быть вызвана их комбинацией. В большинстве случаев причину эпилепсии установить невозможно.
Каковы симптомы припадка?
Ваши симптомы зависят от типа припадка. Общие симптомы или предупреждающие признаки припадка могут включать:
Взгляд
Подергивания рук и ног
Окованность тела
Потеря сознания
Проблемы с дыханием или остановка дыхание
Потеря контроля над кишечником или мочевым пузырем
Внезапное падение без видимой причины, особенно связанное с потерей сознания
Отсутствие реакции на шум или слова на короткое время
дымка
Ритмичное кивание головой, связанное с потерей сознания или потерей сознания
Периоды быстрого моргания и пристального взгляда
Во время припадка ваши губы могут стать синими, и ваше дыхание может ухудшиться. не быть нормальным.После приступа вы можете почувствовать сонливость или растерянность.
Симптомы припадка могут быть такими же, как и при других состояниях здоровья. Обязательно поговорите со своим врачом для постановки диагноза.
Как диагностируются судороги?
Ваш лечащий врач спросит о ваших симптомах и истории вашего здоровья. Вас спросят о других факторах, которые могли вызвать приступ, например:
У вас также могут быть:
Неврологический осмотр
Анализы крови для проверки уровня сахара в крови и других факторов
Визуализирующие обследования головного мозга, такие как МРТ или компьютерная томография
Электроэнцефалограмма для проверки электрической активности мозга
Поясничная пункция (спинномозговая пункция) для измерения давления в головном и спинномозговом каналах и проверить спинномозговую жидкость на наличие инфекции или других проблем
Как лечат судороги?
Цель лечения — контролировать, прекращать или снижать частоту возникновения припадков.Чаще всего лечение проводится с помощью лекарств. Есть много типов лекарств, используемых для лечения эпилепсии. Ваш лечащий врач должен будет определить тип приступа, который у вас есть. Лекарства выбираются в зависимости от типа приступа, возраста человека, побочных эффектов, стоимости и простоты использования. Лекарства, которые используются дома, обычно принимают внутрь в виде капсул, таблеток, присыпок или сиропа. Некоторые лекарства можно вводить в прямую кишку. Если вы находитесь в больнице с судорогами, лекарство можно вводить в виде инъекции или внутривенно (внутривенно).
Важно принимать лекарство вовремя и в соответствии с предписаниями врача. Организм людей по-разному реагирует на лекарство, поэтому, возможно, потребуется скорректировать расписание и дозировку для лучшего контроля над приступами. Все лекарства могут иметь побочные эффекты. Поговорите со своим врачом о возможных побочных эффектах. Пока вы принимаете лекарство, вам могут потребоваться анализы, чтобы увидеть, насколько хорошо лекарство работает. У вас могут быть:
Анализы крови. Вам могут часто понадобиться анализы крови, чтобы проверить уровень лекарств в вашем организме.Исходя из этого уровня, ваш лечащий врач может изменить дозу вашего лекарства. Вы также можете сдать анализы крови, чтобы проверить действие лекарства на другие органы.
Анализы мочи. Ваша моча может быть проверена, чтобы узнать, как ваше тело реагирует на лекарство.
Электроэнцефалограмма (ЭЭГ). ЭЭГ — это процедура, при которой регистрируется электрическая активность мозга. Это делается путем прикрепления электродов к коже головы. Этот тест проводится, чтобы увидеть, как лекарства помогают устранять электрические проблемы в вашем мозгу.
Другие методы лечения
Если лекарство вам не подходит, ваш лечащий врач может посоветовать другие виды лечения. У вас может быть:
Стимуляция блуждающего нерва (VNS)
Эта процедура посылает в мозг небольшие импульсы энергии от одного из блуждающих нервов. Это пара больших нервов на шее. Если у вас есть парциальные припадки, которые плохо купируются лекарствами, вам может помочь VNS. VNS выполняется хирургическим путем, вставляя небольшую батарею в грудную стенку.Затем к батарее подключаются небольшие провода, которые помещаются под кожу и вокруг одного из блуждающих нервов. Затем батарея запрограммирована на посылку в мозг энергетических импульсов каждые несколько минут. Когда вы чувствуете приближение приступа, вы можете активировать импульсы, удерживая небольшой магнит над батареей. Во многих случаях это поможет купировать приступ. VNS может иметь побочные эффекты, такие как хриплый голос, боль в горле или изменение голоса.
Хирургия
Операция может быть сделана для удаления части мозга, в которой происходят припадки.Или операция помогает остановить распространение плохих электрических токов через мозг. Операция может быть вариантом, если приступы трудно контролировать и они всегда начинаются в той части мозга, которая не влияет на речь, память или зрение. Хирургия эпилептических припадков очень сложна. Это делает специализированная хирургическая бригада. Вы можете не спать во время операции. Сам мозг боли не чувствует. Если вы бодрствуете и можете выполнять команды, хирурги смогут лучше проверять области вашего мозга во время процедуры.Хирургия подходит не всем, страдающим судорогами.
Жизнь с эпилепсией
Если у вас эпилепсия, вы можете управлять своим здоровьем. Обязательно:
Принимайте лекарство точно в соответствии с указаниями
Высыпайтесь, так как недостаток сна может вызвать припадок
Избегайте всего, что может вызвать припадок
Делайте анализы как можно чаще. необходимо
Регулярно посещайте своего поставщика медицинских услуг
Когда мне следует позвонить своему поставщику медицинских услуг?
Позвоните своему лечащему врачу, если:
Основные сведения об эпилепсии и судорогах
Припадок возникает, когда в одной или нескольких частях мозга возникает всплеск аномальных электрических сигналов, которые прерывают нормальные сигналы
Есть много типов судорог.Каждый из них может вызывать разные симптомы. Они варьируются от незначительных движений тела до потери сознания и судорог.
Эпилепсия — это когда у вас два или более приступа без известной причины.
Эпилепсия лечится лекарствами. В некоторых случаях это можно лечить с помощью VNS или хирургического вмешательства.
Важно избегать всего, что вызывает припадки. Это включает и недосыпание.
Статус статуса: судороги вредны для здоровья вашего мозга
Какая связь между судорогами и дисфункцией мозга? Поскольку судороги и эпилепсия представляют собой симптомы основного расстройства, а не самого расстройства, их связь с когнитивной функцией варьируется.Хотя от 0,5% до 1% населения страдает периодическими припадками, большинство из них ведет продуктивный образ жизни. В некоторых случаях аномальная когнитивная функция совпадает с судорожной активностью, потому что оба представляют разные фенотипические проявления основной этиологии, например, в условиях диффузного развития, таких как расстройства агирии-пахигирии. Когнитивные нарушения также возникают во время и после иктуса и могут сопровождать лечение противоэпилептическими препаратами. Возникают два важных вопроса: вызывают ли приступы прямое повреждение головного мозга и усиливают ли они эпилептогенность? Если судороги действительно вызывают прогрессирующую мозговую или эпилептогенную дисфункцию, то показано раннее вмешательство для контроля приступов, чтобы предотвратить дальнейшее повреждение головного мозга.
Ряд экспериментальных исследований на животных и клинических изображений подтверждают идею о том, что судороги сами по себе вызывают повреждение головного мозга (1). Экспериментальные модели на животных показали, что интенсивные лимбические припадки приводят к паттерну повреждения гиппокампа, аналогичному склерозу гиппокампа. Подобные изменения изображения были зарегистрированы в гиппокампе человека после продолжительных нефебрильных или фебрильных судорог; гиппокамп сначала становится увеличенным и гиперинтенсивным, а затем атрофируется. Несколько исследований МРТ коррелировали атрофию гиппокампа с продолжительностью эпилепсии.Объем серого вещества отрицательно коррелировал с продолжительностью приступа, что позволяет предположить, что неокортикальные изменения могут быть следствием судорог. Одно исследование показало, что генерализованные судороги вызывают прогрессирующую дисфункцию мозга у пациентов с височной эпилепсией. Частые генерализованные приступы коррелировали с двусторонней метаболической дисфункцией височных долей при использовании МР-спектроскопии и ипсилатеральной атрофией при использовании МР-волюметрии.
Когда судорожная активность заметно затягивается, как при эпилептическом статусе, повреждение головного мозга может произойти быстро и быть серьезным.Гистологические исследования как на людях, так и на животных показали, что повреждение головного мозга в первую очередь затрагивает гиппокамп, миндалину и грушевидную кору; Кора головного мозга, кора мозжечка и таламус поражены в меньшей степени. МРТ с длинными TR показала региональные гиперинтенсивные изменения, которые происходят во время или сразу после начала судорожной активности у людей с эпилептическим статусом (2). Эти изменения обычно проходят со временем, за ними следуют регионарные атрофические изменения.
Эпилептический статус также можно оценить с помощью диффузионно-взвешенной МРТ и измерений кажущегося коэффициента диффузии (АЦП) (2, 3).Хотя ряд исследований подробно описывают эти отношения, отчеты Men et al (отчет о клиническом случае, стр. 1837) и Wall et al (исследование на животных, стр. 1841) в текущем выпуске AJNR расширяют наши знания. благодаря их прекрасной корреляции с гистопатологическими данными. Хотя о диффузных изменениях сообщалось у людей с эпилептическим статусом, гистопатологической корреляции мало (2). Что касается животных моделей эпилептического статуса, диффузные изменения хорошо задокументированы.Однако последовательные корреляционные диффузно-патологические изменения не были описаны в течение первых 24 часов после начала эпилептического статуса, как указано Wall et al. Корреляционные исследования необходимы нам, чтобы понять, какие результаты визуализации, вызванные припадками, действительно отражают патофизиологию этого типа повреждения головного мозга.
Каковы современные представления о диффузных изменениях, вызванных эпилептическим статусом? Временное снижение ADC (и повышенные изменения сигнала на диффузно-взвешенных изображениях) наблюдаются в областях судорожной активности, обычно сопровождаемые гиперинтенсивными изменениями сигнала на изображениях с длинным TR.Области со сниженным ADC соответствуют областям преходящих, повышенной перфузии и аномалий ЭЭГ. Наиболее поражены миндалевидное тело, грушевидная кора и гиппокамп. Кора головного мозга, кора мозжечка и таламус задействованы в меньшей степени. В моделях на животных снижение ADC происходит уже через 1 час после эпилептического статуса, становится наиболее выраженным примерно через 24 часа, а затем нормализуется в течение следующей недели (3). У людей временной ход менее четко определен, но также кажется кратковременным.Диффузионные изменения, сопровождаемые изменениями сигнала на Т2-взвешенных изображениях, обычно проходят через несколько недель, после чего наступает атрофия. Гиперинтенсивные изменения сигнала на изображениях с длинными TR могут сохраняться, особенно в гиппокампе и миндалине. Эти острые изменения можно отличить от изменений, вызванных инсультом, с помощью методов МРТ с перфузионно-взвешенной визуализацией. В отличие от случаев инсульта, наблюдается очаговое увеличение регионального объема церебральной крови и увеличение среднего времени прохождения.
Диффузионные изменения, по-видимому, происходят из-за вызванных судорогами изменений проницаемости клеточной мембраны и ионного гомеостаза, что приводит к увеличению внеклеточного калия и притоку натрия и кальция.Набухание нейронов и глиальных клеток происходит, когда свободная вода быстро движется по осмотическому градиенту в клетки. Считается, что значения ADC увеличиваются из-за быстрого перемещения воды из внеклеточных компартментов в более ограниченную внутриклеточную среду. Измерения T2 продлеваются из-за увеличения содержания воды. Набухание клеток может приводить к необратимому клеточному отеку, что приводит к селективному некрозу нейронов, как описано Wall et al и Suleyman et al. По мере лизиса клеток значения ADC со временем нормализуются, и МРТ выявляет атрофические изменения
Хотя в настоящее время имеется множество доказательств того, что эпилептический статус пагубно влияет на ткань мозга, и что диффузионно-взвешенные изображения (и карты ADC) могут документировать это повреждение, несколько вопросы остаются.Всегда ли ненормальная диффузия (и значения ADC) означает последующую гибель нейронов? По мнению Wall et al., Ответ, по-видимому, отрицательный для ретроспениальной коры головного мозга. Отчеты о случаях вызванных судорогами транзиторных диффузных изменений без связанных изменений Т2 также могут представлять собой случаи обратимых клеточных изменений. Каково объяснение изменений ADC в гиппокампе в исследовании Wall et al. Ответ непонятен. ADC увеличивается в миндалевидном теле и грушевидной коре в пилокарпиновой модели эпилептического статуса, как сообщалось Уоллом и др., И в модели каиновой кислоты, описанной другими (3).Однако Wall et al сообщают о снижении значений ADC в гиппокампе, тогда как те, кто использует модель каиновой кислоты, сообщают об увеличении. Объяснение, предоставленное авторами, кажется недостаточным.
Наше понимание патогенеза приступов все еще неполно, но исследования, которые коррелируют результаты визуализации с клеточным микросредой (например, отчеты в этом журнале), помогут заполнить пробелы.
Неэпилептические припадки и диссоциативные припадки
Неэпилептические припадки (НЭП) или диссоциативные припадки могут быть похожи на эпилептические припадки, но они не вызваны аномальной электрической активностью в головном мозге.Это руководство поможет вам понять, что такое неэпилептические припадки, что их вызывает, как они диагностируются и как их лечить.
Описание диссоциативных припадков
Есть несколько разных типов припадков, и они могут происходить по разным причинам. Ниже приводится объяснение эпилепсии и эпилептических припадков.
Припадки, вызванные не эпилепсией, иногда называют «неэпилептическими припадками». Они могут иметь физическую причину, такую как низкий уровень сахара в крови (гипогликемия), или могут быть связаны с работой сердца.Или у них может быть психологическая причина. Самый распространенный тип неэпилептических припадков (НЭП) — диссоциативные припадки (см. Ниже).
Возможно, вы просматриваете эту информацию, если вам или кому-то из ваших знакомых поставили диагноз NES. Это может помочь вам определить разные типы припадков и то, почему они могут происходить у вас или у кого-то из ваших знакомых.
Что вызывает эпилептические припадки?
Эпилептические припадки вызваны нарушением электрической активности мозга (поэтому они всегда начинаются в головном мозге).Наш мозг контролирует то, как мы думаем, двигаемся и чувствуем, передавая электрические сообщения от одной клетки мозга к другой. Если эти сообщения прерываются или отправляется слишком много сообщений одновременно, это вызывает эпилептический припадок.
Что происходит с человеком во время припадка, зависит от того, где в мозгу происходит припадок и что делает эта часть мозга.
Около 1 из 5 человек (20%) с диагнозом эпилепсия, которые затем проходят обследование в специализированных центрах эпилепсии, имеют NES
Это может быть частично связано с тем, что эпилепсия и NES могут выглядеть очень похожими и влиять на людей одинаковым образом.Однако разница между эпилептическими и неэпилептическими припадками является их первопричиной.
Неэпилептические припадки (НЭП) не вызваны нарушением электрической активности мозга и поэтому отличаются от эпилепсии. У них может быть несколько разных причин.
Диссоциативные припадки
Некоторые ЯЭ вызваны умственными или эмоциональными процессами, а не физическими причинами. Этот тип припадка может произойти, когда чья-то реакция на болезненные или тяжелые мысли и чувства влияет на них физически.Это называется диссоциативными припадками.
Диссоциативные припадки раньше назывались «псевдоприпадками». Это название бесполезно, потому что оно предполагает, что у человека нет «настоящих» припадков или их припадки намеренно «наложены».
Диссоциативные припадки происходят бессознательно, что означает, что человек не может их контролировать, и они не переносятся. Это наиболее распространенный тип NES.
Диссоциативные припадки иногда называют неэпилептическими припадками.Людей, страдающих неэпилептическими приступами, можно охарактеризовать как «неэпилептические приступы» (NEAD).
Эти термины не всегда полезны, потому что они описывают состояние, говоря, что это не так, а не то, что оно есть.
Новое название диссоциативных припадков более полезно, потому что оно не описывает припадки с точки зрения эпилепсии. Он также признан Всемирной организацией здравоохранения (это означает, что он включен в Международную классификацию болезней, которая представляет собой список всех известных заболеваний и состояний).
Однако это может сбивать с толку, поскольку иногда врачи используют термины NES или NEAD, когда говорят о диссоциативных припадках. Другие термины для обозначения диссоциативных припадков — функциональные припадки или психогенные припадки.
Что вызывает диссоциативные припадки?
Все мы по-разному реагируем на пугающие или стрессовые ситуации. Когда мы напуганы, мы можем ощущать физические симптомы, такие как учащенное сердцебиение или ощущение потливости. Когда нам грустно, мы можем плакать. Итак, то, как мы себя чувствуем эмоционально, иногда может вызывать физическую реакцию.
Чрезвычайно пугающий или расстраивающий опыт может быть настолько эмоционально трудным для некоторых людей, чтобы думать о нем, что они не могут сознательно справиться со своими чувствами.
В некоторых случаях мы бессознательно скрываем или «подавляем» память об этих переживаниях. Эти воспоминания могут всегда оставаться скрытыми, и мы можем никогда не вспомнить произошедшие события.
У некоторых людей воспоминания об этих болезненных прошлых событиях могут внезапно возникнуть или «вторгнуться» в их мысли или сознание.Это может произойти во время эмоциональной или стрессовой ситуации, или когда что-то в окружающей среде бессознательно вызывает тревожные воспоминания.
Диссоциативные припадки могут возникать как механизм отключения, чтобы предотвратить повторное переживание плохих воспоминаний. Человек отрывается (или отделяется) от своих чувств по поводу переживаний, потому что с ними слишком сложно справиться. Припадок происходит потому, что их эмоциональная реакция вызывает физический эффект.
Эти припадки являются бессознательной реакцией, поэтому они не являются преднамеренными, и человек не может их контролировать.
Один из способов описать это — сравнить это с «домашней глухотой». Это опыт такой сильной концентрации на чем-то, чего мы не осознаем, когда с нами разговаривают. Это может быть похоже на «уменьшение громкости», чтобы заглушить то, что происходит вокруг вас, чтобы вы могли сосредоточиться. Диссоциативные припадки похожи на способ тела «заглушить» пугающие или болезненные воспоминания, чтобы они не вошли в наши мысли.
Любой опыт, хороший или плохой, может иметь на нас глубокое и продолжительное влияние, и у каждого свой способ справиться с ним.Диссоциативные припадки часто вызываются травматическими событиями, такими как:
- крупные аварии
- сильное эмоциональное расстройство (например, смерть любимого человека)
- психологический стресс (например, развод)
- сложные отношения
- физическое или сексуальное насилие
- подвергается издевательствам.
Иногда бывает трудно найти причину диссоциативных припадков. Для некоторых они начинаются вскоре после определенного события. Для других они могут начаться только спустя годы или могут начаться внезапно без видимой причины.После того, как начались диссоциативные припадки, они могут быть спровоцированы или вызваны, когда человек находится в состоянии стресса или испуга. Или они могут произойти спонтанно в ситуациях, которые не вызывают стресса или страха. Иногда даже страх приступа сам по себе может спровоцировать приступ.
Поиск исходного события, вызвавшего начало диссоциативных припадков, может помочь найти способ их лечения. Но это не всегда возможно, и трудно говорить о травмирующих или сложных событиях.
Судороги, вызванные отложенной реакцией на очень стрессовое событие или ситуацию, например, во время войны или стихийного бедствия, являются реакцией на посттравматическое стрессовое расстройство (ПТСР) — состояние, которое иногда возникает после травматического события. Во время припадка человек может плакать, кричать или иметь воспоминания (внезапные яркие воспоминания о событии). Они могут не вспомнить приступы впоследствии.
Какие симптомы?
Хотя диссоциативные припадки начинаются как эмоциональная реакция, они вызывают физический эффект.Признаки приступа могут включать учащенное сердцебиение (способность чувствовать биение сердца), потливость, сухость во рту и гипервентиляцию (чрезмерное дыхание).
Некоторые черты диссоциативных припадков очень похожи на эпилептические припадки. Эти физические особенности могут включать потерю сознания, потерю чувствительности и потерю контроля над движением тела.
У кого бывают диссоциативные припадки?
Диссоциативные припадки могут случиться с кем угодно и в любом возрасте, хотя некоторые факторы повышают вероятность диссоциативных припадков.Диссоциативные приступы:
- чаще встречается у женщин
- чаще запускается у молодых людей
- более вероятно, что это произойдет с людьми, которые получили травму или заболевание, или которые пережили тяжелое эмоциональное расстройство или стрессовые жизненные события
- чаще встречается у людей с другими психическими расстройствами (такими как депрессия, тревога, расстройства личности или люди, которые причиняют себе вред).
Как диагностируются диссоциативные припадки?
Если у вас судороги, ваш терапевт обычно направляет вас к специалисту для диагностики.Обычно это будет невролог (врач, специализирующийся на головном мозге и нервной системе), чтобы определить, являются ли приступы эпилептическими. Или вас могут направить к психиатру или психологу (поскольку диссоциативные припадки обычно классифицируются как психическое заболевание).
Врачам может быть проще сначала попытаться исключить возможные физические причины, включая эпилепсию. Это повлияет на типы тестов, которые вы можете пройти.
Диссоциативные припадки трудно диагностировать, поскольку они могут выглядеть как эпилептические припадки.Нет никаких симптомов, которые однозначно идентифицируют диссоциативные припадки от эпилептических припадков.
Изучение личной истории
Тесты, используемые для определения причины судорог, сами по себе не могут подтвердить диагноз. Однако сбор «личного анамнеза» может помочь найти причину ваших припадков. Это включает просмотр:
- ваш неврологический анамнез (о вашем мозге и нервной системе и ее развитии)
- ваше психологическое развитие и психическое здоровье, в том числе наличие у вас депрессии или других психических заболеваний, а также стресса и травм в прошлом
- , есть ли в семейном анамнезе депрессия или другие состояния
- история ваших приступов, например, когда они впервые начались и когда произошли
- , был ли у вас диагноз эпилепсии, но ваши припадки никогда не контролировались противоэпилептическими препаратами.
что происходит при захвате
Спросите вас о том, что происходит во время припадка, может быть полезным для выяснения причины. Если вы не помните свои припадки, возможно, вы захотите взять с собой кого-нибудь, кто видел ваши припадки.
Специалист может спросить вас о:
- когда случаются судороги
- , получаете ли вы какое-либо предупреждение до того, как произойдет захват
- что с тобой происходит во время припадка. Если вы не помните, свидетель может помочь описать, что с вами происходит.
- как долго длятся припадки
- что вы помните об изъятии потом
- как вы себя чувствуете после этого и сколько времени вам нужно, чтобы восстановиться.
Медицинские анализы
Некоторые тесты используются для исключения других причин судорог, включая эпилепсию.
- Медицинские осмотры и анализы крови можно использовать для проверки вашего общего состояния здоровья и определения физической причины припадков, например, диабета.
- Сканирование мозга, такое как КТ (компьютерная томография) или МРТ (магнитно-резонансная томография), используются для формирования изображения вашего мозга. Это может показать физическую причину эпилептических припадков, но обычно не помогает при диагностике диссоциативных припадков.
- ЭЭГ (электроэнцефалограмма) регистрирует электрическую активность головного мозга. Его часто используют, чтобы определить, вызваны ли приступы нарушением мозговой деятельности, что помогает диагностировать эпилепсию. Диссоциативные припадки не вызваны изменениями мозговой деятельности.
- Видеотелеметрия предполагает одновременную съемку и ЭЭГ. Это сравнивает то, что делает человек, с тем, что происходит в его мозгу во время припадка, и часто может показать разницу между эпилептическими и диссоциативными припадками.Это может помочь диагностировать эпилепсию (если во время приступа изменяется активность вашего мозга) или диагностировать диссоциативные приступы (если во время приступа активность вашего мозга не изменяется).
Если тесты не выявляют неврологических или физических причин ваших припадков, и ваш специалист считает, что это могут быть диссоциативные припадки, вас могут направить к психиатру или психологу для постановки диагноза.
Варианты лечения
Лечение может зависеть от причины ваших судорог и вашей истории болезни.Ваш специалист может поговорить с вами о том, какие варианты лечения могут быть вам полезны.
Лекарства
Приступы, не являющиеся эпилептическими, нельзя контролировать противоэпилептическими препаратами (AED).
Если вы уже принимаете AED, например, если у вас ранее была диагностирована эпилепсия, ваш специалист может посоветовать вам постепенно уменьшать их количество. Если у вас диссоциативные припадки и эпилепсия, вы обычно продолжаете принимать противоэпилептические препараты для лечения эпилептических припадков.
Если у вас также есть тревога или депрессия, ваш специалист может поговорить с вами о том, могут ли вам помочь другие лекарства, такие как антидепрессанты.
Прочие формы лечения
Психотерапия — это рекомендованное лечение диссоциативных припадков. Психотерапия — это название группы различных «говорящих» терапий (методов лечения). Специалисты в области психического здоровья, включая психиатров и психологов, обучены различным формам психотерапии.
Часто рекомендуется когнитивно-поведенческая терапия (КПТ). КПТ смотрит на то, как вы думаете о вещах, как это влияет на вас физически и эмоционально и как это влияет на то, что вы делаете (на ваше поведение).Изменив то, как вы думаете о вещах, например, как вы думаете о себе, других людях и мире вокруг вас, это может изменить ваше поведение. КПТ имеет тенденцию фокусироваться на том, как вещи влияют на вас в настоящем, и на способах помочь вам более позитивно смотреть на текущие ситуации и справляться со стрессовыми событиями.
CBT может занять несколько месяцев или больше, так как вам может потребоваться время, чтобы вы почувствовали себя комфортно, рассказывая о своих переживаниях и чувствах.
Подробнее о лечении эпилепсии.
Как вы относитесь к своему диагнозу
Диагноз любого заболевания может вызвать множество различных эмоций и может повлиять на многие аспекты вашей жизни. Вы можете почувствовать облегчение, узнав, что вызывает приступы. Или вам может быть трудно смириться с этим, особенно если вам ранее был поставлен диагноз эпилепсия, а теперь диагностированы диссоциативные припадки.
Диагноз «диссоциативные припадки» также может вызывать чувство страха или огорчения из-за стигмы в отношении того, как иногда воспринимают психические заболевания.Понимание того, что диссоциативные припадки могут быть естественным способом вашего организма реагировать на стрессовые ситуации, может быть полезным.
Не существует «правильного» способа понять свой диагноз, но способность принять его может быть частью помощи в улучшении контроля над приступами.
Вы можете позвонить в нашу конфиденциальную службу поддержки, чтобы рассказать о своем диагнозе и о том, как вы к нему относитесь.
Другие виды неэпилептических припадков
Существуют и другие типы ЯЭС, которые можно разделить на два типа: те, которые имеют органическую причину, и те, которые имеют психологическую причину.
НЭС с органической причиной
Эти приступы имеют физическую причину (связанную с телом). Они включают обмороки (обмороки) и судороги с метаболическими причинами, такими как диабет.
Поскольку органические ЯЭП имеют физическую причину, их относительно легко диагностировать, и можно найти основную причину. Например, обморок может быть диагностирован как вызванный физическим заболеванием сердца. В этих случаях, если можно вылечить первопричину, приступы прекратятся.
НЭС с психологической причиной
Помимо диссоциативных припадков, существуют другие типы припадков, которые имеют психологическую причину:
- Панические атаки могут возникать в пугающих ситуациях, при воспоминании о предыдущем пугающем опыте или в ситуации, которая, как ожидается, будет пугающей. Панические атаки могут вызывать потоотделение, сердцебиение (способность чувствовать сердцебиение), дрожь и затрудненное дыхание. Человек также может потерять сознание и встряхнуться.
- Мнимые припадки означают, что у человека есть определенный уровень сознательного контроля над ними. Примером этого является случай, когда судороги являются частью синдрома Мюнхаузена, редкого психического состояния, при котором человеком движет потребность в медицинском обследовании и лечении.
Какой бы тип припадков вы ни испытывали, вы можете поговорить с кем-нибудь о своем диагнозе и о том, как вы к нему относитесь.
Если хотите поговорить, позвоните на нашу конфиденциальную линию помощи.
Жизнь с неэпилептическими припадками
Первая помощь
Общие рекомендации по оказанию первой помощи при диссоциативных припадках такие же, как и при эпилептических припадках:
- Берегите человека от травм или травм: перемещайте его только в случае опасности
- если они упали, подложите им под голову что-нибудь мягкое, чтобы защитить их
- позволить приступу произойти, не сдерживайте и не удерживайте их
- оставаться с ними, пока они не выздоровеют.
По возможности придерживайтесь обычного распорядка
Для некоторых людей NES может нарушить их повседневную жизнь или они могут захотеть избежать активности в случае припадка. Однако исследования показывают, что это может помочь сохранить как можно более обычный распорядок дня и попытаться участвовать в каких-либо мероприятиях с другими людьми. Это может помочь избежать изоляции и беспокойства, что может повысить вероятность приступов.
Лечение NES может работать лучше всего, когда кто-то ведет активный образ жизни, включая работу, учебу или участие в другой деятельности, которая имеет смысл и приносит удовлетворение.
Если вы работаете, ваш работодатель несет ответственность за обеспечение безопасности вас и других сотрудников на работе. Для этого им может потребоваться знать о любых медицинских состояниях, которые влияют на вас на работе, включая NES.
Вашему работодателю может потребоваться провести «оценку рисков», чтобы увидеть, может ли ваше состояние повлиять на безопасность на работе.
См. Нашу информацию о трудоустройстве.
Финансовая помощь и льготы
Вы можете подать заявление о финансовой помощи в зависимости от того, как на вас повлияют судороги.Какой бы ни была причина, у некоторых людей судороги могут повлиять на разные сферы жизни.
Узнайте больше о доступной помощи.
Правила движения при диссоциативных припадках
Правила вождения в Великобритании устанавливаются Агентством по лицензированию водителей и транспортных средств (DVLA). Вам нужно будет прекратить водить машину и сообщить DVLA, что у вас диссоциативные припадки. Вы сможете подать заявление на получение новой лицензии после того, как будете освобождены от изъятия в течение трех месяцев.
Если предполагается, что судороги произойдут во время вождения, также потребуется осмотр специалиста.Эти правила основаны на рисках возникновения судорог во время вождения.
Для получения дополнительной информации посетите gov.uk/driving-medical-conditions.
Узнайте больше о вождении и эпилепсии
Судороги и инвалидность
Закон о равенстве 2010 года направлен на защиту людей от дискриминации, если они имеют инвалидность.
Кто-то имеет инвалидность, если у него «физическое или умственное нарушение, которое оказывает существенное и долгосрочное неблагоприятное воздействие на способность выполнять обычные повседневные дела».
Здесь «значительный» означает, что заниматься деятельностью сложно или отнимает много времени по сравнению с человеком без инвалидности, а «долгосрочный» означает не менее 12 месяцев. «Повседневная деятельность» включает в себя умение передвигаться, слышать, видеть, запоминать и концентрироваться.
Закон о равенстве не включает список всех охваченных инвалидностью. Хотя эпилепсия указана как физическая инвалидность, диссоциативные припадки не указаны. Чтобы быть защищенным Законом о равенстве, вам необходимо показать, что вы соответствуете приведенному выше определению.
Посетите Службу консультационной поддержки Equlaity для получения дополнительной информации о Законе о равенстве.
Прочие организации
Информация проверена апрель 2020 г.
Причины, симптомы, диагностика и лечение
Как лечится изъятие?
Специфическое лечение припадка определит врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень состояния
- Тип изъятия
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания по ходу состояния
- Ваше мнение или предпочтение
Цель лечения припадков — контролировать, останавливать или уменьшать частоту припадков, не мешая нормальному росту и развитию ребенка.Основные цели управления изъятиями включают следующее:
- Правильная идентификация типа изъятия
- Использование лекарств, специфичных для данного типа припадка
- Использование наименьшего количества лекарств для достижения адекватного контроля
- Поддержание хороших лечебных уровней
Лечение может включать:
- Лекарства
Есть много типов лекарств, используемых для лечения припадков и эпилепсии. Лекарства подбираются в зависимости от типа припадка, возраста ребенка, побочных эффектов, стоимости лекарства и приверженности лечению.Лекарства, используемые дома, обычно принимают внутрь (в виде капсул, таблеток, спреев или сиропа), но некоторые из них можно вводить ректально (в прямую кишку ребенка). Если ребенок находится в больнице с судорогами, можно использовать инъекционные или внутривенные (IV) лекарства.
Важно давать ребенку лекарства вовремя и в соответствии с предписаниями врача. Разные люди по-разному расходуют лекарство в организме, поэтому, возможно, потребуется внести коррективы (график и дозировку) для хорошего контроля приступов.
Все лекарства могут иметь побочные эффекты, хотя у некоторых детей побочные эффекты могут не возникать. Обсудите побочные эффекты лекарств вашего ребенка с его / ее врачом.
Пока ваш ребенок принимает лекарства, могут проводиться различные тесты, чтобы контролировать их эффективность. Эти тесты могут включать следующее:
- Анализ крови — обычно требуется частый забор крови для проверки уровня лекарства в организме. Исходя из этого уровня, врач может увеличить или уменьшить дозу лекарства для достижения желаемого уровня.Этот уровень называется «терапевтическим», и на нем лекарство действует наиболее эффективно. Анализ крови также может проводиться для отслеживания воздействия лекарств на органы тела.
- Анализы мочи — эти анализы проводятся, чтобы узнать, как организм ребенка реагирует на лекарство.
- Электроэнцефалограмма (ЭЭГ) — процедура, при которой регистрируется непрерывная электрическая активность мозга с помощью электродов, прикрепленных к коже черепа. Этот тест проводится для отслеживания того, как лекарство помогает устранить электрические проблемы в мозге.
- Кетогенная диета. Некоторым детям, у которых проблемы с приемом лекарств или судороги плохо контролируются, можно посадить на специальную диету, называемую кетогенной диетой. Этот тип диеты отличается низким содержанием углеводов и высоким содержанием белков и жиров.
Что такое кетогенная диета?
Кетогенная диета иногда предлагается тем детям, у которых продолжаются судороги во время приема противосудорожных препаратов. Когда лекарства не работают, можно рассмотреть возможность кетогенной диеты.Никто точно не знает, как работает диета, но у некоторых детей судороги действительно исчезают, когда их садят на диету. Однако диета подходит не всем.
Из чего состоит диета?
Кетогенная диета очень богата жирами (около 90 процентов калорий приходится на жиры). Белок дается в количествах, способствующих росту. В рацион входит очень небольшое количество углеводов. Эта диета с очень высоким содержанием жиров и низким содержанием углеводов заставляет организм вырабатывать кетоны. Кетоны вырабатываются организмом при расщеплении жира.Они созданы для получения энергии, когда организм не получает достаточно углеводов для получения энергии. Если ваш ребенок ест слишком много углеводов, его / ее организм может не вырабатывать кетоны. Наличие кетонов важно для успеха диеты.
Продукты с высоким содержанием жира:
- Сливочное масло
- Густые сливки
- Масло
- Майонез
- Сливочный сыр
- Бекон
- Сыр
Продукты с высоким содержанием углеводов:
- Фрукты и фруктовые соки
- Хлебобулочные изделия
- Овощи (кукуруза, горох и картофель)
- Фасоль
- Молоко
- Сода
- Закуски (чипсы, пирожные, крекеры)
- Сладости
Врач вашего ребенка определит, подходит ли эта диета для вашего ребенка.Когда начнется кетогенная диета, ваш ребенок будет госпитализирован. Вам может потребоваться четыре-пять дней в больнице, чтобы начать диету и вы научились ее планировать.
Находясь в больнице, ваш ребенок может быть не в состоянии есть в течение одного-двух дней, пока в моче не будут измерены кетоны. Как только кетоны присутствуют в моче, можно начинать специальные коктейли с высоким содержанием жиров и низким содержанием углеводов. Их иногда называют «кето-коктейлями». После нескольких приемов кето-коктейлей ваш ребенок перейдет на твердую пищу.
Вас также могут научить проверять мочу вашего ребенка на кетоны. Диетолог поможет определить, сколько жиров, белков и углеводов можно есть вашему ребенку, обычно разделенное на три приема пищи в день. Кетогенная диета может быть очень сложной в приготовлении и требует, чтобы все продукты взвешивались с помощью весов. Кетогенная диета не сбалансирована по питанию, поэтому необходимы витаминные и минеральные добавки.
Некоторые лекарства и другие продукты, такие как зубная паста и жидкость для полоскания рта, содержат углеводы.Важно избегать этих продуктов, если ваш ребенок сидит на кетогенной диете. Ваш ребенок может не вырабатывать кетоны в моче, если в рацион входит слишком много углеводов. Врач и диетолог вашего ребенка могут дать вам список лекарств и других продуктов, не содержащих углеводов.
Как долго используется диета?
Дети обычно соблюдают диету в течение двух лет. Диета постепенно возвращается к обычной диете.
Образец кетогенной еды
60 г жирных сливок
21 г клубники
53 г яиц
10 г сыра чеддер
10 г бекона
21 г сливочного масла
Образец кетогенного коктейля
500 г Формула Росс без углеводов (концентрат)
270 г жирных сливок
13 г Взбиватели для яиц
Дополнительные варианты лечения:
Стимуляция блуждающего нерва (VNS). Некоторым детям, у которых судороги плохо контролируются противосудорожными препаратами, может помочь процедура, называемая стимуляцией блуждающего нерва (VNS).В настоящее время VNS чаще всего используется для детей старше 12 лет, у которых есть парциальные припадки, которые не контролируются другими методами.
VNS пытается контролировать судороги, посылая в мозг небольшие импульсы энергии от блуждающего нерва, который является большим нервом на шее. Это делается путем хирургического введения небольшой батареи в грудную стенку. Затем к батарее прикрепляются небольшие провода, которые помещаются под кожу и вокруг блуждающего нерва. Затем батарея запрограммирована на посылку в мозг энергетических импульсов каждые несколько минут.Когда ребенок чувствует приближение приступа, он может активировать импульсы, удерживая небольшой магнит над батареей. У многих это поможет остановить припадок.
Есть некоторые побочные эффекты, которые могут возникнуть при использовании VNS. Они могут включать, но не ограничиваются, следующее:
- Охриплость
- Боль или дискомфорт в горле
- Изменение голоса
- Хирургия. Еще один вариант лечения судорог — хирургическое вмешательство.Хирургическое вмешательство может быть рассмотрено у ребенка, который:
- Имеет судороги, которые невозможно контролировать с помощью лекарств.
- Приступы, которые всегда начинаются в одной области мозга.
- Имеет припадок в части мозга, который можно удалить, не нарушая важные функции поведения, такие как речь, память или зрение.
Операция по поводу эпилепсии и судорог — очень сложная операция, выполняемая специализированной хирургической бригадой. Операция может удалить часть мозга, где происходят припадки, или, иногда, операция помогает остановить распространение плохих электрических токов через мозг.
Во время операции ребенок может проснуться. Сам мозг боли не чувствует. Когда ребенок просыпается и может выполнять команды, хирурги могут лучше следить за тем, чтобы важные области мозга не были повреждены.
Хирургия подходит не всем, страдающим судорогами. Обсудите это с врачом вашего ребенка для получения дополнительной информации.
Эпилепсия — Педиатрия развития и поведения — Детская больница Голизано
Что такое эпилепсия у детей?
Эпилепсия — это заболевание головного мозга, вызывающее у ребенка судороги.Это один из
наиболее частые расстройства нервной системы. Поражает детей и взрослых всех
расы и этническое происхождение.
Мозг состоит из нервных клеток, которые связываются друг с другом посредством электрических
активность. Припадок возникает, когда в одной или нескольких частях мозга происходит аномальный взрыв.
электрические сигналы, которые прерывают нормальные сигналы мозга. Все, что мешает
нормальные связи между нервными клетками в головном мозге могут вызвать судороги. Это включает
высокая температура, высокий или низкий уровень сахара в крови, отмена алкоголя или наркотиков или сотрясение мозга.Но когда у ребенка случается 2 или более приступов без известной причины, это диагностируется как
эпилепсия.
Есть разные типы припадков. Тип припадка зависит от того, какая часть и
какая часть мозга поражена и что происходит во время припадка. 2 основных
Категории эпилептических припадков — фокальные (парциальные) припадки и генерализованные припадки.
Очаговые (парциальные) припадки
Фокальные припадки возникают, когда нарушение электрической функции головного мозга происходит в одном или
больше областей одной стороны мозга.Перед фокальным приступом у вашего ребенка может быть
аура или признаки того, что вот-вот начнется припадок. Это чаще встречается при сложных
очаговый приступ. Чаще всего аура связана с чувствами, такими как дежавю, надвигающейся
гибель, страх или эйфория. Или у вашего ребенка могут быть визуальные изменения, нарушения слуха,
или изменения обоняния. Есть 2 типа фокальных припадков:
Простой очаговый припадок. Симптомы зависят от пораженной области мозга.Если ненормальное электрическое
функция мозга находится в той части мозга, которая отвечает за зрение (затылочная доля),
зрение вашего ребенка может измениться. Чаще поражаются мышцы. Судорожная активность
ограничивается изолированной группой мышц. Например, это могут быть только пальцы,
или более крупные мышцы рук и ног. У вашего ребенка также может быть потливость, тошнота,
или побледнеть. Ваш ребенок не потеряет сознание при таком припадке.Комплексный очаговый припадок. Этот тип припадка часто возникает в области мозга, контролирующей эмоции и
функция памяти (височная доля). Скорее всего, у вашего ребенка изменилось сознание.
Ваш ребенок может потерять сознание, а может и не потерять сознание, или просто перестать осознавать, что происходит вокруг.
его или ее. Ваш ребенок может выглядеть бодрым, но вести себя необычно. Эти
может варьироваться от рвоты до рвоты, причмокивания губ, бега, крика, плача или смеха. Ваш
ребенок может быть усталым или сонным после приступа.Это называется постиктальным периодом.
Генерализованная конфискация
Генерализованный приступ возникает в обоих полушариях головного мозга. Ваш ребенок потеряет сознание
и быть утомленным после припадка (постиктальное состояние). Типы генерализованных приступов включают:
Отсутствие изъятия. Это также называется мелким изъятием. Этот приступ вызывает кратковременное изменение состояния
сознание и пристальный взгляд. Ваш ребенок, скорее всего, сохранит осанку.Его или ее рот
или лицо может подергиваться, или глаза могут быстро мигать. Припадок обычно не длится
более 30 секунд. Когда приступ закончится, ваш ребенок может не вспомнить, что только что произошло.
Он или она может продолжать свою деятельность, как будто ничего не произошло. Эти припадки могут
происходят несколько раз в день. Этот тип припадка иногда ошибочно принимают за обучающийся
или поведенческая проблема. Абсансные припадки почти всегда начинаются в возрасте от 4 до 12 лет.Атонический припадок. Это также называется дроп-атакой. При атоническом припадке у вашего ребенка внезапно
потеря мышечного тонуса и может упасть из положения стоя или внезапно упасть или
ее голова. Во время припадка ваш ребенок будет вялым и неотзывчивым.Генерализованный тонико-клонический припадок. Это также называется большим захватом. Классическая форма такого припадка имеет
5 различных фаз. Тело, руки и ноги вашего ребенка будут сгибаться (сокращаться), вытягиваться
(выпрямиться) и тремор (встряхнуть).Затем следует сокращение и расслабление.
мышц (клонический период) и постиктальный период. В постиктальный период
ваш ребенок может быть сонным. У него могут быть проблемы со зрением или речью, и он может
сильная головная боль, усталость или ломота в теле. Не все эти фазы встречаются у всех с
этот тип припадка.Миоклонический припадок. Этот тип припадка вызывает быстрые движения или резкие подергивания группы мышц.Эти припадки, как правило, возникают кластерами. Это означает, что они могут встречаться несколько раз.
в день или несколько дней подряд.
Что вызывает приступ у ребенка?
Судорожный припадок может быть вызван многими причинами. Сюда могут входить:
Нарушение баланса нервных сигналов в мозге химических веществ (нейротрансмиттеров)
Генетика
Опухоль головного мозга
Ход
Повреждение мозга в результате болезни или травмы, в том числе при рождении
Лекарства или запрещенные наркотики
Судорога может быть вызвана их сочетанием.В большинстве случаев причина припадка
не могут быть найдены.
Каковы симптомы судорожного припадка у ребенка?
Симптомы вашего ребенка зависят от типа припадка. Общие симптомы или предупреждающие знаки
приступа могут включать:
Взгляд
Рывки рук и ног
Жесткость тела
Потеря сознания
Проблемы с дыханием или остановка дыхания
Потеря контроля над кишечником или мочевым пузырем
Внезапное падение без видимой причины, особенно в связи с потерей сознания
Кратковременное отсутствие реакции на шум или слова
В замешательстве или в тумане
Ритмичное кивание головой, связанное с потерей сознания или сознания
Периоды быстрого моргания и пристального взгляда
Во время припадка губы вашего ребенка могут посинеть, и его или ее дыхание
может быть не нормально.После приступа ваш ребенок может быть сонным или растерянным.
Симптомы припадка могут быть такими же, как и при других состояниях здоровья. Убедись
Ваш ребенок обращается к своему лечащему врачу для постановки диагноза.
Как диагностируют судороги у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Ты будешь
вас спросят о других факторах, которые могли вызвать приступ у вашего ребенка, например:
У вашего ребенка также может быть:
Неврологический осмотр
Анализы крови для выявления проблем с уровнем сахара в крови и других факторов
Визуализирующие обследования головного мозга, такие как магнитно-резонансная томография (МРТ) или компьютерная томография.
томография (КТ)Электроэнцефалограмма (ЭЭГ) для проверки электрической активности головного мозга вашего ребенка
Люмбальная пункция (спинномозговая пункция) для измерения давления в мозговом и спинномозговом канале
и проверьте спинномозговую жидкость на наличие инфекции или других проблем.
Как лечат судороги у ребенка?
Цель лечения — контролировать, прекращать или снижать частоту возникновения припадков.Уход
чаще всего делается с помощью лекарств. Для лечения судорог используются многие виды лекарств.
и эпилепсия. Лечащий врач вашего ребенка должен будет определить тип припадка.
у вашего ребенка. Лекарства подбираются исходя из типа припадка, возраста
ребенок, побочные эффекты, стоимость и простота использования. Лекарства, используемые дома, обычно
принимать внутрь в виде капсул, таблеток, брызг или сиропа. Некоторые лекарства можно давать
в прямую кишку или в нос. Если ваш ребенок находится в больнице с судорогами, лекарства
можно вводить путем инъекции или внутривенно через вену (IV).
Важно давать ребенку лекарства вовремя и в соответствии с предписаниями. Доза может
необходимо отрегулировать для лучшего контроля над приступами. Все лекарства могут иметь побочные эффекты.
Поговорите с лечащим врачом вашего ребенка о возможных побочных эффектах. Если ваш ребенок
есть побочные эффекты, проконсультируйтесь с врачом. Не прекращайте давать лекарства
Ваш ребенок. Это может вызвать усиление или усиление судорог.
Пока ваш ребенок принимает лекарства, ему могут потребоваться анализы, чтобы проверить, насколько хорошо
медицина работает.У вашего ребенка могут быть:
Анализы крови. Вашему ребенку могут часто потребоваться анализы крови, чтобы проверить уровень лекарств в его или ее
тело. Исходя из этого уровня, врач может изменить дозу лекарства.
Вашему ребенку также могут быть сданы анализы крови, чтобы проверить действие лекарства на его или
другие ее органы.ЭЭГ. ЭЭГ — это процедура, при которой регистрируется электрическая активность мозга.Это делается
прикрепление электродов к коже головы. Этот тест проводится, чтобы увидеть, как медицина помогает
электрические проблемы в мозгу вашего ребенка.
Возможно, вашему ребенку лекарства не нужны на всю жизнь. Некоторым детям отменяют лекарство, если
у них не было припадков от 1 до 2 лет. Это будет определяться вашим ребенком
поставщик медицинских услуг.
Другие виды лечения
Если лекарство не помогает вашему ребенку контролировать судороги или вашему ребенку
имеет проблемы с побочными эффектами, врач может посоветовать другие типы
лечение.Вашему ребенку можно лечить любым из следующих средств:
Кетогенная диета. Этот тип диеты содержит очень много жиров и очень мало углеводов. Достаточно белка
включен, чтобы способствовать росту. Диета заставляет организм вырабатывать кетоны. Эти
представляют собой химические вещества, образующиеся при расщеплении жировых отложений. Мозг и сердце работают нормально
с кетонами в качестве источника энергии. Эту особую диету необходимо строго соблюдать. Тоже
многие углеводы могут остановить кетоз.Исследователи не уверены, почему диета работает. Но
у некоторых детей судороги исчезают, когда они садятся на диету. Диета не подходит для
каждый ребенок.Стимулятор блуждающего нерва. Это лечение посылает в мозг небольшие импульсы энергии от одного из блуждающих нервов.
Это пара больших нервов на шее. Если вашему ребенку 12 лет и старше и он
при парциальных припадках, которые плохо контролируются лекарствами, VNS может быть вариантом.VNS выполняется хирургическим путем, вставляя небольшую батарею в грудную стенку. Маленькие провода
затем прикрепляются к батарее и помещаются под кожу и вокруг одного из блуждающих нервов.
нервы. Затем аккумулятор запрограммирован на отправку импульсов энергии каждые несколько минут на
мозг. Когда ваш ребенок чувствует приближение приступа, он может активировать импульсы.
удерживая небольшой магнит над батареей. Во многих случаях это поможет остановить
захват. VNS может иметь побочные эффекты, такие как хриплый голос, боль в горле или
изменение голоса.
Хирургия
Может быть проведена операция по удалению части мозга, в которой происходят припадки.
Или операция помогает остановить распространение плохих электрических токов через
мозг. Операция может быть вариантом, если судороги вашего ребенка трудно контролировать, и всегда
начинаются с той части мозга, которая не влияет на речь, память или зрение. Операция
для эпилептических припадков очень сложно. Это делает специализированная хирургическая бригада.
Ваш ребенок может бодрствовать во время операции.Сам мозг боли не чувствует. Если
ваш ребенок бодрствует и может выполнять команды, хирурги могут лучше проверить
области его или ее мозга во время процедуры. Хирургия подходит не всем
с судорогами.
Как я могу помочь моему ребенку жить с эпилепсией?
Вы можете помочь своему ребенку с эпилепсией управлять его здоровьем:
Если это соответствует возрасту, убедитесь, что ваш ребенок понимает тип припадка, который он или она
есть и тип необходимого лекарства.Знайте дозу, время и побочные эффекты всех лекарств. Дайте ребенку лекарство точно
как указано.Поговорите с лечащим врачом вашего ребенка, прежде чем давать ребенку другие лекарства.
Лекарства от судорог могут взаимодействовать со многими другими лекарствами. Это может вызвать
лекарства не работают или вызывают побочные эффекты.Помогите своему ребенку избежать всего, что может вызвать припадок.Убедитесь, что ваш ребенок получает
достаточное количество сна, так как недостаток сна может спровоцировать приступ.Убедитесь, что ваш ребенок регулярно посещает своего врача. Иметь вашего ребенка
проверять столько раз, сколько необходимо.
Имейте в виду, что вашему ребенку лекарства могут не понадобиться на всю жизнь. Поговорите с медицинским персоналом
поставщику, если у вашего ребенка не было припадков в течение 1-2 лет.
Если судороги вашего ребенка контролируются хорошо, вам может не понадобиться много ограничений на
виды деятельности.Убедитесь, что ваш ребенок носит шлем для занятий такими видами спорта, как катание на коньках, хоккей,
и езда на велосипеде. Убедитесь, что ваш ребенок плавает под присмотром взрослых.
Судороги могут повлиять на способность вашего ребенка управлять транспортным средством. Поговорите со своим ребенком
поставщик медицинских услуг о законах вашего штата.
Девочки, страдающие эпилепсией, должны обсудить со своим врачом влияние
судороги по контролю над рождаемостью и планированию семьи.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если:
Основные сведения об эпилепсии и припадках у детей
Судорожный припадок возникает, когда в одной или нескольких частях мозга происходит выброс аномального электрического
сигналы, которые прерывают нормальные сигналы.Есть много типов припадков. Каждый из них может вызывать разные симптомы. Эти
варьируются от незначительных движений тела до потери сознания и судорог.Эпилепсия — это когда у человека случаются 2 или более припадка без известной причины.
Эпилепсия лечится лекарствами. В некоторых случаях это можно лечить с помощью VNS или хирургического вмешательства.
Важно избегать всего, что вызывает судороги.Это включает и недосыпание.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения,
или тесты.Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.
Также знайте, какие бывают побочные эффекты.Спросите, можно ли вылечить состояние вашего ребенка другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
Если вашему ребенку назначен повторный прием, запишите дату, время и цель.
для этого визита.Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно
если ваш ребенок заболел, и у вас есть вопросы или вам нужен совет.
Медицинские онлайн-обозреватели:
- Энн Феттерман RN BSN
- Джозеф Кампеллон, доктор медицины
- Раймонд Кент Терли BSN MSN RN
Одна и та же мутация гена вызывает тяжелую эпилепсию и нарушения дыхания — ScienceDaily
При внезапной смерти при эпилепсии люди перестают дышать без видимой причины и умирают.Теперь у группы нейробиологов из штата Коннектикут есть замечание относительно того, почему, они сообщают в журнале eLife .
«Люди с эпилепсией имеют высокий уровень смертности, но это загадочно», — говорит Дэн Малки, нейробиолог из отдела физиологии и нейробиологии Университета Коннектикут.
Более одного из каждых 1000 человек, страдающих эпилепсией, умирают каждый год от так называемой внезапной неожиданной смерти при эпилепсии (SUDEP). Никто не знает почему.
Обычно дается объяснение, что у пациента был приступ, который их убил.Но припадки происходят в коре головного мозга, верхней части головного мозга, а жизненно важные процессы, такие как дыхание, полностью контролируются где-то еще: в стволе головного мозга, самой нижней части мозга, которая соединяется со спинным мозгом. Эти две части мозга довольно далеко друг от друга.
«Это как если припадок в Нью-Йорке, ствол мозга находится в Сан-Франциско», — говорит Малки.
Многие неврологи утверждают, что особенно тяжелый приступ может распространяться по мозгу от коры к стволу мозга, вызывая нарушение дыхания или сердцебиения, и именно это убивает при SUDEP.Но Малки на это не верит. Люди умирают от SUDEP без явных припадков, а у пациентов с эпилепсией могут возникать проблемы с дыханием при отсутствии припадков.
Вместо этого Малки и его коллеги, аспиранты Фу-Шань Куо и Колин Клерли, задались вопросом, есть ли генетическая основа для SUDEP. Возможно, та же генетическая мутация, которая вызывает судороги, также разрушает клетки ствола мозга, контролирующие дыхание.
Куо вырастил мышей с человеческой мутацией от тяжелой формы эпилепсии, называемой синдромом Драве.Синдром Драве вызван мутациями в гене, который формирует каналы, по которым натрий входит и выходит из клеток мозга. Если натриевые каналы не функционируют должным образом, клетки могут перевозбудиться. Перевозбуждение одной клетки может распространяться по мозгу, как истерия по переполненному стадиону, переходя в припадок.
Ген, мутировавший при синдроме Драве, называется геном натриевого канала 1a или Scn1a. Он считается супер-виновником эпилепсии: выявлено более 1200 различных мутаций Scn1a.Тяжесть эпилепсии, вызванной Scn1a, зависит от того, вызывает ли мутация частичную или полную потерю функции натриевых каналов. Мутация Драве находится в тяжелом конце спектра. Люди с синдромом Драве, как правило, имеют драматические судороги, усугубляемые жаркой погодой, и этот синдром очень трудно контролировать с помощью противоэпилептических препаратов. К сожалению, SUDEP — это частый способ смерти людей с синдромом Драве.
Есть и несколько парадоксальная часть синдрома Драве: мутация Scn1a делает натриевые каналы менее активными, а не более.Вместо того чтобы делать клетки сверхактивными, он снижает их активность. Но есть загвоздка. Эта мутация в основном затрагивает тормозящие клетки, то есть клетки, отвечающие за успокоение мозга. Они, так сказать, вышибалы стадиона. И если вышибалы спят на работе, перевозбужденные нейроны могут беспрепятственно бежать.
Чтобы понять, как это может привести к SUDEP, Куо хотел проверить две вещи: во-первых, обнаруживают ли мыши с мутацией синдрома Драве проблемы с дыханием и преждевременно умирают от SUDEP, и, во-вторых, клетки в той части ствола мозга мышей, которая дыхание контролей было нормальным или каким-то образом было нарушено мутацией.
На первый вопрос ответили быстро: у мышей с синдромом Драве были сильные припадки, которые становились более серьезными, когда мышам становилось жарко, точно так же, как у людей с синдромом Драве. Они имели тенденцию умирать очень молодыми, как и SUDEP; никто не прожил дольше трех недель.
На второй вопрос потребовалось больше времени, но были первые признаки того, что Куо и Малки что-то понимают. У мышей с синдромом Драве было нарушение дыхания. Иногда они были склонны к гиповентиляции (слишком мало дышали) без видимой причины.В других случаях у них бывали длительные апноэ или паузы между вдохами. И эти мыши не дышали больше в ответ на высокий уровень углекислого газа в воздухе, как это делают люди и нормальные мыши.
«Нам было очень приятно, что наша модель отражает состояние человека», — говорит Малки.
Следующим шагом было посмотреть на ствол мозга мышей и убедиться, что что-то не так.
Когда Куо увеличила изображение той части ствола мозга, которая контролирует дыхание, она увидела, что тормозящие клетки — вышибалы ствола мозга — были определенно менее активны, чем должны были быть.Это привело к тому, что возбуждающие нейроны разошлись и постоянно приказывали той части мозга, которая генерирует ритм дыхания, работать быстрее. Но не должно ли это приводить к учащению дыхания, а не к остановке?
Определенно что-то не так с дыхательным контуром в стволе мозга у этих мышей, но Малки и Куо не могут точно определить причину проблемы. Так что они все еще в расследовании. Следующие шаги будут заключаться в том, чтобы посмотреть на мышей, которые экспрессируют мутацию Scn1a только в стволе мозга или только в коре, и посмотреть, есть ли у них проблемы.



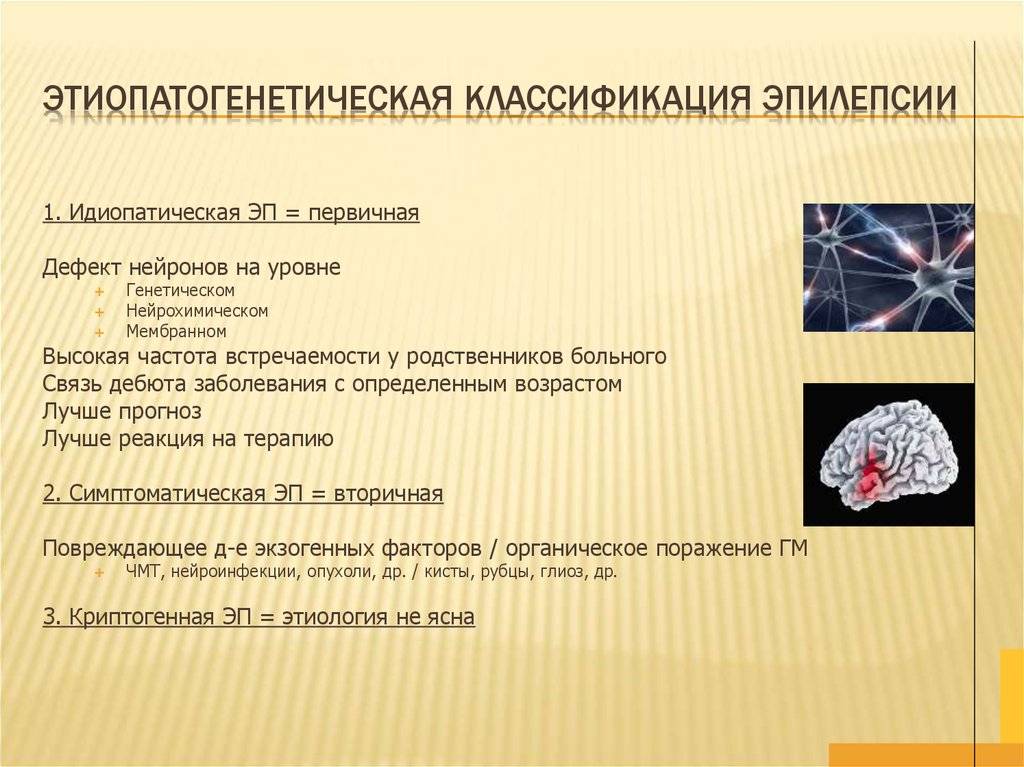
 Рефлексы в это время отсутствуют.
Рефлексы в это время отсутствуют.