Рекомендации по питанию — Центр трансплантации печени НИИ СП имени Н.В. Склифосовского
Рекомендации по питанию
СОВЕТЫ
I. Больные, страдающие циррозом печени, должны
вести рациональный образ жизни, правильно организовать труд и отдых, избегать
переутомления. Противопоказаны тяжелые физические нагрузки.
II. Абсолютно противопоказан алкоголь, который
является ядом для печени.
III. Если у Вас возникают вопросы по программе
питания, и Вы не можете найти на них ответы в этом руководстве или Вы нуждаетесь в другой помощи — обсудите эти
вопросы с вашим лечащим доктором.
ОБЩАЯ ХАРАКТЕРИСТИКА ПИТАНИЯ И ЕГО
ЦЕЛИ
В сложном комплексе терапевтических мероприятий, применяемых при циррозе
печени, далеко не последнее место принадлежит правильному питанию. При
построении схемы лечебного питания учитывается степень нарушения той или иной
функции печени. Диета не дифференцируется в зависимости от причины цирроза, но
Диета не дифференцируется в зависимости от причины цирроза, но
различается в зависимости от тяжести заболевания. При декомпенсации печеночной
недостаточности в питание вносят коррективы. Главными целями является
химическое, механическое и термическое щажение всех органов пищеварения,
создание максимального покоя печени, а также стремление к нормализации функций
печени и деятельности желчных путей.
КУЛИНАРНАЯ
ОБРАБОТКА
Блюда готовят отварными, запеченными, изредка — тушеными. Протирают только
жилистое мясо и богатые клетчаткой овощи. Пищу дают теплой, холодные блюда
исключают.
ПИТАНИЕ И
ОСНОВНЫЕ ПИЩЕВЫЕ ВЕЩЕСТВА
Прием пищи должен быть регулярным, 4-5 раз в день. Последний прием
пищи «ночное кормление» проводится в 23 часа (200-300 ккал). Питание в ночное
время суток требуется в связи с
особенностью энергетического метаболизма, которое развивается при циррозе печени и приводит к раннему проявлению признаков голодания, даже
при кратковременном отказе от еды.
Необходимо избегать обильного приема пищи. Диета должна содержать
оптимальное количество белков (90-100
г. в сутки), жиров (90-100 г.) и углеводов (350- 450 г.), калорийность диеты
3000-3500 ккал.
Показано употребление продуктов, богатых липотропными
веществами, они способствуют переходу трудно растворимых соединений жира в
растворимые и уменьшают содержание жира в печени. К ним относятся нежирные
сорта мяса и рыбы, творог, яичный белок, гречневая, овсяная каши, соевые,
растительные масла.
При появлении
поносов ограничивают количество жира до 50-60 г. Исключают молоко в чистом виде, мед,
варенье и другие продукты, действующие послабляюще. Наоборот, при наклонности к
запорам рекомендуется чернослив, курага, инжир, урюк в размоченном виде, слива,
свекла и др.
БЕЛКИ
Печень является «депо» белка. Очень важно, чтобы
количество белка в организме было достаточным, так как при неправильном обмене
веществ организм начинает «забирать» белок из «депо», в результате чего
происходят грубые нарушения различных функций печени. Для их поддержания
Для их поддержания
необходимо дополнительное поступление аминокислот, являющихся основным
структурным материалом для биосинтеза белков.
СОДЕРЖАНИЕ БЕЛКА В 100 Г НЕКОТОРЫХ ПРОДУКТОВ
| Блюдо | Белок, г | блюдо | Белок,г |
| Супы | Из мяса говядины | ||
| Из овощей | 1,1 | гуляш | 12,3 |
| Картофельный | 1.1 | Беф-строганов | 18 |
| Рисовый | 0,7 | Котлеты рубленые | 14,6 |
| Щи из квашеной капусты | 0,6 | Говядина тушеная | 14,3 |
| свекольник | 0,5 | Из птицы | |
| Салаты | Котлеты паровые | 16 | |
| винегрет | 1. 3 3 | Котлеты отбивные | 20 |
| Каша гречневая | 9,2 | Из рыбы | |
| пшенная | 8.9 | горбуша | 22,9 |
| Салат из свеклы с орехами | 2.8 | карп | 16 |
| Сыр эдамский | 26 | судак | 19 |
| Батон городской | 6,3 | щука | 18,9 |
| Хлеб ржаной | 6,5 | кефир | 3.3 |
| Творог нежирный | 14 | Сыр рокфор | 21,5 |
ЖИРЫ
Одна из функций печени —
расщепление пищевого холеcтерина. Очень важным является качественное
соотношение поступающих в организм жиров. Современный человек больше потребляет
животные жиры. Поэтому обогащение рациона растительными маслами (подсолнечным,
оливковым и др. ) или добавками, содержащими ненасыщенные жирные кислоты,
) или добавками, содержащими ненасыщенные жирные кислоты,
совершенно необходимо для нормальной работы печени. В состав растительных масел
входят ненасыщенные жирные кислоты, выполняющие роль и регуляторов обмена
веществ (например, жирового обмена в печени), которые, кроме того, обладают
противовоспалительными и желчегонными свойствами.
УГЛЕВОДЫ
Являются основным источником энергии их потребление
должно составлять 350-450 г/сутки.
Ограничение простых углеводов требуется при нарушении
толерантности к глюкозе.
ВИТАМИНЫ
Следует подчеркнуть, что при заболеваниях печени дефицит
минералов и витаминов увеличивается. Прежде всего, это относится к
жирорастворимым витаминам (А, D,
Е), кальцию, цинку. Прием диуретиков и мальабсорбция может приводить к снижению
уровня калия, фосфора, магния. В связи с повышенной потребностью в витаминах,
необходимо включать в рацион питания витаминные комплексы и кальций
(800-1200мг/сутки), а также продукты содержащие витамин А (морковь, плоды
шиповника, абрикосы), витамин В (пшеничные отруби в виде отваров и блюд,
гречневая крупа, дрожжи, молочнокислые продукты, мясо, рыба), витамин С
(фрукты, овощи, ягоды, соки).
Однако следует помнить, что
некоторые из овощей вызывают вздутие кишечника.
Нужно придерживаться определенной
технологии приготовления блюд. Овощи подаются тщательно измельченными, сырыми
(например, листовой салат, помидоры, иногда морковь), приправленными лимоном
или оливковым маслом. В салаты можно добавлять сладкие, спелые, тертые яблоки.
СОЛЬ.
Хлорид
Натрия (NaCI) — химическое название обычной соли. Потребление натрия должно составлять 2-4 г/сутки в зависимости от
наличия или отсутствия задержки жидкости в организме.
Приправы,
которые могут помочь, чтобы маскировать недостаток соли:
- свежемолотый
черный перец (минимальное кол-во) - сок
лимона, выжатый на рыбу и мясо - желе
красной смородины, абрикосы, розмарин или чеснок для телятины - яблочный
сок или сок крыжовника со свининой - имбирь,
чеснок и зеленый лук, смешанный с овощами - оливковое
масло, уксус с салатом и овощами - порошок
горчицы или мускатный орехом с картофельным пюре (минимальное кол-во) - различные
соусы собственного приготовления — типа лукового соуса, приготовленного с
молоком и чесноком
МИНЕРАЛЬНЫЕ ВЕЩЕСТВА И ВОДА
Количество выпитой жидкости
необходимо контролировать. При признаках задержки жидкости (асцит, отеки на
При признаках задержки жидкости (асцит, отеки на
ногах) потребление не должно превышать 1000-1200мл. При этом контролируется
количество выпитой и выделенной жидкости за сутки. Потребление не должно
превышать выделение. Ежедневно следует взвешиваться и измерять объем живота
в см (при наличие асцита).
ПИТЬЕ
МИНЕРАЛЬНОЙ ВОДЫ
Используется минеральная воды малой
(до 5 г/л) и средней минерализации (5-15 г/л), содержащие гидрокарбонат,
сульфаты, магний, хлор, кальций. Минеральные воды способствуют усилению
желчеобразовапия и желчевыделения, нормализации обменных процессов в печени, и
других органах, уменьшают воспалительные явления в слизистой органов
пищеварения, нормализуют двигательную функцию этих органов, снимают боли,
улучшают выработку гормонов органами пищеварения. При заболеваниях печени прнменяются минеральные воды: Ессентуки N 4 и
N17, Славяновская, Смирновская, Боржоми, Джава, Исти-Су, Ижевская, Дарасун,
Ергенинская, Карачинская, Каширская, Краинская, Кармадон, Липецкая, Машук N 19,
Московская, Новоижевская, Серноводская, Смоленская, Угличская, Уфимская,
Анкаван, Бируте, Вярска N 1, Зваре, Саирме, Бадахшон, Нукусская, Варница, и
идентичные им минеральные воды. Воду подогревают до 40-50 Сo, в кружке, опустив ее
Воду подогревают до 40-50 Сo, в кружке, опустив ее
в кастрюлю с теплой водой (на водяной бане) и принимают по 200-250 г 3 раза в день в течение
месяца. Время приема воды зависит от кислотности желудочного сока. При
пониженной кислотности воду принимают за 20-30 минут до еды, при нормальной —
за 45 минут, при повышенной — за 30-60 мин до еды. Если Вы не знаете состояние
кислотности, воду можно принимать за 45 минут до еды (как при нормальной
кислотности). Количество принимаемой минеральной воды уменьшается до 150- 100 г при наклонности к поносам, при усилении болей
в связи с сопутствующим панкреатитом, при сопутствующих заболеваниях сердца с
недостаточностью сердечной деятельности. Питье минеральной воды рекомендуется
проводить 2 раза в год. Заранее приобретенную минеральную воду хранят в темном,
прохладном месте, бутылки в положении лежа. Оставшуюся в бутылке после приема
минеральную воду плотно закрывают пробкой и используют для следующего приема.
РЕКОМЕНДУЕМЫЕ ПРОДУКТЫ И БЛЮДА в период
компенсации.
1.Супы
вегетарианские, или на «втором» бульоне (овощные, крупяные,
фруктовые, молочные). Щи вегетарианские.
2.Нежирные сорта мяса (говядина, куры, индейка, кролик) и рыба в
отварном, запеченном виде.
КУРИЦА ВАРЕНАЯ В МОЛОЧНОМ СОУСЕ, СУФЛЕ ИЗ ОТВАРНОЙ ГОВЯДИНЫ
ГОВЯДИНА ОТВАРНАЯ, КОТЛЕТЫ МЯСНЫЕ ПАРОВЫЕ, ТЕЛЯТИНА В ОВОЩАХ
РЫБА ЗАЛИВНАЯ, КОТЛЕТЫ РЫБНЫЕ ПАРОВЫЕ, КУРИЦА ПАРОВАЯ С ОВОЩАМИ, КАША ОВСЯНАЯ
МОЛОЧНАЯ
КРУПЕНИК ИЗ ГРЕЧНЕВОЙ КАШИ
КАША ГРЕЧНЕВАЯ РАССЫПЧАТАЯ
КАША МАННАЯ НА МОЛОКЕ
3.Творог некислый (ежедневно не менее 150-200 г) или изделия из него
(сырники, ленивые вареники, пудинги, запеканки).
4.Яйца в виде белковых омлетов, а при хорошей переносимости можно 1 яйцо
2 раза в неделю (всмятку).
5.Молоко (нехолодное, нежирное), кефир.
6.Масло сливочное и растительное 25-30 г/сут (подсолнечное, оливковое).
Сметана разрешается как приправа к блюдам (1 ч. л.).
л.).
7.Разрешаются не острые сорта сыра.
8.Овощи в достаточном количестве — отварные (морковь, капуста, и др. в
виде салатов и гарниров). Часть овощей принимается в сыром виде. Исключаются
бобовые, шпинат, щавель, не показаны томаты.
САЛАТ ИЗ МОРКОВИ И
ЯБЛОК, САЛАТ ИЗ ВАРЕНОЙ СВЕКЛЫ
ВИНЕГРЕТ, САЛАТ ИЗ ОВОЩЕЙ С МЯСОМ И РАСТИТЕЛЬНЫМ или ОЛИВКОВЫМ МАСЛОМ
9.Фрукты и ягоды в натуральном виде: яблоки, виноград, чернослив, клубника
и др., а также в виде компотов, киселей, желе — пудингов и т. п. Соки сырых
овощей, фруктов и ягод. Не показаны кислые сорта фруктов, клюква, незрелые
фрукты и ягоды, экзотические фрукты.
10.Хлеб черный и белый — вчерашней выпечки, подсушенный. Печенье и
другие изделия из не сдобного теста (галеты). Исключаются сдобные продукты,
пирожные, торты, выпечка.
11.Напитки — чай некрепкий, чай с молоком, соки овощные и фруктовые,
отвар шиповника, отвар пшеничных отрубей. МОРКОВНЫЙ
МОРКОВНЫЙ
СОК, МОРС ИЗ СМОРОДИНЫ
12.Сахар, мед, варенье дают в достаточном количестве в пределах обычного
углеводного рациона. Не показан шоколад.
ПРИМЕРНОЕ МЕНЮ НА
ДЕНЬ ПРИ ЦИРРОЗЕ ПЕЧЕНИ ПРИ ОБОСТРЕНИИ ЗАБОЛЕВАНИЯ (рост уровня энцефалопатии)
Проводится специфическое лечение. Снижается количество
потребляемого белка до 50 г/ сутки.
При этом пища должна быть более
щадящей — каши хорошо разваренные, мясо в основном в паровом виде (котлеты,
кнели и т. п.), исключается черный хлеб, сырые овощи, фрукты, ягоды. При
улучшении состояния диета постепенно расширяется.
1-й завтрак
хлеб, масло, мед, манная каша, чай
2-й завтрак
яблочный компот
мармелад
обед
рубленое мясо комочками (кнели)
цветная капуста
картофель
50г рубленого мяса, 30 г хлеба, 150г цветной капусты, 10г
подсолнечного масла,
ужин
овощное заливное
картофельное пюре
250г картофеля, 30мл сливок, набор овощей
ночное кормление
нутридринк 200мл
ОЖИРЕНИЕ.
При наличии избыточного веса, рекомендуются разгрузочные дни
(яблочные, овощные, кефирно-творожные). Исключить голодание. При наличии
запоров рекомендуется курага, инжир, урюк в размоченном виде, свекла и другие
овощи, соки (овощные, фруктовые, ягодные).
ИСКЛЮЧАЕМЫЕ ПРОДУКТЫ
И БЛЮДА
Не показаны продукты, раздражающие слизистую оболочку
желудка и кишечника — приправы, пряности, копчености, острые блюда, овощи с
большим содержанием эфирных масел (редис, редька, лук, чеснок, хрен), алкоголь.
Не показаны также продукты и блюда в холодном виде (в том числе холодные соки,
минеральные воды, мороженое). Не разрешаются жирные сорта мяса (гусь, утка,
баранина, свинина) и жирная рыба, а также мясо внутренних органов, мозги, сало,
бараний жир как трудно перевариваемые и богатые холестерином.
Запрещается алкоголь, крепкий кофе и какао.
НАРУШЕНИЯ
В СИСТЕМЕ ПИЩЕВАРЕНИЯ, ВОЗНИКАЮЩИЕ ПРИ ЦИРРОЗЕ ПЕЧЕНИ.
Потеря
или снижение аппетита
- пищу
принимайте небольшими порциями, но часто - попробуйте,
есть что-нибудь, каждые 2 часа, в небольшом кол-ве - употребляйте
пищевые продукты, которые Вы любите больше всего - не
вынуждайте себя, есть продукты, которые Вы не любите - попытайтесь
расслабиться во время и после приема пищи - не
торопитесь во время еды, хорошо её пережевывайте, дышите ровно
Тошнота
- для
освежения ротовой полости используйте жидкость для полоскания рта или мятные
конфеты - не
позволяйте себе проголодаться, так как голод может усиливать тошноту - перекусы
каждые 2 часа в виде холодных закусок могут быть лучше, чем горячая основная
пища - всегда
ли Вы чувствуете себя плохо в одно и то же время дня? - попробуйте,
есть в другое время - избегайте
принимать пищу, когда Вы очень утомлены, постарайтесь сначала отдохнуть и
расслабиться - если
приготовление пищи вызывает у Вас проблемы, попробуйте использовать готовую
пищу или бутерброды, которые можно запивать.
- если
тошнота сохраняется более чем несколько дней, или если у Вас начинается рвота,
тогда необходимо обратится к Вашему лечащему доктору.
Изжога
- избегать
обильной пищи на ночь - принимать
антациды перед сном и после приема пищи - немного
приподнять головной конец Вашей кровати
5.1.3. Лечебное питание при циррозе печени
5.1.3. Лечебное питание при циррозе печени
В сложном комплексе терапевтических мероприятий, применяемых при циррозе печени, далеко не последнее место принадлежит лечебному питанию. При этом заболевании в патологический процесс вовлечены все структуры органа – выявляются печеночно-клеточная недостаточность, портальная гипертензия и поражение ретикулоэндотелиальных элементов. Соотношения степени поражения этих трех систем при разных видах циррозов различны.
Комплекс рекомендуемых мероприятий включает режим питания, диету, витамины, глюкокортикоиды, иммунодепрессанты, препараты цитостатического действия, сосудорасширяющие и желчегонные средства, антибактериальную терапию и варьирует в зависимости от того, какое поражение преобладает. При построении схемы лечебного питания также учитывают степень нарушения той или иной функции печени. Диета не зависит от формы цирроза, но различается в зависимости от тяжести процесса.
При построении схемы лечебного питания также учитывают степень нарушения той или иной функции печени. Диета не зависит от формы цирроза, но различается в зависимости от тяжести процесса.
В период компенсации при циррозах печени, как и при хроническом гепатите, рекомендуется основной вариант стандартной диеты. При возникновении признаков печеночной недостаточности в диету вносят коррективы.
При нарастании диспепсических расстройств (тошнота, рвота, чувство тяжести и распирания в подложечной области) рекомендуют протертый вариант диеты, а при появлении поносов, сопровождающихся стеатореей, ограничивают количество жира до 50-60 г.
Исключают молоко в чистом виде, мед, варенье и другие продукты с послабляющим действием. При склонности к запорам, наоборот, рекомендуются чернослив, курага, инжир, урюк в размоченном виде, слива, свекла и др.
Анорексия и извращение аппетита требуют построения индивидуальной диеты. В таких случаях больным назначают фрукты, ягоды и соки, салаты из свежих овощей с добавлением подсолнечного масла. Полноценность питания обеспечивается за счет молочных продуктов – свежего творога, неострых сортов сыра, – яиц всмятку, а также отварной свежей рыбы.
В таких случаях больным назначают фрукты, ягоды и соки, салаты из свежих овощей с добавлением подсолнечного масла. Полноценность питания обеспечивается за счет молочных продуктов – свежего творога, неострых сортов сыра, – яиц всмятку, а также отварной свежей рыбы.
При появлении симптомов портальной гипертензии обычно рекомендуют диету с нормальным содержанием белков, углеводов и жиров. При асцитическом синдроме белок вводится в том же количестве (90 г).
При появившихся признаках нарушения белкового обмена, накопления в организме азотистых шлаков количество белка в диете должно быть резко сокращено вплоть до полного его исключения (вариант диеты с пониженным количеством белка).
Блюда готовят без соли. Хлеб дают бессолевой. Прием жидкости постоянно контролируют. При нарастании отеков и асцита введение жидкости ограничивают, назначают продукты, богатые солями калия (изюм, курагу, инжир, чернослив). Терапия глюкокортикоидами предусматривает обязательное обеспечение диеты больного достаточным количеством белка.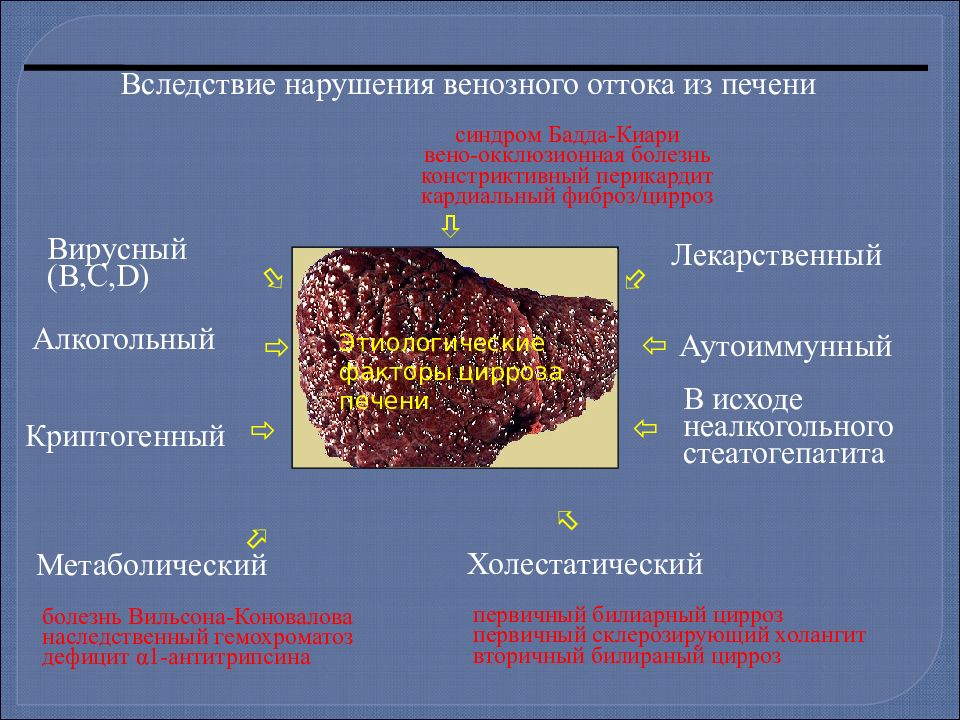
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Лечебное питание при циррозе печени
Заболевание характеризуется деструкцией паренхимы печени, гиперплазией и частичной регенерацией печеночных клеток, разрастанием соединительной ткани, рубцеванием; изменением структуры, функции органа и развитием портальной гипертензии.
Этиологические факторы цирроза печени в основном те же, что при хроническом гепатите. Поэтому цирроз печени чаще является неблагоприятным исходом гепатитов. Из дополнительных факторов может иметь значение обструкция желчных протоков, застой крови в печени (недостаточность кровообращения), нарушение обмена железа (гемо-хроматоз), меди (гепатолентикулярная дегенерация).
Согласно классификации, принятой Панамериканским конгрессом гастроэнтерологов, по морфологическим признакам различают три вида цирроза печени: портальный, постнекротический и билиарный. Дополнительно к этому предложено выделять смешанный цирроз печени.
Лечебное питание, как, впрочем, и другие виды комплексной терапии, предупреждает прогрессирование процесса, способствует повышению регенераторной способности печеночных долек, улучшению функционального состояния печени, корригированию обменных нарушений (в том числе связанных, с применением медикаментозных препаратов), повышению защитных сил организма и обеспечивает профилактику возможных осложнений.
Диетотерапию строят с учетом разных видов цирроза, функциональной способности печени (компенсированный или декомпенсированный цирроз), наличия осложнений и сопутствующих заболеваний.
При компенсированном циррозе, когда сохранена способность печени обезвреживать аммиак путем синтеза мочевины, необходимо обогащение рациона полноценными белками (120—140 г), содержащими в оптимальных соотношениях все незаменимые аминокислоты и липотропные факторы (холин, метионин и др.). В связи с этим рекомендуется использование творога, молока, простокваши, кефира, тощей говядины, нежирных сортов рыбы, яичного белка, соевой муки, пшена, гречневой крупы. Белок особенно показан при развитии цирроза на почве несбалансированного питания, злоупотребления алкоголем (жировой, гепатоз) и наличии гипопротеинемии (чаще при постнекротическом циррозе). Белок способствует повышению регенераторных свойств печени, восстановлению функциональной способности гепатоцитов и повышению защитных, сил организма.
При декомпенсированном циррозе печени с нарушением обезвреживания аммиака, повышением содержания, аминокислот в крови и аминоацидурией, а. также после наложения портокавальных анастомозов для уменьшения интоксикации организма (энцефалопатии), особенно в прекоматозном состоянии, следует ограничить введение белка до 20—30 г в сутки. При развитии печеночной комы белок по возможности полностью исключают из питания. После выхода из комы включать в рацион белок необходимо очень осторожно. Тактика в отношении жиров и углеводов такая же, как при хроническом гепатите.
Следует заботиться о введении достаточного количества витаминов (группы В, филлохинонов, токоферолов, кальциферолов, ретинола, аскорбиновой кислоты).
При развитии отечно-асцитического синдрома необходимо ограничить введение жидкости и соли (до 2—5 г).
Так как содержание калия в организме уменьшается, особенно при асците, применении ряда мочегонных препаратов (дихлотиазид, фуросемид, бринальдикс и пр.) и кортикостероидных гормонов (преднизолон и др.), важно следить за достаточным введением калия с пищей. В связи
с этим целесообразно использование овощей, фруктов, ягод и их соков, которые богаты солями калия (изюм, курага, чернослив, инжир, картофель и т. д.). Следует также заботиться о достаточном содержании в пище и других минеральных веществ (кальция, фосфора, цинка, кобальта и пр.). Однако при гемохроматозе подлежат ограничению продукты, богатые железом (печень, почки, мясо животных и птиц, яичный желток, какао, сушеные белые грибы, чечевица и др.), а при гепатолентикулярной дегенерации (болезнь Вильсона — Коновалова) — богатые медью (какао, фундук, гречневая, овсяная крупы, горох, фасоль, печень, кальмары и др.). Введение кальция особенно важно при длительном применении кортикостероидных гормонов с целью профилактики остеопороза и спонтанных переломов костей.
При затруднениях опорожнения кишок, в частности из-за развития геморроя, показано включение в рацион ряда послабляющих пищевых продуктов (морковь, свекла, абрикосы, чернослив в виде пюре или соответствующих соков, молочнокислые продукты).
Соблюдение диетических рекомендаций является важной мерой профилактики декомпенсации цирроза печени.
В прекоматозном состоянии и по мере выхода из комы следует вводить преимущественно легкоусвояемые углеводы, витамины и повышенное количество жидкости. Больной должен принимать пищу небольшими порциями каждые 2—2,5 ч в виде фруктовых, ягодных и овощных соков, отвара шиповника, сладкого чая с лимоном, фруктово-ягодных компотов, киселей, варенья, меда. По мере улучшения самочувствия больного разрешают протертые супы, молоко, творог, сливочное масло с дальнейшим постепенным расширением диеты.
Таким образом, при циррозе печени должна использоваться в основном диета № 5 с соответствующими коррективами. При развитии асцита больного можно переводить на диету № 10. Благоприятное влияние оказывает проведение (1 раз в 7—10 дней) разгрузочных дней (фруктово-ягодных, творожных и пр.).
Питание для восстановления печени: продукты, витамины
Печень — это один из важнейших органов нашего организма
Печень выполняет разнообразные функции, которые необходимы для нормальной работы организма и поддержания здоровья: защитную, метаболическую, секреторную и обезвреживающую.
Детоксикационная функция печени
Одной из главных функций печени является обезвреживание токсинов.
Печень работает как фильтр: она задерживает токсические вещества,
образующиеся в самом организме или поступающие с пищей, через легкие и кожу1.
Токсины — это вредные вещества, поступающие из пищи и окружающей среды, которые могут накапливаться в организме. К наиболее известным токсинам, с которыми мы сталкиваемся каждый день, относят вещества, содержащиеся в загрязненном воздухе, алкоголь и консерванты2. Однако не только экзогенные, то есть поступающие извне, вещества нуждаются в обезвреживании. В организме протекают разнообразные биохимические процессы, продукты которых также являются токсинами и могут наносить вред нашему организму3.
Повреждение печени под действием токсинов
Печень — это орган с большим потенциалом самовосстановления, но и в ее работе могут наступить сбои. Избыток токсинов отрицательно сказывается на работе клеток печени — гепатоцитов. В клетках печени накапливается слишком большое количество жиров ввиду того, что клетки не успевают их перерабатывать. Помимо этого, происходит избыточное образование свободных радикалов и развивается воспаление. Это приводит к повреждению оболочки клеток. Поврежденные клетки печени не могут нормально функционировать и нуждаются в помощи. Клетки погибнут, если им не помочь на этом этапе.
После гибели печеночных клеток соседние клетки берут на себя их функцию. Но постепенно и они перестают справляться с возросшей нагрузкой, они погибают, и на их месте образуются рубцы. Нормальная печеночная ткань превращается в соединительную ткань, которая не может выполнять привычные функции печени4.
Повторяющееся или постоянное повреждение печени, например при регулярном употреблении алкоголя, может вызвать образование выраженных рубцов. Вначале организм способен адаптироваться к тому, что здоровая ткань печени частично замещается рубцами, но в конце концов, рубцов может стать настолько много, что печень больше не сможет выполнять свои нормальные функции4.
Появление тяжести или боли в правом подреберье, нарушение аппетита, горечь во рту, повышенная утомляемость, отеки ног, кожный зуд, появление спонтанных синяков и кровоточивость десен говорят о том, что печень не может выводить токсины и ее клетки нуждаются в восстановлении5.
Полезные продукты для печени
Соблюдение здорового образа жизни и отказ от алкоголя — это важные шаги к восстановлению структуры и функции печени6.
Продуктами, восстанавливающими клетки печени, являются овощи, зелень, фрукты, ягоды, рыба, нежирное мясо, нежирные молочные продукты, бобовые, орехи и растительные масла, например оливковое масло. Включение этих продуктов в ежедневный рацион может положительно сказаться на работе печени7.
Правила здорового питания для печени
8
- Исключите из рациона продукты с высоким содержанием жира, сахара и соли. Откажитесь от жареной пищи и фастфуда.
- Минимизируйте употребление алкоголя или полностью откажитесь от него.
- Старайтесь сбалансировать свое питание. В ежедневном рационе должны присутствовать фрукты, овощи, крупы, мясо, рыба или бобовые, молоко и растительные масла.
- Включайте в рацион продукты, богатые пищевыми волокнами. Пищевые волокна помогают поддерживать работу многих органов, в первую очередь печени и кишечника.
Результаты крупных международных исследований говорят, что нам необходимо 30 грамм пищевых волокон в день9. Пищевые волокна содержатся в цельнозерновых культурах (10-15 грамм в 100 г овса, гречки или киноа), овощах (2 грамма в 100 г моркови, 2 грамма в 100 г цветной капусты), фруктах (2-4 грамма в 100 г сладких фруктов, в 100 граммах ягод — 5-8 г) и бобовых (9-13 граммов на 100 г продукта).
- Употребляйте достаточное количество воды. Нашему организму необходимо около 30 мл жидкости на 1 кг веса, то есть человеку весом 70 кг необходимо выпивать 2 литра в день.
- Откажитесь от газированных напитков. Здоровая альтернатива — обычная вода или чай.
По данным крупного японского исследования, употребление зеленого чая приводит к улучшению показателей работы печени, сердца и сосудов за счет снижения уровня жиров10. Черный чай также полезен: он защищает клетки печени от повреждения, которое наносят продукты с высоким содержанием жира11.
Препараты для восстановления клеток печени
Препаратами-помощниками, которые позволяют устранить причины повреждения клеток печени и восстановить сами клетки, являются гепатопротекторы. Гепатопротекторы способствуют повышению устойчивости печени к влиянию токсинов и нормализуют функцию ее клеток12.
- Гепатопротекторы растительного происхождения
- Гепатопротекторы животного происхождения
- Препараты с эссенциальными фосфолипидами
- Желчегонные средства
- Средства с аминокислотами
Это средства на основе экстракта расторопши, корня солодки и листьев артишока.
Результаты исследований говорят, что применение препаратов расторопши может способствовать застою желчи13. А средства на основе солодки могут приводить к задержке воды в организме и повышению артериального давления, что ограничивает их применение14.
Основу этих лекарств для восстановления клеток печени составляет гидролизат печени свиней или крупного рогатого скота. К сожалению, нет клинических исследований, доказывающих их эффективность15. Также на фоне этих препаратов может развиться аллергия15.
Основу гепатопротекторного средства составляют соевые бобы или соевый лецитин.
Препараты с эссенциальными фосфолипидами восстанавливают мембраны клеток печени. Однако повреждение печени не ограничивается только мембранами и требует более комплексного восстановления16.
К тому же фосфолипиды можно получить из обычной пищи: яйца, треска, куриная грудка, арахис и многие другие продукты содержат сопоставимое количество фосфолипидов с лекарственными препаратами17,22.
В последнее время для «чистки» печени стали популярны средства, которые увеличивают образование желчи и улучшают ее выведение из организма. Желчь образуется в печени (примерно 1,5 литра в день), запасается в желчном пузыре и затем выводится в двенадцатиперстную кишку, где участвует в пищеварении.
С желчью могут выводиться ненужные, переработанные печенью вещества. Однако к препаратам, которые увеличивают образование и выведение желчи, лучше относиться с осторожностью. Повышение оттока желчи может привести к желчной колике и смещению камней. Применение желчегонных средств строго противопоказано при желчекаменной болезни18.
Данные средства для восстановления клеток печени содержат важнейшие аминокислоты и их производные, например адеметионин (Гептрал®).
Токсины губительно воздействуют на печень. В ответ в печени снижается образование жизненно важной аминокислоты адеметионина19. При болезнях печени орган не может обеспечить себя достаточным количеством адеметионина и нуждается в помощи извне. Получить адеметионин из пищи невозможно, восполнить ее уровень помогает препарат Гептрал®20.
Гептрал® запускает реакции детоксикации внутри печени. При этом естественное восстановление клеток идет изнутри. Гептрал® уменьшает воспаление в печени, восстанавливает поврежденные мембраны клеток печени и улучшает выведение желчи20.
Гептрал® способствует выведению токсинов, восстановлению функции печени и улучшению самочувствия уже после 1-й недели приема. А эффект от приема Гептрал® может сохраняться на протяжении 3 месяцев после окончания лечения20,21.
«Чистка» печени состоит в первую очередь в восстановлении клеток, ведь только здоровые клетки могут исправно выводить токсины.
10 полезных продуктов для защиты и восстановления печени
Среди полезных продуктов, которые восстанавливают печень, овощи занимают одно из главных мест
Фото: pixabay.com
Печень защищает организм от вредных веществ и, в свою очередь, сама нуждается в защите. Восстанавливать ее работоспособность помогают полезные продукты.
Печень круглосуточно делает тяжелую работу. Три миллиона клеток, из которых она состоит, выполняют более 500 биохимических процессов, в том числе выводят токсины, перерабатывают жиры, производят питательные вещества. На этот жизненно важный орган ложится огромная нагрузка, и он нуждается в защите.
Эти полезные продукты помогают печени в ее повседневной работе
-
Грейпфрут: поддерживает работу печени благодаря антиоксидантам, пектину и витамину С. Каротиноиды, содержащиеся в грейпфруте, поддерживают восстановление клеток печени, уровень холестерина, процесс детоксикации, предотвращают рак. -
Черника: полифенол, содержащийся в чернике, действует как защита для печени. Кроме того, он замедляет образование рубцов при циррозе, а экстракт этой ягоды даже подавляет рост раковых клеток печени. -
Авокадо: антиоксидант, содержащийся в авокадо, способствует нейтрализации свободных радикалов, токсинов, помогает образованию новых клеток и восстановлению печени. -
Брокколи: краснокочанная и брюссельская капуста могут нейтрализовать токсины. Питательные вещества, содержащиеся в брокколи, такие как гликозиды горчичного масла, прекрасно стимулируют деятельность печени. -
Овес: обладает детоксикационным эффектом, поддерживает метаболизм и обеспечивает восстановление печени. Овес богат клетчаткой и усваивается медленно, что важно для людей с ожирением печени. -
Киноа: семена «перуанской лебеды» содержат много цинка и помогают клеткам печени расти и вырабатывать антитела. Киноа содержит аминокислоту L-триптофан, которая превращается в серотонин и делает нас счастливее. -
Артишоки: содержащиеся в них горькие вещества, такие как цинаропикрин, стимулируют образование желудочной кислоты, которая препятствует образованию жира в печени. -
Свекла: бетанин, придающий этому полезному овощу красный цвет, оказывает противовоспалительное и детоксицирующее действие. Флавоноиды и бета-каротин улучшают работу печени и способствуют процессу очищения. -
Чеснок: соединения аллицина, селена и серы делают пахучий клубень настоящим другом и защитником печени. -
Перец чили: жгучее вещество капсаицин способствует восстановлению поврежденной печени даже после многих лет стресса.
Ранее «Кубанские новости» рассказали о самых опасных для печени продуктах.
Диета при циррозе печени – не просто рекомендация, а обязательная часть лечения. Особенности диеты при циррозе — Автор Екатерина Данилова
Многие заболевания печени, хронический алкоголизм, интоксикация лекарствами приводит к серьезным изменениям этого органа.
Под воздействием токсического влияния, клетки отмирают, на их месте образуется соединительная ткань, что приводит к циррозу.
Печень выполняет множество функций, а поскольку наблюдается ее поражение, организм остается без главного органа детоксикации. Диета при циррозе печени необходима, чтобы снизить нагрузку на этот орган.
Правильное питание улучшит его состояние, предотвратит дальнейшие изменения.
От чего зависит питание при циррозе печени?
Часто можно столкнуться с проблемой, что диета при циррозе печени имеет противоречивые рекомендации. Один источник говорит, что белок нужно уменьшить, другой – наоборот, также это касается соли, воды, жиров. Не разобравшись, можно запутаться и употреблять не те продукты, что навредит печени. На самом деле все просто.
Рекомендации зависят от функционального состояния органа. Если цирроз компенсированный (клетки еще не погибли, функция существенно не нарушена), диета не ограничивает количество белка, воды, соли, меню более разнообразное. В случае декомпенсации, когда ткань печени заменена соединительной, и она не функционирует нормально, основной задачей есть уменьшить нагрузку на печень. С этой целью с рациона убираются продукты, которые раздражают печень или стимулируют ее работу.
Общие правила диеты при циррозе печени
Как при компенсированном, так и декомпенсированном циррозе питание должно быть дробное. Порции небольшие, в идеале, должны поместиться в ладошку, но частые, 4 – 5 раз в день. Таким образом, можно избежать чрезмерной нагрузки на печень, улучшить работу органов пищеварения.
Калорийность снижать не нужно, только в случае ожирения, и под контролем врача. Но поскольку в больных циррозом наблюдается снижение массы тела, питание должно быть полноценным (2800-3500 ккал).
Основной источник энергии – углеводы, они преобладают в меню.
Обязательно в организм должны поступать витамины, особенно группы В.
Диета при циррозе печени предусматривает снижение до минимума количества соли, при компенсированном циррозе достаточно употреблять 8 г в сутки, при декомпенсации желательно не солить пищу, суточная норма – 3-4 г максимум.
Пища должна быть комнатной температуры, слишком горячая или холодная стимулирует желчный пузырь, что приводит к спазму и застою желчи.
Исключить жареные продукты, вареные или запеченные блюда допускаются в диете при циррозе печени.
Диета при циррозе печени: скажем «Нет» голоданию
Распространено мнение, что лечебное голодание помогает при многих заболеваниях и является чуть ли не панацеей. Но в случае цирроза, это опасная процедура.
Если в организм не поступает достаточное количество питательных веществ, энергия берется с собственных тканей. Например, при дефиците белка распадается мышечная ткань, образуется аммиак, что очень токсичен для организма. Поскольку печень не работает нормально, не может его обезвредить, он приводит к печеночной энцефалопатии.
При длительном голодании начинают расходоваться собственные запасы. Жировые отложения, что есть в организме, распадаются до жирных кислот. Они также поражают печень.
Важно! Голодание при циррозе печени принесет только вред, ухудшит состояние, может вызвать осложнения. Потому категорически запрещено!
Компенсированная форма цирроза. Особенности питания
При этом варианте клетки не утратили функции усваивать белок, обезвреживать продукты его распада, особенно аммиак. Потому количество белков не ограничивается, они необходимы организму, как строительный материал, источник аминокислот. В результате печень возобновляется быстрее, замедляется процесс ее гибели.
Диета при циррозе печени допускает 130 – 140 г белка, предпочтительнее творог, белок яйца, рыба, нежирное мясо, соя, молоко.
Жиров должно быть 80 -90 г в день, преимущество отдается растительным, животные исключаются. Исключением есть сливочное масло, можно добавлять чайную ложку в кашу, делать бутерброд.
Углеводы – основа рациона, допускается до 450 г. В минимальном количестве это могут быть сладости: мед, варенье, желе, фрукты, печенье, но их количество не должно превышать ¼ всех углеводов.
Количество воды не ограничивается, достаточно выпивать суточную норму: 1.5 – 2 л.
Уменьшение соли необходимо при циррозе до 8 г в сутки, стараться не солить пищу, или обходиться небольшим количеством.
Декомпенсация цирроза. Что ограничить?
Когда клетки не исполняют свою функцию, нельзя нагружать печень.
Количество белка сводится к минимуму, при тяжелом состоянии он вообще исключается. Разрешено употреблять до 30 г в виде творога, белков, нежирной рыбы, мяса.
Жиры преимущественно растительные, ограничены до 50 -60 г.
Углеводы являются основным источником энергии, увеличивается их количество до 450 г на сутки.
Соль. Декомпенсация цирроза часто сопровождается асцитом (скоплением жидкости в брюшной полости). В состав соли входит натрий, который задерживает воду в организме. Чтобы не усугублять состояние, нужно максимально отказаться от соли, придерживаться нормы 3 – 4 г на сутки. При готовке не досаливать, так как в готовых продуктах: хлебе, печенье, макаронах уже содержится соль, и ее количество нужно учитывать. Заменить можно небольшим количеством лимонного сока, уксуса, специями, в состав которых не входит соль.
Также ограничивают количество воды. Желательно выпивать не более 500-700 мл воды в сутки, чтобы не задерживать жидкость в организме.
Запрещенные продукты:
Жареная еда. В процессе жарки, под действием высокой температуры образуются токсические формы жиров, что поражают печень.
Диета при циррозе печени категорически запрещает употребление любого вида алкоголя. Печень берет участие в его обезвреживании, выделяет ферменты, что способствуют его выведению. Если печень поражена, алкоголь негативно воздействует на многие органы и системы, в частности на нервную систему. Кроме того, непосредственно он поражает сами клетки печени, ухудшая состояние.
Соленые, острые продукты (колбасы, консервы, селедку, маринованные овощи, горчице, кетчуп).
Овощи, в составе которых есть эфирное масло (лук, чеснок, редис), щавель.
Грибы, бобовые. Хотя они и являются источником белка, но тяжело и долго перевариваются и создают дополнительную нагрузку на печень.
Хлеб свежей выпечки, печенье, свежая сдоба.
Сало животного происхождения (свиное, говяжье), жирные сорта мяса, рыбы, курица с кожей, печень, почки, сердце.
Сметану, сливки, творог высокой жирности нужно заменить обезжиренными вариантами.
Чай, крепкий кофе, газированные напитки.
Разрешается к употреблению:
Хлебобулочные изделия вчерашней выпечки: белый и ржаной хлеб, сухари, печеные пирожки с фруктами, творогом.
Нежирное мясо, рыба. Рекомендуется говядина, курица, индейка без кожи и жира, кролик. Готовить можно в виде котлет, отбивных, тефтелей, плова с вареным мясом.
Диета при циррозе печени включает супы только на овощном отваре с крупами, можно добавлять отварное мясо или рыбу.
Белки яиц запеченные или отварные. Ограничить желток до одного в сутки.
Овощи в любом виде. Можно есть сырые, отварные, приготовленные на пару или тушеные. В период декомпенсации перетирать в виде пюре овощи, что имеют много клетчатки.
Крупы должны составлять основу рациона. Рассыпчатые или перетертые, допускается добавление молока. Разрешены макароны.
Ягоды, фрукты, мед, варенье, зефир. Особенно полезны сухофрукты, так как являются источником калия, который необходим при декомпенсации цирроза.
Некрепкий чай, соки компоты, кисели можно употреблять в небольшом количестве.
Сливочное масло добавляется в каши, десерты, супы не больше 1 чайной ложки.
Молочные продукты, сметану, сливки брать самой низкой жирности или разводить напополам с водой.
Примерное меню на день при компенсированном циррозе
Завтрак: рисовая молочная каша (использовать нежирное молоко или развести с водой) 300 г, яблоко вместе с морковкой натереть на терке, добавить 1 чайную ложку меда и оливкового масла, компот или некрепкий чай, можно с молоком.
Перекус: пирожок с отварным мясом и рисом, запеченный в духовке, вчерашней выпечки – 100 г, компот.
Обед: макароны с добавлением сливочного масла 200 г, рыбная или куриная котлета на пару 100 г, салат со свежих овощей, заправленный оливковым маслом или нежирной сметаной 100 г.
Перекус: нежирный творог 200 г, сухофрукты 40 г, варенье 10 г. Перемешать ингредиенты.
Ужин: картофельное пюре 150 г, кусочек хлеба вчерашней выпечки, омлет с 3 белков яиц и одного желтка на пару, кусочек запеченной рыбы 100 г.
На ночь можно попробовать выпить кефир, если дискомфорта не будет, рекомендовано постоянное его употребление.
Меню при декомпенсации включает:
Завтрак: протертая гречневая каша с молоком 150 г, запеченная груша с медом.
Перекус: сухари с молоком.
Обед: овощной суп с перетертыми овощами и макаронами 200 г, куриное суфле, приготовленное на пару 80 г, кисель вишневый 150 г.
Перекус: запеканка из манки и фруктов – кусочек, отвар шиповника.
Ужин: морковно-картофельное пюре со сливочным маслом 200 г, хлеб вчерашней выпечки 30 г, два отварных яичных белка.
Диета при циррозе: вкусные блюда
Чтобы диета при циррозе печени была разнообразнее, можно использовать множество рецептов, немного их переделав и исключив вредные продукты.
Овсяно-тыквенная запеканка
Рецепт достаточно прост, и все продукты имеются под рукой.
Необходимо почистить тыкву 400 г, порезать на кусочки и отварить в воде до готовности. Рекомендовано выбирать оранжевую тыкву, она слаще и можно уменьшить количество сахара. Потом измельчить в виде пюре, добавить 120 г овсяных хлопьев и оставить на полчаса, чтобы они набухли. В готовую смесь положить столовую ложку меда, взбитый яичный белок. Аккуратно переложить в форму для выпекания (лучше использовать силиконовую, так как ее не нужно дополнительно смазывать маслом) и поставить в духовку на 180 градусов до образования золотистой корочки (30 – 40 минут).
Ленивые вареники
Необходимо взять нежирный творог 200 г, перетереть через сито, добавить сахар либо мед столовую ложку, перемешать. Аккуратно ввести яичный белок и 3 столовых ложки муки. Из полученной массы скатать небольшие шарики и поставить в холодильник на час. Далее вскипятить воду и на несколько минут кинуть туда шарики, пока не всплывут. Дать остыть, употреблять в теплом виде, можно добавить варенье, фрукты.
Печень – чрезвычайно важный орган. При заболеваниях первостепенной задачей является, как можно скорее восстановить ее функцию, если это невозможно, как при циррозе, не допустить прогрессирования.
В одном ряду с медикаментозным лечением стоит диета при циррозе печени, она способна поддерживать нормальную функцию печени, помогать в восстановлении клеток.
Потому правильное питание при циррозе – залог успешного лечения.
Полезные ссылки:
что можно есть? – Алкоголизм.ком
Питание при циррозе печени предусматривает строгий рацион, от которого во многом зависит исход комплексного лечения. Цирроз – это острое заболевание печени, характеризующееся появлением соединительной, безжизненной ткани, вследствие отмирания гепацитов. Это происходит по различным причинам, но возглавляет список факторов возникновения именно алкоголь. Токсин, попадая в организм, наносит сокрушительный удар по всем органам, но тяжелее всего приходится печени, ведь на ней лежит вся ответственность по фильтрации яда.
Оздоровление предполагает комплексный подход, а, значит, и диета при циррозе печени должна быть утверждена специалистом.
Так, давайте разберемся, что можно и что нельзя есть при циррозе печени, какие фрукты можно ввести и как изменится рацион при гепатите.
Основные аспекты диеты номер 5
Такой вариант питания, назначается при диагностировании различных заболеваний не только печени, но и желчного пузыря. Также, диета нацелена на стабилизацию состояния при острых патологиях.
Основные нюансы питания:
- Диета предполагает строгое соблюдение уровня КБЖУ. Белков должно быть не более 90г, жиры в таком же количестве, а вот углеводов около 340г.
- Из меню исключается все жаренное и обильно приправленное специями.
- Минимум холестерина, т.е. полный отказ от жирного мяса.
- В рацион необходимо ввести много свежих фруктов и овощей, ведь они способствуют выведению желчи, а, значит, и избавлению от холестерина.
- Из питания больного исключаются все холодные блюда и напитки, еда должна быть комнатной температуры.
- Кушать 5 раз в день.
- Отдавать предпочтение именно вареным продуктам, но иногда допускается и запекание.
- В полдник лучше выпить отвар шиповника, который является составной частью комплексного лечения.
- За 2 часа, до того как человек ложится спать, необходимо выпить стакан кефира, он станет незаменимым помощником печени.
Что можно есть при циррозе печени:
- Мясо низкой жирности, обычно это говядина и любые виды птицы.
- Рыба нежирная (отдайте предпочтение треске, щуке и судаку).
- Сосиски, но только молочные. Лучше, конечно, от них отказаться, но иногда можно себе позволить.
- Общее количество яиц за одни сутки – 1 шт. Если хотите приготовить омлет, добавьте туда только белки.
- Любые, но не тяжелые каши, желательно молочные.
- Макароны также разрешаются.
- Молочная продукция, желательно обезжиренная. Сыры разрешены с минимальным количеством специй.
- Ограничение на употребление любого вида масла – 50г/сутки.
- Допускаются все фрукты и ягоды, но помимо кислых сортов. Не запрещен лимон, но не в чистом виде, а как дополнение к чаю.
- Компот, сок и кисель – разрешенные напитки.
- Любые овощи и зелень.
- Суп из овощей или на молоке.
- Слабозаваренный чай, кофе, но при условии, что он будет с добавлением молока. Полезен также отвар шиповника.
- Любые виды хлебной продукции, но только сушенной.
- Варенье и мед, также некоторые сладости.
Что нельзя есть при циррозе печени:
- Категорически запрещено все мучное, к которому помимо хлеба относятся блины и булочки.
- Никаких мясных, грибных, рыбных бульонов.
- Жирное мясо и рыба.
- Все копченое, острое, маринованное и консервированное под запретом.
- Кислые продукты, особенно фрукты и ягоды.
- Алкоголь – стоит отказаться от главного провокатора болезни.
- Недопустимы: редиска, щавель, редька и шпинат.
- Крепкий чай, кофе и какао.
- Запрет на холодные продукты, в том числе и мороженое.
- Никакого шоколада и пирожных.
к содержанию ↑
Примерное утвержденное меню
Врачами было разработано примерное меню, чтобы показать рацион питания больного. Рецепты каждого блюда, мы также рассмотрим.
Итак, за день, больному разрешенного 3 ломтика хлеба и около 3 столовых ложек сахара. Проснувшись можно съесть творожный пудинг и овсянку или омлет (1 яйцо и 2 белка), творог с медом. Заварите себе чай, добавьте молока.
Спустя два-три часа приготовьте курицу, лучше отварить или в пароварке. В качестве гарнира сварите гречку и кусочек хлеба. Если же вы совершенно не голодны, то съешьте медовое яблоко, запеченное в духовке.
После полудня, можно позволить себе картофельный крем-суп, запеченное или отварное нежирное мясо под белым соусом. В качестве гарнира можно подать салат или запеченные, с мясом, овощи. Заранее приготовьте яблочный кисель.
В полдник выпейте отвар шиповника. На ужин (после 18:00) подайте к столу вареную рыбу, с картофелем или овощами. А вот за два часа до сна выпейте кефир или отвар шиповника.
За весь день были использованы все необходимые категории продуктов. Главное помните, что хлеб не должен быть свежим, желательно его заранее подсушить.
Для приготовления творожного пудинга нам понадобится:
- 1 стакан протертого или кремообразного творога;
- Желток одного яйца и два белка;
- 2 столовой ложки сахара;
- 20 гр. манки;
- 15 гр. разогретого сливочного масла.
- Изюм по вкусу.
Все ингредиенты, кроме белков соединяем. Белки взбиваем до устойчивых пиков и смешиваем с творожной массой. Смесь разравниваем и запекаем.
Картофельный крем-суп:
- 4 небольших картофелины;
- 1 небольшую морковку;
- 1 средняя луковица;
- сливочное масло;
Очистить и нарезать картофель, поставить вариться вместе с лаврушкой. Натереть или нарезать мелко морковку и лук, добавить к картофелю. Посолить и добавить немного масла для вкуса. Как только картофель будет готов, слить лишнюю воду и блендером измельчить до кремообразного состояния.
Мясо под белым соусом:
- 1,5 ст.л сливочного масла;
- 20 грамм муки;
- 200 мл молока;
- 300 грамм говядины или любого другого мяса (нежирного).
Предварительно, мясо можно замариновать в кефире, чтобы оно стало мягче.
Топим масло и добавляем к нему муку. Ставим молоко на огонь и вливаем в него масляную смесь. Варим, пока масса не загустеет, обязательно посолите.
Варим или готовим на пару мясо. При варке, бульон сливаем, он категорически запрещен для больного циррозом. Мясо выложить на фольгу или в форму, всю поверхность залить соусом и выпекать до готовности (примерно минут 12).
Яблочный кисель:
- Полкилограмма яблок;
- Пол-литра воды;
- 5 столовых ложек сахара;
- 30 гр картофельного крахмала.
Фрукты очищаем, нарезаем и ставим варить в заданном количестве воды. Как только они размякнут, превратить их в пюре. Добавить сахар и довести до кипения. Всыпать крахмал и ждать загустения.
Рецепты достаточно просты и не предполагают особых усилий.
к содержанию ↑
Питание при циррозе печени и гепатите
Если у вас диагностировали заболевание, которое предполагает, что вы не вылечитесь, да и к тому же оно выявлено при гепатите, то питание немного меняется.
В целом, диета при циррозе отличается количеством жиров, в данном случае их разрешено от 50 до 75 гр., все зависит от того, как проявляются признаки.
День лучше начать с омлета из одного желтка и двух белков или же манной каши на молоке. До обеда можно приготовить котлеты из говядины на пару, гречку и чай.
На обед приготовить легкий овощной супчик, сварить курицу и гречку. А на ужин можно кушать рыбу, желательно отварную или на пару, в качестве гарнира подать овощи. А перед сном кефир или обезжиренный йогурт.
Главное, исключить из рациона соль или, хотя бы, сократить ее до минимума. Как только прошла острая стадия, и симптомы утихли, можно по чуть-чуть вводить жиры и соль
Каждая стадия цирроза предполагает свое индивидуальное питание:
- Начальный этап (стадия компенсации) – рекомендуется диета при циррозе печени №5, лучше придерживаться ее на протяжении всей жизни.
- Вторая стадия (этап субкомпенсации) предполагает, что питание не изменится.
- Третий этап (стадия декомпенсации) – видоизменяется диета, в 3 раза уменьшают количество потребляемого белка. Это объясняется тем, что при переваривании белка, выделяется аммиак, а печень не в состоянии переработать такое вещество, которое отравляет организм, да и к тому же цирроз зафиксирован при гепатите.
- Когда симптомы прогрессируют, диета при циррозе печени предполагает полный запрет на употребление белка.
Таким образом, следует понимать, что каждая болезнь, предполагает свое, особенное питание. Цирроз – это опасное заболевание и в случае неправильного лечения, может привести к печальным последствиям.
Лечение цирроза печени — NHS
Лечение цирроза печени зависит от того, что его вызвало. Цирроз обычно невозможно вылечить, но есть способы справиться с симптомами и любыми осложнениями и остановить ухудшение состояния.
Изменения в образе жизни
Если у вас цирроз, вы можете внести несколько изменений в образ жизни, чтобы снизить вероятность дальнейших проблем и осложнений.К ним относятся:
Изменения в рационе питания
Недоедание часто встречается у людей с циррозом печени, поэтому важно соблюдать здоровую сбалансированную диету, чтобы получать все необходимые питательные вещества.
Сокращение потребления соли может помочь снизить вероятность отека ног, ступней и живота, вызванного скоплением жидкости.
Повреждение вашей печени может означать, что она не может накапливать гликоген, который является топливом, необходимым организму для получения энергии.
Когда это происходит, ваша мышечная ткань используется для получения энергии между приемами пищи, что приводит к потере мышц и слабости.Это означает, что вам могут потребоваться дополнительные калории и белок в вашем рационе.
Полезные закуски между приемами пищи или 3 или 4 небольших приема пищи в день вместо 1 или 2 больших приемов пищи могут помочь.
Медицина
Необходимое вам лекарство будет зависеть от того, что вызвало повреждение вашей печени. Например, если цирроз печени возник в результате длительного вирусного гепатита, вам могут назначить противовирусные препараты.
Вам могут предложить лекарства для облегчения симптомов цирроза, например:
- диуретики, которые используются в сочетании с диетой с низким содержанием соли для уменьшения количества жидкости в вашем теле, что помогает при отеках (отеках).
- лекарство, помогающее при высоком кровяном давлении в главной вене, по которой кровь поступает в печень (портальная гипертензия)
- рецептурные кремы для облегчения кожного зуда
Лечение осложнений
Если цирроз прогрессирует и ваша печень больше не может функционировать (декомпенсированный цирроз), у вас могут возникнуть осложнения, требующие лечения.
Набухшие или кровоточащие вены
Когда цирроз прогрессирует, это может привести к набуханию вен пищевода (пищевода) или желудка. Это называется варикозным расширением вен пищевода и варикозным расширением вен желудка.
Эндоскопия используется для диагностики варикозного расширения вен пищевода и желудка.
Вам могут дать лекарство, называемое бета-блокатором, например пропранолол, чтобы уменьшить вероятность кровотечения из варикозно расширенных вен или остановить кровотечение.
Если у вас рвота с кровью или кровь в помете, это может быть связано с кровотечением из варикозно расширенных вен (варикозное кровотечение).Вам понадобится срочное лечение. Немедленно обратитесь в ближайший к вам отдел A&E.
Существует несколько методов лечения, используемых для предотвращения или остановки кровотечения, например, лекарства и наложение повязки на вены (эндоскопическая перевязка варикозного расширения вен).
Узнайте больше о лечении варикозного расширения вен пищевода и желудка от Британского фонда печени.
Жидкость в животе и ногах
Накопление жидкости в области живота (асцит) или ногах и лодыжках (периферический отек) является частым осложнением прогрессирования цирроза.
Основные методы лечения — это исключение соли из рациона и прием лекарств, называемых мочегонными, например спиронолактон или фуросемид.
Если жидкость в животе инфицирована, вам могут потребоваться антибиотики. В тяжелых случаях может потребоваться откачать жидкость из области живота с помощью трубки.
Энцефалопатия
Цирроз иногда может вызывать проблемы с функцией вашего мозга (энцефалопатия).
Симптомы включают спутанность сознания, сонливость и проблемы с концентрацией внимания.Это происходит потому, что печень больше не может правильно выводить токсины.
Основным средством лечения энцефалопатии является сироп лактулозы. Это действует как слабительное и помогает вывести токсины из вашего тела. Вам также может потребоваться прием антибиотика под названием рифаксимин, чтобы предотвратить инфекцию.
Кровотечение
Цирроз может повлиять на способность вашей печени образовывать сгустки крови, что означает вероятность сильного кровотечения, если вы порежетесь, сделаете операцию или стоматолог.
Вам могут дать лекарства или продукт крови, называемый плазмой, для предотвращения или лечения кровотечения.
Поговорите со своим врачом о своем состоянии и риске кровотечения перед операцией, включая любую стоматологическую работу.
Пересадка печени
Если цирроз прогрессирует и ваша печень серьезно повреждена, трансплантация печени может быть единственным вариантом лечения.
Это серьезная операция, которая включает удаление больной печени и замену ее здоровой печенью от донора.
Вероятно, вам придется долго ждать, пока появится подходящая донорская печень.
Вы не сможете сделать пересадку печени, если цирроз печени был вызван заболеванием печени, связанным с алкоголем, и вы продолжаете употреблять алкоголь.
Узнайте больше о трансплантации печени от British Liver Trust.
Диабет
Диабет может ухудшиться, если у вас диабет 2 типа и у вас разовьется цирроз печени.
Это связано с тем, что цирроз может повысить вашу резистентность к инсулину, гормону, вырабатываемому организмом для контроля уровня сахара в крови.
Лечение цирроза и диабета может быть очень сложной задачей. Вам потребуется тщательное наблюдение и, возможно, потребуется принять несколько разных лекарств.
Рак печени
Наличие цирроза увеличивает вероятность рака печени, чаще всего такого типа, который называется гепатоцеллюлярной карциномой (ГЦК).
Многие симптомы рака печени аналогичны симптомам цирроза, поэтому важны регулярные проверки на рак печени.
Каждые 6 месяцев вам следует проходить УЗИ и сдавать анализы крови для проверки на ГЦК.
Подробнее о раке печени.
Последняя проверка страницы: 29 июня 2020 г.
Срок следующего рассмотрения: 29 июня 2023 г.
Цирроз печени | Michigan Medicine
Когда что-то атакует и повреждает печень, клетки печени гибнут и образуется рубцовая ткань (в течение нескольких лет), что известно как фиброз . Когда вся печень покрывается рубцами, она сжимается и затвердевает, что называется циррозом . Обычно это повреждение не может быть устранено, если основная причина не может быть устранена (например, путем прекращения употребления алкоголя или путем устранения вируса гепатита С) или контролироваться (например, с помощью противовирусного лечения гепатита В).Любое заболевание, которое поражает печень в течение длительного периода времени, может привести к фиброзу и, в конечном итоге, к циррозу.
В рамках программы по лечению цирроза печени, являющейся частью программы гепатологии Мичиганского университета, наша многопрофильная команда оказывает поддержку в лечении хронических заболеваний людям с циррозом. Наши пациенты проходят структурированное обучение по вопросам самоконтроля заболеваний и участвуют в специальной программе, которая отслеживает поддержание здоровья, например, скрининг на гепатоцеллюлярную карциному (рак печени).
Кто подвержен риску цирроза печени?
Существует ряд причин, по которым печень может быть повреждена до уровня цирроза, в том числе:
- Хронический алкоголизм
- Аутоиммунное заболевание печени
- Гепатиты B и C
- Неалкогольная жировая болезнь печени
- Заболевания желчевыводящих путей
- Долгосрочное воздействие определенных лекарств / лекарств
- Наследственные заболевания, такие как наследственный гемохроматоз
Симптомы цирроза печени
Можно жить годами без каких-либо симптомов цирроза печени.Однако, если ничего не предпринять для устранения причины цирроза, в конечном итоге тело будет поражено поражением, и симптомы станут очевидными, например:
- Низкое потребление энергии
- Плохой аппетит
- Похудание
- Потеря мышечной массы
- Накопление / набухание жидкости
У вас также могут развиться эти более серьезные симптомы из-за прогрессирования цирроза печени из компенсированного состояния в декомпенсированное, что может быть опасным для жизни:
- Внутреннее кровотечение из крупных кровеносных сосудов пищевода, называемое кровотечением из варикозно расширенных вен
- Накопление жидкости в животе, называемое асцитом
- Путаница из-за накопления токсинов в крови, называемая энцефалопатией
- Пожелтение глаз и кожи, называемое желтухой
- Почечная недостаточность
Как диагностировать цирроз печени?
Чтобы диагностировать цирроз печени, мы начинаем с подробного разговора, чтобы понять ваши симптомы, и физического осмотра.Ваш врач может решить, что необходимы дополнительные анализы. Они могут включать:
- Анализ крови
- Визуализирующие обследования: компьютерная томография, МРТ или УЗИ для выявления признаков заболевания в печени.
- Неинвазивные методы определения стадии фиброза (см. Следующий раздел)
- Эндоскопия: для поиска аномальных вен, особенно в пищеводе, желудке и кишечнике.
- Тест функции печени: группа тестов, используемых для проверки на воспаление и повреждение печени.
- Биопсия печени: Удаление ткани для исследования под микроскопом с помощью тонкоигольной аспирации с использованием эндоскопического ультразвука (EUS), которая включает использование эндоскопа, гибкой трубки с подсветкой толщиной примерно с палец для исследования печени и создания подробных изображений с помощью ультразвука. изображения.
Неинвазивные методы определения стадии фиброза и оценки содержания жира в печени
Эластография печени — это неинвазивный способ определения степени фиброза (рубцевания).Он обеспечивает более точную оценку расширенного фиброза, чем методы визуализации. Эластография печени включает использование поверхностного ультразвукового зонда, который доставляет низкочастотный импульс или поперечную волну к небольшому объему ткани печени под грудной клеткой. Передача звуковой волны совершенно безболезненна.
Существует несколько подходов к использованию этого метода: переходная эластография с контролем вибрации (VCTE), магнитно-резонансная эластография (MRE), эластография на основе силы акустического излучения и эластография сдвиговой волной.Из этих подходов наиболее широко используется во всем мире нестационарная эластография с контролем вибрации.
И VCTE, и MRE доступны в Мичиганском университете. Врачи из программы гепатологии Университета Мичигана используют устройство FibroScan, которое было одобрено FDA для измерений эластографии печени у пациентов с известным хроническим заболеванием печени, особенно у пациентов с хроническим гепатитом С и жировой болезнью печени. Для этого теста доступны записи в тот же день.
Какое лечение существует при циррозе?
Печень способна восстанавливаться после легких повреждений. Однако при циррозе поражение настолько серьезное, что печень не может восстанавливать себя или функционировать должным образом. Есть несколько способов помочь с повреждениями, вызванными циррозом печени:
Лекарства и диета: Используется для контроля накопления жидкости и токсинов. Консультации по вопросам питания доступны в клинике печени Мичиганского университета.
Верхняя эндоскопия: Амбулаторная седативная процедура, верхняя эндоскопия может использоваться для наложения резинок на варикозные узлы (расширенные вены пищевода) для предотвращения кровотечения.
Кроме того, мы предлагаем следующие более продвинутые методы лечения:
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Стент, помещаемый внутри печени для облегчения прохождения крови. Это делается для пациентов с неконтролируемым или повторяющимся кровотечением из варикозно расширенных вен (расширенные вены пищевода) или асцитом (скопление жидкости в животе), которые нельзя контролировать с помощью лекарств.
Баллонно-ретроградная трансвенозная облитерация (BRTO): Минимально инвазивная процедура для лечения кровотечения из расширенных вен желудка. Эта процедура доступна только в нескольких медицинских центрах по всей стране.
Трансплантация печени: Операция по удалению больной печени и замене ее печенью другого человека.
Другие услуги по лечению цирроза в программе гепатологии Мичиганского университета
- Пациентам предоставляется «набор инструментов» для лечения цирроза, которые они могут забрать домой.Цирроз печени: инструментарий для пациентов.
- Пациентам и лицам, осуществляющим уход, предоставляется информация об общих симптомах и рекомендации по их ведению в виде серии видеороликов, подготовленных при участии поставщиков медицинских услуг, пациентов и лиц, осуществляющих уход
- Когнитивные тесты для выявления энцефалопатии
- Телефонная система управления пациентами между визитами
- Безупречный скоординированный уход с программами трансплантации печени и опухолей печени
Прочая информация о здоровье пищеварительной системы и печени
Чтобы увидеть сопутствующие медицинские услуги, которые мы предлагаем, посетите нашу страницу с обзором здоровья пищеварительной системы и печени.
Назначить встречу
Чтобы записаться на прием в программу гепатологии Мичиганского университета для обсуждения лечения цирроза печени, позвоните нам по телефону по бесплатному телефону 844-233-0433.
Лечение цирроза печени | NIDDK
В разделе:
Как врачи лечат цирроз?
У врачей нет специальных методов лечения цирроза печени. Однако они могут лечить многие заболевания, вызывающие цирроз.Некоторые заболевания, вызывающие цирроз, можно вылечить. Лечение основных причин цирроза может предотвратить его ухудшение и помочь предотвратить печеночную недостаточность. Успешное лечение может постепенно улучшить состояние рубцевания печени.
Как врачи лечат причины цирроза?
Врачи чаще всего лечат причины цирроза с помощью лекарств. Ваш врач порекомендует вам прекратить такие действия, как употребление алкоголя и определенные лекарства, которые могли вызвать цирроз или усугубить его.
Алкогольная болезнь печени
Если у вас алкогольная болезнь печени, врач порекомендует вам полностью отказаться от употребления алкоголя. Он или она может направить вас на лечение от алкоголя.
Неалкогольная жировая болезнь печени
Если у вас неалкогольная жировая болезнь печени, ваш врач может порекомендовать похудеть. Снижение веса за счет здорового питания и регулярной физической активности может уменьшить жир в печени, воспаление и рубцевание.
Хронический гепатит C
Если у вас хронический гепатит С, ваш врач может назначить одно или несколько лекарств, одобренных для лечения гепатита С с 2013 года.Исследования показали, что эти лекарства могут вылечить хронический гепатит С у 80-95 процентов людей с этим заболеванием. 5
Хронический гепатит В
При хроническом гепатите B ваш врач может назначить противовирусные препараты, которые замедляют или останавливают дальнейшее повреждение вируса вашей печени.
Аутоиммунный гепатит
Врачи лечат аутоиммунный гепатит лекарствами, которые подавляют или снижают активность вашей иммунной системы.
Заболевания, повреждающие, разрушающие или блокирующие желчные протоки
Врачи обычно лечат заболевания, которые повреждают, разрушают или блокируют желчные протоки, с помощью таких лекарств, как урсодиол (Actigall, Urso).Врачи могут использовать хирургические процедуры, чтобы открыть суженные или заблокированные желчные протоки. Заболевания, которые повреждают, разрушают или блокируют желчные протоки, включают первичный билиарный холангит и первичный склерозирующий холангит.
Наследственные болезни печени
Лечение наследственных заболеваний печени зависит от заболевания. Лечение чаще всего направлено на устранение симптомов и осложнений.
Долгосрочное употребление некоторых лекарств
Единственное специальное лечение для большинства случаев цирроза, вызванного определенными лекарствами, — это прекращение приема лекарства, вызвавшего проблему.Поговорите со своим врачом, прежде чем прекратить принимать какие-либо лекарства.
Как врачи лечат осложнения цирроза печени?
Лечение осложнений цирроза печени включает следующее.
Портальная гипертензия
Врачи лечат портальную гипертензию с помощью лекарств, снижающих высокое кровяное давление в воротной вене. Лечение осложнений портальной гипертензии включает
- Расширенные вены пищевода или желудка, называемые варикозным расширением вен. Ваш врач может назначить лекарства для снижения давления в венах пищевода или желудка. Это снижает вероятность того, что вены увеличатся и разорвутся, что приведет к внутреннему кровотечению. Если вас рвет кровью или у вас черный или кровавый стул, немедленно обратитесь в больницу. Врачи могут выполнять процедуры во время эндоскопии верхних отделов ЖКТ или использовать хирургические процедуры для остановки внутреннего кровотечения.
- Отек ног, лодыжек или ступней, называемый отеком. Ваш врач может назначить лекарства, выводящие жидкость из вашего тела.Ваш врач порекомендует ограничить количество соли в вашем рационе.
- Скопление жидкости в брюшной полости, называемое асцитом. Ваш врач может назначить лекарства, выводящие жидкость из вашего тела. Ваш врач порекомендует ограничить количество соли в вашем рационе. Если у вас в брюшной полости большое количество жидкости, врач может использовать иглу или трубку для слива жидкости. Он или она проверит жидкость на наличие признаков инфекции. Ваш врач может назначить лекарства для лечения инфекции или предотвращения инфекции.
- Путаница, трудности с мышлением, потеря памяти, изменения личности или нарушения сна, называемые печеночной энцефалопатией. Ваш врач может назначить лекарства, которые помогают снизить уровень токсинов в вашем мозгу и улучшить работу мозга.
Инфекции
Если у вас бактериальная инфекция, врач пропишет вам антибиотик.
Рак печени
Ваш врач может лечить рак печени с помощью медицинских процедур, удаляющих или разрушающих раковые клетки, таких как хирургия, лучевая терапия и химиотерапия.Врачи также лечат рак печени с помощью трансплантации печени.
Печеночная недостаточность
Печеночная недостаточность, также называемая терминальной стадией заболевания печени, возникает, когда печень перестает работать. Единственное лечение печеночной недостаточности — это пересадка печени.
Другие осложнения
Ваш врач может лечить другие осложнения путем изменения лекарств, диеты или физической активности. Ваш врач также может порекомендовать операцию.
Что я могу сделать, чтобы предотвратить обострение цирроза?
Чтобы предотвратить обострение цирроза печени, вы можете сделать следующее.
Поговорите со своим врачом о вашем риске заболеть раком печени и о том, как часто вас следует проверять.
Когда врачи рассматривают возможность трансплантации печени при циррозе?
Ваш врач рассмотрит возможность трансплантации печени, если цирроз приводит к печеночной недостаточности. Врачи рассматривают возможность пересадки печени только после того, как исключат все другие варианты лечения. Поговорите со своим врачом о том, подходит ли вам пересадка печени.
Поговорите со своим врачом о том, подходит ли вам пересадка печени.
Список литературы
[5] Часто задаваемые вопросы о гепатите C для медицинских работников. Центры по контролю и профилактике заболеваний, веб-сайт отдела вирусных гепатитов.www.cdc.gov/hepatitis/HCV/HCVfaq.htm. Обновлено 23 февраля 2018 г. Проверено 26 марта 2018 г.
Цирроз печени — Better Health Channel
Цирроз печени — это тип повреждения печени, при котором здоровые клетки заменяются рубцовой тканью. Печень не может выполнять свои жизненно важные функции обмена веществ, производства белков, включая факторы свертывания крови, а также фильтрацию лекарств и токсинов.
Многие думают, что только чрезмерное употребление алкоголя вызывает цирроз печени.Но существует ряд других причин, по которым печень может быть повреждена и привести к циррозу.
В зависимости от причины цирроз может развиваться в течение месяцев или лет. Лекарства нет. Лечение направлено на остановку повреждения печени, устранение симптомов и снижение риска осложнений, таких как диабет, остеопороз (ломкость костей), рак печени и печеночная недостаточность.
Симптомы цирроза печени
Симптомы зависят от тяжести цирроза, но могут включать:
- потеря аппетита
- тошнота
- потеря веса
- общая усталость
- паукообразные красные вены на коже (паутинные ангиомы)
- кожа легко ушибленная
- пожелтение кожи и глаз (желтуха)
- покраснение ладоней (ладонная эритема)
- кожный зуд
- выпадение волос
- темная моча
- задержка жидкости в брюшной полости и ногах
- наличие внутреннего кровотечения как темный стул или рвота кровью
- гормональные нарушения, которые могут вызвать ряд проблем, включая атрофию яичек (сокращение) и импотенцию у мужчин или аменорею (без менструаций) у женщин
- нарушение режима сна
- когнитивные проблемы, такие как память потеря, замешательство или трудности с концентрацией.
Причины цирроза печени
Двумя наиболее известными причинами цирроза печени являются длительное чрезмерное употребление алкоголя и инфекция, вызванная вирусом гепатита С. Однако есть ряд других состояний, которые также могут привести к повреждению печени и циррозу. Фактически, неалкогольная жировая болезнь печени («ожирение печени») является наиболее частой причиной хронических заболеваний печени в Австралии. У небольшой части пациентов с ожирением печени также может развиться цирроз. Инфекция, вызванная вирусом гепатита B, является важной причиной цирроза печени во всем мире.
Алкогольный цирроз печени
Чрезмерное и хроническое употребление алкоголя является наиболее частой причиной цирроза печени. Цирроз от употребления алкоголя может развиваться в течение многих лет.
Важно помнить, что количество алкоголя, которое повредит печень, может варьироваться от человека к человеку. Если здоровая женщина употребляет такое же количество алкоголя, как и здоровый мужчина, у нее повышается риск цирроза печени. Дети особенно восприимчивы к алкоголю. Некоторые люди также имеют генетическую предрасположенность к повреждению печени, вызванному употреблением алкоголя.
Люди с заболеваниями, особенно с поражением печени, могут иметь более высокий риск повреждения от алкоголя. Если у вас уже есть гепатит B или C или цирроз печени (по любой причине), вы рискуете ухудшить свое состояние, если употребляете алкоголь.
Цирроз печени и гепатит
Гепатит — это общий термин, обозначающий воспаление печени. Вирусный гепатит — это гепатит, вызываемый таким вирусом, как вирус гепатита B или C. Хронический гепатит С — частая причина цирроза печени.Гепатит В также может вызывать цирроз. При любом из этих состояний вы увеличиваете риск развития цирроза печени, если употребляете алкоголь.
Цирроз печени и ожирение печени
Неалкогольная жировая болезнь печени (НАЖБП) — это состояние, при котором в печени накапливается жир. Сейчас им страдают около 20 процентов австралийцев. Это все чаще встречается у детей с избыточным весом или ожирением.
НАЖБП связана с такими состояниями, как:
- ожирение — 20 процентов людей с ожирением страдают жировой болезнью печени
- высокий уровень холестерина и триглицеридов в крови
- диабет 2 типа.
НАЖБП может привести к воспалению печени и образованию рубцовой ткани, состоянию, называемому неалкогольным стеатогепатитом (НАСГ), которое затем может привести к циррозу печени. НАСГ обычно возникает у людей, страдающих ожирением, диабетом или высоким уровнем холестерина и триглицеридов в крови, поэтому рекомендуется контролировать эти состояния.
Люди с НАСГ имеют более высокий риск повреждения печени, если у них есть гепатит С. Влияние алкоголя обсуждается, но, вероятно, не рекомендуется, если имеется значительное рубцевание печени.
Цирроз печени от наследственных состояний
Некоторые наследственные заболевания повреждают печень, что приводит к образованию рубцов, которые могут способствовать развитию цирроза. Эти состояния включают:
- гемохроматоз — в организме накапливается железо, которое может повредить многие органы, включая печень
- Болезнь Вильсона — в тканях тела накапливается медь
- галактоземия — организм не может перерабатывают галактозу (сахар) таким образом, что она накапливается в крови и может привести к повреждению печени
- муковисцидоз — в основном поражает легкие, но также может вызывать рубцевание печени
- Дефицит альфа-1-антитрипсина — может вызывать повреждение легких, но также может влиять на функцию печени и приводить к циррозу и печеночной недостаточности.
Другие причины цирроза печени
Ряд других заболеваний, которые приводят к повреждению печени, могут вызывать цирроз, в том числе:
- некоторые аутоиммунные заболевания — определенные типы клеток иммунной системы атакуют и повреждают печень. Эти необычные состояния, которые могут вызвать цирроз печени, включают аутоиммунный гепатит, первичный билиарный холангит и первичный склерозирующий холангит (воспаление и рубцевание желчных протоков).
- воздействие ядов — может повредить печень, потому что одна из основных функций печени заключается в удалении токсинов из крови.Продолжительное воздействие токсинов окружающей среды, таких как мышьяк, может повредить печень и привести к циррозу.
- шистосомоз — тропическое заболевание, вызываемое паразитическим червем под названием шистосома. Червь передается человеку от улиток, болезнь также известна как бильгарциоз. Хронический шистосомоз вызывает повреждение внутренних органов, включая печень
- определенные лекарства (например, амиодарон, который используется для лечения сердечных аритмий) — в редких случаях может вызывать цирроз у восприимчивых людей
- неизвестные состояния — могут вызывать цирроз примерно в одна треть случаев (так называемый «криптогенный цирроз».Некоторые из них связаны с неалкогольной жировой болезнью печени).
Осложнения цирроза печени
Без лечения цирроз печени может привести к ряду потенциально опасных для жизни осложнений, включая:
- кровотечение из расширенных кровеносных сосудов («варикозное расширение вен») в пищеводе или желудке
- скопление жидкости в брюшной полости (асцит)
- инфекция жидкости, обнаруженной в брюшной полости (спонтанный бактериальный перитонит)
- печеночная недостаточность — потеря клеток печени и нарушение кровотока через печень рубцовой тканью может нарушить функция печени
- нарушение функционирования мозга, вызванное токсинами, которые печень не может удалить (печеночная энцефалопатия).
- первичный рак печени — наиболее распространенным типом рака, вызываемым циррозом, является гепатоцеллюлярная карцинома
- остеопороз (ломкость костей)
Диагностика цирроза печени
Тесты, используемые для диагностики цирроза печени, могут включать:
- истории болезни
- физический осмотр
- анализы крови, включая пробы функции печени
- анализы мочи
- визуализационные исследования, включая УЗИ, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ)
- транзиторная эластография (Fibroscan TM ), в этом исследовании методика на основе ультразвука для выявления цирроза печени.Этот тест менее точен у людей с ожирением, если не используются специально разработанные датчики XL.
- Биопсия печени с получением ткани печени для лабораторного исследования.
Лечение цирроза печени
Цирроз печени неизлечим, но в некоторых случаях лечение может помочь снизить вероятность ухудшения состояния.
Варианты лечения включают:
- лечение основной причины повреждения печени — например, лечение основной вирусной инфекции гепатита (B или C) или удаление крови для снижения уровня железа при гемохроматозе
- приготовление пищи и изменения образа жизни — питательная диета с низким содержанием жиров и высоким содержанием белка и упражнения могут помочь людям избежать недоедания
- отказ от алкоголя — алкоголь повреждает печень и вредит оставшимся здоровым тканям
- прием некоторых лекарств — например, бета -блокаторы для снижения артериального давления и риска кровотечения или диуретики для удаления лишней жидкости
- отказ от приема некоторых лекарств, которые могут усугубить симптомы — таких как нестероидные противовоспалительные препараты (НПВП), опиаты или седативные средства
- , проходящие регулярные медицинские осмотры — включая сканирование для проверки на рак печени
- проходящие регулярные медицинские осмотры r эндоскопические процедуры для проверки наличия варикозного расширения вен пищевода или желудка
- пересадка печени — вариант, который можно рассмотреть в тяжелых случаях.
Куда обратиться за помощью
Цирроз печени — определение, симптомы, причины и лечение
Что такое цирроз?
Цирроз — это рубцевание печени — твердая рубцовая ткань заменяет мягкую здоровую ткань. Это вызвано отеком и воспалением.
По мере обострения цирроза в печени будет меньше здоровой ткани. Если цирроз не лечить, печень выйдет из строя и не сможет нормально работать или вообще не сможет работать.
Что вызывает цирроз?
Цирроз вызывается хроническими (долгосрочными) заболеваниями печени, повреждающими ткань печени.Может пройти много лет, прежде чем повреждение печени приведет к циррозу.
Хронический алкоголизм
Хронический алкоголизм — одна из основных причин цирроза печени в Соединенных Штатах. Употребление слишком большого количества алкоголя может вызвать набухание печени, что со временем может привести к циррозу. Количество алкоголя, вызывающего цирроз печени, у каждого человека разное.
Хронический вирусный гепатит
Хронический гепатит С — еще одна ведущая причина цирроза печени в Соединенных Штатах.Гепатит С вызывает набухание печени, что со временем может привести к циррозу. Примерно у каждого четвертого человека с хроническим гепатитом С развивается цирроз печени. Хронический гепатит B и гепатит D также могут вызывать цирроз.
Неалкогольный стеатогепатит (НАСГ)
Накопление жира в печени, не вызванное употреблением алкоголя, называется безалкогольной жировой болезнью печени (НАЖБП), которая может привести к неалкогольному стеатогепатиту (НАСГ). НАСГ может вызвать набухание печени и привести к циррозу.Люди с НАСГ часто имеют другие проблемы со здоровьем, включая диабет, ожирение, высокий уровень холестерина, ишемическую болезнь сердца и неправильные пищевые привычки.
Заболевание желчных протоков
Заболевание желчных протоков ограничивает или останавливает отток желчи в тонкий кишечник. Желчь скапливается в печени, вызывая ее набухание, что может привести к циррозу. Двумя распространенными заболеваниями желчных протоков являются первичный склерозирующий холангит и первичный билиарный цирроз печени.
Генетические болезни
Некоторые генетические заболевания могут привести к циррозу печени.Эти заболевания включают болезнь Вильсона, гемохроматоз, болезни накопления гликогена, дефицит антитрипсина альфа-1 и аутоиммунный гепатит.
Каковы симптомы и осложнения цирроза печени?
Обычно симптомы цирроза на ранней стадии отсутствуют. Со временем цирроз может вызвать симптомы и осложнения:
Симптомы
- Потеря аппетита
- Усталость
- Тошнота
- Похудание
- Боль в животе
- Паукообразные кровеносные сосуды
- Сильный зуд
Осложнения
- Желтуха, изменение цвета кожи и белков глаз на желтый
- Легко появляются синяки и кровотечение
- Накопление жидкости и болезненное опухание ног (отек) и живота (асцит)
- Печеночная энцефалопатия (HE), накопление токсинов в головном мозге, вызывающее спутанность сознания, а также психические и физические осложнения
- Рак печени
Как диагностируется цирроз?
Цирроз печени диагностируется на основании симптомов, анализов крови, истории болезни и физического осмотра.Биопсия печени может потребоваться, чтобы проверить, какая часть печени повреждена. Во время биопсии небольшой кусочек ткани печени удаляется и исследуется в лаборатории, и может потребоваться дополнительная визуализация.
Как лечится цирроз?
Варианты лечения цирроза зависят от причины и уровня поражения печени. В зависимости от заболевания, вызывающего цирроз, для лечения могут использоваться лекарства или изменения в образе жизни. Цели лечения — предотвратить дальнейшее повреждение печени и уменьшить осложнения.
Когда цирроз не поддается лечению, это состояние известно как терминальная стадия болезни печени или ESLD. ESLD включает в себя подгруппу пациентов с циррозом печени, у которых есть признаки декомпенсации, которая обычно необратима при лечении, отличном от трансплантации. Декомпенсация включает печеночную энцефалопатию, кровотечение из варикозно расширенных вен, почечная недостаточность, асцит, проблемы с легкими. Декомпенсированное заболевание печени позволяет этим пациентам с ESLD быть приоритетными в списке трансплантата
Как лучше всего лечить цирроз печени?
При правильном лечении цирроза печени можно предотвратить дальнейшее повреждение печени.
- Вести здоровый образ жизни (правильно питаться и регулярно заниматься спортом)
- Ограничьте употребление соли в своем рационе, чтобы предотвратить или уменьшить накопление жидкости
- Избегайте сырых моллюсков
- Прекратить употребление алкоголя
- Обсудите со своим врачом все лекарства, витамины и добавки, которые вы принимаете.
- Поговорите со своим врачом о вакцинации против гепатита А и гепатита В
- Практика безопасного секса
- Используйте чистые иглы для татуировок или пирсинга
- Не используйте совместно иглы, бритвы, зубные щетки или другие личные вещи с другими людьми
Стадии болезни печени
Всем нам нужна здоровая печень, чтобы жить — так важно, чтобы в названии было «
live »!
Где искать печень
Печень — самый большой внутренний орган вашего тела, его вес составляет от 3 до 5 фунтов.Печень расположена с правой стороны верхней части тела, ниже легких, занимая большую часть пространства в грудной клетке. Желчный пузырь, в котором хранится желчь, вырабатываемая в печени, находится под печенью. Ваша печень состоит из двух отдельных частей, или долей: большей правой доли и меньшей левой доли. Эти две доли разделены тканью, которая закрепляет вашу печень на месте.
Что делает ваша печень
Самая большая роль вашей печени — фильтровать кровь в течение всего дня, каждый день.Здоровая печень приобретает глубокий красновато-коричневый цвет, потому что она пропитана кровью. В любой момент в вашей печени содержится около пол-литра крови, или 13% от общего кровоснабжения организма. Ваша печень фильтрует более литра крови каждую минуту, что составляет около 22 галлонов крови в час и более 250 галлонов крови за 24 часа. Есть два источника, которые снабжают вашу печень всей этой кровью: печеночная артерия и воротная вена печени .Печеночная артерия доставляет в печень кровь, богатую кислородом. Кровь, поступающая из вашей пищеварительной системы, попадает в печень через печеночную воротную вену с питательными веществами, лекарствами или токсинами.
Части вашей печени
Как упоминалось ранее, у печени две доли. Каждая доля состоит из более мелких участков, называемых долей , которые представляют собой скопления клеток печени. Портальная вена и печеночная артерия входят в печень, отправляя один большой ствол в левую долю и один большой ствол в правую долю, постепенно разделяясь на более мелкие ветви, создавая сеть сосудов, по которым кровь поступает в каждую долю.Как только клетки в дольке обрабатывают кровь, каналы , (маленькие трубочки) транспортируют желчь из клетки, в то время как отфильтрованная кровь стекает в вены в центре каждой дольки. Вены выходят из долек, переходя в более крупные вены, в конечном итоге впадающие в печеночные вены; Затем кровь покидает печень через нижнюю полую вену , самую большую вену в организме. Протоки транспортируют желчь из дольки в более крупные правый и левый печеночные протоки. Эти два более крупных протока соединяются, образуя общий печеночный проток.Общий печеночный проток отводит желчь в желчный пузырь , , где она хранится, и доставляет желчь в первую часть тонкой кишки.
Как работает ваша печень
В отличие от легких или сердца, мы не чувствуем, как работает наша печень. Многие люди не думают о своей печени, пока с ней не что-то не так. Ваша печень — невероятно трудолюбивый орган, выполняющий более 500 различных жизненно важных функций. Только у вашего мозга больше функций, чем у печени.Многие функции печени связаны с метаболизмом . Эти метаболические функции позволяют преобразовывать пищу в энергию, расщеплять пищу на основные строительные блоки, необходимые вашему организму, и устранять отходы.
Печень…
- Вырабатывает желчь
- Желчь — желто-зеленая кислая жидкость, которая помогает выводить отходы и расщеплять жиры в тонком кишечнике во время пищеварения
- Производит белки для плазмы крови
- Плазма крови — это жидкость, которая переносит компоненты крови (красные и белые кровяные тельца и тромбоциты), питательные вещества, гормоны, белки и продукты жизнедеятельности
- Производит холестерин и специальные белки, помогающие переносить жиры по телу
- Преобразует неиспользованную глюкозу в гликоген для хранения
- При необходимости гликоген можно преобразовать обратно в глюкозу для получения энергии
- Уравновешивает уровень сахара в крови и производит необходимую глюкозу
- Регулирует уровень аминокислот в крови
- Аминокислоты образуют строительные блоки белков
- Хранит железо, переработанное из гемоглобина
- Гемоглобин — это белок красных кровяных телец, переносящий кислород
- Преобразует ядовитый аммиак, образующийся при пищеварении, в мочевину
- Перерабатывает наркотики и другие ядовитые вещества в ваш организм
- Регулирует свертывание крови (или нашу способность останавливать кровотечение)
- Борется с инфекциями, создавая иммунные факторы и удаляя бактерии из кровотока
- Удаляет билирубина из эритроцитов
Печень часто удаляет вредные вещества из нашего организма, расщепляя их на более мелкие побочные продукты.Эти побочные продукты покидают печень с желчью или кровью — побочные продукты с желчью удаляются из организма с фекалиями, а те, что находятся в крови, отфильтровываются почками и удаляются с мочой.
Отделение хирургии — терминальная стадия заболевания печени (ESLD)
Хроническая печеночная недостаточность, также называемая терминальной стадией заболевания печени, прогрессирует в течение месяцев, лет или десятилетий. Чаще всего хроническая печеночная недостаточность является результатом цирроза, состояния, при котором рубцовая ткань заменяет здоровую ткань печени до тех пор, пока печень не может нормально функционировать.Считается, что пациенты с нарушением функции печени, у которых развивается асцит, кровотечение из варикозно расширенных вен, печеночная энцефалопатия или почечная недостаточность, имеют терминальную стадию заболевания печени (ESLD).
Хотя трансплантация печени является жизнеспособным вариантом лечения ESLD, с увеличением времени ожидания трансплантации органов почти 17% пациентов в списке ожидания трансплантации умирают ежегодно; другие не являются кандидатами на пересадку печени. Пациенты с ESLD имеют совокупность симптомов и связанных с заболеванием осложнений, которые влияют на выживаемость и качество жизни, связанное со здоровьем.
Что вызывает цирроз?
Когда какое-либо вещество или заболевание атакует и повреждает печень, клетки печени гибнут и образуется рубцовая ткань. Этот процесс рубцевания называется фиброзом (произносится «фи-бро-зис»), и он происходит постепенно, в течение многих лет. Когда вся печень покрывается рубцами, она сжимается и затвердевает. Это называется циррозом, и обычно это повреждение невозможно исправить.
Любое заболевание, которое поражает печень в течение длительного периода времени, может привести к фиброзу и, в конечном итоге, к циррозу.Некоторые частые причины — пьянство, вирусы, накопление жира в печени, наследственные заболевания, токсическое действие лекарств и аутоиммунные заболевания. Более подробно они рассматриваются в следующем разделе.
Цирроз имеет множество причин. В Соединенных Штатах наиболее частыми причинами цирроза печени были чрезмерное употребление алкоголя и хронический гепатит С. Ожирение становится частой причиной цирроза печени либо как единственная причина, либо в сочетании с алкоголем, гепатитом С или обоими. Многие люди с циррозом имеют несколько причин повреждения печени.
Цирроз не возникает в результате травмы печени или других острых или краткосрочных причин повреждения. Обычно для того, чтобы вызвать цирроз, требуются годы хронической травмы.
Автор: BruceBlaus (собственная работа) [CC BY-SA 4.0], через Wikimedia Commons
Распространенные причины цирроза печени
| Алкогольная болезнь печени. | Большинство людей, употребляющих алкоголь, не страдают поражением печени. Но чрезмерное употребление алкоголя в течение нескольких лет может вызвать хроническое повреждение печени.Количество алкоголя, необходимое для повреждения печени, сильно варьируется от человека к человеку. Для женщин употребление двух-трех напитков, включая пиво и вино, в день, а для мужчин, трех-четырех напитков в день, может привести к повреждению печени и циррозу. В прошлом цирроз, связанный с алкоголем, приводил к большему количеству смертей, чем цирроз по любой другой причине. Смертность от цирроза печени, связанного с ожирением, увеличивается. |
| Хронический гепатит С | Вирус гепатита С — это инфекция печени, передающаяся при контакте с кровью инфицированного человека.Хронический гепатит С со временем вызывает воспаление и повреждение печени, что может привести к циррозу. |
| Хронический гепатит B и D | Вирус гепатита В — это инфекция печени, которая передается при контакте с кровью, спермой или другими биологическими жидкостями инфицированного человека. Гепатит B, как и гепатит C, вызывает воспаление и травму печени, которые могут привести к циррозу. Вакцина против гепатита B делается всем младенцам и многим взрослым для предотвращения вируса.Гепатит D — еще один вирус, который поражает печень и может привести к циррозу, но он встречается только у людей, которые уже болеют гепатитом B. |
| Неалкогольная жировая болезнь печени (НАЖБП) | При НАЖБП жир накапливается в печени и в конечном итоге вызывает цирроз. Это все более распространенное заболевание печени связано с ожирением, диабетом, белковой недостаточностью, ишемической болезнью сердца и приемом кортикостероидных препаратов. |
| Аутоиммунный гепатит | Эта форма гепатита вызывается иммунной системой организма, атакующей клетки печени и вызывающей воспаление, повреждение и, в конечном итоге, цирроз.Исследователи полагают, что генетические факторы могут сделать некоторых людей более склонными к аутоиммунным заболеваниям. Около 70 процентов людей с аутоиммунным гепатитом — женщины. |
| Заболевания, повреждающие или разрушающие желчные протоки | Некоторые заболевания могут повредить или разрушить протоки, по которым желчь выходит из печени, вызывая скопление желчи в печени и приводя к циррозу. У взрослых наиболее распространенным заболеванием этой категории является первичный билиарный цирроз печени, заболевание, при котором желчные протоки воспаляются и повреждаются и, в конечном итоге, исчезают.Вторичный билиарный цирроз может возникнуть, если протоки ошибочно перевязаны или повреждены во время операции на желчном пузыре. Первичный склерозирующий холангит — еще одно заболевание, которое вызывает повреждение и рубцевание желчных протоков. У младенцев повреждение желчных протоков обычно вызвано синдромом Аладжиля или атрезией желчных протоков — состояниями, при которых протоки отсутствуют или повреждены. |
| Наследственные болезни | Муковисцидоз, дефицит альфа-1-антитрипсина, гемохроматоз, болезнь Вильсона, галактоземия и болезни накопления гликогена являются наследственными заболеваниями, которые влияют на то, как печень производит, обрабатывает и хранит ферменты, белки, металлы и другие вещества, необходимые организму для функционирования должным образом.Эти условия могут привести к циррозу печени. |
| Наркотики, токсины и инфекции | Другие причины цирроза включают лекарственные реакции, длительное воздействие токсичных химикатов, паразитарные инфекции и повторяющиеся приступы сердечной недостаточности с застойными явлениями в печени. |
Осложнения цирроза печени
Поскольку при циррозе печень становится бугристой и жесткой, кровь не может легко проходить через нее, поэтому в вене повышается давление, по которому кровь поступает в печень.Эта вена называется воротной веной. Состояние, когда в воротной вене высокое давление, называется портальной гипертензией. Чтобы уменьшить это давление, кровь проходит по другим венам. Некоторые из этих вен, называемые варикозом, можно найти в трубе, по которой пища переносится изо рта в желудок (пищевод) или в самом желудке.
Когда у человека цирроз, высокое давление в воротной вене переходит в другой орган, называемый селезенкой, которая увеличивается в размерах и разрушает чрезмерное количество тромбоцитов, частиц крови, которые способствуют свертыванию крови.
При циррозе поступление крови в печень блокируется, и такие вещества, как аммиак, который обычно очищается печенью, попадают в общий кровоток.
Помимо проблем с кровотоком в печени, когда цирроз запущен, здоровых рабочих клеток не хватает для выполнения всей работы, поэтому эти клетки не могут производить такие вещества, как альбумин и факторы свертывания крови, которые обычно вырабатывает печень.
Рак печени, также известный как гепатоцеллюлярная карцинома (ГЦК), также может развиваться при циррозе, когда некоторые из поврежденных клеток печени начинают бесконтрольно размножаться.По мере ухудшения функции печени может развиться одно или несколько осложнений, часто являющихся первыми признаками заболевания.
| Отек и асцит | Когда повреждение печени прогрессирует до поздней стадии, жидкость собирается в ногах, что называется отеком, и в брюшной полости, что называется асцитом. Асцит может привести к бактериальному перитониту — серьезной инфекции. |
| Синяки и кровотечение | Когда печень замедляет или прекращает производство белков, необходимых для свертывания крови, у человека легко появляются синяки или кровотечение. |
| Портальная гипертензия | Обычно кровь из кишечника и селезенки попадает в печень через воротную вену. Но цирроз замедляет нормальный кровоток, что увеличивает давление в воротной вене. Это состояние называется портальной гипертензией. |
| Варикозное расширение вен пищевода и гастропатия | Когда возникает портальная гипертензия, это может вызвать расширение кровеносных сосудов в пищеводе, называемое варикозным расширением вен, или в желудке, называемое гастропатией, или и то, и другое.Увеличенные кровеносные сосуды чаще лопаются из-за тонких стенок и повышенного давления. Если они лопнут, может произойти серьезное кровотечение в пищеводе или верхней части желудка, требующее немедленной медицинской помощи. |
| Спленомегалия | Когда возникает портальная гипертензия, селезенка часто увеличивается и удерживает лейкоциты и тромбоциты, уменьшая количество этих клеток в крови. Низкое количество тромбоцитов может быть первым доказательством того, что у человека развился цирроз печени. |
| Желтуха | Желтуха возникает, когда пораженная печень не удаляет достаточное количество билирубина из крови, вызывая пожелтение кожи и белков глаз и потемнение мочи. Билирубин — это пигмент, придающий желчи красновато-желтый цвет. |
| Камни в желчном пузыре | Если цирроз препятствует свободному току желчи в желчный пузырь и из него, желчь затвердевает в виде желчных камней. |
| Чувствительность к лекарствам | Цирроз снижает способность печени фильтровать лекарства из крови.Когда это происходит, лекарства действуют дольше, чем ожидалось, и накапливаются в организме. Это заставляет человека быть более чувствительным к лекарствам и их побочным эффектам. |
| Печеночная энцефалопатия | Неисправная печень не может удалить токсины из крови, и в конечном итоге они накапливаются в головном мозге. Накопление токсинов в головном мозге, называемое печеночной энцефалопатией, может снизить умственную функцию и вызвать кому. Признаки снижения умственной функции включают спутанность сознания, изменения личности, потерю памяти, проблемы с концентрацией внимания и изменение привычек сна. |
| Инсулинорезистентность и диабет 2 типа | Цирроз вызывает резистентность к инсулину — гормону, вырабатываемому поджелудочной железой, который позволяет организму использовать глюкозу в качестве энергии. При резистентности к инсулину мышцы, жировые клетки и клетки печени не используют инсулин должным образом. Поджелудочная железа пытается удовлетворить потребность в инсулине, производя больше, но избыток глюкозы накапливается в кровотоке, вызывая диабет 2 типа. |
| Рак печени | Гепатоцеллюлярная карцинома — это тип рака печени, который может возникать у людей с циррозом.Гепатоцеллюлярная карцинома имеет высокий уровень смертности, но существует несколько вариантов лечения. |
| Прочие проблемы | Цирроз может вызвать дисфункцию иммунной системы, что приводит к риску заражения. Цирроз также может вызывать почечную и легочную недостаточность, известную как гепаторенальный и гепатопульмональный синдромы. |
Симптомы цирроза печени
Первоначально у человека может вообще не быть симптомов.Это называется компенсированным циррозом с . Фактически, человек может прожить много лет с циррозом, не подозревая, что его или ее печень покрыта рубцами. Это связано с тем, что давление в воротной вене еще не слишком велико, а здоровых клеток печени достаточно, чтобы удовлетворять потребности организма.
Однако, если ничего не предпринять с причиной цирроза (например, продолжая много пить) или если основное заболевание, такое как гепатит, не лечится, давление в воротной вене может возрасти до такой степени, что несколько оставшихся рабочих клеток ошеломлены.По мере прогрессирования цирроза наиболее частыми симптомами являются:
- слабость
- усталость
- потеря аппетита
- тошнота
- рвота
- потеря веса
- Боль в животе и вздутие живота при скоплении жидкости в брюшной полости
- зуд
- Паукообразные кровеносные сосуды на коже
Декомпенсированный цирроз
Считается, что цирроз печени прогрессирует от компенсированного до декомпенсированного цирроза, когда серьезные заболевания развиваются по мере того, как он ухудшается.Эти осложнения могут быть опасными для жизни и требуют новой печени, чтобы заменить больную путем трансплантации печени. Как обсуждалось ранее, еще одним серьезным осложнением цирроза является рак печени, который может развиваться в компенсированной или декомпенсированной стадии. Признаков рака печени может не быть, пока опухоль не разорвется и не вызовет боль.
| Варикозное кровотечение | Внутреннее кровотечение из крупных кровеносных сосудов пищевода |
| Асцит | Скопление жидкости в животе.(произносится как «а-вздохи») |
| Энцефалопатия | Путаница из-за скопления токсинов в крови. (произносится как «ан-сеф-а-лоп-а-ты») |
| Желтуха | Пожелтение глаз и кожи |
Варикозное кровотечение (внутреннее кровотечение)
Крупные кровеносные сосуды (варикозное расширение вен) в пищевой трубке со временем становятся все больше и больше и могут лопнуть. Когда это происходит, у человека может быть рвота кровью или стул черный и смолистый.
Риск кровотечения из варикозно расширенных вен можно снизить с помощью лекарств от кровяного давления, известных как бета-блокаторы, или хирургической процедуры, при которой крошечные резинки обвязывают варикозные узлы.
Асцит (жидкость в животе)
Еще одна проблема, вызванная высоким давлением в венах печени, — это асцит. Жидкость просачивается в живот и начинает его наполнять. Это может привести к увеличению живота, как воздушный шар, наполненный водой.Ноги тоже могут опухать. Это может быть очень неудобно.
Есть проблемы, потому что остается меньше места для еды. Даже дыхание может быть проблемой, особенно когда человек лежит. Но самая опасная проблема при асците — инфекция, которая может быть опасной для жизни.
Асцит может исчезнуть с помощью диеты с низким содержанием соли и диуретиков (водных таблеток), назначенных вашим врачом. Но иногда медработник должен действительно слить жидкость из живота с помощью специальной иглы.
Энцефалопатия (спутанность сознания)
Плохо работающая печень может быть не в состоянии избавиться от токсичных веществ, таких как аммиак (который поступает из кишечника), и может позволить этим веществам попасть в мозг и вызвать спутанность сознания.
Помимо спутанности сознания, токсины в головном мозге вызывают изменения сна, настроения, концентрации внимания и памяти. Если это очень серьезно, это может даже вызвать кому. Все это симптомы печеночной энцефалопатии. При энцефалопатии у человека могут быть проблемы с вождением, письмом, счетом и выполнением других повседневных дел.
Признаки энцефалопатии — дрожь и «хлопанье» рук. Энцефалопатия может развиться при инфекции или внутреннем кровотечении, при запоре, при чрезмерном употреблении водных таблеток, при приеме транквилизаторов или снотворных.
Желтуха (пожелтение глаз и кожи)
Плохо работающая печень не может избавиться от билирубина — вещества, вызывающего пожелтение глаз и кожи, называемое желтухой. Слишком много алкоголя и некоторых лекарств также могут привести к желтухе.
Как измеряется степень тяжести цирроза?
Модель оценки терминальной стадии заболевания печени (MELD) измеряет тяжесть цирроза.Шкала MELD была разработана для прогнозирования 90-дневной выживаемости людей с запущенным циррозом печени. Оценка MELD основана на трех анализах крови:
- международное нормализованное отношение (INR) — тестирует тенденцию к свертыванию крови
- билирубин-тесты количество желчного пигмента в крови
- креатинин-тесты функции почек
Оценка MELD обычно находится в диапазоне от 6 до 40, при этом оценка 6 указывает на максимальную вероятность 90-дневного выживания.
Как диагностируется цирроз?
Диагноз цирроза обычно основывается на наличии фактора риска цирроза, такого как употребление алкоголя или ожирение, и подтверждается физическим обследованием, анализами крови и визуализацией. Врач спросит об истории болезни и симптомах пациента, а также проведет тщательное физическое обследование для выявления клинических признаков заболевания. Например, при обследовании брюшной полости печень может ощущаться твердой или увеличенной с признаками асцита.Врач назначит анализы крови, которые могут быть полезны при оценке состояния печени и повышении подозрения на цирроз.
Пациенту с циррозом печени может периодически выполняться верхняя эндоскопия (произносится как «эн-дахс-чашка-е») (см. Рисунок справа). Тонкую трубку с камерой можно вставить в рот для поиска варикозного расширения вен пищевода (пищевой трубки) и желудка. Эндоскопия повторяется каждые несколько лет для наблюдения за варикозом.
Чтобы проверить печень на наличие признаков увеличения, снижения кровотока или асцита, врач может назначить компьютерную томографию (КТ), УЗИ, магнитно-резонансную томографию (МРТ) или сканирование печени.Врач может осмотреть печень, вставив лапароскоп в брюшную полость. Лапароскоп — это инструмент с камерой, который передает изображения на экран компьютера.
Биопсия печени может подтвердить диагноз цирроза, но не всегда необходима. Биопсия обычно проводится, если результат может повлиять на лечение. Биопсия выполняется иглой, вставленной между ребрами или в вену на шее. Принимаются меры предосторожности, чтобы минимизировать дискомфорт. Крошечный образец ткани печени исследуют под микроскопом на наличие рубцов или других признаков цирроза.Иногда во время биопсии обнаруживается иная причина поражения печени, чем цирроз.
Как лечится цирроз?
Лечение цирроза печени зависит от причины заболевания и наличия осложнений. Цели лечения — замедлить развитие рубцовой ткани в печени и предотвратить или лечить осложнения заболевания. Госпитализация может потребоваться при циррозе печени с осложнениями.
Соблюдение полноценной диеты
Поскольку недоедание часто встречается у людей с циррозом печени, здоровое питание важно на всех стадиях заболевания.Медицинские работники рекомендуют хорошо сбалансированный план питания. При развитии асцита рекомендуется диета с ограничением натрия. Больному циррозом нельзя есть сырых моллюсков, которые могут содержать бактерии, вызывающие серьезную инфекцию. Чтобы улучшить питание, врач может добавить жидкую добавку, которую нужно принимать внутрь или через назогастральный зонд — крошечную трубку, вводимую через нос и горло и доходящую до желудка.
Отказ от алкоголя и других веществ
Людям с циррозом рекомендуется не употреблять алкоголь или запрещенные вещества, так как и то, и другое вызовет большее повреждение печени.Поскольку многие витамины и лекарства, отпускаемые по рецепту и без рецепта, могут повлиять на функцию печени, перед их приемом следует проконсультироваться с врачом.
Лечение цирроза печени также направлено на конкретные осложнения
При отеках и асците врач порекомендует диуретики — лекарства, выводящие жидкость из организма. Из брюшной полости можно удалить большое количество асцитической жидкости и проверить на наличие бактериального перитонита. Для предотвращения инфекции могут быть назначены пероральные антибиотики.Тяжелая инфекция асцита потребует внутривенного (в / в) введения антибиотиков.
Портальная гипертензия
Врач может назначить бета-адреноблокаторы или нитраты при портальной гипертензии. Бета-адреноблокаторы могут снизить давление в варикозных узлах и снизить риск кровотечения. Желудочно-кишечное кровотечение требует немедленного эндоскопического исследования верхних отделов пищевода для выявления варикозного расширения вен пищевода. Врач может наложить перевязку с помощью специального устройства, чтобы сжать варикозные узлы и остановить кровотечение. Людям, у которых в прошлом было варикозное расширение вен, возможно, потребуется принимать лекарства для предотвращения будущих эпизодов.
Печеночная энцефалопатия
Печеночная энцефалопатия лечится путем очищения кишечника лактулозой — слабительным средством, применяемым перорально или в виде клизм. При необходимости к лечению добавляются антибиотики. Пациентов могут попросить уменьшить потребление белка с пищей. Печеночная энцефалопатия может улучшиться, поскольку другие осложнения цирроза находятся под контролем.
Некоторые люди с циррозом печени, у которых развивается гепаторенальная недостаточность, должны регулярно проходить лечение гемодиализом, при котором используется аппарат для очистки крови от шлаков.Также назначаются лекарства для улучшения кровотока через почки.
Другие методы лечения
Другие методы лечения направлены на устранение конкретных причин цирроза печени. Лечение цирроза, вызванного гепатитом, зависит от конкретного типа гепатита. Например, интерферон и другие противовирусные препараты назначают при вирусном гепатите, а при аутоиммунном гепатите требуются кортикостероиды и другие препараты, подавляющие иммунную систему.
Лекарства назначают для лечения различных симптомов цирроза печени, таких как зуд и боль в животе.
Когда показана трансплантация печени при циррозе?
Трансплантация печени считается необходимой, если лечение не поддается лечению. Трансплантация печени — это серьезная операция, при которой больная печень удаляется и заменяется здоровой от донора органов. Команда специалистов здравоохранения определяет риски и преимущества процедуры для каждого пациента. Показатели выживаемости улучшились за последние несколько лет из-за лекарств, которые подавляют иммунную систему и не дают ей атаковать и повредить новую печень.
