Летнее меню для кишечника. Какие фрукты вредны при колите | Правильное питание | Здоровье
Сплошное расстройство
Свежие овощи и фрукты очень полезны для здоровых людей. А вот если у вас есть хронические заболевания пищеварительной системы, большое количество растительной пищи может спровоцировать обострение.
Чаще всего расстройство стула после употребления сырых фруктов и овощей возникает при хроническом воспалении толстой кишки – колите. В сырой растительной пище очень много грубой клетчатки. Воспаленная слизистая оболочка кишки истощена и поэтому не способна нормально ее переваривать.
К тому же колит всегда сопровождается дисбактериозом. Именно поэтому страдающие им люди плохо переносят сладкие фрукты, овощи и ягоды: виноград, абрикосы, дыню, бананы, финики, тыкву, свеклу. Содержащийся в них фруктовый сахар легко усваивается обитающими в кишечнике патогенными микробами. Они начинают усиленно размножаться, окончательно подавляя нормальную кишечную микрофлору. Грубая растительная клетчатка и сама по себе долго переваривается, а тут она начинает гнить и бродить, вызывая диарею, вздутие живота и боли.
Четыре хитрости питания
Что делать, если съесть свежих ароматных фруктов все же хочется? Раз сам кишечник отказывается перерабатывать грубую клетчатку, надо ему в этом помочь. Возможно, благодаря этому удастся избежать проблем.
Всю растительную пищу перетирайте в миксере до получения однородной массы и ешьте пюре небольшими порциями.
Не все ягоды и фрукты обладают послабляющим действием. Некоторые, напротив, резко уменьшают сокращения кишечника – это черника, черемуха, груши и айва. Попробуйте отдавать предпочтение им.
Если эти меры предосторожности не помогают, придется перейти с сырых фруктов и овощей на вареные. Только не забывайте, что при варке полезные вещества переходят в воду. Не выливайте ее, а используйте овощной отвар для приготовления супов, каш или овощного рагу. А еще лучше готовить овощи на пару, так в них сохраняется больше витаминов.
А еще лучше готовить овощи на пару, так в них сохраняется больше витаминов.
Излишнюю активность кишечника можно ослабить, если есть вязкую пищу – кисели, муссы и желе. Добавьте в кашу ошпаренные, а затем протертые ягоды. На первое подойдут слизистые овощные супы. Хорошо бы освоить и приготовление таких блюд, как суфле и запеканка из овощей и фруктов. Но рекордсменами по полезности остаются печеные яблоки и груши – их можно есть даже в разгар обострения.
Как вернуться к норме
Если пищеварение нарушилось, от фруктов и овощей придется на время отказаться. Необходимо перейти на диетическое питание. Его основа – каши на воде (кроме пшенной и перловой). Супы следует варить на нежирных бульонах. Перетирайте вареные мясо и рыбу, откажитесь от молока, заменив его кисломолочными продуктами. Запрещены свежая выпечка и черный хлеб. Вместо белого хлеба нужно есть сухарики. Яйца варите всмятку или делайте из них омлет. Ограничьте соль и сахар.
Переходить к сырым фруктам после расстройства кишечника следует постепенно и осторожно. Начните со свежеотжатых соков, которые для начала пейте по трети стакана. Овощи мелко шинкуйте и ешьте понемногу – 100–150 граммов в день. Вводите овощи и фрукты в меню по одному, наблюдая за реакцией больного кишечника.
Если же на фоне диеты стул не пришел в норму в течение недели, обратитесь к врачу. Чтобы уничтожить расплодившиеся в кишечнике болезнетворные микробы, часто нужны антибиотики, подобрать которые должен специалист.
Смотрите также:
Пища для здоровья кишечника — ОГАУЗ ‘Поликлиника №10’
Переваривание пищи не заканчивается в желудке, оно продолжается в кишечнике, который тоже нуждается в подходящей пище. Именно об этом мы и поговорим в этой статье.
Кишечник — канал, по которому проходит пища. Когда пища продвигается по тонкой кишке, усваивается большая часть содержащихся в ней основных питательных веществ.
Два наиболее распространённых нарушения работы кишечника связаны со скоростью, с которой пища проходит по кишечнику:
- Слишком быстрое продвижение пищи приводит к диарее, влекущей за собой обезвоживание, потерю минеральных солей и других питательных веществ, которые не впитываются организмом.

- Слишком медленное продвижение приводит к запору. Фекалии разлагаются и выделяют токсичные вещества. Они всасываются в кровь, что приводит к отравлению организма. Поэтому запор связан не только с дискомфортом.
Запор
Запор — медленное, затруднённое прохождение содержимого кишечника с редкими испражнениями и чрезмерно твёрдыми фекалиями. В большинстве случаев запор имеет функциональный характер и является следствием пониженного тонуса или слабости мышц толстой кишки. Органические причины наблюдаются в исключительных случаях. Наиболее серьёзные из них — рак толстой или прямой кишки. Нормальной считается частота испражнений от двух раз в день до одного раза в два дня. Если испражнения происходят реже, диагностируется запор.
Факторы, которые ускоряют или предрасполагают к атоническому функциональному запору, таковы:
- Неправильная диета с недостаточным потреблением воды и/или клетчатки. Как результат — внутренняя оболочка кишечника не стимулируется и ослабевает.
- Нерегулярные привычки кишечника. Если из-за нервного напряжения или в спешке человек игнорирует биологический позыв к дефекации, можно утратить рефлекс кишечника.
- Злоупотребление слабительными. Приводит к непрерывному воспалению слизистой кишечника, что влечёт за собой её невосприимчивость к нормальным стимулам.
- Недостаток физических упражнений, необходимых для стимуляции рефлекса к испражнению.
Диета
В большинстве случаев функциональный атонический запор устраняется, как только устраняются эти четыре причины. Правильная диета необходима для решения этой проблемы.
|
Увеличьте |
Сократите или исключите |
|
Воду |
Промышленную выпечку |
|
Клетчатку |
Белый хлеб |
|
Цельнозерновой хлеб |
Моллюсков и ракообразных |
|
Пшеничные отруби |
Шоколад |
|
Фрукты |
Мясо |
|
Овощи |
Рыбу |
|
Бобовые |
|
|
Чернослив |
|
|
Инжир |
|
|
Мед |
|
Целиакия
Болезнь, возникающая вследствие непереносимости глютена — белка, содержащегося в пшенице, ячмене, ржи и в меньшей степени в овсе. Это заболевание, как правило, имеет генетическое происхождение. Однако существуют факторы, ускоряющие развитие целиакии, например раннее введение коровьего молока или зерновых в прикорм ребёнка. Первые проявления обычно видны в период грудного вскармливания или младенчества, хотя могут появиться и во взрослом возрасте. Диагноз ставится по результатам биопсии кишечника. Наиболее распространённые симптомы таковы:
Это заболевание, как правило, имеет генетическое происхождение. Однако существуют факторы, ускоряющие развитие целиакии, например раннее введение коровьего молока или зерновых в прикорм ребёнка. Первые проявления обычно видны в период грудного вскармливания или младенчества, хотя могут появиться и во взрослом возрасте. Диагноз ставится по результатам биопсии кишечника. Наиболее распространённые симптомы таковы:
- Диарея. Кал при целиакии пенистый по причине содержащихся в нём жиров, которые не усваиваются организмом.
- Вздутие живота и ощущение дискомфорта, метеоризм.
- Усталость, депрессия, общий дискомфорт.
- Язвы во рту.
Диета
Все эти симптомы пропадают, если устранить из рациона глютен. Непереносимость глютена в стадиях, предшествующих целиакии, встречается гораздо чаще, чем принято считать.
|
Увеличьте |
Сократите или исключите |
|
Рис |
Глютен |
|
Кукурузу |
Мучное |
|
Бобовые |
Молочные продукты |
|
Тапиоку |
Жиры |
|
Зеленые листовые овощи |
Колбасу |
|
Фрукты |
Пиво |
|
Гречку |
|
|
Просо |
|
|
Витамины, добавки |
|
Раздражённый кишечник
Это функциональный синдром, характеризующийся недомоганием, вздутием живота и внезапным чередованием случаев запора и диареи. Диагноз всегда ставится методом исключения патологий кишечника.
Диагноз всегда ставится методом исключения патологий кишечника.
В дополнение к диетическим рекомендациям важно иметь в виду следующие факторы, которые могут вызвать синдром раздражённого кишечника:
- Приём раздражающих кишечник лекарств, таких как железосодержащие препараты или антибиотики.
- Аллергия или непереносимость определённых продуктов, таких как лактоза или глютен.
- Стресс, тревожность или неврологический дисбаланс.
|
Увеличьте |
Сократите или исключите |
|
Овес |
Пшеничный хлеб |
|
Фрукты |
Бобовые |
|
Кукурузу |
Молоко |
|
Хурму |
Твердые сыры |
|
Папайю |
Глютен |
|
Чернику |
Мясо |
|
Клетчатку |
|
|
Йогурт |
|
|
Воду |
|
Диарея
Диарея — это патология, характеризующаяся чрезмерно частым жидким или водянистым стулом. Диарея приводит к потере воды и минеральных солей, которые следует возместить. Дети и пожилые люди наиболее чувствительны к дисбалансу жидкости в организме. В каждом случае следует установить причины диареи. Наиболее частые причины — желудочные инфекции, пищевые токсины, аллергия на продукты или непереносимость определённых продуктов.
Диета
В случае сильной диареи желательно употреблять в течение 24–48 часов только воду и некоторые из жидкостей:
- Овощной бульон (богатый минеральными солями).

- Регидратирующий раствор (его можно приготовить, добавив чайную ложку соли и четыре столовые ложки сахара в литр воды).
- Разбавленный лимонный сок.
- Чаи, заваренные на вяжущих целебных травах.
- Детская смесь и/или соевое молоко для грудных детей.
- В дополнение к специфическому лечению пациенту по прошествии обострения можно давать мягко вяжущие продукты и продукты, снимающие воспаление слизистой желудка.
|
Увеличьте |
Сократите или исключите |
|
Соевое молоко |
Молоко |
|
Миндальное молоко |
Яйца |
|
Яблоки и айву |
Курицу |
|
Гранат |
Моллюсков и ракообразных |
|
Банан |
Фруктовые соки |
|
Морковь |
|
|
Папайю |
|
|
Рис |
|
|
Йогурт |
|
Колит
Воспаление толстой кишки — наиболее важного участка кишечника. Признаком колита является неустойчивый стул, который может содержать слизь или кровь. Обычно колит — результат инфекции, но он может быть вызван аллергией или непереносимостью ряда продуктов. Антибиотики или слабительные средства также могут сыграть роль в его развитии.
Диета
Мягкая диета для толстой кишки может значительно способствовать лечению. Поэтому те же продукты, которые используются в случае диареи, рекомендованы при колите. Пшеничные отруби при употреблении их в качестве слабительного в чрезмерном количестве могут вызвать колит у склонных к запорам людей.
Пшеничные отруби при употреблении их в качестве слабительного в чрезмерном количестве могут вызвать колит у склонных к запорам людей.
|
Увеличьте |
Сократите или исключите |
|
Продукты, рекомендованные при диарее |
Пшеничные отруби |
|
Овощи |
Рафинированную выпечку |
|
Цукини |
Молоко |
|
Витамины, микроэлементы |
Кофе |
|
|
Острые специи |
Язвенный колит
Сложная форма колита, которая может принять хронический характер и не поддаваться лечению.
Рафинированная пища, богатая мясом и насыщенными жирами, бедная фруктами, овощами и зерновыми, является фактором, повышающим риск заболевания язвенным колитом.
Явные признаки язвенного колита — диарея, боли в животе, кровяной стул, усталость, потеря веса. Из язвенного колита может развиться рак толстой кишки.
Диета
Хотя не существует специфического лечения, течение этого заболевания может облегчить диета, защищающая толстую кишку.
|
Увеличьте |
Сократите или исключите |
|
Продукты, рекомендованные при диарее |
Продукты, нежелательные при колите |
|
Капусту |
Гамбургеры |
|
Масло примулы |
Мясо |
|
Рыбий жир |
|
Болезнь Крона
Воспаление желудочно-кишечного тракта, которое может поражать как тонкую, так и толстую кишку.
Причины заболевания недостаточно изучены. Однако болезнь Крона связана с распространённым в западном обществе рационом, бедным клетчаткой и овощами, но богатым рафинированной и обработанной пищей. Это заболевание чаще поражает любителей фастфуда.
|
Увеличьте |
Сократите или исключите |
|
Продукты, рекомендованные при диарее |
Сахар |
|
Клетчатку |
Гамбургеры |
|
Растительное масло |
|
|
Рыбий жир |
|
|
Железо, фолиевая кислота |
|
Геморрой
Заболевание, связанное с воспалением и расширением геморроидальных вен в анатомически чувствительной зоне. Запор требует определённых усилий во время дефекации, они вызывают расширение вен ануса и приводят к геморрою. Если вены расширились, они не уменьшатся сами по себе. Правильная диета и гигиена могут предотвратить воспаление этих тканей и формирование тромбов внутри них (геморроидальный тромбоз). Тромбы могут быть очень болезненными и требовать хирургического лечения.
|
Увеличьте |
Сократите или исключите |
|
Продукты, рекомендованные при запоре |
Продукты, нежелательные при запоре |
|
Клубнику |
Острые специи |
|
Чернику |
Белый сахар |
|
Бруснику |
|
Метеоризм
Метеоризм — это избыточное скопление газов в кишечнике, вызывающее спазмы и вздутие живота. Скапливающийся в кишечнике газ имеет два источника: воздух, заглатываемый во время еды, и газ, производимый бактериями кишечной флоры.
Скапливающийся в кишечнике газ имеет два источника: воздух, заглатываемый во время еды, и газ, производимый бактериями кишечной флоры.
Избыток газа имеет следующие причины:
- Дисбактериоз, или нарушение микрофлоры кишечника, которое можно корректировать простыми диетическими средствами.
- Избыточное употребление продуктов растительного происхождения, богатых клетчаткой.
Метеоризм может раздражать в большей или меньшей степени, но он не опасен. Собирающиеся газы, как правило, не имеют запаха в отличие от газов, которые возникают в результате внутрикишечного гниения, вызванного употреблением мяса и животного белка. Ограничивая потребление богатых клетчаткой продуктов и придерживаясь простых кулинарных рецептов, можно устранить метеоризм. Заглатывание воздуха во время стресса или гнева, особенно во время еды.
Диета В дополнение к нижеперечисленным продуктам рекомендуется активированный уголь, который эффективно борется с метеоризмом.
|
Увеличьте |
Сократите или исключите |
|
Ростки |
Клетчатку |
|
Ароматические травы |
Бобовые |
|
Йогурт |
Овощи |
|
Хурму |
Хлеб |
|
|
Молоко |
|
|
Пасту |
Дивертикулёз Заболевание ещё называют дивертикулярной болезнью толстой кишки. Оно характеризуется образованием большого количества крошечных кист, или дивертикулов, на стенках желудочно-кишечного тракта, в особенности в толстой кишке.
Факторы, способствующие образованию дивертикулов:
- Ослабленные стенки кишечника.

- Повышенное давление внутри кишечника. Маленькие и твёрдые фекалии заставляют мышцы кишечника интенсивно сокращаться, чтобы продвигать их. В результате повышается давление на стенки кишечника. Когда дивертикулы воспаляются из-за каловых масс, не выведенных из организма, это вызывает серьёзное заболевание — дивертикулит. Это осложнение дивертикулёза следует лечить в больнице при соблюдении строгой диеты и иногда путём хирургического вмешательства.
Диета Перечисленные продукты снижают риск образования новых дивертикулов и не дают расти тем, что уже имеются. Однако эти продукты не в силах заставить исчезнуть уже сформировавшиеся дивертикулы.
|
Увеличьте |
Сократите или исключите |
|
Воду |
Рафинированную выпечку |
|
Клетчатку |
Жиры |
|
Цельнозерновые продукты |
Мясо |
|
Фрукты |
|
|
Овощи |
|
|
Бобовые |
|
|
|
|
В конце остаётся пожелать вам, чтобы об этих болезнях вы знали только из статей. Питайтесь правильно, питайтесь с удовольствием и будьте здоровы.
По материалам книги «Здоровая пища»
новые рекомендации / Блог / Клиника ЭКСПЕРТ
7. Употребление пищевых добавок
А) При болезни Крона и язвенном колите следует ограничить потребление продуктов, содержащих мальтодекстрины и искусственные подсластители
Б) При болезни Крона и язвенном колите следует ограничить потребление продуктов, содержащих каррагенан, карбоксиметилцеллюлозу и полисорбат-80
В) При болезни Крона и язвенном колите следует ограничить потребление переработанных продуктов, содержащих титана диоксид и сульфиты
Рост заболеваемости ВЗК во всем мире в последние годы позволил заподозрить роль пищи в качестве одного из факторов, провоцирующих развитие болезни. Поскольку основные компоненты пищи остались неизменными, высока вероятность того, что всему виной используемые для увеличения срока хранения, внешнего вида и вкуса пищевые добавки.
Поскольку основные компоненты пищи остались неизменными, высока вероятность того, что всему виной используемые для увеличения срока хранения, внешнего вида и вкуса пищевые добавки.
Установлено, что искусственные подсластители (сукралоза, сахарин и т.д.) вызывают образование воспалительных молекул в кишечнике лабораторных животных. При исследованиях на крысах эти же вещества, а также мальтодекстрины меняли состав кишечной микробиоты.
Некоторые стабилизаторы, загустители и эмульгаторы рассматриваются в качестве возможных факторов, способствующих развитию ВЗК. К ним, в частности, относятся каррагенан (пищевая добавка Е407), карбоксиметилцеллюлоза (Е466) и полисорбат-80 (Е433). В исследованиях на животных показано, что длительное воздействие описанных выше веществ вызывает изменение микробного состава кишечника, повышение кишечной проницаемости, а также развитие процессов воспаления в слизистой оболочке кишечника с его повреждением и образованием эрозий и язв.
Сульфиты используются в пищевой промышленности в качестве консервантов и антиоксидантов для вина, пива, лимонного сока, продуктов переработки красного мяса (например, колбасы), сухофруктов и консервированных фруктов. К ним относятся, например, диоксид серы, сульфиты кальция, калия, натрия (входят в группу пищевых добавок с индексами Е220-228). В экспериментах на мышах было показано, что некоторые бактерии кишечника могут активно размножаться, используя сульфиты как пищу, и вызывают развитие колита. Таким образом, нельзя исключить, что диета, богатая сульфитами не спровоцирует развитие дисбиотических изменений и воспаления в кишечнике человека.
Диоксид титана или двуокись титана (TiO2, добавка Е171) – наночастица, используемая в пищевой промышленности в качестве пищевого красителя. Сам по себе диоксид титана это химически инертный белый порошок, который не подвергается распаду в организме человека и животных. Он широко используется для придания окраски кондитерским изделиям (например, при изготовлении белого шоколада), соусам и т. д. Применение диоксида титана в виде пищевого красителя в настоящее время признано безопасным в определенных дозах. Однако существуют работы (опять же на лабораторных мышах), в которых продемонстрирована активация иммунных клеток кишечника при воздействии на слизистую двуокисью титана. Частицы диоксида титана могут откладываться в эпителии кишечника при поглощении их клетками-макрофагами.
д. Применение диоксида титана в виде пищевого красителя в настоящее время признано безопасным в определенных дозах. Однако существуют работы (опять же на лабораторных мышах), в которых продемонстрирована активация иммунных клеток кишечника при воздействии на слизистую двуокисью титана. Частицы диоксида титана могут откладываться в эпителии кишечника при поглощении их клетками-макрофагами.
Проведено исследование диеты с исключением двуокиси титана у пациентов с болезнью Крона. В нем приняло участие лишь 20 человек, у части из которых в рационе отсутствовал диокид титана в рационе в течение 4 месяцев. Результат – индекс активности болезни Крона в таких больных снизился в большей степени, чем у лиц на обычной диете. Более крупное исследование сравнивало диету с низким и обычным содержанием диоксида титана в рационе 83 пациентов с болезнью Крона, однако клиническая ремиссия или ответ были достигнуты в обеих группах одинаково часто.
Наши комментарии. Большинство сведений о влиянии пищевых добавок получены из исследований на лабораторных животных. Мы до сих пор не знаем, как долго и в каком объеме нужно съедать ту или иную пищевую добавку, чтобы развился язвенным колит или болезнь Крона. Поэтому можно рекомендовать лишь не делать продукты, богатые перечисленными веществами, основой вашего рациона.
Городская клиническая больница №31 — ВЗК:Диетотерапия при ВЗК (язвенный колит, болезнь Крона)
Страница 1 из 12
Методические рекомендации для больных «Диетическое питание при воспалительных заболеваниях кишечника (язвенный колит, болезнь Крона)» подготовлены на кафедре гастроэнтерологии и диетологии СПб ГБОУ ВПО «Северо-Западный государственный медицинский университет им. И.И.Мечникова» (бывшая СПбМАПО).
Авторы:
профессор А.Ю. Барановский, профессор Л.И. Назаренко, врач-диетолог А.Г. Харитонов
Санкт-Петербург
Введение
В последние десятилетия в России, как и во всем мире, отмечается рост заболеваемости воспалительными заболеваниями кишечника (ВЗК), к которым относятся болезнь Крона и язвенный колит.
Язвенный колит – хроническое заболевание воспалительной природы, характеризующееся язвенными изменениями слизистой оболочки толстой кишки. Женщины и мужчины болеют язвенным колитом одинаково часто. Болеют лица разного возраста, однако существуют два пика заболеваемости: 15-30 и 50-70 лет. В течение заболевания различают обострение (проявляющееся частым стулом с примесью слизи и крови, болями в животе, лихорадкой и др.) и ремиссию (отсутствие активности воспалительного процесса). Для язвенного колита характерно прогрессирующее течение и нередко — развитие осложнений.
В отличие от язвенного колита, при болезни Крона в процесс воспаления может вовлекаться вся пищеварительная трубка, от полости рта до анального канала, но особенно часто поражается подвздошная кишка. Возможно развитие осложнений как со стороны кишки (абсцессы, трещины, свищи, сужения и др.), так и внекишечных осложнений (желчнокаменная и мочекаменная болезнь, белково-энергетическая недостаточность и др.).
Для лечения ВЗК используются противовоспалительные (производные 5-аминосалициловой кислоты), гормональные (преднизолон, метилпреднизолон) препараты, антибактериальные средства, иммуносупрессоры и иммуномодуляторы, препараты биологической терапии, хирургические методы лечения. Неотъемлемой частью лечения ВЗК является диетотерапия.
Вопрос правильного питания при болезни Крона и язвенном колите до сих пор остается сложным как для врача-диетолога, так и для больного. Пациенты часто отмечают, что такие проявления заболевания как боль или диарея возникают непосредственно после приема пищи. Поэтому большинство из них хотят получить чёткие рекомендации о том, что им можно есть и пить. Однако в отличие от заболеваний, строго зависящих от диеты, таких как сахарный диабет или подагра, при болезни Крона и язвенном колите отсутствуют какие-либо жесткие рекомендации относительно питания.
Тем не менее, вместе с лекарствами, хирургическим вмешательством и коррекцией образа жизни, диетотерапия составляет основу успешного лечения болезни.
Следует помнить, что диетические меры, предпринимаемые при болезни Крона, отличаются от таковых при язвенном колите. Диета во время обострения отличается от диеты во время ремиссии заболевания. Более того, каждый больной по-разному реагирует на пищу.
Не существует универсальной диеты, которая подошла бы всем пациентам с ВЗК. К каждому больному требуется индивидуальный подход, также как и каждый пациент должен внимательно относиться к себе и своим пищевым привычкам. С другой стороны, было бы неверным говорить о том, что пациентам с ВЗК не требуется диета, и что для них не существует каких-либо рекомендаций.
Многие пациенты с ВЗК имеют недостаточность питания, которая проявляется в виде снижения массы тела, нарушения всасывания питательных веществ и (реже) истощения. Например, 65%-75% всех больных ВЗК, особенно пациенты с болезнью Крона, имеют недостаточность (дефицит) массы тела. К тому же 60%-80% всех больных страдают анемией. Неадекватное питание должно быть скорректировано хорошо подобранной диетой с достаточным поступлением витаминов, минеральных веществ, белков и других нутриентов. Дефицит массы тела или недоедание у больных с ВЗК не должны оставаться незамеченными, поскольку они ослабляют их иммунную защиту.
Одной из причин дефицита является неадекватное питание. Многие больные боятся принимать пищу. Они действуют по принципу: «Лучше ничего не есть, чем съесть что-то не то». Другие больные страдают различными вариантами пищевой непереносимости, что ограничивает их рацион до определённых групп пищевых продуктов.
Особый рацион питания для пациентов ВЗК
Рекомендации по рациону питания для пациентов с ВЗК должны быть индивидуальными.
Выбор пищи и блюд зависит от:
- степень поражения пищеварительного тракта воспалительным процессом,
- локализация воспалительного процесса,
- возраст пациента,
- привычки пациента, связанные с приемом пищи
- индивидуальные пристрастия к определенным блюдам.

Основные процедуры относительно правильного выбора пищи известны и понятны. Однако переносимость каждого отдельного блюда должна проверяться для каждого отдельного пациента, поэтому рекомендации по питанию при язвенном колите и при болезни Крона не являются строгими и определенными. Важно проконсультироваться с гастроэнтерологом или диетологом – либо диетврачом, либо диетсестрой. Правильное питание является неотъемлемой частью правильного лечения. При составлении индивидуального рациона питания важна информация, предоставляемая пациентом. Внимательный пациент может определить ту пищу, которая не подходит ему/ей, а также пища, которая благотворно сказывается на его/ее состоянии. Это очень ценная информация, которая помогает составлять правильный рацион питания. Затем диетолог может дать рекомендацию пациенту относительно того, содержат ли выбранные блюда достаточное количество макроэлементов (белков, углеводов и жиров) и микроэлементов (витаминов, минералов и иных микроэлементов), а также помочь использовать индивидуальные пищевые пристрастия и переносимость блюд для создания оптимального рациона.
Достаточное количество пищи и отсутствие чувства голода, сытость и отсутствие проблем с пищеварением не являются достаточной гарантией подходящего состава рациона. Каждый день организм должен получить необходимое количество энергии, выраженной в килокалориях или килоджоулях, а также ее биологическую ценность. Содержание белков, витаминов, минералов и микроэлементов имеет решающее значение. Чтобы составить сбалансированный рацион питания, вы можете сделать выбор из всех групп макроэлементов. Основные источники белков – это мясо, мясо птицы, рыба, кисломолочные продукты, которые выбираются в зависимости от переносимости. Источники углеводов – это выпечка, хлеб, макароны, также рис, овощи и фрукты. Источники жиров – это масло, твердые жиры и маргарины, но также некоторые виды мяса (свинина) и кисломолочные продукты (сметана и сыры).
Подробный список рекомендованных продуктов питания здесь. (Вы должны войти в систему).
(Вы должны войти в систему).
Активная стадия
При появлении активной стадии заболевания пациенты часто хотят предотвратить возникновение проблем и дать их кишечнику «отдых», таким образом, они ограничивают себя в приеме пищи. Однако, в результате, организм не получает важные питательные вещества, особенно, белки, необходимые для того, чтобы справляться с воспалительным процессом. Более того, некоторые лекарственные препараты (главным образом, гормоны), которые успешно используются для лечения, могут иметь побочный эффект, приводящий к нарушению метаболизма белка.
Проблемы со здоровьем можно предотвратить посредством своевременных и правильно подобранных мер. Важно соблюдать их регулярно, не только, когда возникают боли или диарея, так как всегда лучше предотвратить проблему, чем справляться с ней.
Десять основных мер для предотвращения проблем
- Регулярно ешьте небольшими порциями. Разделите дневной объем пищи на 5-6 небольших порций и ешьте каждые 2-3 часа. Лучше есть небольшими порциями и часто, чем большими порциями и редко. В этом случае пища переваривается более равномерно. Более того, снижение объема порции пищи не приводит к увеличению объема желудка, что предотвращает возможные боли в животе.
- Снизьте прием жирной пищи. Жиры увеличивают объем каловых массы и усиливают кишечную перистальтику. Полностью удалите из рациона жиры, масло, твердые жиры и маргарины, сметану, а также десерты и печенья с наполнителем. Не используйте растительные масла и животное масло даже при приготовлении пищи.
- Снизьте прием простых сахаров. Они могут вызывать или увеличивать количество жидкого стула у пациентов, страдающих ВЗК . Не принимайте в пищу сахар, сладости, мед, десерты, торты и концентрированные фруктовые напитки.
- Снизьте прием кисломолочных продуктов.
 Молочные продукты хуже переносятся даже здоровыми людьми в связи с отсутствием лактазы, фермента, необходимого для метаболизма сахара молока – лактозы. Лактоза присутствует в молоке, сметане, переработанных сырах, в меньшем количестве – в йогурте. Не имеет значения, является ли продукт с высоким или низким содержанием жира. Пациенты, страдающие ВЗК, не должны принимать молоко.
Молочные продукты хуже переносятся даже здоровыми людьми в связи с отсутствием лактазы, фермента, необходимого для метаболизма сахара молока – лактозы. Лактоза присутствует в молоке, сметане, переработанных сырах, в меньшем количестве – в йогурте. Не имеет значения, является ли продукт с высоким или низким содержанием жира. Пациенты, страдающие ВЗК, не должны принимать молоко.
- Не ешьте консервированную еду и полуфабрикаты.
- Не ешьте пищу с приправами или специями.
- Не ешьте искусственные подсластители, особенно, сорбитол – которые могут вызывать или увеличивать количество жидкого стула.
- Не ешьте пищу, богатую клетчаткой.
Рацион питания не отличается от рационального питания, что касается энергетической и биологической ценности. Продукты, способствующие кишечной перистальтике в связи с содержанием клетчатки, молочного сахара или раздражающих веществ преднамеренно исключаются из рациона питания. Клетчатка – неперевариваемый или трудно перевариваемый компонент нашей пищи, который выводится в каловыми массами без изменений или в форме остатков. Снижение употребления клетчатки приводит к упрощению процесса пищеварения, что способствует лечению воспалительных процессов при болезни Крона или при язвенном колите. На острой стадии необходимо не употреблять в пищу овсяные и кукурузные хлопья, а также овощи и фрукты с высоким содержанием клетчатки (в особенности, капусту, брюссельскую капусту, цитрусовые плоды, сливу, виноград и абрикосы). Фрукты и овощи необходимо очищать от кожуры, семян и подвергать термической обработке (например, яблочный компот вполне приемлем).
- Не ешьте орехи и семечки.
To top
Стадия ремиссии
На данной стадии у пациента практически отсутствуют жалобы. Важно обеспечить правильный состав пищи и поддерживать питание на самом высоком уровне. Боязнь продуктов питания как фактора, вызывающего активность заболевания, не имеет обоснований. Принимаемая пища должна обладать высокой биологической и питательной ценностью. Предпочтение отдается достаточному количеству белков, продуктам с низким содержанием жиров, а также большому количеству витаминов и минеральных веществ. Несмотря на то, что обострение заболевания не может быть запланировано, ни ожидаться, состояние питания имеет прямое влияние на течение ВЗК .
Боязнь продуктов питания как фактора, вызывающего активность заболевания, не имеет обоснований. Принимаемая пища должна обладать высокой биологической и питательной ценностью. Предпочтение отдается достаточному количеству белков, продуктам с низким содержанием жиров, а также большому количеству витаминов и минеральных веществ. Несмотря на то, что обострение заболевания не может быть запланировано, ни ожидаться, состояние питания имеет прямое влияние на течение ВЗК .
На стадии ремиссии продукты питания, которые рекомендуется избегать на стадии активности заболевания, должны постепенно вводиться в рацион питания. Отдельные продукты питания добавляются последовательно за 3-5 дней. При их выборе и определении их количества мы должны принимать во внимание отдельную переносимость. Это относится, в особенности, к включению продуктов с высоким или достаточно высоким содержанием клетчатки. Технология приготовления пищи остается без изменений.
To top
правила составления меню на неделю, что можно и нельзя есть, рекомендованное питье, объемы порций
Толстый кишечник выполняет важнейшие функции в организме человека. Он обеспечивает обратное всасывание воды в желудочно-кишечном тракте, участвует в формировании иммунного ответа, здесь происходит синтез ряда витаминов. Однако особенности современного образа жизни, нерациональное питание, стрессы, плохая экология часто становятся причинами воспалительной патологии толстой кишки.
Основные принципы питания
Лечение колита любой этиологии — это целый комплекс мероприятий: медикаментозных, физиотерапевтических, диетических. Очень важная роль при этом отводится правильному питанию. Диета при колите с запором отличается от диеты при колите с диареей. Диета при неспецифическом колите учитывает следующие факторы:
- этиологию заболевания;
- остроту процесса;
- особенности моторики кишечника;
- наличие диспепсических явлений;
- сопутствующие патологии ЖКТ;
- индивидуальную переносимость продуктов;
- возраст, сферу деятельности больного.

Правильно подобранный рацион позволяет добиться стихания остроты процесса, препятствует возникновению рецидивов заболевания. Основные принципы лечебного питания при хроническом колите следующие.
- Дробность. Принимать пищу нужно обязательно дробными порциями, это способствует формированию биологических ритмов пищеварения и улучшает работу кишечника. Должен быть четкий и постоянный режим питания.
- Разнообразие. Блюда должны быть разнообразными и способствовать аппетиту.
- Приготовление. Желательно готовить пищу самостоятельно. Полуфабрикаты, продукты с консервантами и красителями противопоказаны.
Диетологи рекомендуют вести пищевой дневник. В него пациент записывает время приема пищи, какие блюда, сколько и чего было съедено. Это помогает установить взаимосвязь между симптомами болезни и приемом некоторых продуктов.
При запорах
Воспалительный процесс в кишечнике не так уж редко характеризуется затруднением дефекации. Запором называют состояние, когда пациент посещает туалет не более трех раз за неделю, при этом процесс дефекации сопровождается натуживанием.
Какая диета полезна при запорах? Для улучшения формирования каловых масс и стимуляции работы кишечника в меню больного необходимо обязательно включать блюда, богатые пищевыми волокнами (клетчаткой). Эти вещества хорошо впитывают воду и потому увеличивают объем кишечного содержимого. Они препятствуют обратному всасыванию токсинов. На фоне применения клетчатки происходит регресс воспалительно-дистрофических изменений в кишечной стенке. Доказано, что пищевые волокна стимулируют синтез витаминов, способствуют нормализации микрофлоры.
Врачи рекомендуют потреблять в сутки не менее 20-30 г балластных веществ. Поступление достаточного количества клетчатки должно обеспечиваться за счет овощей и фруктов. В питание при колите с запором следует включать не менее 350 г таких продуктов.
В период обострения необходимо употреблять негрубую клетчатку. Полезны:
Полезны:
- каши из гречки, овсянки, ячневой крупы;
- запеченные или отваренные свекла, морковь;
- размоченная курага;
- киви, манго;
- морская капуста;
- цветная капуста, брокколи, романеску;
- запеченные яблоки;
- зелень (петрушка, укроп).
Все блюда нужно готовить в отварном или паровом виде. Можно запекать в духовке, но без жира и образования поджаристой корочки. На первое лучше давать овощные и слизистые супы, неконцентрированный мясной или рыбный бульон. Полезны тушеные овощи, рагу из капусты, моркови или кабачков, запеченная тыква. В качестве напитков рекомендуются соки с мякотью (сливовый, тыквенный, грушево-яблочный).
Рекомендуются минеральные воды («Ессентуки, «Джермук»), их нужно принимать за час до еды по одному стакану, лучше в теплом виде. Данный тип диеты особенно полезен для детей, беременных и пожилых людей.
Также способствуют появлению нормального стула кисломолочные блюда. Наиболее полезны продукты, в составе которых имеются молочнокислые бактерии:
- кумыс;
- йогурт;
- закваска;
- симбилакт.
Очень хорошо сочетаются кисломолочные продукты с курагой или черносливом. Чем выше кислотность молочного продукта, тем лучшим послабляющим эффектом он обладает.
В период ремиссии колита диетологи рекомендуют вводить в меню специальные продукты и добавки, содержащие пищевые волокна. К ним относятся:
- хлебные изделия из цельнозерновой муки;
- пшеничные отруби;
- микрокристаллическая целлюлоза;
- рекицен.
Наиболее доступным продуктом являются пшеничные отруби. Они хорошо впитывают воду и увеличивают объем каловых масс. Перед тем как принять отруби, нужно залить их кипящей водой на 15-20 минут. После этого их можно добавить в салат, кашу или йогурт. Количество отрубей первоначально не должно превышать одной чайной ложки два- три раза вдень. Затем можно постепенно увеличивать до трех-четырех столовых ложек в день.
Рацион при атрофическом колите, геморрое или коликах не должен включать грубые пищевые волокна. В этом случае в качестве источника клетчатки лучше использовать отварные овощи, фрукты с мягкой и сочной мякотью.
При повышенном газообразовании
Очень часто больные колитом жалуются на повышенное газообразование в кишечнике (метеоризм). Решить эту проблему можно путем коррекции рациона. Потребуется полностью исключить из меню:
- кипяченое и пастеризованное молоко, сгущенку;
- фасоль, бобы, зеленый горошек;
- все виды капусты;
- макароны из твердых сортов пшеницы;
- торты, пирожные, изделия из сдобного теста;
- сладкие фрукты (яблоки, хурма, бахчевые, виноград).
Некоторые виды продуктов нужно ограничить. Не более двух-трех раз в неделю можно есть:
- жирные сорта мяса — свинина, баранина;
- субпродукты — язык, почки;
- консервы — из рыбы и мяса;
- шоколадные кондитерские изделия — конфеты, сладости, выпечка.
Диета при колите и вздутии кишечника обязательно должна включать кисломолочные продукты. Они способствуют нормализации микрофлоры, усиливают рост полезных лакто- и бифидобактерий. Особенно хороший эффект дают кисломолочные напитки, приготовленные в домашних условиях на основе комплексной кефирной закваски.
Нормализуют работу толстого кишечника и уменьшают воспалительные явления в нем полиненасыщенные жирные кислоты. В большом количестве они содержатся в жире морских рыб. Поэтому больным с колитом рекомендуется еженедельно три-четыре раза включать в меню блюда из лосося, сардин, мерлузы, телапии, скумбрии. Также хорошим источником полиненасыщенных жирных кислот являются растительные масла, в частности льняное, оливковое, кукурузное.
Некоторые растения способны подавлять рост патогенной микрофлоры толстой кишки и тем самым уменьшают воспаление при колите и повышенное газообразование. К ним относятся:
- ягоды и листья барбариса;
- клюква;
- ягоды брусники:
- рябина;
- калина;
- малина в свежем и высушенном виде;
- хрен;
- укроп;
- семена тмина;
- перец чили;
- куркума;
- корица.

Особенно выраженным антибактериальным действием обладает клюква. Она способна угнетать рост кишечной палочки, стрептококка и протея, доказано ее подавляющее действие на размножение грибков рода Кандида.
Есть также рекомендации диетологов по применению сырого риса для устранения вздутия живота. Для этого зерна нужно залить холодной водой и дать постоять около 20 минут. Затем жидкость нужно вылить, а оставшуюся массу поставить в холодильник на пять-шесть часов. После этого вынуть из холодильника и обдать два раза кипятком. Принимают такой рис по чайной ложке перед едой.
При поносе
Понос также достаточно часто сопровождает заболевания толстого кишечника. Он может возникать при энтероколите, синдроме раздраженного кишечника, эрозивном или катаральном колите, воспалении на фоне любой кишечной инфекции. Правильное питание при этом играет очень важную роль, поскольку способствует восстановлению работы желудочно-кишечного тракта.
В острый период необходимо придерживаться следующих принципов диетотерапии:
- щажение — исключить любую механическую травматизацию стенок кишки;
- ограничение — уменьшить количество продуктов, вызывающих метеоризм, содержащих эфирные масла;
- температура — подавать блюда нужно только в теплом виде;
- добавки — добавлять в меню продукты, содержащие танин;
- состав — увеличить в рационе квоту простых углеводов.
Если частота стула составляет более шесть-семь раз в сутки, то рекомендуется исключить прием пищи на 24-48 часов. В период обострения можно есть только запеченные яблоки без кожицы, разрешается пить чай с небольшим количество сахара. Можно также использовать черничный отвар или настой листьев смородины.
После уменьшения частоты стула переходят на щадящую диету № 4а. Готовят все блюда методом отваривания или в пароварке. Принимают пищу порциями небольшого объема, но часто, до шести раз в сутки. Диета при язвенном колите вне обострения составляется аналогичным образом.
При колите, который сопровождается поносом, разрешены:
- супы — слизистые с добавлением протертого мяса, овощные супы-пюре;
- котлеты — паровые или кнели из телятины, курятины, индюшатины;
- рыба — паровые котлеты или приготовленное на пару филе;
- творог — творожные запеканки с низким содержанием жира;
- масло — сливочное в небольшом количестве, как добавка к блюдам;
- овощные пюре — картофельное, тыквенное, кабачковое, морковное;
- каши — жидкие без грубой клетчатки;
- хлебобулочные изделия — подсушенный белый хлеб.
В период ремиссии при колите со склонностью к поносам назначают диету № 4б. Она имеет больший набор продуктов, в отличие от меню при обострении. Мясо и каши не обязательно протирать, разрешается есть яйца в виде омлетов, всмятку, добавлять их в выпечку и десерты. Можно употреблять свежие овощи без грубой клетчатки, делать из них салаты. Фрукты и ягоды рекомендуются с нежной мякотью: бананы, сладкие яблоки, хурма, земляника, черника.
Соки лучше употреблять в разведенном водой виде в соотношении 1:2. В небольших количествах разрешается добавлять в меню молочные продукты, твердый сыр, творожки, полезно пить кисломолочные продукты. Этот рацион аналогичен диете № 2, поэтому также подходит людям, страдающим гастритом с повышенной кислотностью или хроническим панкреатитом в период ремиссии. В данном случае примерное меню на день выглядит следующим образом.
- Завтрак. Молочная манная каша, два отварных яйца, чай с сахаром и лимоном.
- Второй завтрак. Творожник с медом.
- Обед. Суп с вермишелью на курином бульоне, рис с овощами и отварным мясом, морковная запеканка.
- Полдник. Запеканка из рыбы, черничный кисель.
- Ужин. Запеканка из риса с морковью и зеленым горошком, паровые кнели из курицы, банан, чай с молоком.
- Перед сном. Нежирный йогурт.
Для каждого пациента диета составляется строго индивидуально, поскольку учитываются особенности течения колита. Лучше всего по поводу питания посоветоваться со своим врачом или диетологом.
Лучше всего по поводу питания посоветоваться со своим врачом или диетологом.
Приятного аппетита!
Питание и ВЗК
Когда у человека диагностируют язвенный колит или болезнь Крона, ему предстоит сделать трудный выбор не один раз. Для многих людей с этими заболеваниями процесс принятия пищи перестает быть сам собой разумеющимся. Так как воспалительные заболевания кишечника влияют на пищеварительную систему, диета и питание могут оказывать разное воздействие. Из-за того, что многие продукты могут ухудшать состояние пациента, выбор продуктов питания становится более сложным. Необходимо внимательно следить за своим рационом и избегать продуктов, которые могут ухудшить симптомы. Также нужно научиться выбирать здоровую пищу, восполнять дефицит питательных веществ и следовать сбалансированной диете, богатой питательными веществами. В данной статье речь пойдет о влиянии воспалительных заболеваний кишечника на диету и питание, а также будет предоставлена практическая информация, которая поможет правильно питаться, оставаться здоровым, научиться минимизировать проблемы, связанные с диетой, и наслаждаться приемом пищи.
О болезни Крона
Болезнь Крона и язвенный колит объединены в группу заболеваний, известных как воспалительные заболевания кишечника (ВЗК).
Эти расстройства вызывают хроническое воспаление в пищеварительном тракте, где происходит переваривание пищи и всасывание питательных веществ. Воспаление – это реакция организма на повреждение тканей. Обычно оно помогает защитить тело от опасных бактерий, уничтожающих клетки, или от других раздражителей. При этом воспаленные отделы пищеварительной системы перестают функционировать должным образом. Постоянное воспаление, в свою очередь, приводит к возникновению таких симптомов, как боли в животе и колики, диарея, ректальное кровотечение, потеря веса и повышенная утомляемость.
Желудочно-кишечный тракт
Чтобы понять связь между питанием, диетой и ВЗК, необходимо знать, как желудочно-кишечный тракт перерабатывает пищу, которую мы едим. Пищеварительная система состоит в основном из полых органов и включает в себя ротовую полость, пищевод, желудок, толстую кишку, тонкую кишку, прямую кишку и анус.
Желудочно-кишечный тракт выполняет следующие функции:
- Переваривание и расщепление пищи
- Всасывание питательных веществ и воды
- частая отрыжка;
- Ликвидация отходов
Влияние ВЗК на пищеварение
У людей с ВЗК воспаление органов желудочно-кишечного тракта может оказывать влияние на процесс пищеварения. Воспаление в тонкой кишке пациента с болезнью Крона может помешать пищеварению и всасыванию питательных веществ. Плохо переваренная еда, перемещаясь по кишечнику, может быть причиной диареи и болей в животе. У человека с язвенным колитом тонкая кишка функционирует нормально, однако толстая кишка не может всасывать воду должным образом, что может привести к возникновению диареи, безотлагательности дефекации или увеличению частоты дефекаций.
Влияние ВЗК на поддержание здорового питания
Люди с ВЗК могут испытывать трудности с поддержанием здорового питания по разным причинам, в том числе из-за симптомов заболевания, осложнений и приема лекарств.
Симптомы ВЗК
Во время рецидивов диарея (реже запоры), безотлагательность дефекации, боли в животе, тошнота, рвота, кровь в стуле, потеря аппетита, усталость и снижение веса могут оказывать влияние на выбор рациона питания.
Тяжелая диарея может вызывать обезвоживание, недостаточное поступление в организм питательных веществ и электролитов (натрия, калия, магния и фосфора). У людей с болезнью Крона и язвенным колитом вследствие тошноты, болей в животе или изменения вкусовых ощущений часто ухудшается аппетит. Из-за этого могут возникнуть трудности с потреблением достаточного количества калорий и питательных веществ. Также большое количество актов дефекации в течение суток может привести к тому, что во избежание проявления симптомов пациент будет потреблять малое количество пищи, что может стать причиной недоедания.
Другой возможный симптом при ВЗК – кишечное кровотечение, являющееся результатом возникновения ран (язв) на внутренней оболочке желудочно-кишечного тракта. Хронические кровотечения могут привести к анемии, ведущей к повышенной утомляемости.
Снижение веса может быть результатом диареи и потери аппетита в связи с болями в животе, тошнотой, рвотой или усилением диареи. Стоит упомянуть, что воспаление при болезни Крона и язвенном колите может привести к увеличению потребления накопленной энергии, разрушению тканей, что часто является причиной потери веса, несмотря на достаточное потребление калорий.
Осложнения при ВЗК
Нарушение абсорбции питательных веществ
Воспаление в тонкой кишке у пациента с болезнью Крона может привести к нарушению всасывания питательных веществ. Это явление называют мальабсорбцией. Аминокислоты (из белков), жирные кислоты (из жиров), сахара (из углеводов), витамины и минералы в основном всасываются в двух отделах тонкой кишки (тощей и подвздошной).
Степень мальабсорбции зависит от того, находится ли болезнь Крона в активной стадии и выполнялось ли удаление какой-либо части тонкой кишки. Как правило, мальабсорбция и недостаток питательных веществ значительнее в том случае, если воспалены или удалены большие участки тонкой кишки. В этом случае будет нарушена абсорбция жирорастворимых витаминов (A, D, E и K) и витамина B12.
Желчные кислоты и соли (ответственные за поглощение жиров и окрашивание кала в коричневый цвет) тоже могут плохо всасываться при воспалении или удалении подвздошной кишки. В ряде случаев это ведет к перемещению желчных солей в толстую кишку, где они могут стать причиной повышения секреции жидкости и водянистой диареи. Если поражена большая часть подвздошной кишки, может возникнуть мальабсорбция жирных кислот, что приводит к появлению спастических болей в животе, диарее, нарушению всасывания жирорастворимых витаминов и потере веса.
Пациенты с язвенным колитом обычно реже подвержены значительным недостаткам питательных веществ. Тем не менее, из-за тяжелой диареи и потери крови они могут страдать от потери веса и анемии.
Задержка роста
У некоторых детей с ВЗК отмечается задержка роста. Возможные причины могут заключаться во влиянии воспаления кишечника на питание, в долгосрочном лечении кортикостероидными препаратами, негативно влияющими на рост костей, и плохом питании.
Чтобы минимизировать негативные влияние ВЗК на рост, пищевое поведение, адекватное потребление калорий, необходимо тщательно следить за течением заболевания. Также очень важно уделять внимание увеличению веса и роста ребенка. Если же эти параметры отклонились от нормы, необходимо обратиться к врачу или диетологу, чтобы они помогли оценить потребление питательных веществ и калорий.
Снижение минеральной плотности костной ткани
Среди детей, подростков и взрослых с ВЗК распространено снижение минеральной плотности костной ткани (костной массы). Тяжелые формы остеопороза (синдрома, характеризующегося снижением плотности костей) увеличивают риск переломов. Это может быть связано с недостаточными потреблением или абсорбцией кальция, дефицитом витамина D, снижением физической активности, воспалением или применением препаратов — кортикостероидов. Кальций способствует формированию костей и поддержанию здоровья костей и зубов, а витамин D необходим, так как именно он обеспечивает всасывание кальция из продуктов питания.
Стриктуры
У некоторых пациентов с болезнью Крона хроническое воспаление в кишечнике приводит к сужению его просвета и образованию рубцовой ткани. Такое сужение и называется стриктурой. Если структуры воспалительные, наряду с лечением может быть необходимо изменение питания, в том числе следование безволоконной или жидкой диете. В случае если сужение кишечника происходит за счет образования рубцовой ткани, для расширения или удаления суженного отдела может понадобиться оперативное вмешательство. До проведения операции часто прописывают безволоконную или жидкую диету.
Лекарства при ВЗК
Лекарственные препараты, как правило, показывают большую эффективность среди людей с хорошим нутриционным (пищевым) статусом. Некоторые препараты, применяемые при ВЗК. могут неблагоприятно воздействовать на питание. Например, при употреблении кортикостероидов, повышается аппетит, увеличивается содержание глюкозы в сыворотке крови (вплоть до сахарного диабета), происходит влияние на электролитный (минеральный) баланс.
Хотя стероиды эффективны при уменьшении воспаления, они могут оказывать потенциально негативное воздействие на организм при использовании в течение длительного периода времени. Например, они могут замедлить процесс образования новой костной ткани. Стероиды также препятствуют усвоению кальция и могут снизить минеральную плотность костной ткани, как уже было сказано ранее. Наибольшая потеря костной массы происходит в первые шесть месяцев приема кортикостероидов. В это время защитить здоровье костей пациенту(ке) могут помочь добавки с кальцием и витамином D. Пациенты, принимающие сульфасалазин и метотрексат, должны получать дополнительную фолиевую кислоту.
Холестирамин, который иногда используется для лечения хологенной диареи (вызванной избыточным поступлением желчных кислот в ободочную кишку), может уменьшить абсорбцию жирорастворимых витаминов. Чтобы узнать, какое из лекарств может помешать пищеварению, необходимо обратиться к врачу или фармацевту.
Здоровое питание и выбор продуктов
Диета и питание — важные аспекты управления ВЗК.
Термин «диета» относится к продуктам, которые мы едим. «Питание» обозначает надлежащее поглощение пищи, которое помогает оставаться здоровым. Для питания необходима хорошо сбалансированная диета с адекватным потреблением белков, углеводов и жиров, а также витаминов и минералов. Этого можно добиться, употребляя множество продуктов из всех групп. Мясо, рыба, домашняя птица и молочные продукты — источники белка. Хлеб, крупы, крахмал, фрукты и овощи являются источниками углеводов. Сливочное масло, маргарин и масла — источники жиров.
Жизнь с хроническим заболеванием в активной стадии, например, с язвенным колитом или болезнью Крона, увеличивает потребность организма в калориях, питательных веществах и энергии. Во время рецидивов может быть трудно нормально питаться. Однако правильное питание помогает улучшить общее самочувствие, ускоряет заживление и укрепляет иммунитет, повышает уровень энергии и может смягчить некоторые желудочно-кишечные симптомы.
Существует ли специальная диета при ВЗК?
Нет оснований полагать, что любая конкретная пища или диета вызывает, предотвращает или лечит ВЗК. Не существует какой-либо специальной диеты.
Следует отметить, что, несмотря на то, что люди сообщают об успехе той или иной диеты, данный факт не был научно доказан. Кроме того, диеты могут быть очень строгими, и их слишком сложно придерживаться.
Исследователи продолжают изучать взаимодействие диет и ВЗК. В настоящее время рекомендации по питанию, как правило, направлены на облегчение симптомов во время осложнений и обеспечение достаточного потребления и поглощения питательных веществ, витаминов и минералов.
Разработка индивидуальной диеты
Многие люди с ВЗК могут потреблять нормальную пищу во время ремиссии, но во время рецидивов следует изменять рацион. Другим людям с ВЗК, например, пациентам с кишечными стриктурами, необходимо следовать модифицированной диете, пока не будет виден эффект медикаментозного или хирургического лечения.
Индивидуальная диета должна основываться на следующем:
- Симптомы (диарея, запор, боль в животе и т.д.)
- Находится ли человек в стадии ремиссии или рецидива
- частая отрыжка;
- Локализация болезни
- Наличие сужений (стриктур) в тонкой кишке
- Ранее перенесенные операции
- Наличие недостатка конкретных питательных веществ (например, дефицит железа)
Влияние определенных продуктов питания
Во время рецидивов некоторые продукты и напитки могут вызывать раздражение пищеварительного тракта и усугублять симптомы. Не на всех пациентов с ВЗК одни и те же продукты влияют одинаково. Чтобы выяснить, какие продукты больше всего влияют на симптомы, может понадобиться проведение эксперимента. Ведение журнала питания может помочь отслеживать связь диеты с проявлением симптомов, и определить, какие продукты их вызывают.
Пищевая аллергия и непереносимость
Болезнь Крона или язвенный колит не возникают из-за пищевой аллергии. Однако некоторые пациенты с ВЗК могут иметь пищевую аллергию. Чаще всего аллергическую реакцию вызывают молоко, яйца, арахис, древесные орехи (например, грецкие орехи, миндаль, кешью, фисташки и пекан), пшеница, соя, рыба и ракообразные. Важно различать фактическую пищевую аллергию и непереносимость. Пищевая аллергия связана с реакцией иммунной системы и может привести к тяжелым и опасным для жизни последствиям, а непереносимость может способствовать появлению желудочно-кишечных симптомов. Гораздо большее количество людей имеют не аллергию, а страдают от пищевой непереносимости.
Элиминационная диета позволяет выявить, употребление каких продуктов следует избегать или свести к минимуму. Продукты, вызывающие подозрение, исключаются из рациона, а затем постепенно вводятся снова, чтобы проверить реакцию организма. Важно, чтобы это происходило под наблюдением лечащего врача или диетолога, чтобы убедиться, что все сделано правильно. При ликвидации одних продуктов, важно, чтобы они были заменены другими, содержащими те же питательные вещества. Например, при изъятии молочных продуктов из рациона необходимо получать кальций и витамин D из других источников.
Волокна
Пищевые волокна находятся в растительных продуктах, таких как фрукты, овощи, орехи и зерно. Они крайне важны для поддержания здорового пищеварения. Для многих людей с ВЗК употребление волокон во время обострения болезни или стриктуры может вызвать спазмы живота, вздутие и обострение диареи. Но не все источники белка являются причиной проблем, и некоторые источники волокон могут помочь с симптомами ВЗК.
Растворимые (в воде) волокна помогают всасывать воду в кишечнике, замедляя время прохождения еды, которая хранится там. Это способствует уменьшению диареи посредством формирования гелеобразного содержимого и откладывания опорожнения кишечника.
Нерастворимые волокна не растворяются в воде. Она проходит в кишечник и заставляет пищу двигаться по нему быстрее, из-за чего эту массу труднее переварить. Наиболее тяжелыми для переваривания являются волокна, содержащиеся в семенах и кожуре таких продуктов, как яблоки. Употребление нерастворимых волокон может усугубить симптомы, вызывая более сильные вздутие, диарею, газы и боль. При наличии тяжелого воспаления или сужения кишечника употребление нерастворимых волокон может вести к осложнениям и препятствовать свободному прохождению по желудочно-кишечному тракту. Большинство продуктов содержит комбинации волокон, поэтому приготовление пищи, шелушение и удаление зерен важны для пациентов с рецидивами и необходимы для снижения потребления нерастворимых волокон.
Лактоза
Лактозная непереносимость — состояние, при котором организм переваривает лактозу недолжным образом. Лактоза содержится в молоке и молочных продуктах. Некоторые люди с ВЗК могут страдать непереносимостью лактозы. Также некоторые из них могут иметь проблемы с расщеплением лактозы во время рецидивов или после хирургического удаления части тонкой кишки.
Плохое переваривание лактозы может привести к судорогам, болям в животе, газообразованию, диарее и вздутию живота. Лактозную непереносимость может быть трудно диагностировать, так как ее симптомы схожи с симптомами ВЗК. Для диагностики врач может направить на выполнение водородного дыхательного теста. Не все пациенты с ВЗК имеют лактозную непереносимость.
Тяжесть симптомов зависит от того, какое количество лактозы человек может переносить. Некоторые люди могут потреблять небольшое количество молока, в то время как другим необходимо полностью исключить его из рациона. Лактаза является ферментом, ответственным за разрушения лактозы в молочных продуктах. Обогащенные лактазой добавки принимаются вместе с молоком, чтобы помочь переварить его. Также доступны специальные молочные продукты, не содержащие лактозу. Молочные продукты, такие как йогурт или кефир, могут переноситься легче. Твердые сыры обычно хорошо переносятся, так как содержат минимальное количество лактозы.
Молоко и молочные продукты являются важными источниками питательных веществ, особенно кальция. Тем не менее, люди, которые ограничивают употребление или полностью устраняют молоко и молочные продукты из своего рациона, должны помнить о том, что необходимо получать кальций из других источников питания или пищевых добавок.
Продукты с высоким содержанием жиров
При плохой абсорбции жиров, продукты с высоким их содержанием, такие как масло, маргарин и крем, могут вызывать диарею и газообразование. Эти симптомы, как правило, чаще появляются у людей с воспалением в тонкой кишке или у которых удалены большие ее участки.
Глютен
Глютен (клейковина) – это белок, содержащийся в зернах, в том числе в пшенице, ржи и ячмене. Некоторые люди с ВЗК могут быть чувствительны к клейковине и страдать от непереносимости. После употребления пищи, содержащей клейковину, у них могут появляться такие симптомы, как вздутие живота и диарея. Им следует воздержаться от употребления таких продуктов. Дневник питания может помочь определить влияние пищи, содержащей клейковину, на симптомы. Если есть подозрения на непереносимость клейковины, следует попросить лечащего врача провести текст на целиакию (болезнь, при которой происходит воспалительная реакция на глютен, и которая отличается от неперенесимости глютена).
Невсасывающиеся сахара (сорбит, маннит)
Сахарные спирты, такие как сорбит и маннит, вызывают диарею, вздутие живота и газообразование у некоторых людей. Эти ингредиенты часто встречаются в бессахарных жвательных резинках и леденцах. Сорбит встречается в мороженом и в нескольких видах фруктов, таких как яблоки, груши, персики и сливы, а также в соках, сделанных из них.
FODMAP (ферментируемые олиго-, ди-, моносахариды и полиолы)
FODMAP — сахара, которые находятся в определенных углеводах и сахарных спиртах. Если пациент имеет непереносимость продуктов с высоким содержанием FODMAP, это может привести к чрезмерному газообразованию, вздутию живота, диарее и спазмам.
В число продуктов с высоким содержанием FODMAP входят:
- Фруктоза — фрукты, мед, кукурузный сироп с высоким содержанием фруктозы
- Лактоза из молочных продуктов
- Олигосахариды, которые представляют собой углеводы с небольшим содержанием простых сахаров. Они могут находиться в некоторых овощах, хлебных злаках и зернобобовых культурах
- Полиолы содержатся в сахарных спиртах (сорбите, манните, ксилите) и некоторых фруктах
Диета с низким содержанием FODMAP является сложным планом питания, который должен быть начат с помощью диетолога.
Советы по контролю ВЗК при отсутствии ограничений по питанию
Не существует единой диеты или плана питания, подходящих для всех пациентов с ВЗК, соответственно, рекомендации по диете должны носить индивидуальный характер.
Тем не менее, существуют несколько базовых принципов и рекомендаций, помогающих правильно питаться, что особенно актуально во время рецидивов. Люди с ВЗК должны придерживаться разнообразной и богатой питательными веществами диеты.
При возникновении симптомов может помочь следующее:
- Употребление небольших порций еды
- Более частые приемы пищи
- Питание в спокойной обстановке
- Исключение из рациона продуктов-катализаторов
- Ограничение количества пищи с нерастворимые волокнами (включает семена, орехи, бобы, зеленые листовые овощи, фрукты и пшеничные отруби)
- Уменьшение количества жирной или жареной пищи
Необходимо запомнить, что пациенты с ВЗК имеют разные виды пищевой непереносимости. Один может быть чувствителен к острой пище, а другой – к попкорну.
Нижеперечисленные рекомендации направлены на сокращение неприятных симптомов и обеспечение адекватной калорийности питания.
Необходимо пить много жидкости
Следует попробовать следующие напитки:
- Воду
- Спортивные напитки с низким содержанием сахара
- Фруктовые соки, разбавленные водой
Следует избегать следующих напитков:
- Ледяную жидкость (в некоторых случаях может вызвать судороги)
- Кофеин, содержащийся в кофе, чае и других напитках (кофеин может действовать в качестве стимулятора и привести к диарее)
Всем необходимо употреблять много жидкости. Организм, состоящий на 60 % из воды, требует регулярного ее потребления, для сохранения водного баланса. Вода обладает набором существенных функций, таких как сохранение влажности тканей, смазка суставов, защита внутренних органов и предотвращение запоров.
Количество употребления воды зависит от нескольких факторов, таких как физическая активность, погода и состояние здоровья.
В целом:
- За день следует выпивать хотя бы 2 литра воды. Употребление большинства жидкостей рассчитывается примерно, включая некоторые продукты с высоким содержанием воды (например, арбуз).
- Необходимо пить медленно и избегать использования соломки, в противном случае внутрь может попасть воздух, вызывающий дискомфорт.
- Алкогольные и кофеиносодержащие напитки не следует учитывать, так как они обезвоживают организм. Полное воздержание от алкоголя может не потребоваться, но необходимо соблюдать умеренность. Перед употреблением алкоголя не забудьте посоветоваться с врачом.
- Хороший способ контролировать потребление надлежащего количества жидкости – проверять цвет мочи, которая должна быть бесцветной или светло-желтой.
С появлением диареи люди подвергаются риску обезвоживания. В этом случае необходимо возместить потерю жидкости и электролитов. Как правило, для регидратации организма достаточно употреблять большое количество воды. Во время сильной диареи для восполнения потерянной жидкости и электролитов могут быть полезны регидратационные напитки. Избыток сахара может вызвать более сильную диарею в связи с появлением большего количества воды в кишечнике. Фруктовые соки, употребляемые для регидратации и пополнения витаминов и электролитов, возможно, потребуется разбавить.
Необходимо тщательно подбирать и готовить источники волокон
Волокна – необходимый компонент диеты. Рекомендованное количество в ежедневном рационе составляет 25 грамм для женщин и 38 грамм – для мужчин. Переваривание волокон иногда может быть проблемой для людей с ВЗК, особенно во время рецидивов. Как было сказано ранее, растворимые и нерастворимые волокна находятся в еде. Во время рецидива полезно потреблять растворимые волокна, и следует снизить потребление нерастворимых. Ниже приведены некоторые советы по упрощению выбора продуктов питания и минимизации негативных последствий, которые могут вызывать некоторые волокна, когда кишка воспаляется.
Следует есть разнообразные овощи и фрукты
Овощи и фрукты являются важными источниками многих питательных веществ и необходимы для здорового питания. Переносимость овощей и фруктов различна среди пациентов с ВЗК. Чтобы облегчить дискомфорт во время вспышки заболевания, выберите овощи и фрукты, которые легче перевариваются, такие как хорошо приготовленные спаржа и картофель, яблочное пюре и дыни. Перед употреблением необходимо снять кожу (нерастворимую волокнистую часть), а также избегать семян во время еды. Во время рецидивов болезни следует есть вареные, а не сырые овощи. Нужно учесть, что овощи, приготовленные на пару, мягче и сохраняют больше питательных веществ, чем вареные. Лучше избегать овощей с твердой кожей. Некоторые овощи, например, брокколи, цветная и брюссельская капуста, способствуют образованию газов. Поэтому при наличии склонности к газообразованию, следует избегать их. Хорошим источником питательных веществ является овощной бульон, он может быть использован для изготовления супа или добавлен к рису или макаронам.
Во время рецидивов хорошо переносятся мягкие и мясистые плоды. При сильной диарее следует припускать фрукты и избегать употребления в пищу кожи и семечек.
Выбор правильных зерновых культур
В число зерновых культур входят пшеница, рис, овес, кукуруза, ячмень и другие. Они используются для приготовления хлеба, макарон, овсяной каши и сухих завтраков. В натуральном виде зерна состоят из трех частей: отруби, зародыш и эндосперм. Из очищенного зерна, подвергшегося помолу, удаляются отруби и зародыш, оно имеет более гладкую структуру.
Зерно является важным источником волокон, витамина B и минералов (таких как железо, магний и селен). Диетологи часто рекомендуют есть цельнозерновые продукты, потому что в процессе переработки из зерна удаляетcя некоторое количество железа и витаминов группы B. Однако это не всегда целесообразно для людей с воспалительными заболеваниями кишечника, так как нерастворимые волокна, содержащиеся в отрубях и зародыше, могут вызывать раздражение, особенно во время рецидивов.
Во время вспышек заболевания, как правило, легче усваиваются продукты, содержащие рафинированное зерно. Наиболее рафинированные продукты обогащены витамином B и железом, что исключает потерю питательных веществ. Избегайте употребления хлеба и других зерновых продуктов, содержащих зерна и орехи. Хорошим выбором станут картофельный и французский хлеба, а также хлебная закваска.
Если уменьшить потребление волокон во время рецидивов, то во время улучшения самочувствия можно будет постепенно увеличить их количество. При этом следует начинать с добавления нескольких граммов в неделю.
Источники белка
Отличными источниками белка являются мясо, морепродукты, бобовые, яйца, орехи и семечки являются. Они также обеспечивают организм витаминами B (ниацином, тиамином, рибофлавином и В6), витамином Е, железом, цинком, магнием и другими питательными веществами.
Животные белки (содержащиеся в рыбе, говядине, свинине, домашней птице, яйцах, и молочных продуктах) содержат все незаменимые аминокислоты. Растительные источники белка не могут содержать все аминокислоты, но могут употребляться в пищу в сочетаниях и предоставлять все необходимые белки. Другие источники белка включают в себя продукты на основе сои, бобовых и зерен. Ешьте разнообразные источники белка, чтобы обеспечить потребление всех необходимых аминокислот.
Людям с ВЗК требуется увеличенное количество белка во время рецидивов заболевания или во время восстановления после рецидива. В целом, лучше всего выбирать куски мяса с низким содержанием жира или мясо домашней птицы. Это особенно важно учесть во время рецидивов, так как избыток жира может привести к плохой абсорбции и ухудшить симптомы. Поэтому перед приготовлением мяса следует обрезать всю видимую жировую прослойку. Следует включить в рацион рыбу, особенно содержащую омега-3 жирные кислоты, такую как тунец и лосось, и попробовать ореховое масло.
Необходимо получать достаточно кальция
Для людей с ВЗК особенно важно потребление кальция. Рекомендуемое диетическое потребление для кальция составляет 1000 мг в сутки для мужчин и женщин в возрасте от 19 до 50 лет и для мужчин в возрасте от 51 до 70 лет. Женщинам старше 51 года и мужчинам после 70 лет рекомендуется употреблять 1200 мг в сутки. Дети от 4 до 8 лет должны получать 800-1000 мг, а дети в возрасте 9-18 лет – от 1200 до 1500 мг. Для удовлетворения потребности в кальции без использования добавок надо стараться ежедневно потреблять 3-4 порции продуктов, богатых кальцием. В число источников кальция входят молоко (обычное, без лактозы, миндальное или соевое молоко с повышенным содержанием кальция), йогурт, сыр, обогащенный кальцием апельсиновый сок и рыбные консервы. Темно-зеленые овощи содержат меньше кальция, но имеют большую пищевую ценность и являются превосходным источником фолиевой кислоты. Если же в рационе не хватает кальция, можно принимать пищевые добавки с его содержанием.
Поддержание адекватной калорийности питания
Поддержание адекватного потребления калорий и белка является необходимым для предупреждения утраты тканей и потери веса. Однако получение необходимого количества калорий может оказаться непростой задачей при потере аппетита, которая является симптомом ВЗК. Потребности в калориях может увеличить во время стрессов, при воспалении, лихорадке и диарее. Если вес начинает падать, следует попробовать увеличить ежедневное потребление калорий на 250-500 калорий, и поговорить со своим врачом для разработки дополнительной стратегии поддержания нормальной массы тела.
Другие советы:
Журнал питания
Так как каждый человек с ВЗК имеет разные реакцию на продукты питания, и они могут меняться с течением времени, полезно вести журнал питания. Журнал может помочь определить, какие продукты плохо переносятся во время рецидива. Он также поможет выяснить, предоставляет ли диета достаточный запас питательных веществ. Данные, полученные во время отслеживания влияния продуктов на симптомы, будут полезны при посещении лечащего врача или диетолога.
Социальная жизнь и питание
Большое количество видов социальной деятельности включают питание. Деловой обед или другое мероприятие, предполагающее питание, могут стать источником беспокойства для некоторых людей с ВЗК.
Существуют различные способы, которые помогут пациентам с ВЗК поужинать вне дома и хорошо провести время
Рекомендации по питанию во время вспышек заболевания или при наличия стриктур*
|
Группа продуктов питания
|
Рекомендуемые продукты
|
Продукты, которых следует избегать
|
|
Овощи
|
|
|
|
Фрукты
|
|
|
|
Зерна
|
|
|
|
Белок
|
|
|
* Список является примерным, индивидуальные потребности могут различаться.
Не существует какого-либо «специального» меню, но есть различные методы, которые можно использовать, чтобы ужин вне дома удался.
Некоторые подсказки, которые следует иметь в виду:
- Не выходите из дома, чувствуя себя слишком голодным. На пустой желудок сложно сделать лучший выбор продуктов питания.
- Не бойтесь высказывать особые пожелания в кафе и ресторанах.
- Многие заведения могут внести изменения в процесс приготовления блюд.
- Перед посещением заведения следует позвонить и задать все интересующие вопросы или
ознакомиться с меню в интернете. Таким образом можно выявить потенциальные проблемы, связанные с питанием, и избежать чувства спешки во время заказа блюд. - Следует есть меньшими порциями, например, заказать закуску или половину порции. Если блюдо не нравится, можно заказать другое.
- Если сомневаетесь в чем-то, не усложняйте. Закажите вареные, приготовленные на гриле, жареные, тушеные, пашот или соте варианты, и ограничьте употребление соусов и специй.
- Собираясь на вечеринку, принесите подходящую вам еду в количестве, которого хватит на всех.
- Выясните расположение туалетов.
- Следует спросить у врача о продуктах, которые помогают управлять или уменьшить симптомы, в том числе о лекарствах против диареи, спазмолитиках или лактазных добавках.
- Можно использовать подгузники для взрослых или защитную одежду, а также взять с собой сменное белье.
Если вы по-прежнему избегаете социальных ситуаций или боретесь с мыслями о еде, поговорите с лечащим врачом, семьей, другом, консультантом или с персоналом служб охраны психического здоровья, которые смогут помочь лучше управлять питанием при ВЗК.
Витаминные и минеральные добавки
Большинство витаминов, минералов и других питательных веществ может быть получено из пищи.
Тем не менее, многие люди с ВЗК принимают пищевые добавки, чтобы компенсировать дефицит или предотвратить его возникновение. Они делают это из-за того, что рецидивы ВЗК, как было сказано ранее, могут быть предотвращены в случае поддержания адекватного питания.
Перед тем, как покупать витамины и другие пищевые добавки, нужно учесть следующее:
- Витамины и минеральные добавки могут вызвать нарушение работы желудочно-кишечного тракта даже у людей, которые не имеют заболеваний пищеварительной системы.
- Следует рассмотреть прием жидких или порошкообразных форм.
- Перед применением пищевых добавок следует ознакомиться с инструкцией, выяснить, содержатся ли в добавке лактоза, искусственные красители, сахарный спирт или консерванты. Многие люди с заболеваниями желудочно-кишечного тракта чувствительны даже к небольшому количеству этих веществ, поэтому перед покупкой следует себя обезопасить.
- Нельзя принимать витамины и минералы натощак.
- По поводу всех рассматриваемых или употребляемых безрецептурных препаратов, диетических добавок, травяных формул и других методов лечения следует проконсультироваться с врачом.
Пищевые добавки, которые могут понадобиться
Кальцийсодержащие пищевые добавки рекомендуются для пациентов, принимающих кортикостероидные препараты, а также для тех, кто получает недостаточно кальция из питания, подвержен потере костной массы, определяемой с помощью специального теста. Для большинства пациентов с ВЗК среднесуточная норма кальция составляет 1200 – 1500 мг, причем прием этого количества должен осуществляться в 2-3 этапа по 500-600 мг. Это ровно столько, сколько организм может абсорбировать за один раз. Для усвоения кальция необходим витамин D.
Витамин D: необходим для правильного формирования костей и усвоения кальция. Среднесуточная норма зависит от возраста и варьируется от 400 до 600 международных единиц (МЕ). Витамин D содержится во многих продуктах питания, но он также может вырабатываться при нахождении на солнце. Дефицит витамина D является одним из наиболее распространенных недостатков питательных веществ среди пациентов с болезнью Крона. Таким образом, чаще всего рекомендуется ежедневное употребление витамина D в размере 1000 МЕ, однако врач должен на индивидуальной основе определить необходимую норму, которая зависит от уровня дефицита.
Фолиевая кислота: некоторые препараты, используемые для лечения ВЗК (например, сульфасалазин и метотрексат), препятствуют поглощению фолиевой кислоты. Пациентам, принимающим данные препараты, рекомендуется употреблять от 800 мкг до1 мг в сутки.
Всем беременным женщинам, включая женщин с ВЗК, следует ежедневно принимать не менее 400 мкг фолиевой кислоты для предотвращения расщепления позвоночника у плода или других возможных дефектов развития нервной трубки. Фолиевая кислота имеет особо важное значение для беременных женщин с ВЗК, принимающих сульфасалазин, для них среднесуточная норма фолиевой кислоты составляет 2 мг.
Витамин В12: Витамин B12 всасывается в подвздошной кишке. У людей с болезнью Крона, поражающей подвздошную кишку и тех, кто перенес операцию по удалению более 30 сантиметров подвздошной кишки, может наблюдаться дефицит витамина В12 из-за невозможности адекватной абсорбции этого витамина. Количество витамина В12 в организме можно измерить, сдав анализ крови. Для лиц с дефицитом может быть полезна ежемесячная подкожная инъекция или еженедельное применение назального спрея, содержащего витамин В12.
Железо: У некоторых людей с ВЗК может наблюдаться потеря крови в результате воспаления кишечника. Потеря крови может вызвать анемию. Уровень железа в крови может быть измерен с помощью простого анализа. Если этот уровень слишком низок, могут быть выписаны железосодержащие добавки. Так как избыток железа может быть токсичным для печени, важно точно диагностировать наличие дефицита железа, прежде чем принимать добавки.
Железосодержащие добавки могут приниматься без назначения врача. Перед покупкой такой добавки необходимо выяснить у своего врача, какая форма является наиболее подходящей, и определить дозировку. Форма добавки влияют на степень абсорбции железа.
Прием железосодержащих добавок следует разбить на несколько доз в течение дня. Жидкие лекарственные формы, по сравнению с таблетками, легче абсорбируются и в меньшей степени способствуют возникновению запоров. Если пероральные лекарственные формы плохо переносятся, можно делать внутривенные инъекции.
Цинк: Пациенты, у которых заболеванием поражена большая часть тонкой кишки, могут испытывать дефицит цинка. Люди с синдромом короткой кишки (расстройством, развивающимся у пациентов, у которых была удалена значительная часть тонкой кишки) также находятся в группе риска. В число симптомов, проявляющихся при дефиците цинка, входят сыпь, изменение вкусовых, зрительных и обонятельных ощущений, медленное заживление ран. В случае подозрения на дефицит цинка врач дает рекомендации по ежедневному количеству цинка, которое необходимо принимать при наличии воспаления.
Витамины A, D,E,K: Витамины А, D, Е и К являются жирорастворимыми. У пациентов с нарушением всасывания может быть обнаружен дефицит жирорастворимых витаминов. Лечащий врач может определить, нужно ли дополнительно принимать эти витамины.
Омега-3 жирные кислоты: Это необходимые жиры, которые встречаются в жирной рыбе, льняном семени, грецких орехах и витаминизированных продуктах. Употребление всех этих продуктов обеспечивает организм питательными веществами. Не существует доказательств того, что омега-3 жирные кислоты значительно сокращают воспаление при ВЗК, но некоторые пациенты предпочитают принимать добавки с рыбьим жиром.
В случае предстоящей операции или проведения специальных медицинских процедур употребление этих добавок следует прекратить, потому что они могут продлить кровотечение.
Пробиотики: Пробиотики – это микроорганизмы, содержащиеся в пищевых продуктах или добавках, которые обеспечивают благоприятное воздействие на здоровье. Одним из примеров таких продуктов является йогурт, который содержит живые бактерии. В нормальных условиях так называемые «полезные» бактерии присутствуют в кишечнике, где они способствуют пищеварению и помогают защитить кишечник от вредных бактерий. Некоторые исследования
показывают, что у люди с воспалительными заболеваниями кишечника, имеют меньше бифидо- и лактобактерий в кишечнике. Чтобы восстановить баланс микроорганизмов в кишечнике, следует принимать добавки, содержащие пробиотики, или употреблять пищу, в состав которой они входят. Кисломолочные продукты и йогурты с содержанием живых культур рекомендуются для всех. Некоторые пробиотики прошли оценку для конкретных типов ВЗК. Лечащий врач может помочь решить, если ли необходимость в употреблении конкретных пробиотиков.
Руководство по диетическим добавкам
Далее следует список питательных веществ и их лучшие источники, которые могут быть в дефиците при болезни Крона или язвенном колите в результате медикаментозного лечения, хирургических операций или самого воспаления кишечника
Болезнь Крона
Витамин B12
Моллюски (особенно двустворчатые моллюски и мидии), говяжья печень, витаминизированные каши для завтрака, нерка, форель, устрицы, крабы, свинина.
Фолат (фолиевая кислота)
Бобовые, цитрусовые фрукты и соки, цельное зерно, пшеничные отруби, темно-зеленые листовые овощи, рис, овощи, домашняя птица, свинина, ракообразные, печень.
Витамин А
Говяжья печень, морковь, сладкий картофель, шпинат, дыня, капуста, красный перец, брокколи,
манго, абрикосы, черноглазый (коровий) горох.
Витамин D
Сливочное масло, яйца, рыбные масла, витаминизированное молоко, говяжья или куриная печень, некоторые витаминизированные каши, лосось, тунец.
Витамин Е
Масло зародышей пшеницы, миндаль, кукурузное масло, арахис, семена подсолнечника.
Витамин К
Капуста, цветная капуста, шпинат и другие зеленые листовые овощи, крупы, соевые бобы.
Магний
Палтус, орехи и ореховое масло, крупы, соевые бобы, шпинат, картофель (с кожурой), черноглазый горох, миндаль, лосось.
Кальций
Нежирные молочные продукты (при отсутствии непереносимости), капуста, листовая капуста, китайская капуста, брокколи, апельсины, лосось, креветки, патока, обогащенные кальцием продукты (следует проверять этикетки).
Железо
Соевые бобы, куриная печень, устрицы, крупа, говядина, двустворчатые моллюски, домашняя птица, сушеные бобы, сухофрукты, яичные желтки, цельные зерна, обогащенные железом зерновые,
темно-зеленые листовые овощи, миндаль.
Калий
Сладкий картофель, картофель, помидоры и томатные продукты, свекольная ботва, йогурт, патока, белая фасоль, соя, сливовый сок, бананы, тыква.
Цинк
Красное мясо, птица (темное мясо), печень, ракообразные, сыр (необработанный), бобовые, отруби, орехи, зеленый горошек, цельные зерна.
Язвенный колит
Людям с язвенным колитом рекомендуется придерживаться руководства по добавкам для людей с болезнью Крона с акцентом на следующие питательные вещества (подробный список см. в предыдущем разделе для болезни Крона):
- Фолиевая кислота
- Магний
- Кальций
- Калий
- Железо
Поддерживающая пищевая терапия
Некоторым людям с ВЗК может быть особенно трудно получать достаточное количество калорий и питательных веществ.
Если обычный способ приема пищи не позволяет получить достаточное количество питательных веществ, должны быть использованы другие методы. Они включают в себя энтеральное и парентеральное питание. Некоторые люди с течением времени начинают комбинировать эти способы.
Иногда в рамках лечения болезни Крона и язвенного колита требуется предоставить покой кишечнику. При тяжелой форме болезни Крона обеспечение покоя мышцам кишечника исключает обычное питание через рот, допускается лишь энтеральное питание элементной (на основе аминокислоты) и полимерной смесями, так как они используются наряду с медикаментозной терапией и могут помочь уменьшить воспаление. Аминокислоты – это самые простые формы белка, необходимого для роста и развития.
Энтеральное питание
Эта форма питания может предполагать как пероральный способ, так и введение зонда непосредственно в желудок или тонкую кишку. Для этого используются специальные жидкие смеси, содержащие белки, углеводы (сахара), жиры, витамины и минералы. Пероральное и/или энтеральное питание может помочь сохранить или улучшить способность поглощения оставшейся части кишечника. Этот тип жидкого питания особенно полезен для детей с ВЗК для обеспечения надлежащего питания при плохом аппетите и проблемах с ростом. Некоторые типы энтерального питания, например, элементное, может уменьшить воспаление при болезни Крона. Когда необходимы обогащенные питательные вещества и калории, дополнительное питание может быть получено из сбалансированных формул, содержащих белок, углеводы, жиры и витамины. К ним относятся пищевые формулы Ensure® и Boost.®
Парентеральное питание
В случае нарушения работы желудочно-кишечного тракта подача питательных веществ осуществляется через тонкую внутривенную трубку, называемую катетером. Установка в крупную вену на грудной клетке или на руке происходит хирургическим путем. Эта процедура и называется парентальным питанием. «Парентеральное» означает «в обход кишечника «. Минуя желудок или тонкий кишечник, жидкие питательные вещества доставляются непосредственно в кровоток. Растворы для парентального питания содержат все необходимые белки, углеводы, сахара, жиры, витамины, минералы и другие питательные вещества.
Парентеральное питание может быть необходимо при слишком сильных рецидивах, когда медикаментозной терапии и покоя кишечника недостаточно. Эта форма питания также необходима пациентам с болезнью Крона, при недостаточном питании или синдроме короткого кишечника.
Влияние оперативного вмешательства на питание и диету
В связи с осложнениями или при отсутствии эффекта медикаментозного лечения некоторым людям с болезнью Крона или язвенным колитом требуется хирургическое вмешательство.
В зависимости от типа и масштаба операции могут быть необходимы диетические изменения или ограничения.
Существует несколько общих диетических рекомендаций:
- Сразу после операции обычно рекомендуется безволоконная диета
- Для оптимального питания следует употреблять разнообразные продукты из всех продуктовых групп
- С течением времени следует добавлять в рацион новые продукты, чтобы понять, как они переносятся организмом
- Чтобы избежать водянистого стула и газообразования, следует принимать пищу регулярно
Диета и питание во время рецидивов
Во время вспышки болезни Крона или язвенного колита питание может оказывать сильное влияние на развитие симптомов.
Иногда, особенно во время рецидивов, изменение диеты может быть полезно. Некоторые диеты могут быть рекомендованы врачом в различные периоды, в том числе:
- Низкосолевая диета. Используется при лечении кортикостероидами, чтобы предотвратить задержку жидкости в организме.
- Безволоконная диета. Применяется, чтобы избежать позывов к дефекации и возникновения спазмов в животе.
- Низкожировая диета. Обычно рекомендуется во время рецидивов при нарушении абсорбции.
- Безлактозная диета. Для пациентов с непереносимостью лактозы.
- Высококалорийная диета. Рекомендуется пациентам при потере веса или при задержке роста.
Чтобы понять, подходит ли в конкретном случае одна из вышеперечисленных диет, следует проконсультироваться с врачом.
Примеры рецептов и планов питания
Следует иметь в виду, что индивидуальные потребности могут различаться в зависимости от симптомов болезни, наличия дефицита питательных веществ или пищевой непереносимости.
Если хочется попробовать новое блюдо, можно воспользоваться одним из рецептов в конце статьи. Перед этим следует убедиться, что выбранный рецепт соответствует индивидуальным требованиям диетического питания.
Пример плана питания № 1
Завтрак
- ¼ стакана заменителя яйца ( =28 г. белка) смешать с 42 г. нежирного чеддера (=1 стакану молочных продуктов)
- 2 ломтика картофельного хлеба (= 57 г. зерен)
- 1 стакан кубиков арбуза (=1 стакану фруктов)
Перекус
- 1 стакан (228 г.) натурального йогурта без добавок (=1 стакану молочных продуктов) с ½ стакана кубиков дыни (= ½ стакана фруктов)
Обед
- 2 куска постного мяса индейки на пару общей массой 85 г. (=85 г. белка) с двумя пшеничными лепешками диаметром по 14 см. (=60 г. зерна), со средним авокадо сверху (=3 чайным ложкам масла), 2 шт. салата латука (= ½ стакана овощей) с чашкой неострого соуса томатного соуса сальса (в зависимости от переносимости) (= ½ стакана овощей)
Полдник
- 1 большой банан (=1 стакану фруктов) c 1 столовой ложкой натуральной сливочно-ореховой пасты (=2 чайным ложкам масла)
Ужин
- 1 стакан макарон («перья») (=60 г. зерна) с 1 столовой ложкой оливкового масла (=3 чайным ложкам масла), зелень, 1 стакан тщательно отваренного шпината (=1 стакану овощей) и 90 г. вареных креветок (=90 г. белка)
- 1 стакан несладкого соевого молока, обогащенного кальцием (=1 стакану молочных продуктов). Можно также использовать коровье или иное молоко
|
Пищевая ценность
|
Пример плана питания №1
|
|
Энергетическая ценность (калорийность)
|
2123
|
|
Жиры
|
62 г.
|
|
Насыщенные жиры
|
13 г.
|
|
Белок
|
151 г.
|
|
Углеводы
|
251 г.
|
|
Сахар
|
64 г.
|
|
Волокно
|
31 г.
|
Пример плана питания № 2
Завтрак
- ½ стакана вареной овсянки (=28 г. зерен) с 1 стаканом несладкого соевого (или миндального, рисового, обычного молока) молока, обогащенного кальцием (=1 стакану молочных продуктов)
- 1 столовая ложка масла льняного семени (=3 чайным ложкам масла)
- Добавить корицу и ½ стакана натурального яблочного пюре (= ½ стакана фруктов)
Перекус
- 1 стакан (228 г.) натурального йогурта без добавок (=1 стакану молочных продуктов) с ½ стакана кубиков дыни (= ½ стакана фруктов)
Обед
- 56 г. нарезанной куриной грудки (=56 г. белка) с 28 г. нежирного сыра (=1/2 стакана молочных продуктов)
- 2 ломтика овсяного хлеба (=56 г. зерен)
- 1 стакан овощного супа-пюре (= 1 стакану овощей)
Полдник
- ½ стакана сухого завтрака из цельной овсяной муки и пшеничного крахмала с минерально-витаминными добавками с ½ стакана молока на выбор (=1/2 стакана молочных продуктов)
Ужин
- 85 г. жареного лосося с 1 столовой ложкой свежевыжатого лимонного сока, 1 столовая ложка масла (=3 чайным ложкам масла) со свежим укропом
- 1 ½ тщательно приготовленной спаржи (=1,5 стакана овощей)
- 1 стакан вареного белого риса (=28 г. зерен)
- 1 стакан несладкого соевого молока, обогащенного кальцием или другое молоко (=1 стакану молочных продуктов)
- 1 стакан черники (=1 стакану фруктов)
|
Пищевая ценность
|
Пример плана питания №1
|
|
Энергетическая ценность (калорийность)
|
2123
|
|
Жиры
|
62 г.
|
|
Насыщенные жиры
|
13 г.
|
|
Белок
|
151 г.
|
|
Углеводы
|
251 г.
|
|
Сахар
|
64 г.
|
|
Волокно
|
31 г.
|
Заключительное слово о диете, питании и ВЗК
Теперь, когда о диете, питании и ВЗК стало известно больше, можно начать процесс управления болезнью, следуя при этом рекомендациям врача.
Важно запомнить, что специальной диеты, контролирующей течение ВЗК, не существует, однако изменение рациона может помочь уменьшить симптомы. Ниже приведены советы, которые могут быть полезны:
- Чтобы уменьшить симптомы, наравне с медикаментозным лечением следует соблюдать диету
- В случае рецидива или наличия стриктур может быть полезно изменение диеты
- Нужно устранить дефицит питательных веществ
- Стоит следовать хорошо сбалансированной диете, богатой питательными веществами
- Для отслеживания диеты и симптомов рекомендуется вести журнал питания
Глоссарий
- Анемия — крови, характеризующееся дефицитом красных кровяных клеток. Общие причины включают в себя дефицит железа, дефицит витамина, хроническое воспаление и другие заболевания.
- Диарея — частые испражнения или слишком жидкий стул
- Добавки — принимаются для увеличения количества питательных веществ или возмещения дефицита.
- Желчные кислоты — присутствуют в пищеварительном тракте. Они могут предотвратить раздражение толстой кишки, замедлить прохождение стула и выведение холестерина из организма.
- Констипация — затрудненная или систематически недостаточная дефекация.
- Лактобактерии — полезные кисломолочные бактерии (пробиотики).
- Лактоза — слегка сладкий сахар. Коммерческая лактоза получается из молочной сыворотки, жидкого побочного продукта, получаемого при приготовлении сыра. Многие люди не могут переварить лактозу, потому что им не хватает ферментов, необходимых для переваривания простых сахаров.
- Мальабсорбция — расщеплять пищу и питательные вещества для их дальнейшего попадания в кровоток.
- Обезвоживание — чрезмерная потеря воды из организма.
- Остеопороз — костной плотности, результатом которой является скелетная слабость.
- Подвздошная кишка — дистальный отдел тонкой кишки.
- Растворимый — способный растворяться в воде.
- Слизистые оболочки — представляют собой клетки, выстилающие кишечник и другие органы, участвующие в абсорбции и секреции.
- Специальная углеводная диета — эта диета ограничивает потребление плохо усваиваемых углеводов, чтобы уменьшить газообразование, спазмы и диарею. Диета состоит в основном из мяса, овощей, масел и меда, исключает зерна и большинство молочных продуктов.
- Стриктуры — сужения сечения кишечника из-за образования рубца. Могут привести к блокировке кишечника. Признаками наличия стриктуры могут быть тошнота, рвота или запор.
- Толстая кишка — основная функция заключается в поглощении воды и избавлении от твердых отходов.
- Тонкая кишка — соединяет желудок и толстую кишку; поглощает питательные вещества.
- Фистула или свищ — патологический канал между двумя органами, отсутствующий в норме.
- Целиакия — пищеварительное заболевание, при котором люди не переносят клейковину, содержащуюся в пшенице, ржи и ячмене.
- Электролиты — минералы, в том числе натрий, калий и магний, которые влияют на количество воды в организме, кислотность крови (рН уровень), функции мышц и другие процессы. Электролиты выводятся через пот и должны быть восполнены для предотвращения обезвоживания.
Ежедневный журнал питания
Не существует единственной диеты или плана питания, которые подходят абсолютно для всех пациентов с ВЗК. Если записывать время приема пищи, употребляемые продукты и их количество, это может помочь определить, какие (если таковые имеются) продукты влияют на симптомы. Нужно убедиться, что записаны все необычные симптомы, появившиеся после приема пищи, а также время их начала. Этот журнал будет необходимо взять на прием к врачу.
|
Пищевая ценность
|
Пример плана питания №1
|
|
Энергетическая ценность (калорийность)
|
2123
|
|
Жиры
|
62 г.
|
|
Насыщенные жиры
|
13 г.
|
|
Белок
|
151 г.
|
|
Углеводы
|
251 г.
|
|
Сахар
|
64 г.
|
|
Волокно
|
31 г.
|
Рецепты
Ниже представлены рецепты, которые можно попробовать при ВЗК. Если после приема одного из ингредиентов в конкретном случае может возникать ухудшение симптомов, этот ингредиент обязательно нужно заменить или полностью устранить.
Сладкий картофельный пирог с тыквой
Хотя пирог часто воспринимается как нездоровое питание, этот пирог, сделанный из сладкого картофеля и тыквы, является отличным способом заставить детей есть овощи и благоприятно воздействует на кишечник. Богатый витамином А, важнейшим антиоксидантом, этот пирог является питательным и вкусным. Его можно подавать как гарнир или десерт.
Ингредиенты:
- 1 предварительно приготовленная основа для пирога
- 2 печеные сладкие картофелины
- ¾ стакана тыквенного пюре (можно взять консервы)
- 2 ст.л. масла
- ½ стакана греческого йогурта
- ½ стакана кокосового молока (из холодильника)
- 2 целых яйца
- 2 ч.л. корицы
- ½ стакана коричневого сахара
Инструкция:
Охлажденный сладкий картофель перемолоть в кухонном комбайне. Добавить тыкву, масло, йогурт, кокосовое молоко и яйца. Тщательно перемешать и добавить коричневый сахар с корицей. Переливаем начинку в охлажденную основу для пирога. Ставим в разогретую до 175˚С духовку, выпекаем 35 минут.
|
Пищевая ценность
|
Пример плана питания №1
|
|
Энергетическая ценность (калорийность)
|
2123
|
|
Жиры
|
62 г.
|
|
Насыщенные жиры
|
13 г.
|
|
Белок
|
151 г.
|
|
Углеводы
|
251 г.
|
|
Сахар
|
64 г.
|
|
Волокно
|
31 г.
|
Лосось со шпинатом, оливками и грибами
Лосось является очень богатым источником омега-3 жирных кислот. Эти жирные кислоты, как было сказано ранее, необходимы, чтобы уменьшить воспалительную реакцию и помочь кишечнику в исцелении. Добавление богатого питательными веществами шпината, содержащего витамин А, а также оливок и грибов, обеспечивает хорошую усвояемость и является источником антиоксидантов.
Ингредиенты:
- 4 куска лосося без кожи по 112 г.
- 2 ст.л. несоленого масла
- 2 ст. л. оливкового масла
- Мука с солью и перцем для панировки
- ¾ стакана растительного или куриного бульона (с низким содержанием натрия)
- 3/4 стакана сладкого столового вина
- 500 г. шпината (промыть и удалить стебли)
- 170 г. нарезанных маслин без косточек
- 500 г. очищенных, высушенных и нарезанных грибов
- Соль и перец по вкусу
Инструкция:
Вымойте и высушите лосося, затем посыпьте мукой. Нагрейте большую сковороду и добавьте сливочное и оливковое масла. Когда масло растает, положите на раскаленную сковороду лосось и жарьте на каждой стороне в течение 2 минут (до светло-коричневого цвета). Добавьте бульон и вино, после чего обжаривайте еще 5 минут. Добавьте шпинат, маслины и грибы, оставьте на огне еще на 5 минут. Приправьте солью и перцем.
|
Пищевая ценность
|
Лосось со шпинатом, оливками и грибами
|
|
Количество порций
|
4
|
|
Размер порции
|
112 г
|
|
Энергетическая ценность (калорийность)
|
460
|
|
Калорийность жиров
|
220
|
|
Всего жиров
|
25 г
|
|
Холестерин
|
80 мг
|
|
Натрий
|
860 мг
|
|
Углеводы
|
26 г
|
|
Пищевые волокна
|
9 г
|
|
Сахар
|
7 г
|
|
Белок
|
28 г
|
|
Витамин А
|
90%
|
|
Витамин С
|
25%
|
|
Кальций
|
15%
|
|
Железо
|
35%
|
Хрустящие наггетсы из куриной грудки
Многие дети и их родители любят курицу или рыбные наггетсы. Цыпленок и рыба являются источниками белка.
Ингредиенты:
- 1 кг филе куриной грудки
- 2 яйца (взбитых)
- ½ стакана свежей крошки из белого хлеба (можно приготовить в кухонном комбайне)
- Соль и перец по вкусу
- ½ ч. л. итальянской приправы (опционально)
- ¼ ч. л. чесночного порошка (опционально)
- ¾ стакана рисовых дробленых хлопьев (или кукурузных)
- 170 г. нарезанных маслин без косточек
Инструкция:
Разрезать курицу на полоски или маленькие куски. В тарелку насыпать хлебные крошки, соль, перец, приправу и чесночный порошок. Обмакнуть куски курицы в меланже (яичной смеси), затем – в панировке, после – в тарелке с дроблеными хлопьями. Сбрызните противень с положенной на него бумагой для выпекания маслом. Выложите куски курице в один слой.
Запекайте в духовке в течение 15-20 минут при 205˚С или до готовности и золотисто-коричневого цвета (по прошествии половины времени готовки необходимо перевернуть).
|
Пищевая ценность
|
Хрустящие наггетсы из куриной грудки
|
|
Количество порций
|
4
|
|
Размер порции
|
112 г
|
|
Энергетическая ценность (калорийность)
|
190
|
|
Калорийность жиров
|
45
|
|
Всего жиров
|
5 г
|
|
Холестерин
|
155 мг
|
|
Натрий
|
140 мг
|
|
Углеводы
|
7 г
|
|
Пищевые волокна
|
0 г
|
|
Сахар
|
1 г
|
|
Белок
|
27 г
|
|
Витамин А
|
8%
|
|
Витамин С
|
4%
|
|
Кальций
|
4%
|
|
Железо
|
15%
|
Что мне есть? | Фонд Крона и Колита
Не всегда легко узнать, какие продукты лучше всего подпитывают ваш организм, особенно если у вас болезнь Крона или язвенный колит. Ваша диета и питание являются важной частью жизни при воспалительном заболевании кишечника (ВЗК), но не существует единой диеты, которая бы подходила для всех.
Питание влияет не только на симптомы ВЗК, но и на общее состояние здоровья и самочувствие. Без надлежащих питательных веществ симптомы болезни Крона или язвенного колита могут вызвать серьезные осложнения, включая дефицит питательных веществ, потерю веса и недоедание.
У нас есть несколько советов по здоровому питанию, которое должно быть хорошо сбалансированным и богатым питательными веществами. Эти советы предназначены только для образовательных целей. Вам следует поработать со своим врачом или диетологом, специализирующимся на ВЗК, чтобы помочь вам разработать индивидуальный план питания.
Смотрите нашу беседу в Facebook в прямом эфире с Эмили Халлер, диетологом Michigan Medicine! Подключайтесь, чтобы услышать, как Эмили рассматривает факты о диете, развенчивает мифы, рассказывает об ограничениях и освещает текущие исследования.
Приготовление пищи и планирование питания
Хотя универсального подхода к планированию питания не существует, эти советы помогут вам улучшить ежедневное питание:
Ешьте четыре-шесть небольших порций в день.
Сохраняйте водный баланс — пейте столько, чтобы моча оставалась светло-желтой и прозрачной — с водой, бульоном, томатным соком или раствором для регидратации.
Пейте медленно и не используйте соломинку, так как вы можете проглотить воздух, что может вызвать газообразование.
Готовьте еду заранее и держите свою кухню заполненной продуктами, которые вы хорошо переносите (см. Список ниже).
Используйте простые методы приготовления — отваривание, приготовление на гриле, приготовление на пару, припуск.
Ведите дневник питания, чтобы записывать, что вы едите, и любые симптомы, которые могут у вас возникнуть.
Еда во время вспышки огня
Есть определенные продукты, которых вы можете избегать при обострении ВЗК, а также другие продукты, которые могут помочь вам получить нужное количество питательных веществ, витаминов и минералов, не усугубляя ваши симптомы.
Ваша медицинская бригада может посадить вас на элиминационную диету, при которой вы избегаете определенных продуктов, чтобы определить, какие симптомы вызывают.Этот процесс поможет вам определить распространенные продукты, которых следует избегать во время обострения. Элиминационные диеты следует проводить только под наблюдением вашей медицинской бригады и диетолога, чтобы они могли убедиться, что вы по-прежнему получаете необходимые питательные вещества.
Некоторые продукты могут вызывать спазмы, вздутие живота и / или диарею. Также следует избегать многих продуктов-триггеров, если у вас диагностировали стриктуру, сужение кишечника, вызванное воспалением или рубцовой тканью, или если вы недавно перенесли операцию.Некоторые продукты легче перевариваются и могут обеспечить организм необходимыми питательными веществами.
Потенциальные триггерные продукты | Foods Пациенты с ВЗК могут переносить |
Продукты с нерастворимой клетчаткой, которые трудно переваривать : фрукты с кожурой и семенами, сырые зеленые овощи (особенно крестоцветные овощи, такие как брокколи, цветная капуста или любые другие продукты с кожурой), цельные орехи и цельнозерновые | Фрукты с низким содержанием клетчатки : бананы, дыня, дыня и вареные фрукты.Обычно это рекомендуется пациентам, у которых есть стриктуры или которые недавно перенесли операцию |
Лактоза : сахар, содержащийся в молочных продуктах, таких как молоко, сливочный сыр и мягкие сыры | Постный белок : рыба, нежирная свинина, белое мясо птицы, соя, яйца и твердый тофу |
Невсасывающиеся сахара : сорбит, маннит и другие сахарные спирты, содержащиеся в жевательной резинке без сахара, конфетах, мороженом и некоторых фруктах и соках, таких как груша, персик и чернослив | Рафинированные зерна : закваска, картофельный или безглютеновый хлеб, белая паста, белый рис и овсянка |
Сладкие продукты : выпечка, конфеты и соки | Полностью приготовленные овощи без косточек и кожи, не из семейства крестоцветных : кончики спаржи, огурцы, картофель и кабачки |
Продукты с высоким содержанием жира : масло, кокос, маргарин и сливки, а также жирные, жареные или жирные продукты | Пероральные пищевые добавки или домашние протеиновые коктейли : спросите своего врача или диетолога о том, какие добавки могут соответствовать вашим потребностям в питании |
Алкоголь и напитки с кофеином : пиво, вино, ликеры, газированные напитки и кофе | |
Острые продукты : «острые» специи |
Продолжительность видео
00:02:05
Что есть во время вспышки
Когда у вас воспалительные заболевания кишечника (ВЗК) и вы находитесь в середине обострения, очень важно избегать продуктов, которые могут вызвать дополнительные симптомы, и выбирать продукты, которые являются лечебными и питательными.Смотрите и слушайте, чтобы узнать больше о диетических рекомендациях при обострении.
Питание во время ремиссии
Важно поддерживать разнообразную и богатую питательными веществами диету, даже когда вы находитесь в стадии ремиссии и ваши симптомы стихли или даже исчезли. Добавляйте новые продукты медленно. Не забывайте пить воду, бульон, томатный сок и растворы для регидратации. Прежде чем вносить какие-либо изменения в свой рацион, проконсультируйтесь с врачом или диетологом.
Эти продукты могут помочь вам оставаться здоровыми и обезвоженными:
Продукты, богатые клетчаткой : овсяные отруби, бобы, ячмень, орехи и цельнозерновые, если у вас нет стомы, сужения кишечника или если ваш врач советует вам продолжать диету с низким содержанием клетчатки из-за стриктуры или недавней операции
Белок : нежирное мясо, рыба, яйца, орехи и тофу
Фрукты и овощи : постарайтесь съесть как можно больше «красок», и удалите кожуру и семена, если они вас беспокоят
Продукты, богатые кальцием : зелень капусты, йогурт, кефир и молоко (если у вас непереносимость лактозы, выбирайте безлактозные молочные продукты или используйте пищеварительный фермент лактазы)
Еда с пробиотиками : йогурт, кимчи, мисо, квашеная капуста и темпе
Продолжительность видео
00:02:10
Питание при ремиссии
Когда вы находитесь в стадии ремиссии воспалительных заболеваний кишечника (ВЗК), очень важно сосредоточиться на разнообразной и богатой питательными веществами диете.Смотрите и слушайте, чтобы узнать больше о диетических рекомендациях в период ремиссии.
специальных диет для ВЗК | Crohn’s & Colitis Foundation
Ваша диета может помочь в лечении воспалительного заболевания кишечника (ВЗК) во время обострений и периодов ремиссии. Ваша медицинская бригада, включая зарегистрированного диетолога, специализирующегося на ВЗК, может порекомендовать конкретную диету в зависимости от ваших симптомов.
Хотя некоторым пациентам с ВЗК могут быть полезны несколько специализированных диет, не было доказано, что ни один план предотвращает или контролирует ВЗК.
Специализированные диеты при ВЗК часто обсуждаются в медицинском сообществе, потому что они не работают во всех случаях и могут быть ограничительными, что может привести к потере веса или недоеданию. Лучшая диета — это та, которая отвечает вашим индивидуальным потребностям в питании и помогает справиться с симптомами ВЗК.
Фонд Crohn’s & Colitis Foundation не поддерживает какую-либо диету и предоставляет информацию в образовательных целях . Не пытайтесь попробовать одну из этих диет, пока не обсудите план со своим врачом или диетологом.
Диета с исключением углеводов
Эти диеты ограничивают или полностью исключают зерновые, клетчатку и некоторые сахара. Существует несколько различных типов диет, исключающих углеводы, в том числе Specific Carbohydrate Diet ™ (SCD ™), которая изучается в рамках исследовательского сотрудничества между Фондом Crohn’s & Colitis и Исследовательским институтом результатов, ориентированных на пациента (PCORI).
SCD ™ исключает все рафинированные и обработанные пищевые продукты, а также сою, лактозу, столовый сахар и зерно.Некоторые овощи также исключены из вашего рациона, в том числе картофель, окра и кукуруза. Эта диета может привести к тому, что ваше тело будет испытывать нехватку витаминов группы B, кальция, витамина D и витамина E, поэтому оставайтесь в тесном контакте со своим лечащим врачом, чтобы оставаться здоровым с точки зрения питания.
Средиземноморская диета
Эта диета богата клетчаткой и растительной пищей, включая оливковое масло, нежирные молочные продукты, травы и специи. Фонд Crohn’s & Colitis Foundation и PCORI сравнивают средиземноморскую диету со специфической углеводной диетой ™ в своем совместном исследовании.
В этой диете почти нет красного мяса, в то время как птица, яйца, сыр и йогурт рекомендуются в умеренных количествах.
Диета с низким содержанием клетчатки
Эта диета рекомендуется для уменьшения как спазмов, так и опорожнения кишечника за счет уменьшения потребления клетчатки. Это означает, что следует избегать зеленых листовых овощей, орехов, семян, попкорна, цельнозерновых продуктов и сырых фруктов с кожурой.
Диета с низким содержанием клетчатки может быть особенно полезной при стриктуре или непроходимости кишечника или после операции, когда кишечнику может потребоваться немного дополнительного времени для восстановления, прежде чем сесть на обычную диету.
Диета с низким содержанием FODMAP
FODMAP — это аббревиатура от слова «ферментируемые, олиго-, ди-, моносахариды и полиолы». Язык может показаться сложным, но это диета, которая сокращает количество сахаров, которые могут плохо усваиваться вашим желудочно-кишечным трактом. Сюда входят продукты, содержащие фруктозу, лактозу, сахарные полиолы (сорбит и маннит), фруктаны (содержатся в чесноке, луке-порее, артишоках и пшенице) и галактоолигосахариды (содержатся в чечевице, нуте и черной фасоли).
Диета с низким содержанием FODMAP может уменьшить симптомы ВЗК, но исследования не подтверждают ее использование для уменьшения воспаления ВЗК.Эта диета обычно не рекомендуется, если у вас обострение, но она может быть полезна, если вы боретесь с газами и вздутием живота. Диетолог может помочь вам определить, какой из этих сахаров, по-видимому, ухудшает ваши симптомы, и какую пищу можно возобновить без обострения симптомов.
Безглютеновая диета
Эта диета исключает глютен, белок, содержащийся в пищевых продуктах из пшеницы, ячменя и ржи. Некоторые пациенты с ВЗК обнаружили, что безглютеновая диета уменьшает их симптомы, но исследователи не доказали, что она уменьшает воспаление ВЗК.
Эта диета сопряжена с некоторыми рисками для вашего питания. В продуктах без глютена отсутствуют некоторые необходимые питательные вещества, и они часто содержат больше жира, что может привести к увеличению веса. Ваш врач может захотеть проверить вас на глютеновую болезнь, прежде чем переходить на безглютеновую диету.
Витаминно-минеральные добавки | Crohn’s & Colitis Foundation
Пищевые добавки отлично подходят для пациентов с воспалительным заболеванием кишечника (ВЗК), которым может потребоваться дополнительная помощь для предотвращения дефицита питательных веществ.
Ваш лечащий врач может также порекомендовать план приема витаминов и / или минералов, если ваши тесты показывают, что у вас уже есть дефицит питательных веществ.
Возможно, вы сможете получить все необходимые витамины и минералы, соблюдая хорошо сбалансированную, богатую питательными веществами диету. Но обострения, тяжелые симптомы, операции и другие осложнения могут затруднить получение некоторыми пациентами с болезнью Крона или язвенным колитом достаточного количества питательных веществ только из пищи.
Проконсультируйтесь с врачом или другими поставщиками медицинских услуг, прежде чем принимать какие-либо добавки, в том числе лекарства, отпускаемые без рецепта, травы и другие дополнительные методы лечения.
Проверьте этикетки на ваших добавках на предмет лактозы, искусственных красителей, сахарных спиртов или консервантов, которые могут усугубить вашу ВЗК, особенно когда вы находитесь в обострении.
Продолжительность видео
00:02:00
Добавки витаминов и минералов при ВЗК
Часто, когда у вас болезнь Крона или язвенный колит, вам может потребоваться принимать витамины или минералы, чтобы предотвратить или восполнить дефицит питательных веществ.Посмотрите и послушайте это видео, чтобы узнать больше об общих витаминных и минеральных добавках для пациентов с ВЗК.
Общие добавки, рекомендуемые для пациентов с ВЗК
Ваш лечащий врач может порекомендовать вам принимать витаминные или минеральные добавки, особенно если вы испытываете дефицит питательных веществ. Мы можем помочь вам узнать о добавках, которые обычно рекомендуют пациентам с ВЗК.
Эта информация может помочь вам узнать, какие витамины и минералы важны для поддержания вашего питания, а также различные продукты, которые вы, возможно, захотите попробовать в рамках своей диеты, благоприятной для ВЗК.
Ваше тело уникально. То, что работает для одного пациента, не будет работать для всех. Проконсультируйтесь с вашим лечащим врачом перед началом приема любых добавок, так как вам потребуется правильная дозировка.
Кальций
Кальций поддерживает ваши кости и зубы. Он рекомендован для всех пациентов с ВЗК, но особенно необходим, если вы принимаете кортикостероидов , имеете остеопению (низкая плотность костной ткани) или остеопороз (слабые кости).Кальций наиболее эффективен, когда его принимают вместе с витамином D.
Продукты для рассмотрения :
Нежирные молочные продукты, такие как сыр, йогуртовое молоко и кефир — Используйте безлактозные версии этих продуктов, если у вас непереносимость лактозы
Фолиевая кислота
Фолиевая кислота помогает вашему организму производить и поддерживать новые клетки, а также помогает перерабатывать жиры и углеводы.Некоторые лекарства, которые врач может прописать для лечения ВЗК, в том числе сульфасалазин и метотрексат , могут препятствовать абсорбции фолиевой кислоты. Врачи часто рекомендуют беременным женщинам, в том числе женщинам с ВЗК, принимать добавки фолиевой кислоты для предотвращения врожденных дефектов.
Продукты для рассмотрения :
Печень говяжья
Горох черноглазый
Обогащенные хлопья для завтрака
Рис
Овощи, такие как брюссельская капуста, салат, спаржа, шпинат и темная листовая зелень
Апельсиновый сок
Зародыши пшеницы
Фасоль
Спагетти
Авокадо
Утюг
Железо — компонент гемоглобина, который содержится в красных кровяных тельцах и переносит кислород по всему телу.Дефицит железа может привести к анемии, заболеванию крови и серьезному осложнению ВЗК. У пациентов с анемией недостаточно эритроцитов. Воспаление и потеря крови из-за язв кишечника могут вызвать дефицит железа.
Продукты с высоким содержанием железа следует сочетать с продуктами, богатыми витамином С, чтобы улучшить усвоение. Продукты с высоким содержанием витамина С включают болгарский перец, брокколи, ягоды, цитрусовые и помидоры. Важно проверить уровень железа перед приемом добавок , потому что избыток железа может быть токсичным для вашей печени.
Продукты для рассмотрения :
Зерновые, обогащенные железом
Устрицы
Фасоль, такая как белая фасоль, чечевица, фасоль и нут
Говядина и печень говяжья
Шпинат
Тофу
Сардины
Томаты консервированные и тушеные
Витамин B12
Витамин B12 помогает поддерживать здоровье нервов и клеток крови и всасывается в последний отдел подвздошной кишки, расположенный в конце тонкой кишки.Если вам диагностировали болезнь Крона, затрагивающую подвздошную кишку, или если вы перенесли операцию по удалению части или всей подвздошной кишки, у вас могут возникнуть проблемы с усвоением достаточного количества B12 только из пищи.
Вегетарианцы также подвержены риску развития дефицита витамина B12.
Продукты для рассмотрения :
Моллюски
Форель
Тунец
Печень
Говядина
Крупы обогащенные
Молоко
Витамин D
Витамин D, который помогает организму усваивать кальций, рекомендуется для всех пациентов с ВЗК , поскольку он может помочь контролировать воспаление кишечника.Некоторые исследования даже показали менее активную ВЗК у людей с адекватным уровнем витамина D.
Этот витамин наиболее эффективен при приеме вместе с кальцием. Это особенно важно для людей с дефицитом кальция, остеопенией или остеопорозом или принимающих кортикостероиды, которые могут вызвать резистентность к витамину D.
Продукты, которые стоит рассмотреть:
Лосось
Тунец
Масло печени трески
Сардины
Апельсиновый сок
Молоко
Яичный желток
Йогурт обогащенный
Крупы обогащенные
Витамины A, E и K
Эти витамины необходимы для производства клеток и предотвращения повреждения клеток, производства крови, борьбы с инфекциями и здоровья костей.Пациенты, у которых есть проблемы с усвоением жиров, могут иметь низкий уровень этих жирорастворимых витаминов. Проблемы с всасыванием жира у пациентов с ВЗК могут быть связаны со значительным воспалением тонкой кишки, синдромом короткой кишки (SBS) или закупоркой желчевыводящих путей, как при первичном склерозирующем холангите.
Продукты для рассмотрения :
Витамин А
Морковь
Сладкий картофель
Шпинат
Красный перец
Брокколи
Канталупа
Манго
Витамин E
Миндаль
Арахис
Масло подсолнечное
Семена подсолнечника
Масло зародышей пшеницы
Витамин К
Зеленая капуста
Шпинат
Кале
Брокколи
Цветная капуста
Зелень репы
Соевые бобы
Капуста
Соевое масло
Окра
Гранатовый сок
Цинк
Цинк помогает организму бороться с бактериями и вирусами.На уровень цинка в организме могут влиять несколько симптомов как болезни Крона, так и язвенного колита, включая тяжелую диарею, синдром короткой кишки и обширное заболевание тонкой кишки. Люди, соблюдающие вегетарианскую диету, также подвержены риску дефицита цинка.
Симптомы дефицита цинка включают сыпь, изменения вкуса, запаха и зрения, трудности с заживлением ран и плохой рост у детей.
Продукты для рассмотрения :
Устрицы
Краб
Моллюски
Говядина
Крепленые зерна
Цельнозерновые
Свинина
Домашняя птица
Бобовые
Отруби
Орехи
Зеленый горошек
План диеты при язвенном колите: лучшая и худшая еда
Поскольку у вас язвенный колит (ЯК), стоит обратить внимание на то, что вы едите.Продукты не вызывают болезнь, но некоторые могут вызвать у вас обострения.
Как избежать воздействия этих триггеров, но при этом получать необходимые питательные вещества? Вот где диета может оказаться огромным подспорьем.
Отслеживайте хорошее и плохое
Не существует единой диеты, которая поможет всем с ЯК. Состояние также может измениться со временем, поэтому ваш план тоже должен быть гибким. Главное — найти то, что работает для вас.
Чтобы оставаться организованным, ведите дневник питания. Используйте свой смартфон или небольшую записную книжку, чтобы записывать, что вы едите и пьете, и как вы себя чувствуете, как хорошее, так и плохое . Это займет немного времени и терпения, но поможет вам отслеживать свое состояние и корректировать свой план диеты.
Когда вы готовите еду, не забывайте, что хорошо сбалансированная диета дает вам достаточно белка, цельнозерновых, свежих фруктов и овощей.
Продолжение
Возможно, вы не сможете съесть все, что есть в продуктовом магазине или в меню в ресторанах, которые вам нравятся. Но постарайтесь сосредоточиться на тех, которые вам нравятся, не вызывая у вас симптомов. Некоторые простые изменения в приготовлении пищи могут облегчить употребление некоторых продуктов, например, приготовление овощей на пару или переход на обезжиренные молочные продукты.
Некоторые люди время от времени придерживаются диеты с низким содержанием остатков или клетчатки, получая около 10-15 граммов клетчатки в день. Это поможет вам реже ходить в туалет.
Остерегайтесь предметов, которые могут создать проблемы, если у вас есть ЯК, в том числе:
- Алкоголь
- Кофеин
- Газированные напитки
- Молочные продукты, если у вас непереносимость лактозы
- Сушеные бобы, горох и бобовые
- Сухофрукты
- Продукты, содержащие серу или сульфат
- Продукты с высоким содержанием клетчатки
- Мясо
- Орехи и хрустящее ореховое масло
- Попкорн
- Продукты, содержащие сорбит (жевательная резинка и конфеты без сахара)
- Сырые фрукты и овощи
- Рафинированный сахар
- Семена
- Острые продукты
Что еще помогает?
Ваш врач и диетолог — отличные ресурсы, которые помогут вам выяснить, какие продукты лучше всего подходят для вас.Держите их в курсе того, как вы себя чувствуете и что вы едите. Они ответят на ваши вопросы и помогут получить необходимое питание.
Продолжение
Если вы не можете придерживаться сбалансированной диеты, вам, возможно, придется принимать добавки, такие как кальций, фолиевая кислота и витамин B12. Спросите своего врача, должны ли они быть частью вашего плана.
Вы можете обнаружить, что лучше питаетесь небольшими порциями в течение дня вместо трех больших. Когда вы составляете свой план диеты, подумайте о продуктах, которые вы можете носить с собой в качестве полезных перекусов.
Продукты, которые могут бороться с UC
Модуль: видео Лучшие продукты, которые нужно есть при обострении язвенного колита Заполните свою кухню этими продуктами, чтобы противостоять болезненным симптомам, вызванным обострением язвенного колита. ? »
EatRight.org:« Диетотерапия при болезни Крона и язвенном колите ». / Delivery / 54 / ef / 54ef61f1-e7b6-4d5c-b143-7f15f1569b2a / best-food-for-uc-flares_, 1000k, 2500k, 4500k, 400k, 750k, .mp411 / 28/2018 12: 00: 00650350turkey / webmd / consumer_assets / site_images / article_thumbnails / video / best_foods_for_uc_flares_video / 650x350_best_foods_for_uc_flares_video.jpg091e9c5e81b365cf
Некоторые исследования показывают, что определенные питательные вещества могут помочь бороться с раздражением и отеком кишечника, вызванным ЯК. Ученые изучили, как линолевая кислота (содержащаяся в таких продуктах, как грецкие орехи, оливковое масло, яичные желтки и кокосовое масло) влияет на людей с этим заболеванием. Хотя всем нужен этот «хороший» жир, не переусердствуйте, поскольку есть некоторые свидетельства того, что он может играть роль в воспалении, если вы набираете его слишком много.
Другие исследования показывают, что омега-3 жирная кислота, называемая EPA (эйкозапентаеновая кислота), может бороться с воспалением.Это еще один «хороший» жир, который блокирует определенные химические вещества в организме, называемые лейкотриенами. Рыбий жир — хороший источник EPA. В некоторых исследованиях люди с ЯК видели некоторые преимущества при приеме высоких доз. Однако многим не понравился рыбный вкус. Есть также некоторые доказательства того, что добавление рыбьего жира к аминосалицилатам (лекарства, называемые 5-ASA) может быть полезным, но это не доказано. DHA — это еще один омега-3, содержащийся в рыбьем жире, который может бороться с воспалением и используется некоторыми людьми с ЯК.
Некоторые исследования также показывают, что йогурт с полезными для кишечника бактериями, называемыми пробиотиками, снимает воспаление.Ученые все еще изучают, как они могут помочь людям с ЯК и подобными заболеваниями. Некоторые люди также считают, что диета с низким содержанием FODMAP — типа высоко ферментируемых углеводов, содержащихся в мясе, фруктах, молочных продуктах и многих других продуктах — может помочь облегчить симптомы ЯК. Но доказательства неясны, есть ли это. А без тщательного контроля любая диета, ограничивающая определенные продукты, может привести к плохому питанию и другим проблемам.
8 продуктов питания во время обострения язвенного колита
4.Пробиотики: Если у вас нет непереносимости лактозы, йогурт может обеспечить вас белком и пробиотиками — живыми бактериями, которые могут помочь пищеварительной системе. Обязательно покупайте йогурт, на этикетке которого указаны живые и активные культуры, — говорит Селес. Избегайте йогурта, который содержит большие куски фруктов, которые трудно переваривать. «Это нормально, если в йогурте есть мягкие фрукты без косточек и смешанные с ними», — добавляет Селес. Добавки с пробиотиками также можно использовать, если у вас непереносимость лактозы.
5.Лосось: Люди с язвенным колитом и непереносимостью лактозы или просто хотят получить больше белка в своем рационе, добавьте лосося в пищу, которую вы едите во время обострения. Помимо того, что лосось является отличным источником белка, он содержит полезные жирные кислоты омега-3, которые могут помочь уменьшить воспаление. Если вам не нравится лосось, можно есть тунец, креветки или другую рыбу с высоким содержанием омега-3 жирных кислот.
Нейланджан Нанди, доктор медицины, гастроэнтеролог и доцент медицинского колледжа Дрексельского университета в Филадельфии, рекомендует запекать, жарить или тушить лосось, а не жарить его.«Жарение рыбы приводит к значительной потере питательной ценности», — говорит он.
6. Ореховые масла: Арахисовое масло, миндальное масло, масло кешью и другие ореховые масла являются еще одним источником белка и полезных жиров. Выбирайте сливочное арахисовое масло вместо кусочков, чтобы не переваривать сложные ореховые кусочки, которые могут вызвать дополнительное раздражение во время обострения. Доктор Нанди советует есть арахисовое масло с хлебом или завернуть его в лепешку. Еще один хороший выбор — ореховая паста на крекерах с низким содержанием клетчатки, таких как соленый.
7. Белый рис с куркумой: Если вы не можете переносить большинство продуктов во время обострения язвенного колита, вы можете придерживаться мягких блюд, например вареного белого риса. Если вы хотите добавить аромат, попробуйте посыпать его куркумой, желтой специей, ключевой ингредиент которой, куркумин, показал некоторые преимущества при лечении язвенного колита.
Метаанализ, опубликованный в ноябре 2019 года в журнале Annals of Gastroenterology , показал, что прием куркумина вместе с противовоспалительным средством лучше для лечения язвенного колита, чем прием только противовоспалительных препаратов.
Куркума широко используется в Индии, где заболеваемость воспалительными заболеваниями кишечника ниже, чем в Соединенных Штатах или Европе, говорит Арун Сваминат, доктор медицины, директор программы по воспалительным заболеваниям кишечника больницы Ленокс Хилл в Нью-Йорке.
8. Вода, спортивные напитки и фруктовые соки: Диарея, которая часто возникает во время обострения язвенного колита, может привести к потере большого количества жидкости, и ее восполнение важно. «Когда вы обезвожены, все ваши симптомы усиливаются, — говорит Нанди.По его словам, спортивные напитки в сочетании с водой в соотношении 1: 1 могут помочь восполнить потерю углеводов и электролитов. Селес говорит, что можно также использовать фруктовый сок без мякоти, но избегайте сока из чернослива из-за высокого содержания в нем клетчатки.
«Людям с язвенным колитом важно работать с зарегистрированным диетологом, чтобы разработать индивидуальный план питания», — говорит Селес. «Это может помочь в достижении конкретных целей в отношении калорий и питательных веществ, поскольку все тела по-разному переносят пищу».
Дополнительный отчет Нины Вассерман
Язвенный колит — Жизнь с
Есть несколько вещей, которые вы можете сделать, чтобы контролировать симптомы язвенного колита и снизить риск осложнений.
Диетические советы
Хотя считается, что определенная диета не играет роли в возникновении язвенного колита, некоторые изменения в вашем рационе могут помочь контролировать это состояние.
Например, вам может быть полезно:
- ешьте небольшими порциями — употребление 5 или 6 небольших приемов пищи в день вместо трех основных приемов пищи может помочь контролировать ваши симптомы
- пейте много жидкости — при язвенном колите легко обезвожиться, так как при диарее можно потерять много жидкости; вода — лучший источник жидкости, и вам следует избегать кофеина и алкоголя, так как они усугубят диарею, и газированных напитков, которые могут вызвать метеоризм (газ)
- принимайте пищевые добавки — спросите своего терапевта или гастроэнтеролога, нужны ли вам пищевые добавки, поскольку в вашем рационе может не быть достаточного количества витаминов и минералов
Вести дневник питания
Также может быть полезно вести дневник питания, в котором записано, что вы едите.
Возможно, вы обнаружите, что можете переносить одни продукты, в то время как другие усугубляют симптомы.
Записывая, что и когда вы едите, вы сможете определить проблемные продукты и исключить их из своего рациона.
Но вы не должны исключать из своего рациона целые группы продуктов (например, молочные продукты), не посоветовавшись со своим лечащим врачом, поскольку вы можете не получать достаточно определенных витаминов и минералов.
Если вы хотите попробовать новую пищу, лучше всего пробовать только 1 сорт в день, потому что тогда легче определить продукты, вызывающие проблемы.
Диета с низким содержанием остатков
Временное употребление диеты с низким содержанием остатков или клетчатки иногда может помочь улучшить симптомы язвенного колита во время обострения.
Эти диеты предназначены для уменьшения количества и частоты дефекаций.
Примеры продуктов, которые можно есть как часть диеты с низким содержанием остатков, включают:
- белый хлеб
- рафинированные (не цельнозерновые) хлопья для завтрака, такие как кукурузные хлопья
- белый рис, очищенные (с низким содержанием клетчатки) макаронные изделия и лапша
- вареные овощи (без кожуры, семян и плодоножек)
- нежирное мясо и рыба
- яиц
Если вы подумываете о диете с низким содержанием остатков, сначала поговорите со своей бригадой по уходу.
Снятие напряжения
Хотя стресс не вызывает язвенного колита, успешное снижение уровня стресса может снизить частоту симптомов.
Может помочь следующий совет:
- упражнения — доказано, что они снимают стресс и поднимают настроение; Ваш терапевт или медицинская бригада могут посоветовать подходящий план упражнений
- методов релаксации — дыхательные упражнения, медитация и йога — хорошие способы научить себя расслабляться
- общение — жизнь с язвенным колитом может быть разочаровывающей и изолирующей; разговор с другими людьми может помочь
Для получения дополнительной информации и советов см .:
Эмоциональное воздействие
Жизнь с хроническим заболеванием, столь же непредсказуемым и потенциально изнурительным, как язвенный колит, может иметь значительное эмоциональное воздействие.
В некоторых случаях беспокойство и стресс, вызванные язвенным колитом, могут привести к депрессии.
Признаки депрессии включают чувство подавленности, безнадежности и прекращение получения удовольствия от занятий, которые раньше приносили удовольствие.
Если вы думаете, что у вас депрессия, обратитесь за советом к своему терапевту.
Вам также может быть полезно поговорить с людьми, страдающими язвенным колитом, лично или через Интернет.
Crohn’s and Colitis UK — хороший ресурс с подробной информацией о местных группах поддержки и большим количеством полезной информации о язвенном колите и связанных с ним вопросах.
Плодородие
Обычно это заболевание не влияет на шансы женщины с язвенным колитом забеременеть.
Но бесплодие может быть осложнением операции по созданию подвздошно-анального мешка.
Этот риск намного ниже, если вам сделана операция по отведению тонкой кишки через отверстие в брюшной полости (илеостомия).
Беременность
Большинство женщин с язвенным колитом, решивших завести детей, будут иметь нормальную беременность и иметь здорового ребенка.
Но если вы беременны или планируете беременность, вам следует обсудить это со своим лечащим врачом.
Если вы забеременеете во время обострения или у вас возникнет обострение во время беременности, существует риск, что вы можете родить раньше срока (преждевременные роды) или родить ребенка с низкой массой тела.
По этой причине врачи обычно рекомендуют попытаться взять под контроль язвенный колит до того, как забеременеть.
Большинство лекарств от язвенного колита можно принимать во время беременности, включая кортикостероиды, большинство 5-ASA и некоторые виды иммунодепрессантов.
Но есть определенные лекарства, такие как некоторые типы иммунодепрессантов, которых следует избегать, поскольку они связаны с повышенным риском врожденных дефектов.
В некоторых случаях врачи могут посоветовать вам принимать лекарство, которое обычно не рекомендуется во время беременности.
Это может произойти, если они думают, что риски обострения перевешивают риски, связанные с лекарством.
Последняя проверка страницы: 1 августа 2019 г.
Срок следующей проверки: 1 августа 2019 г.
Что есть для лучшего управления
Если вам поставили диагноз язвенный колит, ваш врач, возможно, сказал вам, что внесение изменений в свой рацион может помочь вам справиться с симптомами.Как и в случае с любым другим заболеванием, один способ питания не обязательно будет работать для всех, кто страдает язвенным колитом. Однако, если вы можете определить продукты и напитки, которые с большей вероятностью могут вызвать обострение симптомов язвенного колита, вам будет легче управлять своими симптомами. Некоторые люди меняют свой рацион, чтобы избежать провоцирующих продуктов при обострении, в то время как другие делают долгосрочные изменения. Независимо от того, какой режим питания вы выберете, важно обеспечить полноценное питание.
Что вызывает язвенный колит?
Преимущества
Многие люди, страдающие язвенным колитом или другой формой ВЗК, находят диету, которая им подходит, и предпочитают оставаться на ней, даже если у них нет активных симптомов (период ремиссии), поскольку это может помочь им сдержать обострения.
Исследования показали, что многим людям с язвенным колитом легкой и средней степени тяжести полезно вносить изменения в свой рацион в сочетании с другими методами лечения (такими как лекарства).
Исследования также показали, что на качество жизни людей с язвенным колитом и другими формами ВЗК может особенно влиять их диета (то, что исследователи называют «качеством жизни, связанным с питанием»).
Как это работает
Очень хорошо
Если ваш пищеварительный тракт воспаляется из-за такого состояния, как язвенный колит, некоторые виды еды и напитков могут ухудшить ваши симптомы.Например, острая или жирная пища (например, жареная) может вызвать определенные симптомы.
Люди с тяжелым язвенным колитом также могут испытывать определенные осложнения, такие как стриктуры, которые требуют от них избегать целых групп продуктов или придерживаться определенного типа диеты в течение более длительного периода времени.
Некоторым людям с тяжелым воспалительным заболеванием кишечника иногда может потребоваться специальная диета, например, диета, состоящая только из жидкости, чтобы дать телу время на восстановление.
В целом, чем больше клетчатки в пище, тем больше работы приходится выполнять вашему кишечнику, чтобы расщепить ее во время пищеварения. Когда вы плохо себя чувствуете и у вас есть симптомы язвенного колита, вы можете обнаружить, что употребление мягкой пищи, не содержащей много клетчатки и, следовательно, легче перевариваемой, помогает уменьшить дискомфорт.
Продукты, которые не оставляют много непереваренного материала в толстой кишке (так называемые продукты с низким содержанием остатков), также могут быть полезны при обострении симптомов язвенного колита.Когда в кишечнике остается меньше остатков пищи, испражнения не так много.
Хотя особенности вашей диеты при язвенном колите будут зависеть от ваших индивидуальных вкусов, предпочтений и других диетических потребностей, выбор продуктов, которые могут легко перемещаться по кишечнику, не вызывая слишком сильного раздражения, является безопасным выбором, если вы пытаетесь уменьшить или предотвратить симптомы. .
Продолжительность
Как это часто бывает с хроническим воспалительным заболеванием кишечника, то, как часто вам нужно придерживаться диеты при язвенном колите и сколько времени вам нужно придерживаться этой диеты, будет зависеть от многих факторов, таких как тяжесть состояния, наличие у вас осложнений. , другие проблемы со здоровьем и диетические потребности, а также лечение, назначенное вашим врачом.
Если у вас часто возникают симптомы, вы можете обнаружить, что обращать внимание на состав своего рациона — это важная часть управления этим заболеванием. Некоторые люди с язвенным колитом корректируют свою диету только тогда, когда у них появляются симптомы, но другие могут все время придерживаться специальной диеты, потому что они чувствуют, что это помогает предотвратить обострение симптомов.
Вы можете поработать со своим врачом, а также с другими специалистами в области здравоохранения, которые обладают определенными знаниями в области питания (например, с дипломированным диетологом), чтобы выяснить, что вам нужно включить в свою диету при язвенном колите для удовлетворения ваших потребностей.
В некоторых случаях ваш врач может попросить вас соблюдать определенную ограниченную диету, чтобы помочь вам подготовиться к процедуре или восстановиться после операции. Например, если вам нужна колоноскопия для оценки прогрессирования язвенного колита, вам нужно будет соблюдать специальную диету в рамках подготовки к процедуре.
Если у вас есть определенные осложнения от ВЗК, такие как сужение кишечника (стриктуры), развитие непроходимости кишечника или необходимость операции, ваш врач может попросить вас соблюдать мягкую диету, пока вы не выздоровеете.Эти корректировки обычно временные. Ваш врач сообщит вам, когда вы сможете вернуться к своей обычной диете. Стриктуры обычны при болезни Крона, но не при язвенном колите.
Что есть
Если у вас язвенный колит и вы не знаете, что вам следует (или не следует) есть, знайте, что его особенности будут зависеть от других факторов, помимо состояния. Скорее всего, у вас есть свои уникальные вкусовые предпочтения, и у вас могут быть другие диетические потребности, которые необходимо учитывать (особенно если у вас есть другое заболевание, такое как диабет).
Это может потребовать некоторых проб и ошибок, но вы можете составить сбалансированную и питательную диету при язвенном колите, которая будет отвечать вашим индивидуальным вкусам и потребностям в питании, а также поможет вам контролировать свои симптомы.
Обратите внимание на то, как ваше тело реагирует на еду, которую вы едите. От некоторых приемов пищи вы чувствуете себя хуже? Есть ли какие-нибудь продукты, которые можно употреблять во время обострения? Эти факторы, а также некоторые общие рекомендации могут помочь вам составить план диеты при язвенном колите.
Совместимые продукты
Простая лапша из очищенной белой муки
Нежирный йогурт (допустимый уровень)
Рис белый
Яблочное пюре
Бананы
Хлеб на закваске или безглютеновый
Соль, рисовые крекеры
Гладкое ореховое масло (допускаемое)
Картофель белый
Куриная грудка без кожи, нежирная свинина
Медовая дыня, дыня мускусная
Тофу
Яйца мягкие
Прозрачные супы и бульоны
Несовместимые продукты
Чернослив, сливовый сок
Сырые фрукты с кожурой или семенами
Овощи сырые
Крестоцветные овощи (брокколи, цветная капуста)
Репчатый лук
Кукуруза
Цельнозерновой хлеб, макароны, крекеры
Молоко и сыр
Фасоль
Обед
Крутые жирные куски мяса
Зерновые или мюсли с орехами / фруктами
Отруби
Сухофрукты
Целые орехи
Попкорн
Масло кокосовое, сливочное
Пирожные, торты, печенье, конфеты, шоколад
Заменители сахара, такие как ксилит и сорбитол
Жирные, жирные, острые или жареные продукты
Кофе
Спирт
Фрукты и овощи: Сырые фрукты и овощи могут слишком раздражать ваш чувствительный кишечник, если у вас язвенный колит.Однако многие из них можно облегчить для переваривания, очистив, порезав и приготовив. Есть некоторые фрукты и овощи с высоким содержанием клетчатки, например кукуруза, брокколи и чернослив, так как они, как правило, производят больше кишечных газов.
Зерновые: При появлении симптомов выбирайте хлеб, макароны и другие углеводы с низким содержанием клетчатки. Обычно это означает, что они сделаны из очищенной белой муки, а не из цельного зерна. Белый рис — еще один вариант с низким содержанием клетчатки, который успокаивает и легко усваивается.Избегайте коричневого риса, дикого риса или рисового плова.
Для тостов выбирайте хлеб на закваске, а не варианты с клетчаткой, такие как мультизерновой. Также подойдут горячие каши, крупы и пакеты из овсяных хлопьев с низким содержанием сахара. Избегайте любых злаков, хлеба или мюсли, в которых есть сухофрукты или орехи.
Молочные продукты: Молочные продукты могут быть трудно перевариваемыми во время обострения симптомов язвенного колита, даже если вы нормально переносите лактозу. Нежирный йогурт без добавления сахара, особенно если он богат пробиотиками, может быть подходящим вариантом.
Белок: Нежирный белок, такой как куриная грудка без кожи, просто приготовленная, может работать как при появлении симптомов, так и при отсутствии симптомов. Следите за тем, чтобы мясо не пережарилось, избегайте жарки и не добавляйте масло, специи или жирные соусы.
Если вы не едите мясо и полагаетесь на основные продукты растительного белка, такие как фасоль и бобовые, имейте в виду, что эти продукты могут вызывать газообразование. Тофу или темпе — другие варианты немясного белка, и они часто бывают мягкими или «шелковистыми», что делает их легко усваиваемыми и универсальными.
Некоторые исследования показали, что грецкие орехи могут обладать защитными свойствами от язвенного колита. Если вы не можете переваривать целые орехи, попробуйте небольшие порции гладкого орехового масла.
Десерты: Богатые закуски и десерты, такие как пирожные, печенье, мороженое и пудинг, часто содержат слишком много жира и сахара, что затрудняет их переваривание. Обычный желатин может быть лакомством, а также леденцом и жевательной резинкой. Однако, если вы выбираете сорта без сахара, обязательно посмотрите список ингредиентов.Заменители сахара, такие как ксилит и сорбит, могут вызвать диарею, газы и вздутие живота.
Напитки: Газированные напитки, кофеин и алкогольные напитки могут вызывать раздражение у людей с расстройствами пищеварения. Несмотря на то, что важно поддерживать уровень гидратации, придерживайтесь воды или напитков, рекомендованных вашими врачами, таких как напитки, замещающие электролиты, и жидкие пищевые добавки.
Рекомендуемое время
Если у вас обострение симптомов язвенного колита, вы можете почувствовать себя лучше, если будете есть понемногу, а не обильно.Если вы едите достаточно часто, чтобы получать достаточное количество калорий и питания, эта стратегия может быть эффективной.
Некоторые люди с ВЗК считают, что такое питание помогает им управлять своим состоянием даже в периоды, когда у них нет симптомов. Люди с язвенным колитом также могут предпочесть есть и пить в разное время, чтобы не чувствовать себя слишком сытыми или слишком быстро наедаться во время еды.
Советы по приготовлению
Приготовление пищи не только дает вам возможность изменить вкус пищи, но также дает возможность изменить ее физические свойства, чтобы облегчить ее переваривание в кишечнике.
Если у вас язвенный колит, не добавляйте в пищу специи, масла, сливочное масло, сало или сыр, так как эти продукты могут плохо перевариваться и / или вызывать раздражение кишечника. Исключением является оливковое масло, которое в небольших количествах (например, в том, что вы используете для приготовления пищи) может помочь снизить риск язвенного колита, согласно исследованиям Университета Восточной Англии. Они представили доклад о небольшом исследовании на людях. Большинство исследований было проведено на мышах и показало хорошее влияние оливкового масла первого холодного отжима на маркеры воспаления и биом кишечника.Взаимодействие с другими людьми
Вам также следует избегать жареной пищи, поскольку жидкое тесто делает ее особенно жирной, густой и жирной.
Продукты с высоким содержанием клетчатки, например сырые овощи, могут быть легче перевариваются, если вы их готовите. Также убедитесь, что вы удалили все стебли, семена и кожуру со свежих продуктов, когда готовитесь к приготовлению.
Приготовление овощей на пару может помочь расщепить жесткие волокна в продуктах, а это означает, что ваша пищеварительная система должна выполнять меньше работы.Большинство продуктов можно готовить, варить, готовить на гриле, бланшировать и даже готовить в микроволновой печи.
Модификации
Если у вас есть другие заболевания или пищевая аллергия, требующие особого внимания к тому, что вы едите, возможно, вам придется изменить диету при язвенном колите.
Могут возникнуть ситуации, когда вам потребуется внести существенные, но временные изменения в свой рацион. Например, если вы забеременели. Симптомы ВЗК могут усилиться в это время, отчасти из-за колебаний гормонов, которые могут повлиять на кишечник.Но и вспышек в это время может быть меньше — все разные.
Если у вас обострение симптомов язвенного колита во время беременности или вы просто пытаетесь справиться с желудочно-кишечными симптомами, связанными с беременностью, наиболее важным аспектом вашей диеты является обеспечение достаточного питания.
Соображения
General Nutrition
Разнообразная диета, обеспечивающая все необходимое, может оказаться сложной задачей, если вы избегаете или ограничиваете определенные типы или группы продуктов.Если у вас обострение симптомов язвенного колита или серьезные осложнения, такие как непроходимость кишечника, вам может быть трудно есть достаточно, чтобы удовлетворить свои ежедневные потребности в калориях.
Важно поговорить с врачом, если у вас есть проблемы, особенно если вы не уверены, достаточно ли вы едите и обеспечивает ли то, что вы едите, необходимое вам питание.
Ваш врач может порекомендовать вам поработать с диетологом или диетологом, особенно если они хотят, чтобы вы использовали добавки для устранения пробелов в питании в вашем рационе.
Если вы страдаете от недоедания, сильно похудели, испытали осложнения или восстанавливаетесь после операции, врач может попросить вас установить зонд для кормления. Обычно это краткосрочная мера, однако некоторым людям с тяжелым язвенным колитом может потребоваться более длительное парентеральное или энтеральное питание.
Поддержка и сообщество
Если у вас хроническое заболевание, такое как язвенный колит, вам может быть полезно присоединиться к группе поддержки.Эти группы поддержки могут быть очными или онлайн и обычно включают сообщество пациентов, которые собираются вместе, чтобы обсудить вопросы и опасения по поводу жизни с язвенным колитом, а также варианты лечения. Диетические проблемы и практики могут подпадать под обе категории.
Даже если вы специально не обсуждаете диету, участие в группе поддержки часто может быть полезным, просто предоставляя вам пространство для общения с другими людьми, которые знают, каково это проходить через то, с чем вы имеете дело.Хотя вас может поддержать ваш врач, семья и друзья, если их состояние не такое, как у вас, они не всегда могут понять, как вы себя чувствуете.
Наличие безопасного пространства для сочувствия к другим людям, которые разделяют переживания и заботы, может помочь вам справиться с эмоциональными аспектами язвенного колита.
Стоимость
По большей части продукты, которые вы можете выбрать при создании диеты при язвенном колите, обычно доступны по цене. Некоторые основные продукты питания, такие как белый рис, могут быть даже дешевле, если вы будете покупать их оптом.
Если вы хотите попробовать свои силы в пюре из продуктов, чтобы облегчить их переваривание, основные кухонные принадлежности, которые вам понадобятся (например, блендеры или портативные кухонные комбайны), можно приобрести примерно за 20 долларов.
Жидкие пищевые добавки популярных брендов, которые вы можете купить в Интернете, в аптеке или продуктовом магазине, могут быть дорогими, особенно если вам нужно выпивать одну или несколько доз в день. Если ваш врач хочет, чтобы вы включили эти продукты в свою диету при язвенном колите, узнайте, покроет ли ваша страховка или возместит вам стоимость.
Побочные эффекты
Каждый раз, когда вы меняете свой способ питания, вашему организму может потребоваться время, чтобы приспособиться. Например, если вы начнете есть больше или меньше клетчатки, вы, скорее всего, заметите изменения в своем кишечнике.
Если вы заметили, что эти симптомы не улучшаются или ухудшаются, сообщите об этом врачу. Иногда у людей, соблюдающих диету с низким содержанием клетчатки, возникают запоры. Хотя это может быть так же просто, как пить больше воды или принимать пищевые добавки, если у вас хроническое расстройство пищеварения, важно сообщить врачу о любых изменениях в дефекации.Точно так же, если у вас постоянная диарея, вы рискуете обезвоживаться.
Энергия и общее здоровье
Если вы соблюдаете ограниченную или относительно «мягкую» диету, чтобы помочь справиться с обострением симптомов язвенного колита, или если вы придерживаетесь жидкой диеты, пока ваше тело восстанавливается после операции, вы можете получать меньше калорий и пищи. В результате у вас может не хватить энергии, как обычно.
Важно, чтобы вы изо всех сил старались есть достаточно каждый день, чтобы удовлетворить потребности вашего организма в питании и энергии.Не только для лечения язвенного колита, но и для поддержания общего состояния здоровья.
Осложнения от ВЗК, такие как инфекции, могут быть более вероятными, если ваше тело ослаблено из-за недоедания, дефицита витаминов и обезвоживания.
Профилактика дефицита питательных веществ может помочь предотвратить обострения: в 2017 году исследование, проведенное Медицинским центром Beth Israel Deaconess, показало, что люди с язвенным колитом, находящиеся в стадии ремиссии, могут с большей вероятностью испытать рецидив симптомов, если у них будет дефицит витамина D.Взаимодействие с другими людьми
Диетические ограничения
Есть несколько ситуаций, когда другие ваши диетические потребности и предпочтения могут повлиять на то, что вы можете включить в свой рацион при язвенном колите.
Например, если у вас глютеновая болезнь и вам нужно избегать употребления глютена и пшеницы, вам нужно будет искать такие продукты, как хлеб, крупы и макароны, которые не содержат глютен.
Однако важно проверить список ингредиентов безглютеновых продуктов, поскольку некоторые альтернативы пшенице делают из фасоли, бобовых или кукурузы, что может вызывать раздражение.
Если у вас непереносимость лактозы, вы, вероятно, привыкли избегать или ограничивать употребление молочных продуктов. Большинство альтернативных молочных продуктов, таких как рис, соевое и миндальное молоко, хорошо переносятся людьми, соблюдающими диету при язвенном колите.
Тем, кто придерживается растительной диеты (например, вегетарианцам и веганам), может быть сложно найти популярные продукты, которые соответствуют рекомендациям по диете при язвенном колите. Например, основные продукты вегетарианской диеты, такие как цельнозерновые, бобы, орехи и сырые овощи, могут быть недопустимыми, если у вас язвенный колит.
Если у вас есть какие-либо другие диетические соображения, важно проконсультироваться с врачом. Когда вы ограничиваете свою диету более чем одним способом, например, чтобы справиться с симптомами какого-либо состояния здоровья и удовлетворить свои предпочтения, вам может быть труднее получать адекватное питание. Ваш врач может посоветовать вам принимать пищевые добавки или витамины, чтобы избежать их дефицита.


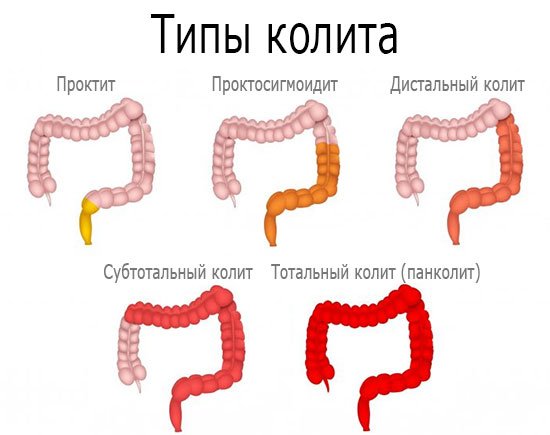
 Молочные продукты хуже переносятся даже здоровыми людьми в связи с отсутствием лактазы, фермента, необходимого для метаболизма сахара молока – лактозы. Лактоза присутствует в молоке, сметане, переработанных сырах, в меньшем количестве – в йогурте. Не имеет значения, является ли продукт с высоким или низким содержанием жира. Пациенты, страдающие ВЗК, не должны принимать молоко.
Молочные продукты хуже переносятся даже здоровыми людьми в связи с отсутствием лактазы, фермента, необходимого для метаболизма сахара молока – лактозы. Лактоза присутствует в молоке, сметане, переработанных сырах, в меньшем количестве – в йогурте. Не имеет значения, является ли продукт с высоким или низким содержанием жира. Пациенты, страдающие ВЗК, не должны принимать молоко. 
