Лишай у детей. Как лечить?
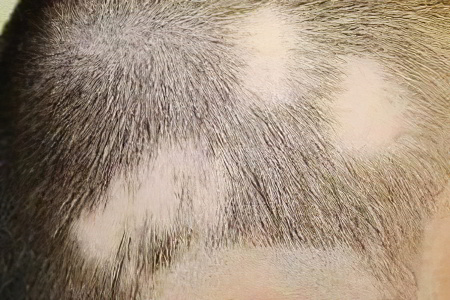
При появлении симптомов микроспории следует незамедлительно обратиться к врачу, так как болезни свойственно прогрессировать. При этом если поражается волосистая часть головы и отмечается выпадение волос, тогда в дальнейшем после пройденного лечения на месте где были пятна, волосы не растут.
Лечение микроспории:
Лечение проводят в зависимости от локализации высыпаний и стадии поражения. Важным считается изолировать больного, если болезнь поражает большую часть тела или наблюдается у детей раннего возраста, тогда больного рекомендуется госпитализировать. Основным в лечении считается применение противогрибковых препаратов, также нужно обрабатывать пораженные участки кожи. Учитывая, что течение болезни сходное со стригущим лишаем, лечение идентичное. Ознакомиться с препаратами для лечения лишая можно выше в разделе «лечение стригущего лишая».
Отрубевидный лишай или разноцветный, цветной лишай :
Этот вид лишая также вызывается грибками — Malassezia furfur и Pityrpsporum orbiculare, которые размножаются в роговом слое эпидермиса. Данный вид болезни имеет медленное течение и может постепенно распространятся по коже. Заболевание чаще локализуется на спине, животе или груди. Развивается отрубевидный лишай у людей или детей при нарушении гормонального дисбаланса, также у тех, у кого повышенная потливость и жирная кожа. Обычно цветной лишай считается семейной болезнью, так как способен передаваться через предметы общего пользования. В основном болезнь проявляется следующими симптомами:
- На коже появляются несимметричные пятна — желтого, розового или коричневого цвета, которые по мере прогрессирования сливаются в крупные очаги;
- Кожные пятна могут шелушиться и немного зудится, особенно после принятия душа или стрессовых ситуациях;
Данный тип лишая можно отнести к хроническим заболеваниям, так как, не смотря на пройденную терапию лечения, болезнь способна рецидивировать и длиться годами.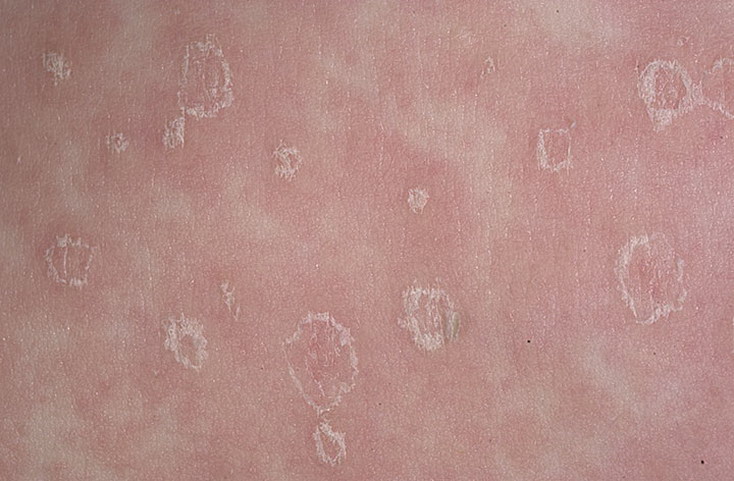 Однако своевременное лечение позволит избавиться от данного недуга. Следует отметить, что данный вид лишая у детей встречается довольно редко и только после тесного контакта с больным человеком.
Однако своевременное лечение позволит избавиться от данного недуга. Следует отметить, что данный вид лишая у детей встречается довольно редко и только после тесного контакта с больным человеком.
Лечение цветного лишая:
Важным в лечении лишая считается ежедневная влажная уборка с применением дезинфицирующих средств, так как данный вид грибка довольно стойкий к высоким температурным режимам. Для лечения данного заболевания применяют противогрибковые препараты для местного и внутреннего использования. Эффективностью обладают:
- антимикотические средства – выпускаются в форме кремов, мазей: Бифоназол (Микоспор, Бифосин), салициловый лосьон с ромашкой, салициловый гель. Курс лечения и дозы применения назначаются врачом, но при этом не должны превышать 14 дней.
- противогрибковые препараты в таблетках, мазях: Тербинафин,
Ламизил, Брамизил; Кетоконазол.
- Витаминотарапия;
- Иммунотерапия.
В период лечения цветного лишая или после пройденного курса лечения, следует выявить и устранить причины вызвавшие болезнь, так как ей свойственно провялятся заново.
Опоясывающий лишай:
Такой вид лишая вызывается вирусом герпеса. Как правило, опоясывающий лишай встречается только у взрослых людей, но при этом данный вирус у детей вызывает ветрянку. Ветряная оспа – инфекционное и очень заразное заболевание, для которого характерны кожные высыпания. Основные симптомы болезни:
- Головная боль;
- Повышение температуры тела;
- Диспепсические расстройства со стороны ЖКТ;
- На теле появляются мелкие пузырьки с прозрачным серозным содержимым;
- Высыпания распространяются по целому телу;
- Через 10 – 14 дней после высыпания, на коже образуются корочки, которые медленно подсыхают, и отпадают, оставляя небольшую пигментацию или депигментацию.
После перенесенного заболевания, у ребенка развивается иммунитет, что позволяет не болеть ею повторно.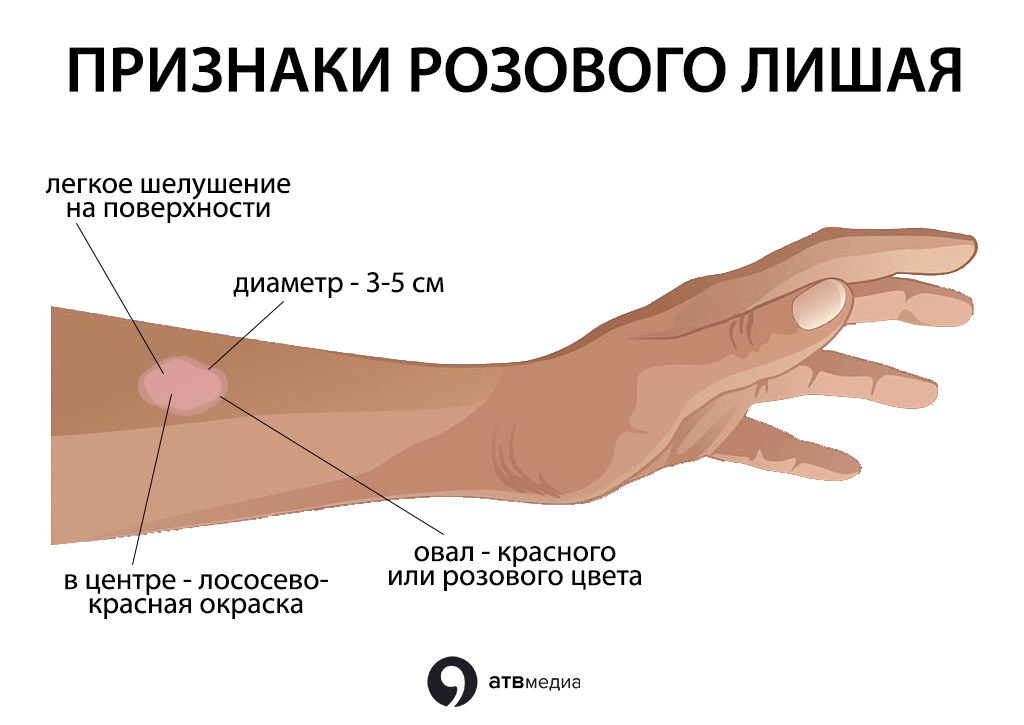 Однако удалить вирус герпеса из организма практически невозможно и проявиться повторно может, только в зрелом возрасте в виде опоясывающего лишая.
Однако удалить вирус герпеса из организма практически невозможно и проявиться повторно может, только в зрелом возрасте в виде опоясывающего лишая.
Розовый лишай Жибера: Причины,Симптомы,Лечение | Doc.ua
Причины
Конкретных причин розового лишая, провоцирующих заболевание, не выявлено. Наиболее распространенной является вирусная теория, которая характеризует розовый лишай как герпес 7-го типа.
Предположительно, механизм распространения данной болезни основан на инфекционно-аллергическом процессе.
Снижение иммунитета человека и возможные факторы риска болезни Жибера:
- пик хронических болезней;
- долгое переохлаждение;
- заболевания инфекционной или бактериальной природы;
- нерациональная физическая и эмоциональная нагрузка.
Конкретных исследований в области того, заразен ли розовый лишай, не сделано, но некоторые исследования показали, что он не передается. Хотя есть и случаи, когда заболевание поражало всю семью или нескольких человек, живущих на одной территории. Розовый лишай Жибера не является заразным, но может поразить людей со слабым иммунитетом, которые проживают с больным.
Лишай Жибера отмечается чаще осенью и весной, что объясняется ослаблением иммунитета людей в эти периоды. Кроме того, розовый лишай характеризуется безрецидивностью и цикличностью, что, по мнению некоторых ученых, обусловлено развитием иммунитета.
Симптомы
После перенесенной простуды или стресса, переохлаждения могут наблюдаться симптомы розового лишая – сыпь. Но до этого может возникать еще и головная боль, суставная боль, незначительное повышение температуры.
Главный симптом розового лишая – пятно розоватой окраски, которое имеет примерные размеры 3–5 см или более. Его могут называть материнская бляшка – в первые дни – единичное пятно. Позже (через 7–10 дней) по коже распространяются подобные мелкие пятна розовой окраски, размером 0,5–2 см. По истечении нескольких дней еще центр пятна осветляется, а роговой слой сморщивается и постепенно трескается, образуя чешуйки.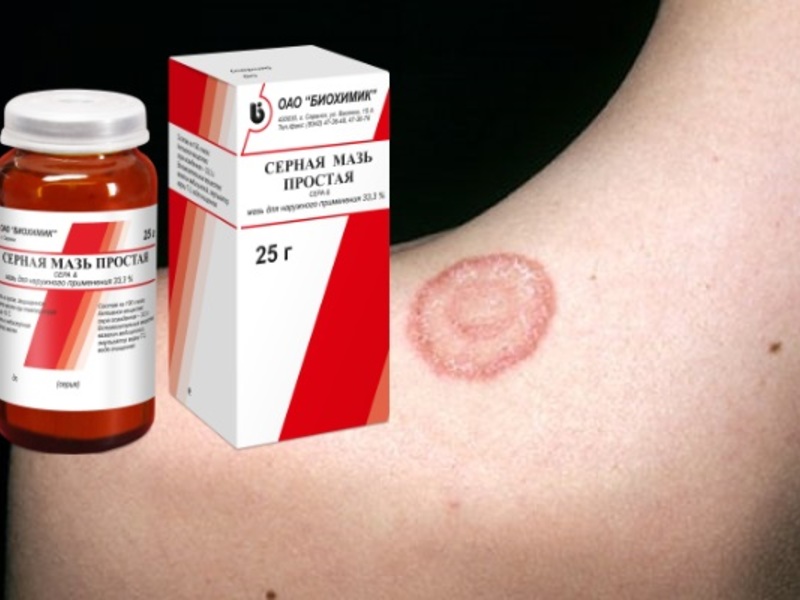 При этом центральная часть самого очага свободна от чешуек и похожа на валик слегка отечной формы.
При этом центральная часть самого очага свободна от чешуек и похожа на валик слегка отечной формы.
Розовый лишай Жибера может свободно распространяться в области груди, бедер, спины, живота, на сгибательных поверхностях и прочем. Иногда высыпание сопровождается кожным зудом, усиливающемся при раздражении одеждой, косметическими средствами.
Обычно розовый лишай проявляется на коже две-три недели, за которые может случиться около 10-ти вспышек новых высыпаний, проходящих позже (через 7–8 недель). Там, где были бывшие очаги, слегка заметна пигментация – она обычно самопроизвольно проходит через некоторое время. Нерациональное лечение или какие-либо другие провоцирующие факторы могут осложнять заболевание различной бактериальной инфекцией.
Встречаются также и атипичные проявления розового лишая, не сопровождающиеся характерными симптомами. К примеру, может не быть материнской бляшки, но есть наличие мелких розовых пятен по всей поверхности кожи. Редко, но случается и длительное течение болезни – от двух до шести месяцев.
Диагностика
Прежде, чем заниматься лечением, необходимо установить факт наличия заболевания, а для этого нужно осмотр у дерматолога. Диагностировать заболевание можно с помощью биопсии кожи, также сделать анализ крови на наличие сифилиса.
Лечение
Лечение розового лишая у человека не является четко разработанным врачами. Розовый лишай, лечение которого желательно все же производить, очень часто проходит сам. Как только начинаются вторичные высыпания, нужно следить, чтобы на пораженных участках кожи не происходило давление и трение (к примеру, одеждой), что может вызвать розовый лишай у человека раздраженной формы.
При сильном зуде, который вызывает розовый лишай Жибера, лечение основывается на следующих препаратах:
В целом же лечение розового лишая заключается в следующем:
- принятие антигистаминных средств, снимающих зуд;
- гипоалергенная диета;
- применение наружно противозудных средств и кортикостероидных мазей по рекомендации врача;
- необходимо обязательно отказаться от употребления алкоголя, который может ухудшить состояние больного;
- количество косметических средств, наносимых на тело, нужно обязательно ограничить;
- применение иммуномодуляторов;
- применение витаминов.

На коже после болезни примерно на протяжении месяца заметны пигментные пятна, проходящие со временем сами по себе.
К тому же категорически запрещено расчесывать участки кожи, пораженные лишаем, носить одежду из синтетической и шерстяной ткани.
Розовый лишай у детей
Розовый лишай у детей встречается довольно часто, ведь он поражает людей от 10 лет. Причем, он встречается у детей гораздо чаще, чем у взрослых, поэтому розовый лишай у детей, лечение которого также необходимо проводить, следует диагностировать у врача. Чаще бывает у девочек, а после перенесенной болезни, к ней вырабатывается иммунитет, не позволяющий заболеть повторно.
Родители обычно замечают розовый лишай у детей уже после появления характерного пятна, а предугадать появление болезни практически невозможно. У малыша может подняться температура, появиться недомогание, но лишь розовое пятно на теле ребенка говорит о том, что он заболел не простудным заболеванием, а именно розовым лишаем Жибера.
Слабый иммунитет – главная причина, почему появляется розовый лишай у детей. Если родители замечают сыпь розового цвета на теле ребенка, лучше показать его дерматологу, который поставит диагноз и расскажет о том, как правильно лечить розовый лишай у детей.
Лечение розового лишая у детей:
- хлопчатобумажная одежда, а от синтетической необходимо отказаться на время болезни;
- гипоаллергенная диета;
- запрещено купать ребенка в ванне. Врачи рекомендуют мыть детей при розовом лишае в душе без мыла и как можно реже;
- лучше ограничить время, которое ребенок проводит на солнце.
Перед лечением лишая стоит проконсультироваться с врачом по поводу правильности подбора медикаментов. А поиск лекарств в аптеках можно осуществить онлайн с помощью DOC.ua, который вмещает в себя всю необходимую информацию об актуальных медицинских товарах на рынке.
Лечение лишая у детей | glavrach.com
Лишай у детей – это инфекционное заболевание, поражающее кожные покровы. Понятие достаточно обширное и включает ряд заболеваний. Провокаторам недуга выступает грибковое или вирусное поражение кожи.
Понятие достаточно обширное и включает ряд заболеваний. Провокаторам недуга выступает грибковое или вирусное поражение кожи.
Для лечения лишая у детей применяться комплексная терапия, которая включает прием медикаментозных препаратов, обработку кожных покровов и физиотерапевтические процедуры. Выбор методов избавления от недуга должен выбирать врач, учитывая его природу.
Лишай у детей — причины и симптомы
Заразиться лишаем ребенок может при контакте с уличными животными, которые имеют признаки недуга, во время посещения бассейна, детского сада или школы. Повышает риск развития болезни сниженный иммунитет, несоблюдение правил личной гигиены и сильное эмоциональное переживание.
Симптоматика лишая у детей достаточно острая и проявление зависит от типа недуга:
- Стригущая форма проявляется появлением круглых пятен красного цвета. Поражает он преимущественно ногтевые пластины и кожу. Болезнь сопровождается сильным зудом, который доставляет ребенку дискомфорт, провоцирует появление раздражительности и капризности.
- Опоясывающий характеризуется возникновением пятен или мелких пузырьков в области межреберья. Недуг вызывает сильный зуд в области поражения и болевые ощущения.
- Разноцветный проявляется появлением на теле пятен разного цвета – розового, желтого или коричневого. Располагаются они, как правило, на спине, груди и в области плеч. При этом болезнь не сопровождается зудом и не является заразной для окружающих людей.
- Плоский лишай характеризуется фиолетово-розовыми высыпаниями на коже. Локализуется сыпь преимущественно на груди, животе и в области локтевых и коленных сгибов. Высыпания сильно зудят и вызывают беспокойство у ребенка.
- Отрубевидный лишай проявляется мелкими желто-розовыми пятнами, которые по мере прогрессирования заболевания сливаются в единый конгломерат. Место локализации: шея, спина, плечи и грудь.
Как избавиться от лишая
Лечение лишая у детей зависит от вида и степени поражения кожных покровов.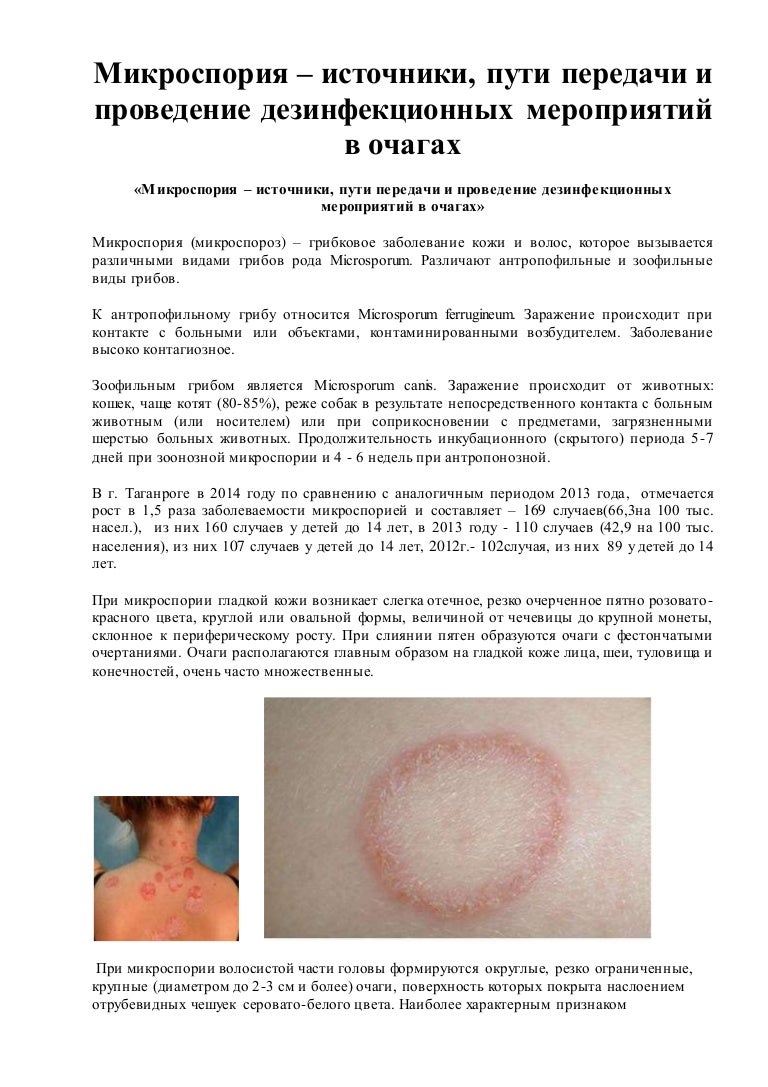 Выбор терапии осуществляет дерматолог после осмотра ребенка и проведения необходимых диагностических процедур. На время лечения больной помещается в карантин для ограждения его от контакта с другими детьми и предотвращения распространения недуга.
Выбор терапии осуществляет дерматолог после осмотра ребенка и проведения необходимых диагностических процедур. На время лечения больной помещается в карантин для ограждения его от контакта с другими детьми и предотвращения распространения недуга.
Как вывести лишай при помощи медикаментов:
- Витаминные и иммуномодулирующие препараты укрепляют иммунитет и ускоряют выздоровление.
- Противогрибковые мази, которыми обрабатывается кожа, обеспечивают быстрое заживление лишая.
- Лечебные шампуни, которые используются на волосяной части головы: Низорал, Кетоконазол, лламизил, Оксолиновая мазь и Себозол.
- Нестероидные противовоспалительные препараты, противовирусные средства, анальгетики.
- Антигистаминные средства, направленные на устранение зуда и других проявлений заболеваний.
- Дезинфицирующие средства используются для профилактики гнойного процесса.
Для лечения опоясывающего лишая используются методы физиотерапии: соллюкс, электрофорез, ультразвук и ультра фиолетовое облучение.
Ребенку необходимо обеспечить должный уход: ему необходимо отдыхать, регулярно менять одежду и постельное белье. Все изделия необходимо тщательно стирать и утюжить. Регулярной дезинфекциинеобходимо подвергать средства личной гигиены.
Как уберечься от лишая
Меры предосторожности от лишая:
- Соблюдение правил личной гигиены.
- Ограничение контакта с людьми, у которых наблюдаются явные признаки лишая.
- Избегание контакта с бездомными животными.
- Укрепление иммунитета за счет приема витаминных комплексов, закаливания и правильного питания.
Лечение лишая – достаточно длительный процесс, который требует выполнения всех предписаний дерматолога и соблюдения карантинных мер. Важно помнить, исчезновение внешних признаков не всегда свидетельствует о полном выздоровление, поэтому следует продолжать терапию в течение времени, назначенного врачом.
признаки с фото и лечение в домашних условиях
Появление на коже красных пятен, имеющих гладкую или шершавую поверхность, чаще всего свидетельствует о том, что человек где-то заразился лишаем. Это заболевание имеет инфекционное или грибковое происхождение, заразиться можно при контакте с человеком или животным. Заражение происходит быстро: достаточно пожать больному человеку руку, погладить милую собачку или кошечку, чтобы через несколько дней начать покрываться пятнами. Некоторые виды заболевания вызваны герпетической инфекцией, генетической предрасположенностью, стрессами.
Это заболевание имеет инфекционное или грибковое происхождение, заразиться можно при контакте с человеком или животным. Заражение происходит быстро: достаточно пожать больному человеку руку, погладить милую собачку или кошечку, чтобы через несколько дней начать покрываться пятнами. Некоторые виды заболевания вызваны герпетической инфекцией, генетической предрасположенностью, стрессами.
Какими симптомами сопровождаются лишай? Как лечить это заболевание в домашних условиях? Ответы на эти и другие вопросы вы узнаете прямо сейчас!
Виды лишая, от которого страдают люди
У детей и взрослых лишай развивается достаточно быстро, возбудители заболевания – грибки, инфекции и вирусы, рассмотрим основные виды заразного лишая:
-
Стригущий, который поражает преимущественно волосяную часть головы, лицо и шею. Розовые пятна появляются под волосами, их поверхность имеет чешуйчатую структуру, провоцируют ломкость и выпадение воло.
-
Опоясывающий, который поражает зону под ребрами, руками, другие участки кожи. Изначально кожа начинает зудеть, через несколько дней она покрывается высыпаниями – это прозрачные пузырьки, наполненные жидкостью. Высыпания лопаются, выделяя жидкость, на их месте образовывается корочка, заболевание сопровождается болевыми ощущениями, его течение отдаленно напоминает ветряную оспу. Этот вид лишая вызывает герпетическая инфекция, если человек болел ветрянкой, то риск заражения минимальный.
К незаразным видам лишая традиционно относят отрубевидный (цветной) лишай, при котором на коже появляются многочисленные бледные пятна, псориаз, являющийся хроническим заболеванием, мокнущий лишай.
Стоит упомянуть и красный плоский лишай, для которого характерно образование на коже небольших узелков и пятен. Этот вид заболевания имеет аллергическое происхождение, может развиваться на фоне стресса.
Считается, что розовый лишай, сопровождающийся появлением пятен разного диаметра, имеющих шелушащуюся середину и гладкие края, заразен, но это суждение ошибочно. Чаще всего он распространяется на верхней части туловища (живот, плечи, бока), сопровождается зудом. Пятна, распространяясь по коже, сливаются друг с другом.
Симптомы с фото
Первый признак лишая – разноцветные пятна, появляющиеся на определенных участках тела. Пятна могут иметь гладкую, шершавую, чешуйчатую поверхность, часто они сильно зудят, мокнут, последний симптом свидетельствует о развитии экземы или опоясывающего лишая.
Что делать, если лишай был обнаружен?
Если вы распознали лишай, то постарайтесь следовать рекомендациям врачей:
-
Избегайте контакта с водой. Это неприятно, но грибковые виды лишая не переносят воду, 1 горячая ванна приведет к тому, что количество пятен увеличиться в несколько раз. -
Старайтесь не чесать кожу, если зуд нестерпимый, то примите «Лоратадин», «Кларитин» или другие препараты, обладающие антигистаминным эффектом. -
Надевайте белье и одежду, произведенные из натуральных тканей, ведь они хорошо впитывают пот. Последний тоже оказывает негативное воздействие на лишай. -
Избегайте прямых солнечных лучей, на время забудьте о загаре и солярии, исключение – диагностированный цветной лишай.
Важно! Не используйте йод, зеленку, спирт. Эти препараты оказывают раздражающее воздействие, замедляют лечение, воздействуя на симптом, а не на возбудитель заболевания. Победить лишай они не способны.
Как производится лечение?
Выявить лишай можно самостоятельно, а вот вывести его очень сложно! Перед лечением обратитесь к врачу, который определит тип лишая и распишет схему лечения.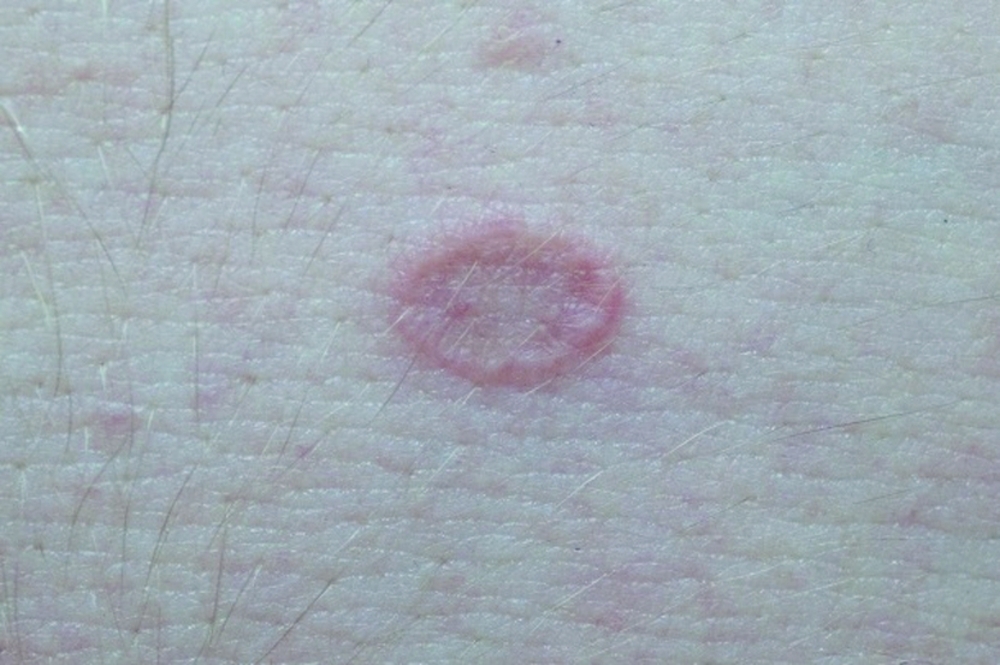 Общие рекомендации мы приводим ниже.
Общие рекомендации мы приводим ниже.
Избавляемся от розового лишая
Розовый лишай проходит самостоятельно через 1-3 месяца после появления первых пятен. Врачи, поставив этот диагноз, рекомендуют своим пациентам принимать антигистаминные препараты, а также иммуномодуляторы, которые позволяют организму быстрее восстановиться.
Совет! Леча розовый лишай, старайтесь поменьше купаться и бывать на солнце, носите натуральную одежду, сократите количество используемой ухаживающей косметики для тела.
Лечение стригущего лишая
Грибковое поражение кожи врачи рекомендуют лечить с помощью мазей, среднее время, необходимое для полного восстановления, занимает 2-6 недель. В период лечения стоит использовать следующие виды мазей и препаратов:
-
салициловая и серная 10% мази, которые не рекомендуется наносить на нежную кожу лица; -
серно-дегтярная мазь, которая наносится непосредственно на пораженные лишаем участки; -
мазь «Микоспор», которую тонким слоем наносят на пораженные участки. Обрабатывать поверхность мазью необходимо 1 раз в день, лучше выполнять эту работу перед сном; -
«Флуконазол» или «Тербинафин», угнетающие грибки, которые принимаю перорально.
Хорошо себя зарекомендовали лечебные растворы, которыми чаще всего обрабатывают волосистую часть головы: «Нитрофунгин», «Йодинол», «Ламизил». В некоторых случая пациенту могут быть назначены противогрибковые препараты, тип препаратов и их количество определяет лечащий врач.
Лечим опоясывающий лишай
Эта форма лишая, если она протекает без осложнений, проходит сама через 1,5-2 недели. Если возникают осложнения, то врач может выписать пациенту препараты, обладающие антигерпетическим эффектом:
-
«Ацикловир», -
«Валацикловир», -
«Фамцикловир».
Прием этих препаратов ускоряет течение заболевания, снижает болевые ощущения во время острой фазы, если пациент использовал их в первые 3 дня после появления высыпаний. Высыпания, которыми покрывается кожа при этой форме лишая, ни в коем случае нельзя обрабатывать мазями и кремами на основе кортикостероидных гормонов.
Совет! Если заболевание сопровождается болями, то можно принимать обезболивающие препараты, такие как «Напроксен» в форме таблеток и свечей, «Аспирин» и другие.
Советы по лечению других видов лишая
Схема лечения зависит от типа лишая, ведь цветной лишай хорошо лечится с помощью ультрафиолетового излучения, которое навредит пациентам, страдающим от розового или стригущего лишая. Лечение цветного лишая рекомендуется дополнить противогрибковыми препаратами, выпускаемыми в форме мазей и таблеток, часто используются аптечные болтушки.
Красный плоский лишай, развивающийся на фоне стресса, заболеваний, аллергических реакций, лечат с помощью успокоительных, антигистаминных и антибактериальных препаратов. Чаще всего эта форма заболевания не доставляет неприятных ощущений, пациенты ощущают дискомфорт из-за эстетической непривлекательности открытых участков кожи.
Подводим итоги
Помните о том, что несовременно произведенное лечение может повлечь за собой тяжелые последствия: сильное поражение кожи, присоединение вторичной кожной инфекции, нагноение кожи и ран, шрамы, утрата волосяного покрова, что особенно актуально при опоясывающем, стригущем и красном плоском лишае. Последний может стать причиной потери зрения, развития онкологии, деформации ногтевых пластин.
Если вы увидели на коже пятна или пузырьки и поняли, что у вас лишай, то отправляйтесь к врачу. Современные способы диагностики позволяют во время первичного осмотра определить тип лишая, что поможет врачу назначить правильное лечение.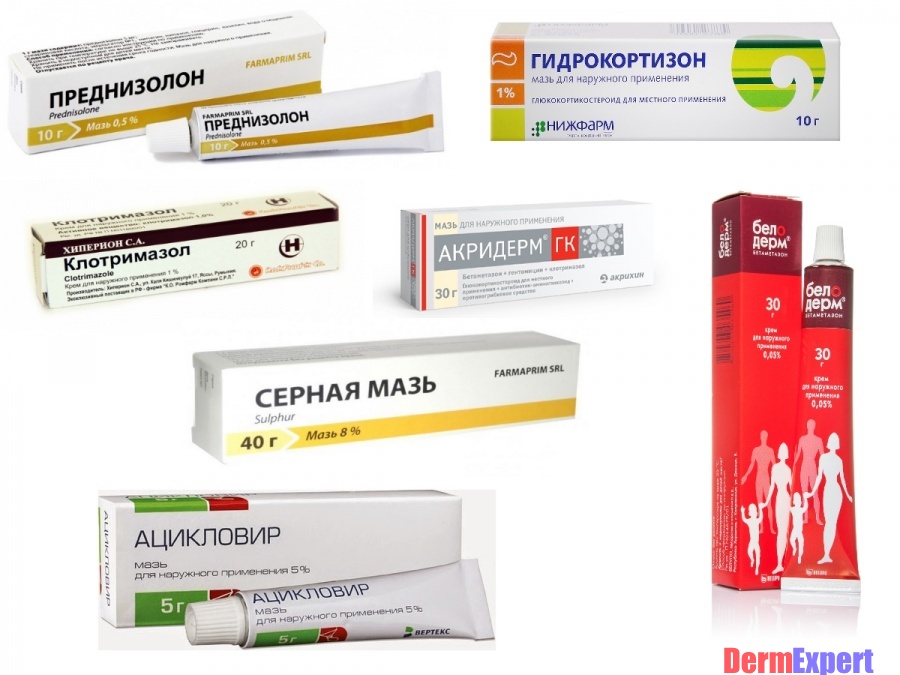 Некоторые формы лишая очень похожи, что затрудняет диагностику в домашних условиях.
Некоторые формы лишая очень похожи, что затрудняет диагностику в домашних условиях.
Мне нравится
1
Похожие посты
Оставить комментарий
Розовый лишай Жибера | Медицинский центр «Президент-Мед»
Розовый лишай – заболевание кожи, имеющее инфекционно-аллергическую природу. Развитие недуга провоцирует перенесенная инфекция или сильное переохлаждение. Иногда кожную патологию называют еще болезнью Жибера.
В группе риска развития розового лишая пациенты с низким иммунитетом. Обычно у больных на коже появляются розовые зудящие пятна. Хотя болезнь Жибера и имеет инфекционный характер, но от одного больного к другому бытовым путем она не передается. Однако иногда диагностируются случаи, когда лишай поражал всех членов семьи.
Возбудителями заболевания являются бактерии и вирусы, попавшие в организм. Вспышка розового лишая у пациентов чаще наблюдается в холодную пору, когда иммунная защита ослаблена. Патология диагностируется у больных 10-40 лет, маленькие дети такой болезнью болеют редко.
Точная причина развития кожной патологии неизвестна. Врачи предполагают, что провоцируют недуг бактерии стрептококки, а также вирус герпеса (шестой или седьмой тип). Кроме того, существует много факторов, которые способствуют прогрессированию болезни.
Факторы-катализаторы, провоцирующие розовый лишай:
- Перенесенные инфекционные болезни.
- Стресс и неврозы.
- Расстройства пищеварения.

- Укусы насекомых.
- Повреждения кожных покровов.
- Нарушения метаболизма.
- Вакцинации.
Лишаем Жибера можно переболеть всего лишь один раз в жизни, потом организм вырабатывает стойкий иммунитет к вирусам, провоцирующим недуг. Заболевание не опасное для здоровья человека, оно может пройти самостоятельно даже без лечения.
Симптомы розового лишая
Симптоматика у человека больного розовым лишаем проявляется в виде специфических высыпаний на коже. Сначала появляется несколько (до 4-х штук) материнских бляшек, которые имеют ярко-розовый окрас, их поверхность шелушится. Диаметр одного образования около 5 сантиметров.
У многих пациентов в местах высыпаний появляется зуд. Обычно жалоб, исключение неэстетический вид кожи, больные болезнью Жибера не имеют. Возможно повышение температуры до субфебрильных показателей и незначительное недомогание.
По истечении недели у пациентов может появиться сыпь на конечностях и спине в виде небольших пятен розового цвета, которые шелушатся. На протяжении двух недель высыпания на коже будут добавляться. После бляшки постепенно посветлеют и уменьшаются в диаметре. В среднем заболевание проходит самостоятельно через 7-9 недель, как правило, рецидивов не возникает.
Розовый лишай Жибера опасен для беременных, на ранних сроках инфекция может спровоцировать выкидыш. Симптомы у будущих мам проявляются в виде бессонницы, головных болей, а также быстрой утомляемости.
Диагностика и лечение розового лишая
Опытный специалист розовый лишай способен диагностировать визуально. Но в силу того, что симптоматика заболевания схожа с проявлениями краснухи, сифилитической розеолы и псориаза для уточнения диагноза врач обязательно назначит соскоб, общий анализ урины и крови, а также выполнит серологический тест.
Специального медикаментозного лечения при обычном течении болезни не назначают, поскольку организм сам способен победить инфекцию. Есть несколько рекомендаций, выполняя которые пациент сможет быстрее избавиться от неприятной сыпи:
- Во время прогрессирования недуга для проведения гигиенических процедур лучше использовать душ.

- Не желательно чтобы на пораженную кожу попадали прямые солнечные лучи.
- Лучше носить одежду из натуральных материалов, синтетика лишь усугубляет развитие аллергической реакции.
- Нужно оптимизировать физические нагрузки на организм, это позволит избежать перегрева.
- Из рациона следует исключить аллергенные продукты, кофе, алкоголь, острые и копченые блюда.
Если пациент испытывает зуд, то ему врач может назначить обработку кожи специальными средствами антигистаминного действия. При обострении розового лишая и наличии осложнений выписываются антибиотики. Ну и для укрепления иммунитета всем больным рекомендуется пропить поливитаминные комплексы. Благотворно на организм влияют прогулки на свежем воздухе и физкультура.
Чтобы диагностировать и вылечить розовый лишай Жибера обращайтесь в медицинские центры «Президент-Мед» в Москве (м. Коломенская и м. ВДНХ) и в Видном
Автор: Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Наталья
Выражаю большую благодарность Бадмаеве Тамаре Борисовна! Помогла в лечение, отличный врач![…]
Валерия
Много лет лечилась, обошла много врачей, но никак не удавалось найти подходящее лечение. Эти бесконечные неудобства в жизни стали ее неотъемлемой частью, я уже свыклась с таким состоянием.
Так вышло,что привела сына на консультацию в связи с подростковыми угрями и Тамара Борисовна сразу заметила и мою проблему.
Таким образом она помогла и сыну, и нашла источник моей…[…]
причины заболевания, стадии, симптомы, диагностика, лечение лишая – Опытные неврологи в Москве – Клиника ЦКБ РАН
Опоясывающий лишай имеет яркие и болезненные симптомы. Чаще всего заболевание выявляется у пожилых людей. Неблагоприятная экология способствует развитию инфекции и у молодых людей со слабым иммунитетом. Опоясанный лишай нередко развивается на фоне онкологических процессов, особенно у людей с ослабленным иммунитетом (после химиотерапии, например).
Чаще всего заболевание выявляется у пожилых людей. Неблагоприятная экология способствует развитию инфекции и у молодых людей со слабым иммунитетом. Опоясанный лишай нередко развивается на фоне онкологических процессов, особенно у людей с ослабленным иммунитетом (после химиотерапии, например).
Признаки заболевания
Начало болезни достаточно ярко выражено – появляется чувство жжения и болезненность определенного участка кожи. Часто эти участки совпадают с расположением тройничного лицевого нерва, поражают лоб, затылок, шею, могут располагаться в соответствии с ходом нервов.
Формы лишая
Болезнь может быть типичной и атипичной.
При атипичной форме симптоматика может быть неярко выраженной:
- При абортивной форме высыпания отсутствуют или имеется единственный очаг;
- Буллезная форма — множественные пузырьки с прозрачной жидкостью;
- Геморрагическая форма — пузырьки с кровянистой жидкостью, на месте которых остаются шрамы.
- Гангренозная форма оставляет трудно заживающие язвы и грубые шрамы.
Причины возникновения
Активизируются инфекции, которые присутствуют в организме в спящем состоянии. Провоцируют развитие процесса следующие факторы:
- Препараты, подавляющие иммунитет;
- Большие нагрузки, стрессы;
- Раковые процессы;
- Лучевая терапия;
- ВИЧ;
- Пересадка органов.
Особого внимания требуют повторные эпизоды, так как высыпания часто локализуются в месте опухоли. Развитие опоясывающего лишая проходит определенные стадии.
Начальная стадия болезни
От инкубационного до активного периода проходит около четырех суток. В это время возникает:
- Недомогание, слабость.озноб;
- Боль;
- Повышение температуры;
- Жжение и зуд;
- Увеличиваются лимфоузлы;
- Возможны расстройства работы органов и систем организма.

Впоследствии расстройства ослабевают.
Период высыпаний
Вид высыпаний зависит от тяжести болезни. На начальной стадии высыпания выглядят как небольшие розовые пятна, расположенные на здоровой коже.
Если процесс развивается типично, то уже назавтра их сменяют пузырьки с прозрачной жидкостью – сгруппированные везикулы. Через 3 дня их содержимое мутнеет. Высыпания происходят рывками, с перерывами в несколько дней.
Если развивается тяжелая гангренозная форма, то наполнение пузырьков может быть с примесью крови. Создается впечатление, что пузырьки переходят на другое место, располагаясь вокруг тела.
Если форма воспаления легкая, проявление заболевания может носить только неврологический характер, когда больной чувствует боль, но сыпь отсутствует. Это герпетическая невралгия.
Образование корочек
Как правило, через 2-3 недели от начала высыпаний образуются корочки. Участки высыпаний бледнеют и подсыхают. На месте отпавших корочек остается небольшая пигментация.
Диагностика
При ярко выраженном проявлении кожных форм заболевания поставить диагноз не представляет сложности. Ошибки возникают на начальной стадии, когда ошибочно диагностируют стенокардию, инфаркт легкого, плеврита, острый аппендицит.
Лабораторно подтверждают диагноз при помощи микроскопа или иммунофлюоресцентным методом. В широкой практике лабораторную диагностику не используют.
Чем лечить заражение?
Если болеют молодые люди, у которых отсутствуют хронические заболевания, то лечение не проводят. Болезнь полностью исчезнет в течение месяца. Для исключения боли при герпесе врач может назначить обезболивающие препараты. При интенсивных болях применяют противоболевые средства вместе с противовирусными. Возможно использование нестероидных препаратов. Назначают противогерпетичные средства в таблетках, кремы, мази или внутримышечные инъекции.
Для чего используют противовирусные препараты?
Цель – исключить развитие осложнений. Противогерпетичное лечение помогает быстрому заживлению язвочек и улучшает состояние пациента.
Курс лечения и дозировка лекарств определяется врачом с учетом общего состояния пациента. В среднем время лечения не превышает 10 дней.
Если развивается гангренозная форма с бактериальной инфекцией, назначают антибиотики, иммуномодуляторы, физиотерапевтические процедуры и витамины.
Что касается обработки высыпаний, то существуют различные мнения по поводу использования подсушивающих средств. В любом случае пользоваться ими следует с осторожностью, чтобы не ухудшить состояние кожи ожогом.
Не следует использовать гормональные препараты, так как они подавляют работу иммунной системы.
Лечение заболевания у пожилых пациентов не всегда проходит успешно, так как противовирусные препараты не оправдывают себя.
Возможные последствия
- Паралич лицевого или других нервов.
- Снижение зрения.
- Нарушения работы внутренних органов.
- Менингоэнцефалит, приводящий к инвалидности.
- При бактериальной инфекции лечение затягивается на месяцы.
Заразен ли опоясывающий лишай?
Наиболее часто случаи развития болезни регистрируются в межсезонье. Если человек болел ранее ветрянкой и имеет хороший иммунитет, то вероятность заразиться при контакте с больным у него минимальна.
Если же иммунитет к вирусу герпеса ослаблен или не сформирован, то вероятность заболеть при контакте существует, в том числе и повторно.
Когда передается лишай
- Больной человек может заразить тех, кто не переболел ветрянкой — взрослых и детей.
- При наличии стойкого иммунитета и хорошем здоровье вероятность заразиться нулевая.
- Заболевают чаще всего дети.

- Практически каждый человек может заболеть опоясывающим лишаем, если его защитные механизмы будут ослаблены.
- Вирусопасен в период образования свежих пузырьков. В период образования корочек опасности заразиться нет.
Профилактика заболевания
Необходимо изолировать заболевших, избегать контактов с заболевшими (касается тех, кто не болел ветрянкой), соблюдать правила гигиены, принимать меры для укрепления иммунитета.
К какому врачу обратиться с этой болезнью
Обращаться следует сначала к терапевту, затем к инфекционисту или дерматологу. Если форма герпеса тяжелая, необходима помощь невролога, при поражении глаз — офтальмолога.
Рекомендуем записаться на прием в неврологическое отделение клиники РАН (Москва). Вас осмотрят лучшие врачи, изучат признаки заболевания, определят возбудителя инфекции, поставят диагноз, проведут консультацию, выдадут клинические рекомендации и назначат эффективное лечение.
Не откладывайте поход к специалисту! Специалисты неврологического отделения ЦКБ РАН в Москве напоминают: любые тревожащие вас симптомы являются поводом для консультации невролога. В этом случае врач сможет распознать и купировать заболевание на ранней стадии, пока ситуация не усугубилась и не стала необратимой. Записаться на прием к неврологу можно по телефону клиники, а также с помощью формы на сайте.
Медицинский центр Аксон
Розовый лишай представляет собой — инфекционно-аллергическое заболевание кожи, характеризующееся пятнистыми высыпаниями. Не заразно, среднее время течение болезни — от 4 до 6 недель, в редких случаях — до полугода.
Симптомы
Заболевание проявляется общим недомоганием, иногда повышением температуры. Могут увеличиваться шейные и подчелюстные лимфоузлы. На теле появляются пятна симметричной формы, которые имеют красный или розово-желтоватый оттенок. Бугорки слегка приподняты над уровнем кожных покровов и могут достигать двух сантиметров в диаметре. По краям лишая наблюдается венчик без чешуек, а ближе к центру можно увидеть шелушение.
По краям лишая наблюдается венчик без чешуек, а ближе к центру можно увидеть шелушение.
Сыпь распространяется по коже в течение трех недель, но потом процесс высыпания идет на убыль. Сразу после перенесенной болезни, на теле человека остаются пигментированные пятна, которые полностью исчезают уже через месяц.
Основной признак заболевания можно увидеть в самом начале, когда появляется «материнская» бляшка. По своей структуре — это пятно розового оттенка с отрубевидными чешуйками. Первые места, где появляются пятна – это грудь, затем лишай переходит на живот, бедра, плечи и шею. В очень редких случаях сыпь возникает на лице.
Розовый лишай практически не доставляет неприятных ощущений, за исключением появления легкого зуда.
Существует розовый лишай в нетипичной форме, когда сыпь напоминает мелкие пузырьки сливной формы. Также различают кольцевидный лишай, характеризующийся небольшими высыпаниями, но достигающий больших размеров (до 8 см). Этот вид заболевания может протекать длительное время (иногда несколько лет). Для него характерна хроническая форма.
Осложнения при розовом лишае наблюдаются в тех случаях, когда человек моет тело мочалкой с мылом или принимает средства, раздражающие кожу. Тогда заболевание может перейти в осложненную форму – экзему.
Осложнения могут появиться после постоянного расчесывания очагов лишая, так как в таких случаях высока вероятность попадания бактериальной инфекции в ранки.
Причины
Розовый лишай может появляться при ослабленном иммунитете: после того как человек переболел инфекционными заболеваниями, а также после переохлаждения.
Конкретные пути передачи от человека к человеку неизвестны, существуют лишь предположения, что возможно розовый лишай передается воздушно-капельным путем.
Передача розового лишая может происходить не только через контакт, но и через бытовые предметы (расческа, полотенце и др). У человека, уже переболевшего этим заболеванием, вырабатывается иммунитет, поэтому возможность заболеть повторно, маловероятна.
Лечение
В лечении больных розовым лишаем существует ряд рекомендаций. Необходимо избегать длительного купания в ванной, лучше принять душ. Стоит отказаться от жестких мочалок и полотенец. Долгое пребывание на солнце также не рекомендуется. Строго запрещается надевать одежду из синтетических тканей. Усугубить развитие болезни может частое использование мазей и кремов.
Если болезнь протекает с повышением температуры, тогда назначают антибиотики и кальций. Антигистаминные препараты необходимо принимать в обязательном порядке. Наружно можно смазывать очаги водной болтушкой, в которую входят крахмал, тальк – 10г, окись цинка, вода дистиллированная -100 мл и глицерин – 20 мл. В тяжелых случаях назначаются кортикостероидные мази, которые способствуют быстрому облегчению воспалительного процесса. Но следует заметить, что лечение мазями должен назначать только врач, так как неподходящая мазь может привести к противоположному эффекту.
Что касается питания при данном заболевании, то диета занимает немаловажное место в излечении розового лишая. Другими словами, нужно исключить копченые, соленые, жирные продукты, консервы, спиртные и газированные напитки, а также шоколад и цитрусовые.
Детский склеротический лишай (LS)
Что такое склеротический лишай у детей?
Детский склерозирующий лишай (СКЛ) — это кожное заболевание, которое поражает вульву и / или перианальную область. По оценкам, от 10 до 15 процентов случаев заболевания возникают у молодых девушек. Большинство случаев приходится на годы постменопаузы.
Причина у девочек неизвестна, но могут сыграть роль генетика, гормональные изменения или сверхактивная иммунная система. Состояние не заразно.
Каковы признаки и симптомы склеротического лишая у детей?
У некоторых девочек со склеротическим лихеном симптомы отсутствуют.Другие могут испытывать симптомы от легкой до тяжелой, в том числе:
- Зуд
- Кожа, которая кажется хрупкой, бледной и / или белой
- Ушиб кожи с кровяными пузырями
- Небольшие разрывы на коже
- Рубцовая ткань, покрывающая область вульвы
- Кровотечение или разрыв кожи при дефекации
Как диагностируется склеротический лишай у детей?
Для диагностики склеротического лишая врач вашей дочери может выполнить:
- Визуальный осмотр на предмет изменений кожи
Каковы причины склеротического лишая у детей?
Причина неизвестна, но могут иметь значение генетика, гормональные изменения или сверхактивная иммунная система. LS не заразен.
LS не заразен.
Как лечится детский склерозирующий лишай?
Если у вашей дочери диагностирован склеротический лишай, даже без симптомов, ее следует лечить, чтобы предотвратить рубцевание вульвы, которое может привести к проблемам с мочеиспусканием.
Ее врач может порекомендовать:
- Кремы или мази со стероидами для снятия зуда и воспаления, отпускаемые по рецепту
- Избегать раздражителей, таких как облегающая одежда и агрессивное мыло / моющие средства
- Внимательное наблюдение от шести месяцев до нескольких лет
Регулярные осмотры важны для раннего лечения симптомов.
Информация о здоровье детей: Склерозирующий лишай
Склеротический лишай ( like-en scluh-ro-sus ) — это необычное кожное заболевание, которое вызывает характерную сыпь и обычно поражает кожу половых органов вокруг вульвы и ануса. Полное название — sclerosus et atrophicus лишайник. Чаще всего это выглядит как белые пятна на коже. Это может длиться годами и
может вызвать необратимые рубцы.
Хотя склеротический лишай может поражать женщин и мужчин любого возраста, он чаще всего встречается у женщин и обычно возникает до полового созревания или во время менопаузы.
Если у вашего ребенка склеротический лишай, ему следует избегать использования мыла, талька, антисептиков или кремов, отпускаемых без рецепта. Наиболее успешное лечение — сильнодействующая стероидная мазь.
Признаки и симптомы склеротического лишая
Склеротический лишай может быть где угодно на теле, но обычно поражает кожу половых органов вокруг вульвы и ануса. Не влияет на внутреннюю часть влагалища. Общее состояние здоровья человека со склеротическим лишаем остается нормальным.
К наиболее частым симптомам относятся:
- зуд
- запор (из-за болезненных трещин на коже вокруг заднего прохода)
- боль при мочеиспускании
- кожа вначале красная и воспаленная, позже выглядит как белые, блестящие, морщинистые или утолщенные пятна.
У мужчин склеротический лишай может привести к тому, что крайняя плоть полового члена станет тугой, и ее будет трудно отвести назад. В некоторых случаях требуется обрезание.
Что вызывает склеротический лишай?
Считается, что причиной склеротического лишая является аутоиммунное заболевание, но причина его возникновения неизвестна. Это не инфекция и не заразна (не может передаваться от одного человека к другому).
В семейном анамнезе может быть склеротический лишай или другие типы аутоиммунных заболеваний (когда иммунная система ошибочно атакует часть собственного тела), например витилиго (потеря пигмента кожи), алопеция (потеря волосистой части головы или тела). , диабет, псориаз или злокачественная анемия.
У взрослых женщин склеротический лишай может быть связан с проблемами щитовидной железы.
Когда обращаться к врачу
Если у вашего ребенка признаки склеротического лишая, обратитесь к терапевту. Склеротический лишай может быть диагностирован только путем осмотра, но для подтверждения диагноза может быть сделана биопсия (небольшой образец пораженной кожи).
Если склеротический лишай обнаружен на вульве или рядом с ним и не лечить, половые губы могут сузиться, а вход во влагалище станет узким и плотным.
Лечение склеротического лишая
Ваш врач может назначить стероидную мазь, которая является наиболее эффективным средством лечения склеротического лишая. Первоначально мазь следует использовать один раз в день, обычно на ночь, и наносить ее только на пораженный участок. Со временем его можно будет использовать реже, в зависимости от симптомов. Продолжение использования один или два раза в неделю может быть
нужно какое-то время.
Если склеротический лишай превращается в рубцы, может потребоваться операция.Фотографии могут помочь в наблюдении за активностью и лечением.
Уход на дому
Поскольку кожа половых органов очень нежная, важно защищать ее при наличии склеротического лишая. Если у вашего ребенка склеротический лихен, ему следует прекратить употреблять следующее:
- мыло и пена для ванн (они могут вызвать раздражение)
- средства для мытья влагалища
- тальк в порошке
- антисептики или безрецептурные кремы в аптеке или супермаркете.
Альтернативы стирке включают:
- моющие средства без мыла
- ванны с соленой водой (на литр воды налить две чайные ложки соли).
Вашему ребенку также следует избегать тесной одежды, трения и царапин, а также таких занятий, как езда на велосипеде и верховая езда, которые могут усугубить симптомы. Также рекомендуется наносить увлажняющий крем, чтобы уменьшить сухость или зуд, которые может возникнуть у вашего ребенка.
Текущие исследования показывают, что склеротический лишай в области анального отверстия и гениталий улучшится естественным путем без лечения у двух из трех женщин до или примерно в то время, когда у них начнутся менструации.Однако у некоторых людей состояние может продолжаться и после этого времени.
Продолжение
После того, как состояние будет контролироваться с помощью стероидной мази или естественным путем, важно ежегодно проходить осмотр у терапевта. В очень редких случаях рак кожи может развиться при длительном хроническом воспалении кожи.
Ключевые моменты, которые следует запомнить
- Склеротический лишай — это необычное кожное заболевание. Это не заразно и обычно поражает женщин.
- Склеротический лишай обычно поражает кожу половых органов вокруг вульвы и ануса.
- Избегайте мыла, талька, антисептиков и кремов, отпускаемых без рецепта.
- Самым успешным средством лечения является стероидная мазь, и текущие исследования также показывают, что улучшение обычно происходит естественным путем.
- Ежегодный осмотр важен после того, как состояние улучшится.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Что можно сделать, чтобы уменьшить зуд в области гениталий, вызванный
склеротическим лишаем?
Стероидные мази — наиболее распространенное средство от лишая
sclerosus и лечение поражений уменьшит зуд.Облегчение симптомов может
также можно достичь с помощью ванн с соленой водой.
Насколько высок риск рака кожи после лишая
склероз?
Ученые обнаружили, что кожа, которая была
шрамы от склеротического лишая немного более склонны к развитию рака кожи.
Вот почему так важно проходить осмотр каждый год, чтобы врач мог
следить за любыми изменениями на коже. Риск рака выше у взрослых с
склеротический лишай по сравнению с детьми с этим заболеванием.
Разработано отделением дерматологии Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июле 2020 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Обзор литературы и рекомендации по управлению
J Clin Aesthet Dermatol. 2016 сен; 9 (9): 49–54.
Опубликовано онлайн 1 сентября 2016 г.
Сеть здравоохранения долины Лихай, Программа резидентуры по дерматологии, Аллентаун, Пенсильвания;
Advanced Dermatology Associates, Аллентаун, Пенсильвания;
Медицинский центр штата Пенсильвания / Херши, Херши, Пенсильвания.
Автор, ответственный за переписку. Авторские права © 2016. Matrix Medical Communications. Все права защищены.Эта статья цитировалась в других статьях в PMC.
Abstract
Склеротический лишай — это необычное воспалительное заболевание кожи и слизистых оболочек, которое может вызывать значительный зуд, боль и рубцевание.Есть два пика заболеваемости: один у взрослых женщин, а другой — у молодых девушек. Раннее распознавание и быстрое лечение расстройства имеют решающее значение для предотвращения долгосрочных осложнений. В этой статье рассматривается склеротический лишай у детей и даются научно обоснованные рекомендации по лечению педиатрической популяции.
Предпосылки
Склеротический лихен (СК) — хроническое воспалительное заболевание кожи и слизистых оболочек. Обычно он развивается в аногенитальной области, но может поражать любую область.LS чаще встречается у женщин с двумя пиковыми возрастами проявления: у девочек препубертатного возраста и у женщин в постменопаузе. Исследование 327 пациентов с LS показало, что средний возраст начала заболевания составляет 5,4 года у девочек и 55,1 года у женщин1. Уровень распространенности колеблется от 1:70 до 1: 1000 у женщин и 1: 900 у детей2. 3 Поздняя диагностика не является редкостью у девочек с СЛ, в среднем от 1 до 1,6 года до постановки диагноза 4-6
Патогенез СЛ неизвестен. Были исследованы аутоиммунные факторы, и титры аутоантител к белку 1 внеклеточного матрикса были обнаружены у 80 процентов больных.7 Сообщалось об ассоциации с другими аутоиммунными заболеваниями. В исследовании 350 женщин с LS 21,5% страдали одним или несколькими аутоиммунными заболеваниями, чаще всего аутоиммунным тиреоидитом, витилиго, очаговой алопецией и злокачественной анемией.8
Целиакия также была связана с LS.9 из 30 6,6% девочек препубертатного возраста с аногенитальной LS страдали ассоциированными аутоиммунными заболеваниями, такими как витилиго и очаговая алопеция.10 Генетические, гормональные, экологические и инфекционные факторы также были вовлечены в качестве возможных причин этого заболевания.11-15
Клинические особенности
Симптомы у девочек включают боль, зуд и жжение в области промежности. Дизурия и местное пятнистое кровотечение могут возникнуть из-за растрескивания кожи вдоль пораженных участков. Описан классический образец «восьмерки», включающий малые половые губы, капюшон клитора и перианальную область (). Первоначально поражения представляют собой белые плоские папулы, тонкие бляшки или обычно атрофические пятна. Пурпура — отличительный признак LS вульвы.Это может привести к гиперпигментации, эрозиям и изъязвлениям. Вторичный запор также является частым осложнением, встречающимся у 67 процентов девочек с аногенитальной LS4. Молодые девушки воздерживаются от стула из-за боли; Последующее лечение может быть довольно трудным, при этом привычки и симптомы сохраняются даже после эффективного лечения ЛС. В связи с характером симптомов может возникнуть подозрение на жестокое обращение с детьми, которое может потребовать дальнейшего расследования при работе с педиатрической популяцией3.
Классический склеротический лишай у молодой девушки.Эритема с белыми атрофическими пятнами и характерной пурпурой наблюдается по классической схеме «восьмерка».
У мужчин LS на половом члене называется облитерирующим ксеротическим баланитом. Заболеваемость варьировала: от 0,07 до 0,3% у детей в возрасте от двух лет и у взрослых, с наибольшей распространенностью в возрасте 61 года и старше.16,17 Атрофические блестящие белые тонкие бляшки обычно поражают головку полового члена. половой член и может распространяться на стержень. Мальчики обычно обращаются с сопутствующим фимозом.В исследовании с участием 1178 мальчиков с приобретенным фимозом у 40 процентов была обнаружена LS при патологии обрезания.18
Экстрагенитальный LS может возникать на любом участке тела, но обычно затрагивает спину, грудь и грудь (). Также сообщалось о поражении слизистой оболочки полости рта, которое может имитировать витилиго на ранней стадии. 19 Клинически экстрагенитальный ЛС представляет собой белые плоские папулы, которые сливаются в бляшки. Цвет часто имеет вид блестящего фарфора и может быть окружен эритематозным или фиолетовым ореолом ().Рубцы — обычное дело. Сообщалось о блашкоидном, сегментарном и буллезном типах, а также о наложении на кожную морфею.
Экстрагенитальный склеротический лишай. На груди девочки-подростка находится белый блестящий атрофический налет.
Поражения в большинстве своем бессимптомны и могут возникать с поражением гениталий или без них. 20
Диагноз
Поскольку диагноз LS обычно является клиническим, биопсия предназначена для случаев, если есть сомнения в диагнозе, подозрение на опухолевые изменения, устойчивость к адекватному лечению или атипичные экстрагенитальные проявления.Гистопатологически хорошо развитые поражения LS показывают атрофический эпидермис, гиперкератоз, отек в сосочковом слое дермы с гомогенизацией коллагена и нижележащий лимфоцитарный инфильтрат. Этот рисунок часто называют «красным, белым и синим» при оценке гематоксилина и эозина с низким уровнем активности из-за эозинофильного гиперкератоза (красный), бледно окрашиваемого сосочкового слоя дермы (белый) и базофильного лимфоцитарного инфильтрата (синий). Фолликулярная закупорка также является частым признаком (и) 21.
Увеличение при сканировании типичного хорошо развитого очага склеротического лишая из вульвы выявляет эпидермальную атрофию, бледность сосочкового дермы и периваскулярный инфильтрат в ретикулярной дерме (H&E, 40x).
Увеличение с большим увеличением демонстрирует бледный гомогенизированный коллаген верхней дермы, который является характерным признаком склеротического лишая (H&E, 200x).
Из-за хронического характера воспаления прогрессирование ЛС может привести к стиранию нормальных анатомических структур из-за рубцевания. Заболевание может рецидивировать и перерасти в состояние на всю жизнь. В проспективной серии случаев наблюдали 12 девочек с препубертатным LS в течение 10 лет до подросткового возраста. Результаты показали, что у 25 процентов была полная ремиссия, тогда как у 75 процентов оставались симптоматические с клиническими признаками заболевания в подростковом возрасте.22 Несмотря на то, что им был поставлен диагноз на ранней стадии и было проведено лечение, начало СС в детстве все еще может быть осложнено искажением архитектуры вульвы. Другие осложнения включают пятипроцентный риск развития плоскоклеточного рака в течение жизни; тем не менее, это обычно наблюдается у пожилых пациентов с более длительным течением LS. 23 Сообщалось также о меланоме вульвы у ребенка с LS.24
Лечение
Использование сверхпотентных местных кортикостероидов (UPTCS) было основным методом лечения. лечение ЛС во всех возрастных группах.Исследования показали, что применение UPTCS привело к улучшению симптомов почти у всех пациентов.1,25 В педиатрической LS серия случаев показала успешное лечение LS вульвы у детей местными кортикостероидами (0,05% мазь бетаметазона дипропионата, 0,05% мазь дифлоразона диацетата, 0,05% мазь дифлоразона диацетата, 0,05% мазь, или 0,05% мазь клобетазола пропионата) два раза в день в течение 6-8 недель с минимальными побочными эффектами.26 Другое исследование с участием 74 девочек, получавших сильнодействующее или UPTCS, продемонстрировало заметное улучшение, при этом у 72% симптомы исчезли после, по крайней мере, трех месяцев местного лечения.1 Долгосрочное наблюдение (4,7 года) в ретроспективном обзоре 15 молодых девушек показало, что раннее агрессивное лечение привело к лучшему терапевтическому ответу.27 В то время как местные кортикостероиды (TCS) средней активности, такие как триамцинолона ацетонид или мометазона фуроат, показали, что было признано эффективным при LS, 28,29 большинство текущих рекомендаций не поддерживают их использование в качестве лечения первой линии.
Местные ингибиторы кальциневрина (TCI), такролимус и пимекролимус, также используются в качестве дополнительной терапии для LS, но не показали их эффективности при начальном лечении LS ни клинически, ни гистологически.30,31 Несколько исследований показали эффективность использования TCI ежедневно или два раза в день у детей и взрослых с частичной или полной ремиссией в диапазоне от 6 недель до 10 месяцев лечения.32-36 После использования TCI через 16 недель полная ремиссия наблюдалась в только 43 процента пациентов, а частичная ремиссия наблюдалась у 34 процентов пациентов. 36 Побочные эффекты TCI включали покалывание и жжение.
Обеспокоенность по поводу использования TCI проистекает из внутреннего потенциала злокачественных новообразований, что TCI могут увеличивать риск развития SCC у пациентов с LS, особенно при длительном применении.37,38 Было изучено сочетание терапии с TCS и TCI. Несколько авторов сообщили о ремиссии в педиатрических случаях с LS после чередования 0,05% мази клобетазола с мазью такролимуса39. Сначала использовалась мазь 0,05% клобетазола, а затем мазь такролимуса была включена в схему терапии. Когда пациенты выздоравливали, мазь клобетазола была полностью прекращена, а поддерживающая терапия была достигнута мазью такролимуса только по выходным. Клиренс составлял от 4 до 156 недель, в среднем 43.1 неделя.
Недавние данные подчеркивают важность поддерживающей терапии аногенитальной ЛС как у женщин, так и у детей для предотвращения долгосрочных последствий.6,40 В этих исследованиях для поддерживающей терапии использовали ТКС с низкой и средней активностью. В исследовании, в котором участвовали 46 девочек с препубертатным началом LS вульвы, пациенты получали лечение с помощью UPTCS ежедневно, а затем снижали его до TCS с низкой или средней активностью для поддержания.6 При этом режиме пациенты наблюдались в течение средней продолжительности 32,8 месяца. . Из 46 пациентов 71,3% сохраняли приверженность длительному лечению, а 93 пациента.3 процента из них достигли полного подавления болезни. Ни у одного из пациентов, которые продолжали получать поддерживающую терапию низкой активностью TCS, не наблюдалось прогрессирования рубцевания. Авторы пришли к выводу, что длительное поддержание ТКС низкой или средней активности рекомендовано, по крайней мере, до полового созревания.
Системная терапия может рассматриваться как рефрактерная LS, так и обобщенная LS. Пероральные кортикостероиды, метотрексат, ацитретин, изотретиноин, циклоспорин, гидроксимочевина, цефтриаксон, пенициллин G, сульфасалазин и витамин A в сочетании с витамином E или D могут использоваться для лечения резистентного LS.41 Однако уровень доказательности и степень рекомендаций очень низки из-за ограниченного числа пациентов и отсутствия клинических испытаний. Импульсные кортикостероиды (метилпреднизолон 1 г внутривенно ежедневно в течение трех последовательных дней ежемесячно в течение 3 месяцев) в сочетании с низкими дозами метотрексата (15 мг / нед), аналогично лечению морфеи, использовались при рефрактерной экстрагенитальной LS42. Пациенты показали улучшение после трех месяцев лечения. и их лечили не менее шести месяцев. Системные ретиноиды действительно показали некоторую эффективность в лечении генитального LS и могут быть рассмотрены, если стандартная терапия LS потерпела неудачу.Ацитретин в дозе от 20 до 30 мг / день в течение 16 недель действительно показал симптоматическое улучшение у пациентов.43 Циклоспорин использовался у пациентов с рефрактерной LS вульвы с улучшением симптомов и уменьшением эритемы и эрозий после одного месяца терапии.44
Рекомендации по ведению
На основании вышеперечисленных данных несколько групп создали рекомендации по местному лечению ЛС. В 2010 году Британская ассоциация дерматологов рекомендовала лечить пациентов с LS с помощью UPTCS в качестве лечения первой линии при впервые диагностированном LS с чередованием графика каждые четыре недели; тем не менее, длительный поддерживающий режим не был включен.37 В 2015 году Эллис и Фишер6 рекомендовали как краткосрочное лечение, так и долгосрочную поддерживающую терапию для препубертатных пациентов с ЛС. Они рекомендовали начинать с ежедневного использования сверхмощного или сильнодействующего ТКС, в зависимости от начальной степени тяжести. Пациентов следует обследовать через 4 недели и продолжить монотерапию до исчезновения всех симптомов и признаков. Каждые шесть недель пациенты должны контролироваться на предмет ремиссии и побочных эффектов. Если симптомы исчезнут, можно постепенно снизить потенцию TCS и начать поддерживающую терапию.Была рекомендована комбинированная терапия, включающая 1% мазь с гидрокортизоном и 0,1% мазь метилпреднизолона ацепонат. 1% мазь с гидрокортизоном применялась ежедневно, а 0,1% мазь метилпреднизолона ацепонат применялась по выходным. Пациентов повторно обследовали через три месяца, а затем каждые шесть месяцев после поддерживающей терапии. Если заболевание контролировалось в течение двух лет без побочных эффектов, рекомендуется проводить наблюдение за пациентами ежегодно. Поддерживающую терапию следует продолжать как минимум до достижения пациентами половой зрелости.Следует отметить, что авторы этого исследования не включали TCI в свою схему лечения.
Европейская академия дерматологии и венерологии рекомендовала включать TCS и TCI.41 Они рекомендовали начинать лечение с 0,05% мази или крема клобетазола пропионата один или два раза в день в течение трех месяцев с возможным сокращением частоты применения через один месяц. В зависимости от пациента, TCS может потребоваться только один или два раза в месяц, до двух-трех раз в неделю.0,1% мазь мометазона фуроата была рекомендована ТКС для проактивной поддерживающей терапии с применением дважды в неделю. Первое наблюдение должно быть через три месяца, а если болезнь не будет осложнена, последующие визиты можно будет провести через шесть месяцев. Также были рекомендованы увлажняющие средства и шелковое белье, поскольку уменьшение трения было связано с меньшим количеством симптомов. Авторы не предоставили конкретных указаний или рекомендаций для TCI, но они отметили, что TCI может быть эффективной альтернативой сильному TCS и может использоваться в качестве поддерживающей терапии.
С учетом имеющихся данных и различных рекомендаций авторы предлагают план ведения педиатрической ЛС с комбинированной терапией ().
ТАБЛИЦА 1
Ведение педиатрической ЛС с комбинированной терапией
| 1. Начните ежедневно вводить 0,5% мазь клобетазола пропионата и проследите за пациентом через четыре недели. |
| 2. Если болезнь находится под контролем и не обостряется во время последующего наблюдения, попросите пациента прекратить ежедневный прием клобетазола пропионата 0.5% мазь и переходить на мазь такролимус 0,03% на ночь. В качестве альтернативы можно использовать 1% крем пимекролимуса или 1% мазь с гидрокортизоном. Если заболевание обостряется во время поддерживающего лечения, используйте 0,5% мазь клобетазола пропионата ежедневно, пока у пациента не исчезнут симптомы, обычно от 1 до 4 недель. Как только симптомы исчезнут, вернитесь к поддерживающей терапии. Пациентам предлагается продолжить этот распорядок и пройти обследование после шести месяцев лечения для повторной оценки. |
| 3.Если пациенты остаются бессимптомными и клинически чистыми по прошествии двух лет, их рекомендуют полностью снизить TCI. В качестве альтернативы продолжайте поддерживать до полового созревания. Если пациент прекращает лечение, проинструктируйте его снова запустить протокол, начиная с клобетазола. |
| 4. Пациентов, прекративших терапию, следует повторно обследовать сначала через шесть месяцев, а затем ежегодно для отслеживания рецидивов. |
Заключение
Детское лечение ЛС может быть сложным и должно быть индивидуализировано в зависимости от степени симптомов пациента.Первоначальное использование UPTCS может остановить или замедлить степень воспаления. Поддерживающую терапию следует проводить с использованием TCI или низкоактивных TCS. Для оценки степени воспаления и симптомов необходимо регулярное наблюдение. Детский LS следует лечить немедленно, чтобы уменьшить симптомы и снизить риск рубцевания и деформации вульвы. Требуется долгосрочное наблюдение, поскольку рецидивы не редкость.
Сноски
Раскрытие информации: Авторы сообщают об отсутствии конфликта интересов.
Ссылки
1. Маронн М.Л., Эстерли Н.Б. Запор как признак склеротического аногенитального лишая у детей. 2005; 115 (2): e230 – e232. [PubMed] [Google Scholar] 2. Гольдштейн А.Т., Маринофф С.К., Кристофер К., Сродон М. Распространенность склеротического лишая вульвы в общей гинекологической практике. J Reprod Med. 2005; 50: 477–480. [PubMed] [Google Scholar] 3. Пауэлл Дж, Войнаровска Ф. Склеротический лишай вульвы в детстве: все более распространенная проблема. J Am Acad Dermatol. 2001; 44: 803–806. [PubMed] [Google Scholar] 4.Маронн М.Л., Эстерли Н.Б. Запор как признак склеротического аногенитального лишая у детей. Педиатрия. 2005. 115: 230–232. [PubMed] [Google Scholar] 5. Кейси Г. А., Купер С. М., Пауэлл Дж. Дж. Лечение склеротического лишая вульвы местными кортикостероидами у детей: исследование 72 детей. Clin Exp Dermatol. 2015. 40 (3): 289–292. [PubMed] [Google Scholar] 6. Элис Э., Фишер Г. Склеротический лихен вульвы с началом беременности: важность поддерживающей терапии в долгосрочных результатах. Pediatr Dermatol. 2015; 32 (4): 461–467.[PubMed] [Google Scholar] 7. Ояма Н., Чан И., Нил С.М. Разработка антиген-специфического ELISA для циркулирующих аутоантител к белку внеклеточного матрикса 1 при склерозе лишая. J Clin Invest. 2004. 113 (11): 1550–1559. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Мейрик Томас RH, Ридли CM, McGibbon DH, Блэк ММ. Lichen sclerosus et atrophicus и аутоиммунитет — исследование с участием 350 женщин. Br J Dermatol. 1988. 118 (1): 41–46. [PubMed] [Google Scholar] 9. Джейкобс Л., Гиллиам А., Хавари Н. Басс Д. Связь между склеротическим лишаем и целиакией: отчет о трех педиатрических случаях.Pediatr Dermatol. 2014; 31 (6): e128 – e131. [PubMed] [Google Scholar] 10. Пауэлл Дж, Войнаровска Ф, Винси С. Предменархический лишай: аутоиммунитет и иммуногенетика. Br J Dermatol. 2000. 142 (3): 481–484. [PubMed] [Google Scholar] 11. Eisendle K, Grabner T, Kutzner H, Zelger B. Возможная роль инфекции Borrelia burgdorferi sensu lato при склеротическом лишае. Arch Dermatol. 2008. 144 (5): 591–598. [PubMed] [Google Scholar] 12. Aide S, Lattario FR, Almeida G. Вирус Эпштейна-Барра и инфекция вируса папилломы человека при склерозе вульварного лишая.J Low Genit Tract Dis. 2010. 14 (4): 319–322. [PubMed] [Google Scholar] 13. Gunthert AR, Faber M, Knappe G. Склеротический лишай вульвы с ранним началом у женщин в пременопаузе и оральные контрацептивы. Eur J Obstet Gynecol Reprod Biol. 2008. 137 (1): 56–60. [PubMed] [Google Scholar] 14. Шерман В., Макферсон Т., Бальдо М. Высокий уровень семейного склеротического лишая предполагает генетический вклад: обсервационное когортное исследование. J Eur Acad Dermatol Venereol. 2010. 24 (9): 1031–1034. [PubMed] [Google Scholar] 15. Бункер CB.Склеротический и такролимус мужских половых лишайников. Br J Dermatol. 2007. 157 (5): 1079–1080. [PubMed] [Google Scholar] 16. Кизер В.С., Прари Т., Мори А.Ф. Облитерирующий ксеротический баланит: эпидемиологическое распространение в системе здравоохранения с равным доступом. South Med J. 2003; 96 (1): 9–11. [PubMed] [Google Scholar] 17. Нельсон Д.М., Петерсон А.С. Склеротический лишай: эпидемиологическое распределение в системе здравоохранения с равным доступом. J Urol. 2011. 185 (2): 522–525. [PubMed] [Google Scholar] 18. Поцелуй А, Кирали Л., Кутасы Б., Мерц М.Высокая частота облитерирующего ксеротического баланита у мальчиков с фимозом: проспективное 10-летнее исследование. Pediatr Dermatol. 2005. 22 (4): 305–308. [PubMed] [Google Scholar] 19. Аттили В.Р., Аттили СК. Склеротический лишай губ: клиническое и гистопатологическое исследование 27 случаев. Int J Dermatol. 2010. 49 (5): 520–525. [PubMed] [Google Scholar] 21. Winfield H, Jaworsky C. Заболевания соединительной ткани. В: Старейшина Д., Еленицас Р., Джонсон Б., редакторы. Гистопатология кожи Левера. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2009 г.С. 303–307. 10-е издание. [Google Scholar] 22. Smith SD, Fischer G. Склеротический лишай вульвы, начавшийся в детстве, не разрешается в период полового созревания: серия проспективных случаев. Pediatr Dermatol. 2009. 26 (6): 725–729. [PubMed] [Google Scholar] 23. Джонс Р.В., Сэдлер Л., Грант С. Клиническая идентификация женщин со склеротическим лишаем вульвы с повышенным риском плоскоклеточного рака: исследование случай-контроль. J Reprod Med. 2004. 49 (10): 808–811. [PubMed] [Google Scholar] 24. La Spina M, Meli MC, De Pasquale R. Меланома вульвы, связанная со склеротическим лишаем у ребенка: отчет о болезни и обзор литературы.Pediatr Dermatol. 2016; 33 (3): e190 – e194. [PubMed] [Google Scholar] 25. Далзил К.Л., Миллард П.Р., Войнаровска Ф. Лечение склеротического лишая вульвы с помощью очень мощного местного стероидного крема (клобетазола пропионата 0,05%). Br J Dermatol. 1991. 124 (5): 461–464. [PubMed] [Google Scholar] 26. Гарзон М., Паллер А. Ультрапотентное местное лечение кортикостероидами детского склеро-генитального лишая. Arch Dermatol. 1999. 135 (5): 525–528. [PubMed] [Google Scholar] 27. Патрици А., Гуриоли С., Медри М., Нери И. Склеротический лишай в детстве: долгосрочное наблюдение.Pediatr Dermatol. 2010. 27 (1): 101–103. [PubMed] [Google Scholar] 28. Каттанео А, Де Магнис А, Ботти Э. Актуальный мометазона фуроат для склеротического лишая вульвы. J Reprod Med. 2003. 48 (6): 444–448. [PubMed] [Google Scholar] 29. LeFevre C, Hoffstetter S, Meyer S, Gavard J. Управление склеротическим лихеном с помощью мази с триамцинолоном: эффективность в снижении оценки симптомов пациента. J Low Genit Tract Dis. 2011. 15 (3): 205–209. [PubMed] [Google Scholar] 30. Фунаро Д., Ловетт А., Леру Н., Пауэлл Дж. Двойное слепое рандомизированное проспективное исследование, оценивающее местное применение клобетазола пропионата 0.05% по сравнению с такролимусом для местного применения 0,1% у пациентов со склеротическим лихеном вульвы. J Am Acad Dermatol. 2014; 71 (1): 84–91. [PubMed] [Google Scholar] 31. Goldstein AT, Creasey A, Pfau R. Двойное слепое рандомизированное контролируемое испытание клобетазола по сравнению с пимекролимусом у пациентов со склеротическим лишаем вульвы. J Am Acad Dermatol. 2011; 64 (6): e99 – e104. [PubMed] [Google Scholar] 32. Ассманн Т., Беккер-Вегерих П., Греве М. Мазь с такролимусом для лечения склеротического лишая вульвы. J Am Acad Dermatol. 2003. 48 (6): 935–937.[PubMed] [Google Scholar] 33. Ginarte M, Toribio J. Склеротический лишай вульвы успешно лечится с помощью местного такролимуса. Eur J Obstet Gynecol Reprod Biol. 2005. 123 (1): 123–124. [PubMed] [Google Scholar] 34. Кунстфельд Р., Кирнбауэр Р., Стингл Г. Успешное лечение склеротического лишая вульвы с помощью местного такролимуса. Arch Dermatol. 2003. 139: 850–852. [PubMed] [Google Scholar] 35. Бом М., Фриллинг У., Люгер Т.А. Успешное лечение аногенитального склеротического лишая с помощью местного такролимуса. Arch Dermatol.2003; 139: 922–924. [PubMed] [Google Scholar] 36. Хенгге У.Р., Краузе В., Хофманн Х., Штадлер Р. Мультицентровое испытание фазы II по безопасности и эффективности местной мази такролимуса для лечения склеротического лишая. Br J Dermatol. 2006. 155 (5): 1021–1028. [PubMed] [Google Scholar] 37. Нил С.М., Льюис FM, Tatnall FM, Cox NH. Британская ассоциация дерматологов. Руководство Британской ассоциации дерматологов по лечению склеротического лишая, 2010 г. Br J Dermatol. 2010. 163 (4): 672–682. [PubMed] [Google Scholar] 38.Bunker CB, Neill SM, Staughton RCD. Актуальный такролимус, склеротический лишай половых органов и риск плоскоклеточного рака. Arch Dermatol. 2004; 140: 1169. [PubMed] [Google Scholar] 39. Андерсон К., Асканио Н., Кинни М. Ретроспективный анализ педиатрических пациентов со склеротическим лишаем, леченных по стандартному протоколу местного кортикостероида класса 1 и местного ингибитора кальциневрина. J Dermatol Treat. 2016; 27 (1): 64–66. [PubMed] [Google Scholar] 40. Ли А., Брэдфорд Дж., Фишер Г. Долгосрочное лечение склеротического лишая вульвы у взрослых: проспективное когортное исследование с участием 507 женщин.JAMA Dermatol. 2015; 151 (10): 1061–1067. [PubMed] [Google Scholar] 41. Kirtschig G, Cooper S, Aberer W. Основанное на фактах (S3) руководство по (аногенитальному) склеротическому лихену. J Eur Acad Dermatol Venereol. 2015; 29 (10): e1 – e43. [PubMed] [Google Scholar] 42. Кройтер А., Тиггес С., Гайфуллина Р. Импульсные высокие дозы кортикостероидов в сочетании с лечением низкими дозами метотрексата у пациентов с рефрактерным генерализованным экстрагенитальным склеротическим лишаем. Arch Dermatol. 2009. 145: 1303–1308. [PubMed] [Google Scholar] 43. Bousema MT, Romppanen U, Geiger JM.Ацитретин в лечении тяжелого склеротического и атрофического лишая вульвы: двойное слепое плацебо-контролируемое исследование. J Am Acad Dermatol. 1994. 30: 225–231. [PubMed] [Google Scholar] 44. Бюльбюль Б.Е., Туран Х., Тунали С. Открытое испытание циклоспорина при склерозе вульварного лишая. J Am Acad Dermatol. 2007. 57: 276–278. [PubMed] [Google Scholar]
Обзор литературы и рекомендации по управлению
J Clin Aesthet Dermatol. 2016 сен; 9 (9): 49–54.
Опубликовано онлайн 1 сентября 2016 г.
Сеть здравоохранения долины Лихай, Программа резидентуры по дерматологии, Аллентаун, Пенсильвания;
Advanced Dermatology Associates, Аллентаун, Пенсильвания;
Медицинский центр штата Пенсильвания / Херши, Херши, Пенсильвания.
Автор, ответственный за переписку. Авторские права © 2016. Matrix Medical Communications. Все права защищены.Эта статья цитировалась в других статьях в PMC.
Abstract
Склеротический лишай — это необычное воспалительное заболевание кожи и слизистых оболочек, которое может вызывать значительный зуд, боль и рубцевание.Есть два пика заболеваемости: один у взрослых женщин, а другой — у молодых девушек. Раннее распознавание и быстрое лечение расстройства имеют решающее значение для предотвращения долгосрочных осложнений. В этой статье рассматривается склеротический лишай у детей и даются научно обоснованные рекомендации по лечению педиатрической популяции.
Предпосылки
Склеротический лихен (СК) — хроническое воспалительное заболевание кожи и слизистых оболочек. Обычно он развивается в аногенитальной области, но может поражать любую область.LS чаще встречается у женщин с двумя пиковыми возрастами проявления: у девочек препубертатного возраста и у женщин в постменопаузе. Исследование 327 пациентов с LS показало, что средний возраст начала заболевания составляет 5,4 года у девочек и 55,1 года у женщин1. Уровень распространенности колеблется от 1:70 до 1: 1000 у женщин и 1: 900 у детей2. 3 Поздняя диагностика не является редкостью у девочек с СЛ, в среднем от 1 до 1,6 года до постановки диагноза 4-6
Патогенез СЛ неизвестен. Были исследованы аутоиммунные факторы, и титры аутоантител к белку 1 внеклеточного матрикса были обнаружены у 80 процентов больных.7 Сообщалось об ассоциации с другими аутоиммунными заболеваниями. В исследовании 350 женщин с LS 21,5% страдали одним или несколькими аутоиммунными заболеваниями, чаще всего аутоиммунным тиреоидитом, витилиго, очаговой алопецией и злокачественной анемией.8
Целиакия также была связана с LS.9 из 30 6,6% девочек препубертатного возраста с аногенитальной LS страдали ассоциированными аутоиммунными заболеваниями, такими как витилиго и очаговая алопеция.10 Генетические, гормональные, экологические и инфекционные факторы также были вовлечены в качестве возможных причин этого заболевания.11-15
Клинические особенности
Симптомы у девочек включают боль, зуд и жжение в области промежности. Дизурия и местное пятнистое кровотечение могут возникнуть из-за растрескивания кожи вдоль пораженных участков. Описан классический образец «восьмерки», включающий малые половые губы, капюшон клитора и перианальную область (). Первоначально поражения представляют собой белые плоские папулы, тонкие бляшки или обычно атрофические пятна. Пурпура — отличительный признак LS вульвы.Это может привести к гиперпигментации, эрозиям и изъязвлениям. Вторичный запор также является частым осложнением, встречающимся у 67 процентов девочек с аногенитальной LS4. Молодые девушки воздерживаются от стула из-за боли; Последующее лечение может быть довольно трудным, при этом привычки и симптомы сохраняются даже после эффективного лечения ЛС. В связи с характером симптомов может возникнуть подозрение на жестокое обращение с детьми, которое может потребовать дальнейшего расследования при работе с педиатрической популяцией3.
Классический склеротический лишай у молодой девушки.Эритема с белыми атрофическими пятнами и характерной пурпурой наблюдается по классической схеме «восьмерка».
У мужчин LS на половом члене называется облитерирующим ксеротическим баланитом. Заболеваемость варьировала: от 0,07 до 0,3% у детей в возрасте от двух лет и у взрослых, с наибольшей распространенностью в возрасте 61 года и старше.16,17 Атрофические блестящие белые тонкие бляшки обычно поражают головку полового члена. половой член и может распространяться на стержень. Мальчики обычно обращаются с сопутствующим фимозом.В исследовании с участием 1178 мальчиков с приобретенным фимозом у 40 процентов была обнаружена LS при патологии обрезания.18
Экстрагенитальный LS может возникать на любом участке тела, но обычно затрагивает спину, грудь и грудь (). Также сообщалось о поражении слизистой оболочки полости рта, которое может имитировать витилиго на ранней стадии. 19 Клинически экстрагенитальный ЛС представляет собой белые плоские папулы, которые сливаются в бляшки. Цвет часто имеет вид блестящего фарфора и может быть окружен эритематозным или фиолетовым ореолом ().Рубцы — обычное дело. Сообщалось о блашкоидном, сегментарном и буллезном типах, а также о наложении на кожную морфею.
Экстрагенитальный склеротический лишай. На груди девочки-подростка находится белый блестящий атрофический налет.
Поражения в большинстве своем бессимптомны и могут возникать с поражением гениталий или без них. 20
Диагноз
Поскольку диагноз LS обычно является клиническим, биопсия предназначена для случаев, если есть сомнения в диагнозе, подозрение на опухолевые изменения, устойчивость к адекватному лечению или атипичные экстрагенитальные проявления.Гистопатологически хорошо развитые поражения LS показывают атрофический эпидермис, гиперкератоз, отек в сосочковом слое дермы с гомогенизацией коллагена и нижележащий лимфоцитарный инфильтрат. Этот рисунок часто называют «красным, белым и синим» при оценке гематоксилина и эозина с низким уровнем активности из-за эозинофильного гиперкератоза (красный), бледно окрашиваемого сосочкового слоя дермы (белый) и базофильного лимфоцитарного инфильтрата (синий). Фолликулярная закупорка также является частым признаком (и) 21.
Увеличение при сканировании типичного хорошо развитого очага склеротического лишая из вульвы выявляет эпидермальную атрофию, бледность сосочкового дермы и периваскулярный инфильтрат в ретикулярной дерме (H&E, 40x).
Увеличение с большим увеличением демонстрирует бледный гомогенизированный коллаген верхней дермы, который является характерным признаком склеротического лишая (H&E, 200x).
Из-за хронического характера воспаления прогрессирование ЛС может привести к стиранию нормальных анатомических структур из-за рубцевания. Заболевание может рецидивировать и перерасти в состояние на всю жизнь. В проспективной серии случаев наблюдали 12 девочек с препубертатным LS в течение 10 лет до подросткового возраста. Результаты показали, что у 25 процентов была полная ремиссия, тогда как у 75 процентов оставались симптоматические с клиническими признаками заболевания в подростковом возрасте.22 Несмотря на то, что им был поставлен диагноз на ранней стадии и было проведено лечение, начало СС в детстве все еще может быть осложнено искажением архитектуры вульвы. Другие осложнения включают пятипроцентный риск развития плоскоклеточного рака в течение жизни; тем не менее, это обычно наблюдается у пожилых пациентов с более длительным течением LS. 23 Сообщалось также о меланоме вульвы у ребенка с LS.24
Лечение
Использование сверхпотентных местных кортикостероидов (UPTCS) было основным методом лечения. лечение ЛС во всех возрастных группах.Исследования показали, что применение UPTCS привело к улучшению симптомов почти у всех пациентов.1,25 В педиатрической LS серия случаев показала успешное лечение LS вульвы у детей местными кортикостероидами (0,05% мазь бетаметазона дипропионата, 0,05% мазь дифлоразона диацетата, 0,05% мазь дифлоразона диацетата, 0,05% мазь, или 0,05% мазь клобетазола пропионата) два раза в день в течение 6-8 недель с минимальными побочными эффектами.26 Другое исследование с участием 74 девочек, получавших сильнодействующее или UPTCS, продемонстрировало заметное улучшение, при этом у 72% симптомы исчезли после, по крайней мере, трех месяцев местного лечения.1 Долгосрочное наблюдение (4,7 года) в ретроспективном обзоре 15 молодых девушек показало, что раннее агрессивное лечение привело к лучшему терапевтическому ответу.27 В то время как местные кортикостероиды (TCS) средней активности, такие как триамцинолона ацетонид или мометазона фуроат, показали, что было признано эффективным при LS, 28,29 большинство текущих рекомендаций не поддерживают их использование в качестве лечения первой линии.
Местные ингибиторы кальциневрина (TCI), такролимус и пимекролимус, также используются в качестве дополнительной терапии для LS, но не показали их эффективности при начальном лечении LS ни клинически, ни гистологически.30,31 Несколько исследований показали эффективность использования TCI ежедневно или два раза в день у детей и взрослых с частичной или полной ремиссией в диапазоне от 6 недель до 10 месяцев лечения.32-36 После использования TCI через 16 недель полная ремиссия наблюдалась в только 43 процента пациентов, а частичная ремиссия наблюдалась у 34 процентов пациентов. 36 Побочные эффекты TCI включали покалывание и жжение.
Обеспокоенность по поводу использования TCI проистекает из внутреннего потенциала злокачественных новообразований, что TCI могут увеличивать риск развития SCC у пациентов с LS, особенно при длительном применении.37,38 Было изучено сочетание терапии с TCS и TCI. Несколько авторов сообщили о ремиссии в педиатрических случаях с LS после чередования 0,05% мази клобетазола с мазью такролимуса39. Сначала использовалась мазь 0,05% клобетазола, а затем мазь такролимуса была включена в схему терапии. Когда пациенты выздоравливали, мазь клобетазола была полностью прекращена, а поддерживающая терапия была достигнута мазью такролимуса только по выходным. Клиренс составлял от 4 до 156 недель, в среднем 43.1 неделя.
Недавние данные подчеркивают важность поддерживающей терапии аногенитальной ЛС как у женщин, так и у детей для предотвращения долгосрочных последствий.6,40 В этих исследованиях для поддерживающей терапии использовали ТКС с низкой и средней активностью. В исследовании, в котором участвовали 46 девочек с препубертатным началом LS вульвы, пациенты получали лечение с помощью UPTCS ежедневно, а затем снижали его до TCS с низкой или средней активностью для поддержания.6 При этом режиме пациенты наблюдались в течение средней продолжительности 32,8 месяца. . Из 46 пациентов 71,3% сохраняли приверженность длительному лечению, а 93 пациента.3 процента из них достигли полного подавления болезни. Ни у одного из пациентов, которые продолжали получать поддерживающую терапию низкой активностью TCS, не наблюдалось прогрессирования рубцевания. Авторы пришли к выводу, что длительное поддержание ТКС низкой или средней активности рекомендовано, по крайней мере, до полового созревания.
Системная терапия может рассматриваться как рефрактерная LS, так и обобщенная LS. Пероральные кортикостероиды, метотрексат, ацитретин, изотретиноин, циклоспорин, гидроксимочевина, цефтриаксон, пенициллин G, сульфасалазин и витамин A в сочетании с витамином E или D могут использоваться для лечения резистентного LS.41 Однако уровень доказательности и степень рекомендаций очень низки из-за ограниченного числа пациентов и отсутствия клинических испытаний. Импульсные кортикостероиды (метилпреднизолон 1 г внутривенно ежедневно в течение трех последовательных дней ежемесячно в течение 3 месяцев) в сочетании с низкими дозами метотрексата (15 мг / нед), аналогично лечению морфеи, использовались при рефрактерной экстрагенитальной LS42. Пациенты показали улучшение после трех месяцев лечения. и их лечили не менее шести месяцев. Системные ретиноиды действительно показали некоторую эффективность в лечении генитального LS и могут быть рассмотрены, если стандартная терапия LS потерпела неудачу.Ацитретин в дозе от 20 до 30 мг / день в течение 16 недель действительно показал симптоматическое улучшение у пациентов.43 Циклоспорин использовался у пациентов с рефрактерной LS вульвы с улучшением симптомов и уменьшением эритемы и эрозий после одного месяца терапии.44
Рекомендации по ведению
На основании вышеперечисленных данных несколько групп создали рекомендации по местному лечению ЛС. В 2010 году Британская ассоциация дерматологов рекомендовала лечить пациентов с LS с помощью UPTCS в качестве лечения первой линии при впервые диагностированном LS с чередованием графика каждые четыре недели; тем не менее, длительный поддерживающий режим не был включен.37 В 2015 году Эллис и Фишер6 рекомендовали как краткосрочное лечение, так и долгосрочную поддерживающую терапию для препубертатных пациентов с ЛС. Они рекомендовали начинать с ежедневного использования сверхмощного или сильнодействующего ТКС, в зависимости от начальной степени тяжести. Пациентов следует обследовать через 4 недели и продолжить монотерапию до исчезновения всех симптомов и признаков. Каждые шесть недель пациенты должны контролироваться на предмет ремиссии и побочных эффектов. Если симптомы исчезнут, можно постепенно снизить потенцию TCS и начать поддерживающую терапию.Была рекомендована комбинированная терапия, включающая 1% мазь с гидрокортизоном и 0,1% мазь метилпреднизолона ацепонат. 1% мазь с гидрокортизоном применялась ежедневно, а 0,1% мазь метилпреднизолона ацепонат применялась по выходным. Пациентов повторно обследовали через три месяца, а затем каждые шесть месяцев после поддерживающей терапии. Если заболевание контролировалось в течение двух лет без побочных эффектов, рекомендуется проводить наблюдение за пациентами ежегодно. Поддерживающую терапию следует продолжать как минимум до достижения пациентами половой зрелости.Следует отметить, что авторы этого исследования не включали TCI в свою схему лечения.
Европейская академия дерматологии и венерологии рекомендовала включать TCS и TCI.41 Они рекомендовали начинать лечение с 0,05% мази или крема клобетазола пропионата один или два раза в день в течение трех месяцев с возможным сокращением частоты применения через один месяц. В зависимости от пациента, TCS может потребоваться только один или два раза в месяц, до двух-трех раз в неделю.0,1% мазь мометазона фуроата была рекомендована ТКС для проактивной поддерживающей терапии с применением дважды в неделю. Первое наблюдение должно быть через три месяца, а если болезнь не будет осложнена, последующие визиты можно будет провести через шесть месяцев. Также были рекомендованы увлажняющие средства и шелковое белье, поскольку уменьшение трения было связано с меньшим количеством симптомов. Авторы не предоставили конкретных указаний или рекомендаций для TCI, но они отметили, что TCI может быть эффективной альтернативой сильному TCS и может использоваться в качестве поддерживающей терапии.
С учетом имеющихся данных и различных рекомендаций авторы предлагают план ведения педиатрической ЛС с комбинированной терапией ().
ТАБЛИЦА 1
Ведение педиатрической ЛС с комбинированной терапией
| 1. Начните ежедневно вводить 0,5% мазь клобетазола пропионата и проследите за пациентом через четыре недели. |
| 2. Если болезнь находится под контролем и не обостряется во время последующего наблюдения, попросите пациента прекратить ежедневный прием клобетазола пропионата 0.5% мазь и переходить на мазь такролимус 0,03% на ночь. В качестве альтернативы можно использовать 1% крем пимекролимуса или 1% мазь с гидрокортизоном. Если заболевание обостряется во время поддерживающего лечения, используйте 0,5% мазь клобетазола пропионата ежедневно, пока у пациента не исчезнут симптомы, обычно от 1 до 4 недель. Как только симптомы исчезнут, вернитесь к поддерживающей терапии. Пациентам предлагается продолжить этот распорядок и пройти обследование после шести месяцев лечения для повторной оценки. |
| 3.Если пациенты остаются бессимптомными и клинически чистыми по прошествии двух лет, их рекомендуют полностью снизить TCI. В качестве альтернативы продолжайте поддерживать до полового созревания. Если пациент прекращает лечение, проинструктируйте его снова запустить протокол, начиная с клобетазола. |
| 4. Пациентов, прекративших терапию, следует повторно обследовать сначала через шесть месяцев, а затем ежегодно для отслеживания рецидивов. |
Заключение
Детское лечение ЛС может быть сложным и должно быть индивидуализировано в зависимости от степени симптомов пациента.Первоначальное использование UPTCS может остановить или замедлить степень воспаления. Поддерживающую терапию следует проводить с использованием TCI или низкоактивных TCS. Для оценки степени воспаления и симптомов необходимо регулярное наблюдение. Детский LS следует лечить немедленно, чтобы уменьшить симптомы и снизить риск рубцевания и деформации вульвы. Требуется долгосрочное наблюдение, поскольку рецидивы не редкость.
Сноски
Раскрытие информации: Авторы сообщают об отсутствии конфликта интересов.
Ссылки
1. Маронн М.Л., Эстерли Н.Б. Запор как признак склеротического аногенитального лишая у детей. 2005; 115 (2): e230 – e232. [PubMed] [Google Scholar] 2. Гольдштейн А.Т., Маринофф С.К., Кристофер К., Сродон М. Распространенность склеротического лишая вульвы в общей гинекологической практике. J Reprod Med. 2005; 50: 477–480. [PubMed] [Google Scholar] 3. Пауэлл Дж, Войнаровска Ф. Склеротический лишай вульвы в детстве: все более распространенная проблема. J Am Acad Dermatol. 2001; 44: 803–806. [PubMed] [Google Scholar] 4.Маронн М.Л., Эстерли Н.Б. Запор как признак склеротического аногенитального лишая у детей. Педиатрия. 2005. 115: 230–232. [PubMed] [Google Scholar] 5. Кейси Г. А., Купер С. М., Пауэлл Дж. Дж. Лечение склеротического лишая вульвы местными кортикостероидами у детей: исследование 72 детей. Clin Exp Dermatol. 2015. 40 (3): 289–292. [PubMed] [Google Scholar] 6. Элис Э., Фишер Г. Склеротический лихен вульвы с началом беременности: важность поддерживающей терапии в долгосрочных результатах. Pediatr Dermatol. 2015; 32 (4): 461–467.[PubMed] [Google Scholar] 7. Ояма Н., Чан И., Нил С.М. Разработка антиген-специфического ELISA для циркулирующих аутоантител к белку внеклеточного матрикса 1 при склерозе лишая. J Clin Invest. 2004. 113 (11): 1550–1559. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Мейрик Томас RH, Ридли CM, McGibbon DH, Блэк ММ. Lichen sclerosus et atrophicus и аутоиммунитет — исследование с участием 350 женщин. Br J Dermatol. 1988. 118 (1): 41–46. [PubMed] [Google Scholar] 9. Джейкобс Л., Гиллиам А., Хавари Н. Басс Д. Связь между склеротическим лишаем и целиакией: отчет о трех педиатрических случаях.Pediatr Dermatol. 2014; 31 (6): e128 – e131. [PubMed] [Google Scholar] 10. Пауэлл Дж, Войнаровска Ф, Винси С. Предменархический лишай: аутоиммунитет и иммуногенетика. Br J Dermatol. 2000. 142 (3): 481–484. [PubMed] [Google Scholar] 11. Eisendle K, Grabner T, Kutzner H, Zelger B. Возможная роль инфекции Borrelia burgdorferi sensu lato при склеротическом лишае. Arch Dermatol. 2008. 144 (5): 591–598. [PubMed] [Google Scholar] 12. Aide S, Lattario FR, Almeida G. Вирус Эпштейна-Барра и инфекция вируса папилломы человека при склерозе вульварного лишая.J Low Genit Tract Dis. 2010. 14 (4): 319–322. [PubMed] [Google Scholar] 13. Gunthert AR, Faber M, Knappe G. Склеротический лишай вульвы с ранним началом у женщин в пременопаузе и оральные контрацептивы. Eur J Obstet Gynecol Reprod Biol. 2008. 137 (1): 56–60. [PubMed] [Google Scholar] 14. Шерман В., Макферсон Т., Бальдо М. Высокий уровень семейного склеротического лишая предполагает генетический вклад: обсервационное когортное исследование. J Eur Acad Dermatol Venereol. 2010. 24 (9): 1031–1034. [PubMed] [Google Scholar] 15. Бункер CB.Склеротический и такролимус мужских половых лишайников. Br J Dermatol. 2007. 157 (5): 1079–1080. [PubMed] [Google Scholar] 16. Кизер В.С., Прари Т., Мори А.Ф. Облитерирующий ксеротический баланит: эпидемиологическое распространение в системе здравоохранения с равным доступом. South Med J. 2003; 96 (1): 9–11. [PubMed] [Google Scholar] 17. Нельсон Д.М., Петерсон А.С. Склеротический лишай: эпидемиологическое распределение в системе здравоохранения с равным доступом. J Urol. 2011. 185 (2): 522–525. [PubMed] [Google Scholar] 18. Поцелуй А, Кирали Л., Кутасы Б., Мерц М.Высокая частота облитерирующего ксеротического баланита у мальчиков с фимозом: проспективное 10-летнее исследование. Pediatr Dermatol. 2005. 22 (4): 305–308. [PubMed] [Google Scholar] 19. Аттили В.Р., Аттили СК. Склеротический лишай губ: клиническое и гистопатологическое исследование 27 случаев. Int J Dermatol. 2010. 49 (5): 520–525. [PubMed] [Google Scholar] 21. Winfield H, Jaworsky C. Заболевания соединительной ткани. В: Старейшина Д., Еленицас Р., Джонсон Б., редакторы. Гистопатология кожи Левера. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2009 г.С. 303–307. 10-е издание. [Google Scholar] 22. Smith SD, Fischer G. Склеротический лишай вульвы, начавшийся в детстве, не разрешается в период полового созревания: серия проспективных случаев. Pediatr Dermatol. 2009. 26 (6): 725–729. [PubMed] [Google Scholar] 23. Джонс Р.В., Сэдлер Л., Грант С. Клиническая идентификация женщин со склеротическим лишаем вульвы с повышенным риском плоскоклеточного рака: исследование случай-контроль. J Reprod Med. 2004. 49 (10): 808–811. [PubMed] [Google Scholar] 24. La Spina M, Meli MC, De Pasquale R. Меланома вульвы, связанная со склеротическим лишаем у ребенка: отчет о болезни и обзор литературы.Pediatr Dermatol. 2016; 33 (3): e190 – e194. [PubMed] [Google Scholar] 25. Далзил К.Л., Миллард П.Р., Войнаровска Ф. Лечение склеротического лишая вульвы с помощью очень мощного местного стероидного крема (клобетазола пропионата 0,05%). Br J Dermatol. 1991. 124 (5): 461–464. [PubMed] [Google Scholar] 26. Гарзон М., Паллер А. Ультрапотентное местное лечение кортикостероидами детского склеро-генитального лишая. Arch Dermatol. 1999. 135 (5): 525–528. [PubMed] [Google Scholar] 27. Патрици А., Гуриоли С., Медри М., Нери И. Склеротический лишай в детстве: долгосрочное наблюдение.Pediatr Dermatol. 2010. 27 (1): 101–103. [PubMed] [Google Scholar] 28. Каттанео А, Де Магнис А, Ботти Э. Актуальный мометазона фуроат для склеротического лишая вульвы. J Reprod Med. 2003. 48 (6): 444–448. [PubMed] [Google Scholar] 29. LeFevre C, Hoffstetter S, Meyer S, Gavard J. Управление склеротическим лихеном с помощью мази с триамцинолоном: эффективность в снижении оценки симптомов пациента. J Low Genit Tract Dis. 2011. 15 (3): 205–209. [PubMed] [Google Scholar] 30. Фунаро Д., Ловетт А., Леру Н., Пауэлл Дж. Двойное слепое рандомизированное проспективное исследование, оценивающее местное применение клобетазола пропионата 0.05% по сравнению с такролимусом для местного применения 0,1% у пациентов со склеротическим лихеном вульвы. J Am Acad Dermatol. 2014; 71 (1): 84–91. [PubMed] [Google Scholar] 31. Goldstein AT, Creasey A, Pfau R. Двойное слепое рандомизированное контролируемое испытание клобетазола по сравнению с пимекролимусом у пациентов со склеротическим лишаем вульвы. J Am Acad Dermatol. 2011; 64 (6): e99 – e104. [PubMed] [Google Scholar] 32. Ассманн Т., Беккер-Вегерих П., Греве М. Мазь с такролимусом для лечения склеротического лишая вульвы. J Am Acad Dermatol. 2003. 48 (6): 935–937.[PubMed] [Google Scholar] 33. Ginarte M, Toribio J. Склеротический лишай вульвы успешно лечится с помощью местного такролимуса. Eur J Obstet Gynecol Reprod Biol. 2005. 123 (1): 123–124. [PubMed] [Google Scholar] 34. Кунстфельд Р., Кирнбауэр Р., Стингл Г. Успешное лечение склеротического лишая вульвы с помощью местного такролимуса. Arch Dermatol. 2003. 139: 850–852. [PubMed] [Google Scholar] 35. Бом М., Фриллинг У., Люгер Т.А. Успешное лечение аногенитального склеротического лишая с помощью местного такролимуса. Arch Dermatol.2003; 139: 922–924. [PubMed] [Google Scholar] 36. Хенгге У.Р., Краузе В., Хофманн Х., Штадлер Р. Мультицентровое испытание фазы II по безопасности и эффективности местной мази такролимуса для лечения склеротического лишая. Br J Dermatol. 2006. 155 (5): 1021–1028. [PubMed] [Google Scholar] 37. Нил С.М., Льюис FM, Tatnall FM, Cox NH. Британская ассоциация дерматологов. Руководство Британской ассоциации дерматологов по лечению склеротического лишая, 2010 г. Br J Dermatol. 2010. 163 (4): 672–682. [PubMed] [Google Scholar] 38.Bunker CB, Neill SM, Staughton RCD. Актуальный такролимус, склеротический лишай половых органов и риск плоскоклеточного рака. Arch Dermatol. 2004; 140: 1169. [PubMed] [Google Scholar] 39. Андерсон К., Асканио Н., Кинни М. Ретроспективный анализ педиатрических пациентов со склеротическим лишаем, леченных по стандартному протоколу местного кортикостероида класса 1 и местного ингибитора кальциневрина. J Dermatol Treat. 2016; 27 (1): 64–66. [PubMed] [Google Scholar] 40. Ли А., Брэдфорд Дж., Фишер Г. Долгосрочное лечение склеротического лишая вульвы у взрослых: проспективное когортное исследование с участием 507 женщин.JAMA Dermatol. 2015; 151 (10): 1061–1067. [PubMed] [Google Scholar] 41. Kirtschig G, Cooper S, Aberer W. Основанное на фактах (S3) руководство по (аногенитальному) склеротическому лихену. J Eur Acad Dermatol Venereol. 2015; 29 (10): e1 – e43. [PubMed] [Google Scholar] 42. Кройтер А., Тиггес С., Гайфуллина Р. Импульсные высокие дозы кортикостероидов в сочетании с лечением низкими дозами метотрексата у пациентов с рефрактерным генерализованным экстрагенитальным склеротическим лишаем. Arch Dermatol. 2009. 145: 1303–1308. [PubMed] [Google Scholar] 43. Bousema MT, Romppanen U, Geiger JM.Ацитретин в лечении тяжелого склеротического и атрофического лишая вульвы: двойное слепое плацебо-контролируемое исследование. J Am Acad Dermatol. 1994. 30: 225–231. [PubMed] [Google Scholar] 44. Бюльбюль Б.Е., Туран Х., Тунали С. Открытое испытание циклоспорина при склерозе вульварного лишая. J Am Acad Dermatol. 2007. 57: 276–278. [PubMed] [Google Scholar]
VULVAR LICHEN SCLEROSUS У ДЕТЕЙ — ISSVD
VULVAR LICHEN SCLEROSUS У ДЕТЕЙ
Что такое склеротический лишай?
Склероз лихена (СК) — хроническое, обычно зудящее заболевание кожи половых органов.Чаще всего он поражает женщин среднего и старшего возраста, но может встречаться и у молодых девушек. Обычно это начинается в возрасте от 3 до 5 лет. Он выглядит как белые, хрупкие участки кожи, которые могут выглядеть морщинистыми или иметь блестящую и гладкую поверхность.
СКАЧАТЬ ВЕРСИЮ В PDF ЗДЕСЬ
Что вызывает LS?
Причина LS неизвестна. Это чаще встречается у людей с семейным анамнезом аутоиммунных заболеваний, таких как заболевания щитовидной железы или витилиго.Это происходит, когда клетки и белки, которые организм использует для борьбы с инфекциями, начинают повреждать собственные ткани организма и препятствовать их нормальному функционированию.
Склеротический лихен не является инфекцией и не заразен.
Каковы симптомы?
- Зуд — самый частый симптом. Это может быть тяжелым и нарушать сон.
- Кожа становится бледно-белой. Эти изменения могут быть неоднородными или затрагивать всю вульву, вплоть до заднего прохода.
- Некоторые дети испытывают болезненность и жжение. Небольшие трещины на коже (трещины) и язвочки (язвы) могут возникнуть в результате расчесывания; это может быть очень болезненно. Если кожа заднего прохода расщеплена, могут возникнуть боли при дефекации. Поэтому запор — частая проблема у детей с ЛС.
- На белом фоне видны небольшие пурпурные / красноватые участки. Это синяки из-за крошечных участков кровотечения на коже, часто из-за царапин.
- Могут быть рубцы.Это может привести к потере нормальной ткани вульвы, особенно внутренних губ, или к сокращению участков вульвы,
- Не вовлекает влагалище.
Как диагностируется?
Медицинские работники, знакомые с этим заболеванием, могут диагностировать его, исследуя кожу и наблюдая характерный внешний вид. Диагноз можно подтвердить, взяв небольшой кусочек кожи для исследования под микроскопом. Это называется биопсией.
Что такое лечение?
Лекарство от LS не существует, но симптомы можно лечить очень хорошо.Благодаря использованию сильнодействующих стероидных мазей для местного применения можно улучшить внешний вид и текстуру кожи вульвы. Однако, если рубцы уже есть, эти изменения нельзя отменить. Соответствующее лечение должно предотвратить развитие дальнейшего воспаления и рубцевания.
Наиболее эффективным средством лечения LS является очень сильнодействующая стероидная мазь для местного применения, такая как клобетазол пропионат или галобетазол. Их можно безопасно использовать в области гениталий при этом состоянии. Ваш лечащий врач проинструктирует вас, как использовать ваше лечение.Обычно для обработки кожи вульвы достаточно мази размером с горошину. Небольшой тюбик от 15 до 30 г может хватить на 6 месяцев или дольше. Лечение не следует прекращать, если это не рекомендовано вашим лечащим врачом, поскольку LS может повторить после завершения лечения. Помимо сильнодействующих стероидных мазей, многие пациенты считают, что дополнительные увлажняющие средства, такие как простой вазелин, могут принести дополнительное облегчение.
Следует избегать любого раздражения кожи, так как раздражение увеличивает LS. Любые инфекции, вызванные дрожжами или бактериями, необходимо лечить.Желательно осторожно очищать вульву кончиками пальцев, промывая поверхность кожи теплой водой. Некоторые предпочитают полоскание физиологическим раствором (четверть чайной ложки соли, растворенной в стакане воды).
Что происходит в долгосрочной перспективе?
Заболевание обычно проходит в подростковом возрасте, но некоторые подростки продолжают иметь симптомы и требуют длительного наблюдения. К счастью, это не повлияет на их способность иметь детей в будущем.
© Комитет по обучению пациентов ISSVD, ноябрь 2014 г.
Склеротический лихен — Диагностика и лечение
Диагноз
Ваш врач может диагностировать склеротический лишай на основании:
- Медицинский осмотр
- Удаление небольшого кусочка пораженной ткани (биопсия) для исследования под микроскопом
Ваш врач может направить вас к специалисту по кожным заболеваниям (дерматологу) или к женской репродуктивной системе.
Лечение
Если у вас склеротический лишай на половых органах или анусе или вокруг них, или если у вас более запущенный случай на других частях тела, ваш врач порекомендует лечение. Лечение помогает уменьшить зуд, улучшить внешний вид кожи и уменьшить образование рубцов. Рецидивы — обычное дело. В редких случаях склеротический лишай проходит самостоятельно.
Кортикостероиды
Кортикостероидные мази или кремы обычно назначают при склеротическом лишае.Первоначально вам, как правило, придется наносить кремы или мази с кортизоном на пораженную кожу два раза в день. Через несколько недель ваш врач, вероятно, порекомендует вам использовать эти лекарства только два раза в неделю, чтобы предотвратить рецидив.
Ваш врач будет следить за вами на предмет побочных эффектов, связанных с длительным использованием местных кортикостероидов, таких как дальнейшее истончение кожи.
Другие варианты лечения
Если лечение кортикостероидами не помогает или если необходимы месяцы терапии кортикостероидами, ваш врач может назначить мазь, такую как такролимус (Протопик).
Удаление крайней плоти (обрезание) у мужчин — распространенное лечение в случаях, резистентных к другим методам лечения, или в более запущенных случаях. Хирургическое вмешательство в области гениталий или анального отверстия обычно не рекомендуется женщинам со склеротическим лишаем, потому что состояние может только вернуться после операции.
Спросите своего врача, как часто вам следует возвращаться для контрольных осмотров. Обычно их рекомендуют каждые 6–12 месяцев.
Образ жизни и домашние средства
Эти советы по уходу за собой могут помочь независимо от того, проходите ли вы лечение или нет:
- Нанести смазку (вазелин, мазь А и D, Аквафор) на пораженный участок.
- Ежедневно аккуратно промывайте пораженный участок и вытрите насухо. Избегайте мыла и слишком много купания.
- Облегчите жжение и боль с помощью овсяных хлопьев, сидячих ванн, пакетов со льдом или прохладных компрессов.
- Принимайте пероральные антигистаминные препараты перед сном, чтобы уменьшить зуд во время сна.
Подготовка к приему
Если у вас есть признаки и симптомы, общие для склеротического лишая, запишитесь на прием к лечащему врачу. Ваш врач может направить вас к специалисту по диагностике и лечению кожных заболеваний (дерматологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Перед назначением составьте список:
- Ваши симптомы и как долго они у вас были.
- Ваша основная медицинская информация, такая как другие заболевания, с которыми вам был поставлен диагноз, и любые рецептурные или безрецептурные лекарства, которые вы принимаете, включая витамины и добавки.
- Вопросы, которые следует задать врачу.
Некоторые основные вопросы, которые следует задать своему врачу о возможном склерозе лишая, включают:
- Какая наиболее вероятная причина моих симптомов?
- Какой подход к лечению вы рекомендуете, если таковой имеется?
- Если первая процедура не сработает, что вы порекомендуете дальше?
- Насколько вы ожидаете, что мои симптомы улучшатся после лечения и как скоро?
- Потребуется ли мне лечение от этого состояния до конца моей жизни?
- Какие шаги по уходу за собой я могу предпринять, чтобы облегчить симптомы?
- Что я могу сделать, чтобы предотвратить повторение?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Насколько серьезен ваш дискомфорт?
- Вы заметили кровотечение?
- Ваши симптомы включают боль при мочеиспускании или дефекации?
- Есть ли у ваших симптомов боль при половом акте?
- Были ли у вас ранее травмы пораженного участка?
- Какие шаги вы предприняли для самостоятельного лечения этого состояния?
- Вы лечились от этого состояния по рецепту?
- Были ли у вас диагностированы другие заболевания?
Октябрь10, 2020
Успешное лечение склеротического лихена вульвы с помощью местного такролимуса | Дерматология | JAMA дерматология
В наше отделение поступила 19-летняя женщина с зудом и болями в области вульвы. В течение 6 месяцев ее клинические симптомы значительно ухудшились, что привело к болезненному мочеиспусканию и дефекации в дополнение к диспареунии. Клиническое обследование показало хорошо разграниченные, гладкие, беловатые блестящие бляшки, поражавшие малые половые губы, интроитус влагалища и капюшон клитора.Поражения распространились на задний фуршет, промежность и задний проход. Слизистая оболочка казалась тонкой и хрупкой с текстурой, подобной целлофановой бумаге. Клиническая картина предполагала диагноз склеротического лишая.
Чтобы исключить дифференциальный диагноз, включая красный плоский лишай, рубцовый пемфигоид, морфею и интраэпителиальную неоплазию, был взят образец биопсии кожи. Гистопатологическое исследование показало выраженную отечную дегенерацию базального клеточного слоя, отек, гомогенизацию коллагена в верхней части дермы и заметный полосообразный воспалительный инфильтрат в нижней части дермы.Эти данные подтвердили диагноз склеротического лишая (также известного как склеро-атрофический лишай). Окрашивание по Граму мазков из шейки матки, влагалища и уретры выявило обычные эпителиальные клетки и лактобациллы без признаков воспаления. ДНК вируса папилломы человека (ВПЧ) не была обнаружена в тестах на гибридизацию вульварных и перианальных мазков. Аутоантитела к различным мишеням (ядерным, микросомальным и тиреоидным) не обнаружены.
Применение дифлюкортолон-21-валерата два раза в день в течение 2 месяцев лишь умеренно улучшило клинические проявления и физические жалобы.Благоприятный эффект был кратковременным; сокращение приема кортикостероидов привело к быстрому рецидиву. Ежедневное лечение 250 мг перорального хлорохина в течение 4 месяцев в сочетании с местным эстрогеном и / или 0,025% третиноином для местного применения у нашего пациента не увенчалось успехом.
Было предложено множество вариантов лечения склеротического лишая, но терапевтические результаты часто имеют ограниченную эффективность и обеспечивают только временное облегчение.Местное применение сильнодействующих кортикостероидов обычно считается лечением первой линии. 1 -3 Однако ни один из терапевтических режимов, используемых для нашего пациента, не был достаточно эффективным. Пациент продолжал воздерживаться от полового акта из-за сильного дискомфорта в области вульвы. Мочеиспускание и дефекация оставались болезненными и часто требовали обезболивающих. Задача заключалась в том, чтобы найти безопасную и эффективную альтернативную терапию, чтобы вызвать долгосрочное улучшение или полную ремиссию заболевания.
Терапия была начата с 0,1% мази такролимуса (FK506), наносимой два раза в день на пораженные участки. Макролидное соединение было включено в рецептуру белого петролатума, минерального масла, пропиленкарбоната, белого воска и парафина фармацевтическим отделом учреждения. Во время контрольных посещений через 2, 4, 6, 9 и 12 недель пациент сообщил о прогрессирующем улучшении клинических симптомов. Боль и жжение исчезли через 6 недель, и пациент смогла возобновить половой акт через 12 недель 0.Применение 1% такролимуса. Полное исчезновение видимых поражений наблюдалось еще через 4 недели, и терапия такролимусом для местного применения была прекращена после 6 месяцев непрерывного применения два раза в день. За исключением легкого временного жжения вскоре после нанесения мази, о побочных эффектах не сообщалось. Артериальное давление, количество клеток крови и показатели химического состава крови остались неизменными, а системных побочных эффектов, связанных с применением мази такролимуса, выявлено не было. Через двенадцать месяцев после прекращения терапии у пациента продолжалось бессимптомное течение без клинических рецидивов поражений склеротического лишая.
Склеротический лишай — хроническое воспалительное заболевание неизвестной причины. Может быть поражен любой анатомический участок кожи, но склеротический лишай чаще всего поражает аногенитальную область (85–98% случаев). 4 -7 В серии из 339 пациентов 7 соотношение субъектов мужского и женского пола составляло 1:10. Склеротический лишай может поражать все возрастные группы с более высокой частотой возникновения в раннем детстве 8 и после менопаузы. 4 , 6 , 9 Обычно высыпание начинается с бледного участка с белыми восковидными многоугольными папулами, которые сливаются в блестящие бляшки. Кожа истонченная и атрофическая, с нарушением ее нормальной структуры. Часто возникают эрозии и болезненные трещины в бороздах губ и перианальной области. При длительном заболевании у многих пациентов наблюдается прогрессирующее рубцевание вульвы, ведущее к облитерации и слиянию половых губ и периклиторальных структур.Наиболее частыми симптомами являются зуд, болезненность, жгучая боль, диспареуния, дизурия или даже запор. 6 Склеротический лишай может привести к серьезным психосоциальным расстройствам и тревоге, серьезно влияющим на качество жизни. 10
Вероятная, но недоказанная причина склеротического лишая связана с аутоиммунным механизмом. Хотя сообщалось, что различные аутоантитела, направленные против тироидных, микросомальных, ядерных и митохондриальных антигенов, чаще встречаются у пациентов со склеротическим лишаем, чем у здоровых людей, 5 эти аутоантитела не были обнаружены у описанного здесь пациента.Конечной стадией склеротического лишая является необратимое рубцевание, которое вызывает значительную заболеваемость, что подчеркивает необходимость безопасного и длительного лечения.
Склеротический лишай исторически лечили кератолитическими, едкими или раздражающими агентами, включая салициловую кислоту, трихлоруксусную кислоту и тимол. 4 До 1950-х годов для лечения склеротического лишая использовались различные формы лучевой терапии, 11 с последующим системным применением висмута. 12 Хирургические подходы, включая вульвэктомию, криохирургию и испарение углекислотным лазером, также рекомендуются в качестве вариантов лечения. 5 , 13 -15 Однако частота рецидивов после этих терапевтических подходов была чрезвычайно высокой, достигая 85%. 16 Хотя пероральная терапия противомалярийными средствами 17 и местное применение эстрогена и третиноина 18 продемонстрировали клиническую эффективность в некоторых случаях, они не принесли пользы для данного пациента.Местно применяемый тестостерон часто считается эффективным при склеротическом лишае. Однако проспективное рандомизированное плацебо-контролируемое исследование показало, что частота ремиссии составляет всего 20%. 1 И наоборот, у 40% пациентов, получавших местный тестостерон, развились клинические признаки ятрогенной андрогенизации. 19 Сегодня местное применение сильнодействующей кортикостероидной мази считается методом выбора. 2 Однако у нашего пациента наблюдалось только умеренное временное улучшение с последующим быстрым рецидивом после снижения приема кортикостероидов.
Гистопатологически склеротический лишай напоминает другие иммунологически опосредованные кожные заболевания, такие как болезнь «трансплантат против хозяина», что позволяет предположить, что активированные лимфоциты могут играть роль в патогенезе склеротического лишая. 5 Это дает основание для использования такролимуса. Это вещество является сильнодействующим макролидным иммунодепрессантом, который с конца 1980-х годов широко используется системно для предотвращения отторжения аллотрансплантата при трансплантации печени, почек и сердца. 20 Механизм его действия подробно изучен. Такролимус, связанный с цитозольными белками, инактивирует кальций-зависимую фосфатазу кальциневрин, что приводит к подавлению транскрипции генов цитокинов, зависимых от ядерного фактора κB, в Т-клетках. 21 -24 Недавние экспериментальные данные показывают, что местный такролимус вмешивается в эпидермальную сеть цитокинов и подавляет экспрессию информационной РНК эпидермальных цитокинов, включая фактор некроза опухоли α, интерлейкин (ИЛ) 1α, IL-1β, сарграмостим и макрофагальный воспалительный белок. 2.Этот эффект сопровождается нарушением индукции цитокинового ответа Т-хелпера 1 (ИЛ-2 и интерферон γ) и Т-хелпера 2 (ИЛ-4), что приводит к подавлению активации Т-клеток и миграции Т-клеток in vivo. 25
О клинической эффективности местного и системного применения такролимуса сообщалось при нескольких воспалительных заболеваниях кожи, включая псориаз, 26 болезнь Бехчета, 27 и гангренозную пиодермию. 28 Недавно проведенное многоцентровое исследование показало, что местный такролимус также эффективен при атопическом дерматите. 29 В этом исследовании концентрация такролимуса в крови определялась после местного применения этого препарата. Когда 0,1% мазь такролимуса наносилась на определенные области от 200 до 1000 см 2 , максимальная измеренная концентрация в крови составляла 2,4 нг / мл, в то время как у большой группы пациентов значения были ниже предела обнаружения. 29 Для сравнения, терапевтический диапазон для такролимуса у пациентов с трансплантацией органов составляет от 15 до 20 нг / мл.
Недавно Vente et al. 30 пролечили 6 пациентов с тяжелым плоским лишаем слизистой оболочки с помощью местного применения 0.1% мазь такролимуса. Через 4 недели полное выздоровление наблюдалось у 3 пациентов и значительное улучшение у остальных 3 пациентов. Уровни такролимуса в крови после местного нанесения на слизистую оболочку полости рта были ниже предела обнаружения у 5 из 6 пациентов. Таким образом, поскольку наш пациент нанес 0,1% мазь такролимуса на площадь менее 60 см 2 , риск системных побочных эффектов чрезвычайно низок. Когда склеротический лишай вульвы лечится местными кортикостероидами, большинству пациентов требуется длительное регулярное применение. 3 Напротив, у нашего пациента нет клинических признаков рецидива через 12 месяцев после прекращения терапии такролимусом. Более того, местный такролимус, по-видимому, не обладает атрофогенным эффектом кортикостероидов, потому что он не мешает синтезу коллагена. 31
В заключение, введение такролимуса для местного применения для лечения хронических воспалительных кожных заболеваний, опосредованных Т-клетками, показало значительную эффективность и отличный профиль безопасности с небольшим количеством заметных местных побочных эффектов и минимальным риском системных побочных эффектов.Настоящий случай впервые указывает на то, что местный такролимус может служить мощным, долговременным и безопасным дополнением к арсеналу для лечения склеротического лишая.
Принята к публикации 9 января 2003 г.
Автор, ответственный за переписку: Franz M. Karlhofer, MD, Währinger Gürtel 18-20, A-1090 Вена, Австрия (электронная почта: [email protected]).
1. Бракко
GLCarli
PSonni
L
и другие.Клинические и гистологические эффекты местного лечения склеротического лишая вульвы: критическая оценка. J Reprod Med. 1993; 3837-40PubMedGoogle Scholar2.Dalziel
KLMillard
PRWojnarowska
F Лечение склеротического лишая вульвы с помощью очень мощного местного стероидного крема (клобетазола пропионат 0,05%). Br J Dermatol. 1991; 124461-464PubMedGoogle ScholarCrossref 3.Dalziel
KLWojnarowska
F Долгосрочный контроль склеротического лишая вульвы после лечения сильнодействующим стероидным кремом для местного применения. J Reprod Med. 1993; 3825-27PubMedGoogle Scholar5.Мейрик Томас
Ридли
CMMcGibbon
DHЧерный
MM Lichen sclerosus et atrophicus и аутоиммунитет: исследование 350 женщин. Br J Dermatol. 1988; 11841-46PubMedGoogle ScholarCrossref 7.Wallace
HJ Lichen sclerosus et atrophicus. Trans St Johns Hosp Dermatol Soc. 1971; 579-30PubMedGoogle Scholar8. Пауэлл
JWojnarowska
F Склеротический лишай вульвы в детстве: проблема, которая становится все более частой. J Am Acad Dermatol. 2001; 44803-806PubMedGoogle ScholarCrossref 9. Гарсия-Браво
BSanchez-Pedreno
PRodriguez-Pichardo
ACamacho
F Lichen sclerosus et atrophicus: исследование 76 случаев и их связь с диабетом. J Am Acad Dermatol. 1988; 19482-485PubMedGoogle ScholarCrossref 10.Dalziel
К.Л. Влияние склеротического лишая на половую функцию и роды. J Reprod Med. 1995; 40351-354PubMedGoogle Scholar11.Gottschalk
HRCooper
ZK Lichen sclerosus et atrophicus с буллезными поражениями и обширным поражением. Arch Dermatol. 1947; 55433-440 Google Scholar 13. Абрамов
YElchalal
UAbramov
DGoldfarb
А.Шенкер
Ю.Г. Хирургическое лечение склеротического лишая вульвы: обзор. Obstet Gynecol Surv. 1996; 51193-1999PubMedGoogle ScholarCrossref 14. августа
PJMilward
ТМ Криохирургия в лечении склеро-атрофического лишая вульвы. Br J Dermatol. 1980; 103667-670PubMedGoogle ScholarCrossref 15.Kartamaa
MReitamo
S Лечение склеротического лишая с помощью испарения углекислотным лазером. Br J Dermatol. 1997; 136356-359PubMedGoogle ScholarCrossref 16. Edwards
L Заболевания и нарушения аногенитальной системы женщин. Freedberg
IMEisen
AZWolff
K
и другие. ред. Дерматология Фитцпатрика в общей медицине 5-е изд. Нью-Йорк, Нью-Йорк Макгроу-Хилл, 1999; 1377–1396.
ACorazza
MBianchi
AMollica
GCalifano
Открытое исследование актуального 0,025% третиноина при лечении склеротического лишая вульвы: один год терапии. J Reprod Med. 1995; 40614-618PubMedGoogle Scholar19.Joura
EAZeisler
HBancher-Todesca
DSator
MOSchneider
BGitsch
G Кратковременные эффекты местного тестостерона при склеротическом лишае вульвы. Акушерский гинекол. 1997; 89297-299PubMedGoogle ScholarCrossref 20.Goto
Ткино
Тхатанака
Хокухара
M
и другие. FK 506: исторические перспективы. Transplant Proc. 1991; 232713-2717PubMedGoogle Scholar21.Клипстон
NACrabtree
GR. Идентификация кальциневрина как ключевого сигнального фермента при активации Т-лимфоцитов. Природа. 1992; 357695-697PubMedGoogle ScholarCrossref 22.Rao
NF-ATp: фактор транскрипции, необходимый для координированной индукции нескольких генов цитокинов. Иммунол сегодня. 1994; 15274-281PubMedGoogle ScholarCrossref 24. Сигал
NHDumont
FJ Циклоспорин A, FK-506 и рапамицин: фармакологические пробы передачи сигнала лимфоцитов. Annu Rev Immunol. 1992; 10519-560PubMedGoogle ScholarCrossref 25.Homey
BAssmann
TVohr
HW
и другие. Местный FK506 подавляет экспрессию цитокинов и костимулирующих молекул в эпидермальных и локальных дренирующих клетках лимфатических узлов во время первичных кожных иммунных реакций. J Immunol. 1998; 1605331-5340PubMedGoogle Scholar26. Европейская многоцентровая группа изучения псориаза FK 506, Системный такролимус (FK 506) эффективен для лечения псориаза в двойном слепом плацебо-контролируемом исследовании. Arch Dermatol. 1996; 132419-423PubMedGoogle ScholarCrossref 27.Sakane
TMochizuki
Минаба
GMasuda
K Исследование фазы 2 FK506 (такролимуса) при рефрактерном увеите, связанном с болезнью Бехчета и родственными состояниями [на японском языке].