Цирроз печени, симптомы и лечение цирроза печени в Москве
В Клиническом госпитале на Яузе осуществляется экспертная диагностика цирроза печени (весь спектр лабораторных анализов, КТ, МРТ, УЗИ, фиброэластография, эндоскопия, биопсия и др.), позволяющая определить его выраженность, причины, а также консервативное лечение цирроза печени опытными гастроэнтерологами — гепатологами (современная фармакотерапия, методы экстракорпоральной гемокоррекции — ЭГ). В большинстве случае мы достигаем контролируемого компенсированного течения заболевания и улучшения самочувствия пациента.
О заболевании
Печень является одним из важнейших органов человеческого организма, обеспечивающим очищение крови от токсинов. Также орган принимает активнейшее участие в пищеварении, углеводном, липидном и белковом обмене. Неудивительно, что любые сбои в работе печени негативно сказываются на всем организме и качестве жизни пациента.
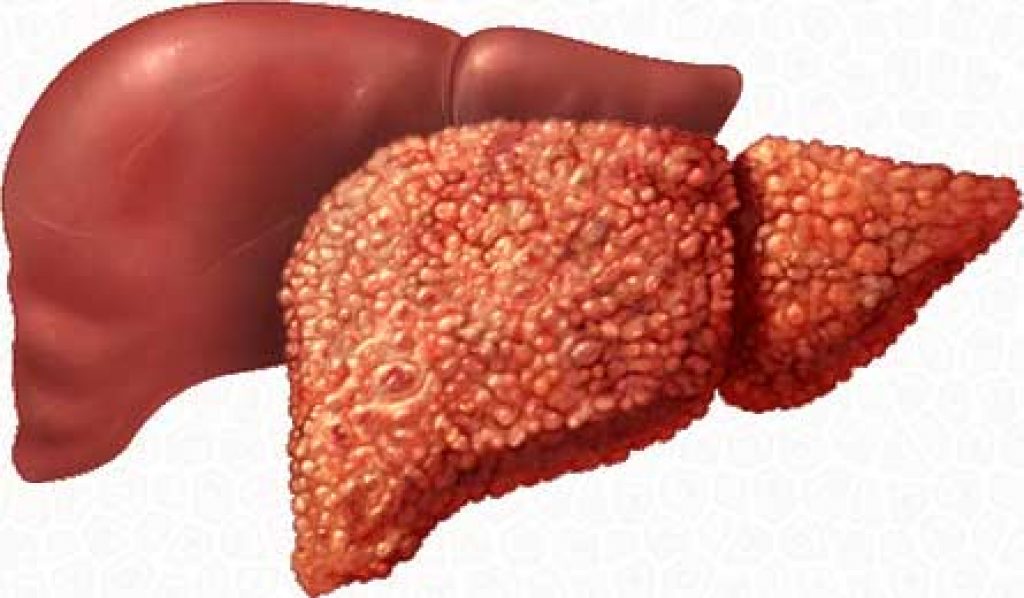
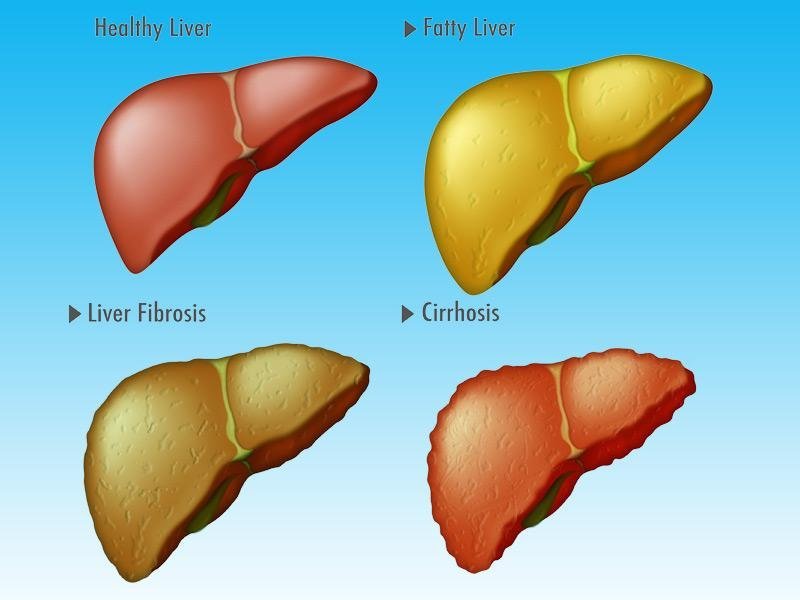
Цирроз печени — это тяжелое заболевание, в результате которого ткани печени замещаются на соединительную ткань и орган перестает выполнять свою функцию.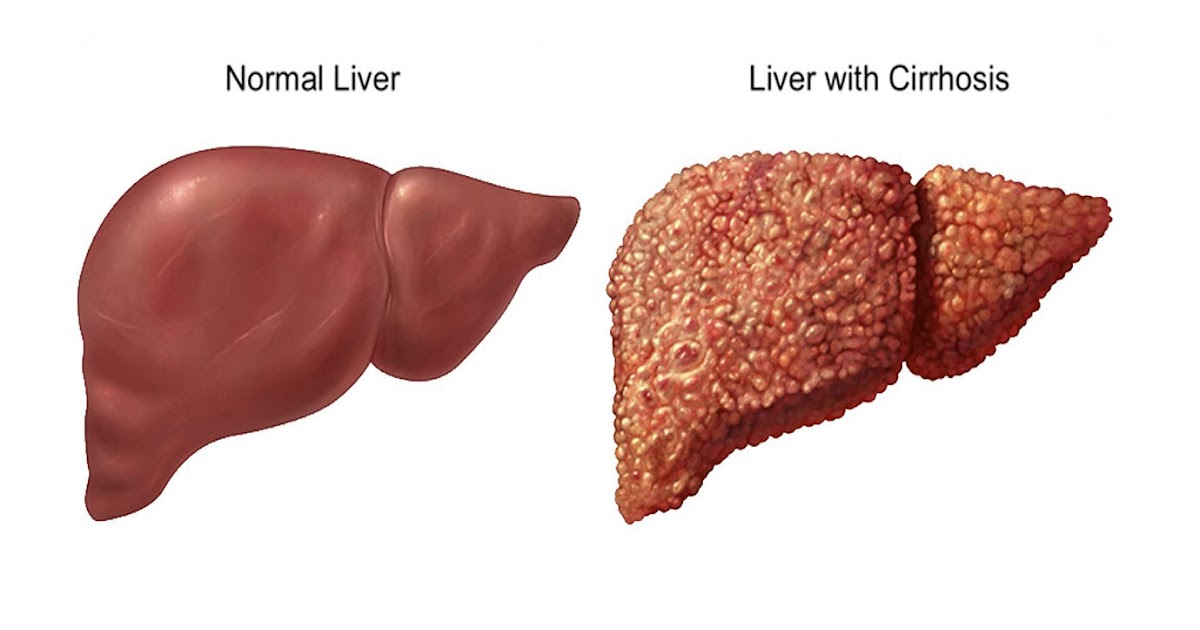 Цирроз является хроническим прогрессирующим заболеванием, которое может приводить к самым серьезным, опасным для жизни последствиям.
Цирроз является хроническим прогрессирующим заболеванием, которое может приводить к самым серьезным, опасным для жизни последствиям.
Записаться на консультацию
Прогнозы при циррозе печени
До недавнего времени болезнь считалась смертельной, а большинство пациентов умирало в течение нескольких лет после постановки диагноза от рака печени, который развивается примерно в 5% случаев, от печеночной недостаточности, приводящей к коме, кровотечения из расширенных вен пищевода и других последствий цирроза.
К счастью, медицина не стоит на месте, и сегодня при своевременной постановке диагноза и незамедлительном лечении прогноз куда благоприятнее: множество пациентов, прошедших лечение цирроза печени, живут и здравствуют долгие годы.
Своевременное обращение к специалистам повышает шансы на успешное лечение и продление жизни. Таким пациентам необходимо постоянное медицинское наблюдение и поддерживающая терапия цирроза, нацеленная на компенсацию печеночной недостаточности.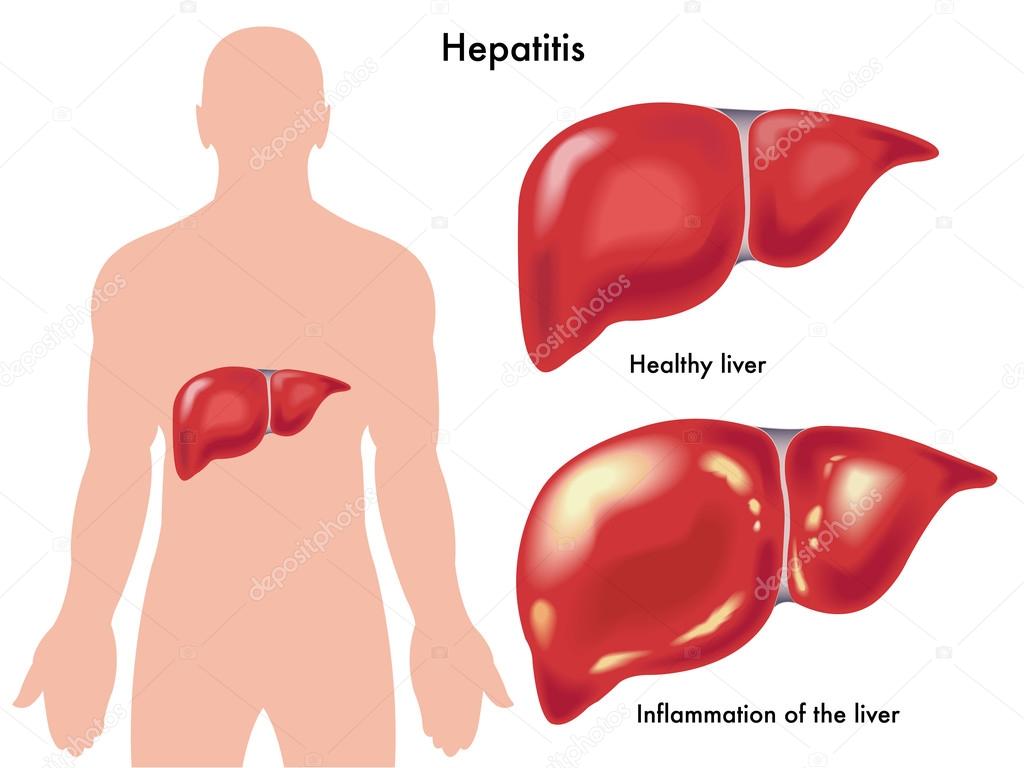
Именно поэтому при появлении малейших подозрений на это заболевание или угрозу его развития необходимо незамедлительно обратиться к специалистам.
Симптомы цирроза печени
К сожалению, цирроз печени длительное время никак себя не проявляет. У печени большие компенсаторные возможности, поэтому болезнь может долго протекать бессимптомно или с минимальными проявлениями. Появление выраженной клинической симптоматики говорит об уже значительном поражении печени.
Какие же симптомы должны насторожить пациента? Появление тупых, ноющих болевых ощущений в правом подреберье, которые могут сопровождаться увеличением объёма живота и ощущением горечи во рту. По мере развития заболевания к этим симптомам добавляются:
- слабость и утомляемость;
- нарушения сна — сонливость, бессоница;
- пониженное настроение, раздражительность;
- беспричинные кровотечения из носа и дёсен;
- потеря аппетита;
- снижение веса;
- частая тошнота;
- повышенное газообразование;
- появление кожного зуда, расчёсов, «сосудистых звёздочек» на теле;
- пожелтение кожи и склер;
- покраснение ладоней («печёночные ладони»)
- увеличение молочных желез у мужчин.

При обнаружении данных симптомов приглашаем вас пройти обследование в нашем госпитале. Учтите, что печень обладает большим запасом прочности, потому симптомы могут то появляться, то пропадать. В любом случае, не откладывайте визит к специалисту.
Прогрессируя, заболевание приводит к развитию желтухи, асцита (скопления жидкости в брюшной полости), периферических отеков, геморрагического диатеза.
Без квалифицированной помощи в 100% случаев при циррозе пациента ожидает смерть. Ранняя диагностика и качественно подобранное лечение позволяют сдерживать болезнь долгие годы. Запишитесь на обследование и консультацию специалиста, чтобы получить точную информацию о состоянии своего здоровья.
Записаться на консультацию
Причины цирроза
В 100% случаев формированию цирроза предшествует гепатит, который может годами и даже десятилетиями протекать бессимптомно. Длительно протекающий гепатит приводит к формированию фиброза (замещению клеток печени соединительной тканью). В определенный момент разрушения становятся необратимыми, и орган перестаёт работать. Чаще всего причиной развития данного заболевания является гепатит, вызванный воздействием следующих факторов:
В определенный момент разрушения становятся необратимыми, и орган перестаёт работать. Чаще всего причиной развития данного заболевания является гепатит, вызванный воздействием следующих факторов:
- прием наркотиков и токсичных лекарств;
- вирусные гепатиты;
- сахарный диабет и некоторые другие заболевания;
- метаболические нарушения;
- нарушение оттока желчи;
- болезни накопления;
- аутоиммунные процессы и др.
Диагностика в клиническом госпитале на Яузе
Диагностика цирроза включает целый комплекс мероприятий и начинается с опроса и осмотра пациента опытным гастроэнтерологом- гепатологом. Заподозрив у пациента цирроз, наши врачи отправляют его на дополнительное обследование.
Лабораторная диагностика
Спектр доступных лабораторных исследований включает все необходимые анализы:
- Общеклиническиие анализы крови и мочи
- Развёрнутый биохимический анализ крови, особенно важный в диагностике функционального состояния печени
- Серологические исследования и ПЦР- диагностика на вирусные гепатиты
- Исследование свертываемости крови
- Маркеры тезауресмозов (болезней накопления)
- Маркеры аутоиммунных заболеваний печени
- Дополнительные анализы, позволяющие исключить сопутствующую патологию других органов и систем
Инструментальное обследование
Ультразвуковое исследование — УЗИ органов брюшной полости с триплексным сканированием сосудов портальной системы экспертного уровня.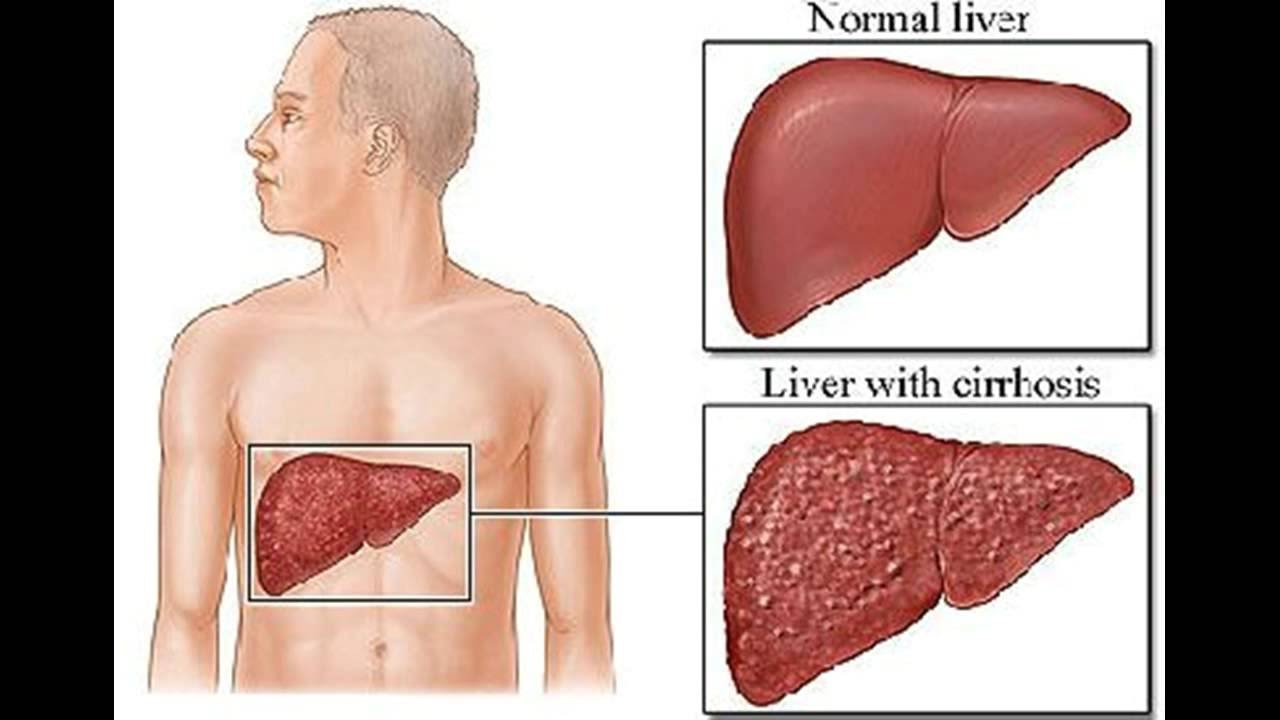 Позволяет составить подробную картину состояния гепато-билиарной системы, других органов брюшной полости, оценить портальный кровоток, выявить признаки портальной гипертензии.
Позволяет составить подробную картину состояния гепато-билиарной системы, других органов брюшной полости, оценить портальный кровоток, выявить признаки портальной гипертензии.
При необходимости обследование может быть дополнено:
Экспертный уровень диагностики цирроза печени, его причин и выраженности обеспечен высокой квалификацией наших специалистов и передовым оборудованием клинического госпиталя на Яузе, признанного одним из лучших в Москве. Углубленное обследование позволяет точно определять стадию заболевания и характер его течения, подбирать лечение с учетом индивидуальных особенностей каждого отдельного пациента.
Записаться на консультацию
В большинстве случаев осложнение заболевания можно предотвратить, если обнаружить его на ранних стадиях. Однако болезнь обычно протекает бессимптомно. Только регулярные профилактические обследования могут вовремя выявить патологию. Запишитесь на обследование уже сейчас, чтобы избежать проблем в будущем.
Лечение цирроза в клиническом госпитале на Яузе
Этиопатогенетическое лечение
При разработке плана лечения наши врачи, основываясь на данных обследования, выявляют причину развития гепатита, приведшего к циррозу, и стараются устранить или снизить её негативное влияние. Если причиной послужило другое заболевание, его необходимо лечить. Если развитие заболевания спровоцировано каким-либо вредным воздействием, неправильным образом жизни, они также подлежат коррекции.
Если причиной послужило другое заболевание, его необходимо лечить. Если развитие заболевания спровоцировано каким-либо вредным воздействием, неправильным образом жизни, они также подлежат коррекции.
Улучшение функции органа
Второй целью лечения является улучшение метаболизма клеток печени, достижение компенсированной стабильной работы органа, контролируемого течения заболевания.
Консервативное лечение
Основной вид лечения цирроза — консервативная терапия, включающая:
- Медикаментозное лечение (противовирусные, иммуносупрессивные, дезинтоксикационные, мочегонные препараты, средства, снижающие давление в системе портальной вены, слабительные, нормализующие микрофлору толстой кишки и другие, в зависимости от клинической ситуации).
Медикаментозное лечение устраняет этиологический фактор и предупреждает развитие осложнений цирроза печени.
Наши врачи, выбирая тактику лечения, основываются на принципах доказательной медицины и авторитетных западных и российских рекомендациях.
- диетотерапию;
- полный отказ от алкоголя;
- ограничение физических нагрузок.
Консервативное лечение, как правило, проводится амбулаторно. При этом пациент находится на диспансерном наблюдении и должен регулярно посещать врача.
При необходимости пациент может пройти курс внутривенных капельных инфузий в условиях нашего комфортного стационара.
Вопреки распространенному мнению цирроз не является болезнью алкоголиков и асоциальных элементов. В 60% случаев он поражает вполне респектабельных людей. Не полагайтесь на случай. Запишитесь к врачу, чтобы проверить состояние своего здоровья уже сейчас.
Когда излечение невозможно
Даже если в тяжёлых случаях наши специалисты не могут вылечить цирроз, мы ведём пациента годами. Поддерживающая терапия, проводимая нашими докторами, помогает пациентам дождаться трансплантации печени с минимальными рисками развития угрожающих жизни осложнений (асцит, кровотечение, печеночная недостаточность, энцефалопатия).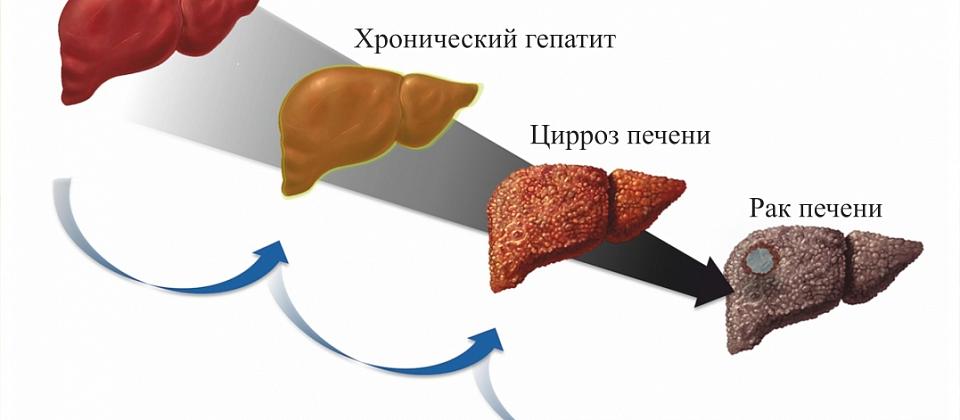
Мы не лечим отдельно цирроз, а лечим пациента комплексно!
К услугам наших пациентов весь арсенал возможностей современного столичного госпиталя премиум-класса. Мы можем обеспечить лечение не только цирроза печени, но всей сопутствующей патологии как терапевтического, так и хирургического профиля — по 35 медицинским специализациям.
Экстракорпоральная гемокоррекция (ЭГ)
При выявлении аутоиммунного гепатита, как причины развития цирроза печени, пациенту показано лечение с использованием технологий экстракорпоральной гемокоррекции, проводимое в специальном отделении нашего госпиталя.
Эти методы (криоаферез, каскадная фильтрация плазмы и др.) позволяют:
- снизить уровень аутоантител в крови и тем самым остановить провоцируемое ими воспаление.
- повысить чувствительность пациента к фармакотерапии,
- скорее достичь состояния компенсации и продлить его,
- минимизировать риск аутоиммунного поражения других органов и систем.

Хирургическое лечение
При развитии жизнеугрожающих осложнений (в основном — кровотечений из расширенных вен пищевода) может потребоваться неотложное хирургическое вмешательство. При неэффективности консервативной терапии рассматривается возможность трансплантации печени.
В нашем госпитале не проводится хирургическое лечение цирроза печени, но наши специалисты методами консервативного лечения помогают избежать ургентных (жизнеугрожающих) состояний и дождаться трансплантации.
Зависит ли течение цирроза печени от пола пациента?
Мужчины чаще страдают циррозом печени из-за большей распространённости алкоголизма. Cреди пациентов преобладают мужчины в возрасте от 30 до 60 лет.
У женщин чаще развиваются аутоиммунный и гепатобилиарный гепатиты, грозящие трансформацией в цирроз.
Лечение цирроза печени у мужчин ничем не отличается от лечения цирроза печени у женщин. Терапия определяется не полом, а клинической картиной и формой заболевания, а также особенностями конкретного пациента, его сопутствующей патологией.
Цирроз печени, симптомы и лечение которого были описаны выше — хроническое заболевание, требующее постоянного контроля и адекватного лечения. Практикуя индивидуальный подход к каждому больному, специалисты клинического госпиталя на Яузе готовы предложить пациентам всестороннюю помощь, включающую как лечение основного заболевания, так и профилактику грозных осложнений.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Гепатит и цирроз печени — симптомы, причины, диагностика и лечение в медицинских центрах «К+31
Основная функция печени состоит в фильтрации и очищении крови от шлаков, токсинов, а также побочных продуктов метаболизма. По данным ВОЗ, этот орган поражен почти у трети населения Земли. Его заболевания могут протекать остро или в хронической форме, различаться по степени тяжести.
Раннее выявление болезней печени повышает шансы на выздоровление, поэтому крайне важно вовремя их диагностировать.
Гепатит
Этим термином обозначается воспалительный процесс в печени. Его вызывают:
- вирусы;
- токсическое воздействие алкоголя, лекарств;
- специфические причины — паразиты, бактерии туберкулеза;
- аутоиммунная реакция — организм воспринимает собственные клетки как чужеродные и атакует их.
Проявления гепатита зависят от формы заболевания. К основным симптомам относят тяжесть, боли в правом подреберье, тошноту, рвоту, пожелтение кожных покровов, обесцвечивание кала, потемнение мочи, кожный зуд.
Вид гепатита, тяжесть течения и степень поражения печени диагностируются с помощью лабораторных и инструментальных исследований:
- анализа крови на определение вирусных частиц и антител к ним;
- УЗИ печени;
- КТ, МРТ печени;
- общего анализа мочи;
- биохимического анализа крови;
- общего анализа крови.
Лечение патологии зависит от ее причины:
- вирусные заболевания предполагают курс противовирусной терапии;
- паразиты — прием соответствующих средств, в первую очередь антигельминтных;
- интоксикация — очищение крови, внутривенное введение растворов поддерживающих, питающих препаратов.

Значимую роль в лечении заболеваний печени играет диета. Принципы питания при гепатите:
- Исключить крепкие чай, кофе. В рационе не должно быть шоколада, сладкой выпечки, грибов, бобовых, колбас, жирного мяса, жареных яиц. Не рекомендуется есть очень кислые и соленые продукты.
- Полезны хорошо проваренные каши, супы (особенно пюре), травяные чаи, ягодные компоты, маложирная молочная продукция, паровые омлеты, нежирные рыба и мясо, отрубной хлеб, сухофрукты, печеные яблоки.
- Порции должны соответствовать потребностям организма — переедание недопустимо. Оптимальным считается 4–5-разовый прием пищи в день, но малыми объемами.
В нашей клинике можно сдать анализы для выявления разных видов гепатита, получить подробную консультацию по расшифровке результатов и дальнейшие рекомендации по медикаментозному лечению и питанию.
Лечение цирроза печени, опытные гепатологи Санкт-Петербург
«Наличие фиброза печени у больных хроническими гепатитами служит самостоятельным показанием для терапии, целью которой является не только снижение темпов прогрессирования процессов фиброгенеза, но и предотвращение развития портальной гипертензии, цирроза печени и его фатальных осложнений».
Главный врач ГЦ «Эксперт» Мехтиев С.Н.
Цирроз печени поддается лечению с большим трудом. Так как нет специфического средства от этой болезни, все усилия врачей направлены на борьбу с основным заболеванием и предотвращением осложнений цирроза. Благодаря способности печени к восстановлению лечение, начатое на начальной стадии цирроза, позволит сохранить большую часть печени здоровой и вести нормальный образ жизни. Оставшиеся здоровые клетки будут выполнять функции поврежденных. Следующей стадией цирроза является субкомпенсированная, лечение на этой стадии позволит предотвратить опасные осложнения, сопровождающие третью декомпенсированную стадию. Лечение пациентов с осложнениями проводится в стационаре, в большинстве случаев восстановить функции печени невозможно и нужна пересадка печени.
Для лечения цирроза важно выяснить причину его развития, оценить степень повреждения печени и состояние всего организма в целом. Для этого вы можете получить в нашем центре консультацию врача-гепатолога, имеющего опыт лечения фиброза и цирроза печени различного происхождения. На часовой консультации врач проведет осмотр, выслушает ваши жалобы, изучит имеющиеся анализы и обследования, составит план дообследования (если необходимо), поставит предварительный диагноз и проинформирует обо всех возможных вариантах лечения. Во время лечения пациенты находятся под наблюдением врача, могут получить ответы по поводу назначенного лечения или беспокоящих их симптомов. При необходимости пересадки печени наши врачи предоставят всю необходимую информацию по этому поводу.
На часовой консультации врач проведет осмотр, выслушает ваши жалобы, изучит имеющиеся анализы и обследования, составит план дообследования (если необходимо), поставит предварительный диагноз и проинформирует обо всех возможных вариантах лечения. Во время лечения пациенты находятся под наблюдением врача, могут получить ответы по поводу назначенного лечения или беспокоящих их симптомов. При необходимости пересадки печени наши врачи предоставят всю необходимую информацию по этому поводу.
Пациент в результате лечения получит
- Торможение фиброзного процесса в печени.
- Снижение выраженности симптомов и улучшение качества жизни.
- Ослабление факторов риска осложнений цирроза.
- Улучшение функционирования печени.
- Увеличение продолжительности жизни.
Советы и рекомендации
Стадия фиброза печени без образования узлов является обратимым процессом, но из-за скрытого бессимптомного течения, редко диагностируется вовремя. Поэтому важным условием предотвращения цирроза является раннее выявление фиброза. Обследование печени с помощью аппарата УЗИ экспертного уровня, оснащенного функцией эластографии для диагностики фиброза, вы можете пройти в нашем центре.
Поэтому важным условием предотвращения цирроза является раннее выявление фиброза. Обследование печени с помощью аппарата УЗИ экспертного уровня, оснащенного функцией эластографии для диагностики фиброза, вы можете пройти в нашем центре.
Лечение цирроза печени
Лечение цирроза печени
Выбор методов лечения цирроза печени зависит от множества факторов, но, вне зависимости от них, терапевтический курс направлен на устранение причины цирроза (заболевания, которое стало причиной поражения печени), обязательное соблюдение диеты и прием медикаментов. Отдельным пунктом в лечебной программе является недопущение и устранение осложнений, которые могли бы ухудшить ситуацию.
Устранение причин
- Если цирроз печени развивается на фоне вирусного гепатита, в первую очередь весь терапевтический курс направлен на лечение этого заболевания.
- При алкогольном и токсическом (лекарственном) циррозе главным при лечении является исключение поражающего печень вещества (этанола, лекарств).

- Билиарный (аутоиммунный) цирроз печени, причиной которого становится застой желчи из-за воспаления желчных протоков, требует не только применения иммунодепрессантов для подавления агрессивного действия иммунной системы, но и, при необходимости, хирургического вмешательства для устранения застоя желчи.
- Врожденный цирроз, проявляющийся по причине наследственных заболеваний, приводящих к поражению печени, требует безотлагательного лечения этих болезней.
Медикаментозное лечение
Выбор медикаментов должен осуществляться только вашим лечащим врачом, так как применение того или иного препарата зависит от причины поражения печени, стадии цирроза, общего состояния здоровья. Заниматься самолечением опасно!
Основные направления медикаментозной терапии:
- Препараты, направленные на повышение метаболизма клеток печени, стабилизирующие и восстанавливающие их («Гептрал», «Гепа-мерц», глютаминовая и липоевая кислота, «Эссенциале», «Кокарбоксилаза», витамины).

- Трансфузионная терапия (переливание крови, плазмы) – препараты крови и ее компонентов, кровезаменители, растворы электролитов обладают гемостатическим (кровоостанавливающим) действием, влияют на систему свертывания крови, позволяют увеличить число тромбоцитов.
Показанием к применению трансфузионной терапии служат проявление печеночной недостаточности, портальная гипертензия, гиперспленизм, асцит, нарушение электролитного баланса.
- Глюкокортикоидные гормоны назначаются только по показаниям. Как правило, эти препараты показаны при вирусном и билиарном циррозе, проявлениях гиперспленизма, при активной выраженности алкогольного цирроза (особенно в сочетании с алкогольным гепатитом, печеночной недостаточностью или энцефалопатией).
- Ферментные препараты используются для устранения запоров, адсорбенты для очищения кишечника. Целью применения этих медикаментов является снижение всасывания токсических веществ в кровь.
- Диуретики – препараты, способствующие выведению лишней воды из организма, применяются в случае развития асцита (осложнения, при котором в брюшной полости накапливается большое количество воды).

- Витамины
Соблюдение диеты
Диета является основным методом, как лечения, так и профилактики последующего прогрессирования заболевания. Подбор диеты должен осуществляться только вашим лечащим врачом, так как любое ограничение или предпочтение одних продуктов другим должно соотноситься со стадией развития заболевания, степенью поражения печени, наличия сопутствующих осложнений и заболеваний.
Диетическое питание при циррозе печени не только обеспечивает в полной мере физиологические потребности организма, но и максимально щадит пораженную печень, желудок кишечник, что приводит к восстановлению их нарушенных функций.
Основные цели лечебной диеты:
- не допустить дальнейшее прогрессирование заболевания
- регенерация клеток печени
- улучшение функционального состояния печени
- восстановление обмена веществ и повышение иммунитета
- профилактические меры
Как правило, при декомпенсированном циррозе, когда печень еще способна выполнять свои функции, в диету включаются продукты, богатые белками и аминокислотами (творог, нежирная рыба, молоко, говядина, яйца, гречка, овсянка, пшено, хлеб, овощи). Белки, улучшающие обмен веществ и усиливающие защитные силы организма, также крайне необходимы при диагностированном алкогольном циррозе, поскольку при поражении печени очень низок уровень белка в крови.
Белки, улучшающие обмен веществ и усиливающие защитные силы организма, также крайне необходимы при диагностированном алкогольном циррозе, поскольку при поражении печени очень низок уровень белка в крови.
Диета при декомпенсированном циррозе, когда печень уже не в состоянии полностью выводить отходы жизнедеятельности и нейтрализовывать конечные продукты обмена веществ (например, аммиак), необходимо, наоборот, ограничить употребление белка. В запущенных случаях, когда состояние продолжает ухудшаться, белок вообще исключается из рациона.
Употребление жиров также зависит от степени поражения печени. При компенсированном циррозе допускается употребление растительных и молочных жиров в ограниченном количестве (употребление животных жиров недопустимо). При декомпенсированном циррозе и, в случае проявления тошноты, рвоты, диареи, жиры из рациона исключаются.
Кроме того, всем пациентам с циррозом печени следует отказаться от алкоголя, жареных и копченых продуктов, колбас, консервов, грибов, помидор, шоколада.
Основными блюдами, рекомендованными к употреблению, являются овощные супы, нежирное отварное мясо, каши, молочные продукты с невысокой жирностью, фрукты, кисели.
Главный принцип диеты при циррозе печени – употребление продуктов с высокой усвояемостью, обязательное наличие в рационе витаминов и большое количество жидкости. Кроме того, принимать пищу необходимо каждые 3-4 часа небольшими порциями.
Хирургическое лечение
Хирургическое лечение при циррозе печени является радикальным методом, применяемым в самых крайних случаях, когда терапевтическое лечение уже не может привести к положительному результату. Запущенные случаи заболевания, при которых невозможны другие формы лечения, требуют пересадки печени.
Трансплантация печени – оперативное вмешательство, при котором происходит удаление пораженного органа и замена его тканью печени, взятой от здорового донора.
Пересадка печени показана пациентам с декомпенсированным циррозом, у которых, кроме основного заболевания присутствуют и различные осложнения – осложненные кровотечения, асцит, гепаторенальный синдром, печеночная энцефалопатия, бактериальный перитонит.
лечение и диагностика причин, симптомов в Москве
Общее описание
Билиарный цирроз — это хроническое аутоиммунной природы заболевание, которое возникает в результате нарушения оттока желчи по внутрипеченочным и желчевыводящим путям (холестаз) и характеризующее замещением паренхиматозной ткани печени на соединительную (фиброз). Прогноз самого заболевания зависит от диагностики и в недиагностируемых случаях приводит к ухудшению развития: прогрессирующему разрушению паренхимы с образованиями очагов фиброза, в результате которого возникает цирроз печени и печеночная недостаточность.
По статистическим данным в экономических развитых странах диагностируется билиарный цирроз у людей в возрасте от 30 до 55 лет, чаще у мужчин. Соотношение заболеваемости мужчин к женщинам — примерно 3 к 1.
Причины возникновения:
По причине возникновения выделяют 2 типа билиарного цирроза:
Первичный билиарный цирроз — механизм возникновения заключается в том, что возникает аутоиммунное воспаление в самой ткани печени. Вырабатываются антитела на печеночные клетки (гепатоциты) и воспринимаются они организмом человека как чужеродные. К самому процессу присоединяется защитная система, в виде лимфоцитов, макрофагов, тучных клеток, вырабатывающие биологически активные вещества и антитела. Все они в совокупности разрушают гепатоциты, вызывают нарушения кровоснабжения, обмена веществ и застой желчи, приводящие к общему разрушению архитектоники (структуры) печени.
- Генетическая предрасположенность
- Люди, страдающие аутоиммунными заболеваниями, такими как ревматоидный артрит, системная красная волчанка, тиреотоксикоз, склеродермия, узелковый полиартериит, саркоидоз
- Из научных источниках известно, что около 15% случаев возникновения заболевания способствует инфекционный субстрат как вирус герпеса, краснухи, Эпштейна-Барра
Вторичный билиарный цирроз печени, возникает по причине закупорки или сужения просвета внутрипеченочных желчных протоков.
- Аномалии развития (врожденные или приобретенные) желчных протоков и желчного пузыря
- Желчнокаменная болезнь
- Сужение или закупорка просвета желчевыводящих путей после оперативного вмешательства на органах брюшной полости, доброкачественные опухоли
- Сдавление извне желчевыводящих путей воспаленной поджелудочной железой или опухолью
Симптомы билиарного цирроза печени
Основные неспецифические симптомы:
- Слабость
- Головная боль
- Головокружение
- Снижение аппетита
- Нарушение памяти и внимания
- Потеря веса
- Апатия
- Нарушение сна в ночное время суток и сонливость днем
Симптомы печеночно-клеточной недостаточности:
- Рвота кишечным содержимым
- Интенсивные боли в правом подреберье
- Вздутие кишечника
- Чередование диареи и запора
- Желтуха (пожелтение кожных покровов и слизистых оболочек)
- Кожный зуд
- Потемнение мочи
- Обесцвечивание кала
- Появление под кожей век, ушей и фаланг пальцев желтых бугристых включений (ксантем)
- Увеличение печени и селезенки
Симптомы портальной гипертензии:
- «Голова медузы» — симптом, который сочетает в себе наличие увеличенного в объеме живота и наличие на коже передней брюшной стенки ярко выраженной венозной сети
- Рвота «кофейной гущею» — симптом, который свидетельствует о кровотечении из вен пищевода или желудка
- «Дегтеобразный» стул – симптом, свидетельствующий о кровотечении из тонкого кишечника
- Темно-красная кровь, выделяющаяся из прямой кишки при акте дефекации – симптом, свидетельствующий о наличии кровотечения из геморроидальных вен, находящихся в прямой кишке
- Пальмарная эритема – покраснение ладоней
- Появление на коже телеангиоэктазий – сосудистых звездочек
Диагностика
- Общий анализ крови
- Общий анализ мочи
- Биохимическое исследование крови
- Печеночные пробы
- Коагулограмма
- Липидограмма
- Пункционная биопсия печени для верификации диагноза.
- УЗИ печени
- КТ печени
- МРТ печени
- Ретроградной холангиографии
Лечение билиарного цирроза печени
Лечение цирроза печени заключается в применение специальных лекарственных препаратов и строгом соблюдением диеты, но сформировавшийся цирроз печени является необратимым состоянием.
Применяются следующие группы препаратов: лекарственные средства урсодезоксихолевой кислоты (Урсосан, Леводекса), гепатопротекторы ( Гептал, Гепа-Мерц) и при отсутствии эффекта от препаратов применяется трансплантация (пересадка) печени.
Цирроз печени — диагностка и лечение заболевания в Лобне
Цирроз печени — заболевание, характеризующееся нарушением структуры печени за счет разрастания соединительной ткани; проявляется функциональной недостаточностью печени.
Причины
Основными факторами риска развития цирроза принято считать:
- хронический алкоголизм
- вирусные гепатиты
- токсическое воздействие промышленных ядов, лекарственных средств (метотрексат, изониазид и др.), микотоксинов и др.
- венозный застой в печени, связанный с длительной и тяжелой сердечной недостаточностью
- наследственные болезни — гемохроматоз, гепатоцеребральная дистрофия, недостаточность aльфа-один-антитрипсина, галактоземия, гликогеноз и др.
- длительное поражением желчных путей
Примерно у 50% больных циррозом печени заболевание развивается вследствие действия нескольких причинных факторов (чаще вируса гепатита В и алкоголя).
Симптомы
Характерные симптомы у больных с циррозом печени: «барабанные палочки» (специфическое утолщение фаланг пальцев), «часовые стекла» (характерное изменение ногтей), ладонная эритема (покраснение ладоней), телеангиэктазии («сосудистые звездочки», выступание тонких подкожных сосудов на лице и теле). У мужчин может отмечаться увеличение молочных желез (гинекомастия) и уменьшаются яички. Как правило, прогрессирующий цирроз печени ведет к снижению массы тела, дистрофии. При дальнейшем прогрессировании обнаруживается желтуха, признаки портальной гипертензии, варикозные кровотечения из пищеводных и геморроидальных вен, асцит (увеличение количества жидкости в брюшной полости).
Диагностика
Лабораторная диагностика цирроза печени включает в себя:
- Клинический анализ крови. Основные показатели при циррозе – гемоглобин, эритроциты и СОЭ.
- Биохимический анализ крови. Данные свидетельствуют об изменнеии уровня АСТ, АЛТ, билирубина. Причем увеличение цифр будет в несколько раз больше нормы. Содержание белка при циррозе уменьшается;
- Ферментные пробы. Патологии печени характеризуется увеличение ферментов;
- Анализ крови на гепатиты. Такой вид диагностики необходим, чтобы узнать причину развития цирроза. При обнаружении антител к какому-либо виду вирусного гепатита необходима дополнительная противовирусная терапия;
- Показатели альфа-фетопротеина. Необходим для гормональных нарушений. При болезнях печени нарушается выработка инсулина.
- Коагулограмма указывает на снижение свёртываемости крови (снижение протромбинового индекса).
- Исследование кала на скрытую кровь для выявления желудочно-кишечных кровотечений.
- УЗИ исследование при болезнях печени является одним из необходимых методик. На начальных стадиях происходит увеличение размеров органа.
- ФГДС применяется при проявлении кровотечений, при этом виде диагностики просматриваются отклонения в работе органов пищеварительной системы, тесно связанных с печенью. Также при помощи ФГДС определяют степень расширения печеночных протоков, состояние желудка, признаки поражения поджелудочной железы. При наличии кровотечений процедура может перейти в лечебную, когда при помощи лазера прижигаются пораженные участки.
Лечение цирроза печени
Основа терапевтического лечения лежит в неукоснительном соблюдении диеты, ограничении психических и физических нагрузок, и применении лекарственных средств только по показаниям врача-гастроэнтеролога. Необходимо исключить вакцинацию. Следует ограничить воздействие крайних перепадов температур в любую сторону, пребывание под прямыми лучами солнца. Недопустимо голодание и применение сомнительных методов народной медицины.
Основы диетотерапии при циррозе печени
- Исключаются из рациона алкоголь, соль, минеральные воды, содержащие натрий, пищевая сода (пирожные, бисквитное печенье, торты, выпечка и обычный хлеб), продукты содержащие консерванты (соленья, ветчина, бекон, солонина, рыбные и мясные консервы, баночные соусы), майонез, все виды сыров, устрицы, мидии, мороженное, колбаса.
- Отказ от жаренной и жирной пищи.
- При изготовлении пищи разрешается применение только натуральных приправ.
- Используемое мясо и рыба должны быть нежирных сортов и только в варёном или тушёном виде. Суточная доза мясных продуктов не должна превышать 100 гр. и равномерно распределена в течении дня. Избыток мяса негативным способом сказывается на самочувствии больного. С появлением признаков энцефалопатии, употребление белка в сутки вообще следует ограничить сорока граммами.
- Можно употреблять яйца (взаимозаменяемость: одно яйцо соответствует 50 гр. мяса).
- Ежесуточное потребление молока не должно превышать больше одного стакана в сутки. Возможно применение сметаны.
- Необходимо проводить разгрузочные дни, во время которых белковая пища не входит в рацион. Эти дни по преобладанию употребляемых продуктов можно назвать как «арбузные» или «огуречные».
- Можно употреблять вареный рис. Разумеется, без соли.
- Ограничивается сливочное масло, однако широко применяется растительное.
- Овощи и фрукты употребляются в свежем виде. Дополнительная термическая обработка допускается незадолго до приёма пищи.
- При наличии отёков, принятие жидкости ограничивается 1-1,5 литрами в сутки.
Соблюдение этих принципов, поможет отсрочить наступление декомпенсации в некоторых случаях на неопределённо долгое время.
симптомы, признаки, стадии и лечение заболевания
Сочетание глицирризиновой кислоты и эссенциальных фосфолипидов способствует устранению воспаления печени и уменьшению степени фиброза.
Подробнее…
«Фосфоглив» – пример современного комбинированного препарата, способного помочь на всех стадиях поражения печени:
- оптимальный состав активных компонентов;
- достоверное уменьшение воспаления в печени и степени фиброза;
- благоприятный профиль безопасности.
Подробнее о препарате…Имеются противопоказания. Необходимо проконсультироваться со специалистом.
Использование гепатопротекторов, обладающих фиксированной доступной ценой, — возможность не переплачивать в процессе лечения.
Ознакомиться с примером…
Цирроз печени — это серьезное заболевание, требующее тяжелого и длительного лечения. Однако, причинами данной патологии могут быть совершенно разные факторы, многие из которых поддаются если не лечению, то контролю. В данной статье мы подробно разберем причины возникновения цирроза печени и методы его профилактики.
Характеристика заболевания и стадии развития цирроза печени
Это поражение является конечной стадией различных хронических заболеваний печени. Данный диагноз ставится, когда патологические изменения в клетках органа (гепатоцитах) становятся необратимыми. При циррозе гепатоциты погибают вследствие воспалительного процесса, а на их месте образуется фиброзная (соединительная) ткань. В целом данный процесс можно назвать иммуновоспалительным. В результате структура печени серьезно нарушается.
Разрушение гепатоцитов — крайне опасный процесс, так как данные клетки выполняют множество важных функций: они участвуют в обменных процессах и секреторной деятельности (выделение желчи и переработанных веществ в кишечник), обезвреживают токсины и другие вредные вещества. В результате печень перестает выполнять свои функции в полной мере: вредные вещества попадают в кровеносную систему, вызывая интоксикацию организма.
Полезно знать!
Гепатоциты — клетки паренхимы печени (печеночной ткани), на основе которых формируются печеночные дольки — структурно-функциональные единицы печени.
В развитых странах цирроз печени входит в шестерку основных причин смерти пациентов от 35 до 60 лет. Во всем мире от него ежегодно умирают 40 миллионов человек, в Европе — порядка 170 тысяч. За последнее десятилетие количество смертельных исходов возросло на 12%. В России частота возникновения цирроза печени составляет 20–35 случаев на 100 000 населения. Стоит сказать, что это в первую очередь мужская болезнь. Сильный пол страдает ей в три раза чаще, чем женщины. Данное заболевание обычно развивается после 40 лет.
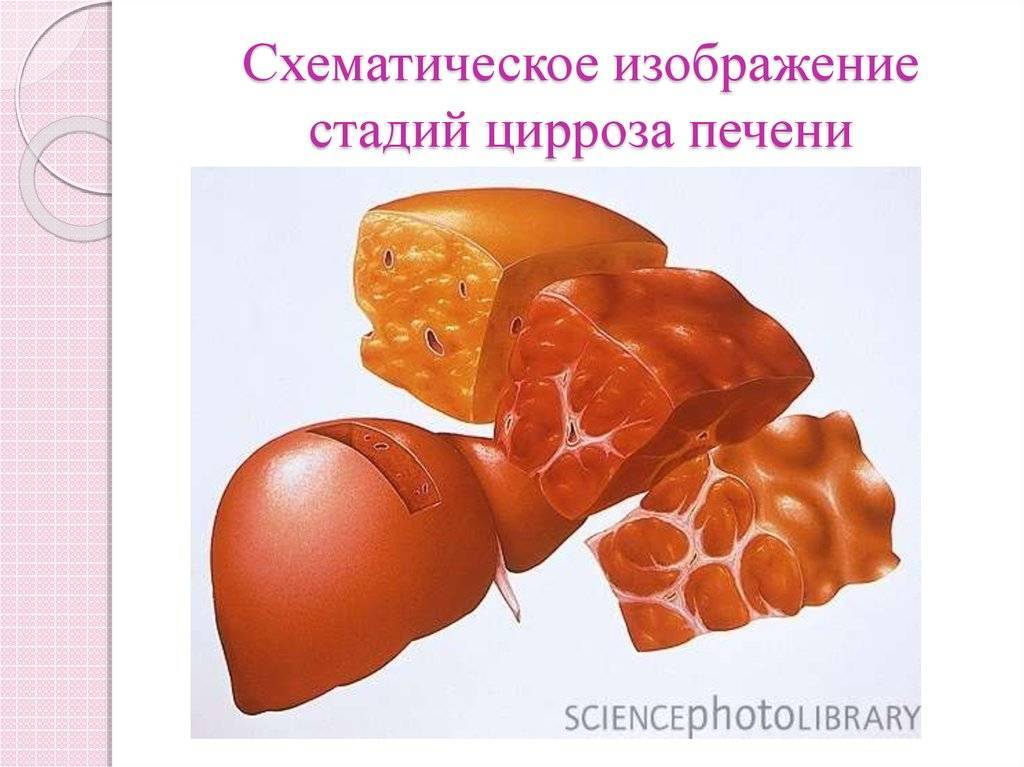
Цирроз печени имеет стадийное течение. Каждая стадия отличается степенью патологических изменений, симптомами и необходимым лечением. Для определения стадии используется специально разработанная для этого шкала по Чайлд-Пью. Для верной оценки требуется сдать некоторые анализы, а также учесть клинические проявления заболевания на текущий момент времени.
Первая степень практически не имеет симптомов, так как болезнь компенсирована. Анализы крови характеризуются снижением уровня билирубина, а также уменьшением протромбинового индекса до 60–80 единиц. При этом воспалительные процессы уже начались и погибшие гепатоциты замещаются соединительной тканью.
На второй стадии заболевания начинают появляться первые неспецифичные симптомы: слабость, апатия, головные боли, тошнота и поносы, слабый аппетит, дискомфорт в правом подреберье, кровотечения из носа и кровоточивость десен. У мужчин возможно облысение и увеличение молочных желез. Начинают проявляться печеночная энцефалопатия и асцит. Данная стадия называется субкомпенсированным циррозом, так как болезнь еще можно вернуть в стадию компенсации.
Обратите внимание!
Печеночная недостаточность — комплекс симптомов, который характеризуется нарушением одной или нескольких функций печени.
Асцит — одно из осложнений цирроза, проявляется скоплением свободной жидкости в брюшной полости.
Далее следует терминальная стадия, на которой энцефалопатия и асцит прогрессируют, кожные покровы обретают желтоватый цвет, наблюдается мышечная атрофия и анемия. Данная стадия опасна развитием серьезных осложнений, которые могут привести к летальному исходу. Среди таких осложнений: печеночная кома, тромбоз воротной вены, рак печени, внутренние кровотечения, а также инфекционные осложнения.
Как можно узнать о состоянии печени? Раньше для этого требовалось проведение биопсии, однако сейчас оценка возможна с помощью специального комплекса расчетных тестов, в которых используются результаты исследований крови и минимальные анамнестические данные, однако золотым стандартом остается биопсия. Специально разработанные алгоритмы определяют стадию фиброза (F0, F1, F2, F3, F4) и степень некровоспалительного процесса (А0, А1, А2, А3) по международной общепринятой системе METAVIR. Данная шкала включает в себя анализ 6 показателей: возраст, индекс массы тела, гипергликемия, количество тромбоцитов, уровень альбумина, отношение ферментов аспартатаминотрансферазы и аланинаминотрансферазы.
В зависимости от степени цирроза печени можно спрогнозировать продолжительность жизни пациента. В среднем более 7 лет живут около половины всех заболевших. При компенсированной стадии цирроза не менее 50% пациентов живут 7–10 лет. Субкомпенсированная стадия дает показатель пятилетней выживаемости около 40%. На стадии декомпенсации около 3 лет живут 10–40% пациентов.
Причины заболевания
Цирроз может быть вызван разными причинами, а самая распространенная из них — вирусы гепатита. Наиболее опасным для печени является гепатит С, так как он приводит к развитию цирроза в 97% случаев. Алкогольная форма развивается в результате неконтролируемого употребления спиртных напитков. Лекарственный тип возникает из-за длительного употребления гепатотоксических препаратов. Врожденная форма цирроза — результат некоторых генетических патологий (гемохроматоз, тирозиноз, галактоземия и др.). При недостаточном кровообращении и длительном венозном застое в печени диагностируется застойная форма заболевания. Обменно-алиментарный цирроз развивается в результате метаболических нарушений. Вторичный билиарный цирроз — следствие нарушения оттока желчи (болезнь развивается через 3–18 месяцев после нарушения проходимости желчных протоков). Если причина болезни не выяснена, такой цирроз называется криптогенным. Первичный билиарный цирроз также относится к категории заболевания неясной этиологии.
Признаки цирроза
Как уже упоминалось, симптомы цирроза печени зависят от стадии заболевания. Основными из них, независимо от этиологии, являются: пониженная трудоспособность, неприятные ощущения в животе, повышенная температура тела, боли в суставах. При осмотре выявляется умеренное увеличение селезенки, увеличение и уплотнение печени, деформация ее поверхности. На более серьезных стадиях наблюдается вздутие живота, тошнота и рвота, возможна диарея при употреблении жирной пищи, тяжесть и боль в правом подреберье. На терминальной стадии могут возникать желтуха, асцит, отеки ног, варикозное расширение вен пищевода. В некоторых случаях развивается геморрой. При обнаружении тех или иных заболеваний печени необходимо обращаться к врачу гастроэнтерологу-гепатологу.
Как вылечить цирроз печени?
Лечение цирроза — процесс длительный, и он представляет собой не столько лечение, сколько вторичную профилактику. При этом назначается специальная диета, гепатопротекторные препараты и комплекс витаминов, исключается прием гепатотоксических лекарственных средств, алкоголя. В целом сформировавшийся цирроз печени является необратимым состоянием и считается неизлечимым. Этиотропная терапия для большинства форм цирроза печени на данный момент отсутствует, исключением является вирусный гепатит, при котором могут назначаться противовирусные препараты.
Диета
При заболеваниях печени пациентам, как правило, назначают так называемую диету № 5, направленную на нормализацию функций органа и улучшение желчеотделения. Пищу необходимо принимать небольшими порциями 5–6 раз в день, при этом следует полностью исключить жареное и жирное. Предпочтение следует отдать вареной и приготовленной на пару пище. Обязательно употреблять достаточное количество воды — не менее 1,5 литров в день. Следует полностью отказаться от алкоголя. Количество белков ограничивается сотней граммов в день, соли —10-ю граммами в день. При асците назначают бессолевую диету.
Продукты, запрещенные к употреблению:
- любые химические пищевые добавки, в том числе консервы;
- жареное, соленое, маринованное, копченое;
- кондитерские изделия, шоколад, мороженое;
- животные жиры, маргарин, жирные мясо и мясные бульоны;
- соленые сыры, молочные продукты с высокой жирностью;
- бобовые, редька, шпинат, редис, щавель, чеснок, лук;
- кислые фрукты и ягоды;
- сладкие газированные напитки, крепкий чай и кофе.
Гомеопатические препараты
Наиболее популярны при лечении заболеваний печени такие гомеопатические средства, как:
- Phosphor 6, 12;
- Magnesia Muriatica 6;
- Lycopodium 6;
- Nux Vomica 6;
- Mercur dulcis 6 и др.
Кроме того, в гомеопатических препаратах можно встретить вытяжки из майского чистотела Chelidonium majus. Действительно, взятые за основу растения известны как народные средства для восстановления печени. Однако не стоит забывать, что гомеопатия как таковая официальной доказательной медициной не признана, и ее методы не проходят серьезных клинических испытаний. До сих пор не существует веских доказательств того, что она действует за счет заявленных полезных компонентов, а не за счет эффекта плацебо. Далеко не все пациенты гомеопатов отмечают улучшение своего самочувствия. В любом случае, гомеопатическое лечение печени — процесс длительный, занимающий не один месяц. Распад гепатоцитов и рост фиброзной ткани могут развиваться быстрее. Если говорить о циррозе печени, то у больного просто нет времени на рискованное лечение.
Медикаментозное лечение
При компенсированном и субкомпенсированном циррозе назначается поддерживающая терапия – строгая диета и гепатопротекторы (лекарства на основе глицирризиновой кислоты, фосфолипидов, аминокислот, расторопши (Silybum marianum Carduus marianus) и других компонентов, способствующих восстановлению функций печени). При вирусном циррозе используется противовирусная терапия (ПВТ). Однако, справедливо заметить, что специфического лечения цирроза нет.
Важно знать!
Глицирризиновая кислота — это биологически активное вещество, которое в природе встречается в корне солодки (Glycyrrhiza glabra), по имени этого растения оно и получило свое название. Однако гепатопротекторные функции глицирризиновой кислоты были изучены не так давно, поэтому до сих пор ее можно встретить далеко не в каждом лекарственном препарате против заболеваний печени. Особенно эффективен комплекс глицирризиновой кислоты и фосфатидилхолина — многочисленные клинические исследования показали его противовоспалительное, гепатопротекторное и антифибротическое действие.
На декомпенсированной стадии цирроза медикаментозная терапия мало эффективна и необходимо ставить вопрос о трансплантации (пересадке) печени. Таким образом, лечение цирроза – крайне непростая задача, поэтому лучше его предотвратить. С этой целью при заболевании печени невирусной природы или вирусном гепатите и недоступной ПВТ, врачи могут назначить российский препарат на основе глицирризиновой кислоты, который приемлем по цене и почти не имеет противопоказаний (за исключением стандартных: аллергических реакций на компонент, беременности и периода лактации). Компоненты препарата защищают печеночные клетки от повреждения, уменьшают воспаление, разрастание соединительной ткани и способствуют восстановлению органа.
Хирургическое вмешательство
Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени. Хирургическое вмешательство необходимо на последней, декомпенсированной, стадии заболевания, когда печень уже не выполняет своих функций. Кроме того, часть печени может быть взята у родственника больного или другого человека, который выразил свое согласие на эту операцию.
Цирроз — лечение в клинике Мэйо
Лечение цирроза в клинике Майо
Ваша группа по уходу в клинике Майо
В клинике Майо многопрофильная группа специалистов работает вместе, чтобы оценить и лечить каждого человека. Отделение гастроэнтерологии и гепатологии клиники Мэйо, в котором работают 13 специализированных групп и более 140 специалистов по заболеваниям пищеварения, является одним из крупнейших и наиболее опытных в мире.
Расширенная диагностика и лечение
Точная диагностика и определение стадии цирроза имеют важное значение при выборе лечения.Исследователи из клиники Мэйо изобрели магнитно-резонансную эластографию, неинвазивный тест, который отображает уплотнение печени. Эта современная визуализация помогает специалистам Mayo выявлять заболевание печени на ранней стадии, давая людям возможность начать лечение раньше и помогая улучшить результаты. Люди, проходящие лечение в клинике Мэйо, также одними из первых получили пользу от новых результатов, сделанных в клинике Мэйо.
Экспертиза и рейтинги
Опыт
Врачи клиники Мэйо обладают знаниями и опытом в оценке и уходе за людьми с циррозом, ежегодно лечя более 5000 человек от этого хронического заболевания печени.Если необходима трансплантация печени, во всех кампусах Мейо есть центры трансплантации. Хирурги Мэйо провели тысячи трансплантаций печени, а программа трансплантации печени клиники Мэйо имеет один из лучших показателей долгосрочной выживаемости в стране.
Пионеры в исследованиях
Помимо изобретения технологии для точной диагностики цирроза, исследователи клиники Мэйо разработали модель терминальной стадии болезни печени (MELD). Эта система оценок в настоящее время используется по всей стране для оценки прогрессирования заболевания и распределения органов для трансплантации.
Клиника
Mayo в Рочестере, штат Миннесота, занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report. Клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц при расстройствах пищеварения.
Расположение, проезд и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота.Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Mayo выберите свое местоположение ниже:
Расходы и страхование
Клиника Мэйо работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания.Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинике Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Февраль06, 2021
Что это такое, симптомы, причины и этапы
Обзор
Цирроз вызывает образование шрамов и узелков по всей печени.
Что такое цирроз печени?
Цирроз — это заболевание печени на поздней стадии, при котором здоровая ткань печени заменяется рубцовой тканью и печень необратимо повреждена.Рубцовая ткань мешает нормальной работе печени.
Многие виды заболеваний и состояний печени повреждают здоровые клетки печени, вызывая их гибель и воспаление. За этим следует восстановление клеток и, наконец, рубцевание тканей в результате процесса восстановления.
Рубцовая ткань блокирует кровоток через печень и снижает способность печени перерабатывать питательные вещества, гормоны, лекарства и природные токсины (яды). Он также снижает выработку белков и других веществ, вырабатываемых печенью.Цирроз в конечном итоге мешает печени работать должным образом. Поздняя стадия цирроза печени опасна для жизни.
Насколько распространен цирроз?
По оценкам ученых, цирроз печени поражает примерно одного из 400 взрослых в США. Он поражает примерно 1 из 200 взрослых в возрасте от 45 до 54 лет — возрастной группы, наиболее часто страдающей циррозом. Цирроз вызывает около 26000 смертей ежегодно в США и является седьмой ведущей причиной смерти в США среди взрослых в возрасте от 25 до 64 лет.
Кто болеет циррозом, кто подвергается наибольшему риску?
У вас больше шансов заболеть циррозом печени, если вы:
- Злоупотребляет алкоголем много лет.
- Больной вирусным гепатитом.
- Болеет диабетом.
- Страдают ожирением.
- Инъекционные наркотики с использованием общих игл.
- Имеют в анамнезе заболевания печени.
- Занимайтесь незащищенным сексом.
Цирроз — рак?
Нет, цирроз печени — это не рак. Однако у большинства людей с раком печени есть цирроз.Если у вас цирроз, у вас повышенный риск рака печени. Если у вас гепатит B или гепатит C, у вас повышенный риск рака печени, потому что эти заболевания часто приводят к циррозу. Любая причина заболевания печени может привести к циррозу, что увеличивает вероятность рака печени. (Даже если у вас гепатит B или жировая болезнь печени без цирроза, у вас повышенный риск рака печени.)
Цирроз — это наследственное заболевание?
Цирроз сам по себе не является наследственным заболеванием (передаваемым от родителей к ребенку).Однако некоторые заболевания, которые могут вызвать повреждение печени и привести к циррозу, являются наследственными заболеваниями.
Можно ли вылечить цирроз?
Вообще нет. Если вам сказали, что у вас цирроз, у вас поздняя стадия заболевания печени, и уже нанесенный ущерб необратим. Существует множество заболеваний печени и осложнений заболеваний печени, которые могут привести к циррозу. Если заболевание печени или осложнение выявлено на ранней стадии и успешно куплено, можно замедлить или остановить прогрессирование заболевания.
Является ли цирроз смертельным?
Диагноз цирроза печени не означает, что у вас немедленное смертельное заболевание. Однако по мере продолжения цирроза рубцов образуется больше, а функция печени продолжает ухудшаться. В конце концов, отказ вашей печени может стать опасным для жизни состоянием. Но надежда еще есть. Вы и ваша медицинская бригада обсудите, являетесь ли вы кандидатом на пересадку печени. В этом случае вы начнете процесс включения в национальный список реципиентов трансплантата печени.
Симптомы и причины
Каковы симптомы цирроза печени?
Симптомы цирроза печени зависят от стадии вашего заболевания. На начальных стадиях у вас может не быть никаких симптомов. Если у вас есть симптомы, некоторые из них носят общий характер и могут быть легко приняты за симптомы многих других болезней и недугов.
Ранние симптомы и признаки цирроза включают:
По мере ухудшения функции печени появляются другие, более распространенные симптомы цирроза, в том числе:
- Легкие синяки и кровотечения.
- Желтый оттенок кожи или белков глаз (желтуха).
- Кожный зуд.
- Отек (отек) ног, ступней и лодыжек.
- Накопление жидкости в животе / брюшной полости (асцит).
- Моча коричневатого или оранжевого цвета.
- Табуреты светлые.
- Путаница, трудности с мышлением, потеря памяти, изменения личности.
- Кровь в стуле.
- Покраснение ладоней.
- Паукообразные кровеносные сосуды, окружающие маленькие красные пятна на коже (телеангиэктазии).
- У мужчин: потеря полового влечения, увеличение груди (гинекомастия), сморщенные яички.
- У женщин: преждевременная менопауза (прекращение менструального цикла).
Болезнен ли цирроз?
Да, цирроз может быть болезненным, особенно когда болезнь ухудшается.О боли сообщают до 82% людей с циррозом печени, и более половины из них говорят, что их боль является длительной (хронической).
Большинство людей с заболеваниями печени сообщают о боли в животе. Боль в самой печени может ощущаться как тупая пульсирующая боль или колющее ощущение в правой верхней части живота прямо под ребрами. Общая боль и дискомфорт в животе также могут быть связаны с отеком из-за задержки жидкости и увеличением селезенки и печени, вызванными циррозом.
Боль может исходить как от болезней, приводящих к циррозу, так и от цирроза, которые могут усилить боль от существующих заболеваний.Например, если у вас неалкогольная жировая болезнь печени и у вас ожирение, у вас также может быть остеоартрит, а цирроз усугубляет боль в костях и суставах. Цирроз также вызывает воспалительные процессы во всем теле. Воспаление и реакция вашего организма на воспаление могут вызвать общую боль.
Что вызывает цирроз?
Наиболее частыми причинами цирроза печени являются:
- Злоупотребление алкоголем (связанное с алкоголем заболевание печени, вызванное длительным [хроническим] употреблением алкоголя).
- Хронические вирусные инфекции печени (гепатит В и гепатит С).
- Жирная печень, связанная с ожирением и диабетом, а не с алкоголем. Это состояние называется неалкогольным стеатогепатитом.
Все, что повреждает печень, может привести к циррозу. Другие причины включают:
- Наследственные болезни:
- Аутоиммунный гепатит (собственная иммунная система вашего организма атакует здоровую ткань печени, вызывая повреждение).
- Заболевания, которые повреждают или блокируют желчные протоки в печени (трубки, по которым желчь из печени в другие части пищеварительной системы; желчь помогает переваривать жиры):
- Первичный билиарный холангит (желчные протоки повреждаются, затем воспаляются, а затем повреждаются необратимо) .
- Первичный склерозирующий холангит (воспаление желчных протоков приводит к рубцеванию и сужению протоков и накоплению желчи в печени).
- Заблокирован желчный проток (может вызывать инфекции, скопление продуктов в печени).
- Атрезия желчевыводящих путей (младенцы рождаются с плохо сформированными или закупоренными желчными протоками, вызывающими повреждение, рубцевание, потерю ткани печени и цирроз).
- Хроническая сердечная недостаточность (вызывает скопление жидкости в печени, отек в других частях тела и другие симптомы).
- Редкое заболевание, такое как амилоидоз, при котором аномальные отложения в печени аномального белка, называемого амилоидом, нарушают нормальную функцию печени.
Изменения, вызванные заболеваниями печени, которые приводят к циррозу, являются постепенными. Клетки печени повреждаются, и если травма — по какой-либо причине — продолжается, клетки печени начинают умирать. Со временем рубцовая ткань заменяет поврежденные клетки печени, и печень перестает нормально функционировать.
Каковы осложнения цирроза печени?
Цирроз печени имеет много осложнений.Поскольку цирроз печени развивается в течение многих лет, некоторые из этих осложнений могут быть вашими первыми заметными признаками и симптомами заболевания.
Портальная гипертензия: Это наиболее частое серьезное осложнение. Портальная гипертензия — это повышение давления в воротной вене (большом кровеносном сосуде, по которому кровь от органов пищеварения поступает в печень). Это повышение давления вызвано блокировкой кровотока через печень в результате цирроза. Когда кровоток по венам частично заблокирован, вены пищевода, желудка или кишечника могут увеличиваться в размерах (состояние, называемое варикозным расширением вен).По мере увеличения давления в этих венах вены могут кровоточить или даже лопнуть, вызывая сильное внутреннее кровотечение.
Дополнительные осложнения портальной гипертензии включают:
- Отек (отек) ног, лодыжек или ступней.
- Скопление жидкости в брюшной полости (асцит).
- Отек / увеличение селезенки (спленомегалия).
- Образование и расширение (расширение) кровеносных сосудов в легких (гепатопульмональный синдром), приводящее к низкому уровню кислорода в крови и теле и одышке.
- Нарушение функции почек в результате портальной гипертензии как осложнение цирроза печени (гепаторенальный синдром). Это разновидность почечной недостаточности.
- Замешательство, затрудненное мышление, изменения в поведении, даже кома. Это происходит, когда токсины из кишечника не выводятся поврежденной печенью, циркулируют в кровотоке и накапливаются в мозгу (состояние, называемое печеночной энцефалопатией).
Гиперспленизм: Гиперспленизм — это гиперактивная селезенка.Это состояние вызывает быстрое и преждевременное разрушение клеток крови.
Инфекции: Цирроз увеличивает риск заражения и борьбы с серьезными инфекциями, такими как бактериальный перитонит (инфекция ткани, выстилающей внутреннюю стенку брюшной полости).
Недоедание: Ваша печень перерабатывает питательные вещества. Поврежденная печень затрудняет эту задачу и приводит к потере веса и общей слабости.
Рак печени: Большинство людей, у которых развивается рак печени, страдают циррозом печени.
Печеночная недостаточность: Многие заболевания и состояния вызывают печеночную недостаточность, включая цирроз печени. Как следует из названия, печеночная недостаточность возникает, когда ваша печень не работает достаточно хорошо, чтобы выполнять свои многочисленные функции.
Диагностика и тесты
Как диагностируется цирроз печени?
Ваш лечащий врач сначала спросит о вашей истории болезни, а также о лекарствах, отпускаемых без рецепта и по рецепту.Они также спросят о любых добавках или растительных продуктах, которые вы можете принимать. Ваш поставщик медицинских услуг может подозревать у вас цирроз печени, если у вас есть длительный анамнез злоупотребления алкоголем, инъекционных наркотиков или гепатит B или C и симптомы, перечисленные в этой статье.
Для диагностики цирроза ваш врач проведет медицинский осмотр и может заказать один или несколько из следующих тестов:
- Физический осмотр : Ваш врач осмотрит вас на предмет признаков и симптомов цирроза, включая: красные, похожие на пауков кровеносные сосуды на вашей коже; пожелтение кожи или белков глаз; синяки на коже; покраснение на ладонях; опухоль, нежность или боль в животе; увеличенная, твердая, бугристая текстура до нижнего края печени (той части печени, которая находится под грудной клеткой, которую можно прощупать).
- Анализы крови : Если ваш врач подозревает цирроз, ваша кровь будет проверена на наличие признаков заболевания печени. Признаки повреждения печени включают:
- Уровни альбумина и факторов свертывания крови ниже нормы (более низкие уровни означают, что ваша печень утратила способность вырабатывать эти белки).
- Повышенный уровень ферментов печени (предполагает воспаление).
- Повышенный уровень железа (может указывать на гемохроматоз).
- Наличие аутоантител (может указывать на аутоиммунный гепатит или первичный билиарный цирроз).
- Повышенный уровень билирубина (предполагает, что печень не работает должным образом, чтобы удалить билирубин из крови).
- Высокое количество лейкоцитов (указывает на инфекцию).
- Высокий уровень креатинина (признак заболевания почек, указывающий на позднюю стадию цирроза).
- Пониженный уровень натрия (является индикатором цирроза печени).
- Повышенный уровень альфа-фетопротеина (указывает на наличие рака печени).
Кроме того, другие анализы крови будут включать общий анализ крови для выявления признаков инфекции и анемии, вызванных внутренним кровотечением, и тест на вирусный гепатит для проверки на гепатиты B или C.
- Тесты изображений : Тесты изображений показывают размер, форму и текстуру печени. Эти тесты также могут определить количество рубцов, количество жира в печени и жидкости в брюшной полости. Вы можете заказать визуализирующие обследования печени, включая компьютерную томографию (КТ), УЗИ брюшной полости и магнитно-резонансную томографию (МРТ). Специальное ультразвуковое исследование, называемое транзиторной эластографией, измеряет содержание жира и степень жесткости в печени.Могут быть заказаны два разных типа эндоскопии: эндоскопическая ретроградная холангиопанкреатография для выявления проблем с желчевыводящими путями и / или верхняя эндоскопия для обнаружения расширенных вен (варикозного расширения вен) или кровотечения в пищеводе, желудке или кишечнике.
- Биопсия : образец ткани печени (биопсия) берется из вашей печени и исследуется под микроскопом. Биопсия печени может подтвердить диагноз цирроза, определить другие причины или степень повреждения или увеличения печени или диагностировать рак печени.
Есть ли стадии цирроза?
Если вам поставили диагноз цирроз печени, вы уже вышли из ранних стадий заболевания печени. Наличие цирроза означает, что в вашей печени есть рубцовая ткань, потому что она была повреждена.
Специалисты и исследователи в области печени разработали множество различных систем оценки для прогнозирования результатов и определения направлений лечения хронических заболеваний печени. Некоторые специфические заболевания печени также имеют свои собственные балльные системы. Однако не для каждого заболевания печени есть балльная система, и если у вас одновременно более одного заболевания печени, балльной системы нет.
По этим причинам, возможно, легче говорить о циррозе печени в соответствии с системой классификации, которую вы, скорее всего, услышите от своего лечащего врача. Он или она может сослаться на то, что у вас компенсированный или декомпенсированный цирроз.
Компенсированный цирроз печени означает, что у вас цирроз, но у вас еще нет заметных симптомов (у вас нет симптомов). Результаты вашей лабораторной работы и визуализации могут быть нормальными. Биопсия печени может быть единственным способом подтвердить диагноз цирроза.Средняя выживаемость у пациентов с компенсированным циррозом печени составляет примерно от 9 до 12 лет. (Медиана — это средняя точка в наборе чисел, поэтому такое же количество особей прожило менее 9–12 лет, как и число особей, которые выжили в течение этого временного диапазона.)
Декомпенсированный цирроз печени означает, что цирроз печени обострился до такой степени, что появились заметные симптомы. Ваш лечащий врач распознает ваше состояние на основе вашего анамнеза, физических и лабораторных данных.У вас есть по крайней мере одно осложнение, которое включает желтуху, асцит, печеночную энцефалопатию, гепаторенальный синдром, кровотечение из варикозно расширенных вен или рак печени. Обычно вас госпитализируют в больницу. Средняя выживаемость у пациентов с декомпенсированным циррозом печени составляет примерно два года.
Ведение и лечение
Есть ли лекарство от цирроза печени?
Нет, от цирроза нет лекарства.Ущерб, уже нанесенный вашей печени, необратим. Однако, в зависимости от первопричины цирроза, вы можете предпринять определенные действия, чтобы предотвратить его обострение. Эти действия включают:
- Прекратить употребление алкоголя.
- Лечить хронический гепатит (если он у вас).
- Избегайте лекарств, вызывающих нагрузку на печень.
- Придерживайтесь здоровой, хорошо сбалансированной диеты с низким содержанием жиров, например, средиземноморской диеты.
Следуйте другим советам, перечисленным в разделе «Профилактика» данной статьи.
Каковы цели лечения цирроза печени?
Цели лечения цирроза печени:
- Замедляет дальнейшее повреждение вашей печени.
- Профилактика и лечение симптомов.
- Профилактика и лечение осложнений.
Как лечится цирроз печени?
Лечение зависит от причины цирроза печени и степени повреждения.
Хотя от цирроза нет лекарства, лечение может замедлить или остановить его прогрессирование и уменьшить количество осложнений.
Лечение причин цирроза:
- Заболевание печени, связанное с алкоголем: Если у вас развился цирроз печени в результате злоупотребления алкоголем, прекратите употреблять алкоголь. Если вам нужна помощь, попросите своего врача дать рекомендации по программам лечения алкогольной зависимости.
- Гепатит B или C: Доступно несколько одобренных противовирусных препаратов для лечения гепатита B и C.
- Неалкогольная жировая болезнь печени: Лечение неалкогольной жировой болезни печени включает снижение веса, соблюдение здоровой диеты, выполнение физических упражнений и выполнение инструкций врача по лечению диабета.
- Наследственные болезни печени: Лечение зависит от конкретного наследственного заболевания. Лечение направлено на устранение симптомов и устранение осложнений. Лечение дефицита альфа-1-антитрипсина может включать прием лекарств для уменьшения отека живота и ног, антибиотиков для лечения инфекций и других лекарств от осложнений. Лечение гемохроматоза заключается в удалении крови для снижения уровня железа в крови. Лечение болезни Вильсона — это лекарства для удаления меди из организма и цинка для предотвращения абсорбции меди.При муковисцидозе назначают лекарства для улучшения функции легких, методы очистки слизистой и лечения осложнений. Лечение болезней накопления гликогена, поражающих печень, заключается в поддержании необходимого уровня глюкозы.
- Аутоиммунный гепатит: Лечение включает в себя лекарства, подавляющие вашу иммунную систему.
- Заболевания, которые повреждают или блокируют желчные протоки в печени: Лечение включает такие лекарства, как урсодиол (Actigall®) или хирургическое вмешательство по открытию суженных или закупоренных желчных протоков.
- Сердечная недостаточность: Лечение зависит от причины и стадии сердечной недостаточности. К лекарствам относятся препараты для лечения высокого кровяного давления, снижения уровня холестерина, удаления из организма лишней жидкости (отеков) и улучшения насосной функции сердца. Другие методы лечения включают имплантацию устройств, которые помогают перекачивать кровь или контролировать сердечный ритм, операции по разблокированию артерий или замене или ремонту сердечных клапанов, а также операцию по пересадке сердца.
- Лекарства, которые могут способствовать развитию цирроза: Ваш врач проверит все ваши лекарства, чтобы определить, вызывают ли какие-либо проблемы для вашей печени, и если да, то отмените прием препарата, снизьте дозировку или, если возможно, переключитесь на другой препарат.
Как лечить осложнения цирроза?
Портальная гипертензия: Портальная гипертензия в основном является результатом хронической терминальной стадии болезни печени. Лечение заключается в лечении многих его осложнений. Лечение портальной гипертензии включает:
- Назначение бета-блокаторов или нитратов для снижения артериального давления в венах.
- Прекращение кровотока через варикозные узлы для остановки или уменьшения дальнейшего кровотечения с помощью процедуры с использованием крошечных эластичных лент (перевязка) или склеротерапии.
- Перенаправление крови из воротной вены для снижения давления в воротной вене и остановки кровотечения из варикозно расширенных вен. Это достигается с помощью одного из двух методов — дистального спленоренального шунта или трансъюгулярного внутрипеченочного портосистемного шунта.
- Назначение лактулозы для поглощения из крови токсинов, которые возникают в результате печеночной энцефалопатии, вызывающей симптомы, включая спутанность сознания и другие психические изменения.
- Слив лишней жидкости из брюшной полости (асцит) в ходе процедуры, называемой парацентезом, или прием мочегонных препаратов для уменьшения избыточной жидкости (отека) в ногах и других частях тела.
Бактериальный перитонит: Будут назначены антибиотики и вливание протеина (альбумина). Обычно пациенты поступают в больницу для лечения и наблюдения. После диагноза бактериального перитонита будет назначен пероральный антибиотик для ежедневного применения, чтобы предотвратить рецидив инфекции.
Рак печени: Лечение зависит от стадии рака и других факторов. Можно попробовать одно или несколько методов лечения. Варианты включают операцию по удалению части вашей печени или всей вашей печени (которая должна быть заменена новой печенью в рамках трансплантации печени) и нехирургические методы разрушения опухоли, включая абляцию, химиотерапию, таргетную терапию (препараты, направленные на раковые гены или ткани ), иммунотерапия и лучевая терапия (введение шарика, испускающего излучение, в кровеносные сосуды, питающие опухоль).
Почечная недостаточность: Лечение может включать прием лекарств, диализ и трансплантацию почки, в зависимости от причины и степени недостаточности.
Печеночная недостаточность: Лечение зависит от того, есть ли у вас острая или хроническая недостаточность. При хронической печеночной недостаточности изменения в диете и образе жизни включают отказ от алкоголя и лекарств, которые вредят печени; есть меньше красного мяса, сыра и яиц; похудения; контролировать высокое кровяное давление и диабет и сократить потребление соли.
Острые методы лечения печеночной недостаточности включают внутривенное введение жидкости для поддержания артериального давления, слабительные средства для выведения токсинов из организма и мониторинг уровня глюкозы в крови.
Если у вас острая или хроническая печеночная недостаточность, ваш специалист по печени может порекомендовать пересадку печени. Трансплантация печени может быть сделана от живого или умершего донора. Пересадить нужно только часть донорской печени. Печень — единственный человеческий орган, способный к восстановлению.
Много тестов требуется как от вас (реципиента трансплантата печени), так и от человека, который жертвует часть своей печени или трупную печень (печень от умершего человека). Если ваши врачи определят, что вам нужна трансплантация печени, вы будете внесены в национальный список ожидания трансплантации печени, в котором перечислены пациенты по группе крови, размеру тела и степени тяжести терминальной стадии заболевания печени.
Профилактика
Как предотвратить цирроз печени?
Еда и напитки:
- Не злоупотребляйте алкоголем. Если вы употребляете алкоголь, ограничьте количество и частоту употребления алкоголя. Если вы пьете более двух порций в день, если вы мужчина, или более одного напитка, если вы женщина, вы увеличиваете свой риск.Напиток — это бокал вина, банка пива объемом 12 унций или порция крепких напитков объемом 1,5 унции. При заболевании печени вообще нельзя употреблять алкоголь.
- Придерживайтесь хорошо сбалансированной диеты с низким содержанием жиров, например, средиземноморской диеты. Хорошо сбалансированная здоровая диета состоит из фруктов, овощей, нежирных белков и цельнозерновых продуктов.
- Не ешьте сырые морепродукты, особенно устриц и моллюсков. Эти продукты могут содержать бактерии, вызывающие серьезные заболевания.
- Уменьшите количество соли в своем рационе.Используйте другие приправы для придания вкуса вашей еде.
Здоровые привычки тела:
- Поддерживайте здоровый вес. Избыток жира в организме может повредить печень. Если у вас избыточный вес, обратитесь к своему врачу за планом по снижению веса.
- Регулярно занимайтесь спортом.
- Регулярно посещайте своего врача для проверки. Следуйте медицинским рекомендациям, чтобы контролировать ожирение, диабет, гипертонию (высокое кровяное давление) и холестерин (высокий уровень плохого холестерина [LDL] и / или низкий уровень хорошего холестерина [HDL]) и высокий уровень триглицеридов.
- Бросьте курить, если вы курите.
Практика здоровой печени:
- Избегайте рискованного поведения, которое может привести к заражению гепатитом B или C, например совместного использования игл при употреблении запрещенных наркотиков или незащищенных половых контактов.
- Сделайте прививку от гепатита B. Если у вас уже есть гепатит, спросите своего поставщика, подходит ли вам медикаментозное лечение.
- Сделайте ежегодную прививку от гриппа и спросите, имеет ли смысл вакцинация от пневмонии (люди с циррозом печени более подвержены инфекциям).
- Избегайте нестероидных противовоспалительных препаратов (таких как ибупрофен [Адвил®, Мотрин®] индометацин [Индоцин®] целекоксиб [Целебрекс®] и аспирин) и высоких доз ацетаминофена (Тайленол®). Ацетаминофен можно безопасно принимать в дозе до 2000 мг в день. Эти препараты могут вызывать или ухудшать функцию печени.
- Принимайте все лекарства и приходите на прием к врачу в соответствии с рекомендациями врача.
Перспективы / Прогноз
Что мне ожидать, если у меня цирроз?
Вашему печени уже нанесено непоправимое повреждение.Но ваша печень — большой орган. Если часть вашей печени все еще работает, вы можете замедлить прогрессирование заболевания, в зависимости от его причины. Например, если цирроз печени вызван злоупотреблением алкоголем, вам необходимо немедленно бросить пить. Если вы страдаете ожирением или диабетом, вам необходимо сбросить вес и контролировать уровень сахара в крови, чтобы снизить ущерб, наносимый жировой болезнью печени.
Вы и ваш лечащий врач или команда будете работать вместе, чтобы определить, что вызывает ваш цирроз, и какие осложнения могли возникнуть в результате цирроза, и лечить их соответствующим образом.
Какова продолжительность жизни людей с циррозом печени?
Ожидаемая продолжительность жизни зависит от нескольких факторов, включая причину и серьезность цирроза, реакцию на лечение, наличие осложнений цирроза, ваш возраст и любые другие существующие общие проблемы со здоровьем. Спросите своего специалиста по печени о продолжительности вашей жизни, поскольку каждый человек уникален, с уникальными общими проблемами со здоровьем и конкретными проблемами со здоровьем печени.
Если у вас запущенный цирроз печени, возможна трансплантация печени.Вы и ваши врачи обсудите, подходит ли вам этот вариант.
Что такое оценка по шкале Чайлда-Тюркотта-Пью и шкала MELD?
Оценка по шкале Чайлд-Тюркотт-Пью (CTP), также известная просто как оценка по шкале Чайлд-Пью, — это клиническая оценка, которая сообщает вашим врачам, насколько серьезно ваше заболевание печени, и прогнозирует ожидаемую выживаемость. Система оценки обеспечивает оценку наличия пяти клинических показателей (лабораторные значения билирубина, сывороточного альбумина и протромбинового времени; наличие асцита и печеночной энцефалопатии) и степени тяжести каждого из этих показателей.
| Оценка по Чайлд-Тюркотт-Пью | ||
|---|---|---|
| Статус класса | Тяжесть болезни печени | Двухлетняя выживаемость 9047 9047 |
| Класс B | Умеренный | 60% |
| Класс C | Тяжелый | 35% |
Модель конечной стадии болезни печени (оценка MELD) представляет собой оценку используется для оценки срочности трансплантации печени.Чем хуже ваша функция печени, тем выше ваша оценка MELD и тем выше ваша позиция в списке трансплантатов. Оценка детской терминальной стадии болезни печени (PELD) аналогична шкале MELD, но используется для оценки детей в возрасте до 12 лет.
Жить с
Когда мне следует позвонить в службу 911 или обратиться в отделение неотложной помощи?
Если у вас цирроз печени и вы испытываете следующее, звоните 911:
- Ваши фекалии (кал) черные и смолистые или содержат кровь (может быть темно-бордового или ярко-красного цвета).
- Вас рвет кровью.
- Белки ваших глаз желтеют.
- У вас затрудненное дыхание.
- У вас вздутие живота.
- У вас тремор или дрожь в мышцах.
- Вы сбиты с толку, раздражительны, дезориентированы, сонливы, забывчивы или «затуманены».
- У вас есть изменение в вашем уровне сознания или бдительности; вы теряете сознание.
Какие врачи будут лечить мой цирроз?
В зависимости от стадии цирроза к вашему лечению могут быть привлечены разные поставщики медицинских услуг.Медицинские работники, которые могут быть частью вашей медицинской бригады, включают:
- Ваш основной лечащий врач.
- Гастроэнтеролог (врач, специализирующийся на заболеваниях желудочно-кишечного тракта).
- Гепатолог (врач, специализирующийся на заболеваниях печени).
- Нефролог (врач, специализирующийся на заболеваниях почек).
- Диетолог.
- В состав группы по трансплантации печени входят: гепатолог, хирург-трансплантолог, анестезиолог, специалист по инфекционным заболеваниям, нефролог, диетолог, фармацевт-трансплантолог, физиотерапевт и терапевт, ведущий дела / социальный работник и медсестры.
Записка из клиники Кливленда
Цирроз печени — поздняя стадия заболевания печени и его осложнений. Цирроз приводит к тому, что ваша печень не функционирует должным образом. Ваша печень играет жизненно важную роль во многих процессах и функциях, которые поддерживают вашу жизнь.
Хотя рубцы от болезней печени вызывают необратимые повреждения, можно прожить долгую жизнь. В зависимости от первопричины можно замедлить или остановить обострение цирроза.Многие причины и осложнения, приводящие к циррозу, поддаются лечению или контролю. Если вы пьете алкоголь, остановитесь. Если у вас неалкогольная жировая болезнь печени, сбросьте вес и контролируйте метаболические факторы риска. Если у вас диабет, убедитесь, что вы следуете рекомендациям врача. Принимайте все лекарства от всех ваших заболеваний в соответствии с указаниями вашей медицинской бригады. Сделайте прививку от гепатита А и В.
Не теряйте надежды, если у вас терминальная стадия цирроза.Вы и ваша медицинская бригада будете работать вместе, чтобы внимательно следить за своим состоянием и помещать вас в список ожидания донорской печени.
Диагностика, тесты, ведение и лечение
Обзор
Анатомия печени
Что такое рак печени?
Рак — это заболевание, которое возникает, когда аномальные клетки растут слишком быстро и оставляют меньше места для нормальных клеток.
Рак печени можно классифицировать двумя способами. Первичный рак печени начинается в ткани печени. Наиболее распространенный тип первичного рака печени называется гепатоцеллюлярной карциномой. Число случаев первичного рака печени в Соединенных Штатах с годами растет.
Вторичный рак печени — это рак, который возник в другом месте тела и перешел в печень. Этот тип также называют метастатическим раком печени.
Что делает печень?
Печень — один из важнейших органов тела.Печень разделена на части, называемые долями, и действует как фильтр для крови. Он выводит из крови вредные вещества, которые позже выводятся из организма в виде отходов. Печень также:
- Вырабатывает желчь — жидкость, которая помогает переваривать жир.
- Переваривает и накапливает другие питательные вещества из пищи, например сахар, который используется для получения энергии.
- Вырабатывает вещества, используемые для многих функций организма, в том числе те, которые вызывают образование тромбов.
Каковы факторы риска рака печени?
Фактор риска не означает, что у вас разовьется болезнь, но он увеличивает ваши шансы заболеть.Факторы риска рака печени включают:
- Наличие других заболеваний печени, включая гепатит B или C (вирусные заболевания, поражающие печень) или цирроз (заболевание, вызывающее рубцевание). Наличие в семейном анамнезе заболеваний печени, которые могут вызвать цирроз (заболевания печени, передаваемые в семье), также является фактором риска.
- Болеет диабетом.
- Ожирение.
- Быть мужчиной. Мужчины чаще заболевают раком печени, чем женщины.
- Употребление слишком большого количества алкоголя в течение длительного периода времени.
- Воздействие яда, производимого плесневыми культурами.
Симптомы и причины
Каковы признаки и симптомы рака печени?
Когда рак печени находится на начальной стадии, симптомы могут отсутствовать. Если ваша печень опухла, вы можете заметить следующие симптомы: Возможно, у вас:
- Шишка под грудной клеткой или боль в правой части живота, или боль возле правого плеча.
- Желтуха (заболевание, при котором кожа и глаза желтеют).
- Необъяснимая потеря веса, тошнота или потеря аппетита.
- Усталость.
- Моча темного цвета.
- Вздутие живота.
Однако помните, что рак печени — лишь одна из причин, по которой печень может опухать.
Что вызывает рак печени?
Рак печени может быть вызван такими заболеваниями печени, как гепатит. Наличие цирроза также увеличивает ваш риск. Однако у некоторых людей, заболевших раком печени, нет других заболеваний печени.Во многих случаях истинная причина неизвестна.
Диагностика и тесты
Как диагностируется рак печени?
Ваш врач может подумать о раке печени, если во время медицинского осмотра обнаружит уплотнения или другие симптомы. Врач может назначить другие анализы, например:
- Анализы крови: Тест маркеров сыворотки измеряет количество определенных веществ, связанных с раком.При раке печени, циррозе и гепатите уровень альфа-фетопротеина (AFP) может быть выше. Высокий уровень АФП считается онкомаркером. Тесты на ферменты печени, которые показывают высокий уровень ферментов печени, также могут указывать на заболевание печени.
- Ультразвук (сонография) : Этот тест позволяет получить изображения структур мягких тканей.
- Компьютерная томография (компьютерная томография) : Этот специальный тип рентгеновского снимка позволяет получать подробные изображения органов.
- Магнитно-резонансная томография (МРТ) : Этот тест дает очень четкие изображения человеческого тела с помощью большого магнита, радиоволн и компьютера.
- Ангиограмма: Во время этого теста краситель вводится в артерию, чтобы показать ткань печени и любые опухоли.
- Лапароскопия: Врач использует тонкую трубку со светом (лапароскоп) для наблюдения за печенью и другими органами в области желудка.
- Биопсия: Удаление ткани для исследования под микроскопом. Это можно сделать с помощью лапароскопа. Биопсия — самый надежный способ определить рак.
Какие стадии рака печени?
Когда вы слышите, что у вас рак, у вас может возникнуть мысль: «Распространяется ли он?» Врач использует процесс, называемый стадией, чтобы поставить диагноз рака от I до IV.Чем выше число, тем больше вероятность распространения рака. Рак также определяется тем, как его можно лечить, в основном решая, можно ли удалить рак хирургическим путем.
Стадии рака печени включают следующие:
- Стадия I : одна опухоль обнаруживается только в печени.
- Стадия II : Обнаружена одна опухоль, но она распространилась на кровеносные сосуды, ИЛИ присутствует более одной опухоли, но все они меньше 3 см.
- Стадия III : При раке печени стадии III существует несколько опухолей, и одна из них, по крайней мере, больше 5 см, ИЛИ рак переместился за пределы печени в крупные кровеносные сосуды, другой орган или лимфу. узлы.
- Стадия IV : Рак распространился на другие части тела, такие как легкие или кости, а также лимфатические узлы.
Рецидив рака печени также можно назвать рецидивирующим. Рецидивирующий рак печени может вернуться в печень или в любую другую часть тела.
Ведение и лечение
Как лечится рак печени?
Если у вас рак печени, ваше лечение и шанс на выздоровление (также называемый прогнозом) могут зависеть от некоторых факторов.К ним относятся ваше общее состояние здоровья, насколько хорошо работает ваша печень, стадия рака и уровень альфа-фетопротеина.
Рак печени можно лечить одним или несколькими методами: хирургическим вмешательством, местно-регионарной терапией, различными видами лекарственной терапии и даже трансплантацией печени.
Хирургическое лечение
- Частичная гепатэктомия : Удаление части печени, от небольшого клина до целой доли.
- Тотальная гепатэктомия и трансплантация печени : Удаление всей печени и замена ее одной от донора органов.
Другие виды лечения
- Абляционная терапия: Разрушение опухолей в печени без их удаления. Есть несколько способов сделать это, например, криоабляция, микроволновая абляция, радиочастотная абляция и абляция этанолом.
- Химиотерапия: Использование лекарств для уничтожения раковых клеток или предотвращения их размножения. Химиотерапия может быть системной (таблетки или инъекции, которые проходят через все тело).
- Таргетная терапия: Использование лекарств, направленных на гены или ткани рака.Таргетная терапия отличается от химиотерапии.
- Иммунотерапия: Использование лекарств, которые заставляют иммунную систему организма убивать раковые клетки. Это тоже отличается от химиотерапии.
- Loco — региональный терапия : Введение радиационных шариков в кровеносный сосуд, питающий опухоль (радиоэмболизация). Другой вариант этого вида терапии — химиоэмболизация печеночной артерии. Химиотерапевтический препарат в сочетании с шариками блокирует артерию.
Профилактика
Как предотвратить рак печени?
Хотя полностью предотвратить рак печени невозможно, вы можете предпринять следующие меры, чтобы снизить вероятность заболеть раком печени:
- Избегайте поведения, ведущего к циррозу печени. Не употребляйте алкоголь.Достигайте или поддерживайте здоровый вес, чтобы предотвратить неалкогольную жировую болезнь печени.
- Сделайте вакцину против гепатита B. Эта вакцина безопасна почти для всех. Спросите своего врача о вакцине против гепатита А.
- Избегайте заражения гепатитом С, практикуя безопасный секс, не используя внутривенные препараты и отказываясь делать татуировку или пирсинг в любом тату-салоне, который не может доказать вам, что они используют чистые иглы. Если вы все же используете внутривенные препараты, не используйте общие иглы и не чистые иглы.
- Спросите своего врача, как часто вам следует проходить обследование на рак печени, если у вас есть какой-либо тип заболевания печени.Также спросите о проверках, если вы много пьете, страдаете диабетом или весите больше рекомендованного.
Перспективы / Прогноз
Каковы перспективы, если у вас рак печени?
Ваш прогноз, также называемый вашим прогнозом, зависит от таких вещей, как ваше общее состояние здоровья, тип и стадия рака, а также от того, насколько хорошо вы реагируете на лечение.
Рак печени будет вылечен у небольшого числа людей, которым удастся успешно провести трансплантацию органов. Рак печени также излечивается примерно у каждого третьего человека, перенесшего операцию по удалению опухолей или частей печени. Неэффективное лечение рака печени приводит к летальному исходу, но исследователи ежедневно работают над поиском более эффективных методов лечения.
Ресурсы
Где вы можете найти информацию или поддержку, если у вас рак печени?
Вот список нескольких организаций, которые могут помочь при раке печени.Кроме того, спросите своего лечащего врача о любых предложениях.
Вот еще несколько ресурсов:
Подкасты клиники Кливленда
Посетите нашу страницу подкастов Butts & Guts, чтобы узнать больше о состояниях пищеварения и вариантах лечения от экспертов Cleveland Clinic.
Изучить связанный контент
Асцит: причины, осложнения и лечение
Обзор
Что такое асцит?
Асцит — это накопление чрезмерного количества жидкости внутри живота (живота).Это частая проблема у пациентов с циррозом (рубцеванием) печени. Примерно у 80% пациентов с циррозом печени развивается асцит.
Каковы факторы риска развития асцита?
Распространенными факторами риска развития асцита являются любые заболевания, которые могут вызвать цирроз печени. К ним относятся гепатит B, гепатит C и алкоголизм / злоупотребление алкоголем. К другим заболеваниям, которые приводят к скоплению жидкости, относятся застойная сердечная недостаточность и почечная недостаточность.Рак органов брюшной полости также может привести к асциту.
Симптомы и причины
Что вызывает асцит?
Асцит — это конечный результат ряда событий. Цирроз печени — самая частая причина асцита. Когда возникает цирроз, кровоток через печень блокируется.Эта закупорка вызывает повышение давления в главной вене (воротной вене), по которой кровь от органов пищеварения доставляется в печень. Это состояние называется портальной гипертензией. Асцит возникает при развитии портальной гипертензии. Почки не могут вывести с мочой достаточное количество натрия (соли). Неспособность избавить организм от соли приводит к скоплению жидкости в брюшной полости, что приводит к асциту.
Каковы симптомы асцита?
У большинства людей с асцитом живот становится большим, и они быстро набирают вес.У некоторых людей также развиваются отеки лодыжек и одышка.
Диагностика и тесты
Как диагностируется асцит?
Асцит диагностируется на основании медицинского осмотра, истории болезни, анализов крови, УЗИ или компьютерной томографии и парацентеза. Парацентез — это процедура, при которой игла вводится через брюшную стенку (после местной анестезии) и удаляется жидкость.Эта жидкость исследуется на наличие признаков инфекции, рака или других проблем со здоровьем.
Ведение и лечение
Каковы осложнения асцита?
- Боль в животе , дискомфорт и затрудненное дыхание: Эти проблемы могут возникнуть, когда в брюшной полости скапливается слишком много жидкости.Это может ограничить способность пациента есть, ходить и выполнять повседневные действия.
- Инфекция: Жидкости, которые накапливаются в кишечнике в результате асцита, могут быть инфицированы бактериями. Когда это происходит, состояние называется спонтанным бактериальным перитонитом. Обычно это вызывает жар и боли в животе. Диагноз обычно ставится путем взятия пробы из брюшной полости, как описано выше (т. Е. Путем выполнения парацентеза). Спонтанный бактериальный перитонит — серьезное заболевание, требующее лечения антибиотиками внутривенно.После выздоровления от этой инфекции необходимо длительное лечение пероральными антибиотиками, чтобы инфекция не повторилась.
- Жидкость в легких: Это состояние называется гидротораксом печени. Брюшная жидкость заполняет легкие (в основном с правой стороны). Это приводит к одышке, кашлю, гипоксемии (недостатку кислорода в крови) и / или дискомфорту в груди. Гидроторакс печени лучше всего лечить, удаляя абдоминальный асцит с помощью парацентеза.
- Почечная недостаточность: Ухудшение цирроза печени может привести к почечной недостаточности.Это состояние называется гепаторенальным синдромом. Это редко, но является серьезным заболеванием и может привести к почечной недостаточности.
Каковы лучшие методы лечения асцита?
Ограничьте количество соли в своем рационе. Самый важный шаг к лечению асцита — резко снизить потребление соли. Рекомендуемые пределы — 2000 мг или меньше в день. Посещение специалиста по питанию (диетолога) полезно, особенно потому, что трудно определить содержание соли в пище. Можно использовать заменители соли, не содержащие калия.
Часто для лечения асцита пациентам требуются диуретики («водные таблетки»). Принимайте эти таблетки в соответствии с предписаниями. Распространенными диуретиками являются спиронолактон (Aldactone®) и / или фуросемид (Lasix®). Эти водные таблетки могут вызвать проблемы с вашими электролитами (натрий, калий) и функцией почек (креатинин). Прием водных таблеток не заменяет сокращение потребления соли. Оба необходимы для лечения асцита.
Другие, все более агрессивные методы лечения включают:
- Парацентез как лечение: Иногда жидкость продолжает накапливаться в брюшной полости, несмотря на использование диуретиков и ограниченную солевую диету.В этих случаях пациентам может потребоваться парацентез для удаления этого большого количества лишней жидкости.
- Хирургия: В качестве лечения иногда используется хирургическая установка шунта (трубки) между главной веной (воротной веной) и меньшими венами. Радиолог может установить шунт непосредственно через печень, тем самым уменьшив портальную гипертензию и уменьшив асцит. Увеличивая кровоток, все органы тела могут лучше выполнять свои функции. Например, у пациентов с асцитом улучшение функции почек помогает избавить организм от избытка натрия (соли) и предотвратить скопление жидкости.
- Трансплантат печени : ** ** Этот подход предназначен для пациентов с очень тяжелым циррозом печени, у которых отказывает печень.
Профилактика
Что я могу сделать, чтобы контролировать свой асцит?
- Ежедневно взвешивайтесь. Позвоните своему врачу, если вы набираете более 10 фунтов (или более 2 фунтов в день в течение 3 дней подряд).
- Ограничьте количество употребляемого алкоголя. А еще лучше вообще не употреблять алкогольные напитки. Уменьшение количества употребляемого алкоголя снижает риск развития асцита.
- Ограничьте использование нестероидных противовоспалительных средств (НПВП). Ибупрофен (Advil®, Motrin®), аспирин, индометацин, сулиндак являются примерами НПВП. Эти препараты воздействуют на почки, задерживая воду и соль в организме.
- Следуйте рекомендациям по диете с низким содержанием соли. Рекомендуемые пределы — 2000 мг или меньше в день.
Симптомы, причины, тесты и лечение
Обзор
Что такое гепатит В?
Гепатит B — серьезная инфекция печени, вызывающая воспаление (отек и покраснение), которое может привести к повреждению печени. Гепатит B, также называемый HBV и Hep B, может вызвать цирроз (отвердение или рубцевание), рак печени и даже смерть.
Какие типы гепатита В?
Существует два типа инфекции гепатита В: острая и хроническая.
Острая
Острая инфекция возникает вначале, когда вы впервые заражаетесь гепатитом В. Многие люди могут избавиться от него и выздороветь. Фактически, это верно примерно для 4 из 5 инфицированных взрослых.
хроническая токсичность
Если вы не можете избавиться от инфекции в течение шести месяцев или дольше, у вас хронический гепатит B.(Хронический означает продолжительный). Это хронический гепатит В, который приводит к воспалениям и серьезным и, возможно, смертельным заболеваниям, таким как цирроз печени и рак печени. Лечение может замедлить развитие болезни, снизить вероятность рака печени и повысить ваши шансы на выживание.
Насколько распространен гепатит В?
Гепатит B довольно распространен в Африке и в регионе западной части Тихого океана. Во всем мире около 292 миллионов человек инфицированы хроническим гепатитом B.В США эта цифра превышает 2 миллиона человек.
Число инфекций в США снижалось, но меньшее количество вакцинаций среди взрослых в сочетании с началом опиоидного кризиса и употреблением инъекционных наркотиков привело к их повторному росту. Зараженные женщины могут передать инфекцию своим детям. Дети, инфицированные до 5 лет, с большей вероятностью заболеют хронической инфекцией, чем инфицированные в более позднем возрасте.
Симптомы и причины
Каковы симптомы гепатита В?
Некоторые инфицированные никогда не заболевают.У других недавно инфицированных симптомы сохраняются в течение нескольких недель. Симптомы могут быть незначительными или интенсивными и могут включать:
- Боль в мышцах или суставах.
- Боль в желудке.
- Потеря аппетита.
- Легкая лихорадка.
- Жидкий стул (диарея).
- Недостаток энергии.
- Запор.
- Желтая кожа или глаза (желтуха).
- Тошнота в животе.
- Коричневая моча.
Более 90% людей, заболевших гепатитом B во взрослом возрасте, в конечном итоге избавляются от симптомов.
Как распространяется гепатит В?
Вы можете заразиться гепатитом В при контакте с кровью, спермой и другими жидкостями организма инфицированного человека. Заразиться можно по:
- Незащищенный секс.
- Совместное использование или использование грязных игл для употребления наркотиков, татуировок или пирсинга.
- Совместное использование предметов повседневного обихода, которые могут содержать жидкости организма, включая бритвы, зубные щетки, украшения для пирсинга и кусачки для ногтей.
- Обращение к врачу, не пользующемуся стерильными инструментами.
- Быть укушенным инфицированным.
- Родился от инфицированной беременной женщины.
Гепатит В не распространяется через:
- Поцелуи в щеку или губы.
- Кашель или чихание.
- Обнимать, пожимать руки или держаться за руки.
- Есть пищу, приготовленную инфицированным.
- Грудное вскармливание.
Каковы факторы риска заражения гепатитом В?
Из-за способа распространения гепатита В люди, наиболее подверженные риску заражения, включают:
- Дети, матери которых инфицированы гепатитом В.
- Дети, усыновленные из стран с высоким уровнем инфицирования гепатитом В.
- Люди, практикующие незащищенный секс и / или которым был поставлен диагноз инфекции, передающейся половым путем.
- Люди, которые живут или работают в учреждениях, таких как тюрьмы или коллективные дома.
- Медицинские работники и службы быстрого реагирования.
- Люди, использующие общие иглы или шприцы.
- Люди, живущие в тесном контакте с больным хроническим гепатитом В.
- Люди, находящиеся на диализе.
Кто является носителем гепатита В?
Носители гепатита B — это люди, у которых в крови есть вирус гепатита B, хотя они и не чувствуют себя больными. От 6% до 10% людей, заразившихся вирусом, станут носителями и могут заразить других, даже не подозревая об этом. В мире более 250 миллионов человек являются носителями ВГВ, при этом от 10% до 15% от общего числа проживают в Индии. Дети подвергаются наибольшему риску стать носителями.Около 9 из 10 младенцев, инфицированных при рождении, становятся носителями ВГВ, и около половины детей, инфицированных в возрасте от рождения до 5 лет, являются носителями вируса. Анализ крови может сказать вам, являетесь ли вы носителем гепатита B.
Диагностика и тесты
Как диагностируется гепатит В?
Существует три основных способа диагностики HBV-инфекции.В их числе:
- Анализы крови: Анализы сыворотки (или плазмы) крови показывают, как иммунная система вашего организма реагирует на вирус. Анализ крови также может сказать вам, есть ли у вас иммунитет к HBV.
- УЗИ брюшной полости: Ультразвук использует звуковые волны, чтобы показать размер и форму вашей печени, а также насколько хорошо по ней течет кровь.
- Биопсия печени: Небольшой образец ткани печени удаляется через крошечный разрез и отправляется в лабораторию для анализа.
Анализ крови, который используется для диагностики гепатита B, не является тестом, который вы обычно проходите во время посещения врача. Часто инфицированные люди впервые узнают, что у них гепатит B, когда они идут сдавать кровь. Сдача крови обычно проверяется на наличие инфекции.
Вирус можно обнаружить в течение 30–60 дней после заражения. Приблизительно у 70% взрослых с гепатитом В развиваются симптомы, которые, как правило, появляются в среднем через 90 дней после первоначального контакта с вирусом.
Ведение и лечение
Как лечится гепатит В?
Ваш лечащий врач будет лечить вас в зависимости от того, какой у вас гепатит B, острый или хронический.
Острый гепатит В
Если у вас разовьется острая (кратковременная) форма заболевания, вам, вероятно, не потребуется лечение.Вместо этого ваш врач, скорее всего, посоветует вам много отдыхать, пить много жидкости и соблюдать здоровую диету, чтобы поддерживать ваше тело в борьбе с инфекцией.
Хронический гепатит В
Если у вас хронический гепатит B, вам может быть назначена медикаментозная терапия. Обычно медикаментозную терапию применяют только при активном заболевании печени. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило семь препаратов для лечения гепатита В. Два являются инъекционными формами интерферона, а пять других противовирусных препаратов — таблетками.
Эти лекарства нужно будет принимать каждый день. Они помогают, замедляя размножение вируса в вашей системе. Это помогает уменьшить отек и повреждение печени. Вам нужно будет регулярно наблюдать за ранними признаками поражения печени и рака печени. Ваш лечащий врач захочет видеть вас один или два раза в год.
Каковы долгосрочные последствия гепатита В?
К отдаленным осложнениям гепатита В могут относиться:
- Становление носителем гепатита В.
- Хроническая инфекция гепатита В.
- Цирроз (рубцевание печени).
- Рак печени.
- Печеночная недостаточность.
- Смерть.
Есть ли лекарство от хронического гепатита В?
В настоящее время не существует полного излечения от гепатита B. Но при правильном лечении люди, живущие с этим вирусом, могут рассчитывать на нормальную жизнь. Соблюдение здорового питания и отказ от алкогольных напитков и табачных изделий — важнейшие компоненты в борьбе с этим заболеванием.
Вам также следует посещать врача, знакомого с гепатитом B, не реже одного раза в год, хотя лучше всего два раза в год, чтобы контролировать свою печень с помощью анализов крови и медицинских изображений. Как и в случае с большинством болезней, раннее обнаружение приводит к лучшему результату. Если вы подверглись воздействию вируса, вам следует сделать инъекцию антител в течение 12 часов после заражения.
Какие методы лечения доступны для лечения хронического гепатита В, если лекарства не работают?
Если у вас запущенный гепатит B, вы также можете стать кандидатом на пересадку печени.Этот путь не всегда приводит к излечению, потому что вирус продолжает оставаться в кровотоке после трансплантации. Чтобы предотвратить повторное заражение после трансплантации, вам могут назначить иммуноглобулин против гепатита B с противовирусным средством.
Что входит в трансплантацию печени?
Пересадка печени считается необходимой, когда печень повреждена и не может функционировать, или в некоторых случаях рака печени. Ваша печень очень важна. Он отвечает за многие функции, связанные с тем, чтобы ваше тело оставалось здоровым и могло переваривать пищу.
Вы можете иметь право на трансплантацию, если у вас хроническая инфекция гепатита B или некоторые заболевания, которые могут возникнуть в результате этого, включая рак печени и цирроз. Вам нужно будет пройти тестирование и пройти обследование, прежде чем вас утвердят на трансплантацию. Вполне вероятно, что вас поместят в список ожидания, пока будет найден соответствующий орган.
Пожертвованная печень поступает от двух типов доноров: живых и умерших. Поскольку печень может регенерироваться, можно использовать часть печени для трансплантации.Оставшиеся участки как у донора, так и у получателя вырастут в печень соответствующего размера.
Люди, которым делают пересадку печени, должны принимать препараты против отторжения до конца своей жизни. Эти препараты делают вас более восприимчивыми к инфекциям. Однако трансплантация печени со временем стала более успешной и продолжает улучшаться.
Профилактика
Можно ли предотвратить гепатит В?
Вакцина против гепатита В — один из лучших способов борьбы с болезнью.Это безопасно, эффективно и широко доступно. С 1982 года во всем мире было введено более одного миллиарда доз вакцины. Всемирная организация здравоохранения (ВОЗ) заявляет, что эффективность вакцины против вируса составляет 98-100%. Новорожденные должны быть вакцинированы.
Заболевание удалось предотвратить благодаря:
- Повсеместное внедрение безопасных методов работы с кровью во всем мире. По данным ВОЗ, 97% крови, сдаваемой во всем мире, в настоящее время проверяется на ВГВ и другие заболевания.
- Более безопасные методы инъекции крови с использованием чистых игл.
- Практика безопасного секса.
Вы можете помочь предотвратить заражение гепатитом B:
- Практика безопасного секса (использование латексных или полиуретановых презервативов при любом половом акте).
- Никогда не пользуйтесь предметами личной гигиены, такими как зубные щетки или бритвы.
- Делать татуировки или делать пирсинг только в магазинах, где соблюдаются безопасные правила гигиены.
- Отсутствие совместного использования игл для употребления наркотиков.
- Попросите вашего лечащего врача сдать анализы крови, чтобы определить, есть ли у вас ВГВ или есть ли у вас иммунитет.
Есть ли у вакцины против гепатита В какие-либо побочные эффекты?
В большинстве случаев вакцина не вызывает побочных эффектов. Не рекомендуется пациентам с аллергией на дрожжи. В Соединенных Штатах Центры по контролю за заболеваниями и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов регулярно проводят мониторинг всех одобренных на федеральном уровне вакцин для контроля качества.
Кому следует сделать прививку от гепатита В?
Все новорожденные должны быть вакцинированы. Кроме того, вакцину следует сделать людям моложе 18 лет, которые не были вакцинированы при рождении.К другим группам, которым следует обязательно пройти вакцинацию, относятся группы, относящиеся к определенным категориям повышенного риска, например:
- Лица с другими хроническими заболеваниями печени, терминальной стадией заболевания почек (почек) или с ВИЧ / СПИДом.
- Путешественники в районы мира с высоким уровнем инфицирования ВГВ и из них.
- Люди, употребляющие инъекционные наркотики.
- Люди, имеющие более одного сексуального партнера.
- Мужчины, практикующие секс с мужчинами.
- Взрослые с сахарным диабетом.
- Сексуальные партнеры инфицированных людей и людей, живущих вместе с инфицированными людьми.
- Люди, контактирующие с кровью и другими биологическими жидкостями, в том числе специалисты в области здравоохранения и общественной безопасности, а также люди, которые работают в тюрьмах и других местах, заботясь о людях, которые не могут позаботиться о себе сами.
Действует ли вакцина против гепатита В на всю жизнь?
Исследования показывают, что вакцина остается эффективной до 20 лет. Возможно, вакцины хватит на всю жизнь, но это не подтверждено. Бустерная вакцина против гепатита В предлагается, если первоначальная вакцина теряет эффективность.
Перспективы / Прогноз
Каковы перспективы для людей с гепатитом В?
Перспективы людей с ВГВ сейчас лучше, чем когда-либо прежде. Вы, безусловно, способны жить полноценной жизнью и сохранять здоровье. Вам следует регулярно проходить осмотры у поставщика медицинских услуг, который имеет квалификацию для лечения гепатита B, возможно, у врача печени.
Убедитесь, что вы вакцинированы против гепатита A. Проконсультируйтесь с лечащим врачом или фармацевтом, прежде чем принимать другие лекарства или безрецептурные продукты, включая добавки и натуральные продукты. Они могут помешать приему лекарств или повредить печень. Например, прием больших доз ацетаминофена (Тайленол®) может нанести вред вашей печени.
Следуйте обычным рекомендациям по ведению здорового образа жизни:
- Ешьте питательную пищу, выбирая из множества овощей, фруктов и полезных белков.Говорят, что овощи семейства крестоцветных (например, капуста, брокколи, цветная капуста и брюссельская капуста) особенно хороши для защиты печени.
- Регулярно занимайтесь спортом.
- Не кури и не пей. И табак, и алкоголь вредны для печени.
- Делайте то, что помогает вам справиться со стрессом, например ведите дневник, разговаривайте с другими, медитируйте и занимайтесь йогой.
- Избегайте вдыхания токсичных паров.
Жить с
Что нужно знать о беременности и гепатите В?
Беременная женщина, больная гепатитом В, может передать инфекцию своему ребенку во время родов.Это верно как для вагинальных родов, так и для кесарева сечения.
Вам следует попросить своего поставщика медицинских услуг проверить вас на гепатит B, когда вы узнаете, что беременны. Однако, хотя вам и вашему лечащему врачу важно знать, есть ли у вас гепатит B, это состояние не должно влиять на течение вашей беременности.
Если результат теста положительный, ваш поставщик медицинских услуг может предложить вам обратиться к другому поставщику медицинских услуг, врачу-печени, который имеет опыт лечения людей с инфекциями гепатита B.У вас может быть высокая вирусная нагрузка, и вам может потребоваться лечение в течение последних 3 месяцев беременности. Вирусная нагрузка — это термин, обозначающий количество инфекции внутри вас.
Вы можете предотвратить заражение вашего ребенка гепатитом B, сделав ему прививку от гепатита B в течение нескольких часов после рождения вместе с иммуноглобулином против гепатита B. Эти два снимка делаются в двух разных местах ребенка. Это первые нужные уколы.
В зависимости от типа вакцины необходимо ввести еще две или три дозы, обычно, когда ребенку исполняется 1 месяц, а затем — 6 месяцев, причем последнюю (если есть третья) вакцинации, когда ребенку исполняется 1 год. Старый.Крайне важно, чтобы все новорожденные были вакцинированы против гепатита B, но еще более важно, если вы сами больны гепатитом B.
Можно ли заразиться более чем одной формой гепатита?
Да. В разное время можно заразиться разными формами гепатита. Например, если у вас был гепатит A или гепатит C, вы все равно можете заразиться гепатитом B.
Что нужно знать о гепатите В перед поездкой?
Гепатит B довольно распространен в Китае и других странах Азии, где каждый двенадцатый человек заражен вирусом, хотя многие не знают об этом.Перед поездкой в эти места вам следует убедиться, что вы сделали прививку от вируса.
Помимо вакцинации, вы можете принять следующие дополнительные меры предосторожности, чтобы снизить риск заражения вирусом:
- Воздерживаться от употребления запрещенных наркотиков.
- Всегда используйте презервативы из латекса или полиуретана во время секса.
- Убедитесь, что во время всех сеансов пирсинга, татуировок и иглоукалывания используются новые стерильные иглы.
- Избегайте прямого контакта с кровью и биологическими жидкостями.
- Знайте статус ВГВ всех ваших сексуальных партнеров.
- Спросите своего врача о возможной вакцинации перед поездкой в место, где распространен гепатит B.
Записка из клиники Кливленда
Гепатит B — это заболевание печени, которое может нанести серьезный вред вашему здоровью. Одна из причин, по которой это опасно, заключается в том, что она может оставаться незамеченной в течение многих лет, повреждая вашу печень. Поговорите со своим врачом о тестировании на гепатит B, если у вас есть основания полагать, что вы не были вакцинированы, или если вы вели рискованное поведение.Если результат теста положительный, следуйте указаниям врача, чтобы прожить более долгую, здоровую и счастливую жизнь.
Тошнота и рвота: лечение и уход
Обзор
Что такое тошнота и рвота?
Тошнота и рвота — это не болезни, а симптомы многих различных состояний, таких как инфекция («желудочный грипп»), пищевое отравление, укачивание, переедание, непроходимость кишечника, болезнь, сотрясение мозга или травма мозга, аппендицит и мигрень.Тошнота и рвота иногда могут быть симптомами более серьезных заболеваний, таких как сердечные приступы, заболевания почек или печени, заболевания центральной нервной системы, опухоли головного мозга и некоторые формы рака.
В чем разница между тошнотой и рвотой?
Тошнота — это беспокойство в желудке, которое часто сопровождает позывы к рвоте, но не всегда приводит к рвоте. Рвота — это насильственное, произвольное или непроизвольное опорожнение («рвота») содержимого желудка через рот.Некоторые триггеры, которые могут вызвать рвоту, могут исходить от желудка и кишечника (инфекции, травмы и пищевое раздражение), внутреннего уха (головокружение и укачивание) и головного мозга (травмы головы, инфекции головного мозга, опухоли и мигренозные головные боли). .
Кто чаще испытывает тошноту и рвоту?
Тошнота и рвота могут возникать как у детей, так и у взрослых. Люди, проходящие лечение рака, такое как лучевая терапия или химиотерапия, имеют повышенный риск тошноты и рвоты.Беременные женщины в первом триместре также могут испытывать тошноту и рвоту, обычно называемые «утренним недомоганием». По оценкам, от 50 до 90 процентов беременных женщин испытывают тошноту, а от 25 до 55 процентов — рвоту.
Возможные причины
Что вызывает тошноту или рвоту?
Причины тошноты и рвоты очень похожи.Многие вещи могут вызвать тошноту. Некоторые частые причины:
- Морская болезнь и другие болезни движения
- Ранняя беременность
- Сильная боль
- Воздействие химических токсинов
- Эмоциональный стресс (страх)
- Болезнь желчного пузыря
- Пищевое отравление
- Расстройство желудка
- Различные вирусы
- Определенные запахи или запахи
Причины рвоты различаются в зависимости от возраста. У взрослых рвота обычно возникает в результате вирусной инфекции и пищевого отравления, а иногда и в результате укачивания и болезней, при которых у человека наблюдается высокая температура.У детей рвота обычно возникает из-за вирусной инфекции, пищевого отравления, укачивания, переедания или кормления, кашля и болезней, при которых у ребенка высокая температура. Хотя в редких случаях закупорка кишечника может вызвать рвоту, чаще всего в раннем младенчестве.
Обычно рвота безвредна, но может быть признаком более серьезного заболевания. Вот некоторые примеры серьезных состояний, которые могут вызвать тошноту или рвоту:
Еще одна проблема, вызывающая рвоту, — обезвоживание.Взрослые имеют более низкий риск обезвоживания, потому что они обычно могут обнаружить симптомы обезвоживания (например, повышенную жажду и сухость губ или во рту). Дети имеют больший риск обезвоживания, особенно если рвота сопровождается диареей, потому что маленькие дети часто не могут рассказать взрослым о симптомах обезвоживания. Взрослые, ухаживающие за больными детьми, должны знать об этих видимых признаках обезвоживания:
- Сухость губ и рта
- Запавшие глаза
- Учащенное дыхание или пульс
У младенцев родители должны обращать внимание на снижение мочеиспускания и впалый родничок (мягкое пятно на макушке ребенка).
Уход и лечение
Что можно сделать для контроля или облегчения тошноты и рвоты?
Есть несколько способов контролировать или облегчить тошноту; однако, если эти методы не помогают облегчить тошноту, поговорите со своим врачом.
При попытке контролировать тошноту:
- Пейте прозрачные или ледяные напитки.
- Ешьте легкую безвкусную пищу (например, соленые крекеры или простой хлеб).
- Избегайте жареной, жирной или сладкой пищи.
- Ешьте медленно и ешьте меньше и чаще.
- Не смешивайте горячую и холодную пищу.
- Пейте напитки медленно.
- Избегайте физической активности после еды.
- Не чистите зубы после еды.
- Выбирайте продукты из всех групп продуктов, так как вы можете их переносить для полноценного питания.
Лечение рвоты (независимо от возраста и причины) включает:
- Постепенное употребление большего количества прозрачных жидкостей
- Отказ от твердой пищи до тех пор, пока эпизод рвоты не пройдет
- отдыхает
- Временное прекращение приема всех пероральных лекарств, которые могут вызвать раздражение желудка и усилить рвоту
Если рвота и диарея длятся более 24 часов, следует использовать пероральный регидратирующий раствор для предотвращения и лечения обезвоживания.
Рвота, связанная с хирургическим вмешательством, лучевой терапией, противоопухолевыми препаратами, алкоголем и морфином, часто можно лечить с помощью другого типа лекарственной терапии. Существуют также рецептурные и безрецептурные препараты, которые можно использовать для контроля рвоты, связанной с беременностью, укачиванием и головокружением. Однако перед применением этих методов лечения вам следует проконсультироваться со своим врачом.
Как предотвратить тошноту?
Тошноту можно предотвратить с помощью:
- Обедание небольшими порциями в течение дня вместо трех обильных приемов пищи
- Есть медленно
- Избегайте трудноперевариваемых продуктов
- Употребление холодных продуктов или продуктов комнатной температуры, чтобы избежать тошноты от запаха горячих или теплых продуктов
Отдых после еды и поднятие головы на 12 дюймов над ступнями помогает уменьшить тошноту.
Если вы чувствуете тошноту, когда просыпаетесь утром, съешьте крекеры перед тем, как встать с постели, или съешьте перекус с высоким содержанием белка (нежирное мясо или сыр) перед сном. Пейте жидкость между (а не во время) приемов пищи и пейте не менее шести-восьми стаканов воды по 8 унций в день, чтобы предотвратить обезвоживание. Попробуйте есть, когда вас не тошнит.
Как предотвратить рвоту, если вас тошнит?
Рвоту можно предотвратить, употребляя небольшое количество прозрачных подслащенных жидкостей, таких как газированные напитки, фруктовые соки (кроме апельсинового и грейпфрутового, поскольку они слишком кислые) и фруктовое мороженое.Напитки, содержащие сахар, успокаивают желудок лучше, чем другие жидкости. Отдыхайте в положении сидя или лежа на подпорке. Активность может усилить тошноту и привести к рвоте.
Для детей: купируйте стойкий кашель и жар с помощью лекарств, отпускаемых без рецепта. Чтобы лечить укачивание в автомобиле, сядьте ребенка так, чтобы он смотрел на переднее лобовое стекло (наблюдение за быстрым движением через боковые окна может усилить тошноту).
Ограничьте количество закусок и не подавайте сладкие закуски с обычными газированными напитками.Не позволяйте детям есть и играть одновременно. Поощряйте их делать перерыв во время перекуса.
Когда звонить доктору
Когда следует обращаться к врачу?
Время появления тошноты или рвоты может указывать на причину. Когда они появляются вскоре после еды, тошнота или рвота могут указывать на психическое расстройство или язвенную болезнь.Тошнота или рвота через один-восемь часов после еды могут указывать на пищевое отравление. Для появления симптомов болезней пищевого происхождения, таких как сальмонелла, может потребоваться больше времени из-за времени инкубации.
Человек, который испытывает тошноту, должен проконсультироваться с врачом, если она длится более одной недели и есть вероятность беременности. Рвота обычно проходит в течение шести — 24 часов, и ее можно лечить дома.
Вам следует обратиться к врачу, если домашнее лечение не работает, присутствует обезвоживание или известная травма (например, травма головы или инфекция) вызывает рвоту.
Отведите вашего младенца или ребенка до 6 лет к врачу, если:
- Рвота продолжается более нескольких часов
- Также присутствует диарея
- Признаки обезвоживания
- Температура выше 100 градусов по Фаренгейту
- Ребенок не мочился шесть часов
Отведите ребенка старше 6 лет к врачу, если:
- Рвота длится один день
- Диарея в сочетании с рвотой продолжается более 24 часов
- Есть признаки обезвоживания
- Температура выше 102 градусов по Фаренгейту
- Ребенок не мочился шесть часов
Взрослым следует проконсультироваться с врачом, если рвота продолжается более одного дня, если диарея и рвота длятся более 24 часов, а также при наличии признаков умеренного обезвоживания.
Немедленно обратитесь к врачу при появлении следующих признаков или симптомов:
- Кровь в рвоте (вид «кофейной гущи»)
- Сильная головная боль или ригидность шеи
- Летаргия
- Путаница
- Пониженная настороженность
- Сильная боль в животе
- Рвота с температурой выше 101 градуса по Фаренгейту
- Присутствуют рвота и диарея
- Учащенное дыхание или пульс
Есть ли осложнения от продолжительной тошноты или рвоты?
Постоянная рвота в сочетании с диареей может привести к обезвоживанию.Детям младшего возраста или людям с тяжелым обезвоживанием может потребоваться более агрессивное лечение.
Симптомы, причины, стадии, диагностика и лечение
ИСТОЧНИКИ:
Американский фонд печени: «Прогрессирование заболевания печени», «Цирроз», «Как передается или распространяется гепатит С?» «Как я могу предотвратить заражение гепатитом С?» «Кто подвержен риску заражения гепатитом С?» «Гепатит В», «25 способов полюбить свою печень».
Афина Здоровье: «Цирроз.
British Liver Trust: «Алкоголь и наркотики», «Жизнь после трансплантации печени».
Клиника Кливленда: «Цирроз печени», «Что такое портальная гипертензия?»
Hepatitis C Online: «Оценка и прогноз пациентов с циррозом».
Клиника Мэйо: «Цирроз», «Цирроз: диагностика», «Варикозное расширение вен пищевода: симптомы», «Цирроз: причины», «Гепатит В.»
Руководство Merck: «Алкогольная болезнь печени».
Национальный институт диабета, болезней органов пищеварения и почек: «Диагностика цирроза», «Что такое цирроз?» «Безалкогольная жирная болезнь печени (НАЖБП) и неалкогольный стеатогепатит (НАСГ)», «Питание, диета и питание при НАЖБП и НАСГ: как моя диета может помочь предотвратить или лечить НАЖБП и НАСГ?»
Медицинский центр Университета Питтсбурга: «Можете ли вы жить без печени?»
UpToDate: «Цирроз (за гранью основ).«
KidsHealth:« Ваша печень ».
CDC:« Алкоголь и общественное здравоохранение: часто задаваемые вопросы ».
Адвокат по гепатиту С:« Что такое цирроз? »
Liverfoundation.org:« Прогрессирование болезни печени: цирроз » , »« Неалкогольная жировая болезнь печени ».
Medlineplus.gov:« Цирроз ».
Департамент по делам ветеранов США:« Вирусный гепатит — цирроз: Руководство для пациентов ».
NIH.gov:« Варианты лечения при декомпенсации. цирроз ».
Britishlivertrust.org: «Цирроз и запущенная болезнь печени».
Hepatic Medicine: «Варианты лечения декомпенсированного цирроза».
Ucsf.edu: «Когда показана трансплантация печени при циррозе?»
Национальная служба здравоохранения (Великобритания): «Цирроз — профилактика», «Цирроз — причины».
Американский семейный врач : «Цирроз: диагностика, лечение и профилактика».
Deutsches Arzteblatt International : «Этиология, диагностика и профилактика цирроза печени.