ABC-медицина
Данное заболевание связано с изменением слизистой эпителиальной ткани шейки матки. Дисплазия встречается не так часто, как эрозия, и обычно обнаруживается у женщин в возрасте 25-40 лет. Нередко специалисты считают дисплазию шейки матки предраковым состоянием, поэтому дифференциальную диагностику и лечение откладывать не рекомендуется.
Степени дисплазии
Чтобы облегчить постановку диагноза, разработана классификация дисплазии шейки матки по степеням – стадиям заболевания. Чем обширнее повреждения эпителия, тем выше риск развития рака.
Дисплазия шейки матки 1 степени. Обозначается как CIN1. На данной стадии затрагиваются отдельные клетки эпителия, обычно самые верхние его слои. Дисплазия 1 степени не имеет характерных признаков, поэтому ее достаточно трудно диагностировать. На этой стадии заболевание можно обнаружить благодаря скринингу.
Дисплазия шейки матки 2 степени. Обозначается как CIN2. О развитии дисплазии шейки матки 2 стадии свидетельствует распространение патологического процесса в более глубокие слои слизистой. При этом внешних признаков также не наблюдается.
Дисплазия шейки матки 3 степени. Обозначается как CIN3. При данной степени заболевания структура клеток эпителия сильно меняется, охватывая все более обширные и глубокие слои слизистой, в частности базальный слой. По сути, дисплазию шейки матки 3 стадии называют предраковым состоянием. В некоторых случаях этот этап заболевания может сопровождаться появлением опухоли – карциномы, которая еще не получила распространение в организме.
Симптомы дисплазии
Сами по себе патологические процессы в слизистой матки обычно не имеют проявлений. Но нередко они сопровождаются различными инфекционными заболеваниями, передающимися половым путем и имеющими ярко выраженные признаки. Во многих случаях женщины с таким диагнозом страдают от цервицита (воспаления цервикального канала), вируса папилломы человека, трихомониаза. Как правило, симптомами дисплазии шейки матки могут служить следующие жалобы:
Как правило, симптомами дисплазии шейки матки могут служить следующие жалобы:
- зуд во влагалище;
- боли внизу живота, имеющие тянущий характер;
- патологические выделения, в частности кровянистые, не относящиеся к менструации и сопровождающиеся неприятным запахом;
- ощущение дискомфорта или даже боли при половом акте.
Поскольку перечисленные симптомы могут свидетельствовать о наличии разных женских заболеваний, поставить верный диагноз может только специалист. При отсутствии сопутствующих болезней половой сферы дисплазия шейки матки может быть обнаружена в ходе медицинского обследования, в частности при обычном осмотре. К характерным для данной патологии признакам специалисты относят покраснение и рыхлость пораженной слизистой оболочки, появление на ее поверхности пятен различного диаметра и цвета, незначительные изъязвления и эрозии. Для уточнения диагноза врач обычно проводит дополнительные исследования, например, кольпоскопию (аппаратный осмотр влагалища), биопсию (забор клеток, ткани на анализ).
Лечение дисплазии
Метод лечения дисплазии шейки матки может назначить гинеколог или гинеколог-онколог с учетом причины возникновения и степени распространения заболевания. При этом врачом принимаются во внимание провоцирующие факторы, которыми могут быть беременность, тяжелые роды, хирургические вмешательства в органы половой сферы, а также курение и сниженный иммунитет женщины. Как правило, на начальной стадии назначается консервативное лечение, включающее иммуностимулирующие средства, витамины. При этом пациентка постоянно находится под наблюдением, регулярно, примерно раз в 3 месяца, проходит обследования. В тяжелых случаях, связанных с повышенным риском развития рака, применяются более радикальные методы – такие как «прижигание», удаление измененного участка слизистой с помощью лазера, жидкого азота, радионожа.
За консультацией по вопросам диагностирования и лечения дисплазии шейки матки вы можете обратиться по номеру + 7 (495) 223-38-83.
Дисплазия шейки матки, методы лечения и цены
Дисплазия шейки матки, согласно определению, данному Всемирной Организацией Здравоохранения, представляет собой изменения на шейке матки, связанные с появлением атипичных клеток (нарушение структуры и созревания, дифференцировки клеток) в среднем и базальном слое слизистой шейки матки, без изменений в поверхностном слое. Постепенно процесс приводит к изменению структуры слоистости эпителия шейки матки.
Формируется дисплазия, как правило, в области так называемой «зоны трансформации», на границе шейки матки и цервикального канала – в месте перехода многослойного плоского эпителия в однослойный цилиндрический эпителий. Термин дисплазия появился в 1956 году, был принят ВОЗ в 1973 году. В медицинской среде используется еще одно синонимичное понятие – «цервикальная интраэпителиальная неоплазия».
Причина страха
- Что говорят о дисплазии шейки матки пациентки…
Светлана, сообщение на женском форуме:
«У меня такая история, была обнаружена дисплазия первой степени. Уже года полтора как лечусь, ставлю всякие свечи, пью таблетки. Но, я боюсь заниматься сексом, потому что после интима кровит, я устала уже от тонны лекарств, а еще страшно что она может в рак перейти».
Виктория, сообщение на женском форуме:
«Поделюсь с вами грустной историей. Мне сейчас двадцать четыре, не рожала, но планирую. Года три назад обнаружили ВПЧ. Потом была диагностирована дисплазия легкой степени, врач настойчиво мне советовала прижечь. Но, я, испугалась и все ждала. За три месяца я дотянула до второй степени. После этого меня отправили в онкодиспансер, где мне сделали операцию. Результаты — дисплазия третьей степени. жду, пока шейка заживет после хирургии и на анализы. Поэтому советую лечиться, не ждать».
- Как характеризуют дисплазию шейки матки специалисты…
На данный момент врачи признают дисплазию достаточно опасным состоянием.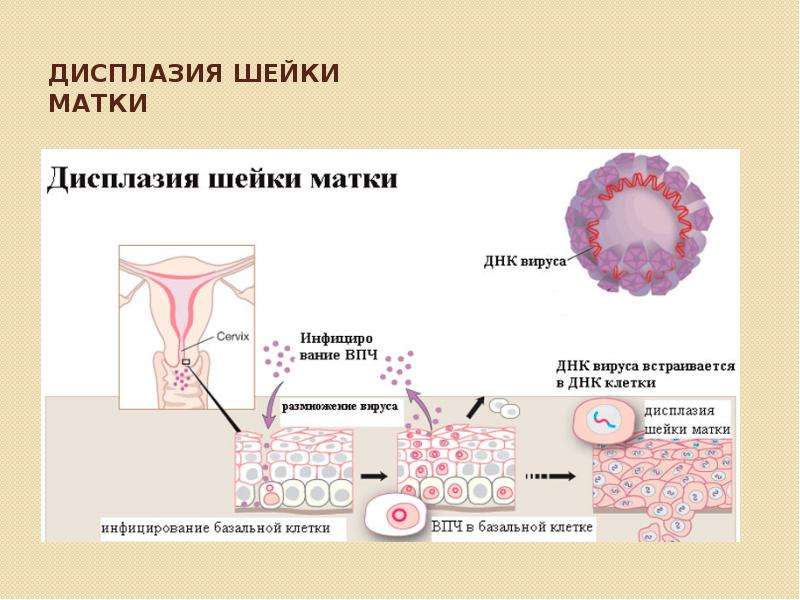 Оно расценивается специалистами, как предраковый процесс шейки матки. Риск перерождения очагов патологии в раковую опухоль, по некоторым данным, достигает 50%. При этом, чем более выражена стадия, тем больше вероятность развития рака шейки. Ежегодно патологию выявляют у тридцати миллионов женщин, при этом у десяти миллионов наблюдается уже тяжелая дисплазия. После обнаружения дисплазии шейки матки важен выбор правильной тактики лечения. Проблема заключается в том, что подобное состояние шейки матки может наблюдаться в течение длительного времени, что снижает веру пациенток в успех лечения. Не достигая быстрых результатов терапии дисплазии шейки матки женщины занимают выжидательную позицию, игнорируя советы и назначения гинеколога, что очень опасно. Именно поэтому каждой девушке и даме важно иметь максимум информации о данном состоянии, а также выбрать того, врача, которому можно полностью довериться. Течение дисплазии шейки матки строго индивидуально и определить тактику лечения пациентки может только гинеколог, на основании данных комплексного обследования.
Оно расценивается специалистами, как предраковый процесс шейки матки. Риск перерождения очагов патологии в раковую опухоль, по некоторым данным, достигает 50%. При этом, чем более выражена стадия, тем больше вероятность развития рака шейки. Ежегодно патологию выявляют у тридцати миллионов женщин, при этом у десяти миллионов наблюдается уже тяжелая дисплазия. После обнаружения дисплазии шейки матки важен выбор правильной тактики лечения. Проблема заключается в том, что подобное состояние шейки матки может наблюдаться в течение длительного времени, что снижает веру пациенток в успех лечения. Не достигая быстрых результатов терапии дисплазии шейки матки женщины занимают выжидательную позицию, игнорируя советы и назначения гинеколога, что очень опасно. Именно поэтому каждой девушке и даме важно иметь максимум информации о данном состоянии, а также выбрать того, врача, которому можно полностью довериться. Течение дисплазии шейки матки строго индивидуально и определить тактику лечения пациентки может только гинеколог, на основании данных комплексного обследования.
Не слишком приятная новость
Как правило, при дисплазии шейки матки специфические симптомы, боль женщину не беспокоят. Жалобы возникают при дополнительном развитии инфекционного процесса, формировании эрозии шейки матки, при образовании рубцовой ткани с эктопионом, лейкоплакии, полипах, кондиломах. В этом случае возможно появление зуда, жжения, увеличения количества выделений из половых путей. Наиболее часто дисплазия шейки матки обнаруживается во время планового осмотра, при проведении кольпоскопии и по результатам соскоба (цитологического исследования).
- Что за исследования?
Расширенная кольпоскопия, возможно с выполнением прицельной биопсии, а также выскабливания эндоцервикса (канала, соединяющего шейку и влагалище), проводится для первичного выявления атипии шейки матки и уточнения диагноза. Использование прибора, состоящего из специально разработанного микроскопа и источника света, помогает врачу оценить состояние тканей шейки матки, выявить пораженную область на шейке и максимально точно взять биоматериал для исследования. К примеру, в Клинике Современных Технологий (КСТ), в Москве, гинекологи выполняют осмотр шейки матки с помощью кольпоскопа Karl Kaps SOM 52, оснащенного мощнейшей оптикой. Чем лучше прибор, тем выше вероятность того, что врач заметит любое изменение на шейке, а значит выявит дисплазию на ранней стадии, когда риск перерождения в рак шейки матки минимальный.
К примеру, в Клинике Современных Технологий (КСТ), в Москве, гинекологи выполняют осмотр шейки матки с помощью кольпоскопа Karl Kaps SOM 52, оснащенного мощнейшей оптикой. Чем лучше прибор, тем выше вероятность того, что врач заметит любое изменение на шейке, а значит выявит дисплазию на ранней стадии, когда риск перерождения в рак шейки матки минимальный.
Цитологическое исследование – выявляет измененные группы клеток многослойного плоского эпителия шейки матки. На данный момент наиболее современным методом стала жидкостная цитология. Особенность исследования — в равномерном, очень тонком распределении биоматериала по поверхности стекла, что сокращает время проведения анализа, делая более четкими все структуры клетки.
Кольпоскопия и соскоб (без проведения биопсии) шейки матки для пациентки процедуры безболезненные. А в том случае, если в кабинете врача установлено современное гинекологическое кресло Medi-Matic, форма, которого соответствует анатомическим особенностям женского тела, не доставляют даже малейшего дискомфорта.
Расшифровать записи в медицинской карте
Выделяют три степени, описывающих дисплазию шейки матки – легкую, умеренную, тяжелую.
- Дисплазия I стадии или легкая степень — отличается сохраненным расположением поверхностного промежуточного слоев эпителия. Обратное развитие состояния возможно в 57% случаев. Риск выявления рака может возникнуть у 1% пациенток.
- Дисплазия II стадии или умеренная степень — характеризуется изменениями ткани шейки матки, которые уже распространились на большую половину эпителиального пласта.
- Дисплазия III стадии или тяжелая степень – говорит о поражении большей часть эпителия, нормальную структуру сохраняют лишь зрелые клетки поверхностного слоя. Восстановление шейки матки на данной стадии возможно у 32% пациенток, рак шейки матки обнаруживается в 12% случаев.
В медицинской карте, врач может также проставить не очень понятные цифры – это код заболевания, согласно Международной классификации болезней (МКБ-10).
- №87.0 – слабовыраженная дисплазия шейки матки,
- №87.1 – умеренная дисплазия шейки матки,
- №87.2 – резко выраженная дисплазия шейки матки, не классифицированная в других рубриках,
- №87.9 – дисплазия шейки матки неуточненная
При этом, диагноз №87 – дисплазия- ставится, только в том случае, если по результатам анализов исключена карцинома in site шейки матки, иными словами даже ранней стадии онкологического процесса не выявлено.
Можно ли предсказать дисплазию?
К основным факторам риска, вызывающим дисплазию шейки матки врачи относят:
- вирусные инфекции, среди которых лидирует вирус папилломы человека,
- ранние сексуальные контакты,
- рождение нескольких детей,
- частую смену половых партнеров,
- венерические заболевания,
- своевременно не вылеченный бактериальный вагиноз,
- вредные привычки и, особенно, пристрастие к табаку (повышает риск в том числе и пассивное курение),
- не соблюдение графика профилактических осмотров у гинеколога и не прохождение скрининга (отказ от цитологического исследования).
Также есть данные о наследственной факторе, позволяющим заподозрить дисплазию среди родственниц. Получена информация о значимой роли гормональных нарушений.
Отдельно стоит сказать, об опасности, которую представляет заражение вирусом папилломы человека ВПЧ. Данная инфекция признается ВОЗ основной причиной, вызывающей дисплазию и повышающей вероятность рака шейки матки. При заражении ВПЧ наблюдается два шага внедрения инфекции в клетки человека. Первый этап считается обратимым, ДНК вируса находится в зараженной клетке в свободном состоянии. Второй этап связан со встраиванием ДНК вируса в клетки «хозяина». Здесь и делается первый шаг в сторону атипичного видоизменения ранее здоровой клетки шейки матки, начинается синтез онкобелка Е7. Правда, к данной реакции способны только подтипы вируса 16 и 18. В связи с этим, при подозрении на дисплазию шейки матки гинеколог в обязательном порядке возьмет анализ- ПЦР на определение ВПЧ и его подтипов.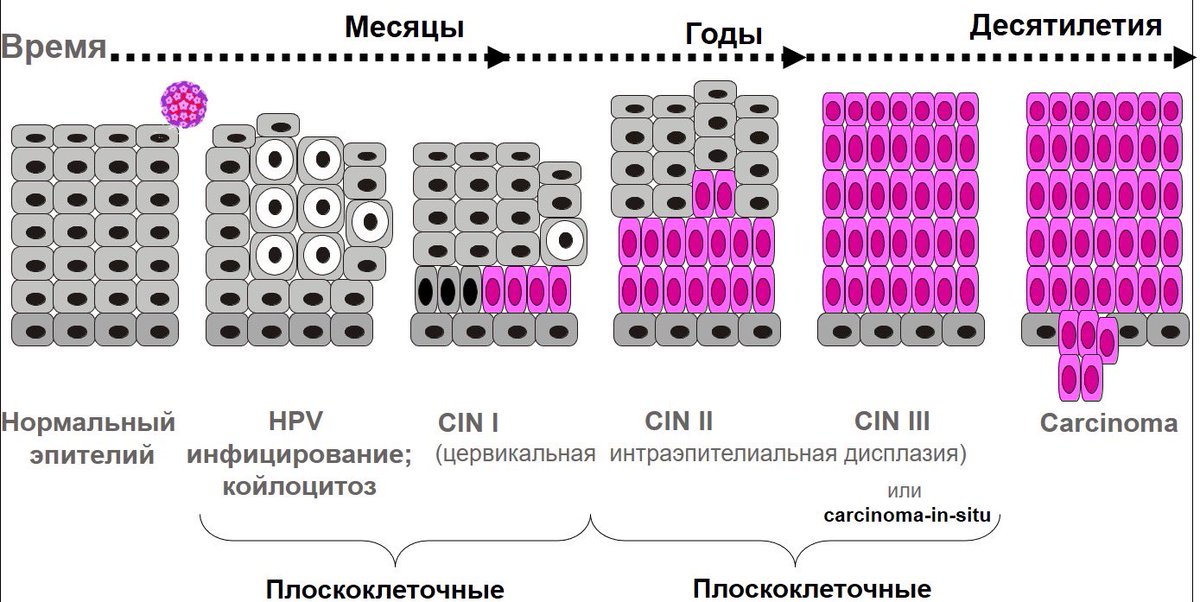
Лечение дисплазии шейки матки
Итак, первый этап лечения– выбор врача, заслуживающего 100% доверия. На что обратить внимание в первую очередь?
Профессионализм гинеколога. Что означает доктор, владеет всеми современными методиками лечения дисплазии и способен рассказать о них пациентке в доступной для нее форме. Если врач, молча выдает листок с назначениями, дает советы, соответствующие критериям лечения, принятым в середине ХХ века, стоит потратить время на поиск более квалифицированного врача. Кстати, в некоторых клиниках врачи в обязательном порядке постоянно совершенствуют свои навыки, КСТ одна из таких медицинских организаций.
Комфорт. Если при виде кабинета врача возникает подсознательное недовольство, на нем стоит заострить внимание. Возможно, мозг еще не до конца проанализировал все зрительные образы, но уже посылает сигнал об опасности лечения в виде непонятного раздражения. Чтобы было с чем сравнивать, можно посетить инновационный кабинет смарт инноваций, недавно открытый в КСТ.
Второй этап – четкое следование алгоритму лечения дисплазии. Чем выше приверженность выполнению назначений и рекомендаций, тем выше шансы на сохранение оптимального качества жизни, в том числе и в сексуальной сфере.
Итак, лечение дисплазии шейки матки может основываться, как на консервативных стратегиях лечения дисплазии, так и на рекомендации хирургического вмешательства, чаще всего малоинвазивного, не травматичного.
Врачи при выборе стратегии лечения исходят из анамнеза пациентки и оценки стадии, описывающей дисплазию. А именно, при легкой и умеренной степени выраженности патологии женщинам, у которых нет детей, могут рекомендовать методы консервативного лечения, иногда гинеколог может занять и наблюдательную позицию. Тем же, кто уже стал мамами, врачи советуют не боятся хирургического лечения.
При консервативной терапии основное внимание уделяется лечению вируса папилломы человека, сопутствующего воспаления в репродуктивных органах, восстановлению слизистой оболочки.
Могут назначаться:
- средства для стимуляции собственного иммунитета женщины,
- противовирусные препараты,
- при бактериальной инфекции, дополнительно присоединившейся – антибиотики,
- средства для восстановления баланса микрофлоры влагалища,
- витаминные комплексы и антиоксиданты.
Лекарства могут доступны в аптеках форме таблеток для приема внутрь или вагинальных суппозиториев и таблеток.
В качестве дополнительного лечения врач может посоветовать несколько сеансов ВЛОК – облучение крови лазером. Благодаря действию световой волны улучшаются показатели крови, что может дополнительно стимулировать иммунитет для борьбы с ВПЧ, а значит отчасти помогает взять дисплазию под контроль.
Одним из важных факторов успеха консервативной терапии может стать и изменение образа жизни. Для укрепления организма, улучшения процесса регенерации тканей необходимы регулярные физически нагрузки. И к ним в первую очередь стоит отнести прогулки на свежем воздухе, правило десяти тысяч шагов, которые нужно сделать в течение дня очень актуально для женщин с дисплазией. Еще один фактор – изменение рациона питания. С фаст-фудом нужно распрощаться. Не стоит забывать, про то, что увеличение массы тела создает предпосылки для эндокринных и гормональных нарушений, которые могут существенно осложнить процесс лечения, привести к необходимости хирургического вмешательства и ухудшить прогноз в целом.
К хирургическому лечению дисплазии относят:
- Радиоволновое хирургическое лечение – удаление тканей за счет действия радиоволн. Наиболее часто для хирургического устранения атипичных клеток применяется прибор «Сургитрон». При помощи аппарата осуществляется как хирургическая коагуляция пораженных участков слизистой оболочки, так и взятие биопсии для уточнения степени выраженности атипии.
- Лазерное воздействие – достоинством такого хирургического вмешательства, особенно, при помощи новейшего СО2 лазера может стать возможность бесконтактного, безболезненного, бескровного действия на дисплазию.
 Бесспорный плюс такого лечения возможность достаточного быстрого возращения к полноценной сексуальной жизни.
Бесспорный плюс такого лечения возможность достаточного быстрого возращения к полноценной сексуальной жизни.
В заключение можно сказать, что при постановке диагноза №87 — дисплазия, женщине не стоит рисовать в воображении картины страшного будущего. Совместная работа пациентки и врача позволяет контролировать патологический процесс, посещать врача нужно один раз в три-шесть месяцев. К тому же, по данным ВОЗ, от первичной диагностики ВПЧ, до перерождения дисплазии в рак может пройти десять-двадцать лет. Время для лечения есть.
Врачи, к которым мы рекомендуем обратиться по этим вопросам:
Стоимость
| Дисплазия шейки матки лечение |
- Прием врача-акушера-гинеколога лечебно-диагностический, первичный, амбулаторный1 900
- Прием врача-акушера-гинеколога лечебно-диагностический, повторный, амбулаторный1 700
- Видеокольноскопия2 100
- Пайпель-аспирация содержимого полости матки3 600
- Биопсия шейки матки аппаратом «Сургитрон» петлевая3 200
- Биопсия шейки матки аппаратом «Сургитрон» конизационная5 500
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер менее 1 см5 600
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер более 1 см8 200
- Медикаментозное лечение эрозии шейки матки (без стоимости препарата)1 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (1/4 поверхности)8 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 2 категория сложности (1/2 поверхности)9 900
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (вся поверхность)12 500
- Удаление кондилом НПО аппаратом «Сургитрон» до 3-х штук2 200
- Удаление кондилом НПО аппаратом «Сургитрон» от 3-х до 10-ти штук3 900
- Удаление кондилом НПО аппаратом «Сургитрон» множественное (более 10-ти )7 200
- Деструкция очагов эндометриоза шейки матки аппаратом «Сургитрон»2 500
* — Обращаем Ваше Внимание на то, что данный Интернет-ресурс носит исключительно информационный характер и не является публичной офертой! * — Прием специалистами клиники только по предварительной записи!
Дисплазия шейки матки – причины, симптомы, лечение болезни
Поставленный диагноз «дисплазия шейки матки» — это сигнал женского организма, который требует внимания и помощи.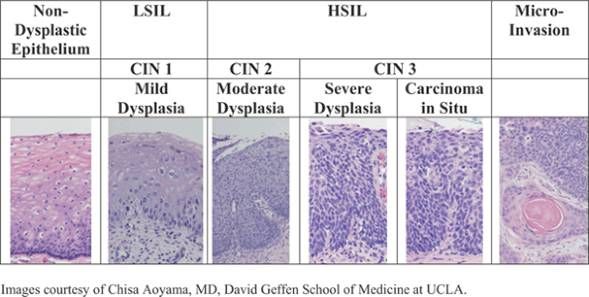 Женский организм не в силах в одиночку преодолеть критические пороги заболевания. Женщины часто дисплазию шейку матки сравнивают с эрозией. Действительно, эрозию шейки матки и дисплазию шейки матки могут вызывать похожие этиологические факторы, но тактика ведения и лечения данных заболеваний принципиально разная.
Женский организм не в силах в одиночку преодолеть критические пороги заболевания. Женщины часто дисплазию шейку матки сравнивают с эрозией. Действительно, эрозию шейки матки и дисплазию шейки матки могут вызывать похожие этиологические факторы, но тактика ведения и лечения данных заболеваний принципиально разная.
Дисплазию шейки матки относят к предраковым состояниям эпителия шейки матки. Однако это не значит, что дисплазия шейки матки обязательно реализуется в рак. На вопрос можно ли вылечить дисплазию шейки матки, ответ очевиден: можно, если вовремя и правильно начать лечение!
Что же такое дисплазия шейки матки? Как образно и понятно объяснить диагноз простой женщине. Постараемся Вам помочь.
Представьте, что в норме эпителий, покрывающий шейку матки, имеет строгую слоистость. Слои эпителия располагаются строго последовательно. Нижний слой (базальный), затем идет парабазальный, промежуточный, поверхностный слои эпителия. Представьте свою шейку матки в виде салата « под — шубой».
Когда слои неправильно располагаются, возникает хаотический, диспластический процесс. В зависимости от выраженности изменений в эпителии шейки матки различают легкую, умеренную и тяжелую дисплазию шейки матки.
Дисплазию 1 степени ставят при выявлении полиморфных клеток с особыми (гиперхромными) ядрами и высоким ядерно-цитоплазматическим соотношением, а также при нарушении дифференцировки в нижней трети пласта многослойного плоского эпителия. Дифференцировка в верхних двух третьих эпителия происходит нормально.
Дисплазия шейки матки 2 степени характеризуется наличием клеточного атипизма и многочисленных митозов (делений клеток) в нижней половине эпителиального пласта. В верхней половине дифференцировка клеток не изменена.
Дисплазия шейки матки 3 степени характеризуется клеточным атипизмом в двух третях толщины эпителия..
Рак на месте или по латыне «cancer in situ» — состояние, когда все слои эпителия шейки матки поражаются полностью.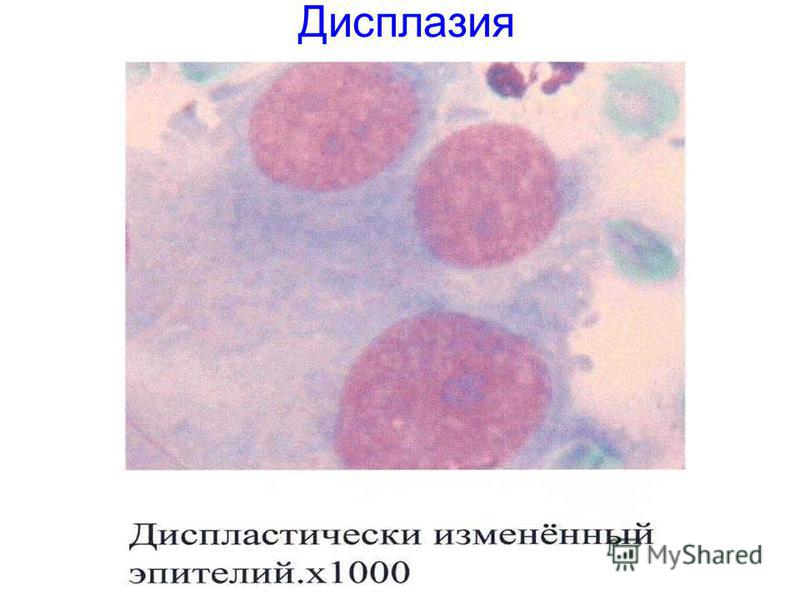
Среди причин, способствующих возникновению дисплазии шейки матки, различают экзогенные: (ВПГ, вирус простого герпеса и др. половые инфекции) и эндогенные факторы (хронические воспалительные заболевания органов малого таза и мочеполовых органов, нарушение гормонального гомеостаза, снижение иммунного ответа и др.) и смешанные факторы.
Исследования последних лет доказано, что в 50-80 % образцов умеренной и тяжелой дисплазии эпителия шейки матки обнаружен ВПЧ высокой степени онкогенного риска (преимущественно 16 и 18 типов).
Дисплазия шейки матки, симптомы
При дисплазии шейки матки как самостоятельном заболевании жалобы больных и симптоматика чаще отсутствуют. Боли внизу живота и кровянистые выделения из половых путей появляются только в особо запущенных случаях, когда заболевание развивалось на протяжении нескольких лет.
Дисплазия шейки матки может быть выявлена на обычном профилактическом осмотре. Надо отметить, что дисплазия шейки матки — это полностью предотвратимое заболевание для женщины, которая регулярно следит за своим здоровьем и выполняет обязательное цитологическое исследование на профилактическом визите у врача гинеколога или специально обученной медицинской сестры.
Если у женщины выявлены изменения в цитологии, указывающие на дисплазию 1 , 2 или 3 степени далее проводится углубленное обследование по протоколу лечения, утверждённому Министерством здравоохранения.
При сочетании дисплазии с фоновым заболеванием шейки матки больные могут предъявлять жалобы на бели, зуд наружных половых органов и т.д. В данной ситуации выполняется исключение половых инфекции, в том числе гонореи, ВПЧ, герпеса. Проводится противовоспалительное лечение с учетом диагностических находок.
С помощью специального прибора (кольпоскопа) уточняют характер данной болезни, выявляют наличие, распространенность и степень выраженности кольпоскопических проявлений дисплазии шейки матки с последующим забором материала из очага поражения для прицельного цитологического исследования.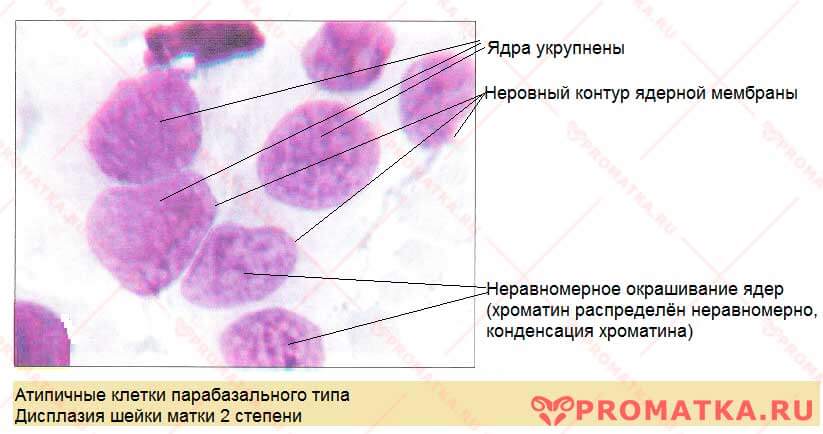 Цитология мазков позволяет установить степень выраженности дисплазии.
Цитология мазков позволяет установить степень выраженности дисплазии.
Для дальнейшего установления диагноза прицельно берут биопсию шейки, делают эндоцервикальный соскоб и их гистологически исследуют. Результаты исследования являются решающими в постановке диагноза дисплазии или рака шейки матки!
Что такое биопсия шейки матки?
Биопсия шейки матки – это инвазивный метод обследования шейки. С подозрительного участка шейки матки берется 1 или несколько участков ( кусочков) ткани шейки матки специальным инструментом. В медицинском центре Гармония биопсия шейки матки выполняется радиоволновым методом с помощью американского аппарата Сургитрон специальной радиоволновой петлей.
Манипуляция выполняется бескровно (используется два режима радиоволнового воздействия аппарата Сургитрон: разрез и коагуляция сосудов шейки матки) и безболезнено. Полученный материал помещается в специальную пробирку с формалином, фиксируется и далее передается для углубленного исследования в гистологическую лабораторию, где помещается в парафиновую среду. Далее парафиновые блоки исследуются врачом патоморфоологом под особым микроскопом. Врач патологоморфолог выносит окончательный диагноз.
Лечение дисплазии шейки матки
Лечение зависит от того, возникла дисплазия на основе предшествующих заболеваний шейки матки: цервицит, эрозия шейки матки, вирусное поражение шейки матки и т.д. или диагностировано впервые как самостоятельное заболевание.
Метод лечения определяют строго индивидуально, исходя из особенностей кольпоскопии, степени дисплазии: легкой, средней или тяжелой. Также лечение зависит от возраста больной и особенностей детородной функции, строения шейки локализации диспластического процесса, сопутствующих болезней. Однако радикальность вмешательства определяют по степени дисплазии.
Медикаментозное лечение
Чаще всего показано больным легкой дисплазией. При ее назначении используют два методологических подхода: выжидательную тактику и немедленную локальную деструкцию. В нашем медицинском центре мы используем радиоволновой метод лечения.
В нашем медицинском центре мы используем радиоволновой метод лечения.
Выжидательная тактика основана на том, что у 30-60 % больных возможна спонтанная регрессия поражения шейки матки. Тогда необходимы постоянные цитологическое исследования в динамике (1-3 мес.), медикаментозное купирование воспалительного процесса, подавление пролиферативных изменений, регуляция менструального цикла. Если нет эффекта (регресса дисплазии) в течение 3 месяцев, следует изменить тактику лечения в сторону более радикальных мер.
Медикаментозное лечение показано также больным с легкой дисплазией назначают средства, подавляющие пролиферативную активность, обладающие противовирусным и иммуномодулирующим эффектом. Ретиноиды (предшественники и аналоги витамина А) подавляют пролиферацию, стимулируют киллеры и активность цитотоксических клеток. Подофиллин, трихлоруксусная кислота малоэффективны и токсичны. Они способны также подавлять патологические митозы с эффективностью 86 %. 5-Фторурацил применяют по методике лечения плоских папиллом или в форме мази (крема), которую наносят на поверхность шейки матки 2 раза в день на протяжении 2 нед. Интерферон стимулирует активность лимфоцитов, повышает уровень иммуноглобулинов, обладает антипролиферативной и антивирусной активностью. Его назначают в инъекциях, местно в виде геля или мази до 4 раз в сутки на протяжении 20 дней.
Второй методологический подход заключается в локальном удалении (деструкции) патологического очага или радикальной терапии.
Хирургическое устранение дисплазии независимо от метода разрушения патологической ткани должно быть достаточной глубины. Обычно крипты в цервикальном канале бывают глубиной до 7,8 мм, в среднем 3,4 мм. Поражение крипт тяжелой дисплазией и внутриэпителиальным раком бывает протяженностью до 5,2 мм (средняя глубина их проникновения по криптам − 3,2 мм). Поэтому при деструкции на глубину 3 мм полностью разрушается весь патологический очаг у 95 % больных, а на глубину 4 мм − у 99 %.
Криогенное воздействие − идеальное и оптимальное лечение легкой и умеренной дисплазии, особенно патологических очагов размером до 2,5−3 см. Криотерапия тяжелой дисплазии допускается, но не является методом выбора. Обычно используют большие температурные режимы при экспозиции 8−10 мин. Процедуру проводят в два этапа. Однако когда нужно промораживать более половины длины шейки матки и невозможен гистологический контроль после операции, от такой деструкции лучше отказаться.
В нашем медицинском центре Гармония мы используем современный метод лечения дисплазии шейки матки- радиоволновую терапию (РВТ).
РВТ показана больным легкой и умеренной дисплазией. Перед РВТ женщину полностью обследуют по регламентирующим протоколам. Исключают половые инфекции, сифилис, ВИЧ, гепатит С и В. Выполняют УЗИ органов малого таза, биопсию шейки матки, кюретаж цервикального канала, аспират из полости матки или РДВ. Шейку матки обрабатывают маркерами (раствором Люголя) для определения границ поражения.
Основные условия для проведения
радиоволновой терапии
- нет данных (цитологической-эндоскопического скрининга), свидетельствующих о раке шейки матки;
- лечение должен проводить специалист, знающий основы кольпоскопии.
При дисплазии 3 степени вопрос лечения дисплазии решается совместно с онко-гинекологом. В последнее время достаточно часто проводят хирургическое лечение дисплазии. Ампутация шейки матки по Штурмдорфу показана больным, у которых дисплазия сочетается с элонгацией шейки при опущении матки.
Основные показания к хирургическому лечению:
- возраст больных старше 50 лет,
- отсутствие условий для конизации вследствие анатомических изменений,
- атрофии шейки,
- сглаживание сводов,
- тяжелая дисплазия на всем протяжении эндоцервикса;
- неэффективность предшествовавшего лечения либо невозможность иного лечения.
Согласно методическим рекомендациям белорусских онкогинекологов, целесообразно лечить дисплазии индивидуально в зависимости от клинической картины болезни и возраста женщины.
У женщин моложе 40 лет с умеренной дисплазией допустимо радиоволновое лечение шейки матки. Больным, у которых умеренная дисплазия сочетается с обширным эктропионом, деформацией шейки матки, а также старше 45 лет необходима диатермоэлектроэксцизия шейки матки либо операция типа операции Штурмдорфа, Эммета. Хирургическое вмешательство следует расширять до удаления шейки матки с телом матки у больных с сопутствующими умеренной дисплазии опухолями и опухолевидными образованиями матки и придатков (особенно у женщин в климактерический и менопаузальный периоды).
Дисплазия шейки матки может сочетаться с раком в начальных стадиях. Тогда в основном выполняют конусовидное иссечение или ампутацию шейки матки. Вследствие сглаженности влагалищных сводов, атрофических изменений полового аппарата у женщин старше 45-50 лет невозможно выполнить органосохраняющие вмешательства, поэтому операцию следует расширить до простой гистерэктомии (удаление шейки матки и тела матки).
Наблюдение за оперированными пациентками проводят акушеры-гинекологи общей лечебной сети путем контрольных осмотров с кольпоскопическим и цитологическим исследованиями.
Больную легкой дисплазией достаточно осмотреть 2 раза в году. Женщине с умеренной дисплазией контрольные осмотры необходимы каждые 3 месяца, а с тяжелой дисплазией − не реже 1 раза в месяц. Оперированных снимают с диспансерного учета при получении трех отрицательных результатов кольпоскопического и цитологического исследований, но не ранее чем через 2 года. Если после специального лечения вновь выявляют признаки дисплазии, женщину нужно направить к онкогинекологу для углубленного обследования и лечения в онкологическом учреждении.
Информация, расположенная на сайте носит строго информационный характер и не может быть использована самостоятельно.
Получить квалифицированную помощь можно у наших врачей гинекологов, прошедших специальную подготовку по патологии шейки матки. Запись по контактным телефонам или на сайте.
Запись по контактным телефонам или на сайте.
Задать вопрос специалисту
о чем обычно не говорят гинекологи пациенткам – Медицинский центр «МедЛена»
Дисплазия шейки матки – сложности лечения, или «о чем обычно не говорят гинекологи своим пациенткам»!
Современные реалии таковы, что все большему количеству женщин в мире ставится диагноз «дисплазия шейки матки». А известно ли Вам, что это предраковое заболевание и, если не лечить, то всё может закончится раком шейки матки. Подводные камни «дисплазии шейки матки» — это бессимптомное течение.
Что является причиной возникновения «дисплазии шейки матки»? Природа заболевания в 95% случаев– вирус папилломы человека. Но не спешите винить мужа или своего полового партнера! Этот вирус мог поселиться в вашем организме еще в детстве, или после первого полового контакта, или даже после бассейна. Его агрессивность зависит от напряженности вашего иммунитета. Важно знать, что от ВПЧ не спасают презервативы и единственный способ профилактики – это здоровый образ жизни, сильный иммунитет и прививка ВПЧ-вакциной от рака шейки матки желательно до начала половой жизни. Очень важно проходить профилактический осмотр у гинеколога хотя бы 1 раз в 3 года, выполнять цитологический мазок (ПАП-тест) и/или ВПЧ-тестирование. Чем раньше будет обнаружено заболевание, тем легче и дешевле будет лечение, а значит больше шансов не допустить развитие рака шейки матки.
Но, ваш случай уже другой и диагноз «дисплазия шейки матки» уже в медицинской карточке. Давайте разберемся, что же делать дальше… Как лечиться…
Следует знать, что диагноз «дисплазия шейки матки» нельзя установить просто по осмотру на гинекологическом кресле. Если Вам не брали цитологический мазок, не делали кольпоскопию с биопсией, и советуют сделать «криодеструкцию», то задумайтесь. Такое лечение небезопасно.
Также следует отметить, что не существует специфической медикаментозной терапии ВПЧ-инфекции и дисплазии шейки матки. Единственный общепризнанный метод лечения в медицинском мире – это удаление пораженного участка ткани в шейке матки. Провоцирующим фактором к персистенции ВПЧ-инфекции в организме женщины являются частые вагинальные инфекции или гормональные нарушения. Поэтому на первом этапе лечения обязательно необходимо исключить эти патологические состояния, а потом уже принимать решение об оперативной тактике в зависимости от степени поражения шейки матки.
Единственный общепризнанный метод лечения в медицинском мире – это удаление пораженного участка ткани в шейке матки. Провоцирующим фактором к персистенции ВПЧ-инфекции в организме женщины являются частые вагинальные инфекции или гормональные нарушения. Поэтому на первом этапе лечения обязательно необходимо исключить эти патологические состояния, а потом уже принимать решение об оперативной тактике в зависимости от степени поражения шейки матки.
- При выявлении дисплазии шейки матки легкой степени – CIN I никаких «прижиганий» выполнять не рекомендовано. Необходимо провести обследование на инфекции, передающиеся половым путем (хламидиоз, трихомониаз, микоплазмоз, гонорея), на наличие бактериального вагиноза (уреаплазмоз, гарднереллез и др.). При выявлении инфекционно-воспалительного фактора проводится соответствующее антимикробно-противовоспалительное лечение и коррекция влагалищного биоценоза. Далее – активное наблюдение за «дисплазией шейки матки легкой степени», и обязательно повторный визит к гинекологу через 6 и 12 мес. Через год рекомендовано сделать повторный ВПЧ тест, и если его результат отрицательный, то можно продолжить наблюдение до 1,5-2х лет; если ВПЧ-тест положительный, то выполняют кольпоскопию и биопсию. А дальше принимается решение о применении электроэксцизионных методик лечения. Раньше, гинекологи активно выполняли «криодеструкцию», но сейчас этот метод крайне не рекомендован, т.к. после него существует высокий риск рецидива и быстрого перехода дисплазии шейки матки в более тяжелую степень.
- Если вам поставили диагноз «дисплазия умеренной степени – CIN II», то тактика лечения зависит от возраста, репродуктивных планов и истории вашей болезни. Для пациенток старше 24-х лет с ВПЧ (+) статусом, при рецидивирующем течении или прогрессии более легкой формы дисплазии шейки матки (ранее) в более тяжелую, при ослабленном иммунитете (ВИЧ, цитомегаловирус, герпес, аутоиммунные заболевания, хронические часто рецидивирующие воспалительные заболевания органов малого таза) рекомендуется петлевая электроэксцизия или конизация шейки матки.

- Если гинеколог установил диагноз «дисплазия тяжелой степени – CIN III», не рискуйте жизнью, направляйтесь к онкогинекологу. К сожалению, существует очень тонкая грань между CIN III и раком шейки матки. Дисплазию шейки матки III степени обязательно нужно удалять методом конизации шейки матки и лучше это делать в специализированном медицинском учреждении.
И помните, что в первый год после любого лечения дисплазии шейки матки обязательно наблюдение у гинеколога каждые 3 месяца.
МЦ «МедЛена» специализируется на диагностике и лечении патологии шейки матки. У нас принимают профессиональные гинекологи и онкогинекологи, что гарантирует для вас квалифицированную консультацию при любой степени дисплазии шейки матки. Хирургическое лечение дисплазии шейки матки (конизация и эксцизия радиоволновым методом) проводится на современной аппаратуре при высочайшей квалификации врачей. Доверяйте свое здоровье профессионалам!
Дисплазия шейки матки 1 степени
Термин «дисплазия» объединяет целую группу патологических процессов, которые протекают в эпителиальном слое шейки матки. Клетки слизистой при этом состоянии теряют способность к созреванию и дифференцировке (специализации) и приобретают признаки атипии. При дисплазии шейки матки 1 степени лечение может привести к регрессу этой патологии. На последующих стадиях заболевание переходит в группу предраковых состояний.
Особенности и симптомы патологии
Дисплазия 1 (легкой) степени характеризуется малым количеством атипичных клеток, которые занимают лишь треть эпителиального пласта, и может пройти само по себе, даже если ее не лечить. Базальный (нижний) слой эпителия на начальной стадии патологии не изменен, но анализы чаще всего показывают наличие в крови папилломавируса, который может проявлять онкогенную активность.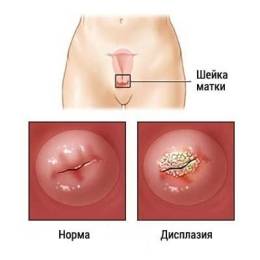
Как правило, пациентки не предъявляют жалоб, которые бы указали на возможную дисплазию шейки матки в первой стадии развития. Но женщина может обратиться к врачу с симптомами сопутствующего этому состоянию воспалительного процесса, такими как:
- выделения из влагалища патологического характера;
- жжение, зуд в области половых органов;
- кровотечения после сексуального контакта.
Иногда пациентку приводят к гинекологу боли, которые она испытывает во время месячных, и попутно с другими проблемами может выявиться легкая дисплазия шейки матки (1 степени).
Диагностика заболевания
Во время гинекологического осмотра обнаружить это заболевание на ранней стадии невозможно, так как внешних признаков оно не имеет. Но врач может отметить настораживающие изменения цвета и структуры слизистой оболочки шейки.
Чаще всего эта патология обнаруживается при комплексном гинекологическом обследовании, после получения данных лабораторной и инструментальной диагностики. К таким исследованиям относятся:
- расширенная кольпоскопия. Изображение шейки увеличивается в 10-15 раз, для оценки состояния эпителия проводятся специальные пробы;
- ПАП-тест. Производится забор материала для обнаружения клеточной атипии;
- ПЦР-анализ. Выявляется наличие инфекции, в частности вируса папилломы человека (ВПЧ).
Проведение этих исследований дает возможность обнаружить дисплазию и сопутствующие ей инфекции на самой ранней стадии.
Лечение дисплазии шейки матки 1 степени
При обнаружении у молодой здоровой женщины дисплазии 1 степени лечение, как правило, не требуется, так как в этом случае патология может иметь хороший прогноз. Но пациентке рекомендуется каждые три-шесть месяцев проходить гинекологические осмотры, кольпоскопию и цитологическое исследование.
При выявлении ВПЧ назначается противовирусная и иммуномодулирующая терапия.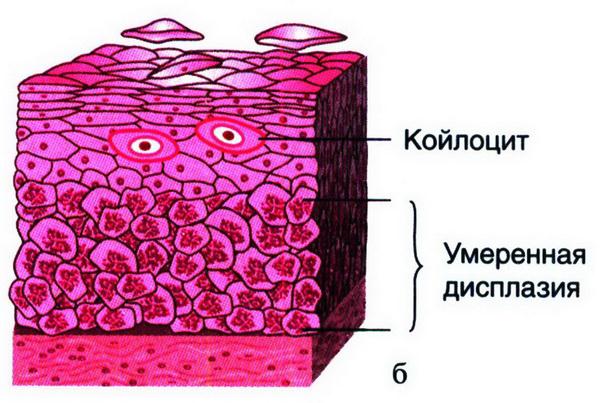 Если обнаруживаются фоновые заболевания, от них также необходимо пролечиться. При переходе дисплазии во вторую стадию патологический очаг прижигают.
Если обнаруживаются фоновые заболевания, от них также необходимо пролечиться. При переходе дисплазии во вторую стадию патологический очаг прижигают.
Преимущества лечения в клинике Елены Малышевой
В нашем медицинском центре созданы все условия для точной диагностики и лечения заболеваний шейки матки, включая дисплазию. Основные преимущества клиники:
- высокий профессионализм докторов;
- применение самых современных методов распознавания и лечения дисплазии;
- теплое отношение к пациентам.
Записывайтесь на прием к гинекологу клиники на сайте или по телефону (3412) 52-50-50. При заказе обратного звонка мы как можно быстрее свяжемся с вами сами.
Забота о себе сейчас – залог вашего здоровья в будущем!
Дисплазия шейки матки — диагностика и лечение в СПб, цена
«Дисплазия» в переводе с греческого обозначает «неправильное развитие». Вирус папилломы человека (ВПЧ) внедряется в клетки влагалищной части шейки матки и цервикального канала и приводит к ее «перепрограммированию». В результате чего клетка меняется внешне: у нее увеличивается ядро, изменяется соотношение между ядром и цитоплазмой. Эти изменения отмечают врачи-цитологи и отражают их в своем заключении.
В зависимости от того, как много клеток видоизменилось под действием вируса, дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «неоплазией» — цервикальной интраэпителиальной неоплазией (Cervical Intraepithelial Neoplasia, CIN).
Таким образом, «Дисплазия» = «Неоплазия» = CIN.
Кроме визуальных изменений, в этих клетках наблюдаются и метаболические изменения. ВПЧ «подчиняет» себе клетки, заставляя работать на себя. В результате образуются белки, необходимые для сборки новых вирусных частиц, которые покидая клетку-хозяина поражают соседние.
ВПЧ «подчиняет» себе клетки, заставляя работать на себя. В результате образуются белки, необходимые для сборки новых вирусных частиц, которые покидая клетку-хозяина поражают соседние.
В результате выработки вирусных белков нарушается функционирование структур, ответственных за контроль над опухолевым перерождением клетки. В итоге она приобретает характер опухолевой и врастает в подлежащие структуры – развивается инвазивный рак.
Важно
Чем тяжелее степень дисплазии шейки матки, тем выше риск перехода ее в рак. Рак шейки матки занимает первое место в структуре причин смертности у молодых женщин в России. При этом, еще в 1990 году на Всемирном конгрессе по патологии шейки матки и кольпоскопии было сделано заключение: «Рак шейки матки – полностью предотвратимое заболевание, если оно выявлено на ранней стадии или стадии предрака».
Дисплазия шейки матки – это предрак, своевременное диагностика и адекватное лечение которого позволяет снизить риск развития инвазивных форм заболевания и калечащих операций.
Диагностика дисплазии шейки матки включает в себя
- Мазок с поверхности шейки матки и цервикального канала (экзо-/эндоцервикс) на онкоцитологию,
- Мазок на ВПЧ,
- Расширенную кольпоскопию,
- Биопсию шейки матки (по показаниям).
Обращаем Ваше внимание: при получении заключения онкоцитологии «тяжелая дисплазия» (CIN II-III, HSIL) биопсия шейки матки обязательна! Поскольку особенностью патологии шейки является мозаичность (т.е. на одной и той же шейке матки могут быть поражения разной степени тяжести), то одновременно с тяжелой степенью дисплазии может иметь место и инвазивный рак, лечение которого должно проводиться по особым правилам. Диагноз в этом случае выставляется по наиболее тяжелой степени.
Лечение
Лечение легкой дисплазии шейки матки (CIN I), подтвержденной по результатам гистологии и кольпоскопии, может выполняться с помощью деструктивных методик.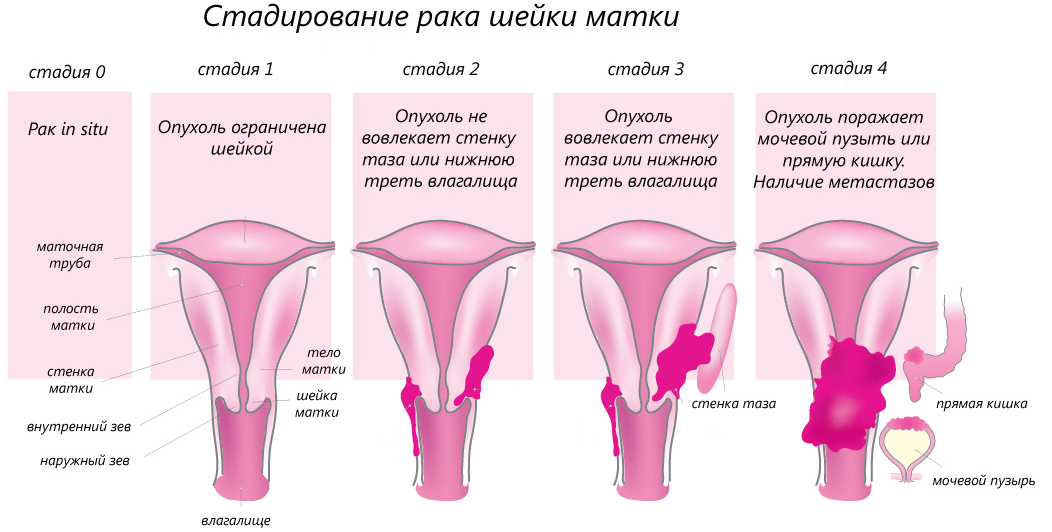 При этом происходит разрушение поверхностных клеток шейки матки. Среди этих методов выделяют:
При этом происходит разрушение поверхностных клеток шейки матки. Среди этих методов выделяют:
- Лазерную вапоризацию шейки матки.
- Радиоволновую аблацию шейки матки.
- Криодеструкцию (редко).
Умеренная (CIN II) и тяжелая (CIN III) дисплазия на сегодняшний день объединены в одну группу и признаются тяжелой степенью поражения (HSIL). При наличии диагноза «тяжелая дисплазия» использование деструктивных методов недопустимо! Так как в результате мы получаем визуально здоровую шейку, в которой продолжает прогрессировать диспластический процесс. В данном случае нам нужны эксцизионные методы, т.е. предполагающие удаление тем или иным путем измененных тканей. К ним относятся:
- Ножевая конизация.
- Радиоволновая конизация.
- Радиоволновая петлевая эксцизия.
- Радиоволновая кони-биопсия шейки матки.
Отдельным методом лечения патологии шейки матки является фотодинамическая терапия (ФДТ), которая по механизму действия может относиться к деструктивным, однако глубина воздействия на пораженные клетки в разы превышает таковую при использовании других методов из этой группы.
Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Таким образом, независимо от вида лечения дисплазии шейки матки в течение первых 3 лет необходимо наблюдение с оценкой онкоцитологии и ВПЧ не менее 2 раз в год. Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Дисплазия шейки матки — лечение и симптомы, диагностика дисплазии шейки матки в Москве, Клинический Госпиталь на Яузе
Предлагаем вам пройти диагностику и лечение дисплазии шейки матки в Клиническом госпитале на Яузе.
В соответствии с мировыми стандартами мы применяем только проверенные и хорошо зарекомендовавшие себя методы (минимально агрессивное хирургическое лечение с помощью лазерной, радиоволновой или электрической коагуляции), что обеспечивает полную безопасность и эффективность лечения. Кроме того, все процедуры предельно комфортны для пациента, а риск осложнений сведен к минимуму.
Дисплазия шейки матки (интраэпителиальная неоплазия шейки матки, CIN — Cervical Intraepithelial Neoplasia) — предраковое изменение эпителия шейки матки.
Согласно международной классификации, в соответствии с глубиной поражения многослойного плоского эпителия различают следующие стадии дисплазии:
- легкая дисплазия, CIN 1
- умеренная дисплазия, CIN 2
- тяжелая дисплазия, CIN 3
При дисплазии первой степени (CIN 1) в строении клеток базального слоя происходят незначительные изменения, которые затрагивают не более трети толщины эпителия. Если поражается половина эпителиального слоя, а именно его нижняя и средняя части, то можно диагностировать умеренную дисплазию, CIN 2. Тяжелая дисплазия CIN 3 характеризуется изменениями во всех слоях эпителия, что выражается в появлении патологических митозов и гиперхромных ядер клеток.
Записаться к гинекологу
Причины дисплазии шейки матки
Главной причиной развития цервикальных неоплазий является инфицирование вирусом папилломы человека (ВПЧ), который передается половым путем. Инфекция вызывает патологические изменения в строении клеток, чему также способствуют иммунодефицит, гормональные нарушения хронические воспаления половых органов, травмы шейки матки.
Симптомы дисплазии шейки матки
Дисплазия шейки матки обычно протекает бессимптомно и может быть выявлена при обследовании.
Диагностика дисплазии шейки матки в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе диагностируют заболевание путем цитологического исследования, ПЦР-исследования ДНК вируса папилломы и кольпоскопии с прицельной биопсией.
Цитологический анализ мазка шейки матки позволяет определить степень поражения шейки матки в соответствии с классификации Бетесда. В нашей клинике проводится жидкостная цитология, которая обеспечивает получение наиболее точных результатов. Кроме того при взятии мазка мы проводим ПЦР-исследование ДНК. Заметим, что сочетание этих двух методов обладает большой информативностью. При наличии ВПЧ рекомендуется пройти исследование с помощью визуализации шейки матки под большим увеличением – кольпоскопию — для выявления точного места поражения и проведения прицельной биопсии из этого участка.
Записаться на прием
Лечение дисплазии шейки матки в Клиническом госпитале на Яузе
По результатам диагностики врач определяет тактику лечения. Специалисты Клинического госпиталя на Яузе, прошедшие многолетнюю специализацию по диагностике и лечению заболеваний шейки матки, проводят лечение в соответствии с международными стандартами.
Следует понимать, что прогрессированию заболевания и развитию злокачественного процесса могут способствовать как неоправданные медицинские вмешательства, так и запоздалая диагностика. Легкая дисплазия не требует вмешательства, она проходит самостоятельно. Если заболевание перешло в умеренную или тяжелую стадию, мы применяем минимально агрессивное хирургическое лечение с помощью лазерной, радиоволновой или электрической коагуляции. В каждом отдельном случае специалист выбирает способ лечения в соответствии индивидуальными показаниями.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Дисплазия шейки матки: это рак?
Недавно мне сделали мазок Папаниколау, и мой врач сказал, что результаты показали дисплазию шейки матки. Что это обозначает? Это рак?
Ответ от Шеннон К. Лафлин-Томмазо, доктор медицины
Нет. Дисплазия шейки матки — это не рак. Термин указывает на то, что на поверхности шейки матки были обнаружены аномальные клетки.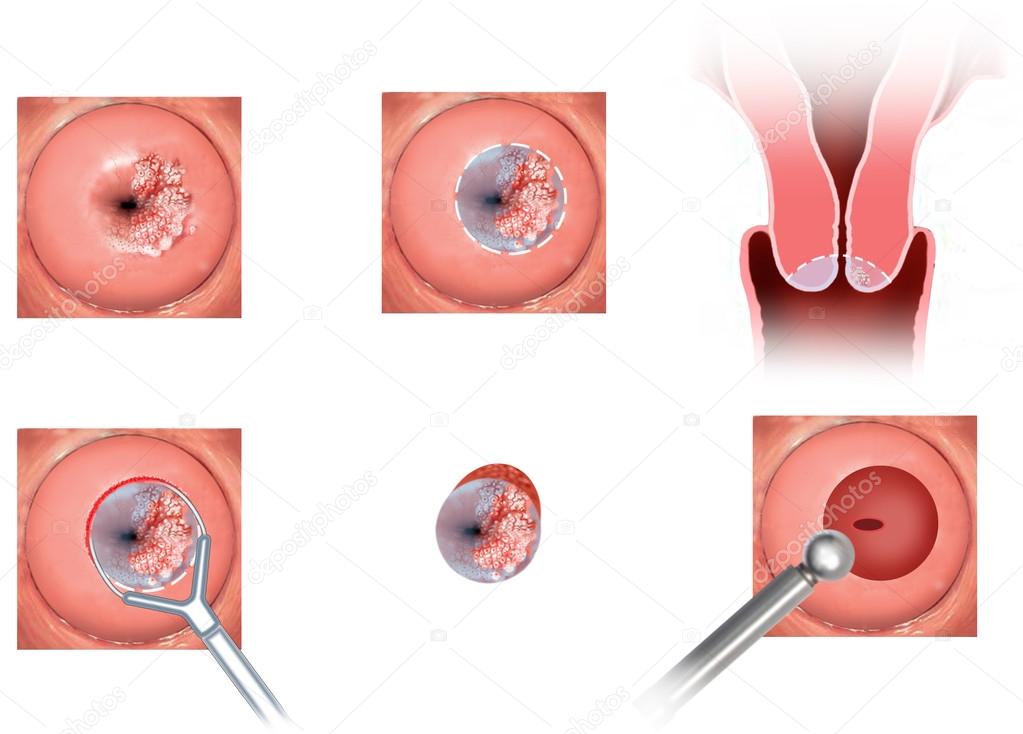
Дисплазия шейки матки может варьироваться от легкой до тяжелой, в зависимости от внешнего вида аномальных клеток. В протоколе мазка Папаниколау это будет указано как плоскоклеточное интраэпителиальное поражение (SIL) низкой или высокой степени или иногда как атипичные плоскоклеточные или железистые клетки.Дисплазия могла пройти сама по себе. В редких случаях это могло перерасти в рак.
Тесты для определения степени дисплазии шейки матки
После обнаружения отклонений по мазку Папаниколау ваш врач может порекомендовать дополнительные тесты, в том числе:
- Тест на вирус папилломы человека (ВПЧ)
- Кольпоскопия
Кольпоскопия — это исследование шейки матки, влагалища и вульвы с помощью увеличительного прибора. Во время кольпоскопии ваш врач может определить, где растут аномальные клетки и степень аномалии.Образец клеток (биопсия) может быть взят для анализа. Результаты биопсии могут указывать на интраэпителиальную неоплазию шейки матки (еще один термин для обозначения дисплазии), которая классифицируется как CIN I, II или III.
Лечение и наблюдение при дисплазии шейки матки
Часто при легкой дисплазии (CIN I) лечение не требуется. В большинстве случаев легкая дисплазия проходит сама по себе и не становится злокачественной. Ваш врач может порекомендовать последующее наблюдение через год, чтобы проверить наличие дополнительных изменений.
Если у вас тяжелая дисплазия (CIN II или III), ваш врач может порекомендовать лечение, например хирургическое вмешательство или другие процедуры для удаления аномальных клеток.
Независимо от того, есть ли у вас дисплазия легкой или тяжелой степени, вполне вероятно, что ваш врач порекомендует через год пройти тест Папаниколау и HPV , чтобы контролировать ваше состояние и проверять наличие рецидивов дисплазии. Если на этом приеме у вас были отрицательные результаты Пап-теста и HPV , ваш врач может порекомендовать возобновлять Пап-тесты и HPV каждые три-пять лет, в зависимости от возрастных рекомендаций.
с
Шеннон К. Лафлин-Томмазо, М.Д.
- Инфекция ВПЧ: как она вызывает рак шейки матки?
- Мазок Папаниколау: нужен ли он мне, если я девственница?
27 июня 2020
Показать ссылки
- Ферри ФФ. Дисплазия шейки матки. В: Клинический советник Ферри, 2017. Филадельфия, Пенсильвания: Эльзевьер; 2017. https://www.clinicalkey.com. Доступ 4 января 2017 г.
- Hoffman BL, et al. Преинвазивные поражения нижних отделов половых путей. В: Гинекология Вильямса. 3-е изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2016 г.http://accessmedicine.mhmedical.com. Доступ 4 января 2017 г.
- AskMayoExpert. Скрининг рака шейки матки. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2016.
- Американский колледж акушеров и гинекологов (ACOG) Комитет по практическим бюллетеням — акушерство. Практический бюллетень ACOG № 140: Ведение патологических результатов скрининговых тестов на рак шейки матки и предшественников рака шейки матки. Акушерство и гинекология. 2013; 122: 1338.
- Пап-тест и анализ на ВПЧ.Национальный институт рака. http://www.cancer.gov/cancertopics/factsheet/detection/Pap-HPV-testing. По состоянию на 7 апреля 2017 г.
Посмотреть больше ответов экспертов
.
Что такое дисплазия шейки матки? — Лечение и профилактика
Как диагностируется дисплазия шейки матки?
Дисплазия шейки матки обычно выявляется во время обычного мазка Папаниколау. Для этого теста ваш врач возьмет мазок с шейки матки, чтобы собрать образец клеток.Обычно это не больно. Затем клетки отправляют в лабораторию. Лаборатория может обработать тест до трех недель.
Результаты мазка Папаниколау могут быть нормальными, неубедительными или ненормальными. Если все в порядке, вам следует следовать рекомендациям AAFP по регулярным тестам Папаниколау.
Неубедительные результаты не указывают на дисплазию шейки матки. У вас может быть простая инфекция шейки матки или влагалища. Ваш врач может назначить повторный тест Папаниколау. Дальнейшие действия или диагноз будут зависеть от вашего возраста и истории болезни.
Аномальный результат известен как дисплазия шейки матки. Это называется плоскоклеточное интраэпителиальное поражение (SIL). На мазке Папаниколау предраковые клетки могут быть классифицированы как:
.
- Низкий уровень SIL (LSIL), указывающий на незначительное отклонение от нормы
- Высокий уровень SIL (HSIL), указывающий на отклонение от нормы от умеренного до тяжелого
- Атипичные железистые или плоскоклеточные клетки (ASCUS)
Требуется дополнительное тестирование, чтобы увидеть, являются ли изменения ячейки легкими, умеренными или серьезными.Кольпоскопия — это процедура в офисе, которая позволяет врачу более внимательно изучить вашу шейку матки. Он или она может взять биопсию шейки матки, чтобы определить аномальную область. Эти биопсии небольшие и не доставляют особого дискомфорта.
Дисплазия шейки матки, обнаруженная при биопсии, называется интраэпителиальной неоплазией шейки матки (ЦИН). Всего 3 уровня:
- CIN I (дисплазия легкой степени)
- CIN II (дисплазия от умеренной до выраженной)
- CIN III (тяжелая дисплазия до карциномы in situ )
Тест на ВПЧ можно пройти одновременно или отдельно с тестом Папаниколау.Он определит наличие и тип ВПЧ.
Общие вопросы по поводу дисплазии тазобедренного сустава
1. Ортолани М.
Врожденная дисплазия тазобедренного сустава в свете ранней и очень ранней диагностики. Clin Orthop Relat Res .
1976; (119): 6–10 ….
2. Dezateux C,
Розендаль К.
Дисплазия развития тазобедренного сустава. Ланцет .
2007. 369 (9572): 1541–1552.
3. Американская академия педиатрии.
Руководство по клинической практике: раннее выявление дисплазии тазобедренного сустава.Комитет по улучшению качества, Подкомитет по дисплазии тазобедренного сустава. Педиатрия .
2000; 105 (4 пт 1): 896–905.
4. Новачек TF.
Дисплазия развития тазобедренного сустава. Педиатрическая клиника North Am .
1996. 43 (4): 829–848.
5. Кейн Т.П.,
Харви-младший,
Richrds RH,
Бурби Н.Г.,
Кларк Н.М.
Рентгенологический результат невинных детских щелчков бедра. J Педиатр Orthop B .
2003. 12 (4): 259–263.
6. Камат С.,
Брэмли Д.,
Ричардс РХ,
Бурби Н.Г.,
Кларк Н.М.
Является ли «щелчки в бедре» фактором риска дисплазии бедра? Скотт Мед Дж. .
2005. 50 (2): 56–58.
7. Облигационный CD,
Хеннрикус В.Л.,
DellaMaggiore ED.
Проспективная оценка «щелчков» мягких тканей бедра новорожденного с помощью ультразвука. J Педиатр Ортоп .
1997. 17 (2): 199–201.
8. Пелед Э,
Эйдельман М,
Кацман А,
Бялик В.Заболеваемость дисплазией тазобедренного сустава у новорожденных: десятилетний опыт. Clin Orthop Relat Res .
2008. 466 (4): 771–775.
9. Schwend RM,
Шенекер П.,
Ричардс Б.С.,
Флинн Дж. М.,
Vitale M;
Педиатрическое ортопедическое общество Северной Америки.
Скрининг новорожденного на предмет дисплазии тазобедренного сустава: что теперь делать? J Педиатр Ортоп .
2007. 27 (6): 607–610.
10. Stein-Zamir C,
Воловик I,
Ришпон С,
Саби Р.Дисплазия развития тазобедренного сустава: маркеры риска, клинический скрининг и исходы. Педиатр Инт .
2008. 50 (3): 341–345.
11. Имри М.,
Скотт V,
Стернс П.,
Бастром Т,
Mubarak SJ.
Достаточно ли ультразвукового скрининга на ГДГ у детей, рожденных с тазовым предлежанием? J Детский ортопед .
2010. 4 (1): 3–8.
12. Storer SK,
Skaggs DL.
Дисплазия развития тазобедренного сустава. Ам Фам Врач .
2006. 74 (8): 1310–1316.
13. Барлоу Т.Г.
Ранняя диагностика и лечение врожденного вывиха бедра. Proc R Soc Med .
1963; 56: 804–806.
14. Ропош А,
Лю LQ,
Хефти Ф,
Кларк Н.М.,
Клин JH.
Стандартизированные диагностические критерии дисплазии тазобедренного сустава в раннем младенчестве. Clin Orthop Relat Res .
2011. 469 (12): 3451–3461.
15. Стоффелен Д.,
Урлус М,
Molenaers G,
Фабри Г.Ультразвук, рентгенограммы и клинические симптомы вывиха бедра в процессе развития: исследование 170 пациентов. J Педиатр Orthop B .
1995. 4 (2): 194–199.
16. Castelein RM,
Корте Дж.
Ограниченное отведение бедра у младенца. J Педиатр Ортоп .
2001. 21 (5): 668–670.
17. Чоудри Кью,
Гоял Р.,
Патон RW.
Является ли ограничение отведения бедра полезным клиническим признаком при диагностике дисплазии тазобедренного сустава? Арка Дис Детский .2013; 98: 862–866.
18. Американский институт ультразвука в медицине. Практическое руководство AIUM по проведению ультразвукового исследования для выявления и оценки дисплазии тазобедренного сустава. J Ultrasound Med. 2013; 32 (7): 1307–1313. http://www.aium.org/resources/guidelines/hip.pdf. По состоянию на 16 апреля 2014 г.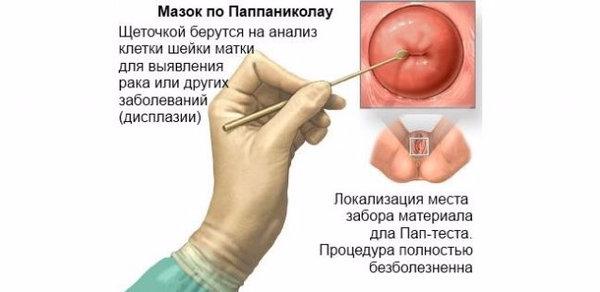
19. Graf R.
Диагностика врожденного вывиха тазобедренного сустава комбинированным ультразвуковым лечением. Хирургическая хирургия для лечения травм ортопедической дуги .1980. 97 (2): 117–133.
20. Тамай Дж.
УЗИ тазобедренного сустава: что нам делать дальше? J Педиатр .
2012; 160 (2): 189–190.
21. Целевая группа превентивных служб США.
Скрининг на дисплазию тазобедренного сустава: рекомендация Педиатрия .
2006. 117 (3): 898–902.
22. Американская академия семейных врачей. Рекомендации по клинико-профилактическому обслуживанию: дисплазия (развитие) тазобедренного сустава у грудных детей.https://www.aafp.org/patient-care/clinical-recommendations/all/dysplasia.html. По состоянию на 16 апреля 2014 г.
23. Mahan ST,
Кац Дж. Н.,
Kim YJ.
Экранировать или не экранировать? Анализ решения полезности скрининга дисплазии тазобедренного сустава. J Bone Joint Surg Am .
2009. 91 (7): 1705–1719.
24. Австрийское общество охраны здоровья детей и подростков. Консультация австрийских родителей по УЗИ тазобедренного сустава [на немецком языке]. http: //www.docs4you.в / Content.Node / Vorsorgemedizin / Baby / saeuglings-hueftultraschall.php. По состоянию на 14 января 2013 г.
25. Patel H;
Канадская целевая группа по профилактике здравоохранения.
Профилактическое здравоохранение, обновление 2001 г .: скрининг и лечение дисплазии тазобедренного сустава у новорожденных. CMAJ .
2001. 164 (12): 1669–1677.
26. Рекомендации Немецкого общества ортопедии и ортопедической хирургии и Профессиональной ассоциации врачей-ортопедов.Дисплазия тазобедренного сустава [на немецком языке]. http://www.dgooc.de/leitlinien/nicht-aktualisierte-leitlinien. По состоянию на 14 января 2013 г.
27. Правительство Южной Австралии. Руководство по перинатальной практике Южной Австралии. Неонатальный скрининг тазобедренного сустава и лечение дисплазии тазобедренного сустава. Март 2010 г. http://www.health.sa.gov.au/PPG/Default.aspx?tabid=252. По состоянию на 14 января 2013 г.
Март 2010 г. http://www.health.sa.gov.au/PPG/Default.aspx?tabid=252. По состоянию на 14 января 2013 г.
28. Национальный отборочный комитет Соединенного Королевства. Отчет подгруппы по детскому здоровью: дисплазия тазобедренного сустава. Сентябрь 2004 г.http://www.screening.nhs.uk/policydb_download.php?doc=34. По состоянию на 14 января 2013 г.
29. Sewell MD,
Иствуд DM.
Скрининг и лечение дисплазии тазобедренного сустава — что нам делать дальше? Инт Ортоп .
2011. 35 (9): 1359–1367.
30. Эльбурн Д.,
Dezateux C,
Артур Р,
и другие.;
Совместная группа по исследованию тазобедренных суставов в Великобритании.
Ультрасонография в диагностике и лечении дисплазии тазобедренного сустава (UK Hip Trail): клинические и экономические результаты многоцентрового рандомизированного контролируемого исследования. Ланцет .
2002; 360 (9350): 2009–2017.
31. Талер М,
Бидерманн Р,
Логово J,
Крисмер М,
Ландауэр Ф.
Экономическая эффективность универсального ультразвукового обследования по сравнению с одним только клиническим обследованием при диагностике и лечении дисплазии тазобедренного сустава новорожденных в Австрии. J Bone Joint Surg Br .
2011; 93 (8): 1126–1130.
32. Короче D,
Хонг Т,
Осборн Д.А.
Программы скрининга дисплазии тазобедренного сустава у новорожденных. Кокрановская база данных Syst Rev .
2011; (9): CD004595.
33. Шипман С.А.,
Гельфанд М,
Мойер В.А.,
Зевать БП.
Скрининг дисплазии тазобедренного сустава: систематический обзор литературы для Целевой группы профилактических служб США. Педиатрия .
2006; 117 (3): e557 – e576.
34. Rosendahl K,
Dezateux C,
Fosse KR,
и другие.
Немедленное лечение по сравнению с сонографическим наблюдением при легкой дисплазии тазобедренного сустава у новорожденных.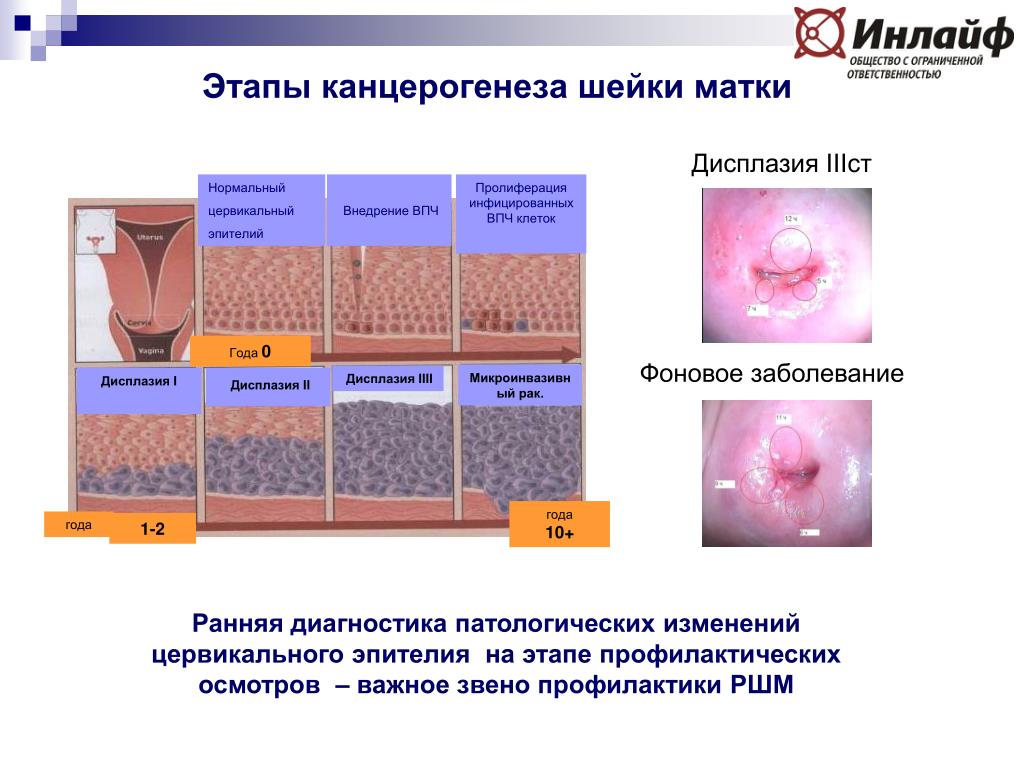 Педиатрия .
Педиатрия .
2010; 125 (1): e9 – e16.
35. Кларк Н.М.,
Чтение IC,
Корбин С,
Тейлор СС,
Бохманн Т.
Двадцатилетний опыт проведения селективного вторичного ультразвукового обследования при врожденном вывихе бедра. Арка Дис Детский .
2012. 97 (5): 423–429.
36. Пиллай А,
Джозеф Дж,
Маколи А,
Брэмли Д.
Диагностическая точность методики статического графа ультразвуковой оценки тазобедренных суставов грудных детей на предмет дисплазии развития. Хирургическая хирургия для лечения травм ортопедической дуги .
2011. 131 (1): 53–58.
37. Кларк Н.М.,
Харке HT,
МакХью П.,
Ли М.С.,
Борнс П.Ф.,
MacEwen GD.
УЗИ в режиме реального времени в диагностике врожденного вывиха и дисплазии бедра. J Bone Joint Surg Br .
1985. 67 (3): 406–412.
38. Американский колледж радиологии. Критерии соответствия ACR: развивающаяся дилсплазия бедра — ребенок. http://www.acr.org/~/media/ACR/Documents/AppCriteria/Diagnostic/DevelopmentalDysplasiaOfHipChild.pdf. По состоянию на 16 апреля 2014 г.
39. Cashman JP,
Раунд J,
Тейлор Г,
Кларк Н.М.
Естественное течение дисплазии тазобедренного сустава после раннего контролируемого лечения с использованием шлейки Павлик. Перспективное продолжительное наблюдение. J Bone Joint Surg Br .
2002. 84 (3): 418–425.
Контуры патологии — дисплазия
Полость рта и ротоглотка
Потенциально злокачественные и дисплазия
Дисплазия
Тема завершена: 1 ноября 2013 г.
Незначительные изменения: 13 октября 2020 г.
-2021, Pathology com, Inc.
Поиск в PubMed : Дисплазия [TI] полости рта [TIAB]
просмотров страниц в 2020 г .: 11,395
просмотров страниц в 2021 г.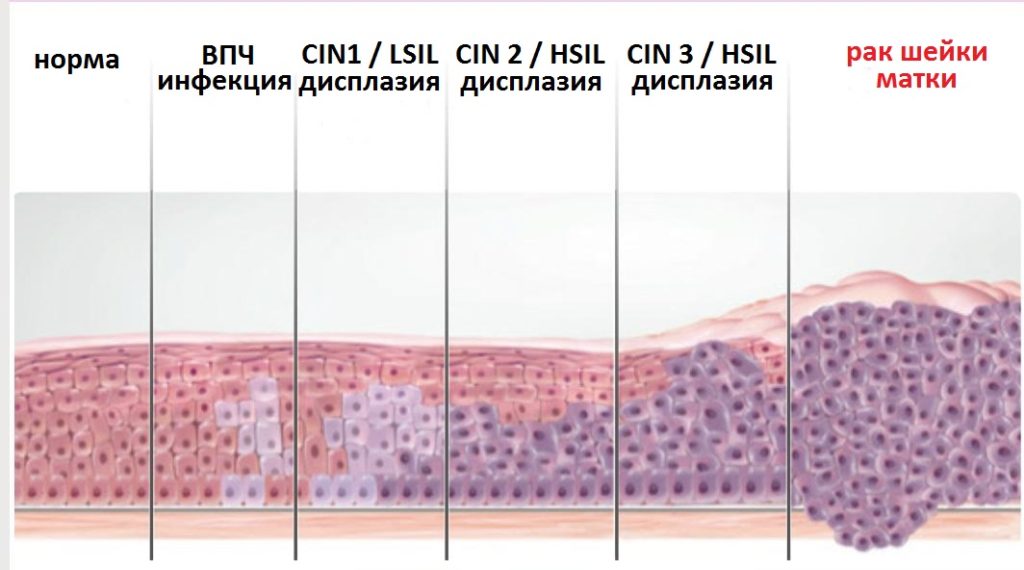 на сегодняшний день: 3,337
на сегодняшний день: 3,337
Цитируйте эту страницу: Хонарпишех Х, Хаберланд К. Дисплазия. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/oralcavitydysplasia.html. По состоянию на 6 апреля 2021 г.
Определение / общее
- Дисплазия, предраковое состояние, относится к аномальному росту эпителия, характеризующемуся целым спектром цитологических, созревательных и архитектурных изменений.
- Карцинома in situ означает, что аномальные изменения наблюдаются по всей толщине эпителия, от базального слоя клеток до поверхности.
- Вульва и шейка матки: дисплазия средней и тяжелой степени несут повышенный риск последующего прогрессирования до инвазивной плоскоклеточной карциномы
- Полость рта: связь дисплазии с инвазивной карциномой менее четко определена; при дисплазии средней степени вероятность злокачественной трансформации составляет 4-11%; при тяжелой дисплазии 20-35%
Терминология
- Термины легкая, умеренная и тяжелая дисплазия применяются, если архитектурная и цитологическая атипия (см. Микроописание) затрагивают <1/3, от 1/3 до 2/3 и> 2/3 эпителия соответственно
- Карцинома in situ (CIS): цитологическая или архитектурная атипия на всю толщину без инвазии опухолевых кератиноцитов через базальную мембрану в поддерживающую соединительную ткань
Эпидемиология
- Полость рта CIS имеет такое же распределение по возрасту и полу, что и инвазивная плоскоклеточная карцинома полости рта (SCC) — мужчины пятого-восьмого десятилетия жизни, которые курят и пьют
- Риск SCC полости рта увеличивается с возрастом
- Мужское гендерное пристрастие (3: 1), исторически связанное с более широким употреблением / злоупотреблением табаком и алкоголем мужчинами
- Вирус папилломы человека (ВПЧ) вовлечен в этиологию ПКР полости рта и основания языка / глотки, но не всегда обнаруживался при дисплазии / CIS
Участки
- Наиболее частыми местами возникновения в полости рта, в порядке убывания частоты, являются язык (заднее — латеральное и вентральное)> дно рта> мягкое небо> десна> слизистая оболочка щеки> слизистая оболочка губ> твердое небо
Патофизиология
- Дисплазия средней и тяжелой степени прогрессирует до инвазивной плоскоклеточной карциномы за счет накопления гистологических и молекулярных дефектов
- Канцерогенез HPV влияет на клеточный контроль транскрипции и клеточного цикла через вирусные онкопротеины E6 и E7, которые связываются с белками-супрессорами опухоли p53 и pRb (продукт гена ретинобластомы) и инактивируют их, а также активируют теломеразу.

Этиология
- Этологические факторы, сходные с SCC
- Образ жизни — курение и употребление алкоголя — наиболее важный фактор риска
- ВПЧ высокого риска типов 16 и 18 и, что гораздо реже, ВПЧ низкого риска типов 6 и 11 были обнаружены в карциномах полости рта (Mod Pathol 2006; 19: 1310)
- ВПЧ16 + опухоли полости рта и ротоглотки, по-видимому, представляют собой отдельный болезненный процесс с более благоприятной выживаемостью
- SCC головы и шеи в анамнезе у родственника первой степени является фактором риска
- К другим факторам риска относятся:
- К факторам питания относятся, например, синдром Пламмера-Винсона (хронический дефицит железа) и дефицит витамина А.
- Орех арека (орех бетель)
- Употребление бездымного табака: обычно происходит на месте хранения табака.
- Состояния с ослабленным иммунитетом: иммуносупрессивная терапия злокачественных новообразований или трансплантация органов
- СПИД
- Факторы окружающей среды включают воздействие фенольных агентов (деревообработчики)
- Сифилис: третичный сифилис увеличивает риск SCC спинного языка
- Долгосрочный пегилированный липосомальный доксорубицин для лечения рака яичников (Онколог 2012; 17: 1541)
Клинические особенности
- Небольшие поражения могут быть бессимптомными или присутствовать с минимальными признаками и нечеткими симптомами
- Более крупные поражения, в зависимости от размера и расположения, могут проявляться изъязвлением, болью (местной и отраженной), кровотечением; также затрудненное глотание, речь, жевание, открытие рта
- Плоская слизистая оболочка полости рта реагирует на хронические травмы или канцерогенные раздражители гиперплазией или атрофией, проявляясь лейкоплакией или эритроплакией соответственно:
- Лейкоплакия или «белое пятно»: представляет собой доброкачественный гиперкератоз в 80% случаев, дисплазию в 12%, карциному in situ (CIS) в 3% и инвазивные карциномы в 5% случаев.

- Эритроплакия или «красное пятно»: представляет собой особо опасное поражение слизистой оболочки полости рта, представляющее собой карциному в 51% случаев, тяжелую дисплазию или CIS в 40% случаев и дисплазию от легкой до умеренной в 9% случаев.
- Эритролейкоплакия или пятнистая лейкоплакия: сочетание лейкоплакии и эритроплакии, также имеет более высокую частоту выраженной дисплазии при биопсии
- Эти поражения могут быть экзофитными (папиллярная, грибовидная масса) или эндофитными (изъязвленная поверхность с уплотнением мягких тканей, обычно скрученные границы) (Int J Clin Oncol 2011; 16: 5)
- Лейкоплакия или «белое пятно»: представляет собой доброкачественный гиперкератоз в 80% случаев, дисплазию в 12%, карциному in situ (CIS) в 3% и инвазивные карциномы в 5% случаев.
Диагноз
- Любой стойкий длительно незаживающие поражения полости рта или глотки следует провести биопсию в течение одного месяца с момента их появления.
Факторы прогноза
- Распространение и распространение диспластических клеток с поверхностного эпителия вниз по выводным слюнным протокам без признаков стромальной инвазии сопровождается той же частотой рецидивов, что и при инвазивной плоскоклеточной карциноме; это может частично объяснить рецидивы на дне рта после поверхностного иссечения или лазерной абляции.
Лечение
- Устранение таких факторов риска, как употребление алкоголя и курение
- Удаление дисплазии эпителия полости рта традиционным хирургическим вмешательством, лазером и криохирургией
- Рецидивы не редкость и могут потребовать хирургического вмешательства
Клинические изображения
Изображения, размещенные на других серверах:
Лейкоплакия слизистой оболочки щек
Микроскопическое (гистологическое) описание
- Архитектурные особенности дисплазии включают:
- Нерегулярное расслоение эпителия, потеря нормального расслоения и полярности, каплевидные ретейджи
- Митозы в среднем и верхнем эпителии, преждевременное ороговение отдельных клеток (дискератоз), гиперплазия и анаплазия базальных клеток, кератиновые жемчужины в сетчатых штифтах
- Цитологические признаки аналогичны тем, которые используются для других эпителий: увеличение ядер и плеоморфизм, повышенное соотношение ядер и цитоплазмы, выступающие ядрышки, гиперхромазия
Молекулярно-цитогенетическое описание
- Плоскоклеточная интраэпителиальная неоплазия имеет общие молекулярные и генетические изменения с плоскоклеточным раком
- Потеря гетерозиготности в 3p, 9p и 17p связана с дисплазией
- Повышенная экспрессия p53 при умеренной и тяжелой дисплазии и карциноме in situ
- «Золотым стандартом» для оценки дисплазии по-прежнему является рутинная гистология.

Дифференциальный диагноз
- Хроническая травматическая язва : необходимо определить очаговый источник травмы (сломанный зуб, острый край зубного протеза)
- Фрикционный кератоз , связанный с хронической механической травмой слизистой оболочки полости рта
- Красный плоский лишай
- Хроническое заболевание слизистых оболочек с иммуноопосредованной этиологией, обычно женщины (2/3) в возрасте от 30 до 60 лет
- Клинически поражения двусторонние, симметричные и неизолированные.
- Имеют полосообразный лимфоцитарный инфильтрат непосредственно под эпителием, демонстрирующий частичное растворение базальной мембраны и очаговую миграцию лимфоцитов в эпителий; дисплазии эпителия не наблюдается
- Кандидоз полости рта: гиперпластический кандидоз
- Пиогенная гранулема
- Реактивная масса разрастающейся грануляционной ткани в виде красной, изъязвленной, быстрорастущей круглой массы, обычно на десне, языке или слизистой оболочке щеки.
- Встречается в период от второго до пятого десятилетия, чаще встречается у женщин во время беременности и, вероятно, вызвано эндокринным дисбалансом
- Нюхательные щипцы / кератоз табачного мешочка:
- Белый кератотический налет, связанный с бездымными табачными изделиями
- Обычно располагается только в зонах прямого контакта с нюхательным или жевательным табаком (слизистая оболочка щеки, дно рта)
- Почти всегда полностью обратимо, когда больной перестает употреблять табак
Дополнительные ссылки
- Миллс: Диагностическая хирургическая патология Штернберга, 5-е издание, 2009 г., Флинт: Отоларингология Каммингса — хирургия головы и шеи, 5-е издание, 2010 г., Калонье: Патология кожи Макки, 4-е издание, 2011 г., Woo: Патология полости рта — Исчерпывающий атлас и текст, 1-е издание, 2012 г., Невилл: Патология полости рта и челюстно-лицевой области, 3-е издание, 2008 г.

Вернуться наверх
Цервикальная интраэпителиальная неоплазия (CIN)
Обзор
Что такое цервикальная интраэпителиальная неоплазия (ЦИН)?
Цервикальная интраэпителиальная неоплазия (CIN) — это предраковое состояние, при котором аномальные клетки растут на поверхности шейки матки.Шейка матки — это отверстие между влагалищем и маткой у женщин. «Интраэпителиальный» означает, что аномальные клетки присутствуют на поверхности (эпителиальной ткани) шейки матки. Слово «неоплазия» относится к росту новых клеток. Другое название ЦИН — дисплазия шейки матки.
Важно помнить, что большинство людей с КИН не болеют раком. Если рак все-таки образуется, на его развитие уходят годы, что дает врачам время на поиск и удаление проблемных участков.
Каковы классификации CIN?
Цервикальная интраэпителиальная неоплазия может быть классифицирована в зависимости от степени поражения эпителиальной ткани:
- Неоплазия низкой степени злокачественности (CIN 1) относится к дисплазии, поражающей около одной трети толщины эпителия.
- CIN 2 относится к аномальным изменениям примерно от одной трети до двух третей эпителиального слоя.
- CIN 3 (наиболее тяжелая форма) описывает состояние, поражающее более двух третей эпителия.
Насколько распространен CIN?
Ежегодно в США от 250 000 до 1 миллиона женщин диагностируют CIN. Заболевание чаще встречается у женщин детородного возраста, особенно у женщин в возрасте от 25 до 35 лет.
Симптомы и причины
Каковы симптомы
интраэпителиальной неоплазии шейки матки (CIN) ?
CIN обычно не вызывает никаких симптомов. Аномальные клетки обнаруживаются только после обычного мазка Папаниколау.
Аномальные клетки обнаруживаются только после обычного мазка Папаниколау.
Что вызывает CIN?
CIN обычно возникает после заражения женщины вирусом папилломы человека (ВПЧ). Это вирус, который распространяется половым путем. Во многих случаях иммунная система сама избавляется от вируса. Существует более 100 штаммов ВПЧ. Некоторые штаммы, такие как HPV-16 и HPV-18, с большей вероятностью могут инфицировать репродуктивные пути у женщин и вызвать CIN.
Считается, что более 75% сексуально активных женщин в какой-то момент инфицированы ВПЧ.Около 50% инфекций ВПЧ происходит у женщин в возрасте от 15 до 25 лет. В большинстве случаев инфекции проходят, вызывая какие-либо необратимые проблемы.
Мы точно не знаем, почему у некоторых женщин развивается КИН после заражения ВПЧ. Некоторые штаммы ВПЧ высокого риска и продолжительность инфекции могут иметь значение. Другие факторы риска включают:
Факторы, которые ослабляют иммунную систему и повышают риск инфекций ВПЧ, включают:
- Заниматься сексом с несколькими партнерами
- Начало половой жизни до 18 лет
- Заражение вирусом иммунодефицита человека (ВИЧ)
Диагностика и тесты
Как диагностируется
цервикальная интраэпителиальная неоплазия (CIN) ?
Поскольку КИН обычно не вызывает никаких симптомов, для обнаружения аномальных клеток необходим мазок Папаниколау.Если мазок Папаниколау неясен или обнаружены отклонения от нормы, следующим шагом может быть кольпоскопия для исследования шейки матки и окружающих структур под микроскопом.
Процедуру можно проводить в кабинете врача, где на шейку матки наводят бинокль с подсветкой (кольпоскоп). Врач будет смотреть через цветные линзы, чтобы увидеть, есть ли какие-либо аномальные клетки на шейке матки или стенках влагалища.
Биопсия может выполняться для взятия образцов ткани для исследования в лаборатории.Может быть назначен тест ДНК, чтобы определить, присутствует ли форма высокого риска ВПЧ.
Ведение и лечение
Как лечится
цервикальная интраэпителиальная неоплазия (CIN) ?
Лечение будет зависеть от различных факторов, включая тяжесть CIN, возраст пациента и ее общее состояние здоровья, а также предпочтения пациента и ее врача.Процедуры по лечению шейки матки могут повлиять на способность иметь детей, поэтому женщинам следует обсудить различные варианты со своим лечащим врачом.
В случае КИН низкой степени злокачественности лечение обычно не требуется. В большинстве случаев заболевание проходит само. Только около 1% случаев ЦИН низкой степени прогрессируют до рака шейки матки. Врач может выбрать консервативный подход, который требует периодического взятия мазков Папаниколау для отслеживания любых изменений в аномальных клетках.
В случае средней и тяжелой CIN лечение фокусируется на удалении аномальных клеток, которые могут стать злокачественными.
Процедуры удаления (резекции) включают:
- Процедура электрохирургического удаления петли (LEEP) — В этом методе используется небольшая электрически заряженная проволочная петля для удаления ткани. В отличие от процедур абляции, LEEP может отбирать образцы тканей для дальнейшего анализа. Его можно использовать для лечения тяжелой КИН. Примерно от 1% до 2% пациентов могут испытывать осложнения после процедуры, такие как замедленное кровотечение или сужение шейки матки (стеноз).
- Коническая биопсия холодным ножом (конизация) — Это хирургическая процедура, при которой удаляется конусообразный кусок ткани, содержащий поражение.
 Раньше это был предпочтительный метод лечения интраэпителиальной неоплазии шейки матки, но теперь он применяется при более тяжелых формах заболевания. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение.
Раньше это был предпочтительный метод лечения интраэпителиальной неоплазии шейки матки, но теперь он применяется при более тяжелых формах заболевания. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение. - Гистерэктомия — Удаление матки может быть вариантом в случаях, когда CIN сохраняется или не улучшается после использования других процедур.
В большинстве случаев случаи CIN поддаются лечению.Абляция и резекция эффективны примерно в 90% всех случаев с 10% вероятностью рецидива КИН после лечения. Он редко переходит в рак, а когда действительно прогрессирует, то очень медленно.
Риск рецидива наиболее высок в течение первых 2 лет после лечения. Процедуры абляции и резекции могут снизить риск рака шейки матки на 95% у женщин с дисплазией высокой степени в первые 8 лет после лечения.
Пациентам рекомендуется проходить контрольный мазок Папаниколау каждые 3-6 месяцев в течение 1-2 лет после лечения.После этого они могут возобновить ежегодную сдачу мазков Папаниколау.
Профилактика
Как можно предотвратить цервикальную интраэпителиальную неоплазию (ЦИН)?
- Практикуйте воздержание или используйте презервативы при половом акте — Вирус папилломы человека, который является основной причиной интраэпителиальной неоплазии шейки матки, может передаваться половым путем, в том числе от рук к гениталиям или орального контакта с гениталиями. как прямой генитальный контакт.Единственный способ эффективно предотвратить заражение ВПЧ — не заниматься сексом. Использование презервативов может снизить риск заражения ВПЧ, но они не полностью эффективны.

- Вакцинация против ВПЧ — Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило вакцину под названием Гардасил®, которая эффективна против 4 типов ВПЧ, наиболее тесно связанных с ЦИН. Девушкам и женщинам в возрасте от 9 до 26 лет рекомендуется делать прививки от ВПЧ. Он также одобрен для мальчиков и юношей в возрасте от 9 до 26 лет.
- Регулярно сдавайте мазок Папаниколау — Женщинам следует пройти первый Пап-тест в возрасте 21 года. Если Пап-тесты остаются в норме, текущие рекомендации заключаются в том, чтобы повторять Пап-тест каждые 3 года в возрасте от 21 до 29 лет, а Пап-тест и ВПЧ каждые пять лет для женщин от 30 до 65. Пап-тесты не могут предотвратить цервикальную интраэпителиальную неоплазию, но они полезны, потому что они могут обнаружить ее на самых ранних стадиях.
Гистологические типы и значение дисплазии бронхиального эпителия
Критерии классификации типов дисплазии бронхиального эпителия
Бронхиальные базальные клетки обычно были круглыми или овальными и прикреплялись к базальной мембране в один слой.Ядра обычно были равны и никогда не превышали диаметр нормального покоящегося малого лимфоцита более чем в 1,5 раза. Столбчатые эпителиальные клетки располагались на слое базальных клеток вертикально по направлению к просветной поверхности слизистой оболочки бронхов. Между ними были вкраплены несколько клеток, содержащих интрацитоплазматический муцин. Ширина ядра нормальной столбчатой клетки овальной формы приблизительно равна диаметру ядра нормальной базальной клетки. В проксимальной доле бронха столбчатые клетки располагались псевдостратифицированным образом, до трех слоев клеток.В сегментарных и более дистальных субсегментарных бронхах столбчатые клетки часто располагались в виде монослоя. Нормальные базальные клетки и столбчатые клетки были морфологически различимы, имели тонкий ядерный хроматин и незаметные ядрышки (рис. 1).
1).
Рисунок 1
Нормальный бронхиальный эпителий (H&E, × 200).
Дисплазия бронхиального эпителия была идентифицирована на основании ядерной атипии и неправильного расположения клеток. Ядерная атипия распознавалась по: увеличенному диаметру ядра (или ядерной ширине столбчатой / овальной клетки), достигающей, по крайней мере, двойного диаметра нормального малого лимфоцита в состоянии покоя; повышенные нуклео-цитоплазматические соотношения; неровности ядерных очертаний; темный или грубо неровный ядерный хроматин; и одно или несколько выступающих ядрышек.Под диспластическим эпителием наблюдались фиброзная гиперплазия и неоваскуляризация. Однако увеличение количества диспластических клеток и количества клеточных слоев не всегда было связано со степенью дисплазии бронхиального эпителия.
На основании морфологических особенностей дисплазия бронхиального эпителия может быть разделена на дисплазию базальных клеток, дисплазию столбчатых клеток, дисплазию бронхиального эпителия с переходной дифференцировкой (дисплазия бронхиального эпителия TD-типа) и плоскоклеточная дисплазия.
Базально-клеточная дисплазия
Нормальные базальные клетки были заменены диспластическими базальными клетками с круглым, овальным или неправильным внешним видом, без межклеточных мостиков и дифференцировки в сторону бронхиальных столбчатых клеток, плоскоклеточного расслоения и кератинизации (рис. 2). Группы диспластических клеток были неоднородными.
Рисунок 2
Базально-клеточная дисплазия низкой степени. Увеличенные ядра имели диаметр более чем в два раза больше, чем небольшой покоящийся лимфоцит, и имели явные ядрышки и ядерный хроматин.Столбчатые эпителиальные клетки присутствовали на просветной поверхности диспластических базальных клеток (H&E, × 200).
Столбчато-клеточная дисплазия
Бронхиальная столбчато-клеточная дисплазия была локализована на слое базальных клеток, и клетки имели столбчатый или овальный контур. Они проявлялись либо в виде бородавчатого рисунка без стромальных ножек, либо в виде плоского поражения с увеличенными слоями эпителиальных клеток пораженной слизистой оболочки (Рисунок 3), либо в виде решетчатого рисунка (Рисунок 4). Внутрицитоплазматический муцин присутствовал в некоторых диспластических столбчатых клетках.
Они проявлялись либо в виде бородавчатого рисунка без стромальных ножек, либо в виде плоского поражения с увеличенными слоями эпителиальных клеток пораженной слизистой оболочки (Рисунок 3), либо в виде решетчатого рисунка (Рисунок 4). Внутрицитоплазматический муцин присутствовал в некоторых диспластических столбчатых клетках.
Рисунок 3
Столбчато-клеточная дисплазия низкой степени с очаговой дисплазией высокой степени. Виден внутриклеточный муцин. Под диспластическими столбчатыми клетками был виден единственный слой базальных клеток (H&E, × 200).
Рисунок 4
Дисплазия столбчатых клеток, крибриформная структура с инфильтрацией нескольких воспалительных клеток (H&E, × 200).
Дисплазия бронхиального эпителия с переходной дифференцировкой
Эта модель дисплазии бронхиального эпителия проявляла некоторые, но не все, морфологические особенности базально-клеточного, столбчато-клеточного и / или плоского эпителия и, по-видимому, находилась в морфологическом переходе между ними — отсюда был введен термин дисплазия бронхиального эпителия с переходной дифференцировкой (дисплазия бронхиального эпителия TD-типа).Диагноз был поставлен, когда бронхиальный эпителий демонстрировал дисплазию на всю толщину с гомогенной цитологической морфологией по всему эпителию без межклеточных мостиков или с очаговыми межклеточными мостами без плоского расслоения и ороговения (рисунки 5 и 6). Обычно псевдомногослойные или многослойные структуры часто встречаются в тех примерах с межклеточными мостиками (рис. 7). Диспластические клетки были столбчатыми, овальными или круглыми. В некоторых клетках присутствовали внутриклеточные муциновые вакуоли.
Рисунок 5
Дисплазия бронхиального эпителия TD-типа низкой степени (H&E, × 200).
Рисунок 6
Дисплазия бронхиального эпителия TD-типа высокой степени (H&E, × 200).
Рисунок 7
Дисплазия бронхиального эпителия TD-типа, низкой степени злокачественности, с разбросанными диспластическими клетками высокой степени злокачественности. Межклеточные мосты присутствовали, но плоское расслоение отсутствовало (H&E, × 200).
Плоскоклеточная дисплазия
Плоскоклеточная дисплазия (рис. 8) была идентифицирована по критериям, описанным в классификации ВОЗ для опухолей легких и плевры. 18 Однако мы обнаружили, что небольшая часть плоскоклеточной дисплазии демонстрирует выраженную атипию, но с небольшим увеличением количества клеток и слоев.
Рисунок 8
Плоскоклеточная дисплазия. Слева — дисплазия низкой степени, справа — дисплазия высокой степени (H&E, × 200).
Классификация дисплазии бронхиального эпителия
Для описанных выше поражений была принята двухуровневая система классификации — дисплазия низкой и высокой степени, основанная на степени ядерной атипии и неравномерности расположения клеток.
Дисплазия низкой степени выражается только от легкой до умеренной ядерной атипии с умеренно нерегулярным расположением клеток: увеличенные ядра менее чем вдвое превышают диаметр нормальной эпителиальной клетки (или ширины столбчатой / овальной клетки), от легкого до умеренного плеоморфизма с плотным хроматин и незаметные ядрышки (рис. 2, 3, 4, 5 и 7).
Дисплазия высокой степени проявляется выраженной ядерной атипией и очень неупорядоченным расположением клеток. Диаметр ядер был вдвое или больше нормального значения.Диспластические клетки имели очевидный ядерный плеоморфизм, грубый хроматин и выраженные и / или множественные ядрышки (рис. 6). Клетки дисплазии высокой степени злокачественности появлялись в виде кластеров или были разбросаны по области дисплазии низкой степени злокачественности (Рисунки 3 и 7).
В случае плоскоклеточной дисплазии слабая степень была подтверждена, когда диспластические клетки были ограничены нижней половиной пораженного эпителия (см.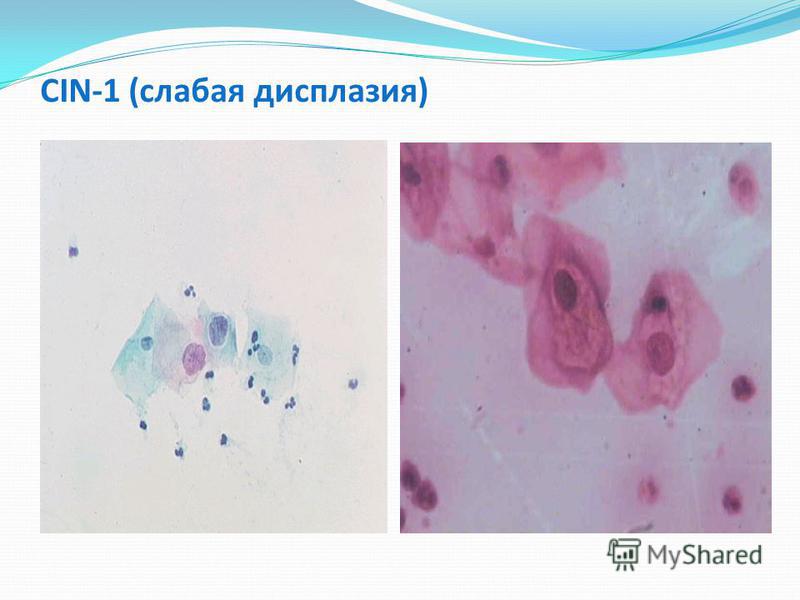 Левую часть рисунка 8), тогда как дисплазия высокой степени была подтверждена, когда почти вся толщина эпителия была подтверждена. плоский эпителий был вовлечен диспластическими клетками (см. правую часть рисунка 8).Соответственно, дисплазия низкой степени была обнаружена в 75 случаях, а дисплазия высокой степени — в 25.
Левую часть рисунка 8), тогда как дисплазия высокой степени была подтверждена, когда почти вся толщина эпителия была подтверждена. плоский эпителий был вовлечен диспластическими клетками (см. правую часть рисунка 8).Соответственно, дисплазия низкой степени была обнаружена в 75 случаях, а дисплазия высокой степени — в 25.
Результаты иммуногистохимии
Тканевые блоки, показывающие обширную и высокую степень дисплазии бронхиального эпителия в первом разделе, были использованы для последующих иммуногистохимических исследований. Приблизительно 15-20 гистологических срезов были повторно вырезаны последовательно из каждого из выбранных блоков ткани. Один из них был окрашен гематоксилином и эозином и исследован под микроскопом, чтобы подтвердить наличие вышеупомянутых классических диспластических поражений.Пациенты с незначительной дисплазией бронхиального эпителия или без нее были исключены из иммунопрофиля. В результате этой процедуры было доступно 53 гистологических среза из 26 образцов легких для иммуногистохимического исследования. Каждый раздел содержал по крайней мере один из вышеупомянутых классических типов дисплазии бронхиального эпителия. Нормальный бронхиальный эпителий между очагами диспластии обеспечивал контрольную ткань для нормальных базальных клеток и столбчатых клеток. Кроме того, были отобраны два случая нормального эпителия пищевода для обеспечения нормального контроля плоского эпителия.Иммуногистохимическая экспрессия каждого из вышеупомянутых антител, особенно для Ki-67 и p53, определялась присутствием однозначно положительно окрашивающих клеток, независимо от их количества.
Нормальные эпителиальные клетки бронхов и плоский эпителий показали типичные паттерны иммуноокрашивания: базальные клетки положительны на CK17, столбчатые клетки положительны на CK7, 8 и 18, а плоскоклеточные клетки положительны на CK10 / 13.
Иммуноокрашивание диспластического эпителия было по существу аналогично таковому у нормальных контролей, но показало некоторые изменения в том, что дисплазия базальных клеток была фокально положительной для CK10 / 13, а плоскоклеточная дисплазия была фокально положительной для CK17 и иногда положительной для CK8 и 18.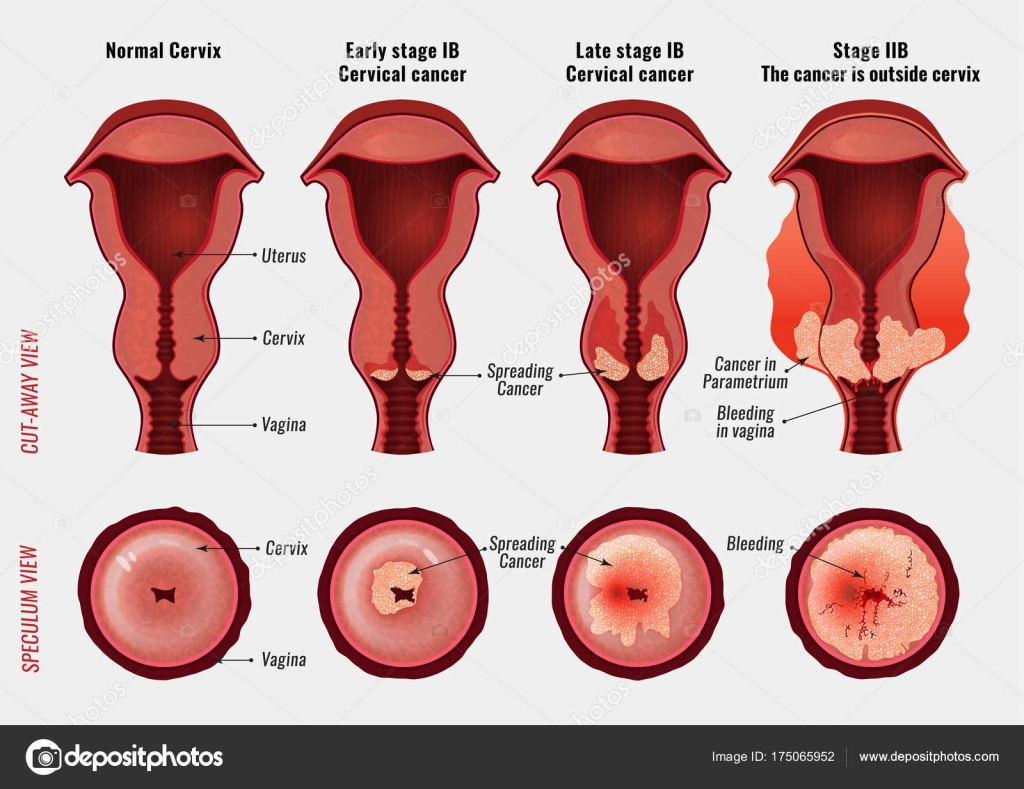 Однако некоторые диспластические эпителиальные клетки бронхов были отрицательными для соответствующих специфических маркеров даже для всех указанных выше CK.
Однако некоторые диспластические эпителиальные клетки бронхов были отрицательными для соответствующих специфических маркеров даже для всех указанных выше CK.
Иммуноокрашивание было неоднородным при дисплазии эпителия бронхов TD-типа. Некоторые из этих поражений были положительными для отдельных членов семейства CK (CK10 / 13, 17, 7, 8 или 18), а некоторые — положительными для всех из них (Рисунки 9 и 10). Были разные степени окрашивания, и в тех диспластических очагах, показывающих иммунореактивность в отношении нескольких CK, разные клетки окрашивались на разные CK.
Рисунок 9
CK10 / 13 Иммуноокрашивание бронхиальной эпителиальной дисплазии TD-типа. Поверхностные плоские клетки показали сильное положительное окрашивание на CK10 / 13, что указывало на плоскоклеточную дифференцировку, в то время как другие клетки показали слабое положительное окрашивание на CK10 / 13 (Envision ™, × 200).
Рисунок 10
Иммуноокрашивание CK8 дисплазии бронхиального эпителия TD-типа. Фигура показывает положительную реакцию от слабой до промежуточной для CK8 (то же поле, что и на рисунке 9) (Envision ™, × 200).
Все типы дисплазии бронхиального эпителия были отрицательными по TTF-1, SPA, CgA и Syn.
Иммуноокрашивание
p53 и Ki-67 было идентифицировано при различных типах дисплазии бронхиального эпителия (рисунки 11 и 12, таблица 1). Иммуноокрашивание Ki-67 было более распространенным и имело более высокую интенсивность окрашивания, чем p53. Уровень экспрессии Ki-67 был значительно выше, чем у р53 (тест МакНемара, P = 0,013) (таблица 2). Bcl-2 экспрессируется только в 46,2% нормальных базальных клеток (12/26) и редко экспрессируется в других типах нормального и диспластического бронхиального эпителия.
Фигура 11
Иммуноокрашивание Ki-67 дисплазии бронхиального эпителия (Envision ™, × 400).
Рисунок 12
Иммуноокрашивание p53 дисплазии бронхиального эпителия (Рисунки 11 и 12 взяты из той же области и одного и того же поражения. Обратите внимание, что p53-положительных клеток меньше, чем Ki-67-положительных клеток) (Envision ™, × 400 ).
Обратите внимание, что p53-положительных клеток меньше, чем Ki-67-положительных клеток) (Envision ™, × 400 ).
Таблица 1 Экспрессия p53 и Ki-67 в очагах дисплазии бронхиального эпителия Таблица 2 Экспрессия Ki-67 и p53 при различных типах дисплазии бронхиального эпителия
Распределение дисплазии бронхиального эпителия с различной частотой
Типы дисплазии бронхиального эпителия, выявленные в настоящем исследовании, представлены в таблице 3.Различные типы и степени дисплазии бронхиального эпителия могут быть обнаружены в одном и том же бронхе или в одном и том же гистологическом срезе. Поражения одного и того же или разных типов дисплазии бронхиального эпителия иногда отделялись друг от друга участками нормального бронхиального эпителия, а иногда они были смежными без нормальной промежуточной ткани. В таких случаях один очаг дисплазии переходил в другой. Интересно, что дисплазия бронхиального эпителия высокой степени обычно наблюдалась в случаях обширной дисплазии низкой степени.В остальном дисплазия высокой степени была редкостью.
Таблица 3 Заболеваемость различными типами дисплазии бронхиального эпителия в образцах легких с первичной карциномой
С учетом этих результатов и для анализа корреляции степени дисплазии бронхиального эпителия с бронхогенной карциномой, случаи в этом исследовании были разделены на три группы в зависимости от степени и степени дисплазии бронхиального эпителия. Группа I имела нормальный бронхиальный эпителий с простой гиперплазией или без нее, а иногда и с небольшими очагами дисплазии слабой степени.Группа II имела бронхиальный эпителий с обширной дисплазией низкой степени (без каких-либо очагов дисплазии высокой степени) или имела очаги дисплазии низкой степени с небольшими группами клеток (несколько или десятки), показывающими дисплазию высокой степени. Группа III имела обширную дисплазию низкой степени плюс различные очаги дисплазии высокой степени.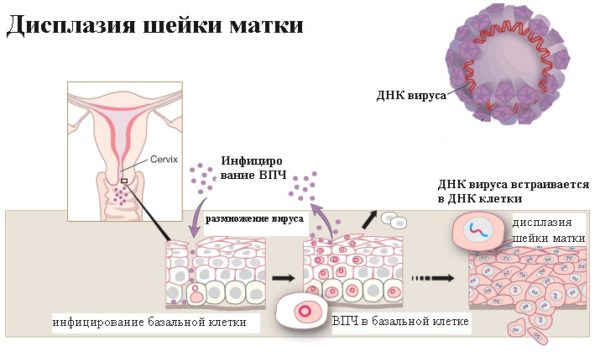 Здесь обширная дисплазия низкой степени была определена, когда по крайней мере 40% исследованных слайдов показывали дисплазию, и что более 20% слайдов с дисплазией занимали 1/3 больше внутренней окружности бронхов.В этом исследовании 39 случаев были отнесены к группе I, 50 случаев — к группе II и 25 случаев — к группе III.
Здесь обширная дисплазия низкой степени была определена, когда по крайней мере 40% исследованных слайдов показывали дисплазию, и что более 20% слайдов с дисплазией занимали 1/3 больше внутренней окружности бронхов.В этом исследовании 39 случаев были отнесены к группе I, 50 случаев — к группе II и 25 случаев — к группе III.
Корреляция дисплазии бронхиального эпителия с бронхогенной карциномой и MPLC
Частота дисплазии бронхиального эпителия с бронхогенной карциномой была значительно выше, чем при BAC. Степень дисплазии бронхиального эпителия также положительно коррелировала с заболеваемостью бронхогенной карциномой и MPLC (Таблица 4). Но никакой корреляции гистологических типов между дисплазией бронхиального эпителия и бронхогенной карциномой не было выявлено.
Таблица 4 Корреляция бронхогенной карциномы и MPLC с дисплазией бронхиального эпителия
Дисплазия бронхиального эпителия часто наблюдалась в сегментарных и субсегментарных бронхах, особенно в проксимальных областях. Дисплазия также была обнаружена в долевых бронхах, бронхах и бронхиолах, но частота в этих областях была намного ниже, чем в сегментарных и субсегментарных бронхах. Расположение и степень дисплазии бронхиального эпителия не были связаны с расстоянием от первичной карциномы легкого.
Дисплазия развития тазобедренного сустава
Дисплазия развития тазобедренного сустава (DDH) — это заболевание, при котором у младенцев и детей младшего возраста не формируются суставы тазобедренного сустава должным образом.
Иногда его называют врожденным вывихом бедра или дисплазией бедра.
Тазобедренный сустав прикрепляет бедренную кость (бедренную кость) к тазу. Верхняя часть бедренной кости (головка бедра) закруглена, как шар, и находится внутри чашеобразной тазобедренной впадины.
В DDH суставная впадина бедра слишком мелкая, а головка бедренной кости не удерживается на месте плотно, поэтому тазобедренный сустав ослаблен. В тяжелых случаях бедро может выйти из лунки (вывихнуть).
В тяжелых случаях бедро может выйти из лунки (вывихнуть).
DDH может поражать одно или оба бедра, но чаще встречается в левом бедре. Это также чаще встречается у девочек и первенцев.
Примерно у 1 или 2 из 1000 детей есть DDH, которые необходимо лечить.
Без лечения DDH может привести к проблемам в дальнейшей жизни, в том числе:
При ранней диагностике и лечении большинство детей могут нормально развиваться и иметь полный диапазон движений в бедре.
Диагностика DDH
Бедра вашего ребенка будут проверены в рамках медицинского осмотра новорожденного в течение 72 часов после рождения.
При обследовании следует осторожно двигать тазобедренными суставами ребенка, чтобы проверить, нет ли каких-либо проблем. Это не должно вызывать у них дискомфорта.
Вашему ребенку следует пройти ультразвуковое сканирование бедра до того, как ему исполнится 2 недели, если врач, акушерка или медсестра считают, что его бедро нестабильно.
Младенцы также должны пройти УЗИ бедра до достижения 6-недельного возраста, если:
- В вашей семье (родители, братья или сестры) в детстве были проблемы с тазобедренным суставом
- Ваш ребенок находился в тазовом предлежании (ступнями или низом вниз) на последнем месяце беременности
- Ваш ребенок родился в тазовом предлежании
Если у вас были близнецы или двойня, и у 1 из детей есть какой-либо из этих факторов риска, каждому ребенку необходимо пройти ультразвуковое сканирование бедер к тому времени, когда им исполнится 6 недель.
Иногда бедро ребенка стабилизируется само по себе до того, как назначено сканирование, но их все же следует проверить, чтобы убедиться в этом.
Получите помощь и поддержку от благотворительной организации Steps, если вашему ребенку был поставлен диагноз DDH
Обработка DDH
Шлейка Павлик
Младенцам, которым в раннем возрасте поставлен диагноз ВДГ, обычно лечат тканевую шину, называемую Павлик.
обуздать.
Это фиксирует оба бедра вашего ребенка в устойчивом положении и позволяет им нормально развиваться.
Кредит:
DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https://www.sciencephoto.com/media/729142/view
Ремень необходимо носить постоянно в течение нескольких недель, и никто, кроме медицинского работника, не должен снимать его.
Ремень можно отрегулировать во время последующих посещений. Ваш врач обсудит с вами состояние вашего ребенка.
Ваша больница предоставит подробные инструкции о том, как ухаживать за вашим ребенком, когда он носит шлейку Pavlik.
Это будет включать информацию о:
- как переодеть ребенка, не снимая ремня безопасности — подгузники можно носить как обычно
- Очистка ремня безопасности, если он загрязнен — его все равно нельзя снимать, но можно очистить с помощью моющего средства и старой зубной щетки или щетки для ногтей
- позиционирование ребенка во время сна — его следует класть на спину, а не на бок
- как избежать раздражения кожи вокруг лямок подвески — вам могут посоветовать обернуть ленты мягким гигиеническим материалом
В конце концов, вам могут дать совет по снятию и замене ремня безопасности на короткие периоды времени, пока его можно будет снять навсегда.
Вам будет предложено позволить вашему ребенку свободно двигаться, когда ремни безопасности сняты. Часто рекомендуется плавание.
Хирургия
Операция может потребоваться, если вашему ребенку поставлен диагноз ВДГ после 6 месяцев или если шлейка Павлика не помогла.
Самая распространенная операция называется редукцией. При этом головка бедренной кости снова вставляется в тазобедренный сустав.
Редукционная операция проводится под общим наркозом и может быть проведена как:
- закрытая редукция — головка бедра помещается в тазобедренную впадину без больших разрезов
- открытая редукция — в паху делается разрез, позволяющий хирургу вставить головку бедренной кости в тазобедренный сустав
Вашему ребенку может потребоваться носить гипс в течение как минимум 12 недель после операции.
Через 6 недель бедро снова будет проверено под общим наркозом, чтобы убедиться, что оно стабильно и хорошо заживает.
После этого исследования ваш ребенок, вероятно, будет носить гипс еще как минимум 6 недель, чтобы его бедро полностью стабилизировалось.
Некоторым детям также может потребоваться операция на кости (остеотомия) во время открытой репозиции или позднее для исправления любых деформаций кости.
Поздние признаки DDH
Медицинский осмотр новорожденного и обычный осмотр через 6-8 недель нацелены на раннюю диагностику ВДГ.
Но иногда после этих проверок могут развиться проблемы с тазобедренным суставом.
Важно как можно скорее обратиться к терапевту, если вы заметили, что у вашего ребенка развились какие-либо из следующих симптомов:
- ограничение движения в 1 ноге при смене подгузника
- Одна нога волочится за другую при ползании
- Одна нога кажется длиннее другой
- неровные кожные складки на ягодицах или бедрах
- хромота, ходьба на пальцах ног или развитие аномальной «переваливания»
Ваш ребенок будет направлен к специалисту-ортопеду в больницу для проведения ультразвукового или рентгеновского сканирования, если ваш врач сочтет, что у него проблема с бедром.
Предотвращение DDH
Важно помнить, что DDH нельзя предотвратить, и в этом никто не виноват.
Бедра ребенка от природы становятся более гибкими на короткое время после рождения. Но если ваш ребенок проводит много времени в плотно обернутом (пеленальном) состоянии с прямыми и сжатыми вместе ногами, существует риск, что это может повлиять на развитие его бедра.
Использование техники пеленания для здоровья бедер может снизить этот риск. Убедитесь, что ваш ребенок может свободно двигать бедрами и коленями, чтобы пнуть.
Узнайте больше о пеленании для здоровья бедер на веб-сайте Международного института дисплазии тазобедренных суставов
Последняя проверка страницы: 23 июля 2018 г.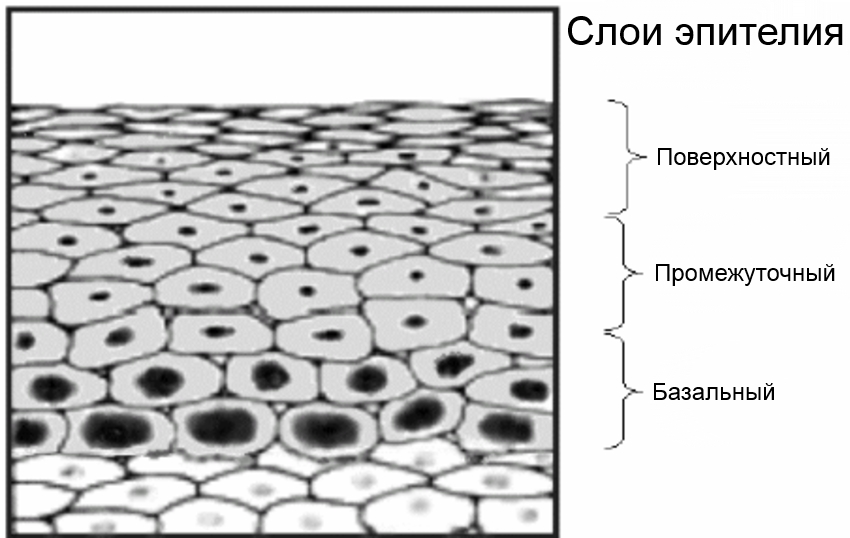
 Бесспорный плюс такого лечения возможность достаточного быстрого возращения к полноценной сексуальной жизни.
Бесспорный плюс такого лечения возможность достаточного быстрого возращения к полноценной сексуальной жизни.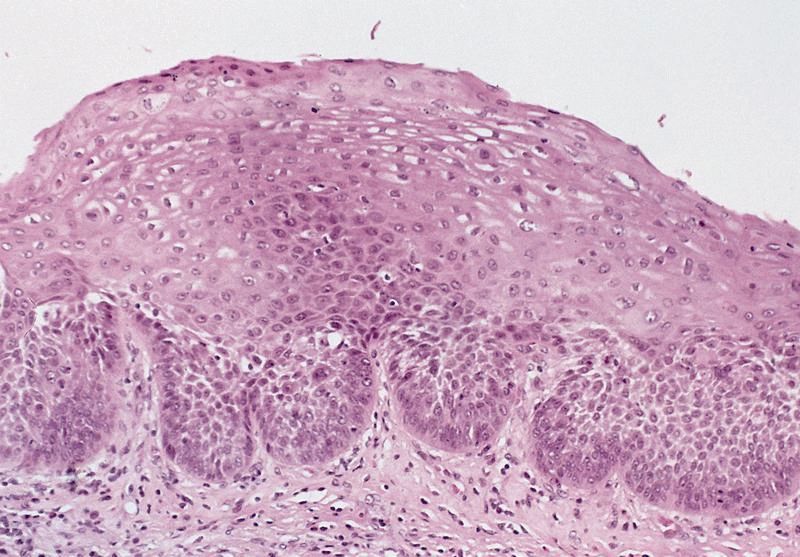
 В соответствии с мировыми стандартами мы применяем только проверенные и хорошо зарекомендовавшие себя методы (минимально агрессивное хирургическое лечение с помощью лазерной, радиоволновой или электрической коагуляции), что обеспечивает полную безопасность и эффективность лечения. Кроме того, все процедуры предельно комфортны для пациента, а риск осложнений сведен к минимуму.
В соответствии с мировыми стандартами мы применяем только проверенные и хорошо зарекомендовавшие себя методы (минимально агрессивное хирургическое лечение с помощью лазерной, радиоволновой или электрической коагуляции), что обеспечивает полную безопасность и эффективность лечения. Кроме того, все процедуры предельно комфортны для пациента, а риск осложнений сведен к минимуму.



 Раньше это был предпочтительный метод лечения интраэпителиальной неоплазии шейки матки, но теперь он применяется при более тяжелых формах заболевания. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение.
Раньше это был предпочтительный метод лечения интраэпителиальной неоплазии шейки матки, но теперь он применяется при более тяжелых формах заболевания. Конизация может предоставить образец ткани для дальнейшего тестирования. Он имеет несколько более высокий риск осложнений, включая стеноз шейки матки и послеоперационное кровотечение.