Эпилепсия | Симптомы, осложнения, диагностика и лечение
Эпилепсия – это расстройство центральной нервной системы (неврологическое), при котором активность мозга становится ненормальной, вызывая судороги или периоды необычного поведения, ощущений, а иногда и потери сознания. Эпилепсия затрагивает как мужчин, так и женщин всех рас, этнических групп и возрастов. Симптомы приступов могут сильно различаться. Наличие одного припадка не означает, что у вас эпилепсия. По крайней мере, два неспровоцированных припадка, как правило, необходимы для диагностики эпилепсии.
Лечение лекарствами или иногда хирургическое вмешательство может контролировать судороги у большинства людей с эпилепсией. Некоторым людям требуется пожизненное лечение для контроля припадков, но для других судороги в конечном итоге исчезают.
Поскольку эпилепсия вызвана аномальной активностью в мозге, судороги могут влиять на любой процесс, который мозг координирует. Признаки и симптомы могут включать:
- Временная путаница
- Неконтролируемые рывковые движения рук и ног
- Потеря сознания или понимания действительности
- Психические симптомы, такие как страх, беспокойство или дежавю
Симптомы варьируются в зависимости от типа приступов. В большинстве случаев человек с эпилепсией будет каждый раз иметь один и тот же тип припадка, поэтому симптомы будут похожи от эпизода к эпизоду.
Эпилепсия не имеет идентифицируемой причины примерно у половины людей с этим заболеванием. В другой половине условия возникновения болезни могут быть отнесены к различным факторам, в том числе:
- Генетическое влияние. Исследователи связали некоторые типы эпилепсии с конкретными генами, но для большинства людей гены являются лишь частью причины эпилепсии. Определенные гены могут сделать человека более чувствительным к условиям окружающей среды, которые вызывают судороги.

- Травма головы. Травма головы в результате автомобильной аварии или других причин может вызвать эпилепсию.
- Мозговые состояния. Мозговые состояния, которые вызывают повреждение головного мозга, такие как опухоли головного мозга или инсульты, могут вызвать эпилепсию. Инсульт является основной причиной эпилепсии у взрослых старше 35 лет.
- Инфекционные заболевания. Инфекционные заболевания, такие как менингит, СПИД и вирусный энцефалит, могут вызвать эпилепсию.
- Пренатальная травма. До рождения младенцы чувствительны к повреждению головного мозга, что может быть вызвано несколькими факторами, такими как инфекция у матери, плохое питание или недостатки кислорода. Это повреждение головного мозга может привести к эпилепсии или церебральному параличу.
- Нарушения развития. Эпилепсия иногда может быть связана с нарушениями развития, такими как аутизм и нейрофиброматоз.
Официальный сайт Научного центра неврологии
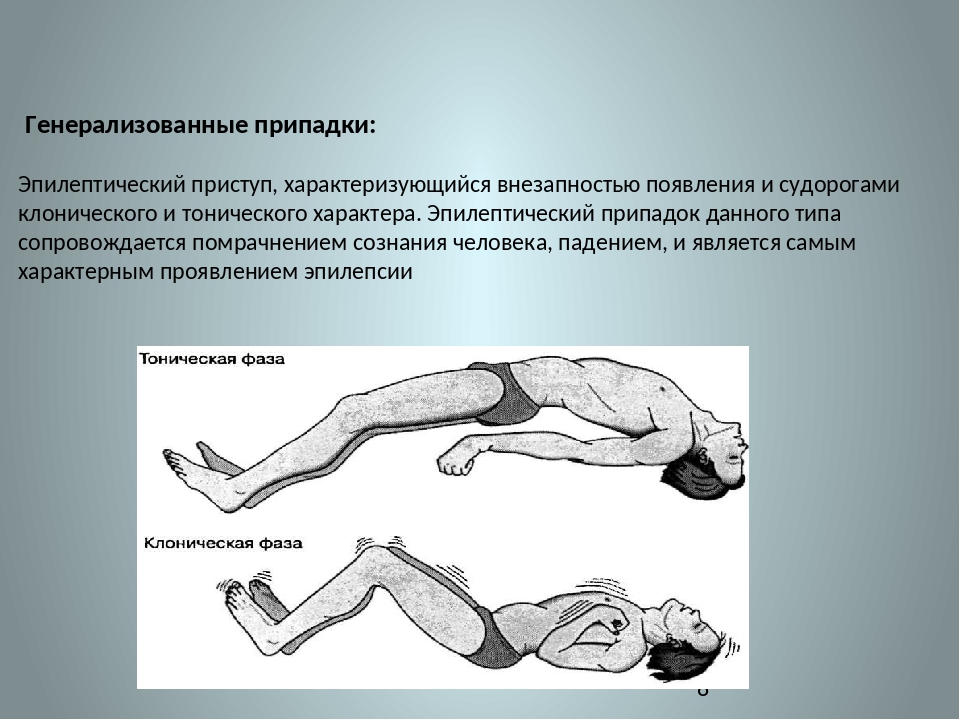
Эпилепсия – хроническое неврологическое заболевание, которое характеризуется повторяющимися, возникающими внезапно, эпилептическими приступами. В зависимости от формы эпилепсии, приступы проявляются в виде двигательных, чувствительных, вегетативных, психических нарушений. Приступы могут сопровождаться нарушением сознания различной степени. Некоторые формы эпилепсии проявляются только или преимущественно нарушениями сознания – абсансами, с минимальными двигательными симптомами. Наиболее драматический характер носят генерализованные тонико-клонические приступы – утрата сознания, затем общее тоническое напряжение тела, с последующими ритмичными разгибательными движениями конечностей (клониями).
Выделяют генерализованные и фокальные (парциальные) приступы. При генерализованных приступах эпилептическая активность возникает практически одновременно в обоих полушариях головного мозга. При фокальных имеется один (иногда несколько) очаг – так называемая эпилептогенная зона. При определенных условиях активность не ограничивается ею, а распространяется на близлежащие отделы головного мозга, вызывая характерную симптоматику приступа. В некоторых случаях при фокальной эпилепсии возможно развитие вторично-генерализованных приступов.
При фокальных имеется один (иногда несколько) очаг – так называемая эпилептогенная зона. При определенных условиях активность не ограничивается ею, а распространяется на близлежащие отделы головного мозга, вызывая характерную симптоматику приступа. В некоторых случаях при фокальной эпилепсии возможно развитие вторично-генерализованных приступов.
Длительность приступа не превышает обычно 2-3 минут, бывают приступы очень короткие – всего несколько секунд. Если приступы следуют друг за другом, это следует расценивать как грозное осложнение течения заболевания – эпилептический статус. Эпилептический статус может быть также бессудорожным – когда вызванное непрерывной эпилептической активностью нарушения сознания не сопровождаются двигательными проявлениями. В такой ситуации установить точный диагноз возможно только при помощи ЭЭГ.
Эпилепсия может носить наследственный характер, или быть приобретенной. Наиболее часто причиной приобретенной эпилепсии является поражение мозга, например черепно-мозговая травма, или повреждение головного мозга при осложненных родах. Наследственные эпилепсии чаще сопровождаются генерализованными приступами, имеют характерный возраст дебюта, при некоторых из них по достижении определенного возраста приступы прекращаются. В таких случаях прием противоэпилептических препаратов прекращается. С другой стороны, есть формы эпилепсии, при которых прием противоэпилептических препаратов практически пожизненный.
Залогом правильного диагноза является тщательно собранный анамнез, обязательное проведение ЭЭГ и МРТ. По назначению врача может проводиться рутинная ЭЭГ, ЭЭГ с депривацией сна, видео-ЭЭГ мониторинг. В настоящее время в обследовании пациентов с подозрением на эпилепсию рутинной ЭЭГ обычно недостаточно, необходима длительная запись, с обязательной регистрацией ЭЭГ во сне. После постановки диагноза, исключения неэпилептической природы приступов, врач назначает лечение противоэпилептическими препаратами. Выбор препаратов зависит от формы (синдрома) эпилепсии, типа приступов. При неверно поставленном диагнозе препараты не только не помогают, но могут и ухудшить течение приступов. Следует отметить, что помимо диагноза и лекарств важное значение имеет соблюдение пациентом медикаментозного и иного режима, прописанного врачом (так называемая комплаентность). Установлено, что нередко причиной «неэффективности» является несоблюдение прописанного режима, самостоятельная замена препарата, изменение дозировки.
При неверно поставленном диагнозе препараты не только не помогают, но могут и ухудшить течение приступов. Следует отметить, что помимо диагноза и лекарств важное значение имеет соблюдение пациентом медикаментозного и иного режима, прописанного врачом (так называемая комплаентность). Установлено, что нередко причиной «неэффективности» является несоблюдение прописанного режима, самостоятельная замена препарата, изменение дозировки.
Эпилептологический центр НЦН – команда специалистов разного профиля – эпилептологов, нейрофизиологов, радиологов, нейропсихологов, нейрохирургов. Мы принимаем как пациентов с впервые возникшим приступом утраты сознания или судорог для постановки диагноза (подтверждение или исключение эпилептической природы приступа), так и пациентов с уже установленным диагнозом эпилепсии для коррекции терапии.
Эпилептологический центр ФГБНУ НЦН…
ФОРМА записи на приём к специалисту…
Эпилепсия. Симптомы и лечение
Чрезмерный нейронный разряд в определенном отделе головного мозга провоцирует электрическую вспышку — так рождается эпилептический приступ. Он может стать началом хронической болезни, которая в конечном итоге приведет к изменению личности или слабоумию.
Электрический разряд эпилепсии
У 4-летнего сына частые судорожные припадки. Поставили диагноз эпилепсия. Чем опасно это заболевание? Мария, Могилевская обл.
В средние века больных эпилепсией считали проклятыми, одержимыми бесами, а само заболевание называли «черным». Сегодня им страдает каждый сотый человек на планете. 75% из них — дети.
Чрезмерный нейронный разряд в определенном отделе головного мозга провоцирует электрическую вспышку — так рождается эпилептический приступ. Он может стать началом хронической болезни, которая в конечном итоге приведет к изменению личности или слабоумию.
Эпилепсия — развивающееся, мультифакториальное заболевание. Протекает в форме повторных полиморфных припадков. Делится на идиопатическую (наследственную) и симптоматическую (первенствует экзогенный фактор — инфекции, черепно-мозговые травмы, опухоли). По локализации в определенных долях мозга эпилепсия бывает височной, затылочной, лобной, теменной и т. д. Если этиология не ясна, говорят о криптогенной.
Протекает в форме повторных полиморфных припадков. Делится на идиопатическую (наследственную) и симптоматическую (первенствует экзогенный фактор — инфекции, черепно-мозговые травмы, опухоли). По локализации в определенных долях мозга эпилепсия бывает височной, затылочной, лобной, теменной и т. д. Если этиология не ясна, говорят о криптогенной.
«Красный предвестник»
— Генерализованные эпилептические припадки (ЭП) начинаются с головокружения. Больной все видит в красном цвете; затем следует потеря сознания, тело вытягивается (тоническая фаза — 20 сек.), потом мышцы начинают сгибаться и разгибаться (клоническая фаза — 2–3 мин.). Возможны прикус языка, мочеиспускание, дефекация. После припадка человек ничего не помнит.
Возникновения отдельных очагов нейронных разрядов в одном полушарии мозга провоцируют фокальные (парциальные) ЭП, которые бывают комплексными (с потерей сознания) и простые.
Малые ЭП не сопровождаются судорогами. Например, во время беседы взгляд пациента неожиданно замирает на одной точке, кожа бледнеет; через 10–30секунд он продолжает разговор, даже не сбившись с мысли; со стороны выглядит, будто человек ненадолго задумался. На самом деле его сознание выключалось на те самые секунды.
Самый тяжелый вариант течения заболевания — эпилептический статус. Большие или малые припадки следуют один за другим и могут привести к смерти.
Особая группа пароксизмов — эпилептические психозы. Это сумеречные расстройства сознания — такие, как транс, фуга, сомнамбулизм.
Человек в состоянии транса выполняет автоматические действия. Например, один мой пациент приходил на вокзал, покупал билет на поезд, а будучи уже в другом городе, не мог вспомнить, как туда попал.
В период фуги больные страдают галлюцинациями и остро реагируют на движение, бросаются под поезд или машину. «Лунатик», или сомнамбула ходит во сне, может залезть на крышу. При этом инстинкт самосохранения у него не работает.
Эпилептические припадки всегда внезапны и могут случиться где угодно: в транспорте, магазине и т. д. В таком случае больному нужно положить под голову что-нибудь мягкое и повернуть ее на бок. Это поможет избежать сотрясения мозга и западения языка.
Саламовы объятья
Дети в 3 раза чаще болеют эпилепсией, чем взрослые. Детский мозг гидрофильный, т. е. содержит большое количество жидкости, которая хорошо проводит электричество. Поэтому разряд, возникший в одной зоне, быстро распространяется на другие.
Причиной заболевания могут стать перинатальная патология, родовые травмы, инфекции в первые 3 года жизни, врожденные пороки развития (олигофрения), метаболические нарушения (родители здоровы, но передают ребенку патологический ген). Даже высокая температура может вызвать фебрильные приступы с генерализованными (по всему организму) судорогами.
Детские припадки разнообразны и часто не соответствуют стереотипному представлению об эпилепсии, поэтому остаются без внимания родителей.
Пропульсивные приступы связаны с развитием статических функций, когда ребенок начинает держать головку, сидеть, стоять. В 3 мес. — это серии кивательных движений (кивки), в 7 мес. — резкие сгибания головы и туловища вперед и вниз («клевки» до 50–60 раз в сутки), в 1 год развиваются саламовы судороги: малыш идет — и вдруг падает с распростертыми в стороны руками. В сочетании с умственной отсталостью такие приступы дают эпилепсию Веста.
В 4–8 лет припадки становятся ретропульсивными, повторяются 50–120 и более раз в сутки, сопровождаются откидыванием головы, иногда туловища и рук назад, закатыванием глазных яблок вверх.
Джексоновские ЭП начинаются с судороги большого пальца, распространяются на всю руку и перерастают в генерализованные. Иногда проявляются в виде оральных автоматизмов — глотания, жевания, чмоканья или моторных приступов, которые сопровождаются вращательными движениями вокруг своей оси.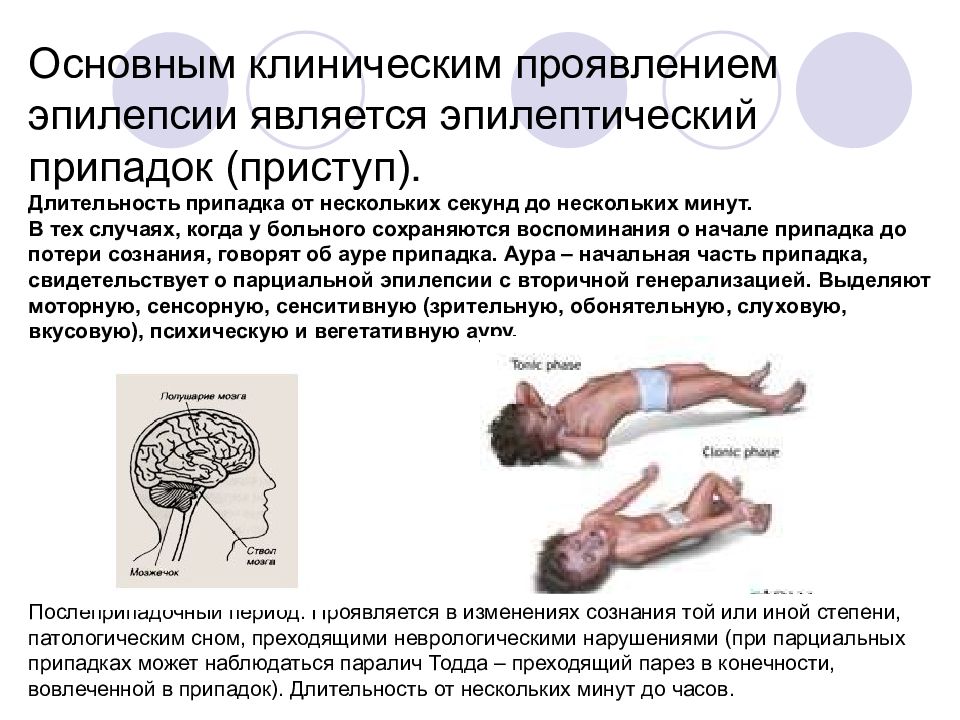
Наследованная роландическая эпилепсия начинается в 3–12 лет. Фарингооральные припадки вызывают одностороннюю миоклонию (перекос и судороги с одной стороны лица), покалывания в языке, остановку речи, слюнотечение.
Эпилепсия Гасто дебютирует в 2–7 лет. Ночные приступы с рвотой, отклонением глаз в сторону иногда переходят в генерализованные. Позднее начало в 7 лет может провоцировать преходящие нарушения зрения или зрительные галлюцинации, гемиклонические судороги одной половины тела, снижение зрительной памяти.
Для детского возраста характерны вегетоабдоминальные ЭП (абдоминальные кризы) — боли в животе, тошнота, рвота, головные боли, головокружение; иногда эти приступы принимают за неврологическую патологию или расстройство пищеварения. Так, у моего маленького пациента разболелся живот, я была неопытным психиатром и решила, что это приступ… аппендицита. Отправила ребенка в хирургию. Пока доехали, боль сама собой прекратилась. Врачи в недоумении: малыш казался абсолютно здоровым. Через некоторое время боль возобновилась. Только после ряда таких серий я поняла, что имею дело с эпилепсией.
Пришла беда за синие ворота
Болезнь протекает в форме дисфории — тоскливого агрессивного настроения. Дети дошкольного возраста периодически становятся раздражительны, ворчливы, упрямы, склонны к разрушению; например, могут разбить мамину любимую вазу и т. п. Их сознание при этом остается ясным.
При длительных, полиморфных ЭП психика становится заторможенной, а мышление — обстоятельным и подробным. Не выделяется главное. Один больной, когда я у него спросила адрес, ответил: «Сядешь на автобус, доедешь до конечной остановки, потом на электричку, выйдешь, пройдешь лесом и увидишь деревню, наш дом второй с краю, почтовый ящик красного цвета, ворота синие — там я живу».
Больным трудно переключить внимание. Как правило, они хорошо выполняют работу, требующую длительного сосредоточения. У большинства происходит изменение личности по эпилептическому типу, может нарастать концентрическое слабоумие: они зациклены на своем благополучии. В далеко зашедших случаях — на удовлетворении самых примитивных потребностей в пище, сне.
У большинства происходит изменение личности по эпилептическому типу, может нарастать концентрическое слабоумие: они зациклены на своем благополучии. В далеко зашедших случаях — на удовлетворении самых примитивных потребностей в пище, сне.
В поведении преобладают полярные эмоции. Больные то угодливы и дружелюбны, то жестоки и мстительны. Аффективные злобные вспышки могут длиться несколько часов. В коллективе такие люди неуживчивы и конфликтны.
Провокаторы — жаркий день и полная луна
Диагноз эпилепсия выставляется на основании клинических симптомов — приступов и изменений личности. С помощью электроэнцефалограммы выявляют очаги поражения, а магнитно-ядерного резонанса — опухоли, смещающие межполушарные пространства, гидроцефалию.
Важно исключить схожие заболевания. Часто эпилептические припадки путают с истерическими. Последние возникают как реакция на стрессовую ситуацию, протекают «театрально» и при ясном сознании. За эпилепсию можно принять и спазмофилию (недостаточность кальция), вызывающую у детей судороги в ногах.
Заболевание лечат вальпроатами натрия и кальция не менее 3 лет. Большие припадки — депакином, орфирилом; малые — конвулексом, антелепсином, клоназепаном, височную эпилепсию и психозы — финлепсином, тегретолом и др.
Обязательна диета. Необходимо исключить жирную и острую пищу, алкоголь. Работа, связанная с огнем или высотой, может провоцировать приступы. На их частоту влияют даже температура воздуха (жаркий день) и фазы луны. Нежелательны физические нагрузки, занятия спортом.
Анна БЕЛЯЕВА, институт журналистики БГУ
Наталья ГРИГОРЬЕВА, доцент кафедры психиатрии и медицинской психологии БГМУ, канд. мед. наук
Медицинский вестник, 28 января 2010
Типы и симптомы – Эпилепсия, Факты
Форма, интенсивность и длительность приступов связаны с количеством и типом поврежденных клеток головного мозга. Есть два основных типа приступов: генерализованные и очаговые. Они варьируются от судорог до кратковременной потери сознания.
Есть два основных типа приступов: генерализованные и очаговые. Они варьируются от судорог до кратковременной потери сознания.
Когда вовлечены оба полушария (стороны) головного мозга, приступы называются “генерализованными” и влияют на сознание и двигательную функцию с самого начала. Когда вовлечено только одно полушарие (сторона) головного мозга, приступы называются “очаговыми” и изначально производят специфические эффекты в зависимости от вовлеченной части мозга. Человек может испытывать оба типа приступов.
Типы приступов
ГЕНЕРАЛИЗОВАННЫЕ ПРИСТУПЫ – вовлекающие оба полушария головного мозга
Тонико-клонические приступы (ранее известные как “grand mal”)
Тонико-клонический приступ характеризуется конвульсиями, при которых тело человека напрягается, руки сгибаются, ноги, голова и шея вытягиваются и челюсти резко сжимаются – это “тоническая” фаза. Человек падает на землю, иногда издает хриплый крик, и теряет сознание на несколько минут. В это время дыхание кажется затрудненным или останавливается, тело подергивается, во рту может образоваться слюна и может наблюдаться недержание мочи. Это “клиническая” фаза. Через некоторое время подергивания мышц стихают и возвращается сознание. Человек некоторое время ощущает спутанность сознания и сонливость от напряженной мышечной работы.
Абсансы (ранее известные как “petit mal”)
Абсанс – это генерализованный приступ, чаще всего встречающийся у детей от трех до четырнадцати лет. Приступ-абсанс выглядит значительно мягче, чем тонико-клонический, и, на самом деле, иногда выглядит как мечтательство. Поэтому учителя младшей школы часто замечают это заболевание ранее всех остальных.
Абсанс обычно характеризуется кратковременным выключением сознания и пристальным смотрением в одну точку, миганием или закатыванием глаз вверх. Часто ребенок может испытывать от 50 до 100 приступов-абсансов в день. У большинства детей этот тип эпилепсии прекращается к пубертатному периоду.
Миоклонические приступы
Миоклонические приступы могут быть описаны как подергивания или сокращения всего тела или группы мышц, которые, как правило, кратковременны и длятся всего несколько секунд. Люди без эпилепсии тоже могут испытывать миоклонус, но миоклонические припадки при эпилепсии обычно вызывают анормальные движения с обеих сторон тела одновременно.
- Юношеская миоклоническая эпилепсия: Эти приступы обычно появляются во время пубертатного периода и часто возникают вскоре после пробуждения.
- Прогрессирующая миоклоническая эпилепсия: Эта форма эпилепсии характеризуется комбинацией миоклонических и тонико-клонических приступов. Эти симптомы, как правило, ухудшаются со временем и их сложно контролировать.
Тонические приступы
Тонические приступы характеризуются внезапным сокращением и напряжением мышц. Часто глаза человека могут закатиться, и, поскольку напрягаются и сжимаются мышцы груди, ему может быть тяжело дышать. Эти приступы короткие по продолжительности и обычно длятся менее 20 секунд.
Клонические приступы
При клонических приступах происходит неоднократное подергивание и спазмы мышц. Важно отметить, что сдерживание или смена положения человека не могут остановить этих движений при приступе. Клонические приступы считаются редкими.
Атонические приступы
Во время атонического приступа, мышцы внезапно теряют тонус (или “силу”) из-за временных изменений в функционировании мозга. Эти приступы кратковременны и обычно длятся 15 секунд или менее. Атонические приступы обычно появляются в детском возрасте и продолжаются до взрослого возраста. Хотя человек обычно не теряет сознание и сами приступы не приводят к телесным повреждениям, косвенные повреждения могут быть нанесены вследствие падения из-за отсутствия мышечного контроля. Атонические приступы иногда называют “дров приступами” (“drop seizures”) или “дроп атаками” (“drop attacks”).
ОЧАГОВЫЕ ПРИСТУПЫ – вовлекающие ограниченный участок головного мозга
Очаговые приступы (также известные как “парциальные приступы” или “локальные приступы”) обычно описываются по тому, как они выглядят и ощущаются, например:
- Без нарушения сознания или восприятия
- Включающие субъективные сенсорные или психические феномены
- С нарушением сознания или восприятия, или дискогнитивные
- Переходящие в двусторонний конвульсивный припадок
Различные типы очаговых приступов характеризуются/описываются по основным типам симптомов приступа.
Простые парциальные приступы
Простой парциальный приступ может предшествовать сложному парциальному приступу, и в таком случае часто называется “аурой приступа”. Ауры часто характеризуется кратковременным дискомфортом в животе или голове, например, чувством тревоги или приподнятости, гудением, неприятным запахом, или пятнами перед глазами. Люди, которые могут научиться узнавать начало приступа до того, как он перейдет к другим частям мозга, могут использовать это как предупреждение, чтобы принять меры против возможных травм во время самого приступа.
Сложные парциальные приступы (также известные как “височная” или “психомоторная” эпилепсия)
Наиболее часто встречающиеся парциальные приступы – приступы, которые сейчас называются сложные парциальные, а ранее были известны как височные или психомоторный. Сложный парциальный приступ состоит из трех коротких фаз: человек прекращает то, что он делал и наблюдается полубессознательный вид и фиксация взгляда. Затем начинается автоматическое, бесцельное поведение, которое, как правило, длится несколько минут. Это может быть чмоканье губами, теребление одежды, застегивание и расстегивание пуговиц или дерганье пальцев. Когда человек приходит в сознание, следует короткий период дезориентации и смутности сознания.
Исправленная классификация приступов
(Отчет Комиссии Международной Лиги Борьбы С Эпилепсией 2005-2009)
- Генерализованные приступы
- Тонико-клонические (любого вида)
- Абсанс
- Типичный
- Атипичный
- Абсанс с особыми характеристиками
- Миоклонический абсанс
- Миоклония век
- Миоклонические
- Миоклонический
- Миоклонический атонический
- Миоклонический тонический
- Клонический
- Тонический
- Атонический
- Фокальные приступы
- Неизвестные
- Эпилептические спазмы
- (Симптомы, которые невозможно четко определить в одну из вышеуказанных категорий)
Что такое эпилепсия, виды и причины.
 Симптомы эпилепсии разных видов, лечение. Первая помощь
Симптомы эпилепсии разных видов, лечение. Первая помощь
Эпилепсия – признаки и лечение у взрослых и детей
Эпилепсия относится к заболеваниям центральной нервной системы и характеризуется наличием в коре головного мозга очага сильного возбуждения, что и провоцирует судорожные приступы. Патология эта достаточно распространенная, поэтому каждому человеку нужно знать, как выглядят симптомы приступа эпилепсии – это поможет быстро сориентироваться в ситуации и оказать больному первую помощь.
Причины возникновения эпилептического припадка
Рассматриваемое заболевание центральной нервной системы классифицируется следующим образом:
- Симптоматическая эпилепсия – при обследовании специалисты обнаруживают в головном мозге какой-либо дефект. Это может быть киста (доброкачественное новообразование), порок развития, кровоизлияние, злокачественная опухоль.
- Криптогенная. Так классифицируют эпилепсию, причину появления которой установить не удалось даже после полноценного обследования.
- Идиопатическая эпилепсия – при обследовании какие-либо патологические изменения структуры головного мозга не выявляются, речь будет идти о наследственном факторе.
- Различают еще бессимптомное и судорожное проявление – эти виды эпилепсии будут складывать клиническую картину заболевания.
Кроме этого, может быть височная и/или фокальная эпилепсия – дифференциация идет по тому, в каком конкретно участке коры головного мозга расположен очаг повышенной возбудимости.
Симптоматика
Проявление рассматриваемого заболевания может быть ярким, но может носить и скрытый характер. Признаки эпилепсии у взрослых будут зависеть от того, какой вид заболевания присутствует. Если речь идет о генерализованном судорожном припадке, то клиническая картина будет следующей:
- Начинается приступ с остановки дыхания, больной в этот момент может издать сильный крик и прокусить себе язык.

- Через 10-20 секунд начинается чередование сокращения мышц и их расслабления – клоническая фаза эпилептического припадка, которая заканчивается самопроизвольным (неконтролируемым) мочеиспусканием.
- Через 5 минут судороги прекращаются, больной становится сонливым, его сознание замутнено, реакция заторможена.
Именно генерализованный судорожный эпилептический припадок представляет окружающим чем-то страшным и непоправимым. Но врачи выделяют и безсудорожную эпилепсию, которая будет иметь следующие симптомы:
- человек внезапно замирает, его взгляд направлен в одну точку;
- глаза прикрываются дрожащими веками;
- начинает дрожать подбородок;
- голова запрокидывается назад.
Такой тип рассматриваемого заболевания центральной нервной системы диагностируется только у детей (в юности), часто описанные признаки остаются незамеченными.
Следует отметить некоторые особенности проявления разных видов эпилепсии:
- Первые приступы фокальной эпилепсии могут сопровождаться кратковременной амнезией после окончания судорог. Больной не помнит о приступе, не понимает, где он находится и почему у него болит голова (например, если он упал и ударился во время непосредственного приступа).
- Рассматриваемое заболевание центральной нервной системы сопровождается внезапной потливостью, непроизвольными глотанием и жеванием, болями в сердце, аритмией.
- После приступа височной эпилепсии могут развиться нарушения жирового/водно-солевого обмена, эндокринные расстройства, проблемы в половом здоровье.
- Если была травма головного мозга, то может развиться осложнение в виде посттравматической эпилепсии – такой вид патологии считается временным, может полностью исчезнуть после проведения лечения основной проблемы, но может перейти в хроническую форму течения.
- При алкогольной зависимости также может развиться эпилепсия как осложнение основного заболевания.
 Симптомы ее будут классическими, но больные алкогольной эпилепсией отмечают, что припадки происходят в первые часы после прекращения длительного употребления спиртосодержащих напитков.
Симптомы ее будут классическими, но больные алкогольной эпилепсией отмечают, что припадки происходят в первые часы после прекращения длительного употребления спиртосодержащих напитков.
Первая помощь при эпилептическом припадке
Если у рядом находящегося человека произошел эпилептический приступ, то нужно уметь оказать ему помощь. Не нужно паниковать, кричать – достаточно знать алгоритм оказания первой помощи при эпилептическом припадке:
- Уложить больного на что-то мягкое. В крайнем случае – подложить кофту/сумку под его голову, чтобы предупредить травмирование.
- Повернуть голову больного на бок и удерживать ее в таком положении – это предотвратит проглатывание рвотных масс и слюны.
- Слегка удерживать нижние и верхние конечности, но сильно сжимать их и пытаться противостоять судорогам нельзя.
- Если челюсть уже сильно сомкнута, то разжимать зубы любым предметом запрещено, но если есть возможность, то нужно в рот вставить сложенный носовой платок или салфетку.
После того, как приступ закончился, больной впадает в глубокий и нередко продолжительный сон – будить его не стоит, а вызвать бригаду «Скорой помощи» для фиксации припадка и введения специфических лекарственных препаратов нужно. Кроме этого, вызов «Скорой помощи» необходим в том случае, если у больного имеется группа инвалидности по эпилепсии – врачи должны фиксировать частоту приступов, так как это пригодится для очередного освидетельствования.
Общие принципы лечения эпилепсии
Именно причины возникновения эпилептического припадка являются направлениями в выборе терапии. Например, если судорожные припадки провоцирует злокачественная опухоль в головном мозге, то она подлежит удалению. Если повышенная возбудимость очага в головном мозге связана с кровоизлиянием, то удаляют скопление крови и нормализуют состояние сосудов.
Лечение эпилепсии у детей до года заключается в диагностике, выяснении истинных причин такого заболевания и подборе специфических лекарственных препаратов, которые смогут успокоить патологический очаг и снизить его возбудимость. Нередко ребенку ставят диагноз не эпилепсия, а эпилептический статус, что означает частые припадки, которые следуют один за другим и могут доходить до частоты 30-40-50 и более раз в сутки.
Нередко ребенку ставят диагноз не эпилепсия, а эпилептический статус, что означает частые припадки, которые следуют один за другим и могут доходить до частоты 30-40-50 и более раз в сутки.
Информация о том, можно ли вылечить симптоматическую эпилепсию, какие лекарственные препараты назначают врачи, как диагностировать эпилепсию и что делать самому больному, имеется на страницах нашего сайта https://www.dobrobut.com/.
Связанные услуги:
Консультация невролога
Блок интенсивной терапии
Симптомы эпилепсии
Симптомы эпилепсии
Принято классифицировать эпилепсию в зависимости от присущих ей форм проявления и с учетом вызвавшей болезнь первопричины. Поскольку однородной болезни эпилепсия не существует, есть не менее 60 заболеваний, для которых характерны эпилептические приступы судорожного характера. Исходя из этих данных, принято выделять несколько форм:
- При излишней активности нейронов в определенном очаге коры головного мозга, при локализации возбуждения в височной, затылочной, теменной или лобной долях принято говорить о парциальной или фокальной форме заболевания.
- Встречается генерализованный тип болезни, когда эпилепсия симптомы имеет более масштабно выраженные. Это идеопатическая, симптоматическая формы. Первая определяется, когда причину возникновения опасных симптомов выявить невозможно. Вторая проявляется при органическом поражении мозга, дающего импульс для возникновения припадков. В большинстве случаев встречается именно идиопатическая эпилепсия. На ее долю приходится от 50% до 70% общего количества заболеваний.
- Выделяют криптогенную форму, когда картина возникновения заболевания непонятна или неизвестна.
- Джексоновская эпилепсия – симптомы характерны для соматомоторного или соматосенсорного приступа. Может иметь фокальный характер или распространяться на другие участки тела.

- Исходя из причин провокаторов, вызывающих приступы, принято делить эпилепсию на первичную и вторичную, при этом первичная характеризуется врожденными данными, а вторичная приобретенными.
- Посттравматическая эпилепсия – симптомы судорог появляются у пациентов, ранее перенесших тяжелую травму головы.
- Алкогольная эпилепсия характерна для хронических алкоголиков и лиц, систематически потребляющих алкогольные напитки. Человек начинает периодически испытывать припадки эпилепсии, симптомы которых могут быть различной интенсивности. Спустя какое-то время судороги могут появляться независимо от приема очередной дозы алкоголя.
Также на бытовом уровне выделяют дневную и ночную эпилепсии, симптомы приступов которой проявляются во время сна или бодрствования. Днем это может быть сведение судорогой мышц, конвульсии, принятие человеком необычной позы, последующее резкое расслабление и непроизвольный акт мочеиспускания или дефекации. А ночью может наблюдаться затрудненное засыпание, кошмары и лунатизм во время сна, долгое просыпание и приход в себя. На самом деле проявления эпилепсии сильно разнятся в каждом конкретном случае. Иногда болезнь можно не заметить со стороны, особенно когда речь идет о бессимптомной эпилепсии, симптомы которой практически не видны.
Типы припадков и присущие им особенности
Наиболее часто в эпилепсии симптомы приступов начинают проявляться в детстве или в пубертатном периоде (подростковом возрасте). С течением времени сила проявления припадков становится более интенсивной, а частота их возникновения растет. В неврологии принято выделять несколько типов припадков. Генерализованные – отличаются ярко выраженными судорогами определенной части или всего тела. Предвестники приближающегося приступа могут появиться за несколько дней до события, а иногда становятся заметными лишь за несколько часов.
К предвестникам приступа генерализованной эпилепсии симптомы можно отнести следующие – повышенная раздражительность, нервозность, легкая возбудимость, изменения в поведении. Часто проявляется особое состояние перед началом приступа — так называемая аура.
Часто проявляется особое состояние перед началом приступа — так называемая аура.
Аура может иметь сенсорный характер, выраженный в появлении зрительных образов, галлюцинаций тактильного, аудиального и обонятельного характера. Психическая аура характеризуется наступлением определенного состояния, когда человек ощущает беспричинное состояние счастья, блаженства, ужаса. Вегетативная аура при эпилепсии симптомы имеет на уровне тела – учащенное сердцебиение, проявления тошноты. При моторной ауре видны непроизвольные движения рук и ног, запрокидывание головы. Кроме того, аура может быть сенситивной, когда больной ощущает внезапное чувство холода, онемения или накатывающего жара, а также речевой, когда он начинает произносить бессмысленные отрывочные слова или речи.
В начале приступа больной может громко кричать, издавать нечленораздельные хлюпающие и хрюкающие звуки. После он падает, теряет сознание, тело его вытягивается в неестественную дугу и напрягается. В этот момент можно подумать, что человек умер, так как его дыхание становится совсем неощутимым. Поскольку кожные покровы стремительно бледнеют, ощущение его смерти еще больше усиливается. Если свидетелем припадка стал человек, ранее не сталкивавшийся с симптомами эпилепсии, он, скорее всего, решит, что человек мертв.
Спустя несколько секунд в теле больного начинают наблюдаться подергивания, расширяются зрачки, изо рта начинает выступать пена и бежать слюна. Повышенное давление гонит к лицу кровь, делая его неестественно красным. В этот момент может начаться непроизвольное мочеиспускание или дефекация. В приступе больной может сильно травмироваться, если рядом окажутся опасные для здоровья предметы. Затем припадок подходит к концу, тело расслабляется, больного клонит в сон, его дыхание нормализуется и кожа обретает прежний вид. Такое состояние может сохраняться в течение суток. Важно дать пережившему припадок человеку восстановиться. Часто он не помнит в последующем о приступе эпилепсии и симптомах, вспоминая лишь момент наступления ауры. Сам припадок длится до нескольких минут. Оказавшемуся рядом человеку важно:
- не впасть в панику и постараться помочь больному;
- исключить риск получения больным травмы;
- смягчить его падение;
- при возможности вставить тканевой жгут между зубами;
- расстегнуть одежду для свободного поступления в легкие кислорода.
Кроме генерализованной формы припадков различают фокальные проявления, когда судороги затрагивают определенную часть тела больного. В это время могут возникнуть моторные или сенсорные сбои в работе организма, появиться судороги, паралич или аномальные ощущения. Когда начинается джексоновская эпилепсия, симптомы ее выражаются в последовательном переходе припадков от одной части тела к другой.
Выделяют фебрильные судороги, характерные для малышей, чей возраст не превышает 4-х лет. Появляются они при излишне высокой температуре тела, однако к истинной эпилепсии симптомы такого рода специалисты не относят.
Встречаются также малые судорожные припадки, когда больной испытывает кратковременную потерю сознания, однако не падает и не испытывает пугающих конвульсий, способных привести к ненамеренному членовредительству. Приступ может проявиться в судорожных подергиваниях мышц лица, бледности кожи, пустом взгляде в одну точку. Иногда можно встретить кружение больного на одном месте или произношение им бессвязных речей. После такого приступа человек не помнит, что с ним произошло.
Эпилепсия
Эпилепсия – не одно состояние, а разнообразное семейство расстройств, общей чертой которых является аномально высокая предрасположенность к эпилептическим приступам. Некоторые авторы предпочитают говорить и писать не об эпилепсии, а об «эпилепсиях».
Раньше считалось, что диагноз эпилепсии можно поставить, если у ребенка есть два спонтанных (ничем не провоцируемых) приступа. Сейчас врач имеет право поставить эпилепсию, если у ребенка один эпилептический приступ, но существует высокая вероятность его повторов. Как правило, вероятность повторов врач оценивает исходя из данных электроэнцефалограммы и конкретной клинической ситуации (наличия у ребенка неврологической болезни, внешнего вида приступов и т.д.). Кроме того, стало ясно, что приступ не всегда может быть спонтанным. Так, при нескольких эпилепсиях развивающихся в юношеском возрасте приступ может провоцироваться недосыпанием в сочетании со стрессом.
Эпилептический приступ — это событие, вызванное тем, что нервные клетки в определенной части мозга становятся перевозбужденными и работают в особом неправильном ритме. Деятельность головного мозга нарушается, и у человека развиваются расстройства движений, поведения, восприятия, иногда с нарушением сознания и падением. Приступ длится недолго – от секунд до нескольких минут, хотя есть и исключения их правила (очень длительные приступы). В целом приступ не всегда выглядит так устрашающе, как показывают в кино. Иногда приступы бывают мало заметными.
Эпилептический приступ не всегда является симптомом эпилепсии. Значительно чаще, чем эпилепсия, встречаются так называемые фебрильные судороги (которые провоцируются температурой). Как правило, они не наносят вреда мозгу ребенка, очень редко переходят в эпилепсию, исчезают по мере его взросления (после 6 лет) и не нуждаются в постоянном лечении. По-сути, они только выглядят страшно, но являются вполне доброкачественным состоянием с хорошим прогнозом. Также у части новорожденных детей бывают эпилептические приступы, которые могут потом никогда не повториться, поэтому есть особый термин «неонатальные судороги» (судороги новорожденного), так и формулируется диагноз. Есть еще один вариант, когда при нейроинфекции (например, при менингите) или при черепно-мозговой травме развивается эпилептический приступ. Он далеко не всегда переходит в эпилепсию, то есть, далеко не всегда развиваются повторные приступы.
Эпилепсия представляет собой самое распространенное тяжелое заболевание нервной системы, встречающееся во всем мире независимо от расы с частотой 0,5-1%.
Причины эпилепсии
В зависимости от причины развития эпилепсии выделяют три группы эпилепсий:
Идиопатические эпилепсии – те, при которых эпилепсия является единственным проявлением, не связанным со структурным повреждением головного мозга, другие неврологические симптомы отсутствуют. Предполагается, что эти синдромы имеют генетическую природу и обычно возраст – зависимы (возникают и, иногда, проходят в определенном возрасте). Международная Лига по борьбе с эпилепсией (ILAE) в настоящее время предпочитает термин «генетические» эпилепсии. Концепция генетической эпилепсии заключается в том, что эпилепсия является прямым результатом известного или предполагаемого генетического(их) дефекта(ов), и эпилептические приступы являются стержневым симптомом заболевания
Симптоматические эпилепсии – те, при которых эпилептические приступы являются результатом одного или более идентифицируемых структурных повреждения мозга. Международная Лига по борьбе с эпилепсией (ILAE) в настоящее время предпочитает термин «структурные/метаболические» эпилепсии. Концепция заключается в том, что у пациента с эпилептическими приступами существует другое структурное повреждение головного мозга или метаболическое состояние/заболевание, которое ассоциировано с весомым риском развития эпилепсии.
Криптогенные эпилепсии (предположительно симптоматические) — те, которые, как предполагается, являются симптоматическими, однако идентифицировать этиологию невозможно. Международная Лига по борьбе с эпилепсией (ILAE) в настоящее время предпочитает термин «эпилепсии с неизвестной причиной», то есть, причина неизвестна к моменту установления диагноза (она может быть и генетической, и связанной с какой-то пока не установленной болезнью)
Следует сказать, что эпилепсия у детей отличается чрезвычайным разнообразием. Встречаются самые разные синдромы – от доброкачественных до злокачественных.
Смысл термина «доброкачественная эпилепсия» претерпел определенную эволюцию. Ранее доброкачественным считался тот эпилептический синдром, который не вызывал нарушений интеллектуальных функций и легко поддавался лечению. В настоящее время доброкачественным считается тот эпилептический синдром, для которого характерны эпилептические приступы, легко поддающиеся лечению, или не требующие лечения, и проходящие без последствий. В отдельных ситуациях его только условно можно назвать эпилепсией, так как у ребенка может быть всего один эпилептический приступ, и тогда правильнее определять это как эпилептические приступы, а не эпилепсию. В сообщении Комиссии по Классификации и Терминологии Международной противоэпилептической лиги (2010) также говорится о том, что термин «доброкачественный» может создавать «фальшивый оптимизм» и нереалистичные ожидания, как у врача, так и у родителей ребенка. Известно, что познавательные и поведенческие нарушения, психиатрические расстройства, мигрень и даже синдром внезапной смерти могут встречаться практически при любой форме эпилепсии.
В другом конце спектра эпилепсий находятся эпилептические энцефалопатии. Это тяжело текущие эпилепсии, как правило, с частыми приступами, задержкой или даже регрессом психического развития, которые с трудом поддаются медикаментозному лечению. Эти эпилептические синдромы часто называют катастрофическими, так как их исходом (даже при правильном лечении) чаще всего бывает умственная отсталость, инвалидизация и, иногда, даже смерть. Эпилептические энцефалопатии могут наблюдаться в любом возрасте, начиная с периода новорожденности. Концепция развития эпилептических энцефалопатий основана на признании того факта, что эпилептическая активность сама по себе (даже не сопровождаясь приступами) может оказывать негативное влияние на развивающийся головной мозг, вызывая тем самым интеллектуальные и поведенческие нарушения. По сути дела развивающийся мозг ребенка все время находится в ситуации эпилептического статуса, хотя этот статус характеризуется не столько приступами, сколько разрядами.
Еще одну особую группу эпилепсий составляют идиопатические генерализованные эпилепсии. Эти эпилепсии высоко чувствительны к медикаментозной терапии, и большинство пациентов, получая адекватный препарат, не испытывают приступов. Но отмена препарата без рецидивов возможна только при детской абсансной эпилепсии. При идиопатических генерализованных эпилепсиях, стартующих в подростковом возрасте (юношеской миоклонической и юношеской абсансной), отмена антиэпилептического препарата даже при длительной ремиссии возможна далеко не всегда, так как при этом наблюдается высокий риск рецидивов приступов.
Промежуточное положение между двумя концами спектра эпилепсий (доброкачественными эпилепсиями детства и эпилептическими энцефалопатиями) занимают симптоматические и криптогенные фокальные эпилепсии детства, которые могут течь как легко, так и тяжело в зависимости от конкретного клинического случая. Прогноз течения зависит от совокупности множества обстоятельств: наличия изменений в мозге по данным МРТ, двигательных и интеллектуальных нарушений, степени выраженности разрядов на энцефалограмме, своевременности и адекватности антиэпилептической терапии и целого ряда других факторов.
Диагностика эпилепсии
В диагностике эпилепсии наибольшее значение имеют опрос пациента, электроэнцефалографическое исследование, проведение магнитно-резонансной томографии головного мозга
Опрос пациента или его родителей. Каждый тип эпилептического приступа имеет свои клинические и энцефалографические черты. Во время опроса пациента или его родителей врач уточняет все, что касается различных характеристик приступов:
- Возраст, в котором приступ развился. Существуют возраст-зависимые формы эпилепсии с характерным возрастом начала приступов
- Связь приступа с циклом сон/бодрствование – существуют эпилептические синдромы, при которых приступы наблюдаются преимущественно во время сна или при пробуждении
- Наличие провоцирующих факторов – недосыпания, просмотра телепрограмм, работа на компьютере и др.
- Продолжительность приступа в секундах и минутах является чрезвычайно важной его характеристикой
- Подробно описание течения приступов с первых симптомов и до последних: предчувствовал ли пациент приступ, какие субъективные ощущения у него наблюдались, терял ли он сознание (полностью или частично), отмечалось ли напряжение в конечностях и теле (в каких именно конечностях), и в мимической мускулатуре, подводились ли глаза (и куда – вверх, в какую сторону), были ли подергивания и если да, то в каких частях тела. Важно, как пациент выходил из приступа, помнит ли свои ощущения во время приступа, имеются ли у него/нее речевые и двигательные нарушения, оглушенность после приступа или сон.
- Частота приступов в сутки, в месяц, в год
- Иногда у пациента бывает два — три типа приступов, и тогда каждый из них описывается подробно
- Если лечение уже проводилось, то уточняется, как оно влияло на частоту и другие характеристики приступов
Из расспроса у врача, как правило, уже складывается впечатление о том, эпилептический ли это приступ или нет, о типе эпилептического приступа, и иногда, формируется предположение о конкретном эпилептическом синдроме. Существует не очень корректное, но достаточно точно отражающее суть проблемы врачебное высказывание: «Насколько точно Вы расскажете о приступах, настолько точно Вам и поставят диагноз». Врач сам достаточно редко видит приступ. Процент ошибок в описании неспециалистами достаточно высок. Поэтому лучше приходить даже на первую консультацию с т.н. «домашним видео» (видеозаписью приступа, сделанной видеокамерой, фотоаппаратом или мобильным телефоном). Простой просмотр видеозаписи позволит квалифицированному специалисту определить эпилептический ли это приступ и, иногда, его тип.
Электроэнцефалографическое исследование (ЭЭГ) является главным методом, подтверждающим эпилептический характер приступа. Скрининговым методом при эпилепсии является рутинная ЭЭГ, которая записывается в состоянии расслабленного бодрствования. Как правило, рутинная ЭЭГ короткая и проводится в течение 20 минут. В протокол рутинной ЭЭГ обязательно включаются проба на открытие/закрытие глаз, ритмическая фотостимуляция и проба с гипервентиляцией (пациент часто и глубоко дышит). Все эти пробы направлены на провокацию эпилептиформной активности, если она не очевидна. Иногда используется запись рутинной ЭЭГ в утренние часы после депривации сна (короткая продолжительность сна), что при определенных эпилептических синдромах повышает информативность ЭЭГ. Далеко не всегда за время записи короткой рутинной ЭЭГ удается записать приступ или получить достоверные эпилептиформные изменения между приступами. В то же время хорошо известно, что доказательством эпилептической природы приступа является наличие эпилептических разрядов в момент его возникновения или предшествующих его клиническим проявлениям.
Более информативным, но и трудоемким методом исследования является видеоЭЭГ мониторинг: длительная запись ЭЭГ и видеоизображения во время бодрствования и сна, иногда с моделированием реальных жизненных ситуаций (например, просмотр телевизора фотосенситивным пациентом с целью подбора метода немедикаментозной защиты). Продолжительность видеоЭЭГмониторинга может быть различной – от нескольких часов до дней. Достаточно часто в мониторинг включается не только бодрствование, но и сон пациента (дневной или ночной). Большая длительность записи с большей долей вероятности позволяет зафиксировать клинические проявления приступа, увидеть эпилептические изменения на ЭЭГ в этот момент, понять, в каких отделах мозга генерируется эпилептическое возбуждение. Необходимость проведения видеоЭЭГмониторинга, его продолжительность, необходимость включения в мониторинг сна пациента определяет врач, исходя из конкретной клинической ситуации. Особую роль длительный видеоЭЭГ мониторинг играет при предхирургической подготовке, когда для провокации приступов с целью локализации их источника иногда проводится временная отмена противоэпилептической терапии.
Как правило, данные опроса и электроэнцефалографического обследования позволяют установить тип приступа, после чего врач задумывается о том, какой именно эпилептический синдром имеется у пациента. В диагностике отдельных эпилептических синдромов играет роль возраст начала эпилепсии, тип приступа (приступов), неврологический статус пациента (наличие у него двигательных, речевых и интеллектуальных нарушений — поэтому при первой консультации врач должен провести неврологический осмотр пациента), данные межприступной и/или приступной ЭЭГ и магнитно-резонансной томографии головного мозга.
МРТ головного мозга широко используется для уточнения диагноза эпилепсии. При идиопатических (генетических) фокальных и генерализованных эпилепсиях не должно быть патологических изменений на МРТ. Поэтому врач, если он уверен в наличии идиопатической эпилепсии, может не направлять пациента на это исследование. Лучше использовать МРТ высокого разрешения. При фармакорезистентной эпилепсии (которая плохо поддается лечению антиэпилептическими препаратами) при проведении МРТ стараются использовать специальный эпилептологический режим (делают более частые срезы при исследовании). При предоперационной подготовке для уточнения локализации эпилептического очага используется позитронно-эмиссионная томография и томография с эмиссией единичного фотона.
Дополнительные исследования необходимы, если врач подозревает, что эпилепсия – только симптом какого-то другого, как правило, тяжелого заболевания. У детей с эпилепсией и задержкой психоречевого развития может понадобиться исследование кариотипа, определение спектра аминокислот крови и мочи, органических кислот мочи, молекулярно-генетическое исследования и др.
Весь спектр исследований проводится с одной целью – как можно точнее установить причину эпилепсии и определиться с прогнозом ее течения.
Лечение эпилепсии.
Кардинальной задачей антиэпилептической терапии является полный контроль над приступами при отсутствии нежелательных побочных реакций и негативного влияния на качество жизни больного. Эта цель достижима у двух третей всех пациентов. Медикаментозное лечение эпилепсии мало эффективно примерно у 20 — 30% пациентов с эпилепсией. Такая эпилепсия называется резистентной, цель лечения при резистентной эпилепсии будет другой — достижение минимально возможной частоты эпилептических приступов (а не полное избавление от них).
Не назначается хроническое лечение при фебрильных приступах (на фоне температуры), при изолированных неонатальных приступах (в первые 30 дней жизни), при острых симптоматических приступах (приступы, ассоциированные с острым системным заболеванием, интоксикацией, злоупотреблением алкоголем или наркотическими веществами или их отменой, или острой стадией мозгового повреждения), а также при единственным неспровоцированном приступе. Можно не лечить редкие ночные приступы при доброкачественной фокальной эпилепсии детства с центро-темпоральными спайками (роландической).
Решение о начале лечения у пациентов, страдающих эпилепсией, должно приниматься индивидуально. В целом, лечение необходимо начинать быстро, если существует вероятность того, что задержка лечения нанесет вред больному. Оценка вероятности вреда от задержки лечения зависит от эпилептического синдрома и от особенностей окружения пациента. Она также должна включать и риск внезапной смерти при эпилепсии, который потенциально существует в любом возрасте.
Препараты, применяемые в лечении эпилепсии, носят название антиэпилептических – сокр. АЭП (синонимы: антиконвульсанты, противоэпилептические препараты, противосудорожные препараты). В мире насчитывается более 20 АЭП, не все из них, к сожалению, зарегистрированы в России. Врач, занимающийся диагностикой и лечением эпилепсии, как правило, хорошо знает антиэпилептические препараты, механизмы их действия, дозы, показания и противопоказания, взаимодействия различных препаратов, острые и хронические побочные эффекты.
Врач выбирает один АЭП (такая тактика носит название монотерапии), руководствуясь типом приступов и конкретным эпилептическим синдром пациента. Выбранный АЭП должен обладать наибольшей эффективностью при данном типе приступов и эпилептическом синдроме. Как правило, при выборе препарата врач учитывает наличие сопутствующих заболеваний и конкретную финансовую ситуацию (наличие препарата в льготных списках и возможность его бесплатного получения, вероятность того, что пациент сам сможет покупать препарат и др.), а также доступность препарата в аптечной сети.
Доза всех АЭП наращивается постепенно. Считается, что постепенное увеличение дозы улучшает переносимость терапии. Есть препараты с достаточно быстрым наращиванием дозы (например, терапевтической дозы вальпроата можно достигнуть в течение 1-2-х недель), со средним темпом наращивания дозы (например, карбамазепин) и с медленным темпом (ламотриджин, топирамат). При медленном наращивании дозы терапевтическая доза достигается через несколько недель.
Кратность применения зависит от лекарственной формы препарата. Один и тот же АЭП может выпускаться для удобства применения в разных лекарственных формах. Так существуют специальные лекарственные формы для детей (они не любят глотать таблетки) – капли, сиропы, растворы для внутреннего применения, микрогранулы для посыпания пищи. Тот же самый препарат может выпускаться и в таблетках с разным содержанием активного вещества. Активное вещество может быстро высвобождаться из таблетки, а может высвобождаться постепенно. Если высвобождение активного вещества постепенное, то такая лекарственная форма называется пролонгированной. Общепризнанным является тот факт, что пролонгированные формы более эффективны и лучше переносимы. Кратность приема определяет врач в каждом конкретном случае. Как правило, 2 раза в день применяются пролонгированные формы АЭП, а также препараты с длительным периодом полураспада. Остальные лекарственные формы, как правило, применяются три раза в день. Нет никакого смысла делить суточную дозу АЭП на 4 и более раз.
При определении эффективности АЭП необходимо следить за числом приступов и за переносимостью препарата. Число приступов отмечается в дневнике приступов. Там же указывается и их характер, так как клинические проявления приступов могут меняться на фоне лечения. При введении препарата терапевтическая концентрация в крови создается не сразу, а через несколько дней после увеличения дозы. Поэтому мы не ожидаем существенного улучшения на невысоких дозах препарата и сразу после увеличения дозы. Необходимо подождать хотя бы несколько дней, чтобы препарат распределился в органах и тканях, и создалась стойкая терапевтическая концентрация в крови. Переносимость препарата оценивается по наличию побочных эффектов. Все побочные эффекты делятся на две большие группы – реакции непереносимости и дозозависимые побочные эффекты. Реакции непереносимости возникают на ранних этапах лечения и требуют отмены препарата. Как пример, можно привести развитие тяжелой аллергической реакции в виде отека Квинке или сыпи (такая реакция возможна на введение любого медикамента). Дозо-зависимые побочные эффекты появляются постепенно по мере нарастания дозы и проходят при ее снижении. Как правило, врач при назначении конкретного АЭП рассказывает пациенту или его родственникам, какие нежелательные эффекты наиболее часты и как с ними бороться.
Прием препарата должен быть непрерывным. Если препарат не принимается вовремя, то его концентрация в крови падает, и это чревато рецидивом эпилептического приступа. Считается, что вероятность развития приступа при пропуске приема препарата составляет около 30%. Поэтому врач всегда подчеркивает и иногда пишет в заключении, что лечение должно быть длительным и непрерывным. Если пациент забыл принять препарат, то он должен сделать это сразу, как только вспомнит о пропуске.
После того, как пациент определенное время принимает препарат, его направляют на контрольное энцефалографическое исследование. Оно может быть неоднократным по мере течения болезни, сроки проведения ЭЭГ определяет врач. Полезным и информативным также является определение концентрации препарата в крови, оно может назначаться от одного до нескольких раз в год. Врач следит за вероятными побочными эффектами АЭП по жалобам пациента и по лабораторным тестам (анализы крови – клинический и биохимический, ЭКГ, УЗИ внутренних органов и др.). Какой именно анализ назначается, зависит от конкретного АЭП. Например, если препарат иногда дает анемию, то это будет клинический анализ крови. Если препарат вызывает снижение числа тромбоцитов, то именно этот показатель и будет мониторироваться.
Если один препарат не эффективен, то врач будет применять альтернативный препарат. Как правило, поступают следующим способом – вводят второй препарат в терапевтической дозе, не уменьшая дозы первого, и смотрят, каков результат. Если достигнуто исчезновение приступов, то дозы первого препарата можно уменьшить и, возможно, в дальнейшем его отменить. Тем не менее, существуют пациенты, которые годами вынуждены принимать 2 (редко – 3) препарата.
Пациент является активным участником процесса лечения. В последние годы меняется модель взаимоотношений пациента и врача. От авторитарной модели взаимоотношений (когда врач жестко диктовал условия лечения пациенту) сейчас постепенно весь мир переходит к так называемой «партнерской» («коллегиальной») модели, при которой врачи и пациенты – равноправные участники процесса лечения. Врач сообщает пациенту или его родственникам правдивую информацию, обеспечивает ее понимание, создает условия для принятия пациентом адекватного решения. Если решение принято совместно (пациентом или его родителями и врачом), то эффективность его выполнения существенно увеличивается. Тогда пациент и его родственники мотивированы на четкое выполнение всех этапов обследования и лечения. Для них процесс лечения очень нелегкий, так как он иногда продолжается годами. Чем длительнее течение эпилепсии, тем труднее соблюдать все предписания. Многие пациенты (считается, что около 30% от общего числа) не следуют советам врача: меняют кратность приема препарата, его дозу, допускают пропуски приема препарата. Некоторые переходят на режим самолечения. Чаще всего это происходит из-за недостатка информированности в области эпилепсии. Отсутствие «приверженности к терапии» может сыграть неблагоприятную роль в эффективности лечения, а также привести к жизнеугрожающей ситуации (эпилептический статус), а, иногда, и к летальному исходу. С другой стороны врач также должен прислушиваться к пожеланиям и жалобам пациента, особенно в том, что касается переносимости АЭП. Партнерская (коллегиальная) модель взаимоотношений врача и пациента требует от обеих сторон доверия и высокой ответственности.
Продолжительность лечения зависит от конкретной клинической ситуации и определяется в основном тем, каким эпилептическим синдромом страдает пациент. Есть эпилептические синдромы (юношеская миоклоническая эпилепсия, юношеская абсансная эпилепсия, миоклония век с абсансами и др.), при которых мы не можем вылечить эпилепсию, а только ее «контролируем». Пациент принимает препарат и приступы у него отсутствуют, но отмена препарата приводит к рецидиву приступов в 80-90 % всех случаев. При таких эпилептических синдромах лечение носит длительный (годами и десятилетиями) характер. Наоборот короткая продолжительность лечения принята при так называемых доброкачественных эпилепсиях детства – роландической и затылочной с ранним началом (лечат, как правило, не более 2-х лет). Продолжительность лечения – один из самых сложных вопросов в эпилептологии. Существуют международные рекомендации о том, что вопрос об отмене препарата должен рассматриваться не ранее, чем через 2 года ремиссии (полного отсутствия эпилептических приступов). В то же время у целого ряда пациентов, в основном с симптоматическими эпилепсиями, два года – слишком короткий срок, чтобы добиться излечения от эпилепсии
Решение об отмене препарата принимается врачом совместно с пациентом или его родителями/опекунами. Решение принимается на основании оценки риска рецидива эпилептических приступов. Риск рецидива зависит от многих факторов. Такие факторы как нормальный интеллект, отсутствие двигательных нарушений, изменений на МРТ головного мозга и эпилептиформных разрядов на ЭЭГ, а также большая длительность ремиссии уменьшают риск рецидива. Считается, что медленная отмена препарата уменьшает риск рецидива. Насколько медленно отменять препарат, вопрос не очень ясный. В международной литературе существует рекомендация, что отмена АЭП не должна проводится быстрее, чем за 6-8 недель. Из этого правила существуют исключения – очень медленно отменяются фенобарбитал и бензодиазепины. В отечественной практике АЭП отменяются медленнее, чем в международной – отмена занимает не недели, а месяцы. При большинстве эпилептических синдромов (за исключением доброкачественных эпилепсий детства) отмену АЭП лучше проводить под контролем ЭЭГ. Снижается доза препарата, через какое-то время после этого делается ЭЭГ. Если на ЭЭГ появляются эпилептиформные разряды, то целесообразно вернуться к той дозе, на которой их не было и не отменять препарат. Проведение ЭЭГ также показано после полной отмены препарата. Наиболее опасен в отношении рецидива приступов первый год после полной отмены препарата
Образ жизни больного с эпилепсией
Все пациенты с эпилепсией, их родственники, лица, их опекающие, и врачи должны стремиться к максимально возможному сохранению нормального образа жизни, свойственного здоровым людям. Конечно, это не всегда возможно, особенно при тяжелых эпилепсиях, протекающих с частыми приступами и нарушениями интеллектуального развития. Тем не менее, всегда нужно стремиться к тому, чтобы не было ненужных и лишних ограничений. Эпилепсия может оказывать негативное влияние на образ жизни пациента, но разумный оптимизм позволяет уменьшить степень этого негативного влияния. Баланс между стремлением к нормальному образу жизни и минимизацией возможных рисков иногда достигается с трудом.
Диета. Пациенты с эпилепсией должны получать полноценное питание с достаточным количеством свежих овощей и фруктов. Существует специальная диета, которая носит название кетогенной, и которая может уменьшить число приступов у пациентов с резистентной эпилепсией. Она достаточная сложна в применении и не может проводиться самостоятельно в связи с возможными осложнениями.
Физические нагрузки. Общие физические нагрузки, как правило, не вызывают провокации приступов (хотя это и чрезвычайно редко возможно у отдельных пациентов). Занятия спортом показаны пациентам с эпилепсией, они благотворно влияют на настроение и уменьшают степень изолированности пациента от общества. Упражнения позволяют избежать избыточной массы тела, что иногда является последствием приема препаратов. Кроме того, физические нагрузки позволяют укрепить костную ткань (ее плотность также может снижаться при приеме отдельных антиэпилептических препаратов). Есть несколько исследований, результаты которых не показывают связи между физической активностью пациента и частотой его приступов. Тем не менее, в каждом конкретном случае вопрос решается индивидуально. Большое значение имеет тип приступов – если пациент во время приступа теряет сознание, то могут вводиться определенные ограничения. Всегда учитывается риск возможной травматизации в момент приступа, поэтому исключаются альпинизм, ныряние с аквалангом, бокс и прыжки на батуте. Как правило, пациенту с текущими приступами не показано и плавание. Судороги в воде приводят к утоплению. В каких-то отдельных ситуациях при отсутствии приступов или при редких приступах без нарушений сознания врач может разрешить пациенту плавать, но только в присутствии ответственных лиц, способных оказать неотложную помощь, если она понадобиться. Ездить на велосипеде можно, если приступы отсутствуют, лучше при этом надевать защитный шлем. То же самое касается катания на лошадях.
Работа. В некоторых случаях эпилепсия может вызывать приступы, которые могут мешать определенной работе. В целом у работодателей существует определенное предубеждение против работников, страдающих эпилепсией, и оно далеко не всегда справедливо. Необходимо определенное законодательство, которое предотвратило бы дискриминационные ограничения в приеме на работу. Тем не менее, наличие эпилепсии может ограничить выбор работы или специальности – страдая эпилепсией, невозможно стать пилотом, водителем, профессиональным военным, полицейским, пожарным. Потенциальную опасность для пациента с сохраняющимися приступами может представлять работа с движущимися механизмами и химикатами. Для пациента, у которого приступы провоцируются недостатком сна, неприемлема работа в ночное время суток
Секс. Многие пациенты, страдающие эпилепсией, ведут полноценную сексуальную жизнь и не предъявляют никаких жалоб. В то же время определенные варианты эпилепсии сами по себе, а также отдельные антиэпилептические препараты могут снижать либидо. Если это происходит, необходимо сказать об этом врачу.
Путешествия. Для любого путешествия принципиально важно запастись достаточным количеством антиэпилептического препарата. Целесообразно захватить с собой и рецепт на препарат с указанием его международного названия, выписанный врачом. Еще лучше наряду с рецептом иметь короткую выписку (письмо лечащего врача) с рекомендациями. Препарат необходимо держать при себе (в ручной клади) на тот случай, если багаж будет потерян. Оформление страховки на время путешествия за границу обязательно.
Эмоциональная и психологическая поддержка чрезвычайно важна для пациентов. Это касается и семьи, в которой живет пациент, и школы/колледжа/института, в котором он учится, и места работы. Все окружающие должны относиться к пациентам с эпилепсией (взрослым и детям) как к совершенно нормальным людям, пусть и имеющим определенные проблемы. Пациенты и их родственники также могут обратиться за поддержкой в специальные общественные организации (ассоциации), которых сейчас довольно много. Некоторым пациентам и их семьям нужна помощь психолога и психотерапевта.
Алкоголь. Большинство пациентов с эпилепсией могут время от времени выпить бокал вина (100 мл) или пива (285-300 мл) или крепкий спиртной напиток (30 мл). Ограничения в приеме алкоголя связаны с тем, что большие его количества снижают эффективность антиэпилептического лечения (возможен рецидив приступов). Злоупотребление алкоголем может приводить к потере контроля над приступами также из-за недосыпания, пропусков приема препарата или снижения его концентрации в крови.
Вождение автомобиля. В нашей стране законодательство очень строгое – если человек страдает эпилепсией, он не может водить автомобиль.
Телевидение и компьютерные игры – определенные ограничения существуют только для так называемых фоточувствительных пациентов. Всем им рекомендуется избегать провоцирующих факторов. С этой целью рекомендуется ношение солнцезащитных или поляризующих очков. Эффективность такой защиты можно протестировать при проведении ЭЭГ. Нет необходимости запрещать пациентам с эпилепсией смотреть телевизор, тем более, что рефлекторной «телевизионной» эпилепсии не существует (практически всегда есть и спонтанные приступы).
При просмотре телевизора рекомендуется соблюдать следующие меры предосторожности:
- небольшой экран с хорошим качеством изображения и частотой развертки 100 Гц более безопасен, чем с частотой 50 Гц;
- расстояние до телеэкрана должно быть не менее 2 м;
- использование пульта дистанционного управления;
- просмотр телевизора в освещенной комнате для уменьшения контраста;
- избегание просмотра телевизора под тупым углом;
- при возникновении необходимости подойти близко и смотреть на экран на близком расстоянии даже короткое время, необходимо закрыть один глаз рукой (просто зажмуривание глаза недостаточно).
Появившиеся в последнее время телевизоры и компьютерные мониторы с жидкокристаллическими экранами более безопасны по сравнению с конструкциями на электронно-лучевых трубках.
Эпилепсия — Симптомы и причины
Обзор
Эпилепсия — это заболевание центральной нервной системы (неврологическое), при котором активность мозга становится ненормальной, вызывая припадки или периоды необычного поведения, ощущений, а иногда и потери сознания.
Эпилепсия может развиться у любого. Эпилепсия поражает как мужчин, так и женщин всех рас, этнических групп и возрастов.
Симптомы припадка могут сильно различаться. Некоторые люди с эпилепсией просто тупо смотрят в течение нескольких секунд во время припадка, в то время как другие постоянно подергивают руками или ногами.Единственный припадок не означает, что у вас эпилепсия. Для постановки диагноза эпилепсии обычно требуется не менее двух неспровоцированных припадков.
Лечение с помощью лекарств или иногда хирургическое вмешательство может контролировать приступы у большинства людей с эпилепсией. Некоторым людям требуется пожизненное лечение для контроля приступов, но у других приступы со временем проходят. Некоторые дети, страдающие эпилепсией, с возрастом могут перерасти это заболевание.
Лечение эпилепсии в клинике Mayo
Продукты и услуги
Показать другие продукты от Mayo Clinic
Симптомы
Поскольку эпилепсия вызвана аномальной активностью мозга, судороги могут повлиять на любой процесс, координируемый вашим мозгом.Признаки и симптомы приступа могут включать:
- Временное замешательство
- Заклинание пристального взгляда
- Неконтролируемые подергивания рук и ног
- Потеря сознания или осознания
- Психические симптомы, такие как страх, тревога или дежавю
Симптомы зависят от типа припадка. В большинстве случаев у человека, страдающего эпилепсией, каждый раз будет один и тот же тип приступа, поэтому симптомы будут одинаковыми от эпизода к эпизоду.
Врачи обычно классифицируют приступы как очаговые или генерализованные в зависимости от того, как начинается аномальная мозговая активность.
Фокальные припадки
Когда судороги возникают в результате аномальной активности только в одной области мозга, они называются фокальными (частичными) припадками. Эти изъятия делятся на две категории:
- Очаговые приступы без потери сознания. Эти припадки, которые называются простыми парциальными припадками, не вызывают потери сознания.Они могут изменить эмоции или изменить внешний вид, запах, ощущение, вкус или звук вещей. Они также могут привести к непроизвольному подергиванию части тела, например, руки или ноги, и спонтанным сенсорным симптомам, таким как покалывание, головокружение и мигание света.
- Фокусные припадки с нарушением сознания. Эти припадки, которые называются комплексными парциальными припадками, включают изменение или потерю сознания или осведомленности. Во время сложного парциального припадка вы можете смотреть в пространство и не реагировать нормально на окружающую обстановку или выполнять повторяющиеся движения, такие как потирание рук, жевание, глотание или хождение по кругу.
Симптомы фокальных припадков можно спутать с другими неврологическими расстройствами, такими как мигрень, нарколепсия или психические заболевания. Чтобы отличить эпилепсию от других заболеваний, необходимо тщательное обследование и тестирование.
Генерализованные припадки
Припадки, поражающие все области мозга, называются генерализованными припадками. Существует шесть типов генерализованных приступов.
- Приступы отсутствия. Абсансные припадки, ранее известные как малые припадки, часто возникают у детей и характеризуются взглядом в пространство или легкими движениями тела, такими как моргание глаз или чмокание губами.Эти приступы могут происходить группами и вызывать кратковременную потерю сознания.
- Тонические припадки. Тонические приступы вызывают скованность мышц. Эти припадки обычно поражают мышцы спины, рук и ног и могут привести к падению на землю.
- Атонические припадки. Атонические приступы, также известные как приступы падения, вызывают потерю мышечного контроля, что может привести к внезапному падению или падению.
- Клонические припадки. Клонические приступы связаны с повторяющимися или ритмичными подергиваниями мышц.Эти припадки обычно поражают шею, лицо и руки.
- Миоклонические припадки. Миоклонические припадки обычно проявляются в виде внезапных коротких подергиваний или подергиваний рук и ног.
- Тонико-клонические приступы. Тонико-клонические припадки, ранее известные как grand mal припадки, являются наиболее драматическим типом эпилептических припадков и могут вызывать резкую потерю сознания, окоченение и тряску тела, а иногда и потерю контроля над мочевым пузырем или прикусывание языка.
Когда обращаться к врачу
Немедленно обратитесь за медицинской помощью в следующих случаях:
- Захват длится более пяти минут.
- Дыхание или сознание не возвращаются после прекращения припадка.
- Сразу следует второй захват.
- У вас высокая температура.
- Вы испытываете тепловое истощение.
- Вы беременны.
- У вас диабет.
- Вы получили травму во время захвата.
Если у вас впервые случился припадок, обратитесь за медицинской помощью.
Получите самую свежую помощь и советы по эпилепсии от клиники Мэйо, доставленные в ваш почтовый ящик
Подпишитесь бесплатно и получайте последние новости об эпилепсии
лечение, уход и управление.
Я хотел бы узнать больше о
Подписаться
Узнайте больше о нашем использовании данных
Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какая информация
выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другой информацией, которую мы
есть о тебе. Если вы являетесь пациентом клиники Mayo, это может включать в себя защищенную медицинскую информацию (PHI).
Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и
будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политике конфиденциальности.Вы можете отказаться от рассылки по электронной почте в любое время, щелкнув ссылку «Отказаться от подписки» в электронном письме.
Спасибо за подписку
Вскоре вы получите первое сообщение «Путешествие по лечению эпилепсии» в свой почтовый ящик, которое
будет включать новейшие варианты лечения, инновации и другие
информация от наших экспертов по эпилепсии.
Вы можете в любое время отказаться от этих сообщений по электронной почте, щелкнув ссылку для отказа от подписки в
электронная почта.
Начните свое путешествие по лечению эпилепсии
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Причины
Причина эпилепсии не может быть идентифицирована примерно у половины людей с этим заболеванием. В другой половине состояние может быть связано с различными факторами, в том числе:
Генетическое влияние. Некоторые типы эпилепсии, которые классифицируются в зависимости от типа припадка, который вы испытываете, или части мозга, которая поражена, протекают по наследству. В этих случаях вполне вероятно, что есть генетическое влияние.
Исследователи связали некоторые типы эпилепсии с определенными генами, но для большинства людей гены являются лишь частью причины эпилепсии. Определенные гены могут сделать человека более чувствительным к условиям окружающей среды, вызывающим судороги.
- Травма головы. Травма головы в результате автомобильной аварии или другой травмы может вызвать эпилепсию.
- Заболевания мозга. Заболевания мозга, вызывающие повреждение мозга, например опухоли мозга или инсульты, могут вызывать эпилепсию. Инсульт — основная причина эпилепсии у взрослых старше 35 лет.
- Инфекционные болезни. Инфекционные заболевания, такие как менингит, СПИД и вирусный энцефалит, могут вызывать эпилепсию.
- Пренатальная травма. До рождения младенцы чувствительны к повреждению головного мозга, которое может быть вызвано несколькими факторами, такими как инфекция у матери, плохое питание или недостаток кислорода.Это повреждение головного мозга может привести к эпилепсии или церебральному параличу.
- Нарушения развития. Эпилепсия иногда может быть связана с нарушениями развития, такими как аутизм и нейрофиброматоз.
Факторы риска
Определенные факторы могут увеличить риск эпилепсии:
- Возраст. Начало эпилепсии чаще всего встречается у детей и пожилых людей, но это состояние может возникнуть в любом возрасте.
- Семейная история. Если у вас есть семейная история эпилепсии, у вас может быть повышенный риск развития судорожного расстройства.
- Травмы головы. Травмы головы являются причиной некоторых случаев эпилепсии. Вы можете снизить риск, пристегнув ремень безопасности во время езды в автомобиле и надев шлем во время езды на велосипеде, лыжах, мотоцикле или других занятий с высоким риском травмы головы.
- Инсульт и другие сосудистые заболевания. Инсульт и другие заболевания кровеносных сосудов (сосудов) могут привести к повреждению головного мозга, которое может вызвать эпилепсию.Вы можете предпринять ряд шагов, чтобы снизить риск этих заболеваний, включая ограничение употребления алкоголя и отказ от сигарет, здоровое питание и регулярные физические упражнения.
- Деменция. Деменция может увеличить риск эпилепсии у пожилых людей.
- Инфекции головного мозга. Инфекции, такие как менингит, который вызывает воспаление в головном или спинном мозге, могут увеличить ваш риск.
- Судороги в детстве. Высокая температура в детстве иногда может быть связана с судорогами.У детей, страдающих судорогами из-за высокой температуры, обычно не развивается эпилепсия. Риск эпилепсии увеличивается, если у ребенка длительный приступ, другое заболевание нервной системы или семейная история эпилепсии.
Осложнения
Судорожный припадок в определенное время может привести к опасным для вас или окружающих обстоятельствах.
- Падение. Если вы упадете во время припадка, вы можете поранить голову или сломать кость.
- Утопление. Если у вас эпилепсия, у вас в 15-19 раз больше шансов утонуть во время плавания или купания, чем у остального населения, из-за возможности приступа в воде.
Автомобильные аварии. Приступ, который приводит к потере сознания или контроля, может быть опасным, если вы ведете машину или используете другое оборудование.
Во многих штатах есть ограничения на водительские права, связанные со способностью водителя контролировать припадки, и устанавливают минимальный период времени, в течение которого у водителя не будет припадков, от месяцев до лет, прежде чем ему будет разрешено управлять автомобилем.
Осложнения беременности. Судороги во время беременности представляют опасность как для матери, так и для ребенка, а некоторые противоэпилептические препараты повышают риск врожденных дефектов. Если у вас эпилепсия и вы собираетесь забеременеть, проконсультируйтесь с врачом при планировании беременности.
Большинство женщин, страдающих эпилепсией, могут забеременеть и иметь здоровых детей. Вам нужно будет тщательно наблюдать на протяжении всей беременности, и, возможно, потребуется скорректировать прием лекарств.Очень важно, чтобы вы вместе с врачом спланировали беременность.
Проблемы с эмоциональным здоровьем. Люди с эпилепсией чаще имеют психологические проблемы, особенно депрессию, тревогу и суицидальные мысли и поведение. Проблемы могут быть результатом трудностей, связанных с самим заболеванием, а также побочных эффектов лекарств.
Другие опасные для жизни осложнения эпилепсии встречаются редко, но могут случиться, например:
Эпилептический статус. Это состояние возникает, если вы находитесь в состоянии непрерывных припадков, продолжающихся более пяти минут, или если у вас частые повторяющиеся припадки, не приходящие в полное сознание в промежутках между ними. Люди с эпилептическим статусом имеют повышенный риск необратимого повреждения мозга и смерти.
Внезапная неожиданная смерть при эпилепсии (SUDEP). Люди с эпилепсией также имеют небольшой риск внезапной неожиданной смерти. Причина неизвестна, но некоторые исследования показывают, что это может быть связано с сердечными или респираторными заболеваниями.
Люди с частыми тонико-клоническими припадками или люди, у которых припадки не контролируются лекарствами, могут иметь более высокий риск SUDEP . В целом, около 1 процента людей с эпилепсией умирают от SUDEP .
Эпилептический припадок — обзор
Синкопы: Вазовагальный, судорожный, сердечный и ортостатический, а также обмороки в определенных ситуациях (мочеиспускание, кашель, гиперчувствительность сонного синуса и глоссофарингеальная невралгия) .
Двигательные расстройства: Спазм привычки, тик, пароксизмальный кинезогенный хореоатетоз, пароксизмальная дистония, тремор, хорея и сегментарная дистония
нервно-копчиковая мышца, нервно-копчиковая мышца, нервно-мышечная связка myoclonus, эссенциальный миоклонус, миоклонус и астериксис в токсико-метаболических состояниях
Startle: Реакция испуга и болезнь испуга (гиперэкплексия, прыгающие французы, малайские латы и т. д.)
Мигрень и головные боли: Классическая мигрень (с аурой), мигрень базилярной артерии, кластерная головная боль, хроническая пароксизмальная гемикрания, головная боль ледоруба и невралгия тройничного нерва
Цереброваскулярное заболевание: Транзиторная ишемическая атака сонной артерии (ТИА) — приступы дрожания, вертебробазилярный ТИА и болезнь моямоя; специфические штрихи — парамедианные ядра таламуса, веретенообразная извилина и правая теменная
Расстройства сна: Pavor nocturnus, jactatio capitis nocturna, спутанное возбуждение, сомнамбулизм, периодические движения ног во время сна или ночной миоклонус, синдром апноэ во сне, нарколепсия (включая катаплексию), другие гиперсомнии, расстройство движения глаз (быстрое движение глаз)
Токсические метаболические или инфекционные состояния: Отключение алкоголя, галлюциногены (ЛСД и мескалин), отравление стрихнином или камфорой, столбняк, бешенство, гипогликемия, порфирия, феохромоцитома, синдром
и карциноид 64 10.
Диэнцефальные расстройства и расстройства ствола головного мозга: Декортикационная и децеребрационная позы, диэнцефальные атаки, неэпилептический пароксизмальный смех, педункулярный галлюциноз и синдром Клейне – Левина
Психоэзиатрические расстройства. , психогенная фуга, панические атаки, приступы гипервентиляции, тревожные приступы, прерывистое взрывное расстройство (эпизодическое нарушение контроля) и шизофрения
Прочие расстройства: Идиопатические дроп-атаки у пожилых людей, преходящая глобальная амнезия, рецидивирующий ступор, реагирующий на флумазенил, и пароксизмальные приступы при рассеянном склерозе.
Кто болеет эпилепсией? | Фонд эпилепсии
- Эпилепсия и припадки могут развиться у любого человека в любом возрасте. Судороги и эпилепсия чаще встречаются у маленьких детей и пожилых людей.
- Примерно у 1 из 100 человек в США был единичный неспровоцированный приступ или диагностирована эпилепсия.
- У 1 из 26 человек в течение жизни разовьется эпилепсия. Люди с определенными заболеваниями могут подвергаться большему риску. (См. «Что вызывает эпилепсию и судороги?»)
- Каждый год около 48 человек из 100 000 заболевают эпилепсией. Однако судороги могут возникать чаще в разных возрастных группах (очень молодые и пожилые люди), у разных рас и в разных регионах мира.
- Согласно «Еженедельному отчету о заболеваемости и смертности» от 11 августа 2017 г. Центров по контролю и профилактике заболеваний (CDC), не менее 3.4 миллиона человек в США живут с припадками, в том числе 470000 детей.
- Эпилепсия является 4-м по частоте неврологическим заболеванием, и от эпилепсии страдают более 65 миллионов человек во всем мире.
- В целом эпилепсией страдают мужчины чаще, чем женщины.
Обратитесь в нашу службу поддержки
Когда люди чаще всего заболевают эпилепсией?
- Новые случаи эпилепсии чаще всего встречаются у детей, особенно в первый год жизни.
- Частота новых случаев эпилепсии постепенно снижается примерно до 10 лет, а затем стабилизируется.
- После 55 лет количество новых случаев эпилепсии начинает увеличиваться, поскольку у людей развиваются инсульты, опухоли головного мозга или болезнь Альцгеймера, которые могут вызывать эпилепсию.
Эпилепсия чаще возникает у людей после черепно-мозговой травмы?
- Да, судороги действительно часто случаются у людей, получивших черепно-мозговые травмы. Это может быть падение, удар по голове, огнестрельное ранение или другая травма.
- Судороги могут возникать сразу после травмы, например, в течение нескольких дней до первых нескольких недель после первой травмы. Эти припадки обычно являются результатом начального события, которое вызывает кровотечение, травму или отек мозга. Эти ранние припадки могут пройти после того, как острая травма утихнет.
- Судороги также могут возникать позже, после того, как острая травма разрешена или вылечена. Эти припадки вызваны рубцами головного мозга в результате первоначальной травмы. Клетки мозга не работают, как раньше, и способны вызывать «электрические бури», известные как судороги.Когда эти припадки возникают независимо от первоначальной травмы, считается, что у человека посттравматическая эпилепсия (то есть припадки, вызванные или возникшие после травмы головного мозга).
- Военнослужащие, участвовавшие в боевых действиях, особенно уязвимы для посттравматической эпилепсии. Например, до 53% солдат, получивших черепно-мозговые травмы во время операций «Несокрушимая свобода» и «Иракская свобода», подвержены риску посттравматической эпилепсии.
- Для получения дополнительной информации посетите нашу страницу ветеранов.
Эпилепсия чаще возникает у людей определенной расы или этнического происхождения?
Некоторые различия в частоте возникновения эпилепсии были замечены в нескольких исследованиях. Обзор исследований расовых различий при эпилепсии предполагает, что:
- Эпилепсия чаще встречается у людей латиноамериканского происхождения, чем у неиспаноязычных. Найдите информацию на испанском (En Español).
- Активная эпилепсия (что означает, что приступы не контролируются полностью) чаще встречается у белых, чем у чернокожих.
- Число людей, у которых в течение жизни развивается эпилепсия (так называемая распространенность в течение всей жизни), выше у чернокожих, чем у белых. Найдите информацию об эпилепсии и афроамериканском сообществе.
- По оценкам, 1,5% американцев азиатского происхождения сегодня страдают эпилепсией. Найдите информацию об эпилепсии и азиатско-американских сообществах.
- Причина (-ы) этих различий неизвестна. Это может быть связано с социальными и экономическими факторами или возможностью людей получать медицинскую помощь.Например:
- У людей с более низким социально-экономическим статусом чаще развиваются судороги и эпилепсия.
- Различия в том, где и когда люди получают медицинскую помощь от эпилепсии, были обнаружены для людей разного расового происхождения.
- Эти различия приводят к так называемому «пробелу в лечении». Возможно, этот пробел в лечении является одной из причин расовых различий при эпилепсии.
Больше людей, живущих с эпилепсией в США.С. Чем когда-либо прежде
Послушайте интервью по общественному вещанию Джорджии с Розмари Кобау, MPH из Центров по контролю и профилактике заболеваний, и доктором Джо Сирвеном, главным редактором epilepsy.com, о количестве людей, живущих с эпилепсией в США
Пожертвуйте для поддержки нашей миссии
Список литературы
- Хиртц Д., Турман Д. Д., Гвинн-Харди К. и др. 2007. Насколько распространены «общие» неврологические расстройства? Неврология , 68 (5): 326-337.
- NINDS, 2007. Судороги и эпилепсия: надежда через исследования .
- IOM (Институт медицины), 2012. Эпилепсия по всему спектру: укрепление здоровья и взаимопонимания. Вашингтон, округ Колумбия: The National Academies Press.
- NINDS, 2011. Судороги и эпилепсия: надежда через исследования.
- Зак М.М., Кобау Р. Национальные и государственные оценки числа взрослых и детей с активной эпилепсией — США, 2015 г. MMWR Morb Mortal Wkly Rep 2017; 66: 821–825.DOI: http://dx.doi.org/10.15585/mmwr.mm6631a1.
Типы эпилепсии и приступы: генерализованные и частичные
Эпилепсия — хроническое (продолжительное) заболевание, характеризующееся повторяющимися эпилептическими припадками. Эпилептический припадок — это нарушение функции мозга, вызванное аномальными или чрезмерными электрическими разрядами клеток мозга.
- Эпилепсия поражает до одного процента населения США.
- Существуют разные типы припадков, разные типы синдромов эпилепсии и разные причины эпилепсии.
- В целом, лекарства могут контролировать приступы примерно у 70 процентов пациентов с эпилепсией.
- Для пациентов с неконтролируемой эпилепсией операция по лечению эпилепсии может обеспечить «излечение» путем устранения источника припадков и эпилепсии.
Классификация типа приступа очень важна и поможет вашему врачу спланировать необходимое вам лечение.
Генерализованная эпилепсия
Генерализованная эпилепсия включает судороги, вызванные аномальной электрической активностью во всем головном мозге.Припадки могут быть результатом генетической предрасположенности у здорового человека или как следствие широко распространенного нарушения функции мозга. У вас могут быть разные типы генерализованных приступов, или тип может варьироваться от одного приступа к другому.
«Гранд Мал» или обобщенный тонико-клонический
- Типичные симптомы: потеря сознания, ригидность мышц, судороги всего тела; может упасть, если вы стоите
Отсутствие
- Типичные симптомы: пристальный взгляд с кратковременной потерей сознания; трепещущие веки
Миоклонический
- Типичные симптомы: спорадические или повторяющиеся короткие подергивания конечностями
Клоник
Типичные симптомы: повторяющиеся ритмичные подергивания головы или конечностей
Тоник
- Типичные симптомы: потеря сознания, скованность и ригидность всего тела; может упасть, если вы стоите
Атоник
- Типичные симптомы: потеря мышечного тонуса головы или тела; может упасть, если вы стоите
Частичная (очаговая) эпилепсия
Частичная или фокальная эпилепсия включает припадки, вызванные электрическими импульсами, которые начинаются в относительно небольшом участке мозга.Часть мозга, вызывающую припадки, иногда называют фокусом. При простых парциальных припадках пациент сохраняет сознание, тогда как при сложных парциальных припадках пациент теряет сознание.
Эти приступы могут различаться по типу у одного и того же пациента или переходить от простых парциальных к сложным парциальным или даже к генерализованным припадкам. Под частичными припадками подразумевается какое-то локализованное заболевание мозга, вызванное травмой головы, инсультом, опухолью, рубцом или аномалией развития. Причину иногда можно обнаружить с помощью визуализационных тестов, но во многих случаях она остается неизвестной.Редко парциальные припадки связаны с генетической предрасположенностью.
Частичные (очаговые) припадки
Простая частичная (без потери осведомленности)
- Типичные симптомы: Простая моторика: подергивание, скованность с одной стороны головы или тела Простые сенсорные (ауры): необычные ощущения, влияющие на зрение, слух, обоняние, вкус или осязание, или память или эмоциональные расстройства; возможность учащенного сердцебиения, горячего и холодного ощущения
Комплексный частичный (нарушение сознания):
- Типичные симптомы: пристальный взгляд, невосприимчивость; автоматизм, такой как чмокание губами, жевание, ерзание и другие повторяющиеся, непроизвольные, но скоординированные движения
Частичное со вторичным обобщением
- Типичные симптомы: Перечисленные выше симптомы приступа более легкой степени приводят к потере сознания и судорогам
Два других типа приступов могут очень сильно походить на эпилептический припадок, но не являются эпилептическими по своей природе, поскольку не связаны с аномальной электрической активностью в головном мозге:
- Неэпилептические припадки могут включать потерю сознания, аномальные движения, рывки и падения.Обычно они связаны с психологическим или эмоциональным стрессом.
- Судорожный обморок описывает обморок, вызванный сердечной или сердечно-сосудистой причиной, сопровождающийся окоченением или подергиваниями, которые могут имитировать эпилепсию.
Как правило, пациенты с приступами, которые начинаются в фокальной области головного мозга, и у которых приступы не купируются лекарствами, рассматриваются для хирургического вмешательства. Эта область может быть небольшой или может включать несколько долей мозга. Как правило, комплексное предоперационное обследование начинается с ЭЭГ-видеомониторинга и МРТ головного мозга с высоким разрешением до того, как пациенту будет рекомендована операция по поводу эпилепсии.
Узнайте больше о распространенных припадках
Некоторые из распространенных типов припадков описаны ниже.
Генерализованные приступы тонических клонов (судороги Grand Mal)
Generalized Tonic Clonic, или судорожные припадки Grand Mal — это то, о чем думает большинство людей, когда слышит о припадках. Хотя это может показаться очень долгим, большинство приступов длится менее двух минут.
Во время припадков Grand Mal пациент теряет сознание, проявляет напряжение и сокращение всех мускулов тела, стонет и может проявлять затрудненное дыхание.За этим следует подергивание мышц, которое постепенно замедляется и прекращается, оставляя пациента в утомленном и беспокойном состоянии на несколько минут. Это состояние истощения называется постиктальным состоянием.
Генерализованные судороги Grand Mal являются физически насильственными и могут привести к падению и травмам. Если вы являетесь свидетелем такого грандиозного события, важно уложить пациента на ровную поверхность и положить его или ее на бок.
Не пытайтесь открыть рот схватывающему человеку, так как это с большей вероятностью нанесет травму вам или пациенту или приведет к попаданию предмета в его легкие.Распространенный миф о судорогах grand mal состоит в том, что пациент может «проглотить свой язык». Этого никогда не происходит.
Приступы отсутствия
Припадки, связанные с отсутствием, также известны как приступы «petit mal». Они чаще встречаются у детей и состоят из коротких эпизодов пристального взгляда. В отличие от припадков Grand Mal, они часто бывают короткими (от пяти до 20 секунд) и происходят несколько раз в день. Детей с абсансами могут ошибочно принять за «мечтателей» в школе. От 50 до 70 процентов пациентов «перерастают» абсанс к позднему подростковому возрасту.
Парциальные (очаговые) припадки
Парциальные припадки — один из наиболее распространенных типов припадков, затрагивающих часть головного мозга. Чаще всего они возникают из височной доли, однако могут начинаться и в лобных, затылочных и теменных долях. Пациент может прекратить свою деятельность, пристально смотреть, заниматься полуцелевой деятельностью, такой как чмокание губ, жевание, глотание, ковыряние в своей одежде или других предметах.
Они могут взаимодействовать или не взаимодействовать со своим окружением или не осознавать его.Это может привести к замешательству, агрессивности или блужданию, подвергая их риску получения травм. Наблюдателю важно сохранять хладнокровие и спокойствие, не позволяя пациенту причинить вред.
Если они распространяются на достаточно большую область мозга, парциальные припадки могут превратиться в генерализованный тонико-клонический припадок. Таким образом, у пациента могут быть оба типа припадков.
ЕСЛИ ЭТО НЕ ЭПИЛЕПСИЯ.. .
Самая важная диагностическая проблема в эпилептологии — отличить эпилептические припадки от синкопальных состояний и психогенных приступов. Менее распространенной проблемой является необходимость отличать эпилепсию от других пароксизмальных расстройств, с которыми она может частично совпадать. Лучшее понимание нарушений ионных каналов размыло определение эпилепсии.
Диагноз эпизодического измененного сознания в значительной степени основывается на клиническом анамнезе, несмотря на значительные достижения в области технологий визуализации и нейрофизиологии.Распространенными причинами ошибочного диагноза являются:
- ▸
- неадекватный или отсутствующий анамнез — например, отсутствие свидетеля
- ▸
- клонические движения или недержание мочи, сопровождающие обмороки или психогенные атаки
- ▸
- или незаслуженный акцент на семейном анамнезе эпилепсии фебрильные судороги в анамнезе
- ▸
- чрезмерная интерпретация незначительных аномалий электроэнцефалографии (ЭЭГ) или нормальных возрастных вариантов.
SYNCOPE
Обморок — наиболее частая «неэпилептическая» причина изменения сознания.Два основных типа — это рефлекторный (вазовагальный) и ортостатический обморок. Менее распространенные, но более серьезные причины включают обмороки сердца и центральной нервной системы.
Рефлекторный (вазовагальный) обморок
Это вызвано преувеличенными, но нормальными сердечно-сосудистыми рефлексами, и так происходит у здоровых людей, в основном у детей и молодых людей.
Клинические особенности
В таблице 1 приведены характеристики, отличающие вазовагальные обмороки от эпилептических припадков.
Таблица 1
Клиническое отличие рефлекторного (вазовагального) обморока от судорог
Триггеры включают длительное стояние (школьные собрания), вставание из лежачего (ванная ночью), жаркая многолюдная среда (ресторан), эмоциональные травмы и боль (хирургическая операция).Продромальные симптомы (пресинкопе), развивающиеся в течение 1–5 минут, включают головокружение, тошноту, потливость, сердцебиение, поседение или потемнение зрения, нарушение слуха и чувство отстраненности.
Свидетель может описать бледность, потливость и холодную кожу. Мышечный тонус вялый, иногда с несколькими нескоординированными клоническими подергиваниями, возникающими после падения. Распространенной ошибкой является обозначение обморока как припадка, учитывая свидетельство очевидца о тряске (судорожный обморок) .2 Недержание мочи и травмы встречаются нечасто, а прикус латерального языка случается редко.Восстановление обычно происходит быстро и без путаницы.
Механизм
Механизм сложный. Венозный возврат снижается, когда кровь скапливается либо в ногах (длительное стояние), либо в внутренних сосудах (повышенный тонус блуждающего нерва — например, реакция на кровь). Таким образом, сердечный выброс падает, но артериальное давление первоначально поддерживается симпатически индуцированной периферической вазоконстрикцией. Рефлекс Бецольда-Яриша запускается, когда сильные сердечные сокращения стимулируют механорецепторы стенки желудочка, возбуждая опосредованные 5-гидрокситриптамином (5-HT, серотонином) афференты блуждающего нерва, ложно «предполагая» переполненное сердце.Результирующий всплеск активности блуждающего нерва и снижение симпатического тонуса, несмотря на падение артериального давления, создали порочный круг брадикардии, падения периферического сопротивления и резкого кровообращения. Кроме того, сужение сосудов головного мозга, предшествующее коллапсу кровообращения, объясняет предобморочное состояние, предшествующее значительному падению артериального давления.
Расследования
Диагноз обычно ставится в анамнезе. Электрокардиограмма (ЭКГ) показана, если обморок возникает при физической нагрузке, в положении лежа или при сердцебиении (см. Сердечные обмороки ниже).Значительное снижение постурального артериального давления редко случается у амбулаторных больных; действительно, кровяное давление обычно показывает нормальный первоначальный подъем при стоянии. Поэтому при наличии сомнений в диагностике важно испытание на наклонном столе (наклон 60 ° в течение 45 минут) (рис. 1A). Оно очень чувствительно (<90%) и специфично (70%) для синкопальной тенденции. Меры по индукции обморока - например, изопреналин - вызывают обморок быстрее, но с меньшей специфичностью.
фигура 1
Изменения частоты сердечных сокращений и артериального давления во время тестирования наклонного стола при (A) вазовагальном и (B) ортостатическом обмороке.
Менеджмент
Объяснения и совета по позе — опустить голову или лечь плашмя при появлении симптомов, или медленно подняться из положения лежа — часто бывает достаточно. Поведенческая психотерапия и систематическая десенсибилизация могут помочь с определенными триггерами, например, с кровью. Лекарства включают β-блокаторы4 для ограничения сильных сердечных сокращений, солевую нагрузку или флудрокортизон для предотвращения недостаточного наполнения сердца или селективные ингибиторы обратного захвата серотонина для модуляции рефлексов ствола мозга блуждающего нерва. Двухкамерная кардиостимуляция может помочь при тяжелых (злокачественных) вазовагальных обмороках: поддержание частоты сердечных сокращений, несмотря на падение артериального давления, может не предотвратить обморок, но позволяет проявиться пресинкопальным симптомам (и ускользнуть).
Ортостатический обморок (вегетативная недостаточность)
Люди с вегетативной дисфункцией теряют нормальную вазоконстрикционную реакцию на постуральное падение артериального давления. Обморок наступает через несколько секунд или минут после того, как вы встанете, особенно при вставании и после еды. В отличие от рефлекторного вазовагального обморока кожа остается теплой, частота пульса не меняется, несмотря на падение артериального давления, а потоотделение отсутствует.
Вегетативная дисфункция может быть связана с вегетативной невропатией (например, пожилой возраст, диабет, алкоголь, амилоидоз) или сложной вегетативной недостаточностью (множественная системная атрофия).Лекарства, такие как гипотензивные средства, фенотиазины, трициклические антидепрессанты, антипаркинсонические средства и диуретики, усугубляют проблему.
Артериальное давление лежа и стоя (падение осанки без изменения частоты пульса) обеспечивает диагностику. Также помогают другие тесты вегетативной функции (артериальное давление и частота пульса во время гипервентиляции или маневра Вальсальвы) и тестирование на наклонном столе (рис. 1B). Важно исключить анемию или гипонатриемию.
Управление включает отмену провоцирующих лекарств и избегание определенных ситуаций, таких как длительное стояние, обильные приемы пищи и алкоголь.Может помочь наклон головы вверх ночью. Флюдрокортизона ацетат (50–200 мкг в день) является обычным препаратом первого ряда.
Сердечный обморок
Сердечный обморок возникает в результате нарушения ритма (электрического) или структурного («водопровод») и потенциально опасен для жизни. Некоторые внезапные необъяснимые смерти от эпилепсии, несомненно, являются ошибочно диагностированным сердечным обмороком. Обморок возникает из-за любой позы (аритмогенный обморок — обычное явление в постели), при напряжении или эмоциях. Обморок во время упражнений требует срочного исключения сердечной причины, хотя чаще всего это рефлекторные вазовагальные обмороки.
Тахиаритмии
Быстрая тахикардия снижает сердечный выброс из-за неполного диастолического наполнения желудочков. Сердцебиение возникает во время приступов и между ними. Наджелудочковые тахикардии распространены, часто доброкачественные и обычно не связаны со структурными заболеваниями сердца; желудочковые тахикардии более серьезны и часто возникают при сердечных заболеваниях.
Синдром Вольфа-Паркинсона-Уайта (короткий интервал PR и дельта-волна) предрасполагает к «повторной тахикардии» из-за аномального короткого замыкания пучка Кента.Родственный синдром Лауна-Ганонга-Левина показывает короткий интервал PR, но не имеет дельта-волны.
Унаследованные синдромы удлиненного интервала QT представляют собой нарушения калиевых или хлоридных каналов, приводящие к различной рефрактерности между соседними миофибриллами сердца. 5 Возникающий в результате феномен «повторного входа» провоцирует «torsades de pointes», потенциально фатальную желудочковую тахиаритмию, при которой ось QRS многократно поворачивается на 360 °. Основные генетические синдромы — это Романо-Уорд (аутосомно-доминантный) и синдром Джервелла и Ланге-Нейлсена (аутосомно-рецессивный, более тяжелый и с глухотой).Рецидивирующие обмороки развиваются, особенно при вставании. Обычно пациенты падают, лежат неподвижно и затем бьются в конвульсиях. Риск внезапной смерти делает скрининг семьи безотлагательным.
Приобретенные изменения QT, предрасполагающие к аритмии, являются обычным явлением. Укорочение происходит при дигоксине, гипертермии и гиперкальциемии; удлинение происходит при приеме некоторых антиаритмических средств, антигистаминных препаратов и при ишемической болезни сердца.
Брадиаритмии
Хроническая брадикардия — например, полная блокада сердца — снижает сердечный выброс, нарушая мозговое кровообращение; у пациентов развиваются утомляемость, а также обмороки.
Гиперчувствительность каротидного синуса является частой причиной остановки носовых пазух и «приступов падения» .6 Это обнаруживается у 10–20% людей старше 60 лет, особенно мужчин, из которых около 20% имеют обмороки, связанные с давлением сонной артерии (например, , плотный воротник, поворот головы и т. д.). Диагностический массаж каротидного синуса проводится пациенту в положении лежа на спине (повторяется в вертикальном положении, если подозрение сильное) под контролем ЭКГ и артериального давления. Каждую сонную артерию массируют в течение <15 секунд (оставляя более 15 секунд между сторонами).Положительные реакции бывают либо кардиоингибирующими (синусовая пауза> 3 секунд), либо вазодепрессорными (падение артериального давления> 50 мм рт. Ст.) Или смешанными. Риски включают длительную асистолию, преходящий или постоянный неврологический дефицит и внезапную смерть.
Другими причинами рефлекторного брадикардического обморока являются маневр Вальсальвы (например, кашель или обморок трубачей), глотание (часто с языковоглоточной невралгией) или мочеиспускание.
Структурные сердечные причины
Обструкция выводного тракта левого желудочка (стеноз аорты, гипертрофическая обструктивная кардиомиопатия) и недостаточное наполнение левого желудочка (митральный стеноз, миксома предсердий) снижают ударный объем.Нарушение сердечной помпы (кардиомиопатия, ишемическая болезнь сердца, аритмогенная дисплазия правого желудочка (АРВД)) также снижает сердечный выброс. Однако в каждом случае обморок в основном имеет вазовагальный характер, когда сильные сокращения желудочков приводят к усилению тонуса блуждающего нерва.
ARVD является аутосомно-доминантным и может проявляться внезапной смертью. Диагноз затруднен без семейного анамнеза, поскольку отклонения ЭКГ (перевернутые зубцы T в V2 – V4) встречаются только в 70% случаев, а пятнистый фиброз стенки правого желудочка может быть пропущен при эндокардиальной биопсии.
Обморок центральной нервной системы (ЦНС)
Существует несколько моделей обмороков ЦНС:
- ▸
- Прерывистая обструктивная гидроцефалия (киста третьего желудочка, мальформация Киари) обычно проявляется как «давящая» головная боль, нарастающая за несколько секунд до потери сознания. Возможный результат — внезапная смерть.
- ▸
- Контузионные (немедленные посттравматические) припадки возникают в течение нескольких секунд после острой черепно-мозговой травмы. Они не являются эпилептическими, не показывают типичных изменений на ЭЭГ и не предсказывают более позднюю эпилепсию.
- ▸
- Вегетативная дисрефлексия может следовать за полным поражением спинного мозга. Потеря вегетативного контроля артериального давления приводит к периодической массивной гипертензии, иногда достаточной для изменения сознания.
- ▸
- Диэнцефальные приступы, возникающие после диффузных мозговых инсультов (травмы головы, гипоксическая энцефалопатия), проявляются в виде перемежающейся гипертензии, потоотделения, тахикардии и даже потери сознания.
Психогенные атаки
Психогенные неэпилептические приступы как часть панического расстройства и диссоциативного расстройства обычно ошибочно называют эпилепсией.7
8
Паническое расстройство
Тревога и паническое расстройство могут завершиться обмороком из-за гипокапнии, вызванной гипервентиляцией, и, как следствие, церебральной вазоконстрикции. Покалывание лица и конечностей может быть латеральным и легко приниматься за преходящие ишемические атаки или судороги. Сопутствующие симптомы включают чувство паники, головокружение, одышку, сердцебиение, стеснение в груди и горле, нечеткость зрения и карпопедальный спазм.
Трудности отличить паническое расстройство от эпилепсии возникают по трем причинам.Во-первых, паника может напоминать судороги — например, «испуганные» ощущения в эпигастрии, симптомы сердцебиения и гипервентиляции (см. Выше). Во-вторых, паническое расстройство может возникнуть в результате эпилепсии. Пациенты с эпилепсией по понятным причинам обеспокоены риском судорог, травм и социальных затруднений; Возникающие в результате панические симптомы запускают порочный круг явно увеличивающейся частоты приступов. В-третьих, паника усугубляет эпилепсию из-за гипервентиляции, недосыпания и повышенного потребления алкоголя.Ухудшение припадков во время стресса вполне соответствует диагнозу эпилепсии.
Менеджмент
Полезно объяснение (подтвержденное письменными материалами) природы и механизма атак. Лечение направлено на предотвращение провоцирующих или угрожающих ситуаций и уменьшение как тревожности (например, бензодиазепины или пароксетин), так и физических симптомов (например, β-адреноблокаторов).
Когнитивно-поведенческая терапия фокусируется на склонности пациента неверно интерпретировать телесные ощущения (например, сердцебиение или покалывание) как указание на надвигающуюся катастрофу.Это можно сочетать с контролем дыхания и расслаблением.
Диссоциативное неэпилептическое приступовое расстройство (NEAD)
Диссоциативные неэпилептические припадки, имитирующие тонико-клонические припадки («псевдоклонические припадки»), вызывают серьезные диагностические трудности и несут значительные материальные затраты и потенциальные осложнения в случае пропуска диагноза. Диссоциативный NEAD может составлять до 50% предполагаемого эпилептического статуса.
Клинические особенности
Диссоциативный NEAD характеризуется частыми приступами, вызванными стрессовыми событиями, что обычно дает врачам возможность стать свидетелями приступов.В таблице 2 показаны особенности, отличающие их от приступов.
Таблица 2
Клиническое отличие диссоциативных неэпилептических припадков («псевдоприпадов») от эпилептических припадков
Пациенты с диссоциативным NEAD, как правило, женщины (8: 1), часто с предыдущим патологическим поведением и многократной госпитализацией, и часто подвергались физическому и / или сексуальному насилию в детстве. Их приступы обычно начинаются после 10 лет, они устойчивы к лекарствам и часто повторяются, часто с «эпилептическим статусом».«Псевдостатус» следует заподозрить, если судороги, резистентные к лечению, возникают повторно, без существенной основной дисфункции головного мозга ни клинически, ни на ЭЭГ или сканировании мозга.
Расследование
Интерриктальная ЭЭГ обычно в норме; Постиктальная ЭЭГ не показывает замедления, ожидаемого после эпилептического припадка. Видео-мониторинг ЭЭГ особенно полезен при диссоциативном НЕАД. Можно не только наблюдать приступы и рассматривать ЭЭГ как нормальные, но также можно воспроизводить запись для пациента, что позволяет обсудить переживания.
Может помочь измерение концентрации пролактина до и через 20 минут после начала приступа. Нет подъема после неэпилептических припадков, тогда как значительное повышение следует за эпилептическими судорогами, сложными парциальными припадками или обмороками.
Менеджмент
Диагностическая достоверность идеальна, но полное исключение эпилепсии редко возможно; некоторые приступы все еще могут быть эпилептическими. Полезно объяснить, что этот диагноз является хорошей новостью, поскольку он потенциально излечим, и подчеркнуть бессознательный характер приступов, возникающих как стрессовая реакция (сопоставимая с контролем дыхания и частоты сердечных сокращений).
Последующие действия важны, так как они дают возможность обсудить проблемы, страхи и воспоминания. Может быть раскрыто физическое или сексуальное насилие в детстве. Могут помочь методы релаксации, контроль дыхания, гипноз, ароматерапия или когнитивная терапия. Когда пациент будет готов, противоэпилептические препараты следует отменить.
Результат
Значительная заболеваемость может быть результатом NEAD, особенно «псевдостатуса». Медикаменты, канюляция, инфекция и вспомогательная вентиляция легких потенциально опасны, а беременные женщины с NEAD рискуют преждевременным вмешательством и родами.Даже при доброжелательном обращении и долгосрочном наблюдении прогноз остается осторожным.
Ярости
Ярость может напоминать иктальное или постиктальное поведение. Эпилептические приступы (возникающие лобно), как правило, неспровоцированы, кратковременны и сопровождаются сонливостью, тогда как эпизодический дисконтроль демонстрирует ситуативную провокацию отдельных приступов.
Мигрень
Эквиваленты мигрени (аура мигрени без головной боли) могут создавать диагностические проблемы.
10 Зрительная аура мигрени зигзагообразная, яркая и монохромная, постепенно эволюционирует и пересекает поле зрения.Напротив, эпилептические зрительные галлюцинации не имеют формы или круглые (но не зигзагообразные), многоцветные и часто ограничиваются одним полушарием. Соматосенсорная мигрень обычно вызывает одностороннее покалывание, распространяющееся от одной части тела к другой в течение 15–30 минут, проходя от первой (например, руки) до достижения следующей (например, лица). Напротив, эпилептические сенсорные симптомы обычно быстро распространяются, охватывая всю ипсилатеральную сторону, иногда с судорогами.
Несколько вариантов мигрени можно спутать с эпилепсией.Мигрень сетчатки вызывает повторяющуюся, часто очень частую одностороннюю зрительную ауру без головной боли или системных расстройств. Аспирин обычно является эффективной профилактикой. Мигрень по базилярной артерии, обычно у детей, перекрывается с доброкачественной затылочной эпилепсией (зрительная аура, головная боль, рвота) и проявляется в виде длительного визуального затемнения, головокружения, диплопии, потери сознания, головной боли и рвоты. Мигрени обморок (с постепенным началом) и даже мигрени кома могут осложнить семейную гемиплегическую мигрень. Кома может повторяться, но отдельные приступы имеют отличный прогноз.
Другие сосудистые заболевания
Преходящие ишемические атаки (ТИА) широко отличаются от приступов и мигрени по их «негативным» симптомам (онемение, слабость или преходящая слепота) и сохранению сознания. Однако покалывание может возникать при ТИА, а фокальные подергивания сопровождают серьезно нарушенный церебральный кровоток из-за двустороннего стеноза сонной артерии. Кроме того, при затылочной эпилепсии наблюдается двусторонняя потеря зрения, иногда на несколько минут. Измененное сознание возникает при ТИА только при ишемии, поражающей ствол мозга или всю кору (например, после остановки сердца).
Транзиторная глобальная амнезия проявляется в преходящей (несколько часов) антероградной потере памяти с повторяющимися вопросами и иногда головной болью мигрени. Предположительно имеется преходящая ишемия (спазм сосудов) мезиальных височных структур. Прогноз благоприятный, рецидивы рецидивируют редко. Рецидивирующие или необычно короткие эпизоды вызывают подозрение на височную эпилепсию, особенно на преходящую эпилептическую амнезию.
Расстройства сна
Чрезмерная сонливость
Обструктивное апноэ во сне — распространенное, излечимое и недостаточно распознанное заболевание.Связанный со сном коллапс верхних дыхательных путей вызывает частые апноэ и фрагментацию сна; последующая чрезмерная сонливость в дневное время может указывать на эпилепсию. Кроме того, недосыпание может усугубить ранее существовавшую эпилепсию. Важными предрасполагающими факторами являются ожирение, употребление алкоголя и структурное сужение верхних дыхательных путей (включая заложенность носа).
Нарколепсия хорошо известна, но диагноз слишком высок. Он проявляется дневной сонливостью и несоответствующим сном, например, во время разговора или приема пищи.Другие симптомы включают быстрое засыпание, плохой сон в ночное время, гипнагогические (непосредственно перед сном) галлюцинации и паралич сна.
Катаплексия, по сути, быстрый сон (быстрое движение глаз), нарушающий бодрствование, является частью синдрома нарколепсии. Смех или эмоции вызывают временную осевую и лицевую атонию с дизартрией или мутизмом, часто с подергиванием лица, но без изменения сознания. Лечится кломипрамином.
Парасомния
Парасомнии — включая спутанные возбуждения, периодические движения конечностей, нарушение ритмических движений, ночные кошмары и сомнамбулизм — не являются эпилептическими, но их легко спутать с припадками.Признано, что большинство семейных парасомний, вероятно, являются примерами аутосомно-доминантной ночной лобной эпилепсии (ADNFLE).
Расстройство поведения во время быстрого сна является результатом диссоциации между быстрым сном и осевой атонией; пациент разыгрывает сны. Обычно оно возникает в пожилом возрасте и связано с заболеванием ствола мозга (рассеянный склероз или множественная системная атрофия). Это может привести к самоповреждению, и обычно эффективен клоназепам.
Пароксизмальные двигательные расстройства и атаксии
Пароксизмальные дистонические расстройства частично совпадают с эпилепсией и обычно хорошо поддаются лечению противосудорожными препаратами.Пароксизмальная кинезигенная дистония — это семейное заболевание, при котором резкое движение вызывает непроизвольную одностороннюю дистоническую позу, продолжающуюся около минуты. Тонические спазмы при рассеянном склерозе — это непроизвольные, часто болезненные односторонние дистонические движения. Пароксизмальная ночная дистония является формой ADNFLE, а не первичным двигательным расстройством; от этого термина в значительной степени отказались.
Периодические атаксии — аутосомно-доминантные нарушения ионных каналов, проявляющиеся в виде приступов в детском или подростковом возрасте, напоминающих судороги.Эпизодическая атаксия / миокимия (тип 1), калиевая каннелопатия (хромосома 12p), проявляется как атаксия и миокимия, длящиеся от нескольких секунд до минут. ЭЭГ часто показывает резкие и медленные волны, также возникают настоящие эпилептические припадки. Чувствительная к ацетазоламиду аутосомно-доминантная периодическая атаксия (тип 2) — это кальциевая каналопатия (хромосома 19p), связанная с семейной гемиплегической мигренью. Это проявляется головокружением, атаксией и даже потерей сознания. Обычно эффективен ацетазоламид.
Эндокринные, метаболические и токсические причины
Гипогликемия, легко диагностируемая и легко поддающаяся лечению, должна рассматриваться у любого человека с недиагностированным измененным сознанием.Очевидной причиной является сахарный диабет, который лечится инсулином. Инсулинома, хотя и встречается редко, часто не учитывается. Это проявляется в виде повторяющейся спутанности сознания, приступов ранним утром и увеличения веса (частые сладкие напитки). 72-часовое голодание вызывает приступы с низким уровнем глюкозы в крови и чрезмерно высокими концентрациями эндогенного инсулина. Алкоголь, гепатома или необъявленный экзогенный инсулин (например, синдром Мюнхгаузена) также провоцируют гипогликемию. Гипокальциемия (например, от гипопаратиреоза) может проявляться в виде повторяющихся эпизодов покалывания, спазма запястья и обморока.Феохромоцитома и карциноидный синдром могут проявляться в виде эпизодов спутанности сознания.
Порфирия редко вызывает неспровоцированные судороги. Однако острая спутанность сознания и психоз могут имитировать эпилепсию, а противоэпилептические препараты (например, карбамазепин или фенитоин) только усугубляют порфирию. Часто в семейном анамнезе есть психотические приступы или невропатия.
Сводка
- ▸
- Подробный анамнез и показания свидетелей необходимы для диагностики и лечения эпизодически измененного сознания
- ▸
- У 20% пациентов с диагнозом эпилепсия есть другие причины явных отключений. наиболее частые причины неправильного диагноза эпилепсии
- ▸
- Клиницисты не должны спешить с ярлыком эпилепсии; испытания противоэпилептического лечения редко бывают оправданными. быстрое выздоровление (просыпается на полу, а не в машине скорой помощи).Недержание и травма менее полезны
- ▸
- Вазовагальный обморок возникает в результате вегетативной гиперрефлексии; ортостатический обморок является результатом вегетативной недостаточности
- ▸
- Обморок, вызванный физической нагрузкой, хотя часто вазовагальный, требует срочного кардиологического обследования
- ▸
- Признаки, полезные для различения психогенных неэпилептических приступов («псевдосептических припадков») от эпилептических судорог, являются триггерами (расстройства) , внушение, в компании), продолжительность (часто очень продолжительная), беспорядочные движения (драки, толчки тазом), розовое и дышащее состояние, сопротивление открытию глаз и зрительному контакту, и часто быстрое выздоровление
- ▸
- Эпилепсия часто сопровождается паническими симптомами; они могут быть вызваны, могут обостряться и могут имитировать припадки
- ▸
- Возможно, у 50% взрослых, поступивших в реанимацию по поводу «эпилептического статуса», наблюдаются психогенные приступы, а не эпилепсия. психогенные атаки
Избыток алкоголя может спровоцировать обмороки, судороги или кому из-за прямой токсичности, синдрома отмены или гипогликемии.На рисунке 2 показан хорошо известный исторический пример связанных с алкоголем приступов, диагностированных как эпилепсия. Незаконные наркотики вызывают судороги либо путем прямого отравления (например, кокаин), либо из-за лишения сна (например, амфетамин, включая экстази). Преднамеренное отравление у лиц, не употребляющих наркотики, может проявляться как недиагностированное изменение сознания. «Наркотики от изнасилования на свидании», такие как флунитразепам (рогипнол), быстро растворяются, бесцветны и безвкусны и вызывают состояние, подобное трансу, с расслаблением мышц. Жертвы изнасилования испытывают трудности с предъявлением обвинений из-за амнезии.
фигура 2
Винсент Ван Гог (1853-1890). Автопортрет с перевязанным ухом (1889 г.), любезно предоставлен Институтом Кортхо, Лондон. «Эпилепсия» Ван Гога представляла собой повторяющиеся продолжительные (до двух недель) приступы замешательства, головокружения и нехарактерного насилия, за которыми следовали раскаяние и, в одном случае, членовредительство. Предлагаемые объяснения включают эпилептический психоз, порфирию и болезнь Меньера. Психоз, вызванный абсентом, алкогольным напитком, доступным во Франции в конце 19 века, возможно, обостряющим сложные парциальные припадки, кажется наиболее вероятным диагнозом.11
Неправильная диагностика эпилепсии
Некоторые эпилепсии обычно изначально ошибочно принимают за неэпилептические.
Генерализованные приступы (например, пропуски занятий в детстве) можно отклонить как плохую концентрацию с катастрофическими последствиями для обучения. Диагностическое значение миоклонических рефлексов можно упустить.
Особые диагностические трудности вызывают приступы лобной дополнительной моторной области. Частые, непродолжительные приступы или приступы, связанные со сном, могут указывать на парасомнию.Диссоциативный NEAD можно заподозрить из-за гиперкинетического поведения, сохранения сознания и гипервентиляции во время приступов. Кроме того, судорожная активность, расположенная между полушариями головного мозга, может давать нормальную поверхностную ЭЭГ (только артефакт движения) во время приступов.
Судороги медиальной височной доли, начинающиеся как эпигастральные «бабочки», могут указывать на паническое расстройство; сопутствующее сердцебиение, тахикардия или брадикардия предполагают обморок сердца. Припадки теменной доли, проявляющиеся как эпизодические латеральные ощущения или боль без двигательных компонентов, или затылочные припадки, проявляющиеся как иктальная слепота или зрительные галлюцинации, часто ошибочно диагностируются как мигрень или психогенная болезнь.
Бессудорожный эпилептический статус легко пропустить, если он проявляется как острая спутанность сознания. Сложный частичный эпилептический статус — обычная причина у взрослых. Эпилептический статус отсутствия чаще встречается у детей, хотя «эпилептический статус отсутствия de novo» проявляется как спутанность сознания у взрослых (обычно пожилых) пациентов, иногда без эпилепсии в анамнезе.
Последствия для менеджмента
Уверенный диагноз эпилепсии необходим для правильного лечения. Если диагностические сомнения остаются, клиницисты не должны спешить с ярлыком эпилепсии.Открытый ум и течение времени часто позволяют истинной природе приступа заявить о себе с меньшим количеством проблем, чем при поспешном ярлыке эпилепсии. Лучше избегать испытаний противоэпилептического лечения.
Ключевые ссылки на эпилепсию
- 1-1.
- 1-2.
- 1-3.
- 1-4.
- 1-5.
- 1-6.
- 1-7.
Какие фазы припадков эпилепсии?
«Иллюзия» Винсента Бучинского, представленная на выставке 1:26 «Искусство эпилепсии » в Бостоне, Массачусетс.Винсент страдает фокальными припадками с нарушением сознания (сложное частичное), и в этой работе он исследует, как он воспринимает ауры. Он говорит, что его картины дарят ему чувство спокойствия.
Припадок — это электрическое нарушение, которое мешает нормальной работе мозга — они возникают, когда аномальные электрические сигналы от мозга изменяют способ функционирования организма. Фокальный приступ начинается в одном месте в одном полушарии (или стороне) мозга, тогда как генерализованный приступ начинается в обоих полушариях одновременно.
В дополнение к этим классификациям существует четыре различных фазы припадков: продромальный , ранний иктальный («аура»), иктальный и пост-иктальный .
Обратите внимание: разные формы эпилепсии по-разному влияют на людей, и не каждый приступ имеет одинаковые симптомы или даже одно и то же развитие. Из-за этого индивидуальный опыт судорог может различаться, а это означает, что у некоторых людей не будут ощущаться все фазы или симптомы, описанные ниже.
Перед приступом: продромальная фаза
Продромальная фаза — это субъективное ощущение или ощущение, которое может возникнуть за несколько часов или даже дней до настоящего приступа. Наиболее частые симптомы продрома включают спутанность сознания , тревогу , раздражительность , головную боль , тремор и гнев или другие расстройства настроения (Besag & Vasey, 2018).
Около 20% людей с эпилепсией испытывают эту фазу (Besag & Vasey, 2018), что может служить предупреждающим признаком начала припадка для тех, кто ее испытывает. Однако, в отличие от ауры , эта фаза не является частью припадка.
Во время припадка: ранняя иктальная и иктальная фазы
«Пассажирка» Линды Судлески. Линда сравнивает свои припадки с вызывающим тревогу переживанием, когда она проезжала через туннель в качестве пассажира в машине, чувствуя себя беспомощной, чтобы контролировать то, что с ней произошло.
Для многих людей, страдающих эпилепсией, самым ранним признаком судорожной активности является аура . Хотя традиционно аура считается предупреждением о приближающемся припадке, на самом деле аура является самым ранним признаком припадочной активности и началом иктальной фазы . (Besag & Vasey, 2018).
Иктальная фаза включает время между началом (аура, если она есть) и концом припадка.
Ранний Иктал (Аура)
Как и на продроме, не у всех, страдающих эпилепсией, есть аура.У тех, кто это делает, конкретные симптомы различаются в зависимости от типа, тяжести и пораженной области мозга. Некоторые общие симптомы включают:
- Горький, кислый вкус
- Дежа вю (ощущение близости с человеком, местом или предметом, не испытав его)
- Головокружение
- Мерцающее зрение
- Галлюцинации
- Боль в голове, руке или ноге
- Jamais vu (чувство незнакомости с человеком, местом или предметом, несмотря на то, что уже испытало это)
- Тошнота / боль в животе
- Онемение
- Ощущение выхода из тела
- Звонок или жужжание
- Странные, неприятные запахи
- Сильное чувство радости, печали, страха или гнева
- Легкие подергивания рук или ног
- Покалывание
- Потеря зрения или нечеткость
Аура может оставаться локализованной или распространяться на другие области мозга, при этом сознание человека ухудшается в той или иной степени.Аура также может распространяться на оба полушария мозга, становясь вторично генерализованным приступом в течение нескольких секунд или минут после начала (Falco-Walter et al., 2018).
Иктальная фаза
Иктальная фаза проявляется по-разному у каждого человека с эпилепсией. Они могут испытывать различные симптомы, включая, помимо прочего:
- Жесткость руки или ноги
- Жевание или прищевывание губ
- Путаница
- Затрудненное дыхание
- Отвлеченность
- Слюни
- Подергивание глаз или головы в одном направлении
- Потеря слуха
- Неспособность двигаться или говорить
- Потеря контроля над мочевым пузырем и / или кишечником
- Ошибки памяти
- Онемение
- Бледная / покрасневшая кожа
- Расширение зрачка
- Гоночное сердце
- Чувство отстраненности
- Странные звуки
- потливость
- Тремор
- Подергивание
- Необычная физическая активность, например одевание / раздевание
- Потеря зрения, нечеткость, мигание зрения
- Ходьба / бег
После окончания припадка: пост-иктальная фаза
«Уинстон Черчилль» Натана Плунга, представленный на выставке 1:26 «Искусство эпилепсии » в Бостоне, Массачусетс.Натан объясняет, что его работа (рисунок из волокон / вышивка крестиком) позволяет ему выражать себя без слов и входить в «дзен» или медитативное состояние.
Период восстановления после припадка называется постиктальной фазой . Некоторые люди выздоравливают немедленно, в то время как другим могут потребоваться минуты (или дни), чтобы почувствовать, что они вернулись к исходному уровню. Продолжительность постиктальной фазы напрямую зависит от типа приступа, тяжести и области пораженного мозга. Типичные симптомы включают:
- Слабость в руке или ноге
- Болезненность тела
- Путаница
- Проблемы с поиском имен или слов
- Сонливость
- Чувство страха, смущения или печали
- Общее недомогание
- Головные боли / мигрени
- Гипертония
- Потеря памяти
- Тошнота
- Жажда
Проверено членами Научного консультативного совета CURE Дэниелом Ловенштейном, доктором медицины, и Джайдипом Капуром, доктором медицины / доктора наук, в четверг, 16 января 2020 г.
Список литературы
Besag, F.M.C. и Васи, М.Дж. (2018) Продромальный период при эпилепсии. Эпилепсия и поведение . 83 : 219-233
Falco-Walter, J.J., Scheffer, I.E., and Fisher, R.S. (2018) Новое определение и классификация приступов и эпилепсии. Эпилепсия Res . 139 : 73-79.
При изменении типов приступов: Часть I | Эпилепсия, NYC
Изменение характера и характера припадков
Многие люди, страдающие эпилепсией, могут испытывать изменения в характере, частоте и характере приступов.Такие изменения могут означать обострение заболевания, улучшение состояния или не иметь последствий.
Изменение может иметь разные причины и разные последствия для каждого человека. Эпилептолог (невролог эпилепсии) может помочь провести это различие с помощью точного анамнеза и с помощью диагностических методов, например электроэнцефалограмма (ЭЭГ) или визуализация.
Типы эпилепсии и типы припадков
Чтобы лучше понять изменение, целесообразно рассмотреть различные типы эпилепсии и различные типы припадков.В основном существует два основных типа эпилепсии. Восемьдесят процентов людей страдают эпилепсией, связанной с локализацией (LRE), а 20 процентов — первичной генерализованной эпилепсией (PGE).
В LRE приступы начинаются в одном очаге в головном мозге. Этот фокус может вызвать короткий и простой парциальный припадок (СПС), который проявляется по-разному, в зависимости от того, какая часть мозга задействована. Если SPS влияет на бдительность, это называется сложным частичным припадком (CPS). CPS являются наиболее частым проявлением эпилепсии.И SPS, и CPS могут распространяться на весь мозг и вызывать генерализованный припадок, также известный как «Grand mal» припадок.
Люди с ЭПГ испытывают генерализованные судороги, поражающие одновременно весь мозг. Это могут быть тонико-клонические (grand mal), тонические, миоклонические, атонические припадки или абсансы (petit mal).
Следует отметить, что генерализованный тонический клонический припадок, также известный как grand mal; может быть результатом вторичной генерализации парциального (или очагового) приступа или проявлением первичной генерализованной эпилепсии.
Модели изменений
Увеличение частоты и тяжести приступов:
Увеличение частоты припадков может быть признаком ухудшения состояния. Рефрактерную эпилепсию (см. Предыдущие блоги) необходимо выявлять и лечить должным образом. По сути, примерно у 40 процентов людей с эпилепсией приступы невозможно контролировать с помощью двух или более противосудорожных препаратов. Итак, прогрессирование состояния по мере того, как эпилептический мозг привыкает к лекарствам; это ситуация номер один и самая важная, которую необходимо идентифицировать.Люди с рефрактерной эпилепсией могут быть кандидатами на операцию по удалению эпилепсии. Чем раньше таким людям сделают операцию, тем лучше будет исход.
— Также возможно, что снизился уровень противосудорожных препаратов. Это может вызвать увеличение частоты и тяжести приступов. Возможны несколько причин:
- Это может быть связано с переходом от торговой марки к универсальным препаратам. Универсальные версии могут доставлять лекарства в мозг на 10-20 процентов менее эффективно.
- Новое лекарственное взаимодействие также может объяснить снижение уровня наркотиков. Например, начало приема женских гормонов или противозачаточных таблеток может вызвать падение уровня ламотриджина в крови.
- Возможно, было нарушено всасывание противосудорожных препаратов. Возможные причины — диарея и рвота.
-Многие гормоны по-разному влияют на мозг. Поэтому изменения гормонального баланса в организме могут вызвать приступы смены. В частности, один из женских гормонов, «эстроген», может ухудшать судороги, а другой гормон, «прогестерон», облегчает приступы.Если баланс этих двух гормонов меняется в пользу эстрогена, например во время менструации судороги могут стать более частыми и более серьезными. Это состояние называется «катаманическими припадками». Беременность и менопауза также могут изменить этот баланс.
— Могли возникнуть новые сопутствующие заболевания. Некоторые состояния могут усугубить эпилепсию, например: обструктивное апноэ во сне, инсульты, травмы головы, употребление алкоголя и рекреационных наркотиков.
— Некоторые лекарства снижают судорожный порог головного мозга, и их следует избегать людям с эпилепсией, например.ж .: некоторые антибиотики, включая ципрофлоксацин или левофлоксацин.
— В редких случаях психологические стрессы и, возможно, проблемы с преодолением этих стрессов могут вызывать психогенные неэпилептические припадки (ПНЭС), которые могут усиливать эпилептические припадки.
-Крайне редко начало нового противосудорожного препарата может ухудшить судороги. Это необычная реакция, и только опытный врач должен делать это различие.
-Наконец, течение некоторых видов эпилепсии меняется с возрастом.Некоторые виды ЭПГ, например абсансная эпилепсия, редко продолжаются после 20 лет.
Изменение типа изъятия
-Эпилепсия, связанная с локализацией, может вызывать SPS, CPS и GTC. Если у человека когда-то были кратковременные приступы с изменением психического статуса и потерей сознания или без них, значит, у него / нее был СПС или СПС. Теперь, если этот человек начинает испытывать GTC, это признак ухудшения состояния. Однако, если он / она раньше испытывал GTC, а теперь испытывает только SPS и CPS, то это может быть признаком улучшения контроля над приступами.Это может произойти после начала приема нового лекарства.
-Первичная генерализованная эпилепсия может проявляться различными генерализованными приступами. Новый образец генерализованных приступов в таком случае не обязательно означает ухудшение состояния.
— Это очень редко, но иногда люди могут иметь два разных типа эпилепсии, вызывая как фокальные, так и генерализованные приступы.
Что делать? Что делать?
-Рекомендуется всегда использовать календарь изъятий .Некоторые характеристики припадка могут быть свежими в памяти человека или свидетелей, но впоследствии о них можно будет забыть. Как можно более подробное и как можно более быстрое документирование событий помогает клиницистам лучше управлять состоянием. В дополнение к описанию приступов следует задокументировать другие события, например: менструацию, недосыпание и экстремальные стрессы. Корреляция между этими событиями и частотой приступов может помочь определить провоцирующие факторы.
-Американская ассоциация центров эпилепсии рекомендует: если приступы не контролируются после лечения терапевтом через три месяца и неврологом общего профиля через шесть месяцев, тогда пациента следует направить в центр эпилепсии для обследования. и менеджмент.
— Крайне важно, чтобы рефрактерная эпилепсия была диагностирована и решена как можно скорее. Как правило, если приступы не контролируются после правильного использования двух противосудорожных препаратов, следует попытаться выяснить, подходит ли человек для операции по эпилепсии, стимуляции блуждающего нерва или других альтернативных методов лечения.
— Золотой стандарт в характеристике припадков — это фиксация события, когда человек проходит видео-ЭЭГ-мониторинг эпилепсии .При очень контролируемых обстоятельствах и под тщательным наблюдением эпилептологи регистрируют приступ, чтобы изучить и охарактеризовать его природу на ЭЭГ и сопоставить эти данные с видеозаписями.
-Исчерпывающий анамнез и вышеупомянутые процедуры помогают интерпретировать любые изменения частоты, тяжести или характера припадков у каждого человека.
.
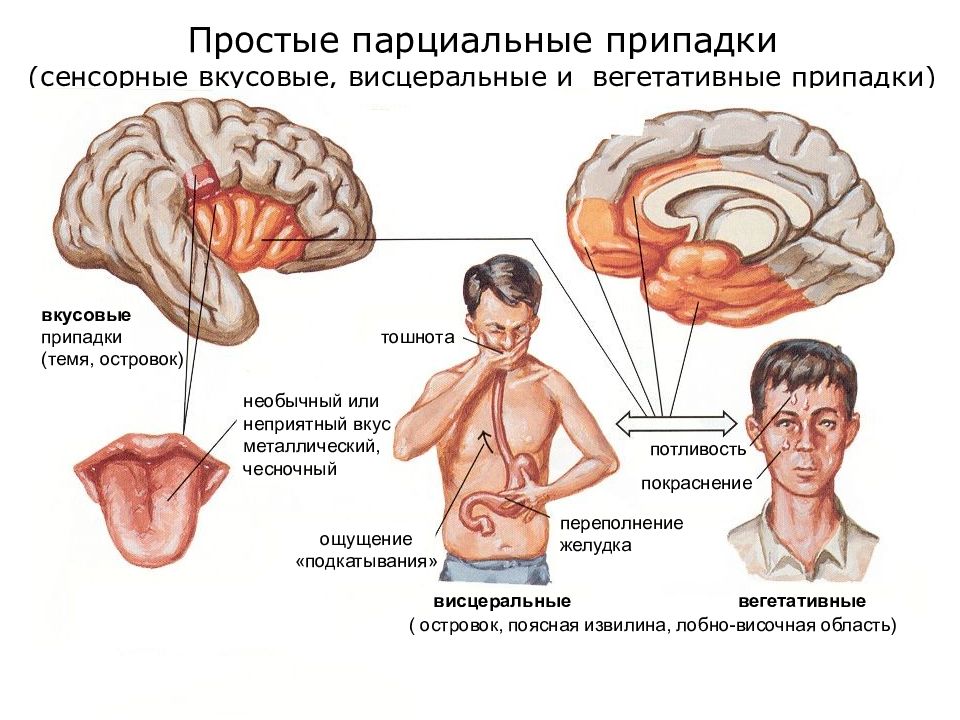

 Симптомы ее будут классическими, но больные алкогольной эпилепсией отмечают, что припадки происходят в первые часы после прекращения длительного употребления спиртосодержащих напитков.
Симптомы ее будут классическими, но больные алкогольной эпилепсией отмечают, что припадки происходят в первые часы после прекращения длительного употребления спиртосодержащих напитков.