Дифтерия
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера). Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путём. Возможен контактно-бытовой путь передачи, особенно в жарких странах, где часты кожные формы дифтерии. Тяжесть болезни обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка. Встречаются и доброкачественные формы, например дифтерия носа, которая протекает без выраженной интоксикации.
Если дифтерия поражает ротоглотку, то помимо тяжёлой интоксикации, возможно развитие крупа — закупорки дыхательных путей дифтерийной плёнкой и отёком, особенно у детей.
Возбудитель
Дифтерийная палочка — грамположительные палочковидные бактерии рода Corynebacterium. Впервые возбудитель был обнаружен на срезах плёнок, полученных из ротоглотки больных в 1883 г.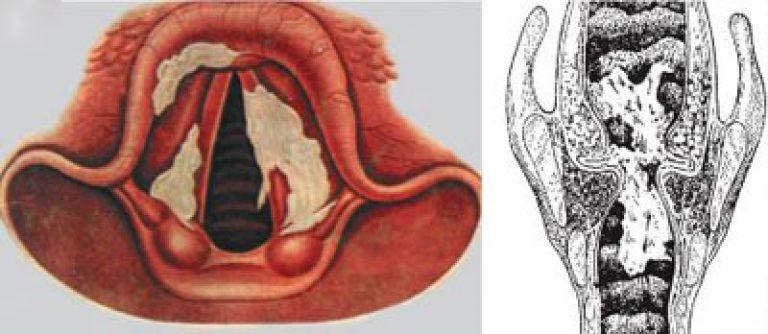 Эдвином Клебсом. Через год Фридрихом Лёффлером была выделена чистая культура. Дифтерийный токсин получили Э. Ру и А. Иерсен. Анатоксин обнаружил Рамон Гастон в 1923 г. и предложил использовать его для активной иммунизации.
Эдвином Клебсом. Через год Фридрихом Лёффлером была выделена чистая культура. Дифтерийный токсин получили Э. Ру и А. Иерсен. Анатоксин обнаружил Рамон Гастон в 1923 г. и предложил использовать его для активной иммунизации.
Corynebacterium diphtheriae — крупные, прямые, слегка изогнутые полиморфные палочковидные бактерии. На полюсах клеток локализуются метахроматические зёрна волютина, придавая клеткам характерную форму «булавы». Зёрна волютина окрашиваются метиленовым синим по Нейссеру. На микропрепаратах располагаются одиночно, или, вследствие особенностей деления клеток, располагаются в форме латинской буквы V или Y. Спор и капсул не образуют.
Источники инфицирования
Дифтерия является антропонозом, то есть резервуаром болезни выступают люди. Заражение здорового человека может произойти от:
- Больного дифтерией. Чем более выражена тяжесть, тем больше бактерий выделяет больной.
- Здорового носителя бактерии.
Пути передачи
- Воздушно-капельный (при кашле, чихании)
- Контактно-бытовой (через предметы, с которыми соприкасался больной)
- Пищевой — через заражённые продукты (молоко, сыр и пр.
 )
)
Классификация
По локализации различают локализованную и распространённую формы дифтерии.
По формам и вариантам течения различают:
- Дифтерия ротоглотки:
- локализованная — с катаральным, островчатым и плёночным воспалением;
- распространённая — с налётами за пределами ротоглотки;
- субтоксическая, токсическая (I, II и III степени), гипертоксическая.
- Дифтерийный круп:
- локализованный — дифтерия гортани;
- распространённый — дифтерия гортани и трахеи;
- нисходящий — дифтерия гортани, трахеи, бронхов.
- Дифтерия других локализаций: носа, глаз, кожи, половых органов.
- Комбинированные формы дифтерии с одновременным поражением нескольких органов.
Клиническая картина
Грязно-белая плёнка на мягком нёбе, классический признак дифтерии.
Заболевание сопровождается следующими симптомами:
- Повышение температуры;
- Бледность кожных покровов;
- Выраженная слабость;
- Отёк мягких тканей шеи;
- Лёгкая боль в горле, затруднение глотания;
- Увеличение нёбных миндалин;
- Гиперемия и отёк слизистой глотки;
- Плёнчатый налёт (может быть любого цвета, но чаще всего бывает серо-белым), покрывающий нёбные миндалины и иногда распространяющийся на нёбные дужки, мягкое нёбо, боковые стенки глотки, гортань;
- Увеличение шейных лимфоузлов.

Дифтерия ротоглотки
Самой частой формой дифтерии (90—95 % всех случаев) является дифтерия ротоглотки. При локализованной форме налёты только на миндалинах. Интоксикация слабо выражена, температура до 38—39°С, головная боль, недомогание, незначительные боли при глотании. Наиболее типична плёнчатая (сплошная) форма дифтерии, при которой плёнка с очерченными краями покрывает всю миндалину, трудно снимается шпателем; при попытке её снятия, поверхность миндалины кровоточит; плёнка плотная; лимфатические узлы малоболезненны, подвижны. При островчатой форме налёты имеют вид островков различной величины, расположены чаще вне лакун, на внутренней стороне миндалин, края налётов неровные.
Распространённая дифтерия
При распространённой форме дифтерии, налёты распространяются за пределы миндалин на нёбные дужки и язычок. Интоксикация более выражена: отмечаются вялость, боль в горле. Регионарные лимфатические узлы увеличены до крупного боба, чувствительны, но отёка шейной клетчатки нет.
Токсическая дифтерия
При токсической, одной из самых тяжёлых форм дифтерии, заболевание начинается бурно, с первых часов температура повышается до 40°С, выражены вялость, сонливость, сильная слабость, головная боль и боль в горле, иногда боль в шее и в животе. Появляются гиперемия и отечность зева, налёты, вначале нежные желеобразные в виде паутинообразной сетки. Ко 2—3-му дню налёты становятся толстыми, грязно-серого цвета, полностью покрывают миндалины, дужки, язычок, мягкое и твёрдое нёбо.
Дыхание через нос затруднено, сукровичные выделения из носа, иногда плёнки на его слизистой; голос становится сдавленным с гнусавым оттенком. Изо рта периодически появляется сладковато-приторный запах. Увеличиваются все группы шейных лимфатических узлов, которые образуют конгломерат, эластичный и болезненный, с отёком шеи (видно при осмотре больного). Цвет кожных покровов не изменён, надавливание безболезненное, не оставляет ямок. При токсической дифтерии I степени отёк шейной клетчатки достигает середины шеи; при токсической дифтерии II степени — отёк до ключицы; при III степени — отёк клетчатки ниже ключицы.
Гипертоксическая и геморрагическая формы
Наиболее тяжёлыми являются гипертоксические и геморрагические формы дифтерии.
При гипертоксической форме резко выражены симптомы интоксикации. Наблюдаются гипертермия, бессознательное состояние, коллапс, судороги. В зеве обширные налёты и отёк. Течение болезни стремительное. Летальный исход наступает на 2—3-й день болезни при нарастании сердечно-сосудистой недостаточности.
Геморрагическая форма дифтерии отличается множественной геморрагической сыпью с обширными кровоизлияниями, кровотечением из носа, дёсен, желудочно-кишечного тракта. В ротоглотке дифтерические налёты пропитаны кровью.
Развитие этих тяжёлых форм наблюдается при запоздалой диагностике и позднем введении противодифтерийной сыворотки. Без её применения выздоровление наступает лишь при локализованной форме дифтерии, но в этом случае, как правило, развиваются типичные осложнения: миокардит, периферические параличи. При раннем введении сыворотки симптомы интоксикации исчезают быстро, налёты в зеве отторгаются к 6—8-му дню.
Дифтерия других локализаций
Кроме зева, дифтерия может поражать слизистые оболочки носа, глаз, половых органов, а также раневые поверхности. Токсигенные Corynebacterium diphtheriae выделяют токсин, который вызывает отёк и некроз слизистых, поражает миокард, периферические нервы (особенно часто — языкоглоточный и блуждающий с развитием паралича мягкого нёба), почки.
Лечение.
Лечение дифтерии проводится только в условиях стационара (в больнице). Госпитализация обязательна для всех больных, а также больных с подозрением на дифтерию и бактерионосителей.
Главным в лечении всех форм дифтерии (кроме бактерионосительства) является введение антитоксической противодифтерийной сыворотки (ПДС), которая подавляет дифтерийный токсин. Антибиотики не оказывают существенного действия на возбудителя дифтерии.
Осложнения
Осложнения дифтерии связаны с повреждением нервных и других клеток крайне ядовитым дифтерийным токсином.
Миокардиты, нарушения работы нервной системы, которые обычно проявляются в виде параличей. Чаще всего дифтерия осложняется параличами мягкого нёба, голосовых связок, мышц шеи, дыхательных путей и конечностей. Из-за паралича дыхательных путей может наступить асфиксия (при крупе), провоцирующая летальный исход.
Иммунитет
После перенесённого заболевания формируется нестойкий иммунитет, и приблизительно через 10-11 лет человек может заболеть вновь. Повторное заболевание носит нетяжёлый характер и переносится легче.
Профилактика
Основное значение в борьбе с дифтерией имеет активная плановая вакцинация населения вакцинами, содержащими адсорбированный дифтерийный анатоксин (АКДС-вакцина, АКДС-анатоксин, АДС—М-анатоксин), которая проводится в соответствии с календарём профилактических прививок; это позволяет создать длительный и напряжённый антитоксический иммунитет.
Большую роль в предупреждении распространения инфекции играют раннее выявление больных дифтерией, в том числе лёгкими и стёртыми формами, путём активного наблюдения и раннего бактериологического обследования больных ангиной, паратонзиллярным абсцессом, острым паратонзиллярным абсцессом; выявление носителей токсигенных штаммов коринебактерий дифтерии в очагах инфекции и при обследовании коллективов риска.
Больные и носители токсигенных коринебактерий подлежат изоляции и лечению (санации) в условиях стационара.
Банальная ангина может обернуться дифтерией
Дифтерия — опасное инфекционное заболевание, возникающее, как правило, у не привитых против дифтерии людей, в тяжелых запущенных случаях может привести к смерти или серьезным осложнениям.
В настоящее время на этапе спорадической заболеваемости (регистрация единичных случаев) дифтерия возникает у двух категорий лиц, отличающихся по своей восприимчивости к этой инфекции.
Первая группа — это непривитые дети и взрослые, которые не прививались в детстве и не приобрели иммунитета в процессе естественной иммунизации. У них дифтерия характеризуется такими же типичными клиническими проявлениями и тяжелым течением, как и в допрививочный период, высоким удельным весом токсических форм, развитием тяжелых осложнений, появлением комбинированных форм и редких локализаций.
Вторая группа — привитые дети и взрослые, у которых дифтерия протекает в легкой форме.
Возбудитель дифтерии — токсигенная коринебактерия дифтерии, продуцирующая экзотоксин. Патологические изменения в организме больного дифтерией — общая интоксикация, местный воспалительный процесс в зеве (ангина) и развивающиеся впоследствии осложнения: миокардит, токсический нефроз (поражение почек), полирадикулоневрит — обусловлены повреждающим действием дифтерийного токсина.
Дифтерия зева: начало заболевания преимущественно острое. Температура повышается до 38-39 град. в первые 1-2 дня болезни, однако она может быть нормальной или субфебрильной. Общая интоксикация незначительная: головная боль, недомогание, снижение аппетита. Рвота бывает редко. Местно — небольшая болезненность при глотании, неяркая застойная гиперемия и умеренный отек миндалин и дужек, фибринозные налеты на выпуклой поверхности миндалин. Вначале налеты имеют вид студенистой полупрозрачной пленки, легко снимаются, но затем появляются вновь. К концу первых, началу вторых суток — налеты плотные, гладкие, с перламутровым блеском, сероватого цвета, снимаются с трудом. Снятие налëтов сопровождается кровоточивостью.
К концу первых, началу вторых суток — налеты плотные, гладкие, с перламутровым блеском, сероватого цвета, снимаются с трудом. Снятие налëтов сопровождается кровоточивостью.
Опасной формой дифтерии является гипертоксическая дифтерия — внезапное бурное начало с температурой 40 град. и выше, многократная рвота, бред, бессознательное состояние, судороги. У части больных уже в течение первых суток развивается быстро прогрессирующий отек подкожной клетчатки и все местные симптомы тяжелой токсической дифтерии зева. С первых часов заболевания отмечаются тяжелые гемодинамические расстройства. Летальный исход наступает в первые дни болезни.
Геморрагическая форма дифтерии. Начало проявления интоксикации и характеристика местного процесса — как при гипертоксической форме или токсической дифтерии III степени. Геморрагические явления выявляются чаще с 3-5 дня болезни (иногда на 2-й неделе заболевания). Первоначальные геморрагические симптомы — носовое кровотечение и кровоизлияния на коже в местах инъекций. Затем пропитываются кровью налеты, отмечается кровоточивость десен. На коже появляются петехии, кровоподтеки, диффузное геморрагическое пропитывание отека подкожной клетчатки. Могут наступить желудочное, кишечное кровотечение, у девочек — из влагалища.
Затем пропитываются кровью налеты, отмечается кровоточивость десен. На коже появляются петехии, кровоподтеки, диффузное геморрагическое пропитывание отека подкожной клетчатки. Могут наступить желудочное, кишечное кровотечение, у девочек — из влагалища.
Необходимо помнить о возможности возникновения у неиммунных детей и взрослых редких локализаций дифтерии (глаз, наружных половых органов, кожи, пупочной ранки и др.). Обычно эти формы являются вторичными и развиваются в комбинации с дифтерией зева или носа. Дифтерия кожи встречается преимущественно в странах с жарким климатом. Дифтерийный процесс обычно наслаивается на поврежденные участки кожи (раны, чаще всего пупочная, ожоги, опрелости, экзематозные участки, пиодермия и др.), протекает длительно, характеризуется появлением инфильтрации и отечности кожи, образованием фибринозной пленки, увеличением регионарных лимфоузлов и даже отеком окружающей подкожной клетчатки (токсическая форма). Могут наблюдаться атипичные формы (пустулезная, импетигообразная, панариций, флегмона).
При появлении вышеуказанных симптомов нужно немедленно обратиться к врачу поликлиники по месту жительства или вызвать врача на дом и не заниматься самолечением во избежание осложнений.
Осложнения дифтерии: сердечно-сосудистые осложнения — ранние расстройства кровообращения развиваются в остром периоде токсической дифтерии, преимущественно при геморрагической и гипертоксической формах.
С первого дня болезни отмечается тахикардия при нормальном или повышенном кровяном давлении. Кратковременная гипертония сменяется прогрессирующим падением кровяного давления, особенно минимального. Резко усиливается тахикардия, пульс — нитевидный, наступает похолодание конечностей, нарастают бледность кожных покровов, общая слабость и адинамия. Изменения со стороны сердца выражены нерезко — приглушение тонов, дыхательная аритмия. Расширение границ сердца и увеличение печени наблюдаются редко. Смертность высокая.
Миокардит — самое частое и самое грозное осложнение токсической дифтерии. Тяжелый миокардит развивается у больных токсической дифтерией зева тяжелой степени гипертоксической и геморрагической форм и значительно реже — при более легких степенях токсической дифтерии в нелеченных случаях. Тяжелый миокардит возникает рано, иногда на 4-5 день от начала болезни.
Тяжелый миокардит развивается у больных токсической дифтерией зева тяжелой степени гипертоксической и геморрагической форм и значительно реже — при более легких степенях токсической дифтерии в нелеченных случаях. Тяжелый миокардит возникает рано, иногда на 4-5 день от начала болезни.
Самой эффективной защитой от дифтерии является вакцинация
Вакцинация проводится детям и взрослым в рамках Национального календаря профилактических прививок бесплатно в поликлинике по месту жительства.
Дети должны получить вакцинальный курс, состоящий из 3х прививок: в возрасте 3 месяца, 4,5 месяцев, 6 месяцев и курс ревакцинаций также состоящий из 3х прививок первая — в возрасте 18 месяцев, вторую — в возрасте 6-7 лет, третью – в возрасте 14 лет).
Взрослые прививаются в возрасте 18 лет и далее 1 раз в 10 лет.
Сохраните свое здоровье и здоровье Ваших близких! Сделайте прививку от дифтерии!
Адреса поликлиник:
Поликлиническое отделение №1 (Чкаловский район г. Екатеринбурга, ул. Зои Космодемьянской, 42) телефоны: 258-16-30 (32)
Екатеринбурга, ул. Зои Космодемьянской, 42) телефоны: 258-16-30 (32)
Поликлиническое отделение № 3 (Чкаловский район г. Екатеринбурга, пер. Короткий, 2) телефон: 210-73-90
Как не заразиться дифтерией и столбняком
У человека нет естественной защиты от столбняка и дифтерии. Вакцинация — единственный надежный способ уберечься от этих болезней.
В новой программе «Календаря прививок» расскажем о столбняке и дифтерии и вакцинах от них.
Дифтерия
Как заражаются
В основном воздушно-капельным путем. Например, если кто-то чихнул рядом, или после близкого общения с зараженным человеком.
Инкубационный период при дифтерии — от трех до семи дней.
Симптомы
- серый налет в горле и на миндалинах,
- боль при глотании,
- охриплость голоса,
- увеличение лимфатических узлов шеи,
- затрудненное дыхание,
- озноб и лихорадка.

Всего 100 лет назад дифтерия была основной причиной смерти детей младше пяти лет. Массово прививать от дифтерии начали в 1960-х годах. После этого заболеваемость снизилась, а прививочная кампания сбавила обороты. В результате вновь начался медленный прирост числа заболевших, который завершился эпидемией: в среднем болели 25 человек на 100 тысяч населения. В 1990-е в странах бывшего СССР дифтерией переболели около 200 тысяч, умерли больше шести тысяч человек.
Столбняк
Как заражаются
Столбняком заражаются через ссадины, занозы и порезы. Возбудитель столбняка живет в почве и воде. Он устойчив к дезинфицирующим средствам и высокой температуре. Часто столбняк подхватывают на даче, например, во время работ в огороде.
Не обязательно, чтобы травма была серьезной, достаточно небольшого глубокого прокола кожи. Такое случается, если наступить на гвоздь.
Симптомы
Чаще всего столбняк проявляется следующими симптомами:
- судороги и напряжение в челюстях,
- напряжение мышц шеи,
- затруднения при глотании,
- напряжение мышц живота,
- болезненные, затрагивающие все тело судороги, которые провоцируются громким звуком, ярким светом, прикосновением к больному.
 Такие судороги называют опистотонусом.
Такие судороги называют опистотонусом.
Могут возникать и общеинфекционные симптомы столбняка:
- лихорадка,
- повышенное потоотделение,
- повышенное артериальное давление,
- учащенное сердцебиение.
«Микроб попадает в рану. Начинает выделяться токсин, который вызывает спазм мускулатуры. У больного идет непроизвольное сокращение мышц. Иногда до такой степени, что ломаются кости, человек ничего с этим поделать не может. Лечение крайне тяжелое, а летальность достигает 50%», — объясняет главный врач детской поликлиники № 3 Светлана Федунова.
Инкубационный период при столбняке — 21 день. Обычно симптомы заболевания проявляются в первые 10 дней. Чем короче инкубационный период, тем тяжелее протекает заболевание.
Вакцина
Вакцина от дифтерии и столбняка для взрослых называется АДС-М. Вакцина бивалентная: это значит, что один укол дает иммунитет сразу от двух инфекций.
10% смертность от дифтерии50% смертность от столбняка
После вакцинации иммунитет к дифтерии сохраняется 10 лет, к столбняку — пять лет.
Первый раз такие прививки делают в роддоме. В первый год ребенку делают три прививки с интервалом в 45 дней. В полтора года,
шесть и четырнадцать лет прививки
повторяют.
«Полный цикл вакцинации против столбняка и дифтерии у детей заканчивается в 14 лет. Взрослых от дифтерии и столбняка вакцинируют каждые 10 лет, прививку необходимо повторять всю жизнь, самостоятельно следить за сроками вакцинации», — говорит главный врач поликлиники № 7 Евгения Смирнова.
Прививка от дифтерии и столбняка входит в Национальный календарь прививок. Вакцинация бесплатная.
Все выпуски программы «Календарь прививок» размещены на канале информагентства «Череповец». Проект выходит при поддержке правительства Вологодской области.
Светлана Марущенко
Дифтерия. Симптомы, лечение, последствия — Комиксы от Город Х
Дифтерия – это инфекционное заболевание, которое протекает в виде острого воспаления верхних дыхательных путей, кожи, глаз и половых органов.
Передается это заболевание воздушно-капельным путем, реже через предметы быта. При этом развиваться дифтерия может и как следствие ОРВИ или гриппа, хронических заболеваний верхних дыхательных путей, а также детских инфекционных болезней, например, кори.
Симптомы
Дифтерия зева обычно начинается с небольшого повышения температуры, болезненности при глотании, покраснения и отечности миндалин, формирования на них пленчатого налета, увеличения передних верхних шейных лимфатических узлов. Цвет пленок – белый в первые 2–3 дня заболевания обычно, но потом приобретает серый или желтовато-серый цвет. Примерно через неделю заболевание или заканчивается выздоровлением (легкая форма, как правило, у привитых от дифтерии), или переходит в более тяжелую токсическую форму, обусловленную системным действием дифтерийного токсина.
Токсическая форма дифтерии всегда протекает тяжело с очень высокой температурой тела (39,5-41 градусов), сильными головными болями, сонливостью, апатией.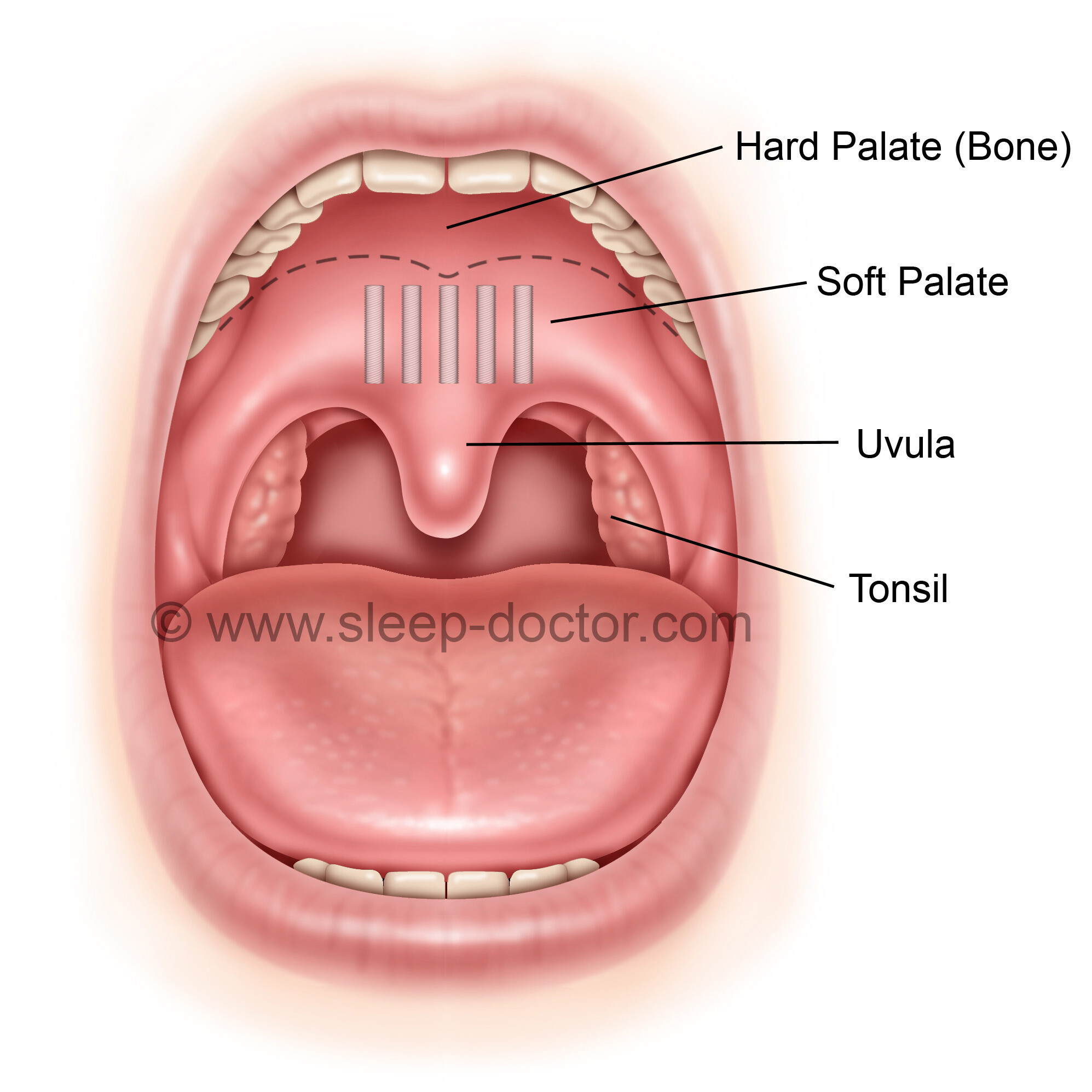 Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, на носоглотку, дыхание затрудняется.
Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, на носоглотку, дыхание затрудняется.
Классическим признаком токсической формы дифтерии зева является отек подкожной клетчатки в области шеи, а иногда и грудной клетки, в результате чего кожа приобретает студнеобразную консистенцию. Передние верхние шейные лимфатические узлы значительно увеличены и болезненны.
Дифтерия носа протекает на фоне нормальной или слегка повышенной температуры тела, интоксикация отсутствует. Из носовых ходов видно серозно-гнойное или кровянисто-гнойное отделяемое. На крыльях носа, щеках, лбу и подбородке появляются участки мокнутия, а затем сухие корочки. Внутри носа видны пленчатые налеты. Патологический процесс может также поражать придаточные пазухи носа. При токсической форме наблюдается отек подкожной клетчатки щек и шеи.
Дифтерия глаза протекает как конъюнктивит и характеризуется умеренной гиперемией и отеком конъюнктивы века, небольшим количеством серозно-гнойного отделяемого из конъюнктивального мешка (катаральная форма). Пленчатая форма проявляется выраженным отеком век, наличием на их конъюнктиве трудно снимаемых пленок серовато-белого цвета. Токсическая форма также сопровождается отеком клетчатки вокруг глазницы.
Дифтерия кожи приводит к длительному незаживлению любых повреждений кожи, гиперемии, на коже присутствует грязно-серый налет, отмечается плотная инфильтрация окружающей кожи.
Лечение
Всех заболевших дифтерией, вне зависимости от тяжести состояния, необходимо госпитализировать в инфекционную больницу.
Назначают диету, этиотропную терапию (введение противодифтерийной сыворотки), антибиотики, полоскания, дезинтоксикационную терапию.
Осложнения
Среди наиболее серьезных осложнений на сердечно-сосудистую систему можно выделить миокардиты, нарушения сердечного ритма.
Неврологические осложнения дифтерии обусловлены поражением различных черепных и периферических нервов и проявляются параличом аккомодации, косоглазием, парезами конечностей, а в более тяжелых случаях параличом дыхательных мышц и мышц диафрагмы.
Вторичными осложнениями дифтерии являются такие тяжелые патологические состояния, как острые нарушения мозгового кровообращения (тромбозы, эмболия), метаболическая энцефалопатия, отек головного мозга, токсические поражения почек, дифтерийный гепатит, а также инфекционно-токсический шок и ДВС-синдром (синдром дессиминированного внутрисосудистого свертывания – тяжелое нарушение системы свертывания крови). Токсическая форма дифтерии может приводить к острой почечной, сердечно-сосудистой, дыхательной или полиорганнной недостаточности.
Неспецифическими осложнениями дифтерии являются паратонзиллярный абсцесс, отит, пневмония.
Вакцинация
Вакцинация детей в возрасте до года проводится в 3, 4–5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
При этом следует знать, что после вакцинации у человека может ухудшиться самочувствие: появится недомогание, сонливость, озноб, подняться температура. Но в случае, если эти симптомы не проходят в течение трех суток, то следует обратиться к врачу.
Дифтерия: 8 самых страшных причин смерти от болезни
Патогенез развития осложнений при дифтерии связан с воздействием на организм больного дифтерийного токсина.
Осложнения дифтерии часто развиваются при токсической форме дифтерии, реже — при распространенных формах заболевания.
Дифтерийный токсин блокирует в клеточных структурах процесс дыхания и синтез белков и избирательно поражает в организме больного человека сердечную мышцу, периферические нервы и надпочечники.
Осложнения, как правило, развиваются вследствие неправильного лечения больного, когда дифтерия зева ошибочно принимается за ангину и противодифтерийная сыворотка вводится с опозданием.
Раннее введение сыворотки приводит к быстрому улучшению общего состояния больного, исчезновению симптомов интоксикации, отторжение дифтерийных пленок происходит уже через неделю.
Осложнения дифтерии проявляются в виде миокардита, парезов и параличей, поражения почек и надпочечников, расстройства кровообращения. При присоединении вторичной инфекции развиваются пневмонии, отиты, лимфадениты и др. Осложнения часто сочетаются друг с другом.
Рис. 1. На фото дифтерия зева, распространенная форма. На миндалинах, небных дужках, язычке и мягком небе видны пленчатые налеты.
Основные причины смерти больного при дифтерии
Сердечно сосудистая и дыхательная недостаточность являются при дифтерии основными причинами смерти больного.
- Причинами сердечно-сосудистой недостаточности являются инфекционно-токсический шок, недостаточность надпочечников и миокардит с последующим параличом сердца.
- Причинами дыхательной недостаточности является острое воспаление гортани (дифтерийный круп), паралич дыхательных мышц и мышц диафрагмы.

Острая сердечно-сосудистая недостаточность, обусловленная инфекционно-токсическим шоком, острая недостаточность надпочечников и паралич сердечной мышцы являются причинами смерти больного на первой неделе заболевания, миокардит — на 2 — 3 неделе заболевания, паралич дыхательных мышц и диафрагмальных мышц — на 4 — 8 неделе заболевания.
Рис. 2. Пленка грязно-белого цвета, расположенная на мягком небе — классический признак дифтерии. Отслоившиеся дифтерийные пленки могут перекрыть просвет гортани и трахеи в любое время, что приводит к внезапной смерти ребенка.
Инфекционно-токсический шок
Инфекционно-токсический шок развивается вследствие воздействия на организм больного токсинов возбудителей дифтерии.
Кожные покровы больного становятся бледными, отмечается мраморность кожных покровов, акроцианоз, прогрессирует тахикардия, падает артериальное давление, снижается диурез, а затем моча перестает выделяться вовсе, на кожных покровах появляется множественная геморрагическая сыпь и обширные кровоизлияния.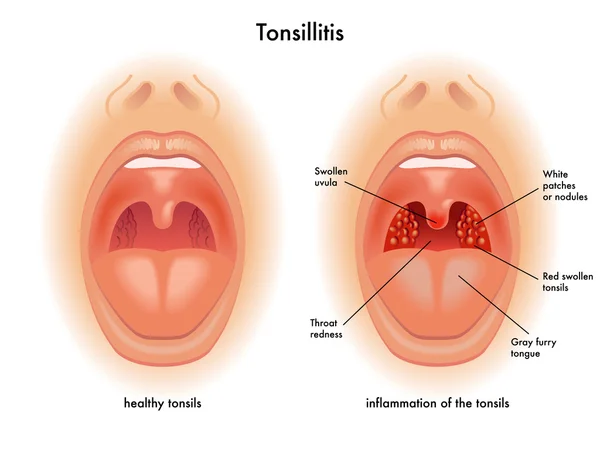
Острая недостаточность надпочечников
Острая недостаточность надпочечников развивается в результате внезапного снижения выработки гормонов корой надпочечников, где возникают гематомы. Боли в эпигастральной области, рвота, мышечные боли, бледность кожных покровов, липкий пот, падение артериального давления, тахикардия, снижение количества выделяемой мочи — основные симптомы развития недостаточности надпочечников.
Расстройства кровообращения при дифтерии
Расстройство кровообращения регистрируется у всех больных при токсической форме дифтерии уже со второго дня заболевания и проявляется падением артериального давления и тахикардией.
Пульс становится малого наполнения, нитевидным. При токсическом поражении сердечной мышцы отмечаются изменения на электрокардиограмме.
Расстройства кровообращения и сердечная недостаточность могут привести к коллапсу и смерти больного.
Рис. 3. Дифтерийный круп у ребенка. Для предупреждения удушья произведена трахеостомия.
Поражение периферических нервов при дифтерии (нейропатии)
Периферические невриты относятся к ранним осложнениям. Они развиваются с 3 по 7 неделю заболевания. В результате воздействия дифтерийного токсина миелиновая оболочка нервов подвергается жировой дегенерации. В большинстве случаев поражаются двигательные нервы. Проявления часто носят двухсторонний характер. Восстановление обычно бывает полным.
Параличи мышц, обусловленные периферическими невритами, подразделяются на ранние и поздние. Ранние поражения развиваются с 3 по 15-й день, поздние — на 2-м месяце заболевания.
- К ранним осложнениям относятся парез или паралич мягкого неба, снижение конвергенции и парез аккомодации, косоглазие, птоз, парез мускулатуры лица.
- К поздним параличам относятся параличи мышц шеи, туловища, дыхательных мышц, диафрагмы и мышц нижних конечностей.
При парезах и параличах отмечается слабость, снижение рефлексов, парестезии и атрофия мышц.
youtube.com/embed/AYupGWgEgSo?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Угрожающими жизни считаются поражения нервов, иннервирующих сердечную мышцу, диафрагмальных нервов, дыхательные мышцы, мягкое небо и гортань. Параличи этих групп мышц приводят к смерти больного на 6 — 8 неделе заболевания.
Рис. 4. На фото дифтерия гортани (слева) и паралич гортани при дифтерии (справа).
Паралич мягкого неба
Самым ранним осложнением дифтерии является паралич мягкого неба, который развивается на 3-й неделе заболевания.
Отклонение мягкого неба в одну сторону говорит об одностороннем поражении. При двухстороннем поражении мягкое небо неподвижно свисает даже при разговоре.
Паралич нерва характеризуется появлением носового оттенка в голосе, забрасыванием пищи и слюны в область носоглотки и затруднением акта глотания. В более легких случаях наступает выздоровление, которое длится 3 — 4 недели.
При тяжелом течении заболевания ребенок становится заторможенным, малоподвижным и молчаливым. Развивается кома. В течение 1 — 10 дней наступает смерть больного.
Параличи и парезы глазных мышц
Паралич глазодвигательного нерва развивается через 4 недели от начала заболевания. Отмечаются случаи более раннего проявления этого осложнения. Зрение у больного становится нечетким, нарушается аккомодация, появляется диплопия (раздвоение видимых предметов) и птоз (опущение верхнего века). При поражении отводящего нерва развивается внутреннее косоглазие.
Рис. 5. На фото опущение верхнего века при параличе глазных мышц.
Неврит диафрагмального нерва
Неврит диафрагмального нерва развивается в на 5 — 7 неделе заболевания. Поражение диафрагмального нерва приводит к параличу диафрагмы, с последующим развитием дыхательной недостаточности и смерти больного.
Невриты периферических нервов
Невриты периферических нервов могут привести к параличу мышц конечностей. Такие осложнения встречаются в 4 — 8 % случаев на 4 — 6 неделе заболевания. При благоприятном исходе заболевания утраченные функции восстанавливаются полностью в течение 2 — 3 месяцев.
Такие осложнения встречаются в 4 — 8 % случаев на 4 — 6 неделе заболевания. При благоприятном исходе заболевания утраченные функции восстанавливаются полностью в течение 2 — 3 месяцев.
Расстройство дыхания (удушье) при дифтерии
Причиной расстройства дыхания является недостаток кислорода и избыток углекислого газа в крови и тканях больного. Причиной удушья является дифтерийный круп (острое воспаление гортани), который встречается в основном у детей 1 — 3-х лет.
Первичный круп (изолированное поражение гортани) встречается редко. Чаще регистрируется дифтерия гортани и трахеи (распространенный круп) и нисходящий круп, когда воспаление распространяется с гортани на трахею и бронхи.
Способствуют развитию стеноза дыхательных путей спазм мышц и отек слизистой оболочки гортани, что выявляется при ларинго- и бронхоскопии. Тяжесть заболевания зависит от степени обструкции дыхательных путей. Сужение дыхательных путей приводит к асфиксии. Для предупреждения удушья применяется трахеостомия или интубация.
Тяжесть заболевания зависит от степени обструкции дыхательных путей. Сужение дыхательных путей приводит к асфиксии. Для предупреждения удушья применяется трахеостомия или интубация.
Отслоившиеся дифтерийные пленки могут перекрыть просвет гортани и трахеи в любое время, что приводит к внезапной смерти ребенка.
Рис. 6. На фото трахеостомия у ребенка.
Поражение сердечной мышцы при дифтерии
Дифтерийный миокардит развивается на 2-й неделе заболевания. Токсин дифтерии нарушает синтез белка в клетках миокарда. Поврежденные мышечные клетки сердца замещаются соединительной тканью. Развивается жировая миокардиодистрофия.
Тахикардия, шумы в сердце, аритмия и развивающаяся сердечная недостаточность — основные симптомы поражения сердца при дифтерии.
Токсический миокардит при дифтерии является частой причиной смерти больного при токсической форме дифтерии.
Рис. 7. На фото резко выраженная жировая дистрофия миокарда при дифтерии («тигровое сердце»).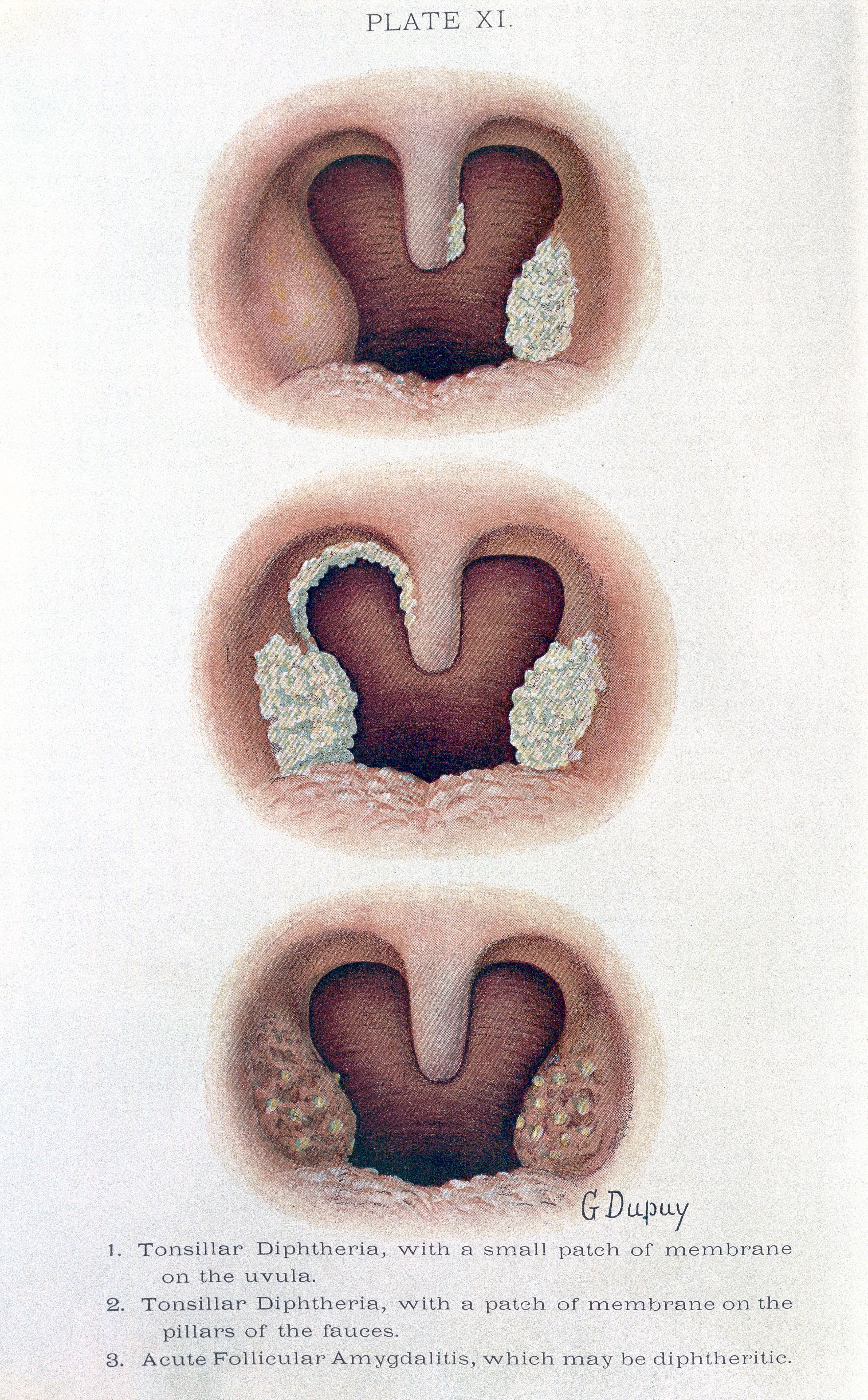
Поражение почек при дифтерии
Поражение почек при дифтерии проявляется в виде токсического нефроза, длительность которого составляет 20 — 40 дней.
При дифтерии почек отмечаются изменения канальцевого эпителия. Более глубокие поражения тканей почек отсутствует. В моче таких больных появляется белок, отмечается цилиндрурия. Появившийся отек на лице и лодыжках регрессирует в течение 3 — 4 дней. Иногда в начале заболевания при токсической форме дифтерии отмечаются симптомы острого гломерулонефрита. В моче появляется кровь.
Пневмония при дифтерии
Пневмония осложняет течение дифтерии гортани и дыхательных путей. Осложнение чаще регистрируется у детей раннего возраста. Пневмония не всегда распознается при жизни и часто является причиной смерти больного.
У больных, которые привиты от дифтерии, осложнения развиваются редко, а развившиеся осложнения протекают легко и крайне редко заканчиваются летальным исходом.
ССЫЛКИ ПО ТЕМЕ
Статьи раздела «Дифтерия»Самое популярное
Дифтерия: история детской болезни от античности до наших дней
Дифтерия — инфекционное заболевание, которое сегодня уже не звучит так устрашающе, как это было сто лет назад.
За это время медицинская наука шагнула далеко вперед, и теперь в арсенале врачей есть эффективное и доступное средство профилактики — вакцина, а также действенное при своевременном применении лекарство — противодифтерийная сыворотка.
Конечно, в современном мире по-прежнему можно столкнуться с опасной болезнью, но это скорее исключение из правил, чем закономерность.
Дифтерия чаще всего поражает верхние дыхательные пути, слизистую оболочку ротоглотки и гортани, а токсины бактерий распространяются с током крови по всему организму. Сложно поверить, что дифтерийный круп уносил жизни не только детей, но и взрослых, в буквальном смысле, удушая их.
Сейчас об опасности ныне управляемой с помощью иммунизации инфекции напоминает рассказ Михаила Афанасьевича Булгакова «Стальное горло» из цикла «Записки юного врача», увидевший свет без малого век назад.
В нем писатель в деталях передает воспоминания молодого врача, который спас умирающую от дифтерии маленькую девочку.
История противостояния дифтерии и человека в новой статье от MedAboutMe.
Самые ранние упоминания о дифтерии можно встретить в античную эпоху в трудах древнегреческих врачей Гиппократа и Асклепиада. Однако первое достоверное описание принадлежит Аретею Каппадокийскому, который в I-II веках н.э.
в своем труде «Причины и признаки острых болезней» отметил характерные симптомы: дурнопахнущие налеты на миндалинах с возможным переходом на гортань, лихорадку, последующий паралич глотательных мышц, а также высокую заболеваемость детей со смертельным исходом.
В средние века дифтерия воспринималась как опасное детское заболевание: в разные годы о ней писали европейские хронисты и арабоязычные врачи. Правда, эпидемии в каждой отдельной стране были столь редки, что даже считались отличными друг от друга болезнями.
Новая история началась для дифтерии с «Трактата о болезни Гарротилло» испанского врача Гутьерреса. Garrotillo буквально означает нехитрое приспособление-удавку, палку с петлей, которое использовали для казни.
Garrotillo буквально означает нехитрое приспособление-удавку, палку с петлей, которое использовали для казни.
Именно такое имя дали опасному заболеванию, столь полюбившему Испанию.
Эпидемии с завидной регулярностью приходили в эту страну, а 1613 год и вовсе был назван «годом удавочки» за особенно разрушительные последствия инфекции.
По месту первого описания дифтерию называли «сирийские или египетские язвы». Однако в литературе можно встретить и множество других вариантов, отражающих разные стороны патологического процесса: «удушающая болезнь», «злокачественная жаба», «круп», «горлянка», «удавочка».
Свое общепризнанное во всем мире название дифтерия получила в два этапа.
Сначала в 1826 году французский врач Пьер Фидель Бретонно опубликовал описание болезни, основанное на эпидемии 1818-1821 годов, и назвал его «дифтерит» — от греческого «содранная кожа».
Именно с таким словом ассоциировались сероватые пленки, которые зачастую становились причиной удушья, забивая дыхательное горло больного ребенка.
А. Труссо, изучавший эпидемию 1856-1863 годов, изменил название болезни на «дифтерия», поскольку в медицинской классификации окончание «-ит» стали использовать для обозначения воспалительного процесса различной локализации.
Например, воспаление уха — отит, воспаление нерва — неврит и т. д. Он объединил поражение зева и гортани, описал структуру пленок и указал на специфичность воспалительного процесса.
Новое название подчеркивало общий характер заболевания.
Дифтерия. Причины, симптомы и признаки, диагностика и лечение болезни :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания.
Необходима консультация специалиста, а также подробное изучение инструкции! Дифтерия – острое инфекционное заболевание вызывающее воспаление верхних дыхательных путей. Оно проявляется интоксикацией и появлением плотных белесых фибринозных пленок на пораженных участках.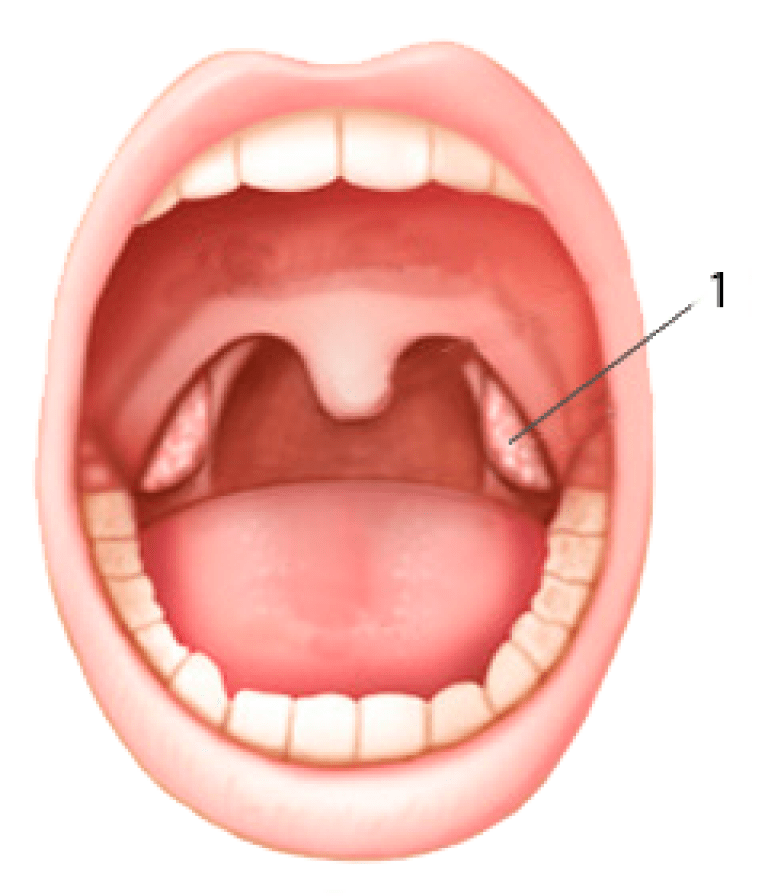
Поэтому до конца XIX века болезнь называлась дифтерит, в переводе с латыни – «пленка». При дифтерии в 95% случаев поражается глотка. Различают также дифтерию носа, глаз, половых органов, кожи.
Заболевание вызывается дифтерийной палочкой (палочка Клебса-Лёффлера).
Особую опасность представляет не сама бактерия, а токсин, который она выделяет. Этот яд считается одним из самых опасных. Если лечение начато несвоевременно, то он поражает нервную систему, сердце и почки. Тяжелые отравления бактериальным токсином могут стать причиной смерти больных.
Заразиться дифтерией можно воздушно-капельным путем или через предметы, на которые попали бактерии. Восприимчивость к дифтерии относительно невысокая – заболевает 30% контактировавших людей. Дифтерия была известна еще до нашей эры, тогда ее называли «сирийской язвой» или «петлей удавленника». Она вызывала крупные эпидемии, во время которых заболевали преимущественно дети. Смертность тогда достигала 70-90%. Ситуация резко изменилась в 1920 году, после введения массовой вакцинации. Благодаря прививке из сыворотки крови иммунизированных лошадей, удалось сократить смертность до 1 %. Последняя эпидемия на территории бывшего СССР произошла в 90-х, когда переболели десятки тысяч людей. Медики понадеялись на эффективность вакцинации и недостаточно внимания уделяли изоляции больных и обследованию лиц, находившихся с ними в контакте. В связи с этим вспышка растянулась на 5 с лишним лет. В развитых странах, где большинство населения вакцинировано, уровень заболеваемости составляет 2 случая на 100 000 человек.
Сегодня дифтерия встречается нечасто. Поэтому не каждый врач видел больных дифтерией. Это усложняет постановку диагноза.
Возбудитель болезни – коринебактерия дифтерии. Это довольно крупные палочки, которые имеют форму слегка изогнутой булавы. При исследовании под микроскопом обнаруживается характерная картина: бактерии располагаются парами, под углом друг к другу, в виде латинской V. Генетический материал содержится в двухцепочной молекуле ДНК. Бактерии устойчивы во внешней среде, хорошо выдерживают замораживание. В каплях высохшей слизи сохраняют свою жизнедеятельность до 2-х недель, в воде и молоке до 20 дней. Бактерии чувствительны к дезинфицирующим растворам: 10% перекись убивает их за 10 минут, 60° спирт за 1 минуту, при нагревании до 60 градусов гибнут через 10 минут. Для борьбы с дифтерийной палочкой эффективны и хлорсодержащие препараты.
Заражение дифтерией происходит от больного или бактерионосителя, не имеющего проявлений болезни. Бактерии попадают на слизистую глотки воздушно-капельным путем, с каплями слюны или слизи больного. Можно заразиться и через загрязненные предметы обихода и продукты, при тесном физическом контакте.
Входными воротами для инфекции являются: слизистая глотки, носа, половых органов, конъюнктива глаза, повреждения кожи. Бактерии дифтерии размножаются в месте проникновения, что обуславливает разные формы болезни: дифтерия зева, гортани, глаза носа, кожи. Чаще всего коринобактерии селятся на слизистой оболочке миндалин и мягкого неба.
Свойства дифтерийной палочки.
Бактерии имеют пили – особые ворсинки для прикрепления к клеткам тела. Прикрепившись, бактерии начинают активно размножаться, но не проникают в кровяное русло. Такая колонизация вызывает местный воспалительный процесс – отек и повышение температуры. На этом этапе в кровь попадает токсин.
Свойства дифтерийного токсина:
- обеспечивает связывание бактерии с клетками эпителия;
- вызывает гибель клеток слизистой оболочки и кожи;
- нарушает синтез белков в клетке, приводя к ее гибели. Особо восприимчивы к нему клетки сердца, почек и нервных корешков;
- разрушает соединительную ткань, нарушая стенки сосудов. Это приводит к выделению жидкой части крови сквозь их стенки;
- приводит к разрушению миелиновой оболочки нервов.
Под действием токсина ткань пропитывается жидкостью, содержащей большое количество фибриногена, что является причиной отека. Фермент из отмерших клеток свертывает растворимый фибриноген и превращает его в фибрин. Из волокон фибрина формируется плотная серо-белая пленка с жемчужным отливом, которая несколько возвышается над поверхностью. Пленка с трудом снимается, под ней образуется кровоточащая поверхность – результат некроза клеток слизистой. Дифтерийный токсин распространяется с током лимфы, вызывая поражение лимфатических узлов. Он достигает сердца, почек, надпочечников, нервных клеток и связывается с ними. Если в течение нескольких часов больной получает противодифтерийную сыворотку, то поражение органов удается остановить.
Считается, что течение болезни зависит от действия токсина. Если он вырабатывается в больших количествах, то у больного возникают тяжелая токсическая форма болезни с разнообразными осложнениями. К счастью, изменения обратимы. Правильно подобранное лечение может полностью восстановить работу пораженных органов.
Источник инфекции:
- Больной: начиная с последних дней инкубационного периода и до того момента, как он перестает выделять бактерии;
- Бактерионоситель. У него на слизистой глотки обитают бактерии, но организм не чувствителен к токсину и болезнь не развивается.
Восприимчивость к дифтерии относительно невысокая. Из 100 контактировавших с больным заражаются 15-20 человек. В основном это люди со сниженным иммунитетом и непривитые. У привитых, переболевших и перенесших носительство риск инфицироваться меньше. Дети до года практически не болеют дифтерией, их защищает врожденный иммунитет, доставшийся им от матери. Однако в возрасте 1-5 лет дети становятся очень восприимчивы, и тяжело переносят дифтерию.
В группе риска:
- учащиеся школ-интернатов;
- воспитанники детских домов;
- новобранцы;
- люди, находящиеся на лечении в психоневрологических стационарах;
- беженцы;
- непривитые дети и взрослые.
Причины вспышек дифтерии – несоблюдение гигиенических правил, высокая скученность, снижение иммунитета, неполноценное питание, недостаточное медицинское обслуживание.
Контролировать болезнь удается с помощью массовой вакцинации. Необоснованные отводы от прививок приводят к подъему заболеваемости и появлению тяжелых форм дифтерии.
Сезонность дифтерии. Сейчас от дифтерии страдают в большей мере взрослые. Случаи дифтерии среди них регистрируют на протяжении всего года. У детей подъем заболеваемости отмечают в осенне-зимний период.
В зависимости, от того куда проникли бактерии, могут возникнуть различные формы дифтерии. Воспаление слизистой глотни, носа, конъюнктивы глаза, половых органов, раневой поверхности, пупочной ранки у новорожденных.
Классификация форм дифтерии
- Дифтерия ротоглотки
- Локализованная форма – бактерии размножаются на небных миндалинах. Эта форма болезни развивается у 70-80% заболевших. Она в свою очередь имеет несколько подвидов.
- Катаральная. Небные миндалины отечные, слегка покрасневшие, но следов пленок нет. В этом случае токсина выделяется мало и он не вызывает отравления (интоксикации) организма.
- Островчатая. Пленки имеют вид отдельных островков жемчужной окраски. Они расположены на выпуклой поверхности воспаленных миндалин.
- Пленчатая. Поверхность миндалин покрыта плотными белесыми пленками.
- Распространенная форма. 10-15 % заболевших. Бактерии могут распространиться на твердое небо, язычок. Интоксикация сильно выражена. Высок риск осложнений.
- Токсическая форма (I, II и III степени) до 20% случаев болезни. От остальных форм она отличается массированным поступлением токсина в кровь. Болезнь протекает тяжело и может закончиться летально. Пленки полностью покрывают миндалины и соседние участки глотки. Возникает отек подкожной клетчатки шеи, значительно сужается просвет зева, изменяется голос.
- Гипертоксическая форма. Встречается редко. Высокая концентрация токсина в подавляющем большинстве случаев приводит к смерти.
- Локализованная форма – бактерии размножаются на небных миндалинах. Эта форма болезни развивается у 70-80% заболевших. Она в свою очередь имеет несколько подвидов.
- Дифтерийный круп
Дифтерия
Общие сведения
Однако опасна дифтерия не столько локальными поражениями, сколько явлениями общей интоксикации и токсическим поражением сердечно-сосудистой и нервной систем.
Течение заболевания у непривитых особенно тяжелое. Широкое использование АКДС вакцины в послевоенные годы во многих странах практически свело на нет случаи дифтерии.
Однако в первой половине 90-х годов в России возникла эпидемия дифтерии, причиной которой был недостаточный охват прививками детей и взрослых.
Тысячи людей погибли от заболевания, которое можно было предотвратить при помощи вакцинации.
Причины
Заболевание передается воздушно-капельным путем от больных дифтерией или от здоровых бактерионосителей, в редких случаях — через инфицированные предметы.
При заражении дифтерией тяжесть заболевания и вероятность смертельного исхода определяются в основном количеством образующегося в очаге инфекции токсина. Дифтерийный токсин разносится током крови по всему организму и поражает прежде всего клетки сердечной мышцы, почек и нервной системы.
Различают следующие формы дифтерии:
- дифтерия ротоглотки;
- дифтерия дыхательных путей;
- дифтерия носа;
- дифтерия редких локализаций (кожи, наружных половых органов, раневых поверхностей).
Симптомы дифтерии
Заболевание обычно начинается с невысокой температуры и выделений из очага воспаления. Дифтерия глотки (наиболее опасная форма заболевания) часто сопровождается образованием характерных, содержащих коринебактерии фибринозных пленок сероватого цвета на поверхности слизистой оболочки.
Увеличение размеров этих пленок может привести к затруднению дыхания. Через неделю или более от начала заболевания начинает проявляться действие токсина на удаленные от очага инфекции органы.
У грудных детей заболевание прежде всего поражает полость носа (дифтерия носа), дети постарше чаще заболевают дифтерией зева.
Особенностью дифтерии (в отличие от ангины) является отсутствие боли в горле и высокой температуры. Хотя каждый врач при постановке диагноза «ангина» обязательно исключает возможность дифтерийной инфекции.
Осложнения
Среди наиболее серьезных осложнений дифтерии можно выделить миокардиты, нарушения сердечного ритма, параличи дыхательных мышц и диафрагмы, а также поражения нервной системы.
Что можете сделать вы
Больные дифтерией, а также больные с подозрением на дифтерию подлежат немедленной изоляции и эвакуации в инфекционное отделение больницы.
Если у вас или ваших близких в последнее время был контакт с человеком, который заболел дифтерией незамедлительно сообщите об этом своему лечащему врачу.
Не занимайтесь самолечением. Обязательно вызывайте врача при малейших подозрениях на ангину или дифтерию. Правильный диагноз может поставить только врач после внимательного обследования.
Что может сделать врач
Для лабораторного подтверждения диагноза проводится исследование мазка из зева и носа.
Основным методом терапии является введение антитоксической противодифтерийной сыворотки.
Однако такая терапия оказывается эффективной лишь в тех случаях, когда она вводится в первые часы болезни, то есть до того, как значительная часть токсина попадет во внутренние органы.
К сожалению, между заражением и началом лечения часто проходит значительный срок. Поэтому введение ПДС при токсических формах дифтерии даже в первые дни болезни не исключает возможности развития осложнений.
Одновременно с введением противодифтерийной сыворотки назначаются антибактериальные препараты и дезинтоксикационная терапия.
Профилактика дифтерии
Наиболее эффективный способ профилактики дифтерии — иммунизация дифтерийным анатоксином (анатоксин — это безвредное производное токсина, которое способно индуцировать выработку антител к исходному токсину).
Он входит в состав применяемых для иммунизации детей поливакцин как компонент «Д», например в АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина), и весьма надежно предупреждает дифтерию.
Однако чтобы постоянно поддерживать иммунитет, необходимо каждые десять лет проводить ревакцинацию дифтерийным анатоксином. Зачастую это не делается, поэтому значительная часть пожилого населения восприимчива к дифтерии.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
дифтерия — болезнь опасная
Одной из прививочных инфекций, наряду с коклюшем и столбняком, является дифтерия. Она очень известна давно, до эры вакцинопрофилактики и антибиотикотерапии эпидемии выкашивали до 10% населения стран Европы и Азии.
О дифтерии часто упоминается в художественной литературе отечественных (Булгаков и Чехов) или зарубежных писателей 18-20 веков, ее называли «петлей удавленника» или смертельной язвой глотки.
До появления сыворотки смертность среди детей колебалась от 70 до 100%, и чем меньше ребенок, тем стремительнее она развивалась.
Что такое дифтерия?
Дифтерия относится к острым бактериальным инфекциям взрослых и детей, которая вызывается особыми микробами – коринобактериями дифтерии.
Это заболевание, при котором возникают воспалительные изменения на слизистых оболочках или коже, образуются особые пленки и поражаются многие внутренние органы – сердце, почки, нервная и дыхательная системы.
Как и столбняк, дифтерия является болезнью, при которой все патологические процессы запускаются не самой бактерией, а продуктом ее жизнедеятельности – особым дифтиритическим токсином (ДТ).
Вообще существует несколько разновидностей дифтерийной палочки, и не все они токсичны, есть абсолютно безопасные виды. Однако, в лабораторных условиях опыты доказали, что при особом стечении обстоятельств происходят мутации, и неопасные формы дифтерийных палочек становятся токсичными, поэтому не исключено такое и при носительстве у человека, тогда они могут вызвать болезнь.
О распространенности дифтерии.
Приведу цифры медицинской статистики, ведь многие думают, что дифтерия — это крайне редко встречающаяся болезнь.
До начала 40-х годов, когда была введена поголовная обязательная вакцинация населения, смертность от дифтерии среди детей, как я уже упоминала, достигала почти 100%, родители знали, если малыша постигнет эта страшная болезнь, шансов выкарабкаться у него практически нет.
С середины 20 века заболеваемость резко снизилась, в 80-е годы были отмечены два всплеска заболеваемости, причем 96% случаев из всех зарегистрированных в Европе пришлись на Россию и Украину.
С начала 90-х годов, когда вопрос с вакцинацией изменился, в результате потрясений в стране было не до вакцинопрофилактики, была отменена поголовная обязательная вакцинация. Буквально за год с 1990 по 1991 год заболеваемость дифтерией выросла в 8.5 раз, и особенно среди детей первых трех лет жизни.
А к 1994 году достигла своего максимума – это 52.1 случая на 100 000 населения, на начало года, а затем в результате развития эпидемии он достиг уровня до 150.5 человек на 100000 населения, что очень много.
Конечно, сухие цифры анализировать сложно, но в переводе на более простой для понимания уровень – заболевали каждые 1-2 малыша из тысячи, то есть в каждой школе были как минимум несколько больных малышей. Кроме того, на 25% выросло и количество носительства, то есть потенциальных источников инфекции. Все это заставило вновь проводить активную вакцинацию от дифтерии, что позволило сейчас снизить заболеваемость более чем вдвое. Но, на уровень конца 80-х годов мы до сих пор выйти не можем – охват прививками еще недостаточен, и заболеваемость дифтерией вполне возможна.
Как можно заболеть?
Дифтерий болеют исключительно люди, от домашних или диких животных или птиц заразиться нельзя. Источником дифтерии для малыша могут стать больные родственники или носители токсических форм коринобактерий дифтерии.
Основным способом передачи инфекции является воздушно-капельный, то есть при разговоре, кашле, чихании, но для дифтерии актуальны и передача через третьи лица, предметы обихода и даже пищевым путем, через инфицированные продукты питания, особенно молочные.
Наибольшее число случаев дифтерии отмечается в холодное время года, за счет более благоприятных для хранения микроба условий. Дифтерийные палочки очень устойчивы во внешней среде, на предметах в холодное время года могут сохраняться до 5-6 месяцев, не утрачивая своих опасных свойств.
Опасными для них является прямой солнечный свет, высокие температуры и химические средства дезинфекции.
Что происходит в организме ребенка при дифтерии?
Из-за того, что в каждом организме, в зависимости от его иммунитета, дифтерия ведет себя по-своему, четких сроков инкубации при ней нет, обычно это от нескольких часов до 2-4 суток.
Дифтерия бывает не только в глотке и дыхательных путях – она может затронуть глаза, кожу, половые органы или раны.
При попадании организм ребенка, коринобактерии дифтерии начинают активно размножаться, выделяя рад токсических и повреждающих веществ – некротоксин, гемолизин и несколько ферментов. Сами бактерии, как таковые, не опасны, все негативные последствия вызывают именно эти вещества.
Они приводят к некрозу тканей и нарушению кровообращения в месте внедрения и размножения микроба, что повышает проницаемость стенок сосудов. Из них выходят различные активные вещества, особенно фибрин. Участвующий в свертывании и образовании тромба или корочки на ранках.
Примерно такая же корочка, плотная фибриновая пленка, начинает образовываться на месте разрушения тканей. Эта пленка плотно прикрепляется к поврежденной поверхности и попытки ее снять вызывают кровотечение.
Площадь повреждения разрастается, и соответственно такие плотные пленки образуются на всех поврежденных поверхностях.
Кроме прочего, в зависимости от того, какой орган дыхательной или других систем поражается, может развиться два вида воспаления – крупозное или дифтиритическое. Это зависит от вида эпителия (поверхностной ткани, выстилающей слизистые и кожу).
Крупозное воспаление может развиться только на однослойном цилиндрическом эпителии, такой расположен в дыхательных путях – гортани, трахее и бронхах. При таком развитии не сильно выражены признаки интоксикации.
Однако, очень много образуется слизи (она и не дает всасываться токсинам в кровь) и пленок, причем из-за особенностей строения эпителия они легко могут отслоиться и произойдет механическая асфиксия (удушье из-за перекрытия пленками дыхания).
Дифтиритическое воспаление развивается на слизистых с многослойным плоским эпителием – это ротоглотка и нос, иногда слизистые глаз.
В таком случае происходит некроз и всего эпителия, и подлежащих под ним тканей, что приводит к образованию очень плотных, как бы припаянных пленок, которые очень трудно отделяются.
Дифтиритический токсин поражает и близлежащие к ротоглотке лимфатические сосуды, они перестают отводить жидкость от ротоглотки, в результате чего развивается отек тканей. Сначала он затрагивает область миндалин, а затем распространяется на область шеи и даже грудной клетки.
Кроме того, при такой форме в кровь активно всасываются токсины, приводя к выраженному поражении внутренних органов. Особенно чувствительными к поражению токсином являются сердце с развитием миокардита – воспаления сердца, почки с развитием токсического нефрита, легкие с развитием фибринозной пневмонии, и нервная система с развитием невритов отдельных нервов.
Как же проявляется клинически?
Дифтерия – болезнь многоликая, у нее много локализованных, распространенных и еще и общая, затрагивающая почти весь организм, формы.
Кроме того, особая опасность дифтерии и ее сложность заключается в том, что у нее есть типичная (то есть классическая, с пленками) форма и нетипичная, которая более опасна.
Различают дифтерию зева, гортани, носа, глаз, половых органов, кожи, реже уха или раневая. Может быть комбинированная форма – двух удаленных друг от друга областей.
Дифтерия ротоглотки.
Может начинаться как ангина, поэтому при всех ангинах всегда берут так называемый «мазок на BL». Обычно начинается все с высокой температуры, болей в горле при глотании.
При катаральной форме налеты на миндалинах не образуются, при островковой обычно бывает отечность миндалин и дужек, они ярко красные с синюшным оттенком, покрытые в углублениях серым налетом.
При пленчатой форме налеты покрывают все поверхности ротоглотки, сначала они светло-розовые, к кончу первых суток пропитываются фибрином и превращаются в гладкие поверхности серого цвета. Начинающиеся пленки можно снять пленкой или шпателем, а вот фибриновые обычно снимаются очень тяжело.
Под ними остается кровящая поверхность. Кроме этого, чтоб отличить дифтерию от других болезней с пленками есть характерный тест – при погружении пленки в стакан с водой она не растворяется, не тонет и не меняет формы, на предметном стекле пленку растереть невозможно.
При распространенной форме в ротоглотке происходит переход пленок и воспаления на мягкое и твердое небо. Язычок, слизистые полости рта, в гортань и нос.
Токсическая форма очень опасна – при ней заболевание развивается крайне тяжело, температура до 40 градусов, боли в области шеи, болезненность лимфоузлов с прогрессирующим отеком шеи, причем он может быть при третьей степени распространен до уровня ключиц.
Наблюдается болезненный спазм жевательных мышц, сильные головные боли, озноб, отказ от еды, выраженная бледность, повторные рвоты, боли в животе, начала возбуждение сознания, переходящее в тяжелое угнетение. Оно может развиться в период до двух суток. Одним из характерных признаком дифтеритического отека и пленок является характерный приторно-сладкий запах изо рта ребенка.
Дифтерия гортани.
Начинается не так остро, как дифтерия ротоглотки, однако, очень опасна развитием истинного крупа, отека гортани – дифтеритического, от которого в основном гибнут дети при этой форме. Причем дифтерия гортани может развиться как самостоятельно, так и при переходе процесса со рта или носа.
В развитии крупа выделяется три стадии – начинается все с резкого, громкого кашля, который быстро переходит в грубый, лающий, затем теряя звучность, становится осиплым. Одновременно с ним голос ребенка становится хриплым, нечистым, а затем совершенно беззвучным. Кашель постепенно переходит в стадию стеноза. Где наблюдается шумное дыхание в втяжением податливых мест грудной клетки.
если не оказывается должной помощи это все переходит в стадию асфиксии. После психомоторного возбуждения силы ребенка истощаются, происходит утомление дыхательных мышц, снижается тонус дыхательного центра, ребенок становится спокойнее, появляется сонливость. адинамия. Дыхание становится учащенным, поверхностным, втяжения податливых мест становятся менее выраженными.
Конечности становятся холодными, пульс нитевидный, очень частый, затем происходит нарушение кровообращения и дыхания с гибелью.
Дифтерия носа, кожи и других мест встречается редко.
Как лечить?
Больного ребенка с малейшими подозрениями на дифтерию обязательно кладут в стационар. При подтверждении диагноза проводят специфическую терапию антитоксической противодифтерийной сывороткой АПДС.
Кстати, в середине 40-50 годов, когда дифтерия была широко распространена, АПДС была в карманной аптечке всех врачей-педиатров. Это было оправдано – сыворотку вводили на ранних этапах, тем самым спасая жизни детей.
На сегодня этой сыворотке в аптечке врача нет, так как к нашей большой радости дифтерия встречается нечасто.
Дозу сыворотки рассчитывают в зависимости от вида и формы дифтерии, обычно ее колют либо внутримышечно, а в очень тяжелых формах внутривенно. Если форма нетяжелая обычно это однократное введение, если тяжелая, могут потребоваться повторные введения.
Кроме этого, для снятия интоксикации показаны капельные введения детоксицирующих растворов, а для подавления размножения дифтерийных микробов назначаются антибиотики. Все стальные мероприятия проводят исходя из симптомов болезни – это и жаропонижающие, и противоаллергические, и общеукрепляющие мероприятия.
На все время лечения показана изоляция и строгий постельный режим. При своевременно начатом лечении и введении АПДС прогноз благоприятный, ребенка можно спасти.
Профилактика.
Основным методом профилактики на сегодня является вакцинация детей, начиная с трехмесячного возраста, отдельными или комбинированными вакцинами вместе со столбняком и коклюшем.
На сегодня разрешено к применению много вакцин – противодифтерийный компонент содержится в комбинированных вакцинах АКДС производства России, Тетракок, Бубокок, Инфанрикс, Инфанрикс ПЕНТА или ГЕКСА, Пентаксим.
Кроме того, выделяются АДС и АДС-анатоксины, и отдельно АС анатоксин. Все они применяются для плановой вакцинации и ревакцинации у детей и анатоксины у взрослых.
Вакцинация комбинированными вакцинами осуществляется трехкратно, с интервалом в полтора месяца начиная с трехмесячного возраста, а через год проводится ревакцинация. Кроме того, каждые 10 лет проводится ревакцинация АДС вакциной для поддержания антитоксического иммунитета от столбняка и дифтерии.
Алена Парецкая, педиатр
Профилактика дифтерии — Официальный сайт ОБУЗ «Центр общественного здоровья и медицинской профилактики»комитета здравоохранения Курской области
Дифтерия – острое тяжелое инфекционное заболевание, которым болеют как дети так и взрослые.
Заболевание вызывается микробом – дифтерийной палочкой, который поселяется в носоглотке человека.
При разговоре, чихании, кашле микробы рассеиваются в окружающем воздухе, а затем вместе с вдыханием воздуха проникают в организм здорового человека.
Источниками заражения дифтерией могут быть: как больной человек, так и бактерионоситель (человек, перенесший заболевание дифтерией, но не освободившийся от бактерий, или здоровый носитель палочек), а так же предметы домашнего обихода, с которыми контактировал больной (полотенце, посуда, книги, игрушки).
Попадая на слизистую носоглотки, дифтерийная палочка размножается там и вырабатывает яд – токсин, вызывающий воспаление слизистой с образованием пленок или «налетов».
Клинически заболевание проявляется в виде: дифтерии носа, глаза, кожи, зева и гортани.
Заболевание может протекать легко у детей, привитых против дифтерии и очень тяжело, с развитием тяжелых осложнений со стороны сердца, почек, нервной системы и нередко с неблагоприятным исходом – у не привитых
Основным эффективным способом профилактики дифтерии является проведение профилактических прививок.
Прививки начинаются с 3-х месячного возраста ребенка. Вакцинация состоит из 3 прививок с интервалом 1,5 месяца. Для поддержания иммунитета через 1,5-2 года проводится первая ревакцинация, а затем в 9 и 16 лет. В дальнейшем для сохранения иммунитета ревакцинация должна проводиться взрослому населению каждые 10 лет.
Перед прививкой ребенок тщательно осматривается врачом и ему измеряется температура тела.
Профилактические прививки проводятся в специально выделенном кабинете, обученным медицинским работником, одноразовым шприцом.
Вакцина, применяемая для прививок, проходит тщательный контроль в специальном контрольном институте и имеет разрешение на ее применение.
Противопоказания к проведению профилактических прививок обычно носит временный характер. Детям, не привитым в установленные сроки, в связи с временными противопоказаниями, прививки проводятся по индивидуальной схеме согласно рекомендациям специалистов.
На введение вакцины в отдельных случаях может быть реакция: местная и общая. Местная реакция выражается в покраснении и небольшом уплотнении диаметром 0,5-2 см в месте введения вакцины. Обычно уплотнение рассасывается в течение 2-5 дней.
Общая реакция, которая отмечается в редких случаях, характеризуется недомоганием, повышением температуры и держится не более 1-2 дней.
Уважаемые родители! В случае появления у ребенка или взрослого длительного насморка с раздражением кожи около носа, ангины с наложениями на миндалинах не занимайтесь самолечением, а срочно обращайтесь к врачу, так как только своевременно начатое специфическое лечение может предупредить дальнейшее развитие заболевания дифтерией и возникновение тяжелых осложнений.
скарлатина Это заболевание относится к группе инфекций, вызываемых стрептококками, поэтому заразится можно не только от больного скарлатиной, но в некоторых случаях и от больных стрептококковой ангиной или назофарингитом. И наоборот, люди бывшие в контакте с больным скарлатиной, могут заболеть ангиной.
|
| |
| |
| Сопутствующие материалы из IAC | |
| Вакцины Последние рекомендации, новости, информация и ресурсы от IAC | |
| Наборы слайдов PowerPoint Наборы слайдов по вопросам иммунизации и болезням, которые можно предотвратить с помощью вакцин | |
| Истории незащищенных людей Истории и отзывы о людях, которые пострадали или умерли от болезней, предупреждаемых с помощью вакцин | |
| Видео недели Еженедельная подборка ВАК рекламных роликов и видео, повышающих осведомленность о проблемах иммунизации |
Клиническая картина дифтерии: анамнез, физикальный, причины
Автор
Брюс М Ло, доктор медицины, магистр делового администрирования, CPE, RDMS, FACEP, FAAEM, FACHE Начальник отделения неотложной медицины, больница общего профиля Сентара Норфолк; Врач-врач центра трансфера Sentara; Профессор и помощник директора программы, Основной академический факультет, Департамент неотложной медицины, Медицинская школа Восточной Вирджинии; Член правления Американской академии экстренной медицины
Брюс М. Ло, доктор медицины, магистр делового администрирования, CPE, RDMS, FACEP, FAAEM, FACHE является членом следующих медицинских обществ: Американской академии экстренной медицины, Американской ассоциации руководителей врачей, Американского колледжа врачей неотложной помощи, Американский колледж руководителей здравоохранения, Американский институт ультразвука в медицине, Ассоциация медсестер скорой помощи, Медицинское общество Вирджинии, Норфолкская медицинская академия, Общество академической неотложной медицины
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Барри Дж. Шеридан, DO Главный воин в переходной службе, Армейский медицинский центр Брук
Барри Дж. Шеридан, DO является членом следующих медицинских обществ: Американская академия экстренной медицины
Раскрытие: нечего раскрывать.
Главный редактор
Джетер (Джей) Притчард Тейлор, III, доктор медицины Доцент кафедры хирургии Медицинской школы Университета Южной Каролины; Лечащий врач, клинический инструктор, специалист по комплаенсу, отделение неотложной медицины, больница Palmetto Richland
Джетер (Джей) Притчард Тейлор, III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американская медицинская ассоциация, Колумбийское медицинское общество, Общество академической неотложной медицины, Колледж врачей неотложной помощи Южной Каролины, Медицинская ассоциация Южной Каролины
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Наемный подрядчик — главный редактор Medscape.
Дополнительные участники
Стивен Конрад, доктор медицины, доктор медицины Заведующий отделением неотложной медицины; Руководитель многопрофильной службы интенсивной терапии, профессор кафедры неотложной помощи и внутренней медицины, Центр медицинских наук Университета штата Луизиана
Стивен Конрад, доктор медицинских наук, является членом следующих медицинских обществ: Американский колледж грудных врачей, Американский колледж критиков Медицинская медицина, Американский колледж врачей неотложной помощи, Американский колледж врачей, Международное общество трансплантации сердца и легких, Медицинское общество штата Луизиана, Шоковое общество, Общество академической неотложной медицины, Общество неотложной медицинской помощи
Раскрытие: нечего раскрывать.
Благодарности
Allysia M Guy, MD Штатный врач, Отделение неотложной медицины, Медицинский центр Нижнего штата Нью-Йорка
Раскрытие: Ничего не нужно раскрывать.
Лоренцо Паладино, доктор медицины Доцент кафедры неотложной медицины Научного центра здравоохранения SUNY в Бруклине; Консультант, помощник директора по исследованиям, отделение неотложной медицины, госпитальный центр округа Кингс,
Лоренцо Паладино, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha
Раскрытие: Ничего не нужно раскрывать.
Автор: Эльзбета Пилат, MD Штатный врач, Отделение неотложной медицины, Государственный университет Нью-Йорка, Нижний штат Нью-Йорк, Госпитальный центр округа Кингс,
Раскрытие: Ничего не нужно раскрывать.
Марк А. Сильверберг, доктор медицины, MMB, FACEP Доцент, заместитель директора резидентуры, Департамент неотложной медицины, Медицинский колледж Нижнего штата Нью-Йорка; Персонал-консультант, Отделение неотложной медицины, Университетская больница Статен-Айленда, Больница округа Кингс, Университетская больница, Медицинский центр Нижнего штата Нью-Йорка,
Марк А. Сильверберг, доктор медицинских наук, MMB, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Совета директоров резидентур по неотложной медицине и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Малини К Сингх, MD Старший врач отделения неотложной медицины, Медицинский центр Якоби / Монтефиоре
Раскрытие: Ничего не нужно раскрывать.
Кожная дифтерия | DermNet NZ
Автор: Д-р Дженни Цезарь, регистратор дерматологии, Glamorgan House, Университетская больница Уэльса, Кардифф, Уэльс, Великобритания. Главный редактор DermNet NZ: адъюнкт А / проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом.Июнь 2020.
Добавьте фото кожной дифтерии
Что такое кожная дифтерия?
Дифтерия — это бактериальная инфекция, вызываемая Corynebacterium diphtheriae и C. ulcerans , грамположительными бациллами. Обычно это влияет на дыхательную систему, а также может поражать кожу. Хотя заражение C. diphtheriae можно предотвратить с помощью вакцинации и очень редко встречается в странах с программой иммунизации, C.Инфекция ulcerans не предотвращается вакцинацией и является новым зоонозным патогеном.
Кожная дифтерия представляет собой медленно заживающую язву.
Corynebacterium diphtheriae
Кто болеет кожной дифтерией?
Кожная дифтерия обычно встречается в тропических регионах, где C. diphtheria является эндемичным, в том числе в:
- Азии
- Африка
- Южно-Тихоокеанский регион
- Ближний Восток
- Карибский бассейн
- Южный США.
В развитых странах кожная дифтерия чаще всего проявляется у невакцинированных лиц после поездки в эндемичный регион или заражения от домашних или диких животных.
Вспышки кожной дифтерии были зарегистрированы в неблагополучных общинах, живущих в перенаселенных условиях с плохим доступом к санитарным условиям и медицинскому обслуживанию.
Передача C. diphtheriae происходит при прямом контакте с инфицированной кожей и загрязненными повязками.
Сообщалось также о кожной дифтерии после нанесения традиционных татуировок.
Что вызывает кожную дифтерию?
Кожная дифтерия вызывается инфекцией Corynebacterium diphtheriae и зоонозной Corynebacterium ulcerans , которая является преобладающей причиной в Великобритании и Европе.
C. diphtheriae — это грамположительная неинкапсулированная палочка. Как токсикогенные, так и нетоксигенные штаммы причастны к кожной инфекции.
Каковы клинические признаки дифтерии?
Токсигенные штаммы C. diphtheriae вызывают системную токсичность.
Респираторное заболевание, вызванное дифтерией, обычно проявляется в виде ангины, шейной лимфаденопатии и прогрессирующего респираторного дистресса. При осмотре глотка покрыта толстой оболочкой серого цвета. Сопутствующие респираторные и кожные инфекции встречаются редко.
Кожная дифтерия
Кожная дифтерия обычно является язвенной.Он начинается с пузырька или пустулы, которая быстро разрушается, образуя четко выраженную поверхностную язву с выступающим краем. Язва часто описывается как перфорированная. Язвы могут быть одиночными или множественными, от нескольких миллиметров до сантиметров в диаметре. Чаще всего поражаются руки, ступни и ноги. Изначально язва болезненна, со временем становится бессимптомной. По мере углубления язвы в основании образуется коричнево-серая адгезивная мембрана или псевдомембрана.Окружающая кожа имеет цвет от розового до пурпурного и может опухать, приобретать скрученный вид и возможные волдыри. Могут увеличиваться регионарные лимфатические узлы.
Кожные дифтерийные язвы обычно заживают спонтанно в течение 2–3 месяцев, оставляя вдавленные рубцы.
Локальное повреждение кожи часто предшествует инфекции, например, ссадина или укус насекомого. Кожная дифтерия также выявляется после колонизации и инфицирования существующего кожного заболевания, такого как дерматит или чесотка.
Кожную дифтерию сложно отличить от кожной инфекции, вызванной другим патогеном, особенно с учетом ее относительной редкости в развитых странах.
Каковы осложнения кожной дифтерии?
В отличие от респираторной дифтерии, при которой наблюдается медленный иммунный ответ, который может не привести к последующему иммунитету, кожная дифтерия обычно приводит к быстрому ответу антител. Это означает, что у людей с кожной инфекцией вряд ли разовьется сопутствующая дифтерия глотки.
Системная токсичность кожной дифтерии, вызванная токсигенными штаммами бактерий, встречается редко и встречается только в 1-2% случаев.
Возможные системные осложнения, связанные с токсигенной дифтерией, включают:
- Миокардит
- Полиневрит
- Остеомиелит
- Септический артрит.
Зараженная кожа может быть резервуаром респираторной дифтерии у других, особенно в регионах, где коллективный иммунитет низкий из-за неоптимальной иммунизации.
Как диагностируется кожная дифтерия?
Диагноз кожной дифтерии следует рассматривать для незаживающей язвы, как правило, после недавней поездки в эндемичный регион.
C. diphtheriae или C. ulcerans можно культивировать из мазка с бактериальной раны.
Поскольку лабораторная обработка дифтерии может быть не рутинной, крайне важно предоставить полную клиническую информацию, чтобы предупредить лабораторию о необходимости посева на атипичные организмы.
Какой дифференциальный диагноз при кожной дифтерии?
Дифференциальный диагноз кожной дифтерии включает:
- Pyoderma gangrenosum — быстро увеличивающаяся болезненная язва с подрезанным краем
- Кожный лейшманиоз — паразитарная инфекция, передающаяся москитами, инфицированными простейшими Leishmania
- Тропическая язва — быстро увеличивающаяся болезненная язва с пурпурными краями и некротическим очагом
- Фрамбезия — хроническая тропическая инфекция кожи, вызываемая Treponema pallidum pertenue
- Шанкроид — одна или несколько болезненных язв, вызванных Haemophilus ducreyi .
Как лечить кожную дифтерию?
Кожная дифтерийная инфекция требует выявления и лечения для предотвращения распространения болезни. Лечение включает:
- Антибиотики, такие как эритромицин (40 мг / кг / день; максимум 2 г / день) в течение 14 дней
- Антитоксин для нейтрализации токсигенных системных эффектов может быть рассмотрен для мембранозных язв размером более 2 см 2 и у пациентов с системными токсигенными симптомами
- Изоляция для уменьшения распространения болезней.
Случаи не заразны после 48 часов лечения соответствующими антибиотиками.
Дифтерия в Новой Зеландии является заболеванием, подлежащим регистрации, поэтому следует обратиться за консультацией в области общественного здравоохранения. Рекомендуется отслеживать контакты. Следует взять мазки из носа, глотки и кожи. При контактах может потребоваться профилактика эритромицином 500 мг 1 раз в сутки в течение 7–10 дней.
Вакцинация необходима для укрепления коллективного иммунитета и снижения риска передачи C. diphtheriae .В Новой Зеландии вакцинация против дифтерии включена в Национальный график иммунизации и проводится одновременно с столбняком и коклюшем, а иногда также с полиомиелитом, гепатитом B и Haemophilus influenzae типа b.
Каковы исходы кожной дифтерии?
Прогноз при неосложненной кожной дифтерии хороший, в большинстве случаев поддается лечению пероральными антибиотиками и простыми мерами по уходу за раной.
Сообщается о 5–10% смертности при системной токсигенной дифтерии.
Чтобы предотвратить повторное заражение, люди и близкие люди должны следить за тем, чтобы их прививочный статус был актуальным.
Тонзиллит и бык • ЛИТФЛ • Медицина тропических путешествий
он же Проблемы с тропическим путешествием 011
Вы работаете на крайнем севере Квинсленда и встречаетесь с 20-летним мужчиной из числа коренного населения, больным тонзиллитом, во время вашего краткосрочного пребывания в палате отделения неотложной помощи.
Ему в течение ночи вводили пенициллин и метронидазол внутривенно, но состояние его ухудшается, и теперь он не может открыть рот дольше 1 часа.5 см и опухшая шея (некоторые могут сказать «бычья шея»).
Вдобавок теперь у него дыхание « булькающих, ». Его доставили в ОТ для интубации отоларингологом, и они сообщили о проходимости дыхательных путей 4 степени с « больших серых миндалин и влажных чешуек ».
Q1. Какая у вас разница?
Ответ и интерпретация
- Вирусный фарингит
- EBV
- Стрептококк группы А
- Кандидоз полости рта
- Эпиглоттит
- Дифтерия
- Ангина Людвига
Q2.В чем причина тонзиллита у этого мужчины?
Ответ и интерпретация
Дифтерия .
The
слово дифтерия происходит от греческого слова, обозначающего кожу, которое относится к
прочная глоточная мембрана, которая является клиническим признаком
инфекционное заболевание.
Вот коллекция изображений « серая псевдомембранозная пластинка e». Бляшка возникает в тозиллофарингеальной области в 2/3 случаев, но может поражать гортанную, носовую и трахеобронхиальную области.Изображение 1 — это на самом деле дверь вашего сарая «, обычный тонзиллит, » для сравнения.
Q3. Что такое дифтерия и как передается?
Ответ и интерпретация
Дифтерия вызывается грамположительной палочкой Corynebacterium diphtheriae или Corynebacterium ulcerans .
Дифтерия передается воздушно-капельным путем или иногда при прямом контакте с C. diphtheriae инфицированной кожей или предметом / одеждой. В
некоторые округа C.ulcerans перемещается из своего резервуара крупного рогатого скота в человека
население потреблением непастеризованного молока или тесным контактом.
Инкубационный период дифтерии составляет 2–5 дней.
Q4. Как бы вы подтвердили свой клинический диагноз?
Ответ и интерпретация
Необходимо обнаружить как бактерию, так и токсин. Бессимптомный глоточный
носительство относительно распространено, поэтому вы можете переносить токсин или
гены токсина, но не имеют клинических проявлений.
Мазок из глотки MC&S — Грамм
окраска показывает грамположительные палочки в распределении «китайских иероглифов»
для предположительного диагноза. Смажьте горло и под мембраной, если
возможный. Этикетка для дифтерии, так как это нужно выращивать на Loffler’s или
СМИ Тиндейла. Для тех из вас, кто проводит время в лаборатории, это
положительный по каталазе, отрицательный по уреазе, положительный по цистиназе и
пиразинамидаза отрицательный.
ПЦР мазок из глотки —
обнаруживают последовательность ДНК, кодирующую субъединицу А токсина.Если отрицательный
это исключает дифтерию, если положительный результат, вам также потребуется положительный результат.
культура, поскольку результат указывает только на наличие гена, а не
заразительность.
Прочие анализы на токсины — есть
экспресс-иммуноферментный анализ (EIA) для обнаружения токсина и элек
тест, в котором используется пропитанная антитоксином фильтровальная бумага, наложенная на агар
посев на организм (на выполнение требуется 24-48 часов).
Q5. Как дифтерия причиняет вред?
Ответ и интерпретация
С.diphtheriae прикрепляется к
эпителиальные клетки слизистой оболочки. Здесь экзотоксин выделяется эндосомами.
вызывает местную воспалительную реакцию с последующим разрушением тканей и
некроз клеток.
Воспаление, опосредованное лимфатическим и гематологическим распространением, означает, что эндотоксин распространяется по всему телу, что может привести к повреждению:
- Почки — почечная недостаточность и гипотензия.
- Миокард — В некоторых исследованиях 2/3 пациентов будут иметь миокардит (изменения ST-T, удлинение QTc и / или блокада сердца первой степени — обычно по мере улучшения местных респираторных симптомов или через 7-14 дней после начала симптомы).C. diphtheria также может вызывать эндокардит и микотические аневризмы.
- Нервная система — у 75% пациентов с тяжелым заболеванием разовьется паралич мягкого неба или задней стенки глотки, черепные невропатии и некоторые периферические невриты (через несколько недель или месяцев), что приведет либо к легкой слабости, либо к полному параличу.
Эндотоксин дифтерии состоит из 2 субъединиц — А и В.
- Субъединица В связывается с рецептором на поверхности клетки-хозяина, а затем протеолитически расщепляет липидный слой мембраны, позволяя субъединице А проникать в клетку.
- Затем субъединица A подавляет синтез нормального клеточного белка
Q6. Кто рискует заразиться дифтерией?
Ответ и интерпретация
Прививка от дифтерийного анатоксина включена в детство
график вакцинации с 1920-х годов в большинстве развитых стран.
Таким образом, наибольшему риску подвергаются непривитые.
Спорадические вспышки наблюдаются в основном в неблагополучных группах, которые живут в условиях скопления людей.
Взрослые и дети до 5 лет подвергаются наибольшему риску смерти от дифтерии с уровнем смертности до 20%.
** Ежегодно регистрируемые случаи дифтерии во всем мире и охват АКДС3 1980-2016 гг.
Q7. Как дифтерия проявляется клинически?
Ответ и интерпретация
C. diphtheriae может инфицировать любые клетки слизистой оболочки. Существует двух основных форм болезни (плюс бессимптомное носительство):
1. Дифтерия дыхательных путей (носовая, глоточная и гортанная):
- Первоначально пациенты обращаются с симптомами, подобными ИВДП — фарингитом, лихорадкой и шейной лимфаденопатией.
- По мере прогрессирования болезни у них появляется опухшая шея («бычья шея» — признак злокачественной инфекции) и над миндалинами образуется толстая серая «псевдомембрана» (примечательно, что она будет кровоточить, если соскоблить).
- Наиболее частой причиной смерти на 3-5 день болезни является обструкция дыхательных путей или асфиксия после псевдомембранной аспирации.
- Миокардит, опосредованный экзотоксинами, встречается примерно в 60% случаев и является второй по частоте причиной смерти. Общая смертность от дифтерии составляет 5-10% даже при адекватном лечении.
- При дифтерии гортани пациенты могут иметь только кашель и охриплость голоса, так как гортань может быть единственным пораженным участком. При ларингоскопии выявляется псевдомембрана гортани.
2. Кожная дифтерия
- Кожная дифтерия представляет собой незаживающую язву, покрытую «грязной» серой пленкой. Иногда болезнь прогрессирует до респираторной дифтерии, но это бывает редко из-за быстрого ответа на лечение.
Q8. Как лечить дифтерию?
Ответ и интерпретация
Важно лечить как антибиотиками, так и дифтерийным антитоксином (DAT) до подтверждающего диагноза , поскольку задержка введения антитоксина связана со значительным увеличением смертности.
Если вы подозреваете это, немедленно лечите. Обычно возникают логистические задержки с получением DAT, например, в Австралии (он хранится только в Брисбене), а поставки во всем мире ограничены из-за продолжающихся вспышек.
- Изолируйте пациента и соблюдайте универсальные меры предосторожности и меры предосторожности, связанные с каплями.
- Заблаговременно защитите дыхательные пути.
- Внутривенные антибиотики:
- Эритромицин перорально или внутривенно (40 мг / кг / день; максимум 2 г / день — взрослые 500 мг каждые 6 часов) в течение 14 дней ИЛИ
- Прокаин пенициллин G OD IM (300000 ЕД каждые 12 часов <10 кг и 600000 U каждые 12 часов> 10 кг), затем перорально принимали пенициллин V (250 мг каждые 6 часов) в течение 14 дней.
- Пациент не заразен через 24 часа после начала приема антибиотиков.
- Повторите посевы через 24/48 часов и через 2 недели после завершения лечения для подтверждения эрадикации
Дифтерийный антитоксин (DAT)
DAT производится как противоядие от змей (гиперимунизированные лошади), поэтому введение осуществляется в соответствии с противоядием от змей. Он нейтрализует несвязанный экзотоксин до того, как он попадет в клетки. Доза в зависимости от степени тяжести заболевания (20 000 — 120 000 единиц):
.
- 20-40 000 при заболевании глотки / гортани <48 часов
- 40-60 000 при заболевании носоглотки
- 80–120 000 при заболевании> 3 дней или диффузном отеке шеи.
- 20-40 000 кожных поражений только после консультации со специалистом.
Осложнения, наблюдаемые при применении противоядия от змеи: анафилаксия и сывороточная болезнь.
** Подробная информация о вакцинации против дифтерии и антитоксине против дифтерии.
Q9. Как предотвратить дифтерию?
Ответ и интерпретация
Массовая вакцинация — лучшая форма профилактики. ВОЗ рекомендует провести серию первичной вакцинации из 3 доз дифтерийным анатоксином с последующей бустерной дозой.
Дети в Австралии и Новой Зеландии получают до 6 доз вакцины АКДС (дифтерийный, столбнячный и бесклеточный коклюшный токсоид).
Взрослым условно-патогенные бустерные дозы вводятся вместе с вакцинами ADT или Boostrix, которые чаще используются для лечения столбняка и коклюша. Исследования Serb-Surveillance в Великобритании показывают, что 50% взрослых в возрасте старше 30 являются восприимчивыми к этому заболеванию, и этот показатель увеличивается до 70% среди пожилых людей.
Людям, находящимся в тесном контакте с больным дифтерией, необходимо провести мазок и сделать им бустерную вакцину, а также профилактические антибиотики в течение 2 недель (пенициллин или эритромицин).
Пациенты с дифтерией в больнице должны быть изолированы от респираторных капель, а их постельное белье и одежда обеззаражены.
Разрешение дела
Результат дела
В отделении интенсивной терапии у пациента развился миокардит с полной блокадой сердца, потребовавшей временной кардиостимуляции. Он получил DAT на 3-й день болезни. К сожалению, несмотря на агрессивную поддерживающую терапию, у него развилась полиорганная недостаточность, и он скончался на 16-й день болезни.
Список литературы
• Д-р Дженнифер Хо: ID, врач QLD, Австралия
• Д-р Марк Литтл: ED, врач QLD, Австралия
МБЧБ, MEmergHlth, FACEM.Врач скорой помощи киви работает в тропическом районе Крайнего Севера Квинсленда. Рабочие интересы включают маленьких людей и стремление к тому, чтобы дела шли быстрее и лучше. Вне работы Я на всю жизнь чудо, преданный участник фестивалей, периодически занимаюсь спортом с малышами и иногда бодибилдером
Предыдущий пост
Темный рыцарь
Следующее сообщение
LITFL Отзыв 343
Диптерия
Версия этого информационного бюллетеня в формате PDF
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae .
Есть два типа дифтерии; один тип влияет на дыхательные пути, а другой — на кожу. Чаще всего поражаются миндалины, горло или нос. Дифтерия — редкое заболевание в Соединенных Штатах, в первую очередь из-за широко распространенной иммунизации. Случаи дифтерии чаще всего возникают среди невакцинированных или недостаточно вакцинированных лиц. Последний зарегистрированный случай дифтерии в Мэриленде произошел в 1973 году, а за последние годы в Соединенных Штатах было зарегистрировано менее 5 случаев.
Дифтерия передается от человека к человеку при контакте с инфицированными выделениями.
Дифтерия может передаваться при контакте с выделениями из носа, горла, кожи, глаз и пораженных участков инфицированного человека. В редких случаях дифтерия также может передаваться через контакт с предметами, загрязненными выделениями из очага поражения. Больной дифтерией обычно заразен до 2 недель, но редко более 4 недель. Инфицированный человек должен оставаться в изоляции до тех пор, пока два лабораторных теста, взятых с интервалом в 24 часа, не будут отрицательными через 24 часа после прекращения приема антибиотиков.
Симптомы, на которые следует обратить внимание, включают:
- Боль в горле
- Субфебрильная температура
- Отек шеи («бычья шея»)
- Густой белый или сероватый налет на спинке носа или горле
- Поражения кожи (характерные для кожной дифтерии)
Симптомы могут проявиться через 2–5 дней (диапазон 1–10 дней) после заражения, а иногда и проявляться дольше.
Лабораторные исследования необходимы для подтверждения дифтерийной инфекции.
Людям, которые думают, что они больны дифтерией, следует немедленно обратиться к врачу или в местный отдел здравоохранения для тестирования. Врачи могут подтвердить диагноз, взяв тампоном образец ткани из горла. Врачи также могут взять образец ткани из инфицированной раны и протестировать его в лаборатории, чтобы определить тип дифтерии, поражающей кожу.
Обратитесь к врачу для лечения.
Если врач подозревает дифтерию, лечение следует начинать немедленно, даже до получения результатов лабораторных исследований.Инфицированному человеку следует дать антитоксин, чтобы остановить циркуляцию токсина дифтерии в организме. Для лечения инфекции также следует назначать определенные антибиотики. Проконсультируйтесь со своим врачом или в местном отделе здравоохранения.
Лицо, находящееся в тесном контакте с больным дифтерией , также должно пройти лечение. Следует быстро выявлять тесные контакты и отслеживать симптомы дифтерии. Контактные лица должны быть проверены на дифтерию, дать им антибиотики и соответствующую возрасту дозу вакцины, содержащей дифтерию.Близкие контакты могут включать:
- Лица, проживающие в одном доме;
- Лица, контактирующие с выделениями изо рта или носа, например, при кашле, чихании, поцелуях или половом контакте. Сюда также входят люди, которые делятся едой и столовыми приборами;
- Лица, прошедшие лечение, например, реанимацию «рот в рот» или интубацию; или
- Тесные контакты в детских учреждениях и детских садах или школах.
Дифтерию можно предотвратить с помощью вакцины против дифтерии.
Каждый ребенок должен получить вакцину от дифтерии в возрасте 2, 4, 6 и 15–18 месяцев, а еще одну дозу — в возрасте 4–6 лет до поступления в школу. Бустерная доза вакцины против дифтерии также рекомендуется в возрасте от 11 до 12 лет, если с момента последней дозы прошло 5 лет. Соответствующая возрасту вакцинация против дифтерии требуется для поступления в детские учреждения и школы Мэриленда. Для получения дополнительной информации о вакцине от дифтерии посетите: https://www.cdc.gov/diphtheria/vaccination.html.
| Определение (MEDLINEPLUS) | Дифтерия — серьезная бактериальная инфекция. Вы можете заразиться от человека, который болеет инфекцией и кашляет или чихает. Обычно он поражает нос и горло и вызывает сильную боль в горле, опухшие железы, жар и озноб.Но если его не диагностировать и не лечить, он производит яд в организме, который может вызвать серьезные осложнения, такие как сердечная недостаточность или паралич. Вакцина против дифтерии, коклюша и столбняка (АКДС) может предотвратить дифтерию, но ее защита не длится вечно. Взрослые должны получать новую дозу или ревакцинацию каждые 10 лет. Дифтерия очень редко встречается в Соединенных Штатах из-за вакцины. Центры по контролю и профилактике заболеваний |
| Определение (NCI) | Грамположительная бактериальная инфекция, вызванная Corynebacterium diphtheria.Обычно он затрагивает полость рта, глотку и носовую полость. У пациентов появляются псевдомембраны в пораженных участках и проявляются признаки и симптомы инфекции верхних дыхательных путей. Токсин дифтерии может вызывать миокардит, полиневрит и другие системные эффекты. |
| Определение (MSH) | Локализованная инфекция слизистых оболочек или кожи, вызванная токсигенными штаммами CORYNEBACTERIUM DIPHTHERIAE.Для него характерно наличие псевдомембраны в месте заражения. ДИФТЕРИЙНЫЙ ТОКСИН, продуцируемый C. diphtheriae, может вызывать миокардит, полиневрит и другие системные токсические эффекты. |
| Определение (CSP) | локализованная инфекция слизистых оболочек или кожи, вызванная токсигенными штаммами Corynebacterium diphtheriae; для него характерно наличие псевдомембраны в месте заражения; дифтерийный токсин, продуцируемый C.diphtheriae, может вызывать миокардит, полиневрит и другие системные токсические эффекты. |
| Концепции | Заболевание или синдром ( T047 ) |
| MSH | D004165 |
| ICD9 | 032.9, 032 |
| ICD10 | A36 |
| SnomedCT | 154299004, 186349009, 187323007, 3739008, 397428000, 276197005 |
| LNC | LA10452-3 |
| Английский | Дифтерия, дифтерия, дифтерия неуточненная, [X] Дифтерия неуточненная, дифтерия, дифтерия (диагноз), дифтерия БДУ, дифтерия [заболевание / обнаружение], дифтерия БДУ (нарушение), коринебактерия (дифтерия, неуточненная инфекция) ), Инфекция, вызванная Corynebacterium diphtheriae, Дифтерия (заболевание), Инфекция, вызванная Corynebacterium diphtheriae (заболевание), дифтерийная; инфекция, инфекция; Corynebacterium diphtheriae, инфекция; дифтерийные, Corynebacterium diphtheriae; инфекция, дифтерия, БДУ |
| Голландский | diffterie, niet-gespecificeerd, Corynebacterium diphtheriae-influenctie, Corynebacterium diphtheriae; Инфекция, дифтерич; заразность, заразность; Corynebacterium diphtheriae, инфекция; diffterisch, Difterie, niet gespecificeerd, difterie, Difterie |
| Французский | Diphtérie, non-précisée, Infection à Corynebacterium diphtheriae, Diphtérie |
| Немецкий | Diphtherie, unspezifisch, Corynebacterium diphtheriae-Infektion, Diphtherie, nicht naeher bezeichnet, Diphtherie |
| Итальянский | Infezione da Corynebacterium diphtheriae, Difterite non specificata, Difterite |
| Португальский | Difteria NE, Infecção por Corynebacterium diphtheriae, Difteria |
| Испанский | Infección por Corynebacterium diphtheriae, Difteria no especificada, [X] difteria, no especificada, [X] diffteria, no especificada (trastorno), diffteria, SAI, инфекция por Corynebacterium diphteriae, difteria, SAI (trastorno), дифтерия, дифтерия , Инфекция пор Corynebacterium diphtheriae (trastorno), Инфекция пор Corynebacterium diphtheriae, Difteria |
| Японский | ジ フ テ リ ア 、 詳細 不明, ジ フ テ リ ア, コ リ ネ バ ク テ ム ・ ジ フ テ リ ア 感染, ジ フ テ リ ア シ ョ メ メ, |
| Шведский | Дифтери |
| Чешский | záškrt, Infekce způsobená Corynebacterium diphteriae, Difterie, Difterie, blíže nerčená, difterie, diftérie, mázdřivka |
| Финский | Курккуматя |
| Русский | ДИФТЕРИЯ, ДИФТЕРИЯ |
| Корейский | 디프테리아, 상세 불명 의 디프테리아 |
| Польский | Dyfteryt, Błonica, Zakażenie Corynebacterium diphtheriae |
| Венгерский | дифтерия, nem meghatározott, дифтерия, Corynebacterium diphtheriae fertőzés |
| Норвежский | Дифтери |
15.12C: Дифтерия — Biology LibreTexts
Дифтерия — это инфекция верхних дыхательных путей, которая в значительной степени является доброкачественной, если ее не лечить, при этом вырабатываются очень вредные токсины.
Задачи обучения
- Обсудить роль дифтерийного токсина при дифтерии
Ключевые моменты
- Диптерия вызывается бактериями Corynebacterium diphtheriae и легко лечится антибиотиками. Сейчас это довольно редкое заболевание в развитых странах.
- Если не лечить и инфицировать бактериофагом, то Corynebacterium diphtheriae продуцирует токсины, которые могут привести к смерти.
- Diphtheria toxinis состоит из двух фрагментов, фрагмента A и фрагмента B ;. Фрагмент B связывается с поверхностью клетки-мишени и позволяет проникать в клетки через эндосомы; фрагмент А ингибирует трансляцию белка.
- Фрагмент А подавляет синтез белка, катализируя EF-2, белок, необходимый для движения тРНК во время трансляции белка.
Ключевые термины
- рибозилирование : Присоединение рибозы или рибозильной группы к молекуле, особенно к полипептиду или белку
- трансляция : процесс, происходящий в рибосоме, в котором цепь информационной РНК (мРНК) направляет сборку последовательности аминокислот для образования белка.
Обзор дифтерии
Дифтерия — заболевание верхних дыхательных путей, вызываемое Corynebacterium diphtheriae , факультативной анаэробной грамположительной бактерией.Для него характерны боль в горле, низкая температура и прилипшая мембрана (псевдомембрана) на миндалинах, глотке и / или полости носа. Более легкая форма дифтерии может поражать только кожу. Менее распространенные последствия включают миокардит (около 20% случаев) и периферическую невропатию (около 10% случаев).
Рисунок: График y = x 2
Дифтерия — это заразное заболевание, которое распространяется при прямом физическом контакте или вдыхании аэрозольных выделений инфицированных людей.Исторически сложилось так, что дифтерия была в значительной степени искоренена в промышленно развитых странах с помощью широко распространенной вакцинации. В Соединенных Штатах, например, с 1980 по 2000 год было зарегистрировано 52 случая дифтерии; в период с 2000 по 2007 год было всего три случая, поскольку вакцина против дифтерии, коклюша и столбняка (АКДС) рекомендована всем детям школьного возраста. Бустеры вакцины рекомендуются для взрослых, поскольку польза от вакцины уменьшается с возрастом без постоянного повторного воздействия; они особенно рекомендуются тем, кто едет в районы, где болезнь еще не искоренена.
Расширенные случаи дифтерии
В случаях, которые не ограничиваются инфекцией горла, токсин дифтерии распространяется через кровь и может привести к потенциально опасным для жизни осложнениям, поражающим другие органы, такие как сердце и почки. Токсин может вызвать повреждение сердца, что влияет на его способность перекачивать кровь или способность почек выводить шлаки. Это также может вызвать повреждение нервов, что в конечном итоге приведет к параличу. Примерно от 40% до 50% тех, кого не лечили, могут умереть.
Токсин дифтерии вырабатывается C. diphtheriae только тогда, когда он инфицирован бактериофагом, который интегрирует генетические элементы, кодирующие токсин, в бактерии. Токсин дифтерии представляет собой единый белок с молекулярной массой 60 000 дальтон, состоящий из двух пептидных цепей, фрагмента A и фрагмента B, скрепленных дисульфидной связью. Фрагмент B представляет собой субъединицу распознавания, которая обеспечивает проникновение токсина в клетку-хозяин путем связывания с EGF-подобным доменом гепарин-связывающего EGF-подобного фактора роста (HB-EGF) на поверхности клетки.Это дает сигнал клетке интернализовать токсин внутри эндосомы через рецептор-опосредованный эндоцитоз. Внутри эндосомы токсин расщепляется трипсиноподобной протеазой на отдельные фрагменты A и B. Кислотность эндосомы заставляет фрагмент B создавать поры в мембране эндосомы, тем самым катализируя высвобождение фрагмента A в цитоплазму клетки.
Фрагмент А подавляет синтез новых белков в пораженной клетке. Он делает это, катализируя АДФ-рибозилирование фактора элонгации EF-2 — белка, который необходим для стадии трансляции синтеза белка.Это АДФ-рибозилирование включает перенос АДФ-рибозы от НАД + к дифтамидному (модифицированному гистидину) остатку в белке EF-2. Поскольку EF-2 необходим для перемещения тРНК с A-сайта на P-сайт рибосомы во время трансляции белка, ADP-рибозилирование EF-2 предотвращает синтез белка. АДФ-рибозилирование EF-2 отменяется введением высоких доз никотинамида (форма витамина B3), поскольку это один из конечных продуктов реакции, поэтому большие количества будут вести реакцию в противоположном направлении, противодействуя токсину. .
Рисунок: Повреждение, вызванное токсином дифтерии : Corynebacterium diphtheriae производит токсины, которые могут поражать кожу, вызывая поражения кожи, как показано здесь.
.
 )
)

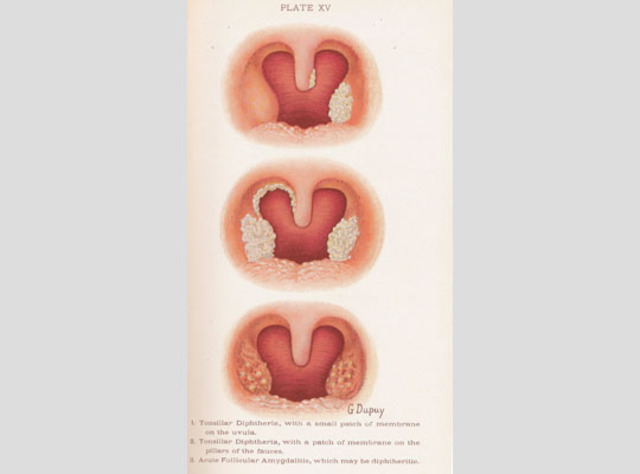 Такие судороги называют опистотонусом.
Такие судороги называют опистотонусом. Раннее введение сыворотки приводит к быстрому улучшению общего состояния больного, исчезновению симптомов интоксикации, отторжение дифтерийных пленок происходит уже через неделю.
Раннее введение сыворотки приводит к быстрому улучшению общего состояния больного, исчезновению симптомов интоксикации, отторжение дифтерийных пленок происходит уже через неделю.
