Инфекционный мононуклеоз:симптомы, лечение, диагностика, классификация
Инфекционный мононуклеоз – острое проявление вирусного заболевания, клинически затрагивающее ротовую область, глотку, селезенку, печень и лимфоузлы. Провокатор его возникновения – герпесвирус Эпштейна-Барра, встречающийся как у взрослых, так и среди детей.
Распространенность недуга не зависит от времени года или пола человека. Впрочем, исследователи выявили некоторую закономерность: у подростков, проходящих пубертатный период, болезнь определяется чаще.
Основные причины
Причина инфекционного мононуклеоза одна – вирус Эпштейна-Барра. Им можно заразиться после контакта с заболевшим человеком. Так как частицы вируса сохраняются в слюне носителя, то основной способ передачи его – воздушно-капельный.
Поймать вирус можно, воспользовавшись одними предметами обихода с зараженным носителем. Часто передача происходит половым путем, а также через поцелуи, невымытые руки, посуду и т.д.
В некоторых случаях вирус передается в момент переливания крови, а также от матери к малышу в период вынашивания.
Наиболее подвержены болезни люди с ослабленным иммунитетом, острой нехваткой полноценного сна и рационального питания.
Симптоматика недуга
Симптомы инфекционного мононуклеоза проявляются не сразу: инкубационный период может колебаться в промежутке от 5 до 45 дней. В некоторых случаях заболевший может отмечать у себя следующие первичные признаки:
- общее физическое недомогание;
- слабость в теле, упадок сил;
- легкую заложенность носа.
Постепенно проявления увеличивают свою интенсивность, к ним добавляются такие симптомы:
- рост температуры тела до отметки на термометре 37,6 градусов;
- боль в горле;
- увеличение миндалин, лимфоузлов.
Спустя время заболевший замечает:
- сильную лихорадку;
- головную боль;
- ломоту в теле;
- острую боль в горле в момент глотания.

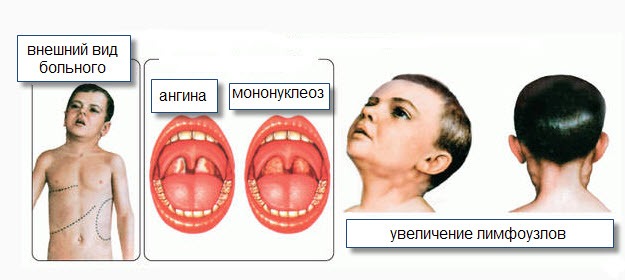
Если обратиться к врачу, то тот может обратить внимание на увеличение размеров селезенки и печени и симптомы фолликулярной, катаральной или язвенно-некротической ангины. К ним относятся увеличение миндалин, желтоватый налет на стенках глотки, возможна легкая кровоточивость.
Инфекционный мононуклеоз у детей по своим проявлениям схож с данным недугом у взрослых, отличаясь лишь повышенной скоростью развития.
После того, как печень и селезенка увеличиваются, они сразу дают сигнал об этом пожелтением глазных склер и кожи, а также более темным цветом мочи заболевшего. Могут наблюдаться кожные высыпания, сопровождающиеся легким зудом.
У вас появились симптомы инфекционного мононуклеоза?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Возможные осложнения
Инфекционный мононуклеоз у взрослых и тем более детей игнорировать нельзя, так как он чреват осложнениями:
- сохраняясь в организме пациента, вирус периодически дает рецидив болезни;
- велика вероятность развития инфекции – стрептококковой или стафилококковой. Попадая в ослабленный организм, бактерии обеспечивают особенно агрессивное проявление;
- менингоэнцефалит – серьезное неврологическое заболевание, затрагивающее церебральное вещество головного мозга;
- увеличившиеся миндалины способны спровоцировать затруднение дыхания и обструкцию верхних дыхательных путей;
- в качестве осложнения инфекционного мононуклеоза у детей возможен гепатит, инфильтрация легких;
- тромбоцитопения – в крайне редких случаях.
Диагностика недуга
Диагностика инфекционного мононуклеоза весьма обширная. После осмотра пациента терапевт, инфекционист или педиатр (у детей) назначает сдачу общего анализа крови. В нем о наличии недуга говорит слабый лейкоцитоз и смещение формулы лейкоцитов в левую сторону.
В крови обнаруживаются атипичные мононуклеары. К слову, именно из-за них пациенту рекомендуется три раза с определенными промежутками времени проходить серологическое обследование, так как эти вещества характерны и для ВИЧ-инфекции.
Дополнительно сдается ПЦР для определения вируса Эпштейна-Барра и его активности в организме пациента. Могут быть дополнительно найдены М-иммуноглобулины.
При инфекционном мононуклеозе с характерными признаками ангины рекомендуется дополнительно осмотр отоларинголога.
Лечение заболевания
В зависимости от особенности протекания лечение инфекционного мононуклеоза может проходить в условиях стационара или дома. Больному полагается соблюдение постельного режима, а в некоторых случаях – еще и специальной диеты.
Комплекс лечения направлен на снятие интоксикации организма, симптомов, приведение его в стабильное состояние. Наряду с этим назначается витаминная терапия (качественное питание, витаминные комплексы по возрасту).
Тяжелые случаи инфекционного мононуклеоза с явно выраженными некротизирующими процессами требуют участия антибиотиков. В случае если имеет место разрыв селезенки, то в экстренном порядке осуществляется ее полное удаление.
Профилактические меры
Если заболевание проходит без серьезных осложнений и под наблюдением врача, прогноз благоприятный. После выздоровления в течение года рекомендуется несколько раз сдавать общий анализ крови и анализ на определение активности вируса Эпштейна-Барра.
К другим мерам профилактики инфекционного мононуклеоза относятся:
- рациональное закаливание;
- прием витаминных комплексов в осенне-зимний период;
- длительные прогулки на свежем воздухе;
- умеренная физическая активность;
- тщательная дезинфекция всех личных вещей и помещений, в которых находился заболевший.

Ответы на распространенные вопросы
Как не заболеть инфекционным мононуклеозом?
К сожалению, полностью оградить себя от этого заболевания невозможно. Однако можно предпринять профилактические меры, чтобы снизить риск осложнений. В период простудных заболеваний желательно избегать мест большого скопления людей.
Какие могут быть последствия этой болезни?
Последствия инфекционного мононуклеоза – это осложнения, с которыми сталкивается ослабленный организм или тот, который не получил должного лечения. К ним относятся дополнительная бактериальная инфекция, менингоэнцефалит, гепатит. В большинстве основное последствие заболевания – падением иммунитета.
Инфекционный мононуклеоз: чем лечить?
Лечение подбирается врачом в индивидуальном порядке. Важно снять симптомы и токсическую нагрузку на организм. При наличии бактериальной инфекции – использовать антибиотики.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболевания
Единой общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
По типу:
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.

- Атипичный – стертая клиника, бессимптомное течение.
По длительности течения:
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Также выделяют легкую, среднетяжелую и тяжелую формы инфекционного мононуклеоза. Отдельно отмечают, как протекает само заболевание – с осложнениями (например, с присоединением другой вирусной или бактериальной инфекции) или без них, с обострением хронических заболеваний или без, с наличием или отсутствием рецидивов инфекционного мононуклеоза.
Симптомы инфекционного мононуклеоза
После внедрения в организм вируса Эпштейна–Барр в течение месяца или полутора никаких симптомов не возникает, этот период называют инкубационным. Затем пациента начинают беспокоить слабость, повышенная утомляемость, чувство общего недомогания, свойственные любой вирусной инфекции. В течение полутора недель все эти симптомы постепенно уменьшаются. Затем на фоне, казалось бы, полного выздоровления возникают сильная боль в горле, высокая лихорадка, слабость, увеличение лимфатических узлов. Эти симптомы могут беспокоить несколько недель, а недомогание и слабость – более месяца. Клиническая картина (боль в горле при глотании, увеличение лимфатических узлов) практически идентична таковой при ангине. Для постановки диагноза «инфекционный мононуклеоз» назначают анализ крови, при котором выявляются изменения, свойственные только этой болезни. У 10% больных в этот период на теле появляется сыпь (ее наличие или отсутствие не несет никакого прогностического значения). Из-за увеличения печени и селезенки возможно ощущение дискомфорта в животе, в подреберных областях.
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Вирус Эпштейна–Барр поражает В-лимфоциты (разновидность лейкоцитов – белых кровяных телец, отвечающих за иммунитет, в частности, вырабатывающих антитела), в ответ в крови появляются клетки, характерные только для такого поражения и носящие название «атипичные мононуклеары», а общее количество лимфоцитов преобладает над количеством других лейкоцитов, возможно повышение или снижение общего количества белых кровяных телец, снижение гранулоцитов (подгруппы лейкоцитов, внутри которых есть специфические гранулы, где вырабатываются вещества для реализации иммунитета). К гранулоцитам относят, например, нейтрофилы, эозинофилы, базофилы. Все эти характерные для инфекционного мононуклеоза изменения выявляются при проведении клинического анализа крови.
ИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ У ДЕТЕЙ: клиника, диагностика, лечение
Кудин А.П.
УЗ «Городская детская инфекционная больница» г. Минска.
Инфекционный мононуклеоз является полиэтиологичным заболеванием и может вызываться различными лимфотропными инфекциями. В соответствии с МКБ 10 выделяют ИМ, вызванный гамма-герпесвирусом (вирусом Эпштейна-Барр (ВЭБ) или герпесвирусом 4-го типа), цитомегаловирусный ИМ, ИМ другой этиологии (на фоне аденовирусной инфекции, токсоплазмоза; инфекции, вызванной герпесвирусом 6-го или 7-го типа; в острую стадию ВИЧ-инфекции и т.д.) и ИМ неуточненной этиологии (в тех случаях, когда у пациентов с клиническими признаками ИМ не удается обнаружить ни один из известных возбудителей данного заболевания). Однако, как правило, если отдельно вопрос этиологии ИМ не оговаривается, это заболевание связывают с ВЭБ-инфекцией (ВЭБИ). Считается, что более 80-95% всех случаев типичного ИМ ассоциировано с ВЭБИ.
ВЭБ обладает тропизмом к различным клеткам, но основной мишенью для него являются В-лимфоциты и дендритные клетки, несущие на себе рецептор CD21 (или CR2 – рецептор для C3d компонента системы комплемента). Кроме В-лимфоцитов, поражается эпителий слизистой носоглотки и протоков слюнных желез. В определенных ситуациях могут инфицироваться Т-лимфоциты и NK-клетки, моноциты/макрофаги, нейтрофилы, миоэпителиальные и гладкомышечные клетки. Как и при других инфекционных заболеваниях, вызывающихся лимфотропными вирусами, исходы острой ВЭБ-инфекции (ВЭБИ) могут быть разными и являются интегративным показателем взаимодействия вируса и иммунной системы человека.
В организме человека ВЭБ может находиться в двух состояниях: в фазе активной инфекции и в латентном состоянии. Активная фаза ВЭБИ характеризуется значительным накоплением вирусных частиц, гибелью пораженных клеток, выходом вируса во внеклеточное пространство и инфицированием доступных для ВЭБ чувствительных клеток. Такой вариант развития вируса касается, в первую очередь, эпителиальных клеток ротоглотки и в значительно меньшей степени – В-лимфоцитов. Этот процесс имеет место при острой инфекции и при обострении хронической. Именно в этом цикле жизнедеятельности вируса возможно подавление его активности с помощью противовирусных препаратов, блокирующих вирусную ДНК-полимеразу и обрывающих синтез вирусной ДНК (ацикловир, валацикловир, ганцикловир, фоскарнет и др.).
Латентная фаза ВЭБИ означает, что вирус находится в ядре инфицированной клетки (в первую очередь, это В-лимфоциты памяти]) в виде эписомы. При этом вирус продуцирует минимальное количество веществ, закодированных в его ДНК (латентные мембранные протеиды, ядерные белки, мелкие РНК), которые необходимы для репликации вируса вместе с клеткой-хозяином, но без образования дополнительных вирусных частиц и без гибели инфицированной клетки. Более того, вирус «заинтересован» в том, чтобы клетка-хозяин жила как можно дольше и чтобы вирус воспроизводился вместе с ней. Оказалось, что некоторые вирусные белки способны подавлять программу апоптоза ВЭБ(+) В-лимфоцитов, индуцируя феномен «клеточного бессмертия».
Оказалось, что некоторые вирусные белки способны подавлять программу апоптоза ВЭБ(+) В-лимфоцитов, индуцируя феномен «клеточного бессмертия».
При отсутствии адекватного контроля со стороны основных факторов противовирусного иммунитета (цитотоксические лимфоциты, NK-клетки, Th2-зависимые механизмы иммунного ответа) возможна неконтролируемая пролиферация ВЭБ(+) В-лимфоцитов (т.е. клеток, несущих чужеродную генетическую информацию). Потенциально это может привести к развитию В-клеточной лимфопролиферативной болезни (нередко проявляющейся малигнизацией, особенно у людей с исходным иммунодефицитом). ВЭБ-ассоциированными более чем в половине случаев являются лимфома Беркитта (в странах Африки), назофарингеальная карцинома, смешанно-клеточная лимфома Ходжкина, ряд опухолей у больных со СПИД-ом (лимфомы головного мозга, гладко-мышечная опухоль, плазмобластная лимфома, ходжкинская лимфома им др.), внеузловая NK/T-лимфома, NK-лейкемия и др.
Кроме того, ВЭБ способен вызывать поликлональную стимуляцию В-лимфоцитов, что в ряде случаев может привести к развитию аутоиммунных заболеваний (иммунные цитопении, рассеянный склероз и некоторые другие).
В тех случаях, когда происходит значительное (по экспансии и уровню вирусной нагрузки) инфицирование клеток, участвующих в защите от вируса, развиваются тяжелые, угрожающие жизни человека варианты течения ВЭБИ. Преимущественное инфицирование CD8+ лимфоцитов приводит к развитию гемофагоцитарного синдрома. В основе формирования двух вариантов хронической активной ВЭБИ лежит поражение соответственно CD4+ лимфоцитов или NK- клеток. Значительно более редкими формами хронической ВЭБИ (ХВЭБИ) являются интерстициальная пневмония, поражения ЦНС, аневризмы коронарных артерий (как при болезни Кавасаки). Одним из необычных проявлений хронической ВЭБИ является гиперчувствительность к укусам комаров.
Хорошо известно, что у детей раннего возраста острая ВЭБИ в большинстве случаев протекает субклинически или в стертой форме, без развития клиники ИМ. По некоторым данным, наиболее распространенной формой первичной ВЭБИ у детей является ОРИ, на долю которой приходится более 40 % всех случаев. Однако этот вариант течения острой ВЭБИ не имеет каких-либо специфических проявлений и обычно не верифицируется. Наиболее известным вариантом острой ВЭБИ и вторым по частоте (около 18 % всех случаев инфекции) является ИМ, имеющий очень специфические клинические проявления. Эта форма острой ВЭБИ считается характерной, в первую очередь, для подростков и молодых людей.
По некоторым данным, наиболее распространенной формой первичной ВЭБИ у детей является ОРИ, на долю которой приходится более 40 % всех случаев. Однако этот вариант течения острой ВЭБИ не имеет каких-либо специфических проявлений и обычно не верифицируется. Наиболее известным вариантом острой ВЭБИ и вторым по частоте (около 18 % всех случаев инфекции) является ИМ, имеющий очень специфические клинические проявления. Эта форма острой ВЭБИ считается характерной, в первую очередь, для подростков и молодых людей.
Таким образом, главное, что следует помнить про патогенез ИМ – в основе развития заболевания лежит индуцированное вирусом иммунное воспаление (иммуно-патологический процесс), протекающее с поражением ВЭБ-инфицированных клеток, в первую очередь В-лимфоцитов и эпителиоцитов слизистой небных миндалин. В период разгара ИМ около 10-20 % всех циркулирующих в периферической крови В-лимфоцитов. С учетом того, что в периферической крови в каждый момент времени находится всего 0,2-2% всех лимфоцитов организма человека, основным местом поражающего действия вируса являются лимфоидные органы, а в них — В-зоны (где находятся В-лимфоциты) и дендритные клетки.
По мере выздоровления количество ВЭБ(+) В-лимфоцитов уменьшается до определенного стабильного минимального уровня и в последующем сохраняется пожизненно. В крови здоровых людей содержится от 1 до 50 инфицированных ВЭБ-ом клеток на один миллион В-лимфоцитов. При этом у здоровых носителей около 5% периферических мононуклеарных клеток (в первую очередь, Т-лимфоцитов) направлены против ВЭБ, что говорит о значимости для организма человека постоянного контроля над этой инфекцией.
При благоприятном течении острой ВЭБИ по мере снижения вирусной и антигенной нагрузки параллельно с этим основная часть активированных Т-лимфоцитов, выполнивших свою функцию, погибает по механизму апоптоза, а остальные превращаются в клетки памяти.
Клинические проявления ИМ складываются из признаков синдрома системного воспалительного ответа (ССВО), поражений лимфоидных органов и ангины. Манифестация происходит, как правило, бурно с резкого повышения температуры, появления признаков интоксикации (чаще умеренно выраженных), болей в горле, заложенности носа без насморка (вследствие аденоидита) и храпа во сне. Увеличиваются шейные (прежде всего, заднешейные) и подчелюстные лимфоузлы, и нередко может отмечаться генерализованная лимфоаденопатия. Иногда лимфоаденопатия предшествует появлению развернутой клиники ИМ, опережая ее на 5-7 дней. Часто, но не всегда, образуются налеты на миндалинах, которые могут плохо сниматься шпателем (т.к. представляют собой не только компоненты воспалительного экссудата, но и погибший эпителий слизистой). Более чем у половины больных определяется увеличение печени и/или селезенки. Важным в дифференциальной диагностике между банальной стрептококковой ангиной (требующей антибактериальной терапии) и экссудативным тонзиллитом при ИМ является отсутствие или незначительная боль в горле. Т.е. когда налетына миндалинах – большие, а горло не болит, это должно заставить задуматься врача о ИМ!!!
Манифестация происходит, как правило, бурно с резкого повышения температуры, появления признаков интоксикации (чаще умеренно выраженных), болей в горле, заложенности носа без насморка (вследствие аденоидита) и храпа во сне. Увеличиваются шейные (прежде всего, заднешейные) и подчелюстные лимфоузлы, и нередко может отмечаться генерализованная лимфоаденопатия. Иногда лимфоаденопатия предшествует появлению развернутой клиники ИМ, опережая ее на 5-7 дней. Часто, но не всегда, образуются налеты на миндалинах, которые могут плохо сниматься шпателем (т.к. представляют собой не только компоненты воспалительного экссудата, но и погибший эпителий слизистой). Более чем у половины больных определяется увеличение печени и/или селезенки. Важным в дифференциальной диагностике между банальной стрептококковой ангиной (требующей антибактериальной терапии) и экссудативным тонзиллитом при ИМ является отсутствие или незначительная боль в горле. Т.е. когда налетына миндалинах – большие, а горло не болит, это должно заставить задуматься врача о ИМ!!!
Развитие всех клинических проявлений ИМ происходит в течение нескольких суток. В эти сроки симптоматика может нарастать и дополняться. Важно помнить, что развернутая клиника ИМ, все перечисленные симптомы у одного больного встречают редко. Обычно один или несколько симптомом отсутствуют. И в этом случае следует подтверждать диагноз лабораторно.
Как правило, большинство врачей ориентируется на наличие в общем анализе крови (ОАК) атипичных мононуклеаров (АМ) в количестве >10%. Это действительно позволяет констатировать ИМ. Однако, следует помнить, что АМ появляются в крови не сразу, часто с 4-5-го дня болезни, а иногда только на второй неделе заболевания. Кроме того, примерно у 5% пациентов они могут вовсе отсутствовать. В этом случае следует ориентироваться на клинические проявления и наличие в ОАК преобладания лимфоцитов и моноцитов: наличие у ребенка ангины, которая сопровождается лимфоцитозом должно навести врача на мысль о том, что ангина какая-то специфическая.
Банальные стрептококковые тонзиллиты обычно вызывают выраженные воспалительные изменения в ОАК (лейкоцитоз, нейтрофилез, выраженный сдвиг лейкоцитограммы влево, когда молодые формы нейтрофилов составляют 15-20% и более). При ИМ небольшой сдвиг формулы крови влево тоже часто имеет место (обычно в пределах 6-12%, как одно из проявлений ССВО), однако при этом отмечается лимфомоноцитоз. Кроме того, некоторые инфекции, способные протекать с мононуклеозоподобным синдромом (аденовирусная, например), не сопровождаются лимфоцитозом в лейкоцитограмме, а протекают с нейтрофилезом или нормоцитозом [Melon2005].
Косвенным признаком ИМ можно считать повышение в крови содержания трансаминаз (АсАТ обычно больше, чем АлАТ). Эта, так называемая адаптивная ферментемия, связана с перестройкой метаболизма вследствие выраженного ССВО на фоне ИМ. Поэтому у пациентов с «подозрительной» ангиной имеет смысл проведение биохимического анализа крови.
Следует помнить, что тяжелое поражение печени с развитием желтушной формы гепатита (и иногда даже фульминантного гепатита) связано не с вирусным цитолизом гепатоцитов (ВЭБ не имеет тропизма к этим клеткам), а с инфицированием в печени местных Т- и T/NK-лимфоцитов, которые и вызывают поражение гепатоцитов (клеточно-опосредованный цитолиз).
В качестве дополнительных лабораторных тестов для доказательства ВЭБИ могут быть использованы:
- методы определения титра гетерофильных антител (у нас – это реакция Пауль-Буннеля, за рубежом – monospot test). Диагностическая значимость его невелика, но в определенных ситуациях это исследование помогает в диагностике. Основным его достоинством является то, что гетерофильные антитела обнаруживаются при первичном ВЭБ-ассоциированном ИМ и не определяются при ИМ другой этиологии. Недостатком метода является его частый ложноотрицательный ответ у дошкольников и младших школьников,
- серологические методы: обнаружение IgM к капсидному антигену (viral capsid antigen) и IgG к раннему антигену ВЭБ (Epstein-Barr early antigen), соответственно анти-VCA IgM и анти EB EA IgG,
- определение ДНК ВЭБ методом ПЦР в крови (плазме или сыворотке), что всегда свидетельствует об активной репликации вируса (в отличие от ее обнаружения в мононуклеарах – в основном, в В-лимфоцитах — периферической крови).

Из всех клинических проявлений ИМ, пожалуй, только изменения миндалин могут быть связаны с прямым цитопатогенным действием вируса на эпителий слизистой оболочки этих структур. Но и здесь свой вклад в местные изменения вносит иммунное воспаление. Это означает, что тонзиллит (включая варианты с образованием налетов на миндалинах) по сути является асептическим воспалением, часто протекающим без присоединения вторичной бактериальной инфекции (как бы «страшно» не выглядела ротоглотка при осмотре). Поэтому без наличия косвенных признаков бактериальной суперинфекции нет необходимости в назначении антибактериальной терапии (АБТ). Такими признаками можно считать (с некоторыми оговорками) выраженные воспалительные изменения в ОАК (о чем говорилось ранее). Из острофазовых показателей, по-видимому, следует иметь в виду повышение уровня СРБ более 70-100 мг/л. Что же касается повышения СОЭ, то ее уровень при ИМ часто превышает 30 мм/ч, очевидно, вследствие увеличения в крови глобулиновой фракции белков, отражающей поликлональную стимуляцию В-лимфоцитов. При отсутствии признаков бактериальной суперинфекции назначение АБТ неоправданно. Есть данные о том, что АБТ увеличивает продолжительность сохранения ангины.
При наличии показаний к АБТ следует применять цефалоспорины 1-2 поколения, макролиды или линкосамиды и помнить, что при ИМ НЕЛЬЗЯ применять аминопенициллины из-за высокого риска развития «ампициллиновой сыпи» — как правило, обильной мелко- и крупно-пятнистопапулезной сыпи, нередко с геморрагическим компонентом, внешне сходную с полиморфной экссудативной эритемой. В основе ее генеза лежит реакция гиперчувствительности замедленного типа. Поэтому в тяжелых случаях эта экзантема способна прогрессировать с развитием синдрома Стивенса-Джонсона или даже токсического эпидермального некролиза.
Здесь будет уместно обратить внимание на то, что Н1-блокаторы не имеет смысла назначать не только при обычном течении ИМ, но и при появлении «ампициллиновой сыпи» (как бы кому-то этого не хотелось). Ни в том, ни в другом случае IgE-зависимые реакции не развиваются, «работают» Т-клеточные реакции, поэтому гистамин является одним из многих медиаторов такого воспаления и при этом типе реакций не играет существенной роли. Естественно, в случае развития крапивницы на какой-либо из применяемых препаратов, назначение Н1-блокаторов будет обосновано. Но только в этом случае.
Ни в том, ни в другом случае IgE-зависимые реакции не развиваются, «работают» Т-клеточные реакции, поэтому гистамин является одним из многих медиаторов такого воспаления и при этом типе реакций не играет существенной роли. Естественно, в случае развития крапивницы на какой-либо из применяемых препаратов, назначение Н1-блокаторов будет обосновано. Но только в этом случае.
Показанием к назначению АБТ могут быть и некоторые осложнения ИМ. Так вследствие аденоидита повышается вероятность развития отитов и синуситов. Поэтому наряду с применением средств улучшающих носовое дыхание (об этом речь пойдет ниже) в комплексную терапию следует включать и АБ, эффективны в отношении наиболее вероятных этиологических факторов этих осложнений (пневмококк, гемофильная палочка): цефалоспорины 2-3-го поколения, при их непереносимости – азитромицин.
В ситуации, когда налеты на миндалинах есть, а воспалительные изменения в общем анализе крови отсутствуют (лимфомоноцитоз с нейтропенией и отсутствием или незначительным – до 10-12% молодых форм нейтрофилов – сдвигом лейкоцитограммы влево) и уровень СРБ невысокий (до 50-70 мг/л), боль в горле незначительная или отсутствует высока вероятность участия в воспалении нормальной анаэробной флоры , активировавшейся на фоне заболевания. В этом случае можно попытаться включить в схему терапии метронидазол 7,5-10 мг/кг 3 раза в день на 7-10 дней (с оценкой эффекта через 3-4 дня: если налеты не уменьшились или уменьшились незначительно, препарат стоит отменить).
Отношение к назначению противовирусных препаратов в настоящее время уже достаточно однозначное: они не нужны во время острой ВЭБИ. Как уже говорилось, клинические проявления ИМ связаны, прежде всего, с иммуноопосредованным воспалением, а не с цитолитическим действием самого вируса. Фактически, чем сильнее иммунный ответ на ВЭБ, тем тяжелее клинические проявления ИМ (иногда даже возникает необходимость в подавлении очень выраженного, «избыточного» иммунного воспаления). Поэтому практические попытки применения противовирусных препаратов (ацикловира) не оказали влияния на тяжесть и продолжительность ИМ, хотя при этом и снижали уровень вирусной нагрузки в слюне и в лимфоидных образованиях ротоглотки, не влияя на этот показатель в В-лимфоцитах (там, в основном, вирус находится в фазе латентного цикла).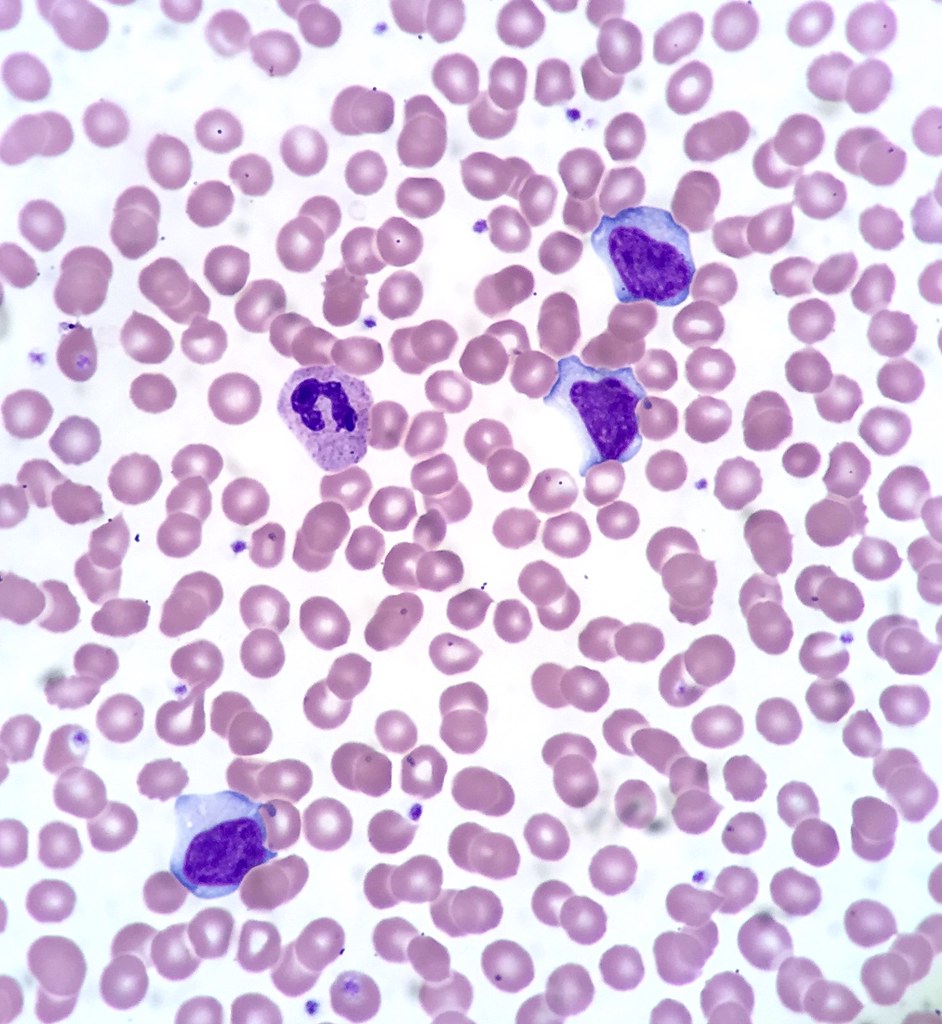 После прекращения применения этих препаратов репликация вируса возобновляется до момента формирования надежного противовирусного иммунитета.
После прекращения применения этих препаратов репликация вируса возобновляется до момента формирования надежного противовирусного иммунитета.
Однако при хронических ВЭБ-ассоциированных заболеваниях, при которых вирус находится в литическом цикле развития, противовирусные препараты могут иметь эффект (волосатая лейкоплакия языка, хроническая активная ВЭБИ).
Кроме того, включение противовирусных препаратов, возможно, будет полезным при тяжелых атипичных формах острой ВЭБИ, протекающих с поражением внутренних органов (фульминантный гепатит, кардит, пульмонит) и ЦНС (энцефалит, менингоэнцефалит). По-видимому, это связано с тем, что развитие этих вариантов острой ВЭБИ обусловлено поражением вирусом нетипичных для этой инфекции клеток (CD8+ цитотоксических лимфоцитов, CD4+ клеток, NK-клеток, моноцитов/макрофагов).
Больше всего вопросов в лечении ИМ возникает в отношении применения глюкокортикостероидов (ГКС). В 50-60-х годах прошлого века эти препараты применялись широко и, как считалось, с хорошим эффектом. Затем в связи с потенциально онкогенными свойствами ВЭБ, иммуносупрессивным действием ГКС и неясными последствиями действия двух этих факторов на организм каждого конкретного больного, от применения ГКС при неосложненном течении ИМ отказались. Однако и в наше время проводятся исследования по оценке влияния ГКС на пациентов с ИМ. Существуют работы, в которых показывается как эффективность этих препаратов (по крайней мере, кратковременная и в отношении некоторых симптомов), так и отсутствие влияния ГКС на степень выраженности и продолжительность сохранения симптоматики ИМ.
Мнение автора этой статьи совпадает с мнением первой группы ученых, т.к. я неоднократно видел клинический эффект от применения ГКС у детей с ИМ. Исходя из патогенеза заболевания, такого эффекта ГКС следует ожидать. Другое дело, надо ли всем детям с ИМ назначать ГКС? Однозначно – нет! ИМ — это самолимитирующееся заболевание, которое в подавляющем большинстве случаев заканчивается выздоровлением в течение 7-14 дней (здесь речь идет об острых проявлениях инфекции, т.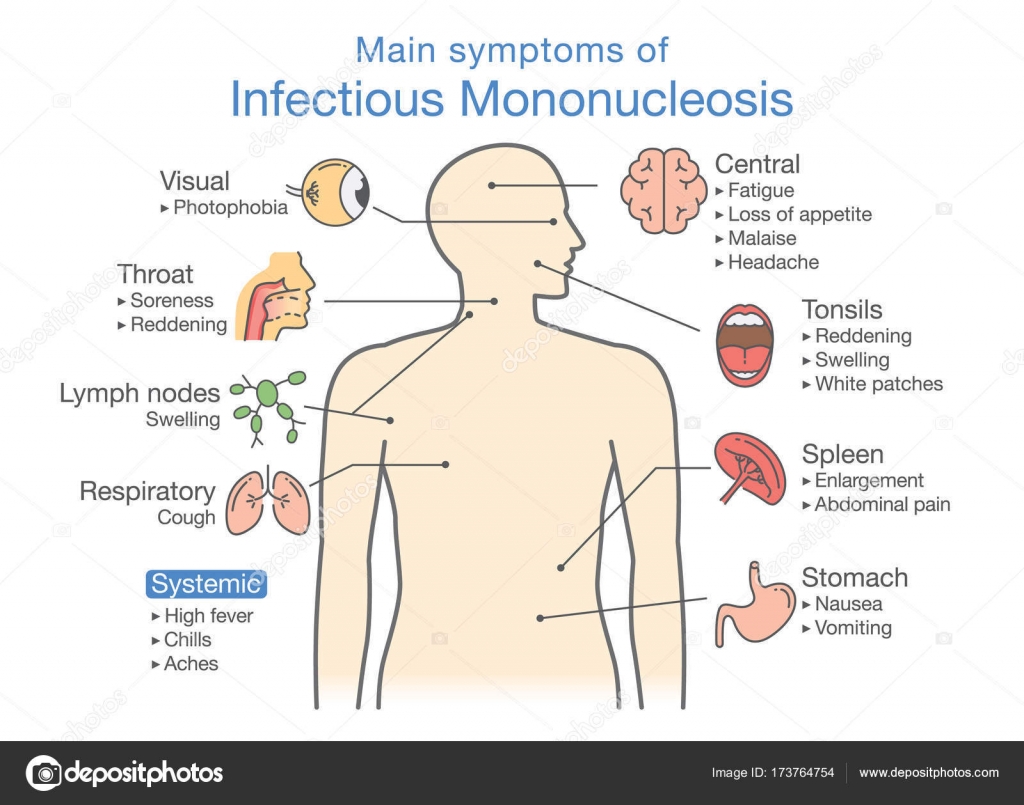 к. остаточные явления в виде полиаденопатии, гепатолиенального синдрома, гипертрофии миндалин могут сохраняться от нескольких недель до нескольких месяцев). Показаниями к назначению ГКС должны быть только тяжелые формы ИМ, сопровождающиеся тяжелой обструкцией верхних дыхательных путей (обычно, верхних в виде тяжелого аденоидита), различными цитопениями, поражениями нервной системы. Причем, если ГКС назначаются, это не должно быть одно-двукратное введение. Обычно рекомендуется 7-14-дневный курс терапии: в течение половины этого срока назначают ГКС из расчета 1 мг/кг/сут по преднизолону (максимум – 60 мг/сут), внутрь, а затем в течение оставшегося срока дозу постепенно снижают вплоть до отмены. В некоторых случаях при неэффективности обычных доз ГКС прибегают к пульс-терапии метилпреднизолоном (15-30 мг/кг, в/вено, в течение часа, 1 раз в день, 3 дня подряд) с последующей постепенной отменой (ежедневно доза снижается на 50% вплоть до отмены).
к. остаточные явления в виде полиаденопатии, гепатолиенального синдрома, гипертрофии миндалин могут сохраняться от нескольких недель до нескольких месяцев). Показаниями к назначению ГКС должны быть только тяжелые формы ИМ, сопровождающиеся тяжелой обструкцией верхних дыхательных путей (обычно, верхних в виде тяжелого аденоидита), различными цитопениями, поражениями нервной системы. Причем, если ГКС назначаются, это не должно быть одно-двукратное введение. Обычно рекомендуется 7-14-дневный курс терапии: в течение половины этого срока назначают ГКС из расчета 1 мг/кг/сут по преднизолону (максимум – 60 мг/сут), внутрь, а затем в течение оставшегося срока дозу постепенно снижают вплоть до отмены. В некоторых случаях при неэффективности обычных доз ГКС прибегают к пульс-терапии метилпреднизолоном (15-30 мг/кг, в/вено, в течение часа, 1 раз в день, 3 дня подряд) с последующей постепенной отменой (ежедневно доза снижается на 50% вплоть до отмены).
В русскоязычной литературе последние годы широко обсуждался вопрос о применении. Если исходить из представленных выше данных о патогенезе ИМ, становится понятным, что в острый период заболевания нет необходимости в дополнительной иммуностимуляции уже развившегося иммуноопосредованого воспаления. Такая необходимость может возникнуть в периоде поздней реконвалесценции (с 3-й недели до 3-х месяцев), т.к. в это время у людей, перенесших ИМ, развивается вторичный иммунодефицит, выраженный в разной степени. Резюмируя ту информацию, которая есть в литературе по применению иммуностимуляторов, следует сказать, что при наличии клинических признаков вторичного иммунодефицита (ребенок стал чаще и дольше болеть разными инфекционными заболеваниями после перенесенного ИМ) может возникнуть необходимость в иммунокоррекции. Но в настоящее время нет надежных и доступных методов оценки эффективности разных иммуностимуляторов у конкретного ребенка. Поэтому с учетом различной чувствительности иммунной системы ребенка к разным иммуномодуляторам, подбирать такую терапию придется эмпирически и без гарантии успеха.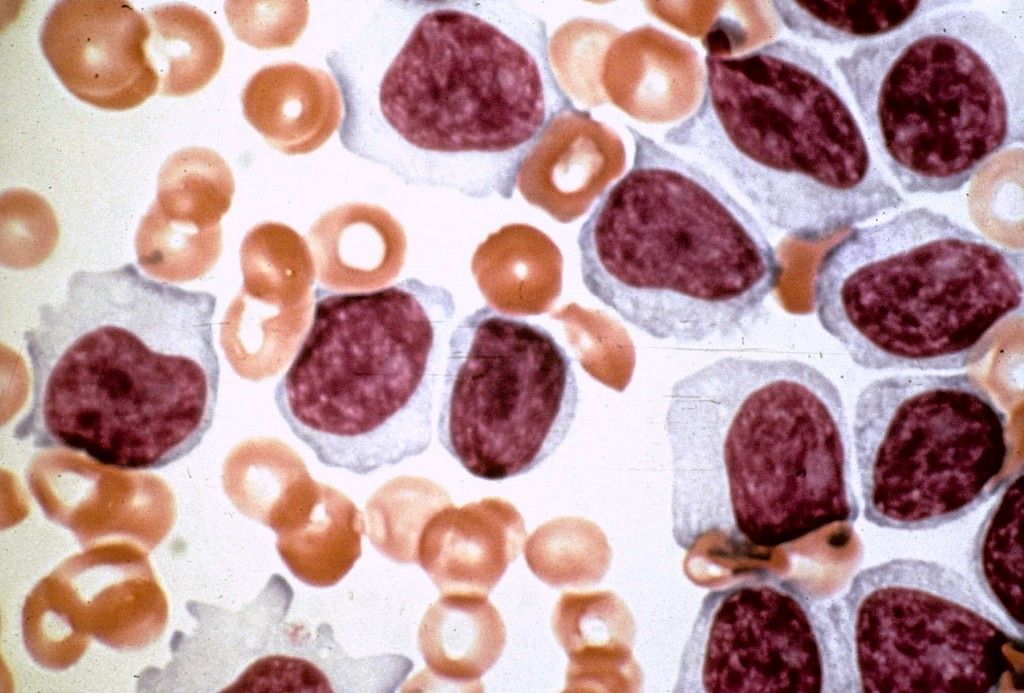 Успокаивает только то, что у большинства детей в течение 1,5-4 месяцев изменения в работе иммунной системы нивелируются. Хотя с учетом возможности формирования активной хронической ВЭБИ вопрос о необходимости и тактике применения иммуномодуляторов остается открытым.
Успокаивает только то, что у большинства детей в течение 1,5-4 месяцев изменения в работе иммунной системы нивелируются. Хотя с учетом возможности формирования активной хронической ВЭБИ вопрос о необходимости и тактике применения иммуномодуляторов остается открытым.
Еще один момент в клинике ИМ нередко тревожит врачей и заставляет предпринимать «героические» усилия по спасению больного. Это — поражение печени, точнее – повышение уровня трансаминаз. На самом деле, как уже говорилось, далеко не всегда повышение уровня АлАТ и АсАТ связано с развитием гепатита (тем более что нередко содержание АсАТ выше, чем АлАТ, что, вроде бы, не характерно для поражений печени). Но даже в тех случаях, когда имеет место преимущественное повышение концентрации АлАТ и можно думать о легкой безжелтушной форме гепатита, он проходит самостоятельно в течение 7-10 дней без всякого лечения. Поэтому использование желчегонных препаратов, гепатопротекторов, препаратов урсодезоксихолиевой кислоты является лишним и необоснованным. Не исключено, что при тяжелом желтушном варианте ИМ может быть поднят вопрос об использовании двух последних групп препаратов, но этот вопрос должен решаться в каждом случае индивидуально. К тому же, если помнить о механизмах развития поражений печени, то применение ГКС здесь будет более оправданным, особенно в случае развития фульминантного гепатита.
Говоря о поражении печени при ИМ, нельзя обойти стороной и вопрос о правильном питании таких пациентов. Нередко в нашей литературе указывают на необходимость назначения молочно-растительной диеты. Серьезных исследований по этому вопросу не поводилось. На самом деле для этого нет никаких оснований и ориентироваться нужно только на потребности ребенка, его пищевые пристрастия, аппетит и переносимость пищи. Естественно, какие-то разумные ограничения должны быть (не запрещение, а ограничение жирных и жареных продуктов, острых блюд и т.д.), однако такой образ питания полезен не только больному, но и здоровому человеку. Таким образом, пациент с ИМ должен просто правильно питаться без больших ограничений. Только больные с тяжелыми желтушными формами ИМ будут нуждаться в более строгой диете, как и больные с аналогичными формами вирусных гепатитов.
Таким образом, пациент с ИМ должен просто правильно питаться без больших ограничений. Только больные с тяжелыми желтушными формами ИМ будут нуждаться в более строгой диете, как и больные с аналогичными формами вирусных гепатитов.
Основное же место в лечении больных с ИМ занимает симптоматическая терапия. При высокой лихорадке назначают жаропонижающие препараты (у детей это обычно парацетамол 10-15 мг/кг до 4 раз в сутки и ли ибупрофен 5-10 мг/кг до 3 раз в сутки), лучше чередуя для сохранения эффекта. При выраженных болях в горле применяют ибупрофен в той же дозе 3 раза в день, не зависимо от температуры. Полоскать рот достаточно просто водой после каждого приема пищи (применение местных антисептиков не влияет на скорость выздоровления и выраженность клинической симптоматики). Тем пациентам, которым субъективно становится легче после соляно-содовых полосканий, не стоит запрещать это делать.
Одним из характерных признаков ВЭБ-ассоциированного ИМ является заложенность носа и храп во сне. В первую очередь это связано с асептическим (иммунным) воспалением глоточной миндалины. Небольшой вклад в нарушение носового дыхания может вносить и отечность слизистой носа, но без образования экссудата. Поэтому у таких детей обычно нет отделяемого из носа, и поэтому сосудосуживающие капли, как правило, неэффективны. Исходя из собственного опыта, можно предложить в тех случаях, когда носовое дыхание сильно затруднено, но других показаний для системного назначения ГКС нет, применять местно действующие ГКС (напр., «назонекс»). Курс его применения обычно составляет 5-14 дней.
Таким образом, в основе клинической манифестации ИМ лежит иммунопатологическое воспаление, индуцированное ВЭБ-ом и опосредованное, прежде всего, факторами клеточного иммунитета. Заболевание в большинстве случаев протекает благоприятно и самостоятельно заканчивается выздоровлением. Основную роль в лечении больных с ИМ играет симптоматическая терапия, направленная на облегчение симптомов болезни. Применение антибиотиков должно быть хорошо обоснованным. Наличие налетов на миндалинах не является достаточным основанием для АБТ. В тяжелых и осложненных случаях терапия дополняется назначением короткого курса ГКС. Они показаны пациентам с обструкцией дыхательных путей, с различными цитопениями, с поражением нервной системы. Назначение Н1-блокаторов, витаминов, гепатопротекторов, местных антисептиков и т.д. в подавляющем большинстве случаев не требуется. Никакая специальная диета детям с ИМ, как правило, не нужна.
КУДИН Александр Петрович, к.м.н., доцент, зав.отделением № 5 УЗ ГДИКБ.
Мононуклеоз у детей: симптомы, лечение, профилактика
Многих мам пугает диагноз “инфекционный мононуклеоз”, хотя вирус Эпштейн-Барра — возбудитель болезни — один из самых распространенных в мире. Давайте разберемся, насколько опасен мононуклеоз для детей и как его лечить.
Мононуклеоз у детей: симптомы
Мононуклеоз классифицируется как вирус ВГЧ — то есть вирус герпеса человека, который присутствует у 95-98% населения. Многие люди, в крови которых обнаружен ВГЧ, удивляются, узнав, что болели мононуклеозом. А все потому, что одна из характеристик этого инфекционного заболевания — неясные симптомы. За мононуклеоз можно легко принять аденоидит, ангину или ОРВИ. Но так бывает не всегда — порой инфекция мононуклеоза дает неприятные осложнения и последствия, заставляя родителей понервничать.
Наиболее близка для среды мононуклеоза лимфатическая система: вирус “селится” на миндалинах, на печени и селезенке, вызывая их увеличение. У ребенка отекает носоглотка, появляется храп, сыпь, боль в горле и температура — главный признак. Главная ловушка мононуклеоза — это то, что его легко можно принять за ангину, начав лечить заболевание антибиотиками. Чтобы избежать этого, ребенку в качестве диагностики картины заболевания следует сделать клинический анализ крови, который сразу подскажет о наличии или отсутствии атипичных мононуклеаров и отобразит, в какой форме протекает болезнь: в вирусной, бактериальной или хронической.
Заражение мононуклеозом происходит через слюну — общую посуду, игрушки и т.д.
Лечение мононуклеоза:
- измерить температуру. Ребенку любого возраста можно легко измерить температуру при помощи термометров AGU, которым требуется всего 1-3 секунды для бесконтактного измерения;
- если температура более 38 °C, следует принять жаропонижающее средство, проконсультировавшись с врачом;
- полоскание горла;
- диетическое питание;
- постельный режим.
Профилактика мононуклеоза:
- отказ от массовых мероприятий;
- прием витаминов;
- закаливание;
- здоровое питание.
Мононуклеоз
О заболевании «детский мононуклеоз» многие родители никогда не слышали. И самое интересное, что большинство людей на планете когда-то уже перенесли этот недуг, но просто не заметили его. Чаще всего у взрослых заболевание протекает бессимптомно, в легкой форме. Ярко выраженные симптомы инфекционного мононуклеоза (увеличенные лимфоузлы, печень или селезенка) проявляются у детей со сниженным иммунитетом.
Причины
Инфекционный мононуклеоз путем при тесных контактах с больным человеком: при поцелуях, переливании крови, во время поездок в общественном транспорте и использовании средств личной гигиены. Дети же в основном заражаются, когда долгое время находятся в закрытых пространствах – в садиках и школах.
Инфекционный мононуклеоз у детей: понятие и признаки
Инфекционный мононуклеоз — это острое вирусное заболевание, которое также называется вирусом Эпштейна-Барр — по фамилиям ученых, открывших его. В основном оно поражает детей до 10 лет, притом в два раза чаще — мальчиков.
Чаще всего в начале развития заболевание протекает спокойно. Родители могут заметить у ребенка хроническую усталость, недомогание, першение в горле и заложенность носа.
Кульминацией являются следующие симптомы:
- ангина (зернистость задней стенки слизистой глотки)
- увеличенные печень и селезенка. Иногда селезенка увеличивается настолько, что это может закончится ее разрывом.
- увеличенные лимфоузлы (чаще всего воспаляются заднешейные лимфатические узлы. Это становится особенно заметно, когда ребенок поворачивает голову)
- высокая температура — сыпь на коже
Многие люди не испытывают симптомов заболевания, но при этом могут быть переносчиками вируса и легко заразить других. Поэтому если ребенок общался с больным инфекционным мононуклеозом, родителям необходимо внимательно следить за его здоровьем. Если в следующие 2-3 месяца заболевание не проявилось, значит ребенок не заразился, или его иммунитет справился с недугом.
Но если первые симптомы мононуклеоза у детей все же проявились, родители должны обратиться к врачу и ни в коем случае не пытаться вылечить заболевание самостоятельно. При неправильном лечении могут появиться осложнения.
Обращаем внимание, что в острой форме мононуклеоза ребенок должен быть обязательно госпитализирован в стационар.
Диагностика и лечение мононуклеоза у детей в Медицинском центре «АКАДЕМИК»
В медицинском центре «АКАДЕМИК» для диагностики мононуклеоза у ребенка врач назначит следующие исследования:
- Анализ крови на антитела к вирусу Эпштейна-Барр
- Общий биохимический анализ крови
- Мазок на флору из зева (горла) и носа
Если диагноз подтверждается, врачи составляют план лечения и назначают:
- Инфузионную терапию (внутривенные инъекции лекарственных препаратов)
- Противовирусные препараты
- Общеукрепляющую терапию (витамины группы B, C и Р)
- Гептопротекторы (предназначаются для лечения печени)
Осложнения инфекционного мононуклеоза у детей
При своевременной диагностике и лечении осложнения инфекционного мононуклеоза возникают не так часто. Тем не менее, самым распространенным среди них является воспаление печени, которое может вызвать желтуху у детей. В очень редких случаях случается разрыв селезенки – это самое опасное последствие мононуклеоза, которое иногда оборачивается летальным исходом.
Когда ребенок переболел мононуклеозом, его иммунитет остается ослабленным еще около года. Поэтому в этот период будет эффективным сделать плановые прививки после перенесенного заболевания и по возможности ограничить контакты ребенка с большим количеством людей, а также воздержаться от поездок в места с непривычным климатом.
Самая коварная особенность мононуклеоза – его вирус мононуклеоза является онкогенноактивным, т.е. он может оказать стимулирующее действие на развитие онкозаболеваний. Поэтому очень важно повторно сдать анализ крови после выздоровления, чтобы отследить, как идет восстановление состава крови. Чтобы предотвратить эти осложнения, при явных симптомах мононуклеоза у ребенка нужно обратиться к врачу, который в случае острой формы заболевания обеспечит госпитализацию в стационар. Наши врачи в короткие сроки проведут диагностику, назначат лечение и приложат все силы, чтобы ребенок скорее выздоровел.
Записаться на прием
Мононуклеоз у детей симптомы и лечение | Все о ЛОР заболеваниях
Мононуклеозом у детей называется острое инфекционное поражение, оно развивается по причине проникновения и ведения активной жизнедеятельности в организме вируса Эпштейна-Барра. Болезнь изначально поражает лимфатическую систему, а также оказывает негативное воздействие на дыхательную систему, на печень, селезенку.
Симптоматика болезни ребенка
В медицине еще нет установленных профилактических действий для инфекционного мононуклеоза у детей. Поэтому после общения ребенка с зараженным человеком рекомендуется внимательно смотреть за его самочувствием на протяжении следующих 12 недель.
Если за это время не начал развиваться мононуклеоз симптомы у детей не проявляются то, значит, заражения не последовало, или иммунитет смог остановить активность вируса, и патология протекала без симптомов.
Если начал развиваться инфекционный мононуклеоз симптомы у детей сразу характеризуются общими признаками интоксикации:
- подъем температуры тела;
- озноб;
- высыпания;
- утомленность;
- увеличение лимфатических узлов.
При перечисленных симптомах нужно срочно показать больного врачу – терапевту или инфекционисту.
Поражение мононуклеозом у детей симптомы при продолжении прогрессирования включают:
- першение горла;
- субфебрильную температуру тела – продолжительный подъем показателей от 37 до 38 градусов;
- красноту и отечность слизистых носа и ротовой полости;
- заложенность носовых проходов;
- увеличение миндалин.
Иногда развивается молниеносная форма патологии – признаки при этом появляются неожиданно и резко – это сонливость, высокая температура, доходящая до 39 градусов, которая не сбивается на протяжении нескольких дней, сильное потоотделение, озноб, ослабление организма, боль в глотке, мышечные боли, головная боль. Только потом наступает период активизации специфических симптомов:
- краснота и зернистость окологлоточного кольца;
- увеличение селезенки и печени;
- интоксикация;
- увеличение лимфатических узлов.
Высыпания, как правило, образуются на первых этапах поражения и сопровождается лихорадкой. Высыпания локализуются на руках, спине и животе, даже на лице – это мелкие красные точки. Они не провоцируют зуд и не требуют специального воздействия местными средствами. Сыпь исчезает по мере выздоровления ребенка. Если сыпь зудит, когда принимается назначенный врачом антибиотик – это свидетельствует об аллергии на медикаменты, потому что при сыпи от мононуклеоза кожа совсем не зудит.
Самый опасный признак, когда активизируется инфекционный мононуклеоз – полиаденит. Он проявляется по причине опухоли тканей лимфатических узлов. При этом на миндалинах образуется очаговый белесый налет, его несложно удалить. Одновременно увеличивается размер периферических лимфоузлов, особенно в области шеи. Их отчетливо видно при повороте головой в стороны. Пальпация чувствительна, но она не вызывает болезненных ощущений.
Изредка, в запущенной форме мононуклеоза, происходит увеличение абдоминальных лимфоузлов. Они начинают пережимать регионарные нервы и вызывают развитие комплекса симптомов, который в медицине получил название «острый живот». Это проявление иногда приводит к неправильному диагнозу и реализации диагностической лапаротомии.
Чем отличаются мононуклеоз и ангина
Эти патологии имеют много похожих симптомов. Врач должен провести дифференциальную диагностику с целью точного определения болезни. При мононуклеозе во время пальпации обнаруживается увеличение объема селезенки, печени. Для окончательного подтверждения нужны лабораторные анализы крови при инфекционном мононуклеозе у детей, симптомы и результаты исследования свидетельствуют о большом содержании мононуклеарных клеток в ней.
Как при болезни ребенка не заразиться
Полную статью можете прочитать на сайте первоисточнике https://lor-uhogorlonos.ru/deti/mononukleoz-u-detej-simptomy-i-lechenie.html
Инфекционный мононуклеоз — симптомы, осложнения, лечение, профилактика
directions
Мононуклеоз – острое инфекционное заболевание, поражающее лимфоидную ткань. Вирус инфекционного мононуклеоза имеет широкое распространение, однако его течение в основном происходит в лёгких формах. Наиболее часто мононуклеоз встречается у детей старше 3-х лет и у взрослых до 40. Источником заражения является заболевший человек. Передача инфекции может произойти при поцелуях, через игрушки, либо воздушно-капельным путём, во время родов и при переливании крови. Даже спустя долгое время инфицированный человек может заразить своих близких. Для того, чтобы это не произошло, лучше всего сдать специальный анализ, способный подтвердить наличие заболевания и способствовать его диагностике.
Врачи-специалисты
Старшая медицинская сестра
Медицинская сестра
Медицинская сестра эндоскопического кабинета
Врач-терапевт
Медицинская сестра процедурной
Анализ на коронавирус методом ПЦР. Результат в течение 3-х дней
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Длительность инкубационного периода напрямую определяется состоянием иммунитета. В среднем он может составлять от 5 дней и до 2-х месяцев.
Симптомы и течение заболевания
Первые симптомы заболевания похожи на обычное простудное заболевание:
- воспаление миндалин;
- дыхание через рот;
- храп;
- повышение температуры;
- отсутствие аппетита;
- боль при глотании;
- вялость;
- ломота в теле;
- увеличение всех лимфатических узлов;
В период, когда болезнь входит в активную стадию, отмечается увеличение селезёнки и печени, развивается желтушный синдром, иногда может появляться экзантема. Разгар болезни имеет продолжительность около 2-3х недель, после чего самочувствие больного начинает постепенно улучшаться. При хроническом течении заболевания периоды обострений и ремиссий могут сменяться, и болезнь может продолжаться на протяжении 1,5 лет.
Осложнения:
- изменения со стороны крови;
- разрыв селезёнки;
- аритмия, блокада, перикардит;
- менингит;
- острая печёночная и почечная недостаточность;
- воспаление лёгких;
- асфиксия;
- ангина;
- отит.
Поражение лимфоидной системы, а как следствие и иммунитета, может сделать человека уязвимым к другим инфекциям. Поэтому у больных мононуклеозом очень легко развивается и любое другое заболевание. При этом лечение осложнений может вызывать появление сыпи на кожных покровах. Вирус обладает онкогенной активностью, поэтому следует очень внимательно следить за состоянием здоровья перенёсшего заболевание.
Лечение
Точно установить диагноз поможет клинический анализ крови. Инфекционный мононуклеоз поражает клетки крови, создавая в её плазме атипичные мононуклеары. Больным необходимо проходить обследование во время всего течения болезни, а также сдавать анализ на ВИЧ, так как при его возникновении может развиваться мононуклеозоподобный синдром. После болезни детям на протяжении 6-12 месяцев прекращают прививки. Больных мононуклеозом в лёгкой форме можно лечить на дому. Лечение проводится симптоматическими и общеукрепляющими препаратами, при осложнениях прописывают антибиотики.
Заболевшим людям противопоказано долго быть на солнце, необходимо соблюдать диету и абсолютный покой, обильно пить и принимать витамины. Повторные заболевания мононуклеозом встречаются редко, так как считается, что у человека перенёсшего мононуклеоз устанавливается стойкий иммунитет.
При неправильном лечении инфекция может перейти в хроническую форму, что увеличивает вероятность заражения гепатитом, ВИЧ, поражается нервная система, печень и сердце.
Инфекционный мононуклеоз у беременных
При планировании беременности нужно учитывать все обстоятельства, в том числе и прошлые заболевания. После мононуклеоза организму нужно очень долгое время, чтобы полностью восстановиться. Наступление беременности крайне нежелательно, пока в крови проявляются остаточные явления заболевания. Этот период в среднем может длиться от 6 до 12 месяцев. Болезнь может повлиять как на здоровье матери, так и ребёнка, и привести к невынашиванию плода. В утробе матери у него могут появиться какие-либо уродства, нарушения в развитии.
У беременных инфекционный мононуклеоз проявляется в виде недомогания, ангины, увеличения лимфоузлов, лихорадки, в большинстве случаев наблюдается спленомегалия (увеличение селезёнки).
Профилактика
Особых мер профилактики специалистами не было разработано. Есть только неспецифический способ, заключающийся в поддержании иммунологической резистентности организма.
834,844,1274,736,1299,820
Иванова Ольга Сергеевна
18.12.2020
23:15
medi-center.ru
Огромная благодарность Шаговой Любови Сергеевне! Три недели не могла решить свою проблему со здоровьем, но тут, по совету знакомой, записалась к Любовь Сергеевне, и это любовь с первого взгляда! И все лечение очень помогло, и сама врач очень помогла. Очень приветливая и вежливая доктор!
Жданова Анна Михайловна
25.11.2020
14:32
medi-center.ru
Хочу выразить огромную благодарность врачу терапевту Дерешовскому Александру Сергеевичу.
На 28 неделе беременности не обошла стороной и нас эта зараза под названием COVID-19. В день вызова врача пришёл Александр Сергеевич, посмотрел, послушал, взял мазки на ковид, назначил грамотное лечение. И самое главное всегда со мной был на связи, и утром , и днём, и вечером.
Зараза отступила.
Спасибо Вам, Александр Сергеевич, за Ваш труд в столь не простое для всех время.
Здоровья Вам и Вашим близким!????
Хочу оставить благодарственный отзыв Таштемирову Тохиржону Махаматвосиловичу,который приходил к моему ребенку «по вызову на дом» несколько раз в рамках оказания неотложной помощи детям, он не является нашим педиатром, но так как наш педиатр на вызова не приходит,пришел он. Впечатления только самые положительные , видно что любит деток и хорошо с ними ладит, хоть и молодой, но разбирающийся и очень перспективный доктор В общении очень приятный и корректный.
Хочу выразить благодарность врачу-терапевту Ковалевскому Владимиру Андреевичу. Была у него на приеме 1 марта 2020 года в клинике на Охтинской аллее, 18 по поводу простудного заболевания. Доктор провел подробный осмотр, назначил рентген носовых пазух. Рентген сделали сразу же с описанием. Владимир Андреевич по результатам осмотра и снимка назначил лечение. Мне стало лучше уже на следующий день! Спасибо огромное таким молодым специалистам, которые знают свое дело!
С уважением и благодарностью, Птицына Наталья Юрьевна.
Хотелось бы поблагодарить клинику МедиЦентр на Маршала Жукова 28.Все очень вежливые.
Была 12.01.2020г
В особенности благодарю врача гениколога Ашота Оганисян
Провел беседу, осмотор на кресле, и УЗИ. К моей проблеме отнёсся ответственно. Хороший врач. Спасибо, буду обращаться.
Целикова Ольга
Здравствуйте! Был на днях на приеме у терапевта Красниковой Натальи Михайловны. Врач очень профессионально выполнил свою работу. Наталья Михайловна точно и ясно разъяснила в чем проблема, назначила сдачу нужных анализов и после грамотно растолковала причину заболевания. Очень приятная женщина и прекрасный врач. С таким доктором болеть не страшно! Благодарю за профессионализм и отличный подход!
Мононуклеоз (инфекционный): симптомы, диагностика и лечение
Вирус легко передается от человека к человеку (заразный), когда кто-то контактирует со слюной инфицированного человека. Он может передаваться при поцелуях (вот почему некоторые люди называют это «болезнью поцелуев»). Дети могут заразиться моно, делясь такими вещами, как чашки, соломинки, зубные щетки или игрушки, на которых может быть слюна инфицированного человека.
Моно может появиться в любом возрасте. Большинство людей заражаются вирусом в какой-то момент своей жизни и могут не заболеть.Вирус прячется до тех пор, пока человек не изнемогает. Это объясняет, почему моно чаще встречается у старшеклассников и студентов. После того, как у человека был моно, он или она обычно не получает его снова.
Признаки и симптомы
Дети и подростки могут заразиться вирусом в течение 4-7 недель до появления симптомов. Наиболее распространены:
- Сильная усталость
- Лихорадка
- Боль в горле с белыми пятнами на задней стенке глотки или без них
- Увеличенные лимфатические узлы или опухшие железы (шея, подмышки, пах) ( Изображение 1 )
- Боль в мышцах и скованность
- Увеличенная печень или селезенка (Селезенка — это орган, который фильтрует кровь и вырабатывает антитела для борьбы с инфекцией.)
Менее распространенные симптомы — опухшие глаза, тошнота, сильная головная боль, чувствительность к свету, боль в груди и затрудненное дыхание. У ребенка, который недавно лечился ампициллином или амоксициллином, может появиться розовая сыпь по всему телу.
Маленькие дети обычно имеют более легкие симптомы, такие как небольшая температура, усталость и плохой аппетит. У подростков может быть больше симптомов, и они могут чувствовать себя настолько усталыми и слабыми, что будут оставаться в постели дольше недели.
Диагностика
Врач ставит моно диагноз на основании истории болезни, физического осмотра и анализов крови.Анализы крови показывают антитела против вируса. Тесты также покажут аномально высокое количество лейкоцитов, которые борются с вирусными инфекциями.
Лечение
Поскольку вирус вызывает моно, антибиотики (например, пенициллин) не помогут, если у ребенка нет другой инфекции, вызванной бактериями. Моносимптомы обычно проходят сами по себе через несколько недель.
Лучшее лечение — это много отдыхать, пить много жидкости и здоровое питание.
- Вы можете дать ацетаминофен (Тайленол®) или ибупрофен (Мотрин®) при боли в горле, мышечных болях или лихорадке. Не давайте аспирин ( Изображение 2 ). Аспирин может привести к очень серьезному заболеванию — синдрому Рейе.
- Если миндалины или лимфатические узлы на шее сильно увеличены и вызывают затрудненное дыхание, врач может назначить стероидное лекарство.
- Людям с мононуклеозом не следует заниматься контактными видами спорта или интенсивными упражнениями, пока врач не разрешит их разрешить. Даже игривая борьба дома может навредить увеличенной селезенке.
- Избегайте подъемов тяжестей, грубых или активных игр в течение одного месяца после восстановления.
Профилактика
Вакцины для предотвращения моно не существует. Лучший способ предотвратить мононуклеоз — держаться подальше от инфицированных людей. Избегайте целовать кого-либо с моно или делиться напитками, едой или личными вещами, например зубными щетками. Хорошо и часто мойте руки. Мойте посуду и инструменты для еды отдельно в горячей мыльной воде или в посудомоечной машине. Вирус может оставаться в слюне инфицированного человека в течение многих месяцев, даже после того, как он поправится.
Когда звонить врачу
Большинство детей, получивших моно, выздоравливают без каких-либо проблем.В редких случаях могут возникнуть осложнения. Если произойдет что-либо из перечисленного, позвоните врачу вашего ребенка:
- Внезапные резкие боли в верхнем левом углу живота (животика) продолжаются более 5 минут. Немедленно позвоните 911 или врачу. Это может означать серьезную проблему с селезенкой.
- Проблемы с дыханием, глотанием или приемом пищи
- Диурез меньше обычного, с обезвоживанием («высыханием»)
- Очень сонный, беспокойный или не отвечает
- Любые другие симптомы, которые усиливаются или не проходят.
Мононуклеоз (инфекционный) (PDF)
HH-I-242 11/04 Редакция 3/18 Авторские права 2004 г., Национальная детская больница
Детский мононуклеоз и вирусная инфекция Эпштейна-Барра: основы практики, предпосылки, патофизиология
Dunmire SK, Hogquist KA, Balfour HH.Инфекционный мононуклеоз. Курр Топ Микробиол Иммунол . 2015. 390 (Pt 1): 211-40. [Медлайн]. [Полный текст].
Али А.С., Аль-Шраим М., Аль-Хаками А.М., Джонс И.М. Вирус Эпштейна-Барра: клинические и эпидемиологические обзоры и генетические основы онкогенеза. Откройте Virol J . 2015 г. 3. 9: 7-28. [Медлайн]. [Полный текст].
EPSTEIN MA, ACHONG BG, BARR YM. ЧАСТИЦЫ ВИРУСА В КУЛЬТУРНЫХ ЛИМФОБЛАСТАХ ЛИМФОМЫ БЕРКИТТА. Ланцет .1964, 28 марта, 1 (7335): 702-3. [Медлайн]. [Полный текст].
Эпштейн MA. Частицы вируса в культивируемых лимфобластах лимфомы Беркитта. Ланцет . 1964. 1: 702.
Хенле Г., Хенле В., Диль В. Связь вируса герпеса, ассоциированного с опухолью Беркитта, с инфекционным мононуклеозом. Proc Natl Acad Sci U S A . 1968, январь, 59 (1): 94-101. [Медлайн].
Sawyer RN, Evans AS, Niederman JC, McCollum RW.Перспективные исследования группы первокурсников Йельского университета. I. Возникновение инфекционного мононуклеоза. Дж. Заразить Дис . 1971, март, 123 (3): 263-70. [Медлайн].
Dunmire SK, Hogquist KA, Balfour HH. Инфекционный мононуклеоз. Курр Топ Микробиол Иммунол . 2015. 390 (Pt 1): 211-40. [Медлайн].
Lung ML, Cheung AK, Ko JM, Lung HL, Cheng Y, Dai W. Взаимодействие генетических факторов хозяина и вируса Эпштейна-Барра в развитии карциномы носоглотки. Рак Чин Дж. . 2014 ноябрь 33 (11): 556-68. [Медлайн].
Mishra B, Mohan B, Ratho RK. Инфекционный мононуклеоз, положительный по гетерофильным антителам. Индийский Дж. Педиатр . 2004, январь 71 (1): 15-8. [Медлайн].
Джозеф С. Пагано. Передается ли вирус Эпштейна-Барра половым путем ?. Журнал инфекционных болезней, . 15 февраля 2007 г. Том 195. вып. 4, стр. 469–470. [Полный текст].
Гербер П., Уолш Дж. Х., Розенблюм EN, Перселл Р.Ассоциация EB-вирусной инфекции с постперфузионным синдромом. Ланцет . 1969 22 марта. 1 (7595): 593-5. [Медлайн].
Hanto DW, Frizzera G, Purtilo DT, Sakamoto K, Sullivan JL, Saemundsen AK и др. Клинический спектр лимфопролиферативных нарушений у реципиентов почечного трансплантата и доказательства роли вируса Эпштейна-Барра. Cancer Res . 1981, ноябрь 41 (11, часть 1): 4253-61. [Медлайн]. [Полный текст].
Lockey TD, Zhan X, Surman S, Sample CE, Hurwitz JL.Разработка вакцины против вируса Эпштейна-Барра: коктейль литического и латентного белка. Передняя Biosci . 2008 г. 1 мая. 13: 5916-27. [Медлайн]. [Полный текст].
Cohen JI. Разработка вакцины против вируса Эпштейна-Барра. Ад Эксп Мед Биол . 2018. 1045: 477-493. [Медлайн].
Balfour HH Jr, Данмир, СК, Хогквист, КА. Инфекционный мононуклеоз. Клин Транс Иммунология . 2015 Февраль 4 (2): e33. [Медлайн].
Эпштейн А.Лимфома Беркитта и открытие вируса Эпштейна-Барра. Br J Haematol . 2012 Март 156 (6): 777-9. [Медлайн].
Чжан X, Доусон К.В., Хе З, Хуанг П. Стратегии уклонения от иммунитета человеческих гамма-герпесвирусов: последствия для вирусного туморогенеза. J Med Virol . 2012 Февраль 84 (2): 272-81. [Медлайн].
Hjalgrim H, Askling J, Sorensen P, Madsen M, Rosdahl N, Storm HH и др. Риск болезни Ходжкина и других видов рака после инфекционного мононуклеоза. Национальный институт рака . 2000. 92: 1522.
Лангер-Гулд А., Ву Дж., Лукас Р., Смит Дж., Гонсалес Е., Амезкуа Л. и др. Восприимчивость к вирусу Эпштейна-Барра, цитомегаловирусу и рассеянному склерозу: многоэтническое исследование. Неврология . 2017 26 сентября. 89 (13): 1330-1337. [Медлайн].
Кроуфорд Д.Х., Максуин К.Ф., Хиггинс С.Д., Томас Р., Маколей К., Уильямс Н. и др. Когортное исследование среди студентов университетов: определение факторов риска сероконверсии и инфекции вируса Эпштейна-Барра. Клин Инфект Дис . 2006. 43: 276–282. [Полный текст].
Лоуренс С. Янг и Кристофер В. Доусон. Вирус Эпштейна-Барра и рак носоглотки. Рак Чин Дж. . 2014 декабрь 33 (12): 581–590. [Медлайн].
Luzuriaga K, Sullivan JL. Инфекционный мононуклеоз. N Engl J Med . 2010 май. 27; 362 (21): 1993-2000. [Полный текст].
Дауд Дж. Б., Палермо Т., Брайт Дж., МакДейд Т.В., Айелло А.Распространенность вирусной инфекции Эпштейна-Барра у детей в США в возрасте 6-19 лет, 2003-2010 гг. PLoS Один . 2013. 8 (5): e64921. [Медлайн].
Goscé L, Winter JR, Taylor GS, Lewis JEA, Stagg HR. Моделирование динамики передачи EBV для информирования профиля целевого продукта вакцины и будущей стратегии вакцинации. Научный сотрудник . 2019 26 июня. 9 (1): 9290. [Медлайн].
Lung ML, Chang GC, Miller TR, Wara WM, Phillips TL. Генотипический анализ изолятов вируса Эпштейна-Барр, ассоциированных с карциномой носоглотки у китайских иммигрантов в США. Инт Дж. Рак . 1994 15 декабря. 59 (6): 743-6. [Медлайн].
Кац Б.З., Сираиси Ю., Мирс К.Дж., Биннс Х.Дж., Тейлор Р. Синдром хронической усталости после инфекционного мононуклеоза у подростков. Педиатрия . 2009 Июль 124 (1): 189-93. [Медлайн]. [Полный текст].
Candy B, Chalder T, Cleare AJ, et al. Предикторы утомляемости после начала инфекционного мононуклеоза. Психол Мед . 2003 июл.33 (5): 847-55. [Медлайн].
Флавелл Дж. Р., Баумфорт К. Р., Вуд В. Х. и др. Подавление целевого гена TGF-бета, PTPRK, вирусом Эпштейна-Барра, кодируемым EBNA1, способствует росту и выживанию клеток лимфомы Ходжкина. Кровь . 2008 г., 1. 111 (1): 292-301. [Медлайн]. [Полный текст].
Баумфорт К.Р., Биргерсдоттер А., Рейнольдс Г.М. и др. Экспрессия ядерного антигена 1 вируса Эпштейна-Барра, кодируемого вирусом Эпштейна-Барра, в клетках лимфомы Ходжкина опосредует повышающую регуляцию CCL20 и миграцию регуляторных Т-клеток. Ам Дж. Патол . 2008 июль 173 (1): 195-204. [Медлайн]. [Полный текст].
Чаганти С., Ма CS, Белл А.И. и др. Персистенция вируса Эпштейна-Барра в отсутствие обычных В-клеток памяти: IgM + IgD + CD27 + В-клетки несут вирус у пациентов с Х-сцепленным лимфопролиферативным заболеванием. Кровь . 2008, 1 августа. 112 (3): 672-9. [Медлайн].
Domachowske JB. Инфекционные триггеры гемофагоцитарного синдрома у детей. Педиатр Инфекция Дис. J .2006 25 ноября (11): 1067-8. [Медлайн].
Томпсон Д.Ф., Рамос КЛ. Сыпь, вызванная антибиотиками, у пациентов с инфекционным мононуклеозом. Энн Фармакотер . 2017 Февраль 51 (2): 154-162. [Медлайн].
Фарли Д.Р., Зитлоу СП, Бэннон М.П., Фарнелл МБ. Самопроизвольный разрыв селезенки из-за инфекционного мононуклеоза. Mayo Clin Proc . 1992 сентябрь 67 (9): 846-53. [Медлайн].
Бартлетт А., Уильямс Р., Хилтон М.Разрыв селезенки при инфекционном мононуклеозе: систематический обзор опубликованных отчетов о случаях. Травма . 2016 Март 47 (3): 531-8. [Медлайн].
Стивенсон Дж. Т., Дюбуа Дж. Дж. Неоперативное лечение спонтанного разрыва селезенки при инфекционном мононуклеозе: описание случая и обзор литературы. Педиатрия . 2007 августа 120 (2): e432-5. [Медлайн].
Heo DH, Baek DY, Oh SM, Hwang JH, Lee CS, Hwang JH. Инфаркт селезенки, связанный с острым инфекционным мононуклеозом, вызванным инфекцией вируса Эпштейна-Барра. J Med Virol . 2017 Февраль 89 (2): 332-336. [Медлайн].
Thacker EL, Mirzaei F, Ascherio A. Инфекционный мононуклеоз и риск рассеянного склероза: метаанализ. Энн Нейрол . 2006 Март 59 (3): 499-503. [Медлайн].
Грин М, Майклс МГ. Инфекция, вызванная вирусом Эпштейна-Барра, и посттрансплантационное лимфопролиферативное заболевание. Ам Дж. Трансплантат . 2013 фев. 13 Дополнение 3: 41-54; викторина 54. [Medline].
Вассерман Д.Х., Гир Р.Дж., Вильямс П.Е., Беккер Т., Лейси Д.В., Абумрад Н.Н.Взаимодействие кишечника и печени в метаболизме азота во время упражнений. Метаболизм . 1991 Март 40 (3): 307-14. [Медлайн].
Лернер AM, Beqaj SH, Deeter RG, Fitzgerald JT. Лечение валацикловиром при синдроме хронической усталости подгруппы вируса Эпштейна-Барра: наблюдение через тридцать шесть месяцев. В естественных условиях . 2007 сентябрь-октябрь. 21 (5): 707-13. [Медлайн].
Когельник А.М., Лумис К., Хуг-Петерсен М., Россо Ф., Хишьер С., Монтойя Дж. Применение валганцикловира у пациентов с повышенными титрами антител против вируса герпеса человека-6 (HHV-6) и вируса Эпштейна-Барра (EBV), которые страдали дисфункцией центральной нервной системы, включая длительную усталость. Дж. Клин Вирол . 2006 декабрь 37 Приложение 1: S33-8. [Медлайн].
Moretti M, Lava SAG, Zgraggen L, Simonetti GD, Kottanattu L, Bianchetti MG, et al. Острое повреждение почек при симптоматическом первичном инфекционном мононуклеозе вируса Эпштейна-Барра: систематический обзор. Дж. Клин Вирол . 2017 июн. 91: 12-17. [Медлайн].
Ким А., Ян Х. Р., Мун Дж. С., Чанг Дж. Й., Ко Дж. С.. Инфекция вируса Эпштейна-Барра при остром бескаменном холецистите. Гастроэнтерол Педиатр Hepatol Nutr .2014 17 марта (1): 57-60. [Медлайн].
Кимура Х, Хосино Й, Канегане Х, Цуге И, Окамура Т, Кава К. и др. Клинико-вирусологическая характеристика хронической активной инфекции вирусом Эпштейна-Барра. Кровь . 2001 г. 15 июля. 98 (2): 280-6. [Медлайн].
Севье, TL. Инфекционное заболевание у спортсменов. Мед Клин Норт Ам . 1994 г., 78 (2): 389-412. [Медлайн].
МАРК Х. ЭБЕЛЛ. Инфекционный мононуклеоз вируса Эпштейна-Барра. Американский семейный врач . 2004 Октябрь. 70 (7): 1279-86.
Dunmire SK1, Verghese PS2, Balfour HH Jr. Первичная инфекция вирусом Эпштейна-Барра. Дж. Клин Вирол . 2018. 102: 84-92. [Полный текст].
HOAGLAND RJ. КРИТЕРИИ ДИАГНОСТИКИ ИНФЕКЦИОННОГО МОНОНУКЛЕОЗА. Среднее время . 1965 июн. 93: 663-5. [Медлайн].
Фьельде А. Природа инфекционного мононуклеоза и роль клеток Дауни. Программа Clin Biol Res . 1983. 133: 215-20. [Медлайн].
Seitanidis B. Сравнение теста Monospot с тестом Пола-Баннелла при инфекционном мононуклеозе и других заболеваниях. Дж. Клин Патол . 1969 Май. 22 (3): 321-3. [Медлайн].
Маршалл-Андон Т., Хайнц П. Как использовать… тесты на моноспот и другие гетерофильные антитела. Arch Dis Child Educ Pract. Ed . 2017 Август 102 (4): 188-193. [Медлайн].
Майкельсон П., Уоткинс Б., Уэббер С.А., Вадовски Р., Майклс М.Г.Скрининг на наличие PTLD у реципиентов легких и трансплантатов сердце-легкие путем измерения нагрузки ДНК ВЭБ в жидкости бронхоальвеолярного лаважа с использованием ПЦР в реальном времени. Педиатр-трансплантолог . 2008 июн. 12 (4): 464-8. [Медлайн].
Де Паор М., О’Брайен К., Фэхи Т. и др. Противовирусные средства при инфекционном мононуклеозе (железистой лихорадке). Кокрановская база данных Syst Rev . 2016 8 декабря; 12: [Полный текст].
Тайнелл Э., Аврелий Э., Бранделл А., Джуландер I, Вуд М., Яо QY и др.Лечение острого инфекционного мононуклеоза ацикловиром и преднизолоном: многоцентровое двойное слепое плацебо-контролируемое исследование. Дж. Заразить Дис . 1996 Август 174 (2): 324-31. [Медлайн].
Candy B, Chalder T, Cleare AJ, Wessely S, Hotopf M. Рандомизированное контролируемое испытание психолого-образовательного вмешательства для выздоровления при инфекционном мононуклеозе. Книга J Psychosom Res . 2004 Июль 57 (1): 89-94. [Медлайн].
Коэн Дж. И., Джаффе Э. С., Дейл Дж. К., Питталуга С., Хеслоп Х. Э., Руни С. М. и др.Характеристика и лечение хронической активной болезни, вызванной вирусом Эпштейна-Барра: 28-летний опыт работы в США. Кровь . 2 июня 2011 г. 117 (22): 5835-49. [Медлайн].
[Рекомендации] Стычински Дж., Ван дер Вельден В., Фокс С. П. и др. Ведение инфекций, вызванных вирусом Эпштейна-Барра, и посттрансплантационных лимфопролиферативных заболеваний у пациентов после трансплантации аллогенных гемопоэтических стволовых клеток: рекомендации Шестой Европейской конференции по инфекциям при лейкемии (ECIL-6). Гематология . 2016 июл.101 (7): 803-11. [Медлайн]. [Полный текст].
Ma C, Wong CK, Wong BC, Chan KC, Lun SW, Lee N, et al. Цитокиновые ответы в тяжелом случае железистой лихорадки успешно лечили фоскарнетом в сочетании с преднизолоном и внутривенным иммуноглобулином. J Med Virol . 2009 Январь 81 (1): 99-105. [Медлайн].
Oertel SH, Riess H. Противовирусное лечение лимфопролифераций, связанных с вирусом Эпштейна-Барра. Последние результаты Рак Res . 2002. 159: 89-95. [Медлайн].
Schneider U, Ruhnke M, Delecluse HJ, Stein H, Huhn D. Регрессия лимфопролиферативных нарушений, связанных с вирусом Эпштейна-Барра, у пациентов с синдромом приобретенного иммунодефицита во время терапии фоскарнетом. Энн Гематол . 2000 апр. 79 (4): 214-6. [Медлайн].
Knorr B, Kessler U, Pöschl J, Fickenscher H, Linderkamp O. Гемофагоцитарный лимфогистиоцитоз (HLH) -подобная картина после цитомегаловирусной инфекции, передаваемой через грудное молоко, у недоношенного ребенка. Сканд Дж. Инфекция Дис . 2007. 39 (2): 173-6. [Медлайн].
Cheeseman SH, Henle W., Rubin RH, et al. Инфекция вируса Эпштейна-Барра у реципиентов почечного трансплантата. Эффекты антитимоцитарного глобулина и интерферона. Энн Интерн Мед. . Июль 1980 г. 93 (1): 39-42. [Медлайн].
Резник Л., Хербст Дж. С., Аблаши Д. В. и др. Регрессирование волосистой лейкоплакии полости рта после перорального приема ацикловира. ЯМА . 15 января 1988 г.259 (3): 384-8. [Медлайн].
Schooley RT, Carey RW, Miller G и др. Хроническая инфекция вируса Эпштейна-Барра, связанная с лихорадкой и интерстициальным пневмонитом. Клинические и серологические особенности и ответ на противовирусную химиотерапию. Энн Интерн Мед. . 1986 Май. 104 (5): 636-43. [Медлайн].
Сайран Э.М., Роу Дж. М., Блум RE. Внутривенное лечение гаммаглобулином при иммунной тромбоцитопении, связанной с инфекционным мононуклеозом. Ам Дж. Гематол .1991 Октябрь 38 (2): 124-9. [Медлайн].
Коэн Дж. И., Мокарски Е. С., Рааб-Трауб Н., Кори Л., Набель Г. Дж.. Необходимость и проблемы разработки вакцины против вируса Эпштейна-Барра. Вакцина . 2013 г., 18 апреля. 31 Прил. 2: B194-6. [Медлайн].
Сокал Е.М., Хоппенбрауэрс К., Вандермёлен С., Маутшен М., Леонар П., Морелс А. и др. Рекомбинантная вакцина gp350 от инфекционного мононуклеоза: рандомизированное двойное слепое плацебо-контролируемое исследование фазы 2 для оценки безопасности, иммуногенности и эффективности вакцины против вируса Эпштейна-Барра у здоровых молодых людей. Дж. Заразить Дис . 2007 15 декабря. 196 (12): 1749-53. [Медлайн].
Balfour HH Jr. Прогресс, перспективы и проблемы в разработке вакцины против вируса Эпштейна-Барра. Курр Опин Вирол . 2014 июн. 6: 1-5. [Медлайн].
Бартлетт А., Уильямс Р., Хилтон М. Разрыв селезенки при инфекционном мононуклеозе: систематический обзор опубликованных отчетов о случаях. Травма . 2016 Март 47 (3): 531-8. [Медлайн].
Hsieh WC, Chang Y, Hsu MC, et al.Появление антител к эритроцитам запускает фагоцитоз эритроцитов активированными макрофагами на кроличьей модели гемофагоцитарного синдрома, связанного с вирусом Эпштейна-Барра. Am Jour Path . May 2007. 170 (5): 1629-39. [Медлайн].
Окано М, Брутто ТГ. Гемофагоцитарный синдром, связанный с вирусом Эпштейна-Барра, и фатальный инфекционный мононуклеоз. Ам Дж. Гематол . Октябрь 1996. 53 (2): 111-5. [Медлайн].
Maakaroun NR, Moanna A, Jacob JT, Albrecht H.Вирусные инфекции, связанные с гемофагоцитарным синдромом. Рев Мед Вирол . 1 февраля 2010 г. [Medline].
Rea TD, Russo JE, Katon W, Ashley RL, Buchwald DS. Проспективное изучение естественного течения инфекционного мононуклеоза, вызванного вирусом Эпштейна-Барра. Артикул № Джемборд Фам Практ . 2001 июль-август. 14 (4): 234-42. [Медлайн].
Гу SY, Хуанг TM, Руань Л., Мяо Й.Х., Лу Х., Чу С.М. и др. Первое испытание вакцины против ВЭБ на людях с использованием рекомбинантного вируса осповакцины, экспрессирующего основной мембранный антиген. Дев Биол Стенд . 1995. 84: 171-7. [Медлайн].
Rostgaard K, Wohlfahrt J, Hjalgrim H. Генетическая основа инфекционного мононуклеоза: данные семейного исследования госпитализированных случаев в Дании. Клин Инфект Дис . 2014 июнь 58 (12): 1684-9. [Медлайн].
Харли Дж. Б., Чен Х, Пуджато М., Миллер Д., Мэддокс А., Форни С. и др. Факторы транскрипции действуют в локусах болезни, при этом EBNA2 участвует в аутоиммунитете. Нат Генет .2018 май. 50 (5): 699-707. [Медлайн].
Halvorsen JA, Brevig T., Aas T, Skar AG, Slevolden EM, Moi H. Генитальные язвы как начальное проявление инфекции, вызванной вирусом Эпштейна-Барра: два новых случая и обзор литературы. Акта Дерм Венереол . 2006. 86 (5): 439-42. [Медлайн].
Wingate PJ, McAulay KA, Anthony IC, Crawford DH. Регуляторная активность Т-клеток при первичной и персистирующей инфекции вируса Эпштейна-Барра. J Med Virol .2009 Май. 81 (5): 870-7. [Медлайн].
Cohen JI. Первичные иммунодефициты, связанные с заболеванием EBV. Курр Топ Микробиол Иммунол . 2015. 390 (Pt 1): 241-65. [Медлайн].
Вецика Е.К., Каллан М. Инфекционный мононуклеоз и вирус Эпштейна-Барра. Эксперт Рев Мол Мед . 2004 г. 5. 6 (23): 1-16. [Медлайн].
Чеджановский Н., Закай Н., Амселем С., Баренхольц Ю., Лойтер А. Мембранные везикулы, содержащие гликопротеин, связывающий вирус Сендай, но не вирусный слитый белок, сливаются с липосомами фосфатидилсерина при низком pH. Биохимия . 1986 26 августа, 25 (17): 4810-7. [Медлайн].
Хан Г, Хашим МДж. Глобальное бремя смертей от злокачественных новообразований, связанных с вирусом Эпштейна-Барра, 1990-2010 гг. Заражение возбудителем рака . 2014. 9 (1): 38. [Медлайн].
Де Паор М., О’Брайен К., Фэхи Т., Смит С.М. Противовирусные средства при инфекционном мононуклеозе (железистой лихорадке). Кокрановская база данных Syst Rev . 2016 8 декабря. 12: CD011487. [Медлайн].
Hsu JL, Glaser SL.Злокачественные новообразования, связанные с вирусом Эпштейна-Барра: эпидемиологические закономерности и этиологические последствия. Критическая Революция Онкол Гематол . 2000 апр. 34 (1): 27-53. [Медлайн].
Mono у детей | Norton Children’s
Инфекционный мононуклеоз, часто называемый «мононуклеозом», представляет собой гриппоподобное заболевание, которое часто встречается у подростков и молодых людей. Сертифицированные советом специалисты по педиатрическим инфекционным заболеваниям, прошедшие стажировку в отделении детских инфекционных болезней Norton, обладают опытом и навыками для лечения моно у детей.
Что такое моно?
Моно — вирусное заболевание, которое очень заразно и распространяется через слюну. Наиболее частой причиной моно является вирус Эпштейна-Барра (ВЭБ). Другие вирусы, включая цитомегаловирус, могут вызывать моно.
Как получить моно?
Mono часто передается через контакт с инфицированной слюной при поцелуях, кашле, чихании или совместном использовании стаканов или кухонных принадлежностей. Большинство детей подвергаются воздействию ВЭБ в какой-то момент в детстве и могут испытывать легкие симптомы или вовсе их не проявлять.У детей, подвергшихся воздействию ВЭБ, вероятность развития симптомов мононуклеоза составляет 50%.
Симптомы моно у детей
У детей обычно появляются признаки мононуклеоза через 1-2 месяца после заражения. Симптомы инфекционного мононуклеоза могут быть разными, но общие симптомы включают:
- Сильная усталость (чувство сильной усталости)
- Лихорадка
- Головная боль и ломота в теле
- Боль в горле
- Увеличение лимфатических узлов в области шеи, подмышек и паха
- Опухание селезенки или печени
Менее распространенные симптомы могут включать опухшие глаза, тошноту, чувствительность к свету, боль в груди и затрудненное дыхание.У детей младшего возраста могут быть более легкие симптомы, такие как небольшая температура, чувство усталости и плохой аппетит.
Симптомы мононуклеоза у детей могут длиться от двух до четырех недель, но усталость может длиться несколько недель после исчезновения симптомов.
Монотерапия
Нет лекарства от моно. Антибиотики не лечат это заболевание и не помогут ребенку, если он не перенесет другую инфекцию, вызванную бактериями. Моно-симптомы могут исчезнуть сами по себе через несколько недель. Постельный режим, питье жидкости и здоровое питание могут помочь ребенку с мононуклеозом.Другие виды лечения могут включать:
- Ацетаминофен или ибупрофен для облегчения боли в теле или лихорадки. Не давайте аспирин , так как это может привести к серьезному заболеванию — синдрому Рейе.
- Стероидные препараты для лечения увеличенных миндалин или лимфатических узлов, вызывающих затрудненное дыхание.
- Отдых от занятий спортом, поднятием тяжестей или тяжелой игрой до тех пор, пока медицинский работник не разрешит ребенку заниматься спортом.
Инфекционный мононуклеоз | DermNet NZ
Автор: д-р Сара Хилл, регистратор дерматологии, больница Вайкато, Гамильтон, Новая Зеландия, 2007 г.Обновлено доктором Кэтрин Тиан, сотрудником городской больницы Окленда. Главный редактор DermNet в Новой Зеландии: доцент А / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Медицинский редактор: д-р Хелен Гордон, Окленд, Новая Зеландия. Копия отредактирована Гасом Митчеллом. Август 2020.
Добавьте фото инфекционного мононуклеоза
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз — распространенное инфекционное заболевание, вызываемое вирусом Эпштейна-Барра (ВЭБ). Это более широко известно как железистая лихорадка.
Кто заболевает инфекционным мононуклеозом?
Инфекционный мононуклеоз обычно поражает молодых людей в возрасте 15–25 лет. Он одинаково распространен у представителей обоих полов и поражает все расы. Почти 95% людей переболели ВЭБ к тому времени, когда они стали взрослыми. Заболевание встречается во всем мире без сезонной предрасположенности.
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз — это заразная вирусная инфекция, обычно вызываемая ВЭБ (человеческий герпесвирус-4, HHV4), ДНК-вирусом гамма-герпеса.ВЭБ вовлечен в широкий спектр заболеваний человека, многие из которых имеют кожно-слизистые проявления, которые могут быть острыми или хроническими.
Как передается инфекционный мононуклеоз?
ВЭБ передается от человека к человеку через слюну при интимных контактах, таких как поцелуи, или через такие предметы, как зубная щетка или стакан для питья. Вирус выживает на объекте, пока он остается влажным. ВЭБ также может передаваться через кровь и сперму во время полового контакта, переливания крови, трансплантации органов и других процедур.Предполагается, что дети передаются от родителей или братьев и сестер, которые переносят ВЭБ и периодически передают вирус.
Каковы клинические признаки инфекционного мононуклеоза?
Клинические проявления инфекции зависят от взаимодействия вируса с иммунной системой хозяина. Инкубационный период от контакта до появления симптомов обычно составляет 6-7 недель.
Первичная инфекция EBV
Инфекционный мононуклеоз обычно встречается у 75% молодых людей; 15% имеют атипичное проявление, а у 10% инфекция протекает бессимптомно.У детей часто протекает бессимптомно или предполагается, что у них неспецифическая вирусная инфекция.
Есть два типичных проявления:
- внезапное начало тяжелой ангины с шейной лимфаденопатией
- постепенное начало субфебрильной лихорадки, недомогания, артралгии и миалгии.
Селезенка и печень
- Спленомегалия (увеличение селезенки), обычно на второй и третьей неделях
- Связанные с болью или дискомфортом в животе
- Гепатомегалия редко пальпируется клинически, но часто обнаруживается на УЗИ
- Повышение уровня печеночных трансаминаз обычно до 50%
- Явный гепатит с желтухой и болезненной гепатомегалией встречается у 5-10%
- Пожилые люди более склонны к развитию гепатомегалии и желтухи, чем подростки.
Суставы
- Артрит одного или нескольких суставов
Почки
Нервная система
- Асептический менингит
- Паралич лицевого нерва
- Поперечный миелит
- Периферический неврит, оптический неврит
- Церебеллит
- Синдром Гийена-Барре
- Менингоэнцефалит
Легкие
- Обструкция дыхательных путей
- Интерстициальная пневмония
Сердце
Глаза
- Периорбитальный отек и отек век (признак Хогланда)
- Конъюнктивит
- Кератит
- Увеитис
- Ретинит
Система крови
Каковы кожно-слизистые особенности инфекционного мононуклеоза?
Типичная экзантема инфекционного мононуклеоза — острая генерализованная макулопапулезная сыпь.Экзантема:
- Поражает от 4,2 до 13% пациентов, не принимающих антибиотики
- Обычно слабый и без зуда, сначала появляется на туловище и плечах, распространяется на лицо и предплечья
- Может быть морбиллиформным, папулезным, скарлатинообразным, везикулярным или пурпурным
- Разрешается примерно через неделю.
Более интенсивная и обширная кожная сыпь появляется почти у 90% пациентов с инфекционным мононуклеозом через 2–10 дней после начала приема антибиотиков.К ним относятся ампициллин, азитромицин, амоксициллин, цефалоспорины, тетрациклины и макролиды, такие как эритромицин. Недавние исследования показывают, что фактическая частота появления этой сыпи, вызванной антибиотиками, намного ниже, чем сообщалось ранее.
- Лекарственная сыпь представляет собой зудящую пятнисто-папулезную или болезненную сыпь.
- Поражает разгибательные поверхности и точки давления, лицо, шею, туловище, ладони и подошвы.
- Может поражать слизистые оболочки.
- Сыпь обычно проходит в течение недели после отмены антибиотика.
Лекарственная аллергия обычно преходящая. Однако повторное воздействие антибиотика может иногда приводить к рецидиву сыпи спустя годы.
Небные петехии обнаруживаются на твердом и мягком небе у 50% молодых людей в первые дни болезни.
Холестатическая желтуха, вызванная поражением печени, проявляется зудом, приводящим к ссадинам и синякам.
К другим, менее часто встречающимся кожным признакам инфекционного мононуклеоза относятся иммунная тромбоцитопеническая пурпура, холодовая крапивница и узловатая эритема.
Кожные признаки инфекционного мононуклеоза
Скрытый EBV
После острой симптоматической фазы EBV сохраняется в В-клетках памяти в миндалинах и периферическом кровообращении инфицированного хозяина в латентном нелетальном состоянии носителя на протяжении всей жизни. Вирус может распространяться с перерывами, а инфекция может снова активироваться.
Как диагностируется инфекционный мононуклеоз?
Клинических признаков и положительного гетерофильного теста обычно достаточно для диагностики инфекционного мононуклеоза.
Гетерофильные антитела (Monospot)
- Гетерофильные антитела становятся положительными через 2–9 недель после заражения; чувствительность составляет 70–92% в первые две недели.
- Они могут сохраняться год и более.
- Примерно у 40% детей младше 4 лет не вырабатываются гетерофильные антитела после первичной инфекции EBV.
- Гетерофильные антитела неспецифичны и могут присутствовать при других инфекциях, злокачественных новообразованиях и аутоиммунных заболеваниях.
Другие анализы крови
- Уровни лимфоцитов повышены, при этом не менее 10% являются атипичными. При других вирусных инфекциях наблюдается снижение лимфоцитов.
- Иммуноглобулин (Ig) M к вирусному капсидному антигену (VCA) во время активной фазы инфекционного мононуклеоза обнаруживается у 75% пациентов и обычно исчезает в течение 4–6 недель.
- VCA IgG антитела достигают максимума примерно через 2–4 недели после появления симптомов, а затем слегка снижаются. Они могут сохраняться всю жизнь.
- Другие тесты оценивают ранний антиген (EA) EBV и ядерный антиген (EBNA).
- Высокие нагрузки EBV обнаруживаются с помощью полимеразной цепной реакции (ПЦР) в полости рта и крови во время острой клеточной литической фазы.
- Функциональные пробы печени часто показывают повышенный уровень трансаминаз.
- Другие тесты будут зависеть от того, какие органы поражены инфекцией.
Визуализация
УЗИ брюшной полости может оценить гепатоспленомегалию.
Что такое дифференциальный диагноз инфекционного мононуклеоза?
Основными дифференциальными диагнозами острого инфекционного мононуклеоза являются:
Другие дифференциальные диагнозы включают стрептококковый фарингит (который может сосуществовать), лейкоз, тонзиллит, дифтерию, простуду, грипп и COVID-19.
Как лечить инфекционный мононуклеоз?
Варианты лечения инфекционного мононуклеоза обычно носят поддерживающий характер, например:
Менее распространенные варианты лечения включают:
- Противовирусные препараты, такие как ацикловир или валацикловир, не используются или полезны при неосложненных случаях инфекционного мононуклеоза. Иногда их назначают при менингите ВЭБ, периферическом неврите, гепатите или при гематологических осложнениях.
- Антибиотики могут быть назначены для лечения подтвержденной вторичной бактериальной инфекции.
Можно ли предотвратить инфекционный мононуклеоз?
В настоящее время вакцины для защиты от EBV-инфекции не существует. Профилактика предполагает соблюдение социальной гигиены и недопущение совместного использования напитков, еды или личных вещей.
Каковы осложнения инфекционного мононуклеоза?
Осложнения инфекционного мононуклеоза включают:
- Бета-гемолитический стрептококковый фарингит группы А
- Абсцесс перитонзиллярный
- Разрыв селезенки — спортсменам рекомендуется избегать занятий спортом в первые три недели болезни
- Хроническая активная инфекция ВЭБ — повторяющиеся или постоянные симптомы, напоминающие инфекционный мононуклеоз, наблюдаемые преимущественно у азиатских детей.Могут возникнуть опасные для жизни осложнения.
Каков прогноз инфекционного мононуклеоза?
Восстановление после острой фазы начальной EBV-инфекции у здоровых и иммунокомпетентных людей обычно происходит за несколько недель, но может потребоваться несколько месяцев, чтобы снова почувствовать себя полностью здоровым. Продолжительная вялость, усталость и боль в суставах — обычное явление, часто продолжающееся 6 месяцев и более.
ВЭБ вызывает пожизненную инфекцию, поскольку вирус остается в спящем состоянии в В-лимфоцитах.Неповрежденный иммунный ответ предотвращает прогрессирование заболевания, вызванного ВЭБ. Однако подавление иммунитета или другое заболевание может реактивировать вирус, вызывая расплывчатые и субклинические симптомы и, в редких случаях, агрессивное заболевание. На этом этапе вирус может передаваться другим людям.
Какие еще болезни могут быть вызваны вирусом Эпштейна-Барра?
К другим кожным проявлениям ВЭБ-инфекции относятся:
К другим заболеваниям, связанным с ВЭБ, относятся:
Детский инфекционный мононуклеоз | Детская национальная больница
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз, также известный как мононуклеоз, моно- или железистая лихорадка, характеризуется увеличением лимфатических узлов и хронической усталостью.
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз вызывается либо вирусом Эпштейна-Барра (EBV), либо цитомегаловирусом, оба из которых являются членами семейства вирусов простого герпеса. Рассмотрим следующую статистику:
- Большинство взрослых в Соединенных Штатах подверглись воздействию вируса Эпштейна-Барра, который является очень распространенным вирусом. Когда дети заражаются вирусом, они обычно не испытывают каких-либо заметных симптомов. Однако у неинфицированных подростков и молодых людей, которые вступают в контакт с вирусом, может развиться инфекционный мононуклеоз почти в 50 процентах случаев.
- Цитомегаловирус на самом деле представляет собой группу вирусов семейства вирусов простого герпеса, которые часто вызывают увеличение клеток. Около 80 процентов взрослых, инфицированных цитомегаловирусом, обычно не имеют симптомов.
- Вирус Эпштейна-Барра (EBV) может вызывать инфекционный мононуклеоз у подростков и молодых людей. Однако даже после того, как симптомы инфекционного мононуклеоза исчезнут, ВЭБ будет оставаться в спящем состоянии в глотке и клетках крови в течение всей жизни человека.Вирус может периодически реактивироваться, но обычно без симптомов.
Каковы симптомы инфекционного мононуклеоза?
Мононуклеоз обычно длится от одного до двух месяцев. Ниже приведены наиболее частые симптомы мононуклеоза. Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
- Лихорадка
- Увеличение лимфатических узлов в области шеи, подмышек и паха
- Постоянная усталость
- Боль в горле из-за тонзиллита, которая часто затрудняет глотание
- Увеличенная селезенка
- Поражение печени, например легкое Повреждение печени, которое может вызвать временную желтуху (пожелтение кожи, глаз и слизистых оболочек)
После того, как человек переболел мононуклеозом, вирус остается в спящем состоянии на всю оставшуюся жизнь.После того, как человек подвергся воздействию вируса Эпштейна-Барра, он обычно не подвергается риску повторного развития мононуклеоза.
Симптомы мононуклеоза могут напоминать другие заболевания. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Как диагностируется инфекционный мононуклеоз?
В дополнение к полной истории болезни и физическому обследованию вашего ребенка диагноз мононуклеоза обычно основывается на сообщенных симптомах. Однако диагноз можно подтвердить с помощью специальных анализов крови и других лабораторных тестов, в том числе:
- Количество лейкоцитов
- Тест на антитела
Как распространяется инфекционный мононуклеоз?
Мононуклеоз часто передается через контакт с инфицированной слюной изо рта.По данным Центров по контролю и профилактике заболеваний (CDC), симптомы могут проявиться от четырех до шести недель и обычно длятся не более четырех месяцев. По данным CDC, передачу невозможно предотвратить, потому что даже люди без симптомов могут переносить вирус в своей слюне.
Лечение
Облегчение симптомов мононуклеоза может включать следующее:
- Отдых в течение примерно одного месяца (чтобы дать иммунной системе время уничтожить вирус)
- Кортикостероиды (для уменьшения отека горла и миндалин)
Инфекционный мононуклеоз | Johns Hopkins Medicine
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз характеризуется увеличением лимфатических узлов, лихорадкой, болью в горле и сильной утомляемостью.Он часто передается через контакт с инфицированной слюной изо рта. Симптомы могут появиться через 4–6 недель и обычно длятся не более 4 месяцев. Передачу невозможно предотвратить, потому что даже люди без симптомов могут переносить вирус в своей слюне.
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барра (ВЭБ). Вариант мононуклеоза, более мягкий, чем инфекционный мононуклеоз ВЭБ, вызывается цитомегаловирусом (ЦМВ).И ВЭБ, и ЦМВ являются членами семейства вирусов герпеса:
В США большинство взрослых в возрасте от 35 до 40 лет инфицированы вирусом Эпштейна-Барра. Это очень распространенный вирус. Когда дети заражаются вирусом, они обычно не испытывают каких-либо заметных симптомов. Однако у неинфицированных подростков и молодых людей, контактирующих с вирусом, может развиться заболевание, очень похожее на инфекционный мононуклеоз.
Вирус Эпштейна-Барра (EBV) может вызывать инфекционный мононуклеоз у подростков и молодых людей.Однако даже после того, как симптомы инфекционного мононуклеоза исчезнут, ВЭБ будет оставаться в спящем состоянии в глотке и клетках крови в течение всей жизни человека. Вирус может периодически реактивироваться, но обычно без симптомов.
Каковы симптомы инфекционного мононуклеоза?
Мононуклеоз обычно длится от 1 до 2 месяцев. Ниже приведены наиболее частые симптомы мононуклеоза. Однако каждый человек может испытывать симптомы по-разному.Симптомы могут включать:
Лихорадка
Увеличение лимфатических узлов в области шеи, подмышек и паха
Экстремальная усталость
Боль в горле
Увеличенная селезенка
Боли в голове и теле
Поражение печени, такое как легкое поражение печени, которое может вызвать временную желтуху, изменение цвета кожи и белков глаз на желтый из-за аномально высокого уровня билирубина (желчной пигментации) в кровотоке
После того, как человек переболел мононуклеозом, вирус остается бездействующим в горле и клетках крови на всю оставшуюся жизнь.После того, как человек подвергся воздействию вируса Эпштейна-Барра, он обычно не подвергается риску повторного развития мононуклеоза.
Симптомы мононуклеоза могут напоминать другие заболевания. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется инфекционный мононуклеоз?
Диагноз мононуклеоза обычно основывается на зарегистрированных симптомах. Однако диагноз можно подтвердить с помощью конкретных анализов крови и других лабораторных тестов, в том числе:
Количество лейкоцитов, которое не является диагностическим, но наличие определенных типов лейкоцитов (лимфоцитов) может подтвердить диагноз
Тест на гетерофильные антитела или тест на моноспот, который в случае положительного результата указывает на инфекционный мононуклеоз
Как лечится инфекционный мононуклеоз?
Ваш лечащий врач подберет для вас лучшее лечение на основе:
Сколько вам лет
Ваше общее состояние здоровья и прошлое состояние здоровья
Насколько вы больны
Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
Ожидаемый срок действия состояния
Ваше мнение и предпочтения
Лечение мононуклеоза может включать:
Отдых (чтобы дать иммунной системе время уничтожить вирус)
Пейте много жидкости
Принимайте безрецептурные лекарства от дискомфорта и лихорадки
Кортикостероиды только при необходимости уменьшить отек горла и миндалин
Каковы осложнения инфекционного мононуклеоза?
Осложнения инфекционного мононуклеоза случаются нечасто.Осложнения могут включать:
Разрыв селезенки
Воспаление почек
Гемолитическая анемия
Проблемы нервной системы, такие как энцефалит, менингит и другие состояния
Воспаление сердечной мышцы
Проблемы с сердечным ритмом
Обструкция верхних дыхательных путей
Можно ли предотвратить инфекционный мононуклеоз?
Избегайте целоваться или делиться посудой, кухонной утварью или личными вещами с инфицированными.
Когда мне следует позвонить своему врачу?
Если симптомы ухудшаются или появляются новые симптомы, сообщите об этом своему лечащему врачу.
Основные сведения об инфекционном мононуклеозе
Инфекционный мононуклеоз характеризуется увеличением лимфатических узлов, лихорадкой, болью в горле и сильной усталостью
Мононуклеоз обычно длится от 1 до 2 месяцев.
Симптомы могут включать жар, увеличение лимфатических узлов на шее, подмышках и паху, постоянную усталость, боль в горле, увеличение селезенки и желтуху, изменение цвета кожи на желтый.
Лечение включает отдых и большое количество жидкости.
Ранние симптомы, факторы риска и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Мононуклеоз, инфекционный мононуклеоз или «мононуклеоз» относится к группе симптомов, поражающих некоторых людей, чаще всего после заражения вирусом Эпштейна-Барра (EBV. Mono также известен как железистая лихорадка.
По данным Центров по контролю и профилактике заболеваний (CDC), большинство людей в какой-то момент своей жизни заражаются ВЭБ. У многих не появляются симптомы моно, но они становятся носителями.
Симптомы могут различаться в зависимости от возрастной группы. У маленьких детей любые симптомы, которые появляются, как правило, легкие. Однако у подростков и молодых людей они могут быть более серьезными.
Здесь можно узнать больше о симптомах и лечении моно.
Классическими симптомами мононуклеоза являются:
Однако симптомы сильно различаются между разными возрастными группами.
Подростки и молодые люди
У людей в возрасте 15–24 лет чаще всего развиваются классические симптомы моно. У них также часто наблюдаются самые тяжелые симптомы.
Симптомы часто длятся 2–4 недели, но могут сохраняться и дольше. Лихорадка, боль в горле и другие общие симптомы могут длиться несколько дней, а затем постепенно улучшаться.
Однако усталость может продолжаться в течение недель или месяцев после того, как исчезнут другие симптомы.
Почему симптомы сильнее проявляются у подростков и молодых людей, остается неясным.
Если поцелуй является фактором распространения моно, возможно, более высокий уровень обмена слюны приводит к более серьезным симптомам.
Другая теория состоит в том, что у детей младшего возраста постепенно вырабатывается иммунитет к вирусу, если заражение происходит с более раннего возраста, как это происходит в некоторых странах.
В Соединенных Штатах заражение ВЭБ менее распространено в младенчестве и раннем детстве. Подросток, ранее не контактировавший с вирусом, может быть более уязвимым, поскольку его иммунная система менее способна отражать атаку.
Маленькие дети
У детей часто нет классических симптомов или у них могут быть легкие симптомы, напоминающие симптомы простуды или гриппа.
Непонятно, как они передают вирус. Одна из возможностей состоит в том, что родители как носители передают вирус своим детям, когда он реактивируется и излучается. Количество вируса, передаваемого в результате перенесенной в прошлом инфекции родителей, может быть меньше, что вызывает меньшее количество легких симптомов у ребенка.
Если у ребенка легкие моносимптомы, родитель может подумать, что это простуда или грипп, особенно если основными симптомами являются лихорадка и боль в горле.
Пожилые люди
Исследование, проведенное в 2006 году, отмечает, что моно менее распространено у взрослых в возрасте старше 40 лет. Взрослые могут не испытывать классических симптомов покраснения горла и увеличения лимфатических узлов.
Вместо этого могут возникнуть проблемы с печенью. Лихорадка с воспалением печени может затруднить выявление моно в этой возрастной группе. Согласно одному более раннему исследованию, мышечные боли также могут быть более распространенными в этой группе.
Когда обращаться к врачу
Многие болезни вызывают жар и боль в горле, особенно простуду, грипп и распространенные вирусы.
Моно может напоминать другие болезни, поэтому людям следует обратиться к врачу, если у них есть опасения по поводу симптомов, которые могут указывать на моно.
Родители должны вызвать врача, если ребенок:
- демонстрирует необычное поведение
- не хочет есть
- сильная головная боль или боль в горле
- сыпь
- припадок
- температура 104 ° по Фаренгейту или выше
- проявляются признаки обезвоживания, например отсутствие мочеиспускания
Лицам с симптомами разрыва селезенки следует немедленно обратиться за неотложной помощью.
Диагноз
У подростка или молодого взрослого с классическими симптомами врач обычно может поставить диагноз моно при физикальном обследовании.
Однако у детей младшего и старшего возраста симптомы могут быть менее очевидными, поэтому может потребоваться дополнительное тестирование.
Анализы крови могут определить, было ли у человека недавнее или прошлое заражение ВЭБ.
Mono — это вирус, поэтому антибиотики его не лечат.
Врачи рекомендуют управлять симптомами с помощью:
- болеутоляющих и жаропонижающих средств, таких как ибупрофен или парацетамол, которые можно купить в Интернете.
- полоскания соленой водой при ангине
- отдых
- воздержание от занятий спортом до исчезновения симптомов
Инфекционный мононуклеоз, также известный как железистая лихорадка, может возникнуть в результате заражения EBV или вирусом герпеса 4.
Моно относится к симптомам инфекции, и наиболее частой причиной является ВЭБ.
Многие люди инфицированы ВЭБ, но никогда не испытывают симптомов мононуклеоза или симптомы очень легкие, похожие на симптомы другого распространенного заболевания, такого как простуда или грипп.
Подростки и молодые люди чаще всего имеют заметные симптомы, и моно часто встречается среди студентов колледжей.
Даже у человека без симптомов вирус может быть активен или реактивирован позднее. Когда он активен, симптомы могут появиться, а могут и не появиться, и вирус может передаваться другому человеку. У этого человека могут развиться симптомы мононуклеоза.
Если у человека возникли симптомы мононуклеоза, они вряд ли появятся снова.
В то время как EBV является наиболее частой причиной моно, другие инфекции могут вызывать моносимптомы.
К ним относятся:
Моно часто называют «болезнью поцелуев», но она распространяется не только от поцелуев. Её можно намазать, если вы поделитесь напитками, зубными щетками или тарелкой еды. Он также может передаваться с грудным молоком, другими телесными потоками, такими как кровь или сперма, или при переливании крови.
Последствия обычно не являются серьезными, но симптомы могут быть изнурительными, пока продолжаются, и восстановление может занять много времени, особенно от усталости.
Факторы риска
Вирус EBV, вызывающий моно, чаще всего передается через слюну.
Многие люди заражаются вирусом в детстве и никогда не замечают никаких симптомов. Как только вирус попадает в организм, он остается там навсегда и иногда может реактивироваться позже.
Реактивированный вирус может передаваться другим людям через слюну, поэтому человек может заразиться моно от человека, у которого нет никаких признаков болезни.
Следующее может увеличить риск:
- совместное использование напитков, зубных щеток или всего, что касается рта и слюны
- сексуального контакта
- переливания крови
- получения трансплантированного органа
Человек с ослабленной иммунной системой скомпрометированный имеет более высокий риск:
- развития симптомов при первом контакте с EBV
- вирус реактивирует и вызывает второй приступ моно
Моно чаще всего встречается у подростков и молодых людей.У большинства людей этого не будет во второй раз.
Инкубационный период моно составляет около 6 недель.
В этот период с момента заражения до появления симптомов человек заразен. Они кажутся здоровыми, но могут распространяться на других.
При появлении симптомов они могут быть тяжелыми в течение нескольких дней, а затем постепенно уменьшаться.
Большинство людей чувствуют себя лучше через 2–4 недели, но усталость может длиться несколько недель или месяцев.
Серьезные осложнения случаются редко, но 0.У 5% людей может возникнуть разрыв селезенки. Это может быть фатальным.
Симптомы разрыва селезенки включают:
- боль в верхнем левом углу живота
- боль в левом плече, которая усиливается при дыхании
- боль в левой области груди
- внезапное падение артериального давления, которое может вызывает обморок, спутанность сознания, головокружение или бледность
Удар по животу рядом с селезенкой может вызвать ее разрыв. По этой причине спортсменам следует избегать контактных видов спорта в течение как минимум 3-4 недель после приема моно.
Если моно вызывает проблемы с печенью, может возникнуть желтуха. Белки глаз или кожа становятся желтыми. В большинстве случаев воспаление печени проходит само по себе, когда организм избавляется от инфекции.
В редких случаях моно может также вызывать:
- проблемы с кровью, такие как анемия или низкое количество тромбоцитов
- воспаление сердечной мышцы
- воспаление оболочек головного и спинного мозга, известное как менингит
- энцефалит или воспаление головного мозга
- Синдром Гийена-Барре
- Проблемы с дыханием из-за опухших миндалин
Эти проблемы встречаются редко.Они более вероятны у людей с ослабленной иммунной системой, например, из-за ВИЧ или СПИДа, некоторых видов лечения рака или после трансплантации органов.
Не существует проверенного способа предотвратить моно, но несколько простых советов могут помочь избежать этого:
- мытье рук после посещения туалета и перед едой
- кашель или чихание в рукав или салфетку и мытье рук после этого
- как избежать люди, у которых есть моно или симптомы мононуклеоза до выздоровления
- оставаться дома, не ходить на работу или учебу, если у вас есть симптомы
- , не делиться предметами, контактирующими с ртом
Моносимптомы могут мешать жизни в течение нескольких дней или недель, но большинство людей выздоравливают без каких-либо долгосрочных проблем.