Кольпит: лечение, симптомы, признаки кольпита у женщин
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
-
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
-
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей. -
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
-
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток. -
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
-
Хронический кольпит — воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления — хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.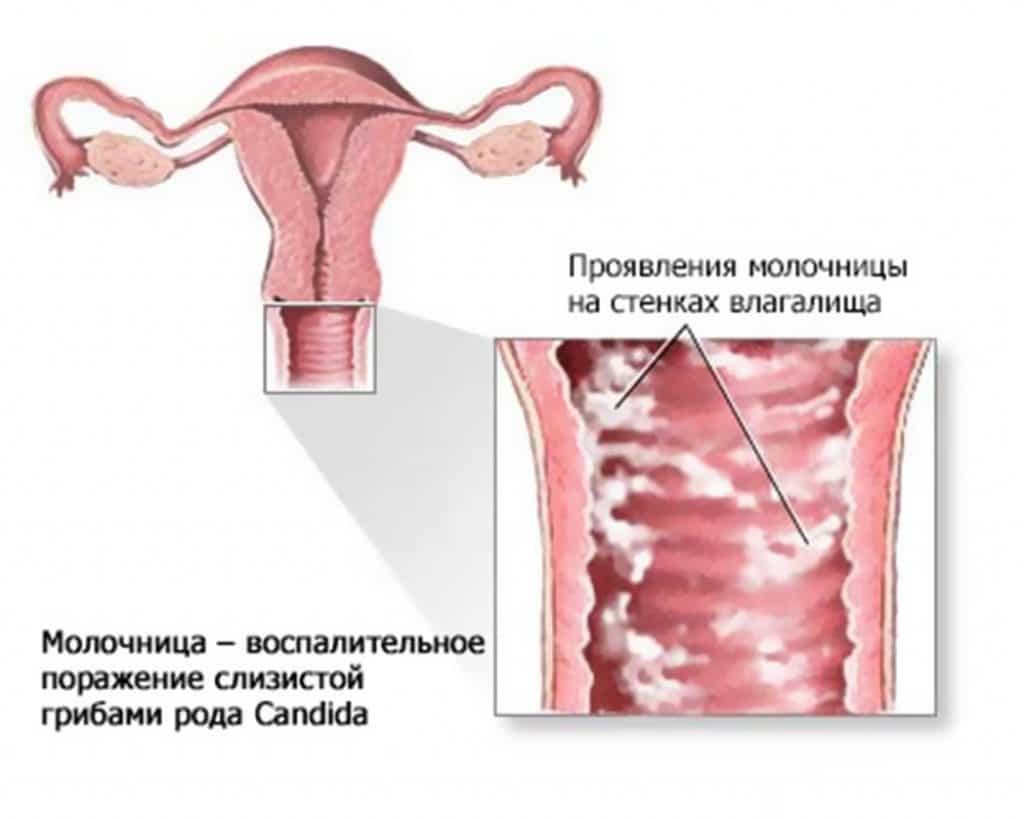
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
-
Механические, химические или физические повреждения слизистой оболочки. -
Врожденные или приобретенные анатомические особенности наружных половых путей. -
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса. -
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
-
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита. -
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи. -
Несоблюдения правил интимной гигиены. -
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Симптомы кольпита
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
-
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями. -
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
-
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания. -
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными. -
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
Диагностика кольпита
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
-
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления. -
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов. -
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
-
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
-
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия. -
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
-
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение. -
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение кольпита
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Этиотропное лечение
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
-
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
-
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками. -
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол). -
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Немедикаментозное лечение
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
-
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
-
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища. -
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием. -
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
Профилактика кольпита
Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
-
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами. -
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам. -
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
-
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
Вагинит (кольпит) — лечение и симптомы, диагностика вагинита в Москве, Клинический Госпиталь на Яузе
Специалисты Клинического госпиталя на Яузе проводят всестороннюю диагностику (УЗИ, лабораторную) и эффективное лечение кольпита. После консультации и на основании результата исследований специалисты поставят диагноз и назначат медикаментозную терапию (антибактериальную, противовоспалительную и др.). Для лечения кольпита мы используем только современные безопасные препараты, благодаря которым положительный результат достигается в кратчайшие сроки.
Воспаление слизистой оболочки влагалища (кольпит, или вагинит) — одна из наиболее часто встречающихся у женщин репродуктивного возраста проблем. Заболевание возникает при занесении во влагалище инфекции. Различают специфический кольпит (обусловлен половыми инфекциями, возбудители — хламидии, микоплазмы, гонококки, трихомонады и грибки) и неспецифический вагиноз (вызванный действием условно-патогенных микробов, например, кишечной палочки, стафилококков, стрептококков, гарднереллы и других видов анаэробных бактерий, находящихся в кишечнике). В зону риска попадают женщины с нарушениями нормальной микрофлоры влагалища, которая уже не может препятствовать попаданию и развитию патогенных микробов и грибков.
В зону риска попадают женщины с нарушениями нормальной микрофлоры влагалища, которая уже не может препятствовать попаданию и развитию патогенных микробов и грибков.
Записаться к гинекологу
Причины кольпита
- Инфекционные заболевания, в том числе и передающиеся половым путем
- реакции на использование влагалищных спринцеваний, мазей, тампонов, прокладок, презервативов
- механические повреждения слизистой оболочки влагалища
- несоблюдение правил личной гигиены
- гормональные сбои
- нарушения анатомического строения половых органов
Если вы заметили тревожные признаки, необходимо как можно быстрее обратиться к врачу.
Симптомы кольпита
- Жжение и зуд наружных половых органов
- гнойные, творожистые выделения с неприятным запахом
- покраснение и набухание слизистой оболочки влагалища
Диагностика кольпита в Клиническом госпитале на Яузе
Симптомы могут варьироваться в зависимости от вида вагинита. Для диагностирования заболевания, помимо осмотра, врачи Клинического госпиталя на Яузе проводят лабораторные исследования (мазки на флору и ПЦР-мазки на инфекции), микробиологические исследования, УЗИ, а также используют кольпоскопический, бактериоскопический, иммунофлюорецентные, бактериологический методы.
Лечение кольпита в Клиническом госпитале на Яузе
Чтобы острая форма заболевания не перешла в хроническую и во избежание таких серьезных осложнений, как воспаление шейки матки, матки, маточных труб, эндометрит, бесплодие, специалисты Клинического госпиталя на Яузе подберут вам подходящее лечение кольпита:
- антибактериальная и противогрибковая терапия
- противовоспалительная терапия
- прием препаратов общеукрепляющего действия
- прием препаратов для восстановления микрофлоры влагалища
Записаться на прием
Продолжительность и особенности лечения зависят от инфекции — возбудителя болезни. При специфическом кольпите лечение следует проводить вместе с половым партнером.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Почему «кольпит» всерьез волнует врачей-гинекологов?
Если 15 лет назад диагноз «кольпит» был достаточно редким, то сегодня его ставят 80% женщин, обратившихся к гинекологу за помощью. Кольпит не относится к заболеваниям, угрожающим жизни женщины. Однако именно данное заболевание играет ведущую роль в развитии воспалительных заболеваний органов малого таза. В тяжелых случаях воспалительные процессы могут затронуть внутренние половые органы (матку, придатки) и вызвать эндометрит, эрозии шейки матки, привести к бесплодию. Кроме того, из-за неприятных ощущений существенно снижается сексуальная активность женщины.
Кольпит и вагинит чаще встречается у женщин детородного возраста и является заболеванием инфекционно-воспалительного характера, при котором происходит поражение слизистой оболочки влагалища условно-патогенной микрофлорой (кокки, гарднереллы, мобилюнкусы, а также грибами рода Candida и т.д.), патогенными микроорганизмами (стафилококком, протеем, кишечной палочкой, гемофильной палочкой) и микроорганизмами преимущественно передаваемыми половым путем (хламидии трахоматис, уреаплазма уреалитикум, микоплазма гениталиум и т.д.)
Различают острую, подострую и хроническую форму кольпита.
В зависимости от возбудителя, степени тяжести и остроты заболевания симптомы кольпита могут различаться. Для острого неспецифического кольпита и вагинита характерны:
При хроническом течении вагинита боли не выражены, нарушения общего самочувствия обычно не наблюдается. Пациенты, как правило, жалуются на выделение белей, чувство жжения и зуд, изъязвление слизистой половых органов. При хроническом кольпите отмечается вялое течение с периодически возникающими обострениями.
Кольпит может проявляться в виде вульвовагинита, при котором покраснение и раздражение переходит на наружные половые органы и внутреннюю поверхность бедер и ягодицы, часто сочетается с цервицитом, уретритом, псевдоэрозией шейки матки. Из-за неприятных ощущений снижается сексуальная активность женщины.
Естественная микрофлора влагалища представлена преимущественно молочнокислыми бактериями. Кислая реакция секрета предохраняет гениталии от проникновения и размножения посторонних микроорганизмов. Факторы, пагубно влияющие на микрофлору, снижающие местный иммунитет слизистых половых органов и сопротивляемость организма в целом, провоцируют усиленный рост условно-патогенных микроорганизмов и развитие воспаления.
Факторы, увеличивающие риск развития неспецифического вагинита:
У девочек развитию кольпита способствуют: проникновение инфекции во влагалище с кровотоком (при ангине, скарлатине), аллергические реакции организма, а также попадание инородных предметов во влагалище. Обычно воспаление носит острый характер и связано с инфекционными заболеваниями организма в целом. В пожилом возрасте снижение гормонального фона приводит к изменениям в слизистой оболочке гениталий, она истончается, становится сухой, возникают микротравмы и воспаление.
Диагностика
При появлении симптомов заболевания необходимо обратиться к специалисту и пройти обследование для установления точного диагноза.
Важную информацию при диагностике кольпита дает исследование мазков из влагалища, канала шейки матки, уретры.
Бактериоскопическое исследование мазков позволяет провести идентификацию микроорганизмов (грампринадлежность, вид, особенности морфологии). Очень часто при кольпите выявляется сразу несколько различных бактерий.
Ультразвуковое исследование органов малого таза позволяет обнаружить сопутствующую гинекологическую патологию. При отечности и болезненности стенок влагалища внутреннее обследование с помощью зеркал зачастую невозможно.
Лечение
Лечение кольпита на начальной стадии более эффективно и помогает избежать осложнений, поскольку в тяжелых случаях воспалительные процессы могут затронуть внутренние половые органы (матку, придатки) и вызвать эндометрит, эрозии шейки матки и даже привести к бесплодию.
Анна Николаевна Михайлычева, врач-гинеколог «ММЦ Медикал Он Групп – НН»
Лечение неспецифического кольпита включает в себя общую и местную терапию. Местное лечение заключается в санации наружных половых органов и влагалища. При упорном, выраженном течении кольпита применяются местные антибиотики с учетом чувствительности возбудителя (эмульсии, растворы), физиотерапевтические процедуры.
Общая терапия направлена на лечение сопутствующих гинекологических, обменных, эндокринных заболеваний, нормализацию гормонального и иммунного фона организма. Во время курса лечения кольпита рекомендуется воздержаться от интимных отношений, также показано обследование, а при необходимости, и лечение полового партнера пациента.
В период лечения кольпита назначается щадящая, преимущественно кисломолочная и растительная диета, из рациона исключаются острые, соленые, копченые блюда, раздражающе действующие на слизистые оболочки, ограничивается употребление жидкости (для уменьшения отеков слизистых).
В заключительной стадии лечения кольпита назначаются препараты, способствующие восстановлению естественной флоры влагалища и повышению его защитных свойств.
Для контроля излеченности кольпита берутся мазки на 4-5 день менструации у женщин репродуктивного периода, у девочек и женщин в менопаузе – после прохождения курса лечения.
Профилактика
Для профилактики рецидивов заболевания курс лечения следует повторить через 4-5 месяцев.
Профилактика неспецифического вагинита (кольпита) главным образом сводится к тщательному соблюдению гигиены половых органов, половой жизни, своевременному лечению генитальных и общих заболеваний, исключению провоцирующих факторов, полноценному отдыху. Изменение характера выделений и менструального цикла должно стать поводом немедленно обратиться к гинекологу.
При хроническом рецидивирующем вагините необходимо проведение диагностики половых инфекций (хламидиоза, микоплазмоза, трихомониаза, гарднереллеза, вируса простого герпеса и др.)
Предупреждение вульвовагинита у девочек состоит, прежде всего, в адекватных гигиенических процедурах, оздоровительных мероприятиях, лечении хронических инфекций.
Как правило, при правильном лечении кольпит не представляет серьезной угрозы состоянию здоровья пациентки. Однако игнорирование кольпита, самолечение и несоблюдение мер профилактики способны отрицательно повлиять на репродуктивное здоровье женщины. Обратитесь за советом к врачу-гинекологу!
О компании
За 25 лет существования (с 1987 года) корпорация Medical On Group стала мировым лидером среди частных медицинских корпораций в области проктологии, урологии, гинекологии, дерматологии. К началу 2012 года Medical ON Group объединила более 140 клиник во многих странах Европы, Азии, Северной Америки и в Австралии. В Российской Федерации и в государствах, входивших в состав СНГ, успешно работает 35 филиалов нашей Компании.
Записаться на прием к врачам-гинекологам «Международного медицинского центра Медикал Он Групп – Нижний Новгород» Вы сможете по телефону (831) 277-66-88 (круглосуточно) или на сайте www.medongroup.ru.
Имеются противопоказания. Необходима консультация специалиста.
причины, симптомы методы лечения — Клиника ISIDA Киев, Украина
Содержание
Воспалительные заболевания органов малого таза занимают ведущее место среди всех патологий гинекологического профиля. Чаще всего, болезни диагностируются у девушек моложе 25 лет. Одно из самых популярных заболеваний — аднексит, воспаление маточных труб и яичников. Его особенность — это частые рецидивы. А также высокий риск присоединения дополнительной инфекции, формирование последующего бесплодия.
Что это такое
Аднексит — это поражение маточных труб и их придатков воспалительного генеза. Возбудители данной патологии — бактерии разных видов. При развитии инфекционного процесса, в маточных трубах начинает скапливаться секрет, который может быть серозного или гнойного характера. Это определяет клиническую картину и течение заболевания.
Причины возникновения
Патологию вызывает бактериальный агент. Это может быть условно-патогенная микрофлора или специфические агенты. Также выделяют факторы, способствующие развитию заболевания:
- Болезни передающиеся половым путем часто затрагивают придатки матки, или же происходит присоединение вторичной инфекции.
- Переохлаждения, частые стр ессы.
- Нарушение личной гигиены.
- Неправильный подбор нижнего белья.
Возбудители заболевания с током крови, лимфы, либо контактным путем попадают в стенку маточной трубы. С течением болезни микроорганизмы заселяются в эпителий яичника и при овуляции проникают в его полость. При дальнейшем прогрессировании, образуется воспалительный конгломерат.
Симптомы и признаки аднексита
Клиническая картина патологии зависит от многих факторов — выраженности воспалительного процесса, степени патогенности возбудителя заболевания, характера экссудата в полости маточной трубы. Выделяют такие типы болезни, которые значительно отличаются по симптоматике.
- Двухсторонний. Возникает чаще всего. Характерно: болезненность внизу живота, повышение температуры тела, дизурические явления.
- Правосторонний и левосторонний. Для этих форм свойственна односторонняя болезненность. По пальпации и гинекологическом осмотре, доктор может определить увеличение и резкую болезненность придатков и маточной трубы с одной стороны. Также важно, правильно дифференцировать эту форму патологии от других воспалительных болезней с клиникой «острого живота».
- Острый и хронический. Имеют характерные отличия. Острый процесс сопровождается яркой клинической картиной. Определяется резкая болезненность в области яичников, боли при мочеиспускании. Живот напряжен, болезнен. При гинекологическом исследовании придатки отечные, малоподвижные. Для хронической формы типичны такие проявления — тупая, ноющая боль внизу живота усиливающаяся после переохлаждения. Характерно нарушение менструальной функции, возможно развитие бесплодия.
При тяжелом течении воспалительного процесса часто возникают симптомы выраженной интоксикации. Также, при длительном течении болезни, возможно развитие неврозов, невралгий.
Диагностика заболевания
Основанием для подозрения о развитии аднексита являются характерные жалобы пациента. Доктор проводит гинекологический осмотр, при котором обнаруживает отечные, увеличенные, болезненные придатки подвижность которых резко ограничена. Гинеколог может назначить клинический анализ крови, мочи, биохимическое исследование. Также проводится ультразвуковая диагностика. При тяжелом течении болезни, может понадобиться, диагностическая лапароскопия.
Аднексит — лечение
Для проведения медикаментозной коррекции используется антибактериальная, инфузионная, противовоспалительная терапия. Применяют местные анальгетики, витамины, десенсибилизирующие средства. Также, в случае необходимости, можно использовать симптоматические препараты. Хорошо себя зарекомендовала физиотерапия, которую лучше использовать в подостром периоде (когда стихают признаки острой инфекции).
При обширном спаечном процессе, гнойном аднексите используются оперативные методы:
- Пункция свода влагалища (проводят отсасывание гнойного содержимого и промывание очага инфекции).
- Лапароскопическое вмешательство.
- Аднексэктомия (удаление пораженных придатков матки).
Осложнения
Самым распространенным осложнением патологии является развитие спаечного процесса в малом тазу. Спайки могут образовываться между маточной трубой, яичником, маткой, кишечником, мочевым пузырем, сальником.
- Поражение яичника:
- в толще яичника могут образовываться полости, заполненные гноем;
- ткань придатка расплавляется с формированием овариального абсцесса;
- при его прорыве инфекционный агент может попасть в брюшную полость с формированием пельвиоперитонита.
- при длительном течении воспалительного процесса выпот скапливается в полости маточной трубы с формированием гидросальпинкса или пиосальпинкса.
При неправильном лечении болезни острый процесс может перейти в хронический. Что в свою очередь, может привести к внематочной беременности и даже к бесплодию.
Профилактика заболевания
Чтобы избежать возможного развития патологии, нужно опасаться факторов, способствующих его развитию. Также лучше придерживаться таких рекомендаций:
- В холодное время года важно одеваться по погоде, и особенно беречь области нижней части живота, избегать переохлаждений.
- Немаловажным является соблюдения всех правил личной гигиены.
- Также, от многих проблем может избавить безопасный секс. Во время полового контакта рекомендуется использовать средства барьерной контрацепции.
Для того, чтобы патология не приобрела хронический характер, важно качественно пролечить болезнь в остром периоде.
Вывод
Аднексит — это тяжелая болезнь, затрагивающая девушек молодого возраста. Имеет воспалительный характер, вызывается бактериями. Имеет характерные клинические и диагностические признаки. Для лечения может использоваться консервативная терапия и хирургическая коррекция. Для профилактики развития патологии важно избегать провоцирующих факторов и качественно пролечить болезнь в острую фазу.
Аппараты лазерной терапии
Высокая эффективность лазерной терапии может быть обеспечена только при выполнении следующих основных условий:
- применение высокоэффективной и эргономичной аппаратуры (аппарат лазерный терапевтический),
- наличие высокоэффективных, научно обоснованных методик лазерного воздействия,
- качественное специализированное обучение медперсонала.
Самая высокая квалификация специалиста и лучшие методики лазерной терапии не позволят получить нужный результат, если в руках врача не будет хорошего и качественного инструмента – лазерного терапевтического аппарата. К выбору его надо подходить максимально тщательно, понимая, какие технические параметры важны, а какие нет.
Основные принципы, которыми руководствуются сегодня разработчики при создании лазерной терапевтической аппаратуры, сформулированы относительно недавно, в последние годы получили значительный импульс развития, теперь ими руководствуются практически все производители.
Универсальность, заложенная в современном «инструменте» врача или исследователя, позволяет с минимальными затратами удовлетворить многочисленные, иногда противоречивые требования врачей к лазерным терапевтическим аппаратам. Сами по себе эти пожелания вполне обоснованы. Во-первых, лазерная терапевтическая аппаратура используется в самых различных условиях: в поликлиниках, больницах, госпиталях, в машинах «скорой помощи», в полевых условиях различных природно-климатических зон и т. д. Во-вторых, широкий диапазон применения в самых разных областях медицины с реализацией множества методов воздействия предъявляет к аппаратуре специфические требования, соблюсти которые в одном приборе очень трудно или вообще невозможно. В-третьих, необходимо сочетать универсальность с простотой управления, малыми габаритами и массой.
Блочный принцип построения позволяет успешно решить эти задачи. В соответствии с разработанной нами концепцией аппаратура условно разделяется на четыре полностью совместимые и сочетаемые части: базовый блок, излучающие головки и насадки к ним, а также блок внешней модуляции. В настоящее время данная концепция наиболее успешно развивается в новой серии аппаратов лазерных физиотерапевтических ЛАЗМИК®.
Разрабатывая новые методики, проводя обучение специалистов и реализуя самую эффективную лазерную физиотерапевтическую аппаратуру, мы стремимся развивать это самое перспективное направление современной медицины.
Наиболее перспективными и эффективными в настоящее время являются аппараты серии ЛАЗМИК®, работающие до 10000 Гц в импульсном режиме, имеющие уникальные лазерные излучающие головки, позволяющие реализовать многие эффективные методики, недоступные для другой аппаратуры.
С нашими научными разработками, с исследованиями в области изучения механизмов терапевтического действия низкоинтенсивного (низкоэнергетического) лазерного излучения (НИЛИ), можно ознакомиться на специализированном сайте http://www.lazmik.ru/, рекомендуем также новую серию книг «Эффективная лазерная терапия».
Лечение воспалительных процессов и инфекций
Молочница (кандидоз) — это грибковое поражение женских половых органов, которое вызывает воспаление ( в этом случае говорят о кандидозном кольпите или вагините ), либо приводит к так называемому дисбиозу влагалища.
Грибок живет у всех людей, является условно-патогеным и в определенных условиях может вызвать кандидоз, вытеснив все лактобактерии из влагалища.
При кандидозе, рецидивирующем, необходимо выяснить причины и устранить их. К ним относятся:
- снижение иммунитета
- гормональные нарушении
- дисбактериоз кишечника
- другие инфекции
После проведения противогрибковой терапии, нужно обязательно восстановить микрофлору влагалища, иначе на “пустом месте” может появиться другая, более серьезная . чем грибок, инфекция
Кольпит, Бактериальный вагиноз, цервицит
Кольпит ( Вагинит, вульвовагинит )- Воспаление слизистой оболочки влагалища, иногда с вовлечением кожи наружных ьполовых органов.
Бактериальный вагиноз- нарушение нормальной микрофлоры, не сопровождающееся воспалительной реакцией.
Цервицит- воспаление эпителиального покрова шейки матки
Непосредственной причиной возникновения всех этих патологий, является как передаваемая, так и непередаваемая половым путем инфекции.
Жалобы в основном на зуд, жжение во влагалище и вокруг влагалища, иногда с неприятным запахом.
Если инфекция распространяется на мочевыводящие органы, появляются неприятные ощущения при мочеиспускании
При наличии данных жалоб. Необходимо обследование на урогенитальные инфекции. Обследование и, при необходимости , проводят и у полового партнера.
При отсутствии своевременного лечения возможно распространение инфекции на матку, придатки, мочевой пузырь, почки.
Эндометриоз
Эндометриоз- заболевание, при котором эндометрий ( слизистая матки, отторгающаяся с менструацией) располагается вне полости матки.
Заболеванию подвержены все возрастные категории. Теорий возникновении эндометриоза много, он считается полиэтиологическим заболеванием.К факторам риска относятся- гормональные изменения, инфекционно-воспалительные заболевания, внутриматочные вмешательства( аборты, выскабливания ),хронический стресс и др.
Эндометриоидные очаги могут располагаться абсолютно во всех тканях и органах.Но. в основном это матка 9аденомиоз ), шейка маки, влагалище, яичники, маточные трубы.
Чаще встречается аденомиоз. Характеризуется обильными, болезненными, длительными менструациями, предменструальной “мазней.”.
Диагноз ставят на основании клинических данных и данных УЗИ.
Часто эндометриоз протекает бессимптомно
Нужно помнить, что эндометриоз является одной из причин бесплодия.
Способы лечения эндометриоза: консервативный и хирургический.
Сальпингоофорит
Сальпингоофорит (аднексит) – воспалительный процесс в малом тазу и яиниках, является наиболее распространенным воспалительным заболеванием органов малого таза. В зависимости от этиологии различают специфический и неспецифический сальпингоофорит.
Неспецифический — может быть вызван микроорганизмами- являющимися частью микрофлоры влагалища — стафилококки, стрептококки, эшерихиями.
Специфический — провоцируется занесенными возбудителями, как правило, передаваемыми половым путем ( хламидии, гонорея и др.).
В соответствии с классификацией, выделяют:
- острую форму
- подострую форму
- хроническую форму
Острыйсальпингоофорит — картина процесса стандартная- тянущие боли в нижних отделах живота, повышение температуры, выделения из половых путей, слабость, боли в животе при половом контакте.
Диагноз ставят на основании гинекологического осмотра, данных УЗИ, общем анализе крови, общем анализе мочи. Выяснить природу возбудителя помогают анализы на инфекцию ( ПЦР-посевы).
В лечении острого процесса- главная роль отводится антибактериальной терапии, противовоспалительной, иммуностимулирующей терапии.
Важное значение имеет место реабилитация — Восстановление микрофлоры кишечника, профилактика спаечного процесса в малом тазу.
Подострый сальпингоофорит — является «стертой», «смазанной» формой острого процесса. Эта форма гораздо коварнее и чаще приводит к осложнениям ( хронизации, спаечному процессу, бесплодию, чем острый сальпингоофорит).
Хронический сальпингоофорит – в фазу обострения протекает как острый, при ремиссии- заболевание может себя никак не проявлять, но периодически могут возникать неприятные ощущения как при подостром процессе.
Лечение хронического сальпингоофорита сложное и серьезное- состоит в искусственном обострении процесса с последующим курсом лечения с учетом чувствительности микроорганизмов к антибиотикам.
Воспалительные заболевания женских половых органов
Проблема воспалительных гинекологических заболеваний занимает важное место в деятельности врача акушера-гинеколога.
Эти заболевания у гинекологических больных встречаются значительно чаще других заболеваний половых органов.
Значение воспалительных заболеваний особенно велико, так как известно, что они часто обостряются, приводя больных к нетрудоспособности и даже инвалидизации. Кроме того, воспалительные процессы половых органов нередко ведут к нарушениям менструальной функции, вызывают бесплодие, общую интоксикацию организма с вовлечением в патологический процесс нервной системы, печени, почек и других жизненно важных органов и систем.
Причиной развития воспалительных заболеваний женских половых органов обычно являются микробные или вирусные возбудители.
Пути проникновения микробов в гениталии:
- Половой – активный транспорт микробов из влагалища в вышележащие органы реализуется сперматозоидами и трихомонадами. Сперматозоиды обладают отрицательным зарядом, который является своеобразным рецептором для микробов.
- Пассивный транспорт (самостоятельное распространение микробов и вирусов по половым органам).
- Гематогенный транспорт (из других органов с током крови).
- Лимфогенные (по лимфатической системе), например, из кишечника при гнойном аппендиците.
Факторы, способствующие распространению инфекции (провоцирующие факторы):
- Переохлаждение, ослабление общих защитных сил организма в результате заболеваний других органов и систем.
- Физиологическое (менструация, роды) или искусственное (аборт, внутриматочные спирали, внутриматочные диагностические и лечебные вмешательства, операции на органах брюшной полости, ЭКО и др.) ослабление или повреждение защитных (барьерных) механизмов шейки матки.
- Социальные факторы: хронические стрессовые ситуации, низкий уровень жизни (недостаточное и нерациональное питание, неблагоприятные условия жизни), хронический алкоголизм и наркомания.
- Поведенческие факторы: раннее начало половой жизни, высокая частота половых контактов, большое количество и частая смена половых партнеров при этом – использование гормональной, а не барьерной контрацепции, нетрадиционные формы половых контактов (орогенитальный, анальный), половые отношения во время менструации, частые спринцевания и самолечение, неправильное использование внутривлагалищных тампонов и др.
Начало заболевания часто связано со сменой полового партнера.
Специалисты классифицируют воспалительные заболевания женских половых органов по вызвавшим их возбудителям, по месту локализации, по давности и выраженности симптомов.
По виду возбудителя заболевания в гинекологии могут быть специфическими и неспецифическими:
- Специфические воспаления вызваны инфекциями, передающимися половым путем. К ним относят ВИЧ, гонорею, герпес, трихомониаз, гонококк, трихомонаду, хламидиоз и другие. Иногда в качестве возбудителей могут выступать сразу несколько инфекций.
- Неспецифические воспаления вызваны собственной флорой женщины, которая активизируется, если в организме произошли сбои: кишечной палочкой, стрептококком, стафилококком и др. В последние несколько лет все больше проблем доставляют женщинам вирусы и простейшие грибы, которые в обычном состоянии являются частью нормальной микрофлоры влагалища.
Как таковой разницы между специфическими и неспецифическими заболеваниями нет, зато есть общее правило —приступить к лечению сразу после появление первых симптомов.
По характеру воспаления могут быть острыми, подострыми, хроническими и обостренными:
- Острое течение процесса возникает впервые и сопровождается яркими клиническими проявлениями.
- Подострое также беспокоит женщину в первый раз, однако выражено не так явно.
- Хроническое течение длится более четырех недель. Жалобы от пациентки на протяжении этого времени, как правило, отсутствуют и появляются лишь при обострении хронического процесса. Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем).
Течение воспалительного процесса зависит от характера возбудителя и особенностей защитных сил организма женщин. При срыве защитных сил организма может произойти распространение процесса (сепсис).
По месту поражения женские заболевания делятся на два типа — поражения верхнего и нижнего отделов гениталий.
Поражения верхнего отдела объединяют следующие болезни: сальпингоофорит (воспаление яичников и маточных труб), эндометрит (воспаление слизистой оболочки тела матки), пельвиоперитонит (воспаление брюшины), параметрит (воспаление околоматочной клетчатки), тубоовариальный абсцесс (гнойное воспаление придатков матки).
Самым распространенным воспалительным заболеванием у женщин является сальпингоофорит.
Симптомы:
Чаще всего острый, гнойный сальпингоофорит начинается остро:
- Повышение температуры, иногда сопровождающееся ознобами. Размахи температуры могут быть различны, характерно вечернее повышение температуры при нормальных или субфебрильных показателях утром.
- Боли в низу живота. Возникают остро. В начале заболевания они, как правило, носят локальный характер, и пациентка может четко указать область поражения, при наличии сопутствующего воспаления матки и окружающих тканей боли могут быть распространенными и иррадиировать в поясницу, прямую кишку и бедро).
- Обильные гнойные (реже – серозо-гнойные) бели и резей при мочеиспускании. Как правило, они сопровождаются гнойными выделениями из уретры, что приводит также к появлению у больных частого, малыми порциями, болезненного мочеиспускания или сильных резей при мочеиспускании.
- В последующем присоединяются симптомы гнойной интоксикации (слабость, тахикардия, мышечные боли, чувство сухости во рту), диспепсические и эмоционально-невротические и функциональные расстройства.
Полного излечения, как правило не происходит, чаще заболевание приобретает хроническое течение с периодическими обострениями. Обострение хронического сальпингоофорита может начаться под влиянием многих внешних факторов: переохлаждения, перегревания, утомления, реже связано с реинфекцией. В период обострения повышается температура, появляются или усиливаются боли в низу живота, увеличивается количество выделений. Обычно боли усиливаются перед и во время менструаций, иногда нарушается цикл. До половины больных отмечают нарушения половой функции: исчезает либидо, коитус становится болезненным. При продолжительном течении и частых рецидивах в патологический процесс вовлекаются мочевыделительная, нервная, эндокринная, сосудистая система, и заболевание приобретает характер полисистемного процесса.
Эндометрит
Симптомы:
Острая форма заболевания обычно развивается после перенесенных лечебно-диагностических вмешательств на матке, операций. Предрасполагающими факторами являются оставление в полости матки плодных оболочек во время аборта, сгустков крови, большое количество патогенных и условно-патогеных (эшерехий, протей и др.) микроорганизмов во влагалищном биоценозе.
Острая форма начинается с повышения температуры тела появляются боли в низу живота, выделения из половых путей различного характера (гнойные, кровянисто-гнойные), женщины жалуются на слабость, головную боль.
Без лечения воспаление может распространиться на все слои матки и параметрий – клетчатку, расположенную между листками широких связок матки. Развивается параметрит. Острая форма параметрита может привести к абсцессу параметрия, который иногда самостоятельно вскрывается в прямую кишку, матку, брюшную полость или мочевой пузырь.
При неадекватном лечении развитие переходит в хроническое.
Хронический эндометрит характеризуется светлыми серозными выделениями из половых путей, периодическими маточными кровотечениями вне менструации. Иногда хронический процесс протекает без каких-либо внешних симптомов, но приводит при этом к нарушению менструального цикла, невынашиванию, бесплодию.
Пельвиоперитонит – воспаление брюшины малого таза. Чаще является осложнением вышеперечисленных заболеваний.
Симптомы: заболевание характеризуется острыми болями в животе, тошнотой, рвотой, вздутием живота, задержкой стула и газов, повышением температуры, учащением пульса. Язык сухой, обложен белым налетом. При современном (стертом) течении возможна малая выраженность симптомов или отсутствие некоторых из них.
Больные нуждаются в особом наблюдении в связи с возможностью перехода пельвиоперитонита в разлитой перитонит, при котором необходима экстренная операция.
К поражениям нижнего отдела относится вульвит, кольпит (вагинит), уретрит, бартолинит и цервицит (экзоцервицит, эндоцервицит).
Вульвит — воспаление слизистой оболочки преддверия влагалища. Развивается в основном у девочек. Инфицированию способствуют опрелости, расчесы, ссадины, эндокринная патология (ИЗСД), глистные инвазии, детские вирусные инфекции. У взрослых, как правило, вульвит сочетается с воспалением слизистой влагалища.
Клиника: боль, отек вульвы, гнойное отделяемое.
Бартолинит — это воспаление больших желез преддверия влагалища. Очень часто при несоблюдении правил гигиены половых органов в нее попадают различные бактерии и ИППП. Ее выводной проток закупоривается и в железе возникает воспалительный процесс. Чаще встречается одностороннее поражение бартолиновой железы.
Проявляется сначала покраснением вокруг наружного отверстия выводного протока, далее воспалительный отек может закупоривать проток железы, препятствуя выделению гнойного секрета, который, задерживаясь в протоке, растягивает его, образуя ложный абсцесс (гнойник), который выпячивает внутреннюю поверхность большой половой губы и закрывает вход во влагалище. Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы. Увеличиваются паховые лимфатические узлы. Повышается температура тела. От ложного абсцесса истинный отличается постоянной болью, резкой отечностью половой губы, неподвижностью кожи над абсцессом, высокой температурой.
Гнойник может самопроизвольно вскрываться с истечением густого желто-зеленого содержимого, после чего состояние улучшается. Воспалительный процесс может затухать самостоятельно (без нагноения). При этом наблюдается уплотнение и незначительное увеличение железы. Однако довольно часто через некоторое время воспалительный процесс возобновляется и осложняется.
Кольпит — воспаление влагалища (вагинит).
В клинической картине триада симптомов: боли, бели, зуд.
Кольпит могут вызывать гонококки, трихомонады, хламидии, а также условно патогенные микроорганизмы, такие как стафилококки, стрептококки, грибы рода Candida, кишечная палочка и др. Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства. Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.
Бактериальный вагиноз (диагноз с 1980 года) болезнь Гарднера. Жалобы только на повышенное отхождение белей (выделения обильные, дурно пахнущие). Симптомов воспаления нет. Часто женщины жалуются на дискомфорт и жжение во влагалище. В последнее время бактериальный вагиноз рассматривают как своеобразный дизбактериоз влагалища, возникающий при уменьшении числа лактобактерий, выделяющих молочную кислоту, повышении рН вагинального секрета (больше 4,5). При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.
Цервицит представляет собой воспаление шейки матки, которое возникает в результате проникновения в цервикальный канал гонококков, трихомонад, хламидий, стафилококков, стрептококков и других бактерий, реже вирусов. Возникновению способствуют разрывы шейки матки при родах, опущение половых органов, инфекционные процессы во влагалище и, наоборот, во внутренних половых органах. При остром процессе женщину беспокоят слабые боли в низу живота, неприятные ощущения во влагалище, иногда зуд, слизистые или гнойно слизистые выделения из влагалища, болезненные ощущения во время половых контактов. При хроническом процессе жалобы выражены слабее.
Эндоцервицит – воспаление слизистой оболочки канала шейки матки. Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.
Симптомы: слизисто-гнойные выделения из влагалища, болевых ощущений нет. Клинические признаки выражены мало. В острой стадии определяется гиперемия вокруг наружного зева и слизисто-гнойные выделения. В хронической стадии гиперемии почти нет, выделения остаются. При длительном течении процесса развивается гипертрофия (утолщение) шейки матки – цервицит
Кондиломы остроконечные (множественные разрастания по поверхности наружных половых органов и входа влагалища). Могут распространяться на промежность, влагалище, шейку матки. Причиной возникновения кондилом служит фильтрующийся вирус (вирус папилломы человека), развитию процесса способствуют обильные выделения из половых путей при кольпитах и эндоцервицитах. Очень быстро остроконечные кондиломы разрастаются при беременности.
Симптомы: кондиломы чаще всего локализуются на наружных половых органах, промежности, вокруг заднепроходного отверстия. В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
Программа обследования при воспалительных заболеваниях органов малого таза (ВЗОТ)
Наименование обследования | Информация, которую может давать обследование |
Общий анализ крови | Лейкоцитоз, палочкоядерный сдвиг влево, ускорение СОЭ, лимфопения при острых и 1 м варианте обострения хронических ВЗОТ |
СРВ, серомукоиды | Увеличение уровня при острых и 1-м варианте обострения хронических ВЗОТ |
Общий белок, белковые фракции | Снижение уровня общего белка, альбуминов, повышение содержания глобулинов при острых и 1-м варианте обострения хронических ВЗОТ |
Средние молекулы, среднемо-лекулярные пептиды для оценки эндогенной интоксикации | Увеличение уровня (норма: средние молекулы -56,8±1,3 ед/мл; среднемолекулярные пептиды -85,4±1,8 мкг/мл) при острых и 1-м варианте обострения хронических ВЗОТ |
УЗИ органов малого таза | Информативно в сочетании с анамнестическими, клиническими и клинико-лабораторными данными в диагностике серозных и гнойных ТОВО, абсцессов малого таза, патологических изменениях: структуре яичников, спаечного процесса, инфильтративных изменений в органах и тканях малого таза, при оценке результатов консервативного лечения в динамике |
Иммунограмма | При остром и обострении хронического процесса: рост абсолютного и относительного числа нейтрофильных гранулоцитов в периферической крови, а также их функциональной активности в НСТ-тесте при низком функциональном резерве; снижение показателей фагоцитоза; повышение ИЛ-1 – продуцирующей активности моноцитов; повышение содержания лизоцима в сыворотке крови; повышение уровня IgM и IgG в периферической крови; снижение количества и функциональной активности лимфоцитов периферической крови; возрастание значение соотношения Т4Л8 (хелперы/супрессоры). |
Первичная микроскопия нативного материала из влагалища, цервикального канала, полости матки, малого таза (пунктат), маточной трубы (лапароскопия) | Ключевые клетки, трихомонады, грибковая флора, лейкоцитоз. |
Мазок, окрашенный по Граму из влагалища, цервикального канала, полости матки, малого таза (пунктат), маточной трубы (лапароскопия) | Диагностика гонореи, трихомониаза, бактериального вагиноза, кандидоза; лейкоцитоз, степень функциональной активности лейкоцитов. Оценка степени обсемененности материала раздельно для грамм-отрицательных и грамм-положительных палочек, грамм-положительных кокков, грибов с использованием следующих критериев: в большом количестве – более 100 микроорганизмов в поле зрения; в умеренном количестве – 20-100 микроорганизмов в поле зрения; в малом количестве – 5-20 микроорганизмов в поле зрения; микрофлора не определяется. Для определения инвазивности (агрессивности) грибковой микрофлоры отмечается наличие почкующихся дрожжевых клеток, элементов мицелия и псевдомицелия. Результат получают в течение 1 часа. |
Посев на аэробную и анаэробную микрофлору, определение чувствительности к антибиотикам содержимого влагалища, цервикального канала, полости матки, маточных труб и малого таза | Определение характера биоценоза влагалища, выявление этиологически значимых аэробных и анаэробных микроорганизмов и их антибиотикочувствительности. |
Определение возбудителя методом ПЦР или количественными методами (бак. посев, Фемофлор) в мазках-соскобах из цервикального канала, эндометрия, маточных труб, малого таза (хламидии, микоплазмы, уреаплазмы, вирусы) | Подтверждение диагноза хламидиоза, микоплазмоза, уреаплазмоза, вирусной инфекции гениталий. Результат получают в течение 1 суток. |
Аспирационная биопсия эндометрия | Оценка функциональных возможностей яичников и рецепции эндометрия по гистологическим изменениям слизистой оболочки матки, диагностика характера воспалительного процесса в эндометрии, гистобактериоскопическая характеристика возбудителя, получение представлений о состоянии местного иммунитета (иммуноморфологические реакции) и протективных возможностей слизеобразующего аппарата матки (лектиногистохимические исследования). |
Гистероскопия | Проводится при хронических ВЗОТ для: выявления наиболее измененных участков эндометрия; проведение прицельной биопсии эндометрия для гистологического, гистохимического исследования и определения возбудителя; обнаружение сопутствующей патологии. |
Лапароскопия – «золотой» стандарт диагностики острых ВЗОТ | Установление характера воспаления, степени изменений маточных труб, наличия осложненных ВЗОТ. Дифференциальная диагностика. Биопсия материала для бактериологических и гистологических (иммуноморфологических, лектиногистохимических) исследований. Лечебные мероприятия. |
Лечение воспалительных заболеваний женских половых органов
Важно помнить!!!
Выбирать метод лечения самостоятельно, основываясь на опыте подруг, родственников или на информации в СМИ, литературе – серьезная ошибка. Только обращение к врачу акушеру-гинекологу сразу при появлении первых симптомов поможет избежать серьезных осложнений и перехода воспалительного процесса в хронический. Так как двух одинаковых людей не бывает, схема лечения всегда назначается индивидуально с учетом особенностей организма, показателей обследования, наличия у женщины заболеваний других органов и т.д. При этом врач обращает внимание на возможные аллергические реакции, состояние иммунитета.
Также не стоит забывать, что хронические заболевания очень трудно поддаются лечению и избавиться от них можно только с помощью высококвалифицированного специалиста. В противном случае неизбежны рецидивы и осложнения, которые нередко опаснее самой болезни.
Хронические гинекологические заболевания нередко являются первопричиной нестабильного эмоционального состояния и снижения качества сексуальной жизни. Стоит помнить и о реальной опасности дисфункции репродуктивной системы, то есть — невозможности зачать и родить ребенка. Какими бы ни были последствия болезней, они всегда меняют жизнь женщины к худшему.
Общими принципами успешного лечения являются:
- Своевременная и точная диагностика, в том числе контрольная после курса лечения
- Своевременное начало лечения
- Индивидуальный, комплексный и грамотный подход
- Одновременное лечение половых партнеров
- Соблюдение диеты во время лечения
- Профилактика осложнений и обострений
!!!!Лечение воспалительных заболеваний женских половых органов должно быть комплексным, то есть воздействовать на все механизмы развития заболевания!!!!
Итак, в арсенале врачей гинекологов следующие методы лечения:
- При острых воспалениях, обострении хронических назначаются антибактериальные противовирусные препараты, которые призваны бороться с возбудителем.
- Параллельно проводится коррекция иммунных нарушений.
- Чтобы снизить реакцию организма на разрушение микробов, проводят десенсибилизирующую терапию.
- Для удаления из организма токсических веществ назначают дезинтоксикационную терапию
- При необходимости, во время курса лечения назначают лечение сопутствующих жалоб и симптомов (например, препараты против зуда, боли и др.)
- Для профилактики отрицательного воздействия лекарств на другие органы, а также для того, чтобы назначаемые препараты “работали” с более полной отдачей назначают ферментные препараты, пробиотики.*
*Препараты для вышеперечисленных методов могут быть назначены как в таблетированном виде для приема внутрь, так и в виде различных инъекций. Инъекции препаратов необходимо проводить в медицинском учреждении под контролем медицинского персонала (обычно – в условиях процедурного кабинета) - Местное лечение (спринцевания, ванночки, тампоны с лекарственными средствами, обработки, аппликации, орошения и др.) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
- Фитотерапия – лечение растительными препаратами. Может использоваться в комплексе с другими методами и самостоятельно. Как для общего лечения, так и для местного.
- Немедикаментозное лечение объединяет большое количество методов:
- Хирургическое (обычно применяется при неэффективности консервативного лечения или для удаления патологических образований в “холодный период”, то есть, после стихания острого воспаления). Проводится в условиях стационара.
- Акупунктура – воздействие на биологически активные точки (мезотерапия, электростимуляция активных точек, пальцевой массаж, иглорефлексотерапия)
- Лечебная физкультура
- Диетическое питание
- Санаторно-курортное лечение
- Физиотерапия – это один из методов лечения, в котором используются не химические факторы (лекарства), а физические: токи, магнитные поля, лазер, ультразвук и др.
Физиотерапия (в гинекологии в частности) в медицине и как и лекарственная терапия, подбирается индивидуально в зависимости от многих-многих особенностей человека и его болезни. Физиотерапия хороша тем, что она помогает и дополняет лечение состояний, которые не всегда хорошо поддаются традиционной терапии.
Применение физических факторов традиционно является важной составляющей в профилактике и лечении акушерской и гинекологической патологии. Физические факторы могут быть основным или вспомогательным методом в комплексе лечебных мероприятий. Особенно актуальна физиотерапия при долечивании острых воспалительных процессов и при лечении хронических. Например, при ряде хронических заболеваний женской половой сферы приток крови к органам малого таза может быть затруднён в связи с изменениями тканей и сосудов. Медикаментозное воздействие в этом случае малоэффективно, так как действующее вещество с током крови не поступает в должном объёме к органу или ткани, оказывая при этом общее, часто негативное влияние на организм женщины в целом. Сочетание же лекарства с физиотерапией, комплексный подход к лечению заболевания позволяет добиться улучшения состояния и качества жизни женщины при минимальной лекарственной нагрузке.
При некоторых болезнях физиотерапия часто является единственным методом лечения. Например, хроническая тазовая боль как следствие спаечного процесса и невралгия тазовых нервов после перенесенных воспалительных заболеваний, оперативных вмешательств изматывают пациенток физически и морально, нарушая нормальный образ жизни и гармонию сексуальных отношений. Проведенное физиотерапевтическое лечение способствует не только сокращению протяженности периода выздоровления, но и препятствует образованию спаек. Последний факт особенно значим для женщин с бесплодием. Таким образом, при проведении физиотерапевтического лечения наблюдается целый ряд положительных эффектов:
- сокращение сроков лечения
- мягкие безболезненные лечебные эффекты
- профилактика осложнений и рецидивов
- отсутствие побочных эффектов, свойственных медикаментозному лечению
- снижение лекарственной нагрузки или, в некоторых случаях, отказ от них
Наиболее часто используются сегодня в гинекологии следующие аппаратные физические факторы:
- Электрическое и магнитное поля. Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
- Электротерапия (использование электрического тока). Возможно использование постоянного тока (гальванизация, лекарственный электрофорез), импульсных токов (интерференцтерапия, электростимуляция и др.). Лечение импульсными токами снимает спазм сосудов и гладкой мускулатуры, что способствует улучшению кровоснабжения тканей, оказывает обезболивающий эффект.
- Действие факторов механической природы (ультразвуковая терапия). Ультразвуковые (УЗ) воздействия осуществляют своеобразный микромассаж клеток и тканей, сопровождающийся появлением тепла, и обеспечивают обезболивающий эффект, «размягчение спаек», улучшения кровоснабжения тканей и повышают гормональную активность яичников.
- Фототерапия. Лечение светом – использование ультрафиолетовых (УФ-лучи), инфракрасных и видимых лучей. Коротковолновые УФ-лучи, например, при прямом попадании на патогенные микроорганизмы, находящиеся непосредственно на коже или слизистой оболочке, вызывают выраженный бактерицидный эффект и применяются в лечении воспаления слизистой наружных половых органов и влагалища. К фототерапии относится и применение лазерного излучения. Низкоинтенсивное лазерное излучение включают в комплекс лечения эндоцервицитов (воспаления канала шейки матки), кольпитов (воспаление слизистой влагалища) и воспалительных заболеваний органов малого таза.
При воспалительных заболеваниях женской половой сферы чаще используются следующие физические воздействия:
- Индуктотерапия
- УВЧ
- Электрофорез лекарственных средств, фонофорез
- Ультразвук
- Импульсные токи низкой частоты
- Парафинотерапия
- Грязелечение
- Озокерит
- Бальнеотерапия
Используются также и нетрадиционные методы лечения, такие, как гирудотерапия (лечение пиявками), апитерапия (лечение пчелами и продуктами пчеловодства).
Профилактика воспалительных заболеваний у женщин
Кто предупрежден, тот вооружен, поэтому специалисты настоятельно рекомендуют девушкам и женщинам соблюдать ряд простых правил, которые помогут избежать возникновения серьезных проблем со здоровьем.
- Употребляйте как можно больше цитрусовых и бобовых, блюд из рыбы и картофеля, а также кисломолочных продуктов (особенно тех, в чей состав входят бифидобактерии). Это позволит избежать дисбактериозов наружных половых органов.
- Во время менструации используйте при необходимости – днем тампоны, а ночью прокладки. Помните, что супервпитывающие тампоны, а также тампоны, остающиеся во влагалище на шесть и более часов, способствуют размножению микроорганизмов.
- Не приобретайте специфические средства интимной гигиены: цветные тампоны и туалетную бумагу, мыло с отдушкой и спреи — это может стать причиной раздражения слизистой и развития дисбактериоза и воспаления.
- После бассейна или купания в море, старайтесь не ходить долго в мокром купальнике, так как это чревато опасностью переохлаждения органов малого таза и активизации в этих органах микробной и вирусной флоры. Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.
- Отдавайте предпочтение белью из натуральных тканей — синтетические ткани почти не впитывают влагу и не обеспечивают достаточно хорошей циркуляции воздуха в области гениталий. Хлопковое белье не дает образоваться щелочной среде на слизистой влагалища.
- Ограничивайте в своем рационе продукты с высоким содержанием сахара. По мнению многих известных врачей, рафинированный сахар обладает свойствами, достаточными для поддержания хронического кандидоза.
- Обращайте внимание даже на незначительный дискомфорт при мочеиспускании — он может быть предвестником серьезного недомогания.
- Не ешьте слишком много хлеба и грибов, не злоупотребляйте алкоголем, особенно пивом — все эти продукты благоприятствуют возникновению хронических грибковых инфекций.
- Соблюдайте правила гигиены и пользуйтесь лишь своими бритвенными станками и другими туалетными принадлежностями.
- При гигиенических процедурах генитальной и перианальной области, ваши движения должны иметь направленность в сторону ануса, чтобы избежать занесения в половые органы кишечных болезней из анального отверстия.
- Если у вашего партнера обнаружилась какая-либо инфекция, вы также должны обратиться к гинекологу — с большой долей вероятности микробная флора будет беспокоить и вас.
- Избегайте случайных половых связей. Если же произошел незащищенный контакт со случайным половым партнером, необходимо как можно быстро обратиться в клинику для проведения профилактических мероприятий, предупреждающих заражением мочеполовыми инфекциями.
(PDF) Хронический кольпит: иммунологический профиль и лечение
Хронический кольпит: иммунологический профиль и лечение
М. Грубиско *, Э. Пауловикова, Х. Варгова
Отделение аллергии и клинической иммунологии, Национальный институт респираторных заболеваний, Братислава, Словацкая Республика.
ВСТУПЛЕНИЕ
Хронический бактериальный и / или дрожжевой кольпит (вульвовагинит) беспокоит многих женщин в странах с западным образом жизни [5]. Причины многофакторны, но, согласно некоторым исследованиям (проведено не так много) и нашему опыту, основными причинами являются изменения физиологической микрофлоры слизистой оболочки человека.Дополнительными факторами могут быть иммунодефицит и / или атопия (аллергия). Иммунодефицит возникает в основном вторично как следствие хронической инфекции, но не исключен первичный иммунодефицит некоторых защитных механизмов слизистой оболочки (это не может быть диагностировано стандартными методами скрининга) [2,8,9]. Аллергическая реакция может возникнуть на слизистой оболочке влагалища так же, как в носу, бронхах, коже и т. Д. [1,5,6,7].
Антибактериальное и антимикотическое лечение хронического кольпита неэффективно: оно не защищает от рецидивов (С).В качестве основной причины мы предполагаем перечисленные выше факторы: вторичный иммунодефицит, аллергию, а также сниженную или разрушенную физиологическую микрофлору слизистой оболочки. Хотя позиционный документ EAACI по иммунотерапии не одобряет специфическую микробную иммунотерапию, он широко используется, включая иммунотерапию хронического кольпита Candida albicans [3,4].
ЦЕЛЬ ИССЛЕДОВАНИЯ
Мы исследовали иммунологический профиль пациентов с хроническим кольпитом: атопический статус (кожная проба с ингаляционными аллергенами и антигенами Candida), сывороточные иммуноглобулины, белки острой фазы, фагоцитоз и маркеры специфического клеточного иммунитета (CD3, CD4, CD8, CD19, CD16 + 56 ).Изотип IgD (общий IgD) также был определен, поскольку его роль в защите не ясна, но предполагается, что он играет роль активного антитела в микробной и ингаляционной сенсибилизации (атопии). Были определены специфические антитела IgG, IgA, IgM и IgE к Candida albicans. Мы также исследовали маннан-связывающий белок (MBP) как член семейства C-лектинов, который участвует в неспецифическом иммунном ответе на микробные патогены. Предполагается, что функциональная недостаточность MBP вовлечена в процесс хронического кандидоза.Все параметры устанавливаются на исходном уровне и через 6 месяцев лечения (см. Терапию). Из-за длительной иммунотерапии мы продолжаем оценивать все параметры и через 1 год.
ИССЛЕДОВАТЕЛЬСКАЯ ГРУППА
Обследованы 23 женщины с хроническим кольпитом (возраст 31,6 ± 8,7 года). У 19 из них (83%) мы обнаружили Candida albicans в их вагинальном секрете, у 7 была смешанная флора (C. albicans + патогенные бактерии), у 4 была только патогенная бактериальная флора (Enterococcus sp., E.coli, Staphylococci, Streptococci …) . Лактобациллы не присутствовали во влагалищной флоре на исходном уровне.Хронический кольпит был определен как наличие в анамнезе минимум 3 эпизодов воспаления слизистой оболочки влагалища за последние 6 месяцев, определенных гинекологическим и микробиологическим обследованием, рецидивирующих, несмотря на лечение антимикробными препаратами.
МЕТОДЫ
Кожный укол (SPT, Alyostal®) с ингаляционными аллергенами и аллергеном C. albicans проводился в соответствии с международным стандартом. Уровни специфических IgE к Candida albicans в сыворотке определяли методом EAST (Hycor Biomedical). Анти-С. albicans Изотипы IgG, IgA, IgM анализировали иммунотурбидиметрическим методом на C.albicans — маннановый белковый антиген. Результаты были выражены как процент от 100% -положительного стандарта (объединенная сыворотка пациентов с положительным результатом на C. albicans). Белок, связывающий маннан, определяли с помощью лазерной нефелометрии (N Latex MbP, Dade Behring). Уровни IgD в сыворотке определяли иммунотурбидиметрическим методом (Sevapharma anti-human IgD в нашей собственной модификации). Антигены CD определяли методом двухцветной проточной цитометрии. Фагоцитоз гранулоцитов определяли при приеме внутрь клеток железа (May-Grünwald, Giemsa-Romanovski).Статистический анализ результатов проводился с помощью двустороннего непараметрического T-критерия Стьюдента.
ТЕРАПИЯ
Пациентам с подтвержденным вторичным специфическим клеточным иммунодефицитом первоначально вводили «фактор переноса» (диализат лейкоцитов человека, 5 инъекций / 5 недель). У женщин с атопией мы предположили аллергическое воспаление слизистой оболочки влагалища, поэтому мы лечили всех пациентов с атопией в течение всего исследования антигистаминным препаратом лоратадина второго поколения в дозе 10 мг в день (Кларитин®). Пищевая добавка с пробиотическими бактериями (3 штамма: Lactobacillus acidophilus, Bifidobacterium longum, Bifidobacterium bifidum) применялась на протяжении всего исследования.Согласно предположению об общей иммунной системе слизистых оболочек (MALT), пациенты первоначально получали местный коммерческий бактериальный лизат (параллельное интраназальное и сублингвальное применение — IRS-19® и Imudon®, соответственно). На следующем этапе применялась специфическая Candida-вакцина (сублингвальная) в сочетании с коммерческим рибосомальным продуктом (Рибомунил®).
ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ
Ингаляционная аллергия присутствовала у 43% пациентов, однако у 87% пациентов был SPT-положительный антиген C. albicans, у 86% были положительные анти-Candida albicans специфические IgE-антитела (EAST класс 1-2).Только у 1 пациента был положительный SPT и отрицательный sIgE, что показывает очень хорошую корреляцию между SPT и sIgE в сыворотке (рис. 1). IgE-гиперчувствительность Candida albicans обнаружена также у пациентов без ингаляционной аллергии (57%).
Анти-С. albicans (G-, A-, M- изотипы) значительно снизились после 6 месяцев лечения, напротив, сывороточные уровни IgD увеличились втрое (статистически значимо, рис. 2, 3). Одновременно мы наблюдали более чем двукратное увеличение ОБМ (рисунок 4). Существенных изменений специфических и неспецифических клеточных параметров после лечения не наблюдалось (в том числе у пациентов со сниженным специфическим клеточным иммунитетом, определяемым по CD-маркерам).Клиническое улучшение было установлено гинекологическим и микробиологическим обследованием, а также симптомами пациента. Когда все три конечные точки были достигнуты (гинекологическое, микробиологическое и улучшение симптомов), клинический эффект был оценен как очень хороший; когда были достигнуты только 2 конечные точки, статус считался хорошим. Ни у одного из наших пациентов не было никакого эффекта после 1 года терапии. После первых 6 месяцев лечения только 1/3 пациентов полностью выздоровели. После 1 года лечения полностью улучшилось состояние 43% пациентов.В 57% случаев мы оценили результат терапии как хороший, что означает улучшение симптомов и объективного гинекологического статуса (менее 3 рецидивов кольпита за 12 месяцев), но не полную микробную нормализацию (у этой пациентки Candida albicans периодически давала положительные результаты во влагалищном секрете. ).
ОБСУЖДЕНИЕ, РЕКОМЕНДАЦИИ
Мы полагаем, что ингаляционная аллергия (атопическая предрасположенность согласно положительному SPT) не значительно выше у пациентов с хроническим кольпитом, но специфический анти-C IgE. albicans антитела (рис. 1) могут играть патогенную роль в этом состоянии.Комбинированная иммунотерапия (как описано выше) может уменьшить воспалительный процесс и вызвать защитные механизмы во влагалище, что может быть установлено путем измерения анти-C. albicans IgG, IgA, антитела IgM (уменьшение, фиг.2) и MBP (увеличение, фиг.4). Мы предполагаем возможное защитное действие антител IgD.
Поскольку более 85% этих пациентов сенсибилизированы антигенами Candida albicans, аллергия на многие вещества может играть роль в этом состоянии (латекс, семенная жидкость, гигиенические и туалетные салфетки… [1,5,6,9]), мы рекомендуем использовать антигистаминные препараты второго поколения в качестве стандартной терапии хронического кольпита, несмотря на то, что эти препараты не зарегистрированы (запущены) по данному показанию.
Комбинированная и длительная иммунотерапия хронического кольпита полезна: первоначальная иммуностимуляция при клеточном иммунодефиците, постоянное добавление пробиотических бактерий, иммунотерапия слизистой оболочки бактериальными вакцинами (бактериальными лизатами и / или рибосомными продуктами) и вакциной против Candida albicans. По нашему опыту, минимальная продолжительность первого курса такого лечения составляет 6 месяцев, но полезны повторные курсы рибосомальной иммунотерапии и Candida-вакцины.Поскольку западный образ жизни склонен к сокращению физиологической бактериальной микрофлоры человека, мы рекомендуем пожизненное замещение пробиотических бактерий в качестве одного из краеугольных камней лечения хронического кольпита.
РЕКОМЕНДАЦИИ
1. Исон Э.Л., Фельдман П. Контактный дерматит, связанный с использованием гигиенических салфеток Always. CMAJ 1996, 154, 1173-1176.
2. Фидель П.Л., Собель А.Д., Джек Д. Роль клеточного иммунитета при кандидозе. Тенденции в микробиологии 1994; 2/6: 202-206.
3. Кертыс П., Климент М., Червенкова Д.Бактериальные лиофилизаты в терапии рецидивирующего вагинита. Scand J Immunol 2001; 54: Приложение 1120.
4. Moraes PSA, Lima-Goiba S, Taketomi EA. Иммунотерапия аллергеном Candida albicans при рецидивирующем вагинальном кандидозе. Дж. Инвест Аллергол Клин Иммунол; 2000: 40.
5. Мораес П.С.А., Такетоми Е.А.: Аллергический вульвовагинит. Ann Allergy Asthma Immunol 2000, 85, 253-267.
6. Виткин С.С., Джеремиас Дж., Леджер В.Дж. Локализованный вагинальный аллергический ответ у женщин с рецидивирующим вагинитом. J. Allergy Clin Immunol 1988; 81: 412-416.7. Виткин С.С., Джеремиас Дж., Леджер В.Дж. Вагинальные эозинофилы и антитела IgE к Candida albicans у женщин с рецидивирующим вагинитом. J Med Vet Mycol 1989; 27: 57-58.
8. Виткин С.С. Иммунология влагалища. Clin Obstet Gynecol 1993; 36: 122-127.
9. Виткин С.С., Линьярес И., Хиральдо П., Джеремиас Дж., Леджер В.Дж. Индивидуальный иммунитет и предрасположенность к инфекциям женских половых путей. Am J Obstet Gynecol 2000; 183: 252-256.
Кольпит — zxc.wiki
Как вагинит (лат.) Или вагинит (греч.) Относится к воспалению влагалища (лат. Vagina , греч. Kolpos ).
в форму
- Дисбактериоз: если существует дисбаланс в частоте отдельных микробов во влагалище, но нет признаков инфекции, это называется дисбактериозом. Это может перерасти в инфекцию.
- Первичный кольпит: возникает, когда значительное количество микробов попадает во влагалище и нарушает существующий там микробный баланс. В результате воспаляется слизистая оболочка влагалища.
- Вторичный кольпит: Если среда во влагалище нарушена и на основе этого нарушения развивается инфекция, это называется вторичным кольпитом.
- Атрофический кольпит или сенильный кольпит : особая форма вторичного кольпита. В результате потери выработки гормонов (особенно эстрогена) снижается местная защита от бактерий или грибков. Это может привести к более частым вагинальным инфекциям.
- Невоспалительные вагинальные инфекции: К ним относятся инфекции, вызванные вирусом папилломы человека (ВПЧ) или другими вирусами, например, инфекция вирусом простого герпеса 2 ( генитальный герпес ).
означает
Дисбактериоз сначала безвреден. Однако он способствует распространению новых микробов (включая хламидиоз) через шейку матки (цервицит) и матку в маточные трубы и яичники вплоть до брюшной полости. Такая запущенная инфекция может привести к массивному воспалению брюшной полости, также известному как воспалительное заболевание органов малого таза на английском языке, и к бесплодию в результате воспаления маточных труб. Поэтому во время плановых гинекологических осмотров следует регулярно измерять значение pH и создавать нативный микробиологический препарат для выявления воспаления на ранней стадии.Инфекция вирусом папилломы человека (ВПЧ) может привести к образованию кондилом (Condylomata acuminata), и если определенные типы вируса, особенно типы 16 и 18, устойчивы, это может увеличить риск развития рака шейки матки. Генитальная инфекция вирусом герпеса II типа обычно приводит к так называемой суперинфекции герпеса. Эта бактериальная или грибковая инфекция пузырьков может вызвать сильную боль и замедлить заживление ран.
Возбудитель
Обычно это смешанная форма различных возбудителей.Тем не менее частотное распределение есть.
Самый распространенный микроб — Gardnerella vaginalis (40% случаев). Колпитиды, которые u. а. вызванные Gardnerella — в основном смешанной флорой — называются бактериальными вагинозами. В то же время, однако, бактерия Atopobium vaginae, вместе с G. vaginalis является рассматриваемым микробом-индикатором бактериального вагиноза. На втором месте разные грибы с 20% встречаемостью. Они также видны в мазке из влагалища. Trichomonas vaginalis , который можно увидеть живым в нативном препарате под микроскопом (подвижный жгутик), находится на третьем месте по частоте с примерно 10% возбудителя. Порция (влагалищная часть шейки матки) выглядит пятнистой.
Хламидиоз также относительно часто встречается у сексуально активных женщин, его заболеваемость составляет 10%. Остальные 20% относятся к смешанным инфекциям всех упомянутых возможностей. Инфекции ВПЧ — особый случай. ВПЧ также передается половым путем.В настоящее время существует более 80 генетически дифференцируемых подтипов. Типы 16 и 18 содержат в своей ДНК два онкогена и в значительной степени ответственны за развитие рака шейки матки.
Другие подгруппы (6, 11) производят остроконечные кондиломы (остроконечные кондиломы), которые представляют собой небольшие заостренные твердые бородавки.
Простой герпес II типа может возникать на внешней стороне вульвы, но также и во влагалище. На нем видны маленькие зудящие волдыри.
Симптомы
Симптомы зависят от типа инфекции.
- В случае классической инфекции наиболее распространенным микробом Gardnerella vaginalis, пациенты жалуются на дискомфорт и повышенную влажность во влагалище или на серовато-желтоватые выделения с рыбным запахом (запах амина) в случае бактериального вагиноза. , которые могут усиливаться, особенно после незащищенного полового акта (из-за щелочного секрета простаты).
- При простой бактериальной инфекции обычно также наблюдается дискомфорт, боль во время полового акта и различные, часто желтовато-зеленые выделения.
- При заражении трихомонадами выделения часто бывают желтоватыми, пенистыми, и женщины ощущают сильное жжение во влагалище.
- При грибковой инфекции выделения часто бывают рассыпчатыми, без запаха, бело-желтоватыми. Основным симптомом обычно является z. Т. невыносимый зуд.
- При хламидийной или микоплазменной инфекции выделения обычно (если вообще изменяются) беловато-стекловидные, без запаха. Симптомы разнообразны и не типичны для какой-либо инфекции.
- При заражении вирусами герпеса у входа во влагалище появляются небольшие сгруппированные пузырьки.Они часто вызывают колющую боль еще до того, как становятся видимыми.
Кроме того, все инфекции могут вызывать зуд и боль во время полового акта ( диспареуния ).
Инфекция
ВПЧ вызовет симптомы только в том случае, если это инфекция подтипа, вызывающего кондиломы. Они могут возникать после определенного периода заражения и иногда вызывают, прежде чем они станут видимыми, тянущий и колющий дискомфорт в области, где позже появляются кондиломы.
Диагностика
Измерение значения pH почти всегда дает значения в слабокислом диапазоне; d.H. pH <5,5 (нормальным будет pH 3,8-4,5). Следовательно, нарушение нормального урегулирования уже неизбежно. Основной диагноз включает мазок для микроскопического исследования вагинального секрета. Это может быть использовано для определения воспаления, вызванного бактериями, грибами, трихомонадами и особенно Gardnerella vaginalis . Однако в этих исследованиях нет уверенности. Инфекция герпеса почти всегда диагностируется на глаз. Хламидийную инфекцию диагностируют с помощью специального мазка.Экспресс-тесты предлагаются для практики, а значительно более качественные — для лабораторий. Инфекцию ВПЧ можно распознать по кондиломе или не распознать вовсе. Между тем, для этого существуют также значимые лабораторные тесты. Положительный или отрицательный результат в настоящее время не имеет значения с точки зрения лечения, поскольку его еще нет, но позволяет разделить пациента на категории. В случае инфицирования ВПЧ высокого риска последующее обследование проводится более тщательно.
терапия
Эта статья или следующий раздел не снабжены соответствующими подтверждающими документами (например,грамм. индивидуальные доказательства). Информация без достаточных доказательств может быть вскоре удалена. Пожалуйста, помогите Википедии, исследуя информацию и добавляя убедительные доказательства.
В случае бактериального вагиноза Центр по контролю и профилактике заболеваний рекомендует:
- Метронидазол 2 × 500 мг ежедневно в течение 7 дней или
- Метронидазол 0,75% гель по 5 г во влагалище перед сном в течение 5 дней или
- Клиндамицин 2% крем по 5 г во влагалище перед сном в течение 7 дней
Альтернативы:
- Тинидазол 2 г в день перорально в течение 2 дней или
- Тинидазол 1 г перорально в день в течение 5 дней или
- Клиндамицин 300 мг два раза в день перорально в течение 7 дней или
- Клиндамицин Яйца 100 мг во влагалище перед сном в течение 3 дней
При десквамативном воспалительном вагините (с гнойным отделяемым) рекомендуется:
- Клиндамицин 2% крем во влагалище перед сном в течение 1-3 недель, возможно продолжение 1-2 раза в неделю в течение 2-6 месяцев и
- Местные глюкокортикоиды:
Гидрокортизон 300–500 мг во влагалище перед сном в течение 3 недель, возможно продолжение 1-2 раза в неделю в течение 2–6 месяцев или
Вводите пропионат клобетазола во влагалище на 1 неделю при каждом сне.
Дополнительная рекомендация:
Флуконазол 150 мг перорально один раз в неделю в качестве поддерживающей терапии
эстрогена интравагинально два раза в неделю (проконсультируйтесь по показаниям у гинеколога! Всасывается в кровоток.)
Бактериальная инфекция:
- Использование антибиотиков. Для Gardnerella vaginalis и трихомонад лечение партнером обязательно.
Грибковая инфекция:
- Местно эффективное средство от грибковой инфекции. Обычно используются так называемые комбинированные препараты: свечи для влагалища и крем для интимной зоны. Лечение продолжительностью более трех дней является стандартным. Партнерское лечение не является абсолютно необходимым, за исключением случаев жалоб или стойкой инфекции без улучшения.
Хламидиоз и уреаплазма:
Герпетическая инфекция:
- Если инфекция заживает, только местная дезинфекция, чтобы избежать повторного заражения бактериями или грибками.
- В случае очень свежих волдырей, локально с помощью крема или таблеток, лечение так называемым противовирусным средством, средством, которое останавливает размножение вируса. Одним из примеров является ацикловир.
Кондиломы:
ВПЧ:
- Нет, наблюдение.Исключения: кондиломы или изменения клеток шейки матки, дисплазия.
источник
- Kaiser et al.: Учебник гинекологии. 16-е издание. Издательство Георга Тиме.
См. Также
Интернет-ссылки
Индивидуальные доказательства
- ↑ CS Bradshaw, SN Tabrizi, CK Fairley, AN Morton, E. Rudland, SM Garland: Связь Atopobium vaginae и Gardnerella vaginalis с бактериальным вагинозом и рецидивом после пероральной терапии метронидазолом. В: Журнал инфекционных болезней. , том 194, номер 6, сентябрь 2006 г., стр. 828-836, ISSN 0022-1899. DOI: 10,1086 / 506621. PMID 16941351.
- ↑ Андреас Швирц, Дэвид Тарас, Керстин Руш, Фолькер Руш: Что делать в диагностике вагинальных жалоб? В: Анналы клинической микробиологии и противомикробных препаратов. 5, стр. 4, DOI: 10.1186 / 1476-0711-5-4.
- ↑ Кимберли А. Ворковски, Гейл А. Болан, Центры по контролю и профилактике заболеваний: Руководство по лечению болезней, передающихся половым путем, 2015 .В: MMWR. Рекомендации и отчеты: Еженедельный отчет о заболеваемости и смертности. Рекомендации и отчеты . лента 64, РР-03, 5 июня 2015 г., ISSN 1545-8601, с. 1-137, PMID 26042815, PMC 5885289 (полный текст).
- ↑ Орна Райхман, Джек Собел: Десквамативный воспалительный вагинит . В: Лучшие практики и исследования в области клинического акушерства и гинекологии . лента 28, вып. 7, октябрь 2014 г., стр. 1042-1050, DOI: 10.1016 / j.bpobgyn.2014.07.003 (elsevier.com [доступ 16 февраля 2019 г.]).
- ↑ Йорма Паавонен, Роберт С. Брунхэм: Бактериальный вагиноз и десквамативный воспалительный вагинит . В: Медицинский журнал Новой Англии, . лента 379, вып. 23, 6 декабря 2018 г., ISSN 0028-4793, стр. 2246–2254, DOI: 10.1056 / NEJMra1808418 (nejm.org [по состоянию на 16 февраля 2019 г.]).
Эта статья посвящена проблеме со здоровьем. не используется, не используется для самодиагностики, а не заменяет диагноз, поставленный врачом.Обратите внимание на информацию по вопросам здоровья!
Colpit — Блог о женском здоровье
Что такое Колпит?
Этим термином обозначают воспалительный процесс слизистой оболочки влагалища.
Причины кольпита
Чаще всего вызывается стафилококками , стрептококками, Escherichia coli и патогенами из других групп. В большинстве случаев заболевание вызывается не одним микроорганизмом, а их группой, часто с наличием трихомонад.
Патогенез при кольпите
Бывают острые, подострые, хронические формы болезни. В последнем случае он протекает хронически, с постоянным чередованием улучшений и новых обострений. В этом случае воспалительный процесс может ограничиться только одной областью, а также может быть широко распространенным, захватив шейку матки и вульву.
Симптомы кольпита
Самый главный симптом кольпита, , на основании которого иногда даже можно сразу поставить диагноз, — это выделения из влагалища, которые в одних случаях жидкие, а в других — гнойные.
Пациенты, поступающие в клинику, жалуются на ощущение зуда во влагалище и вульве, невозможность полового акта из-за выраженной боли. Также во время процесса мочеиспускания сильно обостряются болезненные ощущения в области наружных половых органов. Когда процесс переходит в хроническую стадию, эти проявления становятся гораздо менее выраженными, от пациента практически нет жалоб, значительно затрудняется диагностика заболевания.Основным методом исследования таких пациенток, позволяющим поставить точный диагноз, является исследование верхних отделов влагалища с помощью специальных вагинальных зеркал. Во время острой стадии болезни симптомы довольно характерны. При этом слизистые влагалища приобретают ярко-красный цвет, развивается их отек, а при прикосновении к пораженному месту очень легко вызывается кровотечение.
Все слизистые оболочки гнойного характера.При тяжелых формах заболевания при влагалищном осмотре на слизистой можно обнаружить большое количество его поверхностных дефектов, которые имеют вид пятен неправильных очертаний, выделяющихся своим ярко-красным цветом. В других случаях на слизистой оболочке видны небольшие возвышения, появление которых связано с накоплением в ней иммунных клеток, мигрировавших сюда из кровотока. После стихания патологического процесса пятна покраснения становятся менее интенсивными, выделения из влагалища очень скудные или вовсе прекращаются.Материал для исследования при заболевании берут с поверхности влагалища, шейки матки, из мочеиспускательного канала, из больших желез преддверия влагалища. Его исследуют под микроскопом или высевают на специальные среды.
Лечение кольпита
Лечение болезни состоит из двух направлений: общая терапия всего тела пациента и местные мероприятия непосредственно в области поражения.
Местные процедуры включают промывание влагалища антисептическими растворами и настоями различных трав.Эффективным и очень удобным препаратом для местного лечения кольпита являются вагинальные свечи Вагикал, в которых гармонично сочетается лекарственная календула, традиционно применяемая в гинекологии, и современные технологии, благодаря которым препарат не вытекает из влагалища и не пачкает одежду.
Местные процедуры следует продолжать до получения результатов бактериологического исследования мазка из влагалища, но не менее 3-4 дней.
При обнаружении стафилококков, взятых из материала пациента, в нем применяют промывание влагалища и введение тампонов, содержащих специальные антисептические вещества.Особая специфика лечения заключается в обнаружении микроорганизмов, способных к жизнедеятельности в бескислородных условиях. При поражении слизистой оболочки патогенными грибами применяются различные противогрибковые препараты. В любом случае при развитии воспалительного процесса влагалища следует применять антибактериальные препараты. В этом случае конкретный препарат из определенной химической группы должен подбирать только опытный врач-специалист. Таким пациентам обязательно местно вводить вещества, способствующие восстановлению нормальной микрофлоры влагалища.Очень важным моментом является лечение сопутствующих заболеваний женской репродуктивной системы, которое должен проводить гинеколог. При обнаружении воспалительного заболевания наружных половых органов у женщины необходимо обследовать и ее полового партнера. При выявлении у него патологии необходимо лечение.
Прогноз
Всегда выгоден в тех случаях, когда грамотная терапия заболевания начата своевременно.
Вагинит и вагиноз | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре:
Гор, НВ.(Обновлено от 7 ноября 2016 г.) Вагинит. Доступно в Интернете по адресу http://emedicine.medscape.com/article/257141-overview. Доступ 13 июля 2017 г.
Фонд Мэйо по медицинскому образованию и исследованиям. (Обновлено 25 октября 2016 г.) Вагинит. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/vaginitis/home/ovc-20258665. По состоянию на 10 июля 2017 г.
Национальный институт детского здоровья и развития человека. Вагинит: сколько женщин страдают / подвержены риску? Доступно в Интернете по адресу https: // www.nichd.nih.gov/health/topics/vaginitis/conditioninfo/Pages/risk.aspx. По состоянию на 10 июля 2017 г.
Национальный институт детского здоровья и развития человека. Бактериальный вагиноз: как медицинские работники диагностируют бактериальный вагиноз (БВ)? Доступно в Интернете по адресу https://www.nichd.nih.gov/health/topics/bacterialvag/conditioninfo/Pages/diagnposed.aspx. По состоянию на 10 июля 2017 г.
Центры по контролю и профилактике заболеваний. (Обновлено 16 февраля 2017 г.). Бактериальный вагиноз — Информационный бюллетень CDC.Доступно на сайте https://www.cdc.gov/std/BV/STDFact-Bacterial-Vaginosis.htm. По состоянию на 10 июля 2017 г.
Центры по контролю и профилактике заболеваний. (Обновлено 11 февраля 2016 г.) ЗППП во время беременности — подробный информационный бюллетень CDC. Доступно в Интернете по адресу https://www.cdc.gov/std/pregnancy/stdfact-pregnancy-detailed.htm. По состоянию на 10 июля 2017 г.
Источники, использованные в предыдущих обзорах
Персонал клиники Мэйо (обновлено 25 февраля 2012 г.). Вагина: Что нормально, а что нет.MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/vagina/MY01913/METHOD=print. По состоянию на март 2013 г.
Гор, Х. (Обновлено 27 октября 2011 г.). Вагинит. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/257141-overview. По состоянию на март 2013 г.
Самра-Латиф, О. (Обновлено 13 января 2012 г.). Вульвовагинит. Справочник по Medscape [Он-лайн информация]. Доступно на сайте http: //emedicine.medscape.com / article / 270872-overview. По состоянию на март 2013 г.
Лебер М. и Тирумани А. (Обновлено 16 апреля 2012 г.). Вульвовагинит в неотложной медицине. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/797497-overview. По состоянию на март 2013 г.
Хеде, К. (7 марта 2013 г.). Обычное использование вагинальных продуктов, связанное с вагинозом. Medscape Medical News [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/780461. По состоянию на март 2013 г.
Curran, D. (Обновлено 12 апреля 2012 г.). Бактериальный вагиноз. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/254342-overview#showall. По состоянию на март 2013 г.
Браун Дж. И Вермунд С. (8 марта 2013 г.). Вазелин связан с риском вагинальных инфекций в исследовании. MedlinePlus HealthDay [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/news/fullstory_134738.html. По состоянию на март 2013 г.
(обновлено 27 февраля 2013 г.).Бактериальный вагиноз. HealthyChildren.org [Он-лайн информация]. Доступно в Интернете по адресу http://www.healthychildren.org/English/health-issues/conditions/sexually-transmitted/pages/Bacterial-Vaginosis.aspx. По состоянию на март 2013 г.
Форвик, Л. (Обновлено 22 октября 2011 г.). Тест на вагинит — влажное крепление. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003916.htm. По состоянию на март 2013 г.
Форвик, Л. (Обновлено 26 июня 2012 г.).Вагинит — самолечение. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/patientinstructions/000566.htm. По состоянию на март 2013 г.
Персонал клиники Мэйо (обновлено 15 сентября 2010 г.). Бактериальный вагиноз. Медицинская информация клиники Мэйо [он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/bacterial-vaginosis/DS01193. По состоянию на март 2013 г.
Персонал клиники Мэйо (Обновлено 5 февраля 2011 г.). Вагинит.Медицинская информация клиники Мэйо [он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/vaginitis/DS00255. По состоянию на март 2013 г.
Сопер, Д. (изменение, февраль 2012 г.). Вагинит. Пособие Merck для специалистов здравоохранения [Он-лайн информация]. Доступно на сайте http://www.merckmanuals.com. По состоянию на март 2013 г.
(обновлено 25 января 2013 г.). Вагинит. Кливлендская клиника [Он-лайн информация]. Доступно в Интернете по адресу http://my.clevelandclinic.org/disorders/Vaginitis/hic_Vaginitis.aspx. По состоянию на март 2013 г.
Смит Д. и Рамос Н. (обновлено 29 июня 2012 г.). Трихомониаз. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/230617-overview. По состоянию на март 2013 г.
(обновлено 1 сентября 2010 г.). Бактериальный вагиноз — Информационный бюллетень CDC. Центры по контролю и профилактике заболеваний [он-лайн информация]. Доступно в Интернете по адресу http://www.cdc.gov/std/BV/STDFact-Bacterial-Vaginosis.htm. По состоянию на март 2013 г.
Амсель Р., Тоттен, Пенсильвания, Шпигель, Калифорния и др.Неспецифический вагинит: диагностические критерии и микробно-эпидемиологические ассоциации. Am J Med 74 (1): 14-22, 1983.
Verstraelen H, Verhelsy R. Бактериальный вагиноз: новая информация о диагностике и лечении. Expert Rev Anti Infect Ther 7 (9): 1109-1124, 2009.
Hede K. Обычное вагинальное употребление, связанное с вагинозом. Медицинские новости Medscape. 7 марта 2013 г. Доступно на сайте http://www.medscape.com/viewarticle/780461. По состоянию на май 2013 г.
Барклай Л.Дефицит витамина D связан с бактериальным вагинозом у беременных. Медицинские новости Medscape. 6 октября 2010 г. Доступно на сайте http://www.medscape.com/viewarticle/729965. По состоянию на май 2013 г.
Barclay L. Бактериальный вагиноз может предсказать выкидыш после 13 недель беременности. Медицинские новости Medscape. 6 декабря 2002 г. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/445867. По состоянию на май 2013 г.
Spiegel C, Amsel R, Holmes K. Диагностика бактериального вагиноза методом прямого окрашивания вагинальной жидкости по Граму. J. Clin. Микробиол . Июль 1983 г. 18 нет. 1, 170-177.
Хайнер Б., Гибсон М. Вагинтис: Диагностика и лечение. Ам Фам Врач . 2011 г., 1 апреля; 83 (7): 807-815. Доступно в Интернете по адресу http://www.aafp.org/afp/2011/0401/p807.html. По состоянию на май 2013 г.
Воспалительные заболевания органов малого таза
Характеристики
ВЗОМТ часто вызываются различными микроорганизмами. Последние можно разделить на 2 группы:
- Условно-патогенный, присутствует в организме человека, изменение уровня которого может вызвать определенное заболевание;
- Патогенные, передающиеся при половом акте.Очень редко это бывает по-домашнему.
Почему это происходит?
Причин этому может быть несколько:
- Ослабление иммунной защиты организма, возникающее из-за недостатка витаминов, переохлаждения и т. Д.
- Применение внутриматочных контрацептивов;
- Ранее произведенный аборт, гистероскопия и др .;
- Естественные причины — менструация, овуляция, когда происходят различные изменения кислой среды влагалища.
ВЗОМТ протекают по-разному: острый, подострый, хронический с периодами обострения. Характер развития болезни зависит от ее типа, от индивидуальных особенностей организма. Но важно знать, что то или иное заболевание органов малого таза может вызвать не только очень неблагоприятные последствия для здоровья самого пациента, но и при беременности нанести непоправимый вред вынашивающему плоду и даже убить его.
Формы
ВЗОМТ делятся на несколько групп:
- Воспалительные процессы, поражающие вульву, влагалище, шейку матки: вульвовагинит, бартолинит, кольпит, цервицит;
- Воспалительные процессы, поражающие матку, придатки: эндомиометрит, сальпингит, оофорит, сальпингоофорит (аднексит), пиосальпинкс, пиовар, трубно-яичниковое образование, гидросальпинкс, параметрит, пельвиоперитонит.
Диагностика
- Исследование мазков на флору, позволяющее установить наличие заметных возбудителей болезней, признаков воспаления;
- Полимеразная цепная реакция, позволяющая обнаруживать мелкие патогены;
- Специальный ИФА, направленный на определение Ig M, указывающего на хроническое течение болезни;
- Пап-тест для выявления воспалений и даже признаков рака.
Перечисленные исследования являются основными.Кроме того, могут быть выполнены другие меры и процедуры для установления типа заболевания, относящегося к группе ВЗОМТ. Их список определяет врач.
Зарегистрироваться
Лечение и его результаты
Лечение ВЗОМТ определяется типом заболевания, включенного в эту группу.
Разновидностями консервативного лечения острых форм ВЗОМТ являются терапия:
- Предназначен для борьбы с инфекциями;
- Антимикотик с целью предотвращения появления кандидоза, который часто является следствием приема препаратов, относящихся к группе антибиотиков;
- Направлено на снятие воспалений;
- десенсибилизирующий;
- Направлен на усиление иммунной защиты организма;
- Назначают в виде уросептиков и др.
По окончании терапии проводится контрольное обследование.
Необходимо знать, что не всегда консервативные методы лечения позволяют полностью избавиться от болезни. Особенно это актуально для ВЗОМТ, протекающего в острой форме. В этом случае операции направлены на:
- Удаление гноя;
- Очистка дренажным методом, заключающимся в установке специальной трубки для удаления остаточного выпота;
- Удаление придатков матки.
Хронический ВЗОМТ предполагает комплексное обследование, которое включает:
- Инфекционный скрининг с использованием ПЦР, ELISA;
- Ультразвуковые исследования параллельно со специальными обследованиями;
- рентгенологических исследований с целью оценки степени проходимости маточных труб.
Сделано
Часто хронические ВЗОМТ лечат физиотерапией и назначением препаратов, активирующих защитные силы организма. При избытке определенных возбудителей болезней проводится лечение, направленное на восстановление их нормального содержания.Чтобы установить наличие спаек, проводится лапароскопия. Эта процедура позволяет выявить спайки и даже разъединить их, восстановить проходимость и нормальную работу маточных труб.
Профилактика
Профилактические рекомендации:
- Безопасный секс;
- Правильный подбор противозачаточных средств.
При незащищенном половом контакте с носителем той или иной инфекции или с неизвестным партнером рекомендуется немедленно обратиться к врачу.Помните, что эффективных профилактических мер, направленных на борьбу с вирусными инфекциями, передаваемыми при половом акте, не существует. Однако снизить риск можно спринцеванием с применением различных антисептических препаратов сразу после полового акта. Но полной гарантии, что вы не заразитесь, нет, и в этом случае нет.
Клиническая картина трихомониаза: история болезни, физикальное обследование, осложнения
Forna F, Gülmezoglu AM.Вмешательства по лечению трихомониаза у женщин. Кокрановская база данных Syst Rev . 2003. CD000218. [Медлайн]. [Полный текст].
Van der Pol B. Trichomonas vaginalis: наиболее распространенная невирусная инфекция, передаваемая половым путем, получает наименьшее внимание со стороны общественного здравоохранения. Clin Infect Dis . 2007 г. 1. 44 (1): 23-5. [Медлайн].
Ван СС, Макклелланд Р.С., Рейли М., Овербо Дж., Эмери С.Р., Мандалия К. и др. Влияние лечения вагинальных инфекций на распространение вируса иммунодефицита человека 1 типа. J Заразить Dis . 2001 г., 1. 183 (7): 1017-22. [Медлайн].
Гош И., Мувонге Р., Миттал С., Банерджи Д., Кунду П., Мандал Р. и др. Связь между инфицированием вирусом папилломы человека высокого риска и сочетанной инфекцией Candida spp. и Trichomonas vaginalis у женщин с предраковыми и злокачественными поражениями шейки матки. Дж. Клин Вирол . 2017 Февраль 87: 43-48. [Медлайн]. [Полный текст].
Kaul R, Nagelkerke NJ, Kimani J, Ngugi E, Bwayo JJ, Macdonald KS, et al.Распространенная инфекция, вызванная вирусом простого герпеса 2 типа, связана с измененной микрофлорой влагалища и повышенной восприимчивостью к множественным инфекциям, передаваемым половым путем. J Заразить Dis . 2007 декабря 1. 196 (11): 1692-7. [Медлайн]. [Полный текст].
Soper D. Трихомониаз: под контролем или под контролем ?. Am J Obstet Gynecol . 2004, январь 190 (1): 281-90. [Медлайн].
Смит Л. М., Ван М., Зангвилл К., Йе С. Инфекция Trichomonas vaginalis у недоношенного новорожденного. Дж Перинатол . 2002 Сентябрь 22 (6): 502-3. [Медлайн]. [Полный текст].
Темесвари П., Керекеш А., Теге А., Шарка К. Демонстрация Trichomonas vaginalis в трахеальном аспирате у младенцев с ранней дыхательной недостаточностью. J Matern Fetal Neonatal Med . 2002 май. 11 (5): 347-9. [Медлайн]. [Полный текст].
Francis SC, Kent CK, Klausner JD, Rauch L, Kohn R, Hardick A, et al. Распространенность ректальных Trichomonas vaginalis и Mycoplasma genitalium у пациентов мужского пола в клинике ЗППП Сан-Франциско, 2005-2006 гг. Секс-трансмиссия . 2008 Сентябрь, 35 (9): 797-800. [Медлайн].
Duboucher C, Pierce RJ, Capron M, Dei-Cas E, Viscogliosi E. Последние достижения в области легочного трихомоноза. Trends Parasitol . 2008 май. 24 (5): 201-2. [Медлайн]. [Полный текст].
Ворковски К.А., Болан Г.А., Центры по контролю и профилактике заболеваний. Руководство по лечению болезней, передающихся половым путем, 2015. MMWR Recomm Rep . 2015, 5 июня. 64 (RR-03): 1-137.[Медлайн].
Krieger JN, Tam MR, Stevens CE, Nielsen IO, Hale J, Kiviat NB, et al. Диагностика трихомониаза. Сравнение обычного влажного исследования с цитологическими исследованиями, посевами и окрашиванием прямых образцов моноклональными антителами. ДЖАМА . 1988 26 февраля, 259 (8): 1223-7. [Медлайн].
Радонич И.В., Джамич А.М., Митрович С.М., Аршич Арсеньевич В.С., Попадич Д.М., Кранчич Зец ИФ. Диагностика инфекции Trichomonas vaginalis: чувствительность и особенности микроскопии, посева и анализа ПЦР. Eur J Obstet Gynecol Reprod Biol . 2006 1 мая. 126 (1): 116-20. [Медлайн].
Центры по контролю и профилактике заболеваний. Ускоренная партнерская терапия. CDC.gov. Доступно по адресу https://www.cdc.gov/std/ept/default.htm. 9-20-2018; Дата обращения: 28.07.2019.
Eckert J. Protozoa. В: Kayser FH, Bienz KA, Eckert J, et al, eds. Цветной атлас медицинской микробиологии . 2-е изд. Нью-Йорк, Нью-Йорк: Тим; 2005:
Schwebke JR, Берджесс Д.Трихомониаз. Clin Microbiol Ред. . 2004 Oct.17 (4): 794-803, содержание. [Медлайн]. [Полный текст].
Carter-Wicker K, Utuama O, Omole F. Может ли трихомониаз вызывать фарингит? Отчет о болезни. SAGE Open Med Case Rep . 2016. 4: 2050313X16682132. [Медлайн]. [Полный текст].
Schwandt A, Williams C, Beigi RH. Перинатальная передача Trichomonas vaginalis: история болезни. J Репрод Мед . 2008 Янв.53 (1): 59-61. [Медлайн]. [Полный текст].
Trintis J, Epie N, Boss R, Riedel S. Неонатальная инфекция Trichomonas vaginalis: отчет о болезни и обзор литературы. Int J STD AIDS . 2010 21 августа (8): 606-7. [Медлайн].
Магнус М., Кларк Р., Майерс Л., Фарли Т., Киссинджер П.Дж. Trichomonas vaginalis среди ВИЧ-инфицированных женщин: связаны ли иммунный статус или использование ингибиторов протеазы с последующей положительной реакцией на T. vaginalis? Секс-трансмиссия .30 ноября 2003 г. (11): 839-43. [Медлайн].
Hobbs MM, Kazembe P, Reed AW, Miller WC, Nkata E, Zimba D, et al. Trichomonas vaginalis как причина уретрита у малавийских мужчин. Секс-трансмиссия . 1999 26 августа (7): 381-7. [Медлайн].
Петрин Д., Делгати К., Бхатт Р., Гарбер Г. Клинические и микробиологические аспекты Trichomonas vaginalis. Clin Microbiol Ред. . 1998 г., 11 (2): 300-17. [Медлайн]. [Полный текст].
Дэн М., Собел Дж. Д.Трихомониаз в клинике хронического вагинита. Инфекция Dis Obstet Gynecol . 1996. 4 (2): 77-84. [Медлайн]. [Полный текст].
Helms DJ, Mosure DJ, Metcalf CA, Douglas JM Jr, Malotte CK, Paul SM, et al. Факторы риска распространенности и заболеваемости Trichomonas vaginalis среди женщин, посещающих три клиники по лечению заболеваний, передающихся половым путем. Секс-трансмиссия . 2008 май. 35 (5): 484-8. [Медлайн]. [Полный текст].
Miller M, Liao Y, Gomez AM, Gaydos CA, D’Mellow D.Факторы, связанные с распространенностью и заболеваемостью Trichomonas vaginalis среди афроамериканок в Нью-Йорке, употребляющих наркотики. J Заразить Dis . 2008 15 февраля 197 (4): 503-9. [Медлайн].
Вайншток Х, Берман С., Кейтс У. Младший. Заболевания, передаваемые половым путем среди американской молодежи: оценки заболеваемости и распространенности, 2000. Perspect Sex Reprod Health . 2004 янв-фев. 36 (1): 6-10. [Медлайн].
Gerbase AC, Роули Дж. Т., Мертенс TE.Глобальная эпидемиология болезней, передающихся половым путем. Ланцет . 1998. 351 Suppl 3: 2-4. [Медлайн].
Bachmann LH, Hobbs MM, Seña AC, Sobel JD, Schwebke JR, Krieger JN, et al. Генитальные инфекции Trichomonas vaginalis: успехи и проблемы. Clin Infect Dis . 2011 декабрь 53 Дополнение 3: S160-72. [Медлайн].
Goyal M, Hayes K, McGowan KL, Fein JA, Mollen C. Распространенность инфекции Trichomonas vaginalis у девочек-подростков с симптомами, обращающихся в педиатрическое отделение неотложной помощи. Acad Emerg Med . 2011 июл.18 (7): 763-6. [Медлайн].
Sobel JD. Что нового при бактериальном вагинозе и трихомониазе ?. Инфекция Dis Clin North Am . 2005 июня 19 (2): 387-406. [Медлайн].
Гарсия А., Экспосто Ф, Прието Е., Лопес М., Дуарте А., Коррейя да Силва Р. Ассоциация Trichomonas vaginalis с социально-демографическими факторами и другими ЗППП среди женщин-заключенных в Лиссабоне. Int J STD AIDS . 2004 сен.15 (9): 615-8. [Медлайн].
Шутер Дж., Белл Д., Грэм Д., Холбрук К.А., Беллин Е.Ю. Частота и факторы риска трихомониаза среди беременных заключенных в Нью-Йорке. Секс-трансмиссия . 1998 июл.25 (6): 303-7. [Медлайн].
От четырех излечимых инфекций, передаваемых половым путем, все еще страдают миллионы людей во всем мире. Всемирная организация здравоохранения. Доступно по адресу https://www.who.int/reproductivehealth/curable-stis/en/. 6/62019; Дата обращения: 17.08.2019.
Клуман Э., Масенга Э.Дж., Клепп К.И., Сэм Н.Э., Нкья В., Нкья С. ВИЧ и инфекции репродуктивного тракта среди всего сельского населения в сельской местности Килиманджаро, Танзания: женщины из группы повышенного риска. J Acquir Immune Defic Syndr Hum Retrovirol . 1997 г., 1. 14 (2): 163-8. [Медлайн].
Лага М., Манока А., Кивуву М., Малеле Б., Тулиза М., Нзила Н. и др. Неязвенные заболевания, передаваемые половым путем, как факторы риска передачи ВИЧ-1 у женщин: результаты когортного исследования. СПИД . 1993, 7 января (1): 95-102. [Медлайн].
Лерой В., Де Клерк А., Ладнер Дж., Богертс Дж., Ван де Перре П., Дабис Ф. Должен ли скрининг половых инфекций быть частью дородовой помощи в регионах с высокой распространенностью ВИЧ? Проспективное когортное исследование из Кигали, Руанда, 1992–1993 гг. Группа «Беременность и ВИЧ» (ЕГЭ). Генитурин Мед . 1995 августа 71 (4): 207-11. [Медлайн]. [Полный текст].
Miller WC, Swygard H, Hobbs MM, Ford CA, Handcock MS, Morris M, et al.Распространенность трихомониаза среди молодых людей в США. Секс-трансмиссия . 2005 октября, 32 (10): 593-8. [Медлайн].
Sutton M, Sternberg M, Koumans EH, McQuillan G, Berman S, Markowitz L. Распространенность инфекции Trichomonas vaginalis среди женщин репродуктивного возраста в США, 2001-2004 гг. Clin Infect Dis . 2007 15 ноября. 45 (10): 1319-26. [Медлайн].
Huppert JS. Трихомониаз у подростков: обновленная информация. Curr Opin Obstet Gynecol . 2009 21 октября (5): 371-8. [Медлайн].
Джойнер Дж. Л., Дуглас Дж. М. младший, Рэгсдейл С., Фостер М., Джадсон Ф. Н.. Сравнительная распространенность инфекции Trichomonas vaginalis среди мужчин, обращающихся в клинику по лечению заболеваний, передающихся половым путем. Секс-трансмиссия . 2000 апр. 27 (4): 236-40. [Медлайн].
Данеш И.С., Стивен Дж. М., Горбач Дж. Инфекция новорожденных Trichomonas vaginalis. J Emerg Med . 1995 Янв-Фев.13 (1): 51-4. [Медлайн].
Schwebke JR, крюк EW 3-й. Высокие показатели Trichomonas vaginalis среди мужчин, обращающихся в клинику по лечению заболеваний, передающихся половым путем: значение для скрининга и лечения уретрита. J Заразить Dis . 1 августа 2003 г. 188 (3): 465-8. [Медлайн].
Krieger JN. Трихомониаз у мужчин: старые проблемы и новые данные. Секс-трансмиссия . 1995 март-апрель. 22 (2): 83-96. [Медлайн].
Kaydos-Daniels SC, Miller WC, Hoffman I., Price MA, Martinson F, Chilongozi D, et al.Использование образцов из различных мочеполовых органов у мужчин для выявления инфекции Trichomonas vaginalis. J Заразить Dis . 2004 15 мая. 189 (10): 1926-31. [Медлайн].
Hobbs MM, Lapple DM, Lawing LF, Schwebke JR, Cohen MS, Swygard H, et al. Методы обнаружения Trichomonas vaginalis у мужчин-партнеров инфицированных женщин: значение для борьбы с трихомониазом. Дж. Клин Микробиол . 2006 ноябрь 44 (11): 3994-9. [Медлайн]. [Полный текст].
Киссинджер П., Адамски А.Взаимодействие трихомониаза и ВИЧ: обзор. Инфекция, передаваемая половым путем . 2013 Сентябрь 89 (6): 426-33. [Медлайн].
Догерти М., Глинн К., Байлер Т. Распространенность инфекции Trichomonas vaginalis среди мужчин в США, 2013-2016 гг. Clin Infect Dis . 2019 18 января. 68 (3): 460-465. [Медлайн].
Центры по контролю и профилактике заболеваний. Руководство по лечению заболеваний, передающихся половым путем, 2010 г .: Заболевания, характеризующиеся выделениями из влагалища.Центры по контролю и профилактике заболеваний. Доступно по адресу http://www.cdc.gov/std/treatment/2010/vaginal-discharge.htm#a2. Доступ: 1 июня 2012 г.
Peterman TA, Tian LH, Metcalf CA, et al. Высокая частота новых инфекций, передаваемых половым путем, в течение года после инфекции, передаваемой половым путем: необходимость повторной проверки. Энн Интерн Мед. . 2006, 17 октября. 145 (8): 564-72. [Медлайн].
Schwebke JR, Desmond RA. Рандомизированное контролируемое исследование методов уведомления партнера для профилактики трихомониаза у женщин. Секс-трансмиссия . 2010 июн. 37 (6): 392-6. [Медлайн].
Киссинджер П., Шмидт Н., Мохаммед Х., Лейхлитер Дж. С., Гифт Т.Л., Мидорс Б. и др. Лечение партнером, доставленным пациентом, от инфекции Trichomonas vaginalis: рандомизированное контролируемое исследование. Секс-трансмиссия . 2006 Июль 33 (7): 445-50. [Медлайн].
Wølner-Hanssen P, Krieger JN, Stevens CE, Kiviat NB, Koutsky L, Critchlow C, et al. Клинические проявления вагинального трихомониаза. ДЖАМА . 1989, 27 января, 261 (4): 571-6. [Медлайн].
Guenthner PC, Secor WE, Dezzutti CS. Вызванное Trichomonas vaginalis разрушение монослоя эпителия и репликация вируса иммунодефицита человека типа 1 (ВИЧ-1): последствия для передачи ВИЧ-1 половым путем. Заражение иммунной . 2005 июл.73 (7): 4155-60. [Медлайн].
Турман АР, Дончел ГФ. Врожденный иммунитет и воспалительная реакция на Trichomonas vaginalis и бактериальный вагиноз: связь с заражением ВИЧ. Ам Дж Репрод Иммунол . 2011 Февраль 65 (2): 89-98. [Медлайн].
Сопер DE, Bump RC, Hurt WG. Бактериальный вагиноз и трихомониазный вагинит являются факторами риска целлюлита манжеты после абдоминальной гистерэктомии. Am J Obstet Gynecol . 1990, сентябрь, 163 (3): 1016-21; обсуждение 1021-3. [Медлайн].
Grodstein F, Goldman MB, Ryan L, Cramer DW. Связь женского бесплодия с потреблением напитков с кофеином. Am J Epidemiol .15 июня 1993 г., 137 (12): 1353-60. [Медлайн].
[Рекомендации] Workowski KA, Berman SM. Руководство по лечению болезней, передающихся половым путем, 2006. MMWR Recomm Rep . 2006 4 августа. 55: 1-94. [Медлайн].
Gumbo FZ, Duri K, Kandawasvika GQ, Kurewa NE, Mapingure MP, Munjoma MW и др. Факторы риска вертикальной передачи ВИЧ в группе женщин, участвующих в программе ППМР в трех пригородных клиниках в условиях ограниченных ресурсов. Дж Перинатол .2010 30 ноября (11): 717-23. [Медлайн]. [Полный текст].
Fouts AC, Kraus SJ. Trichomonas vaginalis: переоценка клинических проявлений и лабораторная диагностика. J Заразить Dis . 1980 Февраль 141 (2): 137-143. [Медлайн].
Андерсон Б.Л., Косентино Л.А., Симхан Н.Н., Хиллиер С.Л. Системный иммунный ответ на инфекцию Trichomonas vaginalis во время беременности. Секс-трансмиссия . 2007 июн. 34 (6): 392-6. [Медлайн].
Bell C, Hough E, Smith A, Greene L.Целевой скрининг на Trichomonas vaginalis у женщин, подход на основе pH. Int J STD AIDS . 2007 июн. 18 (6): 402-3. [Медлайн].
Райан К.А., Зекенг Л., Родди Р.Э. и др. Распространенность и прогнозирование заболеваний, передаваемых половым путем, среди секс-работников в Камеруне. Инт . H ЗППП, СПИД. 1998; 9: 403-7:
Трихомониаз: информационный бюллетень. Центры по контролю за заболеваниями. Доступно по адресу https://www.cdc.gov/std/trichomonas/stdfact-trichomoniasis.htm. 31.01.2017; Дата обращения: 17.08.2019.
Kreiger JN. Трихомониаз у мужчин: старые проблемы и новые данные. Секс Транс Дис . 1995; 22: 83-96 .:
.
Мартинес-Гарсия Ф., Регадера Дж., Майер Р., Санчес С., Нисталь М. Протозойные инфекции мужских половых путей. Дж Урол . 1996 август 156 (2, часть 1): 340-9. [Медлайн].
Chesson HW, Blandford JM, Pinkerton SD. Оценки ежегодного числа и стоимости новых случаев заражения ВИЧ среди женщин, вызванных трихомониазом, в США. Секс-трансмиссия . 2004 Сентябрь 31 (9): 547-51. [Медлайн].
Киссинджер П., Амеди А., Кларк Р.А., Дюместр Дж., Тилл К.П., Майерс Л. и др. Лечение Trichomonas vaginalis снижает вагинальное выделение ВИЧ-1. Секс-трансмиссия . 2009 Январь 36 (1): 11-6. [Медлайн].
Вт DH, Fazzari M, Minkoff H, Hillier SL, Sha B, Glesby M и др. Влияние бактериального вагиноза и других половых инфекций на естественное течение инфекции вируса папилломы человека у ВИЧ-1-инфицированных и неинфицированных ВИЧ-1 женщин из группы высокого риска. J Заразить Dis . 2005 г., 1. 191 (7): 1129-39. [Медлайн].
Виикки М., Пуккала Е., Ниеминен П., Хакама М. Гинекологические инфекции как детерминанты риска последующей неоплазии шейки матки. Акта Онкол . 2000. 39 (1): 71-5. [Медлайн].
Сопер DE, Bump RC, Hurt WG. Бактериальный вагиноз и трихомониазный вагинит являются факторами риска целлюлита манжеты после абдоминальной гистерэктомии. Am J Obstet Gynecol . 1990 сен.163 (3): 1016-21; обсуждение 1021-3. [Медлайн].
Zalonis CA, Pillay A, Secor W, Humburg B, Aber R. Редкий случай трихомонадного перитонита. Emerg Infect Dis . 2011 июл.17 (7): 1312-3. [Медлайн].
Cotch MF, Pastorek JG 2nd, Nugent RP, Hillier SL, Gibbs RS, Martin DH и др. Trichomonas vaginalis ассоциируется с низкой массой тела при рождении и преждевременными родами. Группа изучения вагинальных инфекций и недоношенности. Секс-трансмиссия .1997 г., 24 июля (6): 353-60. [Медлайн].
Dopkins Broecker JE, Huppert JS. Трихомониаз у подростков: вашим пациентам из группы риска рекомендуется плановое обследование. Контемп Педиатр . Сентябрь 2011 г .; 28-46.
Huppert JS, Hesse EA, Bernard MA, Xiao Y, Huang B, Gaydos CA и др. Приемлемость самотестирования на трихомониаз увеличивается с опытом. Инфекция, передаваемая половым путем . 2011 Октябрь 87 (6): 494-500. [Медлайн]. [Полный текст].
Gaydos CA, Hsieh YH, Barnes M, Quinn N, Agreda P, Jett-Goheen M и др. Инфекция Trichomonas vaginalis у женщин, которые сдают образцы влагалища, полученные самостоятельно после набора в Интернет. Секс-трансмиссия . 2011 Сентябрь 38 (9): 828-32. [Медлайн]. [Полный текст].
Джеймс Дж. А., Томасон Дж. Л., Гелбарт С. М., Осиповски П., Кайзер П., Хэнсон Л. Часто ли трихомониаз связан с бактериальным вагинозом у беременных подростков ?. Am J Obstet Gynecol .1992 Март 166 (3): 859-63. [Медлайн].
Thomason JL, Gelbart SM, Sobun JF, Schulien MB, Hamilton PR. Сравнение четырех методов обнаружения влагалищной трихомонады. Дж. Клин Микробиол . 1988 26 сентября (9): 1869-70. [Медлайн]. [Полный текст].
Schwebke JR, Gaydos CA, Davis T, Marrazzo J, Furgerson D, Taylor SN, et al. Клиническая оценка теста Cepheid Xpert TV для обнаружения Trichomonas vaginalis с проспективно собранными образцами от мужчин и женщин. Дж. Клин Микробиол . 2018 фев. 56 (2): [Medline]. [Полный текст].
Най MB, Schwebke JR, Body BA. Сравнение опосредованной транскрипцией амплификации APTIMA Trichomonas vaginalis с мокрой микроскопией, посевом и полимеразной цепной реакцией для диагностики трихомониаза у мужчин и женщин. Am J Obstet Gynecol . 2009 Февраль 200 (2): 188.e1-7. [Медлайн].
Браун Х.Л., Фуллер Д.А., Дэвис Т.Е., Швебке Дж. Р., Хиллер С.Л. Оценка транспортной системы подтвержденной температуры окружающей среды для обнаружения и идентификации видов Trichomonas vaginalis, Gardnerella vaginalis и Candida в образцах вагинальной жидкости. Дж. Клин Микробиол . 2001 сентябрь 39 (9): 3197-9. [Медлайн]. [Полный текст].
Hollman D, Coupey SM, Fox AS, Herold BC. Скрининг на Trichomonas vaginalis у девочек-подростков из группы высокого риска с помощью нового теста транскрипционной амплификации нуклеиновых кислот (NAAT): ассоциации с этнической принадлежностью, симптомами, а также предыдущими и текущими ИППП. J Педиатр-Адолеск Гинеколь . 2010 г., 23 (5): 312-6. [Медлайн].
Андреа С.Б., Чапин К.С. Сравнение анализа транскрипционной амплификации Aptima Trichomonas vaginalis и BD подтверждают VPIII для обнаружения T.vaginalis у женщин с симптомами: параметры эффективности и эпидемиологические последствия. Дж. Клин Микробиол . 2011 Март 49 (3): 866-9. [Медлайн]. [Полный текст].
Система BD Viper ™ XTR. Бектон, Дикинсон и компания. Доступно по адресу https://www.bd.com/en-uk/products/molecular-diagnostics/molecular-systems/viper-system. 01.01.2019; Дата обращения: 17.08.2019.
Ранг EL, Сауттер Р.Л., Бивис К.Г., Харрис С., Джонс С., Дрексел Р. и др. Двухкомпонентная аналитическая оценка системы BD Viper с технологией XTR в режиме без извлечения и в режиме извлечения с моделированными засеянными образцами. Дж. Лаборатория Автомат . 2011 16 августа (4): 271-5. [Медлайн]. [Полный текст].
Huppert JS, Batteiger BE, Braslins P, Feldman JA, Hobbs MM, Sankey HZ, et al. Использование иммунохроматографического анализа для быстрого обнаружения Trichomonas vaginalis в вагинальных образцах. Дж. Клин Микробиол . 2005 Февраль 43 (2): 684-7. [Медлайн]. [Полный текст].
Huppert JS, Mortensen JE, Reed JL, Kahn JA, Rich KD, Miller WC, et al. Быстрое тестирование на антигены выгодно отличается от анализа транскрипционной амплификации для выявления Trichomonas vaginalis у молодых женщин. Clin Infect Dis . 2007 15 июля. 45 (2): 194-8. [Медлайн].
Campbell L, Woods V, Lloyd T, Elsayed S, Church DL. Сравнение экспресс-теста OSOM на трихомонаду с влажным препаратом для выявления вагинита Trichomonas vaginalis в образцах, взятых у женщин с низкой распространенностью инфекции. Дж. Клин Микробиол . 2008 окт. 46 (10): 3467-9. [Медлайн]. [Полный текст].
Quidel Corporation. Solana Trichomonas Assay.Quidel. Доступно на https://www.quidel.com/molecular-diagnostics/solana-trichomonas-assay. 01.01.2019; Дата обращения: 17.08.2019.
Gaydos CA, Schwebke J, Dombrowski J, Marrazzo J, Coleman J, Silver B и др. Клинические характеристики теста Solana® Point-of-Care Trichomonas Assay на основе собранных врачом вагинальных мазков и образцов мочи у женщин с симптомами и без симптомов. Эксперт Рев Мол диагностика . 2017 марта 17 (3): 303-306. [Медлайн]. [Полный текст].
Xpert TV.Цефеида. Доступно по адресу http://www.cepheid.com/us/cepheid-solutions/clinical-ivd-tests/sexual-health/xpert-tv. 01.01.2019; Дата обращения: 17.08.2019.
Schwebke JR, Gaydos CA, Davis T, Marrazzo J, Furgerson D, Taylor SN, et al. Клиническая оценка теста Cepheid Xpert TV для обнаружения Trichomonas vaginalis с проспективно собранными образцами от мужчин и женщин. Дж. Клин Микробиол . 2018 фев. 56 (2): [Medline]. [Полный текст].
Diaz N, Dessì D, Dessole S, Fiori PL, Rappelli P.Быстрое обнаружение коинфекций Trichomonas vaginalis, Mycoplasma hominis и Ureaplasma urealyticum с помощью новой мультиплексной полимеразной цепной реакции. Диагностика Microbiol Infect Dis . 2010 май. 67 (1): 30-6. [Медлайн].
Симпсон П., Хиггинс Г., Цяо М., Уодделл Р., Кок Т. ПЦР в реальном времени для обнаружения генов бета-тубулина Trichomonas vaginalis и 18S рРНК в образцах женских гениталий. J Med Microbiol . 2007 июн. 56: 772-7. [Медлайн].
Madico G, Quinn TC, Rompalo A, McKee KT Jr, Gaydos CA.Диагностика инфекции Trichomonas vaginalis методом ПЦР с использованием образцов вагинальных мазков. Дж. Клин Микробиол . 1998 ноября, 36 (11): 3205-10. [Медлайн]. [Полный текст].
Mayta H, Gilman RH, Calderon MM, Gottlieb A, Soto G, Tuero I, et al. ПЦР на основе 18S рибосомной ДНК для диагностики Trichomonas vaginalis. Дж. Клин Микробиол . 2000 июл. 38 (7): 2683-7. [Медлайн]. [Полный текст].
Ван дер Пол Б., Крафт CS, Уильямс Дж. Использование адаптации коммерчески доступного ПЦР-анализа, направленного на диагностику хламидиоза и гонореи, для обнаружения Trichomonas vaginalis в образцах урогенитальных органов. Дж. Клин Микробиол . 2006 Февраль 44 (2): 366-73. [Медлайн]. [Полный текст].
Schwebke JR, Lawing LF. Улучшено обнаружение Trichomonas vaginalis с помощью амплификации ДНК у мужчин. Дж. Клин Микробиол . 2002 Октябрь 40 (10): 3681-3. [Медлайн]. [Полный текст].
Nabweyambo S, Kakaire O, Sowinski S, Okeng A, Ojiambo H, Kimeze J, et al. Очень низкая чувствительность влажной микроскопии по сравнению с ПЦР против посева при диагностике вагинального трихомониаза в Уганде: поперечное исследование. BMC Res Notes . 2017 г. 6. 10 (1): 259. [Медлайн]. [Полный текст].
Kingston MA, Bansal D, Carlin EM. Срок годности Trichomonas vaginalis. Int J STD AIDS . 2003 14 января (1): 28-9. [Медлайн].
Киссинджер П.Дж., Дюместр Дж., Кларк Р.А., Вентхольд Л., Мохаммед Х., Хагенси М.Э. и др. Вагинальные мазки по сравнению с лаважем для выявления Trichomonas vaginalis и бактериального вагиноза у ВИЧ-инфицированных женщин. Секс-трансмиссия .2005 апр. 32 (4): 227-30. [Медлайн].
Сиэтлская сеть тренингов по профилактике ИППП / ВИЧ. Исследование вагинальных влажных препаратов. Доступно по адресу http://depts.washington.edu/nnptc/online_training/wet_preps_video.html. Доступ: 30 декабря 2005 г.
Patel SR, Wiese W, Patel SC, Ohl C, Byrd JC, Estrada CA. Систематический обзор диагностических тестов на вагинальный трихомониаз. Инфекция Dis Obstet Gynecol . 2000. 8 (5-6): 248-57. [Медлайн]. [Полный текст].
Ohlemeyer CL, Hornberger LL, Lynch DA, Swierkosz EM. Диагностика Trichomonas vaginalis у девочек-подростков: ТВ-культура InPouch по сравнению с микроскопией с влажным креплением. J Здоровье подростков . 1998 22 марта (3): 205-8. [Медлайн].
Lobo TT, Feijó G, Carvalho SE, Costa PL, Chagas C, Xavier J, et al. Сравнительная оценка теста Папаниколау для диагностики трихомониаза. Секс-трансмиссия . 2003 сентября 30 (9): 694-9.[Медлайн].
Лара-Торре Э, Пинкертон Дж. С.. Точность обнаружения организмов trichomonas vaginalis на жидком мазке папаниколау. Am J Obstet Gynecol . 2003 Февраль 188 (2): 354-6. [Медлайн].
Wiese W, Patel SR, Patel SC, Ohl CA, Estrada CA. Мета-анализ мазка Папаниколау и влажного образца для диагностики вагинального трихомониаза. Am J Med . 2000 Март 108 (4): 301-8. [Медлайн].
Amsel R, Totten PA, Spiegel CA, Chen KC, Eschenbach D, Holmes KK.Неспецифический вагинит. Диагностические критерии и микробно-эпидемиологические ассоциации. Am J Med . 1983, январь, 74 (1): 14-22. [Медлайн].
Schwebke JR, Desmond RA. Рандомизированное контролируемое исследование методов уведомления партнера для профилактики трихомониаза у женщин. Секс-трансмиссия . 2010 июн. 37 (6): 392-6. [Медлайн].
Киссинджер П., Мена Л., Левисон Дж. И др. Рандомизированное исследование лечения: однократная доза метронидазола в сравнении с 7-дневной дозой для лечения Trichomonas vaginalis среди ВИЧ-инфицированных женщин. J Синдр иммунодефицита Acquir . 2010 15 декабря. 55 (5): 565-71. [Медлайн]. [Полный текст].
Киссинджер П., Secor WE, Leichliter JS, Clark RA, Schmidt N, Curtin E, et al. Ранние повторные инфекции Trichomonas vaginalis среди ВИЧ-положительных и ВИЧ-отрицательных женщин. Clin Infect Dis . 2008 г. 1. 46 (7): 994-9. [Медлайн].
Niccolai LM, Kopicko JJ, Kassie A, Petros H, Clark RA, Kissinger P. Заболеваемость и предикторы повторного инфицирования Trichomonas vaginalis у ВИЧ-инфицированных женщин. Секс-трансмиссия . 2000 Май. 27 (5): 284-8. [Медлайн].
Klebanoff MA, Carey JC, Hauth JC и др. Неспособность метронидазола предотвратить преждевременные роды у беременных с бессимптомной инфекцией Trichomonas vaginalis. N Engl J Med . 2001 16 августа. 345 (7): 487-93. [Медлайн].
Schwebke JR, Desmond RA. Тинидазол против метронидазола для лечения бактериального вагиноза. Am J Obstet Gynecol . 2011 Март.204 (3): 211.e1-6. [Медлайн]. [Полный текст].
Anjaeyulu R, Gupte SA, Desai DB. Однодозовое лечение трихомонадного вагинита: сравнение тинидазола и метронидазола. J Int Med Res . 1977. 5 (6): 438-41. [Медлайн]. [Полный текст].
Эдвардс DI. Механизмы избирательной токсичности метронидазола и других нитроимидазольных препаратов. Бр Дж Венер Дис . 1980 Октябрь 56 (5): 285-90. [Медлайн]. [Полный текст].
Андерссон К.Е.Фармакокинетика нитроимидазолов. Спектр побочных реакций. Scand J Infect Dis Suppl . 1981. 26: 60-7. [Медлайн]. [Полный текст].
Cudmore SL, Delgaty KL, Hayward-McClelland SF, Petrin DP, Garber GE. Лечение инфекций, вызванных резистентной к метронидазолу Trichomonas vaginalis. Clin Microbiol Ред. . 2004 Oct.17 (4): 783-93, содержание. [Медлайн]. [Полный текст].
Маммен-Тобин А., Уилсон Дж. Д. Лечение метронидазолустойчивой Trichomonas vaginalis — новый подход. Int J STD AIDS . 2005 16 июля (7): 488-90. [Медлайн].
Пассмор К.М., Макэлней Дж. К., Рейни Е. А., Д’Арси П. Ф. Экскреция метронидазола с грудным молоком и его влияние на грудных новорожденных. Br J Clin Pharmacol . 1988 Июль 26 (1): 45-51. [Медлайн]. [Полный текст].
[Рекомендации] Национальная служба здравоохранения Соединенного Королевства. Метронидазол — безопасно ли применять при грудном вскармливании ?. Услуги специализированной аптеки. Доступно по адресу https: // www.sps.nhs.uk/articles/metronidazole-is-it-safe-to-use-with-breastfeeding/. 28.11.2019; Дата обращения: 19.08.2019.
Das S, Huengsberg M, Shahmanesh M. Неэффективность лечения вагинального трихомониаза в клинической практике. Int J STD AIDS . 2005 16 апреля (4): 284-6. [Медлайн].
Diav-Citrin O, Shechtman S, Gotteiner T, Arnon J, Ornoy A. Исход беременности после гестационного воздействия метронидазола: проспективное контролируемое когортное исследование. Тератология . 2001 Май. 63 (5): 186-92. [Медлайн].
Буртин П., Таддио А., Арибурну О., Эйнарсон Т.Р., Корен Г. Безопасность метронидазола при беременности: метаанализ. Am J Obstet Gynecol . 1995, февраль 172 (2, часть 1): 525-9. [Медлайн].
Carey JC и Klebanoff M, для сети NICHD MFMU. Лечение метронидазолом увеличивает риск преждевременных родов у бессимптомных женщин с трихомонадой. Представлено на 20-м ежегодном собрании Общества медицины плода и матери, Майами, Флорида, февраль 2000 г.
Манн Дж. Р., Макдермотт С., Чжоу Л., Барнс Т. Л., Хардин Дж. Лечение трихомониаза при беременности и преждевременных родах: обсервационное исследование. J Womens Health (Larchmt) . 2009 Апрель 18 (4): 493-7. [Медлайн].
Moodley P, Wilkinson D, Connolly C, Moodley J, Sturm AW. Trichomonas vaginalis ассоциируется с воспалительным заболеванием органов малого таза у женщин, инфицированных вирусом иммунодефицита человека. Clin Infect Dis . 2002 15 февраля.34 (4): 519-22. [Медлайн].
duBouchet L, Спенс MR, Рейн MF, Danzig MR, McCormack WM. Многоцентровое сравнение вагинальных таблеток клотримазола, перорального метронидазола и вагинальных суппозиториев, содержащих сульфаниламид, аминакрин гидрохлорид и аллантоин, в лечении симптоматического трихомониаза. Секс-трансмиссия . 1997 24 марта (3): 156-60. [Медлайн].
Американское общество фармацевтов систем здравоохранения. Метронидазол. MedlinePlus.Доступно на https://medlineplus.gov/druginfo/meds/a689011.html. 15.12.2017; Дата обращения: 19.08.2019.
Bouchemal K, Bories C, Loiseau PM. Стратегии профилактики и лечения инфекций Trichomonas vaginalis. Clin Microbiol Ред. . 2017 30 июля (3): 811-825. [Медлайн]. [Полный текст].
Soper DE, Shoupe D, Shangold GA, Shangold MM, Gutmann J, Mercer L. Профилактика вагинального трихомониаза путем правильного использования женского презерватива. Секс-трансмиссия . 1993 май-июнь. 20 (3): 137-9. [Медлайн]. [Полный текст].
Schmid G, Narcisi E, Mosure D, Secor WE, Higgins J, Moreno H. Распространенность метронидазолустойчивой Trichomonas vaginalis в гинекологической клинике. J Репрод Мед . 2001 июн. 46 (6): 545-9. [Медлайн]. [Полный текст].
Meites E, Gaydos CA, Hobbs MM, Kissinger P, Nyirjesy P, Schwebke JR, et al. Обзор доказательной помощи при симптоматическом трихомониазе и бессимптомных инфекциях Trichomonas vaginalis. Clin Infect Dis . 2015 г. 15 декабря. 61 Прил. 8: S837-48. [Медлайн]. [Полный текст].
Всемирная организация здравоохранения. Глобальная распространенность и частота отдельных излечимых инфекций, передаваемых половым путем: обзоры и оценки. WHO / HIV_AIDS / 2001.02. Женева: Всемирная организация здравоохранения. 2001.
Shafir SC, Sorvillo FJ, Smith L. Текущие проблемы и соображения, касающиеся трихомониаза и вируса иммунодефицита человека у афроамериканцев. Clin Microbiol Ред. . 2009 22 января (1): 37-45, Содержание. [Медлайн]. [Полный текст].
Schwebke JR, Venglarik MF, Morgan SC. Отсроченная инокуляция питательной среды по сравнению с немедленной прикроватной инокуляцией для диагностики вагинального трихомоноза. Дж. Клин Микробиол . 1999 июл.37 (7): 2369-70. [Медлайн]. [Полный текст].
Kigozi GG, Brahmbhatt H, Wabwire-Mangen F, et al. Лечение трихомонад во время беременности и неблагоприятных исходов беременности: субанализ рандомизированного исследования в Ракаи, Уганда. Am J Obstet Gynecol . 2003 ноябрь 189 (5): 1398-400. [Медлайн].
Hager WD. Лечение метронидазол-резистентной Trichomonas vaginalis с помощью тинидазола: истории болезни трех пациентов. Секс-трансмиссия . 2004 июн. 31 (6): 343-5. [Медлайн].
Ким С.Р., Ким Дж. Х., Пак С. Дж., Ли Хай, Ким И. С., Ким Ю. М. и др. Сравнение смешанного лизатного антигена и α-актининового антигена в ELISA для серодиагностики трихомониаза. Паразитол Инт .2015 Октябрь 64 (5): 405-7. [Медлайн].
Киссинджер П., Шмидт Н., Мохаммед Х., Лейхлитер Дж. С., Гифт Т.Л., Мидорс Б. и др. Лечение партнером, доставленным пациентом, от инфекции Trichomonas vaginalis: рандомизированное контролируемое исследование. Секс-трансмиссия . 2006 Июль 33 (7): 445-50. [Медлайн]. [Полный текст].
Guenthner PC, Secor WE, Dezzutti CS. Вызванное Trichomonas vaginalis разрушение монослоя эпителия и репликация вируса иммунодефицита человека типа 1 (ВИЧ-1): последствия для передачи ВИЧ-1 половым путем. Заражение иммунной . 2005 июл.73 (7): 4155-60. [Медлайн]. [Полный текст].
Турман АР, Дончел ГФ. Врожденный иммунитет и воспалительная реакция на Trichomonas vaginalis и бактериальный вагиноз: связь с заражением ВИЧ. Ам Дж Репрод Иммунол . 2011 Февраль 65 (2): 89-98. [Медлайн]. [Полный текст].
exudation — Перевод на португальский — примеры английский
Эти примеры могут содержать грубые слова, основанные на вашем поиске.
Эти примеры могут содержать разговорные слова, основанные на вашем поиске.
Может быть экссудации, серозных капель.
Экссудация может быть легкой или очень тяжелой.
Он показан для ран с небольшим или отсутствующим экссудатом .
Está indicado para feridas com pouca ou nenhuma exsudação .
Определение состава бетона: удобоукладываемость, расслоение, экссудация и справочная кривая Фори 5.4.
Determinação da composição de um betão: trabalhabilidade, segregação, efeito de parede, exsudação e curva de referência de Faury 5.4.
Вторая стадия, то есть подострый кольпит, сопровождается экссудацией, и сильным отеком.
O segundo estágio, isto é, colieve subaguda, acompanhado de exsudação e inchaço северо.
Диарея имеет четыре основные причины возникновения: осмотический дисбаланс, чрезмерная секреция, кишечная экссудация или нарушения моторики.
Diarréia tem quatro razões gerais para a ocorrência: desequilíbrios osmóticos, mais de secretção, exsudação ou perturbações da motilidade кишечника.
Этот экссудат содержит миллионы бактерий.
Обычно это связано с асцитом, вызванным экссудацией жидкости, богатой белком, происходящей из многочисленных бугорков, имплантированных в брюшину.
Geralmente cursa com ascite que é produzida pela exsudação de um líquido rico em proteínas, proceduredente dos numerosos tubérculos implantados no peritônio.
Определение на английском языке: Присутствие жидкости в плевральной полости в результате чрезмерной транссудации или экссудации с плевральных поверхностей.
Definição Português: Presença de líquido na cavidade pleural resultante de transudação exsudação ou exsudação das superfícies pleurais.
Клинические серомы не наблюдались, когда процессы экссудации и реабсорбции перипротезной жидкости сбалансированы; этот процесс считается нормальным.
Нет данных о клинике серомы, когда процесс исчисляется и восстанавливается периферийное плавание, находящееся в состоянии равновесия, это процесс считается нормальным.
Поскольку простагландины являются веществами, вызывающими боль, экссудацию и воспаление, Previcox, следовательно, снижает эти реакции.
Как prostaglandinas são substâncias que desencadeiam a dor, exsudação e a excão, pelo que o Previcox reduz estas respostas.
Это кварц экссудации , бесплодный, продукт сегрегации и перекристаллизации кварца в результате регионального метаморфизма.
Trata-se de um quartzo de exsudação , estéril, produto da segregação e recristalização do quartzo pelo metamorfismo Regional.
Из стебля извлекается вино ятоба, прекрасное тонизирующее и стимулирующее средство, а экссудация плодов и стебля дает твердую смолу с лечебными свойствами.
Do caule se extrai o vinho do jatobá, excelente Estimulante e fortificante e pela exsudação nos frutos e caule produz uma resina sólida com propriedades medicinais.
Проявления этого заболевания включают инъекцию ресничек, экссудацию в переднюю камеру, изменения радужки и спайки между радужкой и хрусталиком (задние синехии).
Как manifestações deste transtorno includesem injeção ciliar, exsudação dentro da câmara anterior, alterações da íris e adesões entre a íris e cristalino (sinequia posterior).
После фильтрации крови в почках фильтрат подвергается серии реабсорбции и экссудации по всей длине извитых канальцев.
Após o sangue ser filtrado pelos rins, o material filtrado passa por uma série de reabsorções e exsudação ao longo do comprimento dos túbulos contorcidos.
Кишечный экссудат описывает медленное просачивание жидкостей крови через язвы или другие разрывы в слоях ткани кишечника.
Exsudação кишечник descreve um lento exsudação de fluidos de sangue através de úlceras ou outras soluções em camadas de tecido do кишечника.
Камедь Карая представляет собой натуральную камедь экссудации , полученную путем надрезания стеблей и ветвей деревьев Sterculia.
A goma Karaya é uma exsudação natural obtida pelo corte dos caules e dos ramos das árvores Sterculia.
Знаменитый Сан-Хуан Евангелиста де Кристобаль Рамирес, который, по-видимому, должен был наблюдать кровь экссудацию в 1648 году
O famoso San Juan Evangelista de Cristóbal Ramírez que deveria ter, aparentemente, observou exsudações de sangue em 1648
Побочные эффекты лучевой терапии — местный некроз, боль, воспаление, местная экссудация с чувством жжения.
 Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
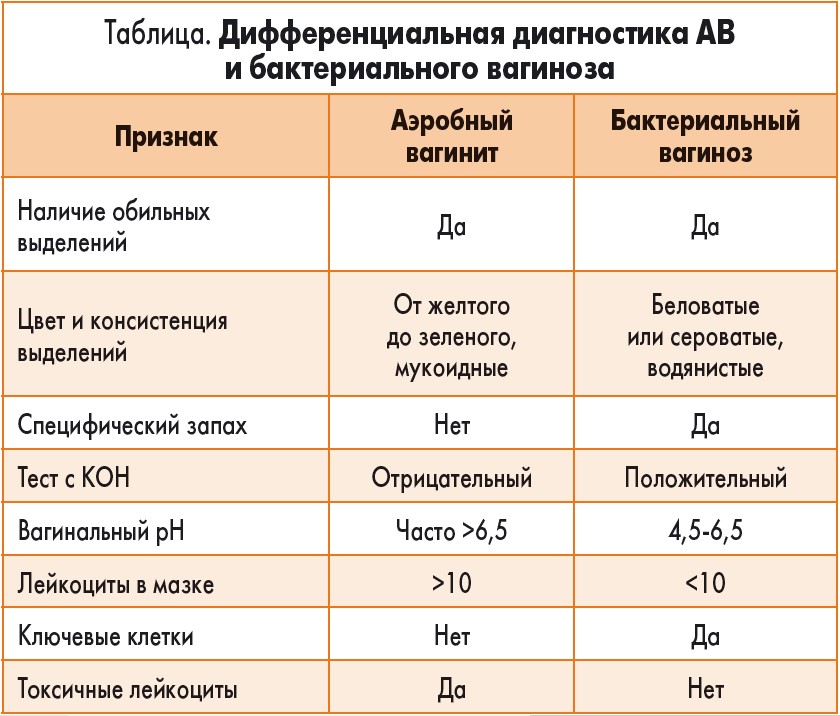
 Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
 Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
 В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
 Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
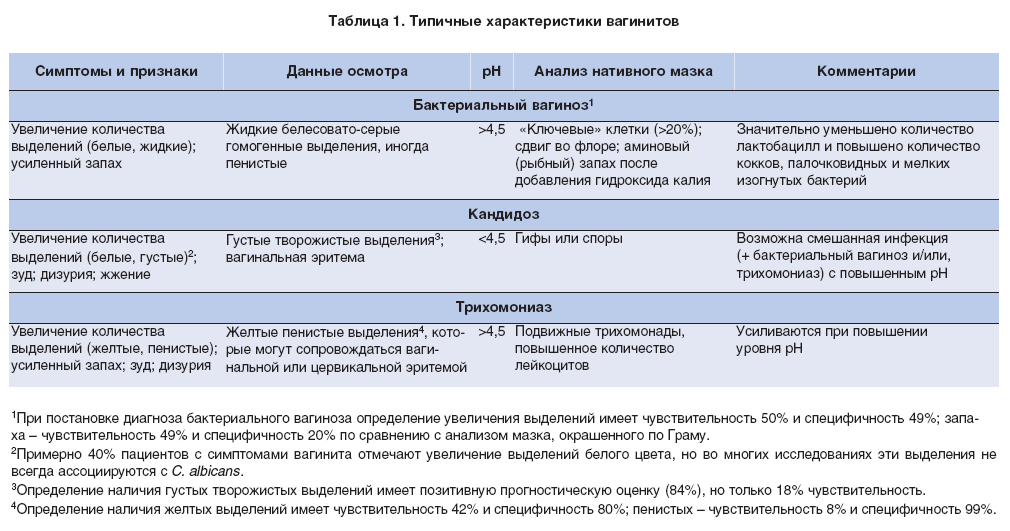 Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.