Можно ли бананы при колите?
Колит – это одно из тех заболеваний, которые требуют строгого соблюдения диеты. Ведь только таким образом можно добиться облегчения работы воспаленного кишечника, а вместе с этим и усилить эффективность медикаментозной проводимой терапии. Для пациентов с таким диагнозом существует немало ограничений в плане питания. Но как обстоят дела с ягодами и фруктами, к примеру, можно ли бананы при колите? Ведь в этом случае главное не навредить и без того воспаленному кишечнику.
Разрешены ли бананы при колите
Для начала нужно вспомнить, что протекать колит кишечника может по двум различным направлениям, сопровождаясь, соответственно, запорами либо поносом. Если же симптомы проявляются попеременно, то и лечебная диета должна соответственно чередоваться.
Бананы – это один из широко распространенных и при этом всеми любимых фруктов. Но каково же их воздействие на поврежденный кишечник? Специалисты отмечают, что у пациентов с язвенной болезнью желудка нет противопоказаний к употреблению бананов. Ведь это мягкий фрукт, который ни коим образом не оказывает раздражающее воздействие на слизистую желудка. Поэтому банан при колите допускается даже в периоды обострения самого заболевания. Более того, кушать его можно даже в свежем виде – необходимости в его тепловой обработке нет.
Ведь это мягкий фрукт, который ни коим образом не оказывает раздражающее воздействие на слизистую желудка. Поэтому банан при колите допускается даже в периоды обострения самого заболевания. Более того, кушать его можно даже в свежем виде – необходимости в его тепловой обработке нет.
Не стоит забывать и о полезных свойствах бананов при колите, ведь их мякоть эффективно обволакивает стенки воспаленного кишечника, снижая при этом проявление болевых ощущений у пациента. Еще один момент: бананы при колите кишечника полезны еще и тем, что они прекрасно усваиваются и без труда перевариваются в пищеварительной системе, что способствует эффективному смягчению основной симптоматики данного заболевания.
За счет смягчающего и обволакивающего воздействия бананов отмечается даже нормализация работы кишечника в целом. А за счет содержащегося в этом фрукте пектина, они способны быстро и эффективно справляться с запорами.
Другие фрукты при колите
Характерное качество большинства фруктов – это содержание в них большого количества клетчатки, которая просто необходима для нормальной работы пищеварительных органов. При этом действительно полезной для воспаленного кишечника будет лишь растворимая ее форма, а вот клетчатка нерастворимая может только навредить и даже усилить и без того не простую симптоматику недуга. Именно по этой причине все специалисты говорят о необходимости осторожного употребления фруктов при колите.
При этом действительно полезной для воспаленного кишечника будет лишь растворимая ее форма, а вот клетчатка нерастворимая может только навредить и даже усилить и без того не простую симптоматику недуга. Именно по этой причине все специалисты говорят о необходимости осторожного употребления фруктов при колите.
Если одни из них разрешены в свежем виде, то другим требуется обязательная тепловая обработка, то есть отваривание либо запекание. Но некоторые фрукты при колите находятся под однозначным запретом, поэтом от них пациенты вынужденно отказываются, в особенности в периоды обострений заболевания.
Так или иначе, по поводу меню каждого пациента с колитом непременно стоит проконсультироваться со специалистом, который и расскажет о том, какие продукты в таком случае будут полезны организму, а какие только навредят ему.
Какие фрукты можно есть при проблемах с желудком?
При проблемах с желудком и кишечником в первую очередь нужно обратить внимание на диету. Соблюдая правильный режим питания, можно избежать осложнений и улучшить усвоение питательных веществ. Фрукты содержат много витаминов и микроэлементов, но не все они разрешены при проблемах с желудком и пищеварением.
Соблюдая правильный режим питания, можно избежать осложнений и улучшить усвоение питательных веществ. Фрукты содержат много витаминов и микроэлементов, но не все они разрешены при проблемах с желудком и пищеварением.
Что нельзя есть при гастрите?
При воспалительных процессах в слизистой оболочке желудка не рекомендуются употреблять:
- кислую и соленую еду;
- слишком горячую и холодную еду;
- острую пищу.
Очень важно проводить профилактику гастрита и поддерживать микрофлору кишечника. С этими задачами справляется комплекс пробиотиков Эльбифид — Essential Probiotics, который поддерживает баланс естественной микрофлоры кишечника, ответственной за качество иммунного ответа и гармонизацию работы пищеварительной системы.
Cтоит также обратить ваше внимание на Бифидогенный бальзам — Сибирский прополис Агатовый, который также плодотворно влияет на естественный баланс микрофлоры кишечника, стимулируя её рост. Улучшенная формула бальзама содержит ещё больше лактулозы и сибирских целебных трав.
Улучшенная формула бальзама содержит ещё больше лактулозы и сибирских целебных трав.
Большинство фруктов разрешены. Они помогают желудку справиться с проблемами. Некоторые сладкие плоды содержат пектин. Это полисахаридная составляющая, помогающая очистить ЖКТ от шлаков. Но при наличии патологий или хронических болезней пищеварительной системы лучше посоветоваться с врачом, который расскажет, каким должен быть рацион питания.
Не рекомендуется употреблять фрукты с большим количеством неперевариваемых частей: вишню, виноград, апельсины, финики, сливы, кизил, инжир, черемуху. В желудке они могут образовать плотную массу, которая называется безоар. Он может долго находиться в желудке и приводить к воспалению или язвенным поражениям либо может пройти далее по желудочно-кишечному тракту и частично закупорить кишечник. Особенно не рекомендуется употреблять хурму натощак, т. к. в присутствии соляной кислоты желудка она сворачивается в плохо перевариваемый комок. Хотя хурма очень полезна благодаря высокому содержанию калия, кальция, йода и витамина С, но при заболеваниях желудка её и вышеуказанные фрукты можно есть только небольшими порциями. По этой же причине в течение 6 месяцев после операций на органах пищеварительной системы данные фрукты лучше употреблять только в виде соков.
Хотя хурма очень полезна благодаря высокому содержанию калия, кальция, йода и витамина С, но при заболеваниях желудка её и вышеуказанные фрукты можно есть только небольшими порциями. По этой же причине в течение 6 месяцев после операций на органах пищеварительной системы данные фрукты лучше употреблять только в виде соков.
Рекомендуемые фрукты
На первом месте стоят бананы. Они разрешены к употреблению всем на диетическом питании, если нет метеоризма или диареи. Бананы богаты калием и углеводами. Можно добавлять их в кефир или овсяную кашу. Не стоит увлекаться ими при метеоризме.
Внимание! Для выведения токсинов подходит арбуз. Но увлекаться им не стоит, поскольку он может вызвать тяжесть в желудке. Также для очищения можно использовать яблоки, т. к. они содержат много пектина.
Фрукты при повышенной кислотности
Гастрит, сопровождающийся нормальной или повышенной кислотностью, требует особого питания. Нужно следить за температурным режимом пищи: не рекомендуется употреблять пищу с температурой выше 40-50 ⁰C. Фрукты можно употреблять в протертом виде, приготовленные на пару, вареные, печеные или тушеные либо в составе пюре, муссов, желе, киселя или компота. Не рекомендуется употреблять фрукты с большим содержанием органических кислот (гранаты, цитрусовые, свежие абрикосы), незрелые или кислые плоды. В период обострения все фрукты необходимо использовать только в протертом виде. В остальное время лучше употреблять:
Нужно следить за температурным режимом пищи: не рекомендуется употреблять пищу с температурой выше 40-50 ⁰C. Фрукты можно употреблять в протертом виде, приготовленные на пару, вареные, печеные или тушеные либо в составе пюре, муссов, желе, киселя или компота. Не рекомендуется употреблять фрукты с большим содержанием органических кислот (гранаты, цитрусовые, свежие абрикосы), незрелые или кислые плоды. В период обострения все фрукты необходимо использовать только в протертом виде. В остальное время лучше употреблять:
- сладкие сорта яблок;
- авокадо.
Фрукты при пониженной кислотности
При противоположной форме гастрита, когда кислотность снижена, врачи советуют другие фрукты:
- цитрусовые — не дают образовываться злокачественным клеткам, держат кислотность в норме;
- гранат и его сок — помогают восстановить слизистую оболочку желудка;
- персики — способствуют выработке желудочного сока, но есть их можно только тем пациентам, у которых нет аллергии на фрукт.

Внимание! При любой патологии ЖКТ важно не перегружать желудок и соблюдать диету, прописанную врачом.
Защитить слизистую от воспалений и препятствовать развитию эрозивных поражений в ЖКТ поможет витамин E в сочетании с бета-каротином, представленный в комплексе Натуральный бета-каротин и облепиха — Essential Fatty Acids. Входящее в комплекс облепиховое масло — богатейший источник витаминов, макро- и микроэлементов, моно- и полиненасыщенных жирных кислот, фосфолипидов для питания кожи, защиты и восстановления эпителиальных тканей.
Для поддержания здоровья всего организма необходимо соблюдать основы правильного питания: регулярно есть небольшими порциями и следить за балансом питательных веществ.
Сухофрукты при гастрите
Сухофрукты, как замена сладкому и источник витаминов, – полезные фрукты при гастрите. При обострениях заболевания их употреблять нельзя. Необходимо учитывать нюансы употребления каждой их разновидности:
При обострениях заболевания их употреблять нельзя. Необходимо учитывать нюансы употребления каждой их разновидности:
- Изюм — повредит слизистую оболочку желудка, его лучше употреблять исключительно в виде компотов или отваров.
- Курага — если нет проблем с кишечником, в небольшом количестве.
- Финики — разрешены в небольшом количестве, но их необходимо тщательно мыть, чтобы не возникло проблем с пищеварением из-за обработки химическими веществами.
13 лучших продуктов при болезни Крона | Записки врача-эндоскописта
Вас консультирует Трейси Далессандро, диетолог из Briarcliff Manor, штат Нью-Йорк, советник по диете Американской Ассоциации Болезней Крона и Язвенного Колита (Crohn’s & Colitis Foundation of America), у которой у самой диагностирована болезнь Крона.
Правильная диета и выбор продуктов при болезни Крона очень индивидуальна—поэтому используйте метод проб и ошибок, чтобы увидеть, что будет работать для вас.
Что можно кушать, если у Вас есть болезнь Крона
Если у вас воспалительное заболевание кишечника (болезнь Крона или неспецифический язвенный колит), вам нужно подсчитывать килокалории, потребляемые с пищей. Большинство продуктов при болезни Кронна не могут ускорить заживление слизистой кишечника, но существует много продуктов, которые помогут насытиться и не усугублять симптомы болезни.
Миндальное молоко
У множество людей с болезнью Крона наблюдается непереносимость лактозы. К счастью, отличная альтернатива молочной пище: миндальное молоко, которое приготавливается из созревшего миндаля и может быть использовано для укрепления организма, т.к. содержит много кальция как и обычное молоко (проверьте данные на этикетке молока))).
Миндальное молоко – отличный продукт при болезни Кронна и, также, содержит витамины D и E, но не содержит холестерина или насыщенных жиров, обладает меньшей калорийностью, чем коровье молоко. Если выберите упаковку без подсластителей, то снизите калорийность продукта около 20 калорий на порцию.
Яйца
Яичница, сваренные вкрутую и всмятку яйца – являются недорогим источником легко усваиваемого белка и отличным продуктом при болезни Кронна. Убедитесь, что у вас всегда есть в холодильнике яйца. Яйца и тосты являются резервным запасом во время обострения болезни Крона вместе с картофелем и яичной лапшой. Все, что не жирное, то и хорошо. Есть правило, которое может и вам подойти — когда обострение застает вас, ешьте только углеводы.
Овсяная каша
Эта комфортная еда и отличный выбор. Овсянка хороша и в период ремиссии, и в период не выраженного обострения.
Нерастворимые волокна — особый вид грубой растительной клетчатки в травах, плодоовощах, и орехах — заставляют воду оставаться в просвете кишки и могут вызвать или усилить понос у людей с воспалительными заболеваниями кишки. Но овсянка имеет растворимые волокна, которые сами поглощает воду и проходят более медленно через пищеварительный тракт.
Овощной суп
Многие люди с болезнью Крона очень боятся есть овощи. Большую часть времени их диетпитание состоит из множества белых углеводных продуктов, которые, конечно разрешены и одобрены для питания при болезни Крона, но они не имеют сбалансированных питательных веществ. Но даже во время обострения, протертые овощи, такие как тыквы, мускатная тыква, морковь и пастернак будут хороши для питания. И Вы не будете терять питательные вещества, как это случается при варке овощей.
Большую часть времени их диетпитание состоит из множества белых углеводных продуктов, которые, конечно разрешены и одобрены для питания при болезни Крона, но они не имеют сбалансированных питательных веществ. Но даже во время обострения, протертые овощи, такие как тыквы, мускатная тыква, морковь и пастернак будут хороши для питания. И Вы не будете терять питательные вещества, как это случается при варке овощей.
Лососевые
Двадцать пять процентов потребляемой энергии должно поступать с калориями за счет протеинов, что является ключом к исцелению. Нежирный белок, такой как содержится в морепродуктах, это лучший вариант. Рыба чрезвычайно полезна, особенно рыба с высоким содержанием Омега-3, как лосось. Креветки и белая рыба, как тилапия и камбала также питательны и хорошо перевыриваемые продукты при болезни Кронна. Готовьте морепродукты на пару, поджаривая их или готовьте на гриле, но избегайте фритюрницы.
Папайя
Люди с болезнью Крона думают, что они должны избегать фруктов, но даже во время обострения тропические фрукты, такие как бананы, являются легким для переваривания, питательным вариантом. Манго и папайя очень богаты питательными веществах и очень, очень легко усваиваются. Папайя содержит энзим папаин, который помогает вашему телу усвоить протеины; этот фрукт с содержанием легких масел также богат и витамином C, и витамином A с фолиевой кислотой и калием. Дыня тоже хороший выбор.
Манго и папайя очень богаты питательными веществах и очень, очень легко усваиваются. Папайя содержит энзим папаин, который помогает вашему телу усвоить протеины; этот фрукт с содержанием легких масел также богат и витамином C, и витамином A с фолиевой кислотой и калием. Дыня тоже хороший выбор.
Протертые бобы
Фасоль обычно относят к запрещенным продуктам для тех, у кого проблемы с пищеварением. Но протертый нут, основной компонент хумуса, и хорошо протертая чечевица являются потрясающим источником постного белка и других питательных веществ и являются безопасными, даже у пациентов с болезнью Крона.
Птица
Курица и индейка богаты белком, и нежирные, так что не ограничивайте потребление белого мяса. Они имеют мягкую консистенцию и легко перевариваются, что делает их отличным источником протеина для людей с воспалительными заболеваниями кишечника и отличным продуктом при болезни Кронна.
Авокадо
Мягкой и однородной консистенции, полный полезных жиров, витаминов группы B, витамина E, и калия, авокадо должны определенно находиться в меню при болезни Крона. Они являются также одними из немногих фруктов, содержащих легко усваиваемые растворимые волокна, преимущественно в мякоти, наряду с нерастворимым типом волокон в кожуре.
Они являются также одними из немногих фруктов, содержащих легко усваиваемые растворимые волокна, преимущественно в мякоти, наряду с нерастворимым типом волокон в кожуре.
Салат-латук
Диагноз болезнь Крона не означает, что лакомство салатом закончилось. До тех пор, пока не появилась диарея, имеется возможность наслаждаться салатом из салата-латука. Также известный салат Бостон Бибб, сорт салата полу-кочанного типа с нежной зеленью, с отличными вкусовыми качествами, широко доступный светло-зеленый салат гораздо, более нежный и легко усваивается, чем другие салатные зелени.
Жареный красный перец
Прекрасный и супер-вкусный, жареный перец-с удаленной кожей – питательный и безопасный продукт при болезни Крона.
Добавляйте его к салату, в сандвич, или даже используйте его как украшение в супе. Но проследите, как он влияет на ваше пищеварение; не для всех он подойдет.
Рис
Традиционный выбор для тех, кто страдает от проблем с желудком. Белый рис и другие рафинированные углеводы не могут быть очень питательными, но они легко переносятся кишечником. Они могут обеспечить калориями организм во время болезней кишечника. Важно только следить, что эти простые углеводы не вытесняют из рациона белок и хорошо приготовленные овощи.
Белый рис и другие рафинированные углеводы не могут быть очень питательными, но они легко переносятся кишечником. Они могут обеспечить калориями организм во время болезней кишечника. Важно только следить, что эти простые углеводы не вытесняют из рациона белок и хорошо приготовленные овощи.
Однородная ореховая паста
Будет превосходным источником полезных жиров, витамина E, и протеина, но усваивание ее представляет определенную трудность для большинства людей с болезнью Крона.
Можно получать преимущества орехового питания, не усугубляя симптомы болезни, потребляя масло ореховой пасты. Убедитесь в том, что выбрали однородный продукт, без хрустящих включений. В дополнение к арахисовому маслу, появились магазины торгующие миндалиной пастой и пастой кешью.
Запишитесь на консультацию к врачу-эндоскописту
Читайте записки врача-эндоскописта
Подписывайтесь на канал, ставьте лайки, и делитесь полезной информацией с друзьями!
Моя почта: dr-endoskopy@yandex. ru
ru
ВНИМАНИЕ! Имеются противопоказания, необходима консультация специалиста!
Городская клиническая больница №31 — ВЗК: Язвенный колит. Что нужно знать пациенту? (страница 8)
Страница 8 из 10
Лечение язвенного колита
Задачами лечения больного ЯК являются:
- достижение и поддержание ремиссии (клинической, эндоскопической, гистологической),
- минимизация показаний к хирургическому лечению,
- уменьшение частоты осложнений и побочных эффектов лекарственной терапии,
- сокращение сроков госпитализации и стоимости лечения,
- улучшение качества жизни пациента.
Результаты лечения во многом зависят не только от усилий и квалификации доктора, но и от силы воли пациента, четко выполняющего врачебные рекомендации. Имеющиеся в арсенале врача современные лекарственные препараты позволяют многим пациентам вернуться к нормальной жизни.
Комплекс лечебных мероприятий включает:
- соблюдение диеты (диетотерапия)
- прием лекарственных препаратов (медикаментозная терапия)
- хирургическое вмешательство (оперативное лечение)
- изменение образа жизни.
Диетотерапия. Обычно больным ЯК в период обострения рекомендуется вариант бесшлаковой (с резким ограничением клетчатки) диеты, цель которой заключается в механическом, термическом и химическом щажении воспаленной слизистой оболочки кишечника. Клетчатку ограничивают путем исключения из рациона свежих овощей и фруктов, бобовых, грибов, жесткого, жилистого мяса, орехов, семечек, кунжута, мака. При хорошей переносимости допустимы соки без мякоти, консервированные (лучше в домашних условиях) овощи и фрукты без семян, спелые бананы. Разрешаются хлебобулочные изделия и выпечка только из рафинированной муки. При поносах блюда подают в теплом виде, протертыми, ограничивают продукты с большим содержанием сахара. Употребление алкоголя, острых, соленых, продуктов, блюд с добавлением специй крайне нежелательно. В случае непереносимости цельного молока и молочнокислых продуктов они также исключаются из питания больного.
Употребление алкоголя, острых, соленых, продуктов, блюд с добавлением специй крайне нежелательно. В случае непереносимости цельного молока и молочнокислых продуктов они также исключаются из питания больного.
При тяжелом течении заболевания с потерей массы тела, снижением уровня белка в крови увеличивают в рационе питания суточное количество белка, рекомендуя нежирное мясо животных и птиц (говядина, телятина, курица, индейка, кролик), нежирную рыбу (судак, щука, минтай), гречневую и овсяную каши, белок куриного яйца. С целью восполнения потерь белка также назначают искусственное питание: через вену вводят специальные питательные растворы (чаще в условиях стационара) или через рот или зонд специальные питательные смеси, в которых основные пищевые ингредиенты были подвергнуты специальной обработке для их лучшей усвояемости (организму не надо тратить свои силы на переработку этих веществ). Такие растворы или смеси могут служить дополнением к естественному питанию или полностью его заменять. В настоящее время уже созданы специальные питательные смеси для больных с воспалительными заболеваниями кишечника, содержащие также противовоспалительные вещества.
В настоящее время уже созданы специальные питательные смеси для больных с воспалительными заболеваниями кишечника, содержащие также противовоспалительные вещества.
Несоблюдение принципов лечебного питания в период обострения может повлечь усугубление клинической симптоматики (поносов, боли в животе, наличия патологических примесей в стуле) и даже спровоцировать развитие осложнений. Кроме того, следует помнить, что реакция на различные продукты у разных больных индивидуальна. Если обращает внимание ухудшение самочувствия после употребления в пищу какого-либо продукта, то после консультации с лечащим врачом он также должен быть устранен из питания (хотя бы в период обострения).
Медикаментозная терапия определяется:
- распространенностью поражения толстой кишки;
- тяжестью ЯК, наличием осложнений заболевания;
- эффективностью предыдущего курса лечения;
- индивидуальной переносимостью пациентом лекарственных препаратов.

Лечение при легких и среднетяжелых формах заболевания может проводиться в амбулаторных условиях. Пациентам с тяжелым ЯК необходима госпитализация. Выбор лечащим врачом необходимых лекарственных средств осуществляется пошагово.
При легком и среднетяжелом течении заболевания обычно лечение начинают с назначения 5-аминосалицилатов (5-АСК). К ним относятся сульфасалазин и месалазин. В зависимости от протяженности воспалительного процесса при ЯК эти лекарственные средства рекомендуют в виде свечей, клизм, пен, которые вводят через задний проход, таблеток или сочетания местных и таблетированных форм. Препараты уменьшают воспаление в толстой кишке в период обострения, используются для поддержания ремиссии, а также являются доказанным средством профилактики развития рака толстой кишки при условии их длительного приема. Побочные эффекты чаще возникают на фоне приема сульфасалазина в виде тошноты, головной боли, усиления поноса и боли в животе, нарушения функции почек.
Если улучшения не наступает или заболевание имеет более тяжелое течение, то больному ЯК назначают гормональные препараты — системные глюкокортикоиды (преднизолон, метилпреднизолон, дексаметазон). Эти препараты быстрее и результативнее справляются с воспалительным процессом в кишечнике. При тяжелом течении ЯК глюкокортикоиды вводят внутривенно. Из-за серьезных побочных эффектов (отеки, повышение артериального давления, остеопороз, увеличение уровня глюкозы крови и др.) они должны приниматься по определенной схеме (с постепенным снижением суточной дозы препарата до минимальной или вплоть до полной отмены) под строгим руководством и контролем лечащего врача. У некоторых пациентов отмечаются явления стероидорефрактерности (отсутствие ответа на лечение глюкокортикоидами) или стероидозависимости (возобновление клинических симптомов обострения ЯК при попытке снижения дозы или вскоре после отмены гормонов). Следует заметить, что в период ремиссии гормональные препараты не являются средством профилактики новых обострений ЯК, поэтому одной из целей должно быть удержание ремиссии без глюкокортикоидов.
При развитии стероидозависимости или стероидорефрактерности, тяжелом или часто рецидивирующем течении заболевания показано назначение иммуносупрессантов (циклоспорин, такролимус, метотрексат, азатиоприн, 6-меркаптопурин). Препараты данной группы подавляют активность иммунной системы, тем самым блокируя воспаление. Наряду с этим, влияя на иммунитет, снижают сопротивляемость организма человека к различным инфекциям, оказывают токсичное воздействие на костный мозг.
Циклоспорин, такролимус являются быстродействующими препаратами (результат очевиден через 1-2 недели). Их своевременное применение у 40-50 % больных с тяжелым ЯК позволяет избежать хирургического лечения (удаления толстой кишки). Препараты вводятся внутривенно или назначаются в виде таблеток. Однако их использование ограничивают высокая стоимость и значимые побочные эффекты (судороги, повреждение почек и печени, повышение артериального давления, желудочно-кишечные расстройства, головная боль др. ).
).
Метотрексат является лекарственным средством для внутримышечного или подкожного введения. Его действие разворачивается через 8 – 10 недель. При применении метотрексата также приходится считаться с его высокой токсичностью. Препарат запрещен к применению у беременных женщин, так как вызывает пороки развития и гибель плода. Эффективность применения у больных ЯК уточняется.
Азатиоприн, 6-меркаптопурин являются препаратами с медленным действием. Эффект от их приема развивается не ранее, чем через 2-3 месяца. Препараты способны не только вызывать, но и удерживать ремиссию при длительном применении. Кроме этого, назначение азатиоприна или 6-меркаптопурина позволяет постепенно отказаться от приема гормональных препаратов. Они обладают меньшим по сравнению с другими иммуносупрессантами количеством побочных эффектов, хорошо сочетаются с препаратами 5-АСК и глюкокортикоидами. Однако, в связи с тем, что у некоторых пациентов тиопурины оказывают токсическое воздействие на костный мозг, больным обязательно следует периодически выполнять клинический анализ крови для мониторинга этого побочного эффекта и проведения своевременных лечебных мероприятий.
В конце XX века революцией в лечении больных воспалительными заболеваниями кишечника (болезнь Крона, ЯК) оказалось применение принципиально новых лекарственных средств — биологических (антицитокиновых) препаратов. Биологические препараты – это белки, которые избирательно блокируют работу определенных цитокинов – ключевых участников воспалительного процесса. Такое селективное действие способствует более быстрому наступлению положительного эффекта и вызывает меньшее по сравнению с другими противовоспалительными препаратами число побочных эффектов. В настоящее время во всем мире идет активная работа по созданию и усовершенствованию новых и уже существующих биологических препаратов (адалимумаб, цертолизумаб и др.), проводятся их широкомасштабные клинические испытания.
В России для лечения больных воспалительными заболеваниями кишечника (ЯК и болезни Крона) пока зарегистрирован единственный препарат этой группы – инфликсимаб (торговое название – Ремикейд). Механизм его действия заключается в блокировке множественных эффектов центрального провоспалительного (поддерживающего воспаление) цитокина – фактора некроза опухоли α. Сначала в 1998 году препарат был лицензирован в США и Европе, как резервное лекарственное средство терапии рефрактерной и свищевой форм болезни Крона. В октябре 2005 года на основании накопившегося опыта высокой клинической эффективности и безопасности применения инфликсимаба в лечении больных ЯК круглый стол, посвященный разработке новых стандартов лечения ЯК и БК в странах ЕС и США, постановил включить в перечень показаний к лечению инфликсимабом и ЯК. С апреля 2006 года инфликсимаб (ремикейд) рекомендован для лечения больных тяжелым язвенным колитом и в России.
Механизм его действия заключается в блокировке множественных эффектов центрального провоспалительного (поддерживающего воспаление) цитокина – фактора некроза опухоли α. Сначала в 1998 году препарат был лицензирован в США и Европе, как резервное лекарственное средство терапии рефрактерной и свищевой форм болезни Крона. В октябре 2005 года на основании накопившегося опыта высокой клинической эффективности и безопасности применения инфликсимаба в лечении больных ЯК круглый стол, посвященный разработке новых стандартов лечения ЯК и БК в странах ЕС и США, постановил включить в перечень показаний к лечению инфликсимабом и ЯК. С апреля 2006 года инфликсимаб (ремикейд) рекомендован для лечения больных тяжелым язвенным колитом и в России.
Инфликсимаб стал настоящим прорывом в современной медицине и считается «золотым стандартом», с которым в настоящее время сравнивается большинство новых препаратов (адалимумаб, цертолизумаб и др.), находящихся на стадии клинических исследований.
При ЯК инфликсимаб (Ремикейд) назначается:
- пациентам, у которых неэффективна традиционная терапия (гормоны, иммуносупрессанты)
- пациентам, зависимым от гормональных препаратов (отмена преднизолона невозможна без возобновления обострения ЯК)
- пациентам с умеренным и тяжелым течением заболевания, которое сопровождается поражением других органов (внекишечные проявления ЯК)
- пациентам, которые в противном случае нуждались бы в хирургическом лечении
- пациентам, у которых успешное лечение инфликсимабом вызвало ремиссию (для ее поддержания).

Инфликсимаб вводят в виде внутривенной инфузии в процедурном кабинете или в центре антицитокиновой терапии. Побочные эффекты наблюдаются редко и включают повышение температуры тела, боль в суставах или мышцах, тошноту.
Инфликсимаб по скорости купирования симптомов опережает преднизолон. Так, у некоторых пациентов уже в течение первых 24 часов после введения препарата наступает улучшение самочувствия. Уменьшаются боль в животе, понос, кровотечение из заднего прохода. Происходит восстановление физической активности, повышается аппетит. Для некоторых пациентов впервые становится возможной отмена гормонов, у других – спасение толстой кишки от хирургического удаления. Благодаря положительному влиянию инфликсимаба на течение тяжелых форм ЯК, уменьшается риск развития осложнений и летальных случаев.
Данный лекарственный препарат показан не только для достижения ремиссии ЯК, но и может вводиться в виде внутривенных инфузий в течение длительного промежутка времени в качестве поддерживающей терапии.
Инфликсимаб (Ремикейд) в настоящее время является одним из наиболее изученных лекарственных препаратов с оптимальным профилем соотношения польза/риск. Инфликсимаб (Ремикейд) даже разрешен к применению у детей от 6 лет.
Тем не менее, биологические препараты не лишены побочных эффектов. Подавляя активность иммунной системы, также как и другие иммуносупрессанты, они могут приводить к усилению инфекционных процессов, в частности туберкулеза. Поэтому пациентам перед назначением инфликсимаба необходимо выполнить рентгенографию органов грудной клетки и другие исследования для своевременной диагностики туберкулеза (например, квантифероновый тест – «золотой стандарт» выявления латентного туберкулеза за рубежом).
Пациент, получающий терапию инфликсимабом, как и любым другим новым средством, должен постоянно наблюдаться своим лечащим врачом или специалистом в области антицитокиновой терапии.
Перед проведением первой инфузии инфликсимаба (Ремикейда) пациентам проводятся следующие исследования:
- рентгенография грудной клетки
- кожная проба Манту
- анализ крови.

Рентгенография грудной клетки и кожная проба Манту делаются для исключения скрытого туберкулеза. Анализ крови необходим для оценки общего состояния пациента и исключения заболевания печени. Если есть подозрение на активную тяжелую инфекцию (например, сепсис) могут потребоваться другие исследования.
Инфликсимаб (Ремикейд) вводят непосредственно в вену, капельно, в виде внутривенной инфузии, медленно. Процедура занимает приблизительно 2 часа и требует постоянного контроля со стороны медицинского персонала.
Стандартная рекомендованная доза однократного применения инфликсимаба у больных ЯК составляет 5 мг на 1 кг массы тела.
Пример расчета однократной дозы инфликсимаба, необходимой для проведения одной инфузии. При весе пациента 60 кг однократная доза инфликсимаба составляет: 5 мг х 60 кг = 300 мг (3 флакона Ремикейда по 100 мг).
Инфликсимаб (Ремикейд) помимо терапевтической эффективности предоставляет пациентам щадящий режим терапии. В первые 1,5 месяца на начальном, так называемом индукционном этапе терапии, препарат вводят внутривенно всего 3 раза с постепенно увеличивающимся интервалом между последующими инъекциями, проводимыми под наблюдением врача. По окончании индукционного периода врач оценивает эффективность лечения у данного пациента и, в случае наличия положительного эффекта, рекомендует продолжить терапию инфликсимабом (Ремикейдом) обычно по схеме 1 раз в 2 месяца (или каждые 8 недель). Возможна коррекция дозы и режима введения препарата в зависимости от индивидуального течения заболевания у определенного пациента. Инфликсимаб рекомендуют использовать на протяжении года, а при необходимости и более длительно.
По окончании индукционного периода врач оценивает эффективность лечения у данного пациента и, в случае наличия положительного эффекта, рекомендует продолжить терапию инфликсимабом (Ремикейдом) обычно по схеме 1 раз в 2 месяца (или каждые 8 недель). Возможна коррекция дозы и режима введения препарата в зависимости от индивидуального течения заболевания у определенного пациента. Инфликсимаб рекомендуют использовать на протяжении года, а при необходимости и более длительно.
Будущее в лечении воспалительных заболеваний кишечника (ЯК и болезни Крона) представляется весьма обнадеживающим. То, что инфликсимаб (Ремикейд) включен в схему государственной помощи пациентам с ЯК и болезнью Крона, означает, что большее число пациентов может получить доступ к самому современному лечению.
При неэффективности консервативной (медикаментозной) терапии решается вопрос о необходимости хирургического вмешательства.
Продукты при язвенном колите и болезни Крона. Список продуктов.
Продукты при язвенном колите и болезни Крона. Список продуктов.
Список продуктов.
Сегодня мы расскажем, какие продукты разрешены и запрещены при таких неоднозначных заболеваниях, как неспецифический язвенный колит и болезнь Крона.
Многие знают, что при общих рекомендациях врачей о питании, есть немаловажный момент, как индивидуальная непереносимость. Но надо понимать, что если ваш организм на данный момент может переносить данную еду (несмотря на запреты врачей), то рано или поздно он может отторгнуть, и у вас начнется обострение. Это может привести к ухудшению картины болезни и к осложнениям. Поэтому, лучше придерживаться основной диеты и не испытывать судьбу на прочность.
Что МОЖНО употреблять в пищу (не злоупотребляя) при язвенном колите и болезни Крона в ремиссию:
ФРУКТЫ
Яблоки (сладкие), груши, персики, апельсины, грейпфруты, помело, мандарины, бананы, гранат, хурма, манго, лимоны, папайя, авокадо, айва.
ОВОЩИ
Морковь, китайская капуста, картофель, кабачки, баклажаны, огурцы, помидоры, перец (сладкий), брюссельская капуста, брокколи, спаржа, тыква.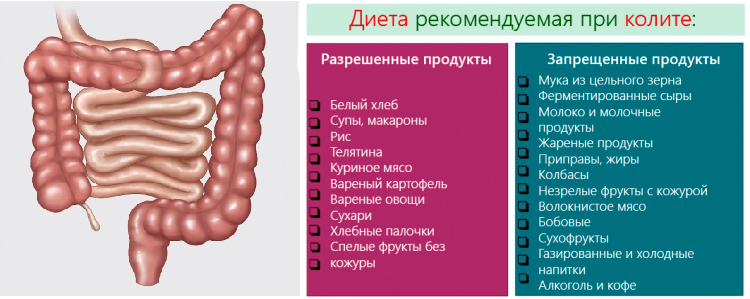
ЗЕЛЕНЬ И САЛАТЫ
Укроп, петрушка, кинза, сельдерей, порей, базилик, мята, репчатый лук, салат ромэн, крапива, айсберг, морская капуста (без консервантов), зародыши пшеницы.
ЯГОДЫ
Вишня, черешня, черная смородина, малина, земляника, клубника, черника, голубика.
ОРЕХИ
С осторожностью (лучше в перемолотом виде): Грецкий, миндаль, фундук, кедр, фисташки, семечки подсолнечные, кунжут (не жаренные).
СУХОФРУКТЫ И СЛАДОСТИ
Инжир, финики, мёд, стевия, кэроб, пастила, зефир, печенье.
ПРЯНОСТИ И ПРИПРАВЫ
Лук, чеснок, перец (черный и белый), корица, гвоздика, куркума, карри, барбарис.
ДРУГИЕ ПРОДУКТЫ
Оливки, маслины, мороженые овощи и ягоды, морская соль, икра (красная и черная), яйца (куриные и перепелиные), сыры, черный чай (не крепкий), иван-чай, компот (не из бродящих и кислых компонентов), макароны, рис, гречка.
РЫБА
Можно есть всю рыбу. Главное в меру!
МЯСО И ПТИЦА
Говядина, телятина, баранина, козлятина, язык, кролик, курица, индейка, утка, перепел, докторская колбаса (собственного производства).
МОРЕПРОДУКТЫ
Кальмары, морские гребешки, креветки (обычные и тигровые), омары, устрицы, лангусты, мидии, осьминоги, крабы.
МОЛОЧНЫЕ ПРОДУКТЫ
Йогурт (до 2,5%), творог (до 2,5%), кефир (до 2,5%), бифилайф, творожные сырки (без шоколадной глазури), сметана (до 2,5%), сливки (до 20%). С осторожность молоко — все зависит от переносимости.
КАШИ
Геркулесовая, рисовая, гречневая.
Что НЕЛЬЗЯ употреблять в пищу при язвенном колите и болезни Крона в обострение:
ФРУКТЫ
Яблоки (кислые), сливы, абрикосы, апельсины, мандарины, киви, арбузы, дыни, ананасы, хурма, лимоны, виноград, фейхоа (все что имеет кислую и бродящую среду).
ОВОЩИ
Огурцы, помидоры, белокочанная капуста, кукуруза, горох, редис, редька, репа, дайкон, спаржа, стручковая фасоль.
ЗЕЛЕНЬ И САЛАТЫ
сельдерей, репчатый лук.
ЯГОДЫ
Никакие ягоды нельзя в свежем виде!
ОРЕХИ
Никакие орехи нельзя!
СУХОФРУКТЫ И СЛАДОСТИ
Никаких сладостей нельзя. Любой сахар пойдёт во вред.
ПРЯНОСТИ И ПРИПРАВЫ
Никаких пряностей нельзя, кроме соли.
ДРУГИЕ ПРОДУКТЫ
Нельзя крепкий зеленый чай, крепкий черный чай, кофе, какао. Любую икру. Можно компот из шиповника.
РЫБА
Нельзя жирные сорта рыбы — форель, семга, лосось, морской язык, тунец, скумбрия, сельдь и т.д.
МЯСО И ПТИЦА
Баранина, утка, свинина, покупные сосиски, сардельки, колбаса, яйца.
МОРЕПРОДУКТЫ
Можно любые.
МОЛОЧНЫЕ ПРОДУКТЫ
Йогурт, молоко, свежий творог, кефир, творожные сырки, сметана, сливки.
КАШИ
Гороховая, перловая, ячменная, кукурузная.
В обострение можно продукты только в вареном, в тушеном, в запеченом виде (без корочки)!
ПРОДУКТЫ, КОТОРЫЕ НИКОМУ НЕЛЬЗЯ В ЛЮБОМ СОСТОЯНИИ!
Алкоголь, кофе, шоколад, консервы, газированные напитки, сильно солёные продукты, острые продукты, арбуз, дыня, виноград, изюм. Продукты где много сахара и сладкое. Нежелательно есть хлебобулочные изделия в которых присутствуют дрожжи.
С осторожностью в ремиссию есть кислые продукты и молоко!
Еда которая бродит — про нее вообще забыть!
В заключение скажем, продукты при язвенном колите и болезни Крона могут для каждого отличаться. При всех рекомендациях врачей, вы должны сами подобрать диету для себя. У всех язвенный колит разный. Переносимость продуктов уникальна. Поражение кишечника индивидуально.
 Слушайте своё тело и наблюдайте.
Слушайте своё тело и наблюдайте.
Наша группа VK.
Описание язвенного колита.
персики, сливы, груши и другие
Люди, страдающие гастритом, нарушениями слизистой оболочки желудка встречаются в современном мире часто. Но обычно они имеют и другие побочные заболевания ЖКТ. Диетическое питание для каждого больного подбирается индивидуально, с учетом особенностей организма. Давайте разберемся, какие фрукты и ягоды можно употреблять, а какие противопоказаны для людей страдающих заболеваниями ЖКТ.
Разрешены ли фрукты при гастрите диетологами
Многих людей, страдающих гастритом, интересует вопрос, едят ли фрукты при их заболевании. Нездоровый желудок реагирует на острое, кислое, соленое, холодное, горячее. Но десертные сладкие плоды включаются в рацион больных. Ведь питание должно быть сбалансированным, насыщенным витаминами и минеральными веществами.
Во фруктах содержится пектин, как полисахаридная составляющая растительного сырья. Он имеет в своем составе желирующие вещества. Пектин не переваривается в желудке, но очищает его от шлаков.
Какие фрукты можно при заболеваниях ЖКТ
Витаминно-минеральные комплексы, купленные в аптеке, не несут такой пользы, как натуральные продукты. К тому же сложно отказаться от любимых яблок, к которым больной привык с детства. Да и не стоит насиловать свой организм. В минимальных дозах полезны все фрукты. При гиперецидном гастрите положите небольшой кусочек лимона в чай. Ломтик экзотического фрукта придаст неповторимый вкус и аромат напитку. Вкусная пища вызывает аппетит у человека.
Фрукты употреблять при гастрите можно и нужно, но только правильно подберите виды и сорта.
Полезнее к употреблению плоды из той местности, в которой живет человек.
Заморские экзотические фрукты есть можно, если они усваиваются организмом. Из плодов приготавливаются различные вкусные диетические блюда.
Блюда из плодов рекомендуется употреблять маленькими порциями, в 3-4 приема за день.
Какие фрукты едят при любой форме гастрита
- Бананы − это универсальный продукт. Из них готовят множество диетических блюд. Обезьянья еда богата витаминами С, В, У. А также в них имеются минералы: калий, магний. За счет высокого содержания витамина Е в мякоти, обновляются клетки желудка. Бананы едят в сыром виде даже при обострениях гастрита. Из них готовят различные пюре в сочетании с другими кисловатыми фруктами. А также бананы добавляют в творожные запеканки, овсяную кашу, кефир. Мякоть плода подслащивает вкус блюд.
Бананы не рекомендуют употреблять людям, страдающим метеоризмом.
- Вишню и черешню − употребляют при любой форме гастрита. Ягоды богаты железом, что полезно при форме болезни, сопровождающейся малокровием. Плоды едят свежими или добавляют в компоты.
- Арбузы − едят в ограниченных количествах. Мякоть огромной ягоды выводит токсины из больного органа. Но большая порция арбуза вызывает тяжесть в желудке.
- Бананы способствуют обновлению клеток желудка
- Ягоды вишни и черешни богаты железом
- Арбуз выводит токсины из больного органа
При гипоацидном гастрите
При пониженной кислотности желудочного сока активизируют стимуляцию соляной кислоты. Продукты измельчают в блендере или на терке. Фруктовое пюре делают из нескольких видов плодов, но можно и из одного. Плотную кожицу с фрукта счищают.
Ароматные экзотические фрукты употребляют при гипоацидном гастрите.
- Ананас – сок из него пьют понемногу после еды. Он активирует выработку соляной кислоты.
- Гранат, его свежевыжатый сок также принесет пользу. Напиток восстанавливает слизистую оболочку желудка.
- Цитрусовые − очень полезны при гипоацидном гастрите. Они обладают антиоксидантными свойствами, не дают больным клеткам перерождаться в злокачественные, восстанавливают слизистую желудка.
- Хурма − обладает антибактериальными свойствами. При ремиссии болезни съедают один-два зрелых плода в день.
- Фейхоа − по содержанию йода не уступает морепродуктам. Протертые плоды добавляют в различные блюда, напитки.
- Сухофрукты (чернослив, курага) − хорошо распаренные добавляются в каши. Из яблок, груш, инжира лучше варить компот. В напитке сохраняются витамины: С и В2.
- Груши − богаты витаминами, дубильными веществами. Но фрукт употребляют в минимальных количествах, по нескольку маленьких кусочков в день. Содержащийся в груше – танин вызывает раздражение слизистой оболочки.
- Яблоки кисло-сладких сортов − насытят организм витаминами, повысят содержание соляной кислоты в желудке.
- Персики также надо есть с осторожностью: они стимулируют выработку желудочного сока, но являются сильным аллергеном.
- Абрикосы − едят в ограниченном количестве. Нежная, оранжевая мякоть абрикоса богата каротиноидами, но имеет в своем составе синильную кислоту.
Опять же, учитываются индивидуальные особенности организма больного. Например, хурма и абрикосы обладают слабительным действием на кишечник. Плоды подойдут людям, страдающим запорами.
- Крыжовник, смородина (черная и белая) − имеют в своем составе витамин С, пектин. Но в чистом виде употреблять их нельзя. Они имеют много косточек и грубую кожуру. Но из ягод выжимают сок и готовят сладкое желе. Варенье добавляют в различные напитки, супы-пюре, соусы.
- Клубника, малина − обладают противовоспалительным действием. Но также не рекомендуют в свежем виде, из-за обилия в них косточек. Их добавляют в компоты, кисели.
- Черника имеет в своем составе вещество секретин, помогающий перевариванию пищи в желудке. Из лесных даров готовят лечебные чаи.
При обострениях гастрита фрукты едят только в вареном или пареном виде.
- Черника способствует перевариванию пищи в желудке
- Ягоды клубники обладают противовоспалительным действием
- Крыжовник при заболеваниях ЖКТ нельзя употреблять в сыром виде
При повышенной кислотности желудочного сока
При повышенной кислотности желудочного сока строго соблюдают температурный режим пищи. Употребляют сладкие фрукты, тертые и нейтральной температуры. Кисловатые яблоки и цитрусовые разрешаются, вне фазы обострения.
Фрукты лучше добавлять в другие блюда: желе, пудинги, компоты, десерты.
- Яблоки сладких сортов, типа Белый налив. Они нормализуют обменные процессы организма, выводят лишний холестерин. Их хорошо запекать, с медом и корицей; протирать в пюре.
- Ананасы − мякоть экзотического плода обладает щелочной реакцией, способствующей снижению кислотности желудочного сока. Мякоть зрелого ананаса едят перед едой.
- Тыква. Громадная ягода очень целебна. Ее мякоть содержит мало грубо перевариваемой клетчатки. Витамин Т способствует лучшему усвоению пищи, снижает кислотность желудка. Из мякоти тыквы готовят множество блюд: супы-пюре, десерты, добавляют в каши. Свежевыжатый сок из мякоти ягоды очищает весь организм. Тыква хорошо сохраняется в замороженном виде. Свежие цельные плоды хранятся до весны, даже в условиях квартиры.
- Слива − вязкая мякоть фрукта выводит токсичные вещества из желудка. Сочетается со многими блюдами, в том числе и мясными.
- Груши сочных и мягких сортов, типа Конференц. Эти дары природы обладают противовоспалительным действием, богаты дубильными веществами. Танин благоприятно действует на слизистую желудка, убирает воспалительные процессы, снижает кислотность.
- Авокадо имеет в своем составе витамин Е и растительные масла. Рекомендуется даже при язве желудка.
- Слива выводит токсичные вещества из желудка
- Авокадо рекомендуется даже при язве желудка
- Свежевыжатый сок из мякоти тыквы очищает весь организм
При хронической форме гастрита
Хроническая стадия гастрита характеризуется постоянным проявлением болезни. При такой патологии желудка исключаются кислые фрукты. Плоды употребляют исключительно в протертом виде, без кожуры. Их едят маленькими порциями, за несколько приемов.
- Банан едят за пятнадцать минут, перед едой. Благодаря крахмалу, находящемуся в его мякоти, бережно обволакивается слизистая желудка. Банан богат магнием и витамином В6. Эти ингредиенты улучшают настроение, снимают депрессию, часто сопровождающую больных.
- Яблоки − свежие сладкие сезонные сорта яблок, в протертом виде. Заморские плоды, обработанные специальным составом, для длительного хранения, не годятся. Они часто вызывают аллергические реакции.
- Груши − тонизируют и укрепляют стенки желудка, обладают вяжущими свойствами. Плоды содержат ударную дозу витаминов и пектина.
- Хурма − в зрелом виде, мягких сортов. Благодаря своей вязкой консистенции мякоть обволакивает слизистую желудка. Плод богат йодом, оказывает общеукрепляющее действие на организм.
Яблоки рекомендуются при хронической форме гастрита
Какие фрукты не рекомендуются при гастрите
- Дыня − эту бахчевую культуру надо употреблять при гастрите с осторожностью. Плод имеет в своем составе много трудно перевариваемых кислот.
- Виноград − вызывает брожение в желудочно-кишечном тракте. Свежий виноград категорически противопоказан при гастрите.
- Киви − имеет в своем составе много мелких семечек и грубой клетчатки.
- Виноград категорически противопоказан при гастрите
- Дыня содержит много трудно перевариваемых кислот
- Киви содержит много грубой клетчатки
Нельзя употреблять незрелые плоды любых видов. Подгнившие фрукты вызывают брожение в кишечнике, поэтому они тоже находятся под запретом.
Заведите дневник, ведите наблюдение, как ваш организм реагирует на тот или иной вид пищи. Постепенно, вы подберете для себя индивидуальное меню.
Как избежать расстройства пищеварения летом
Летом мы стремимся на весь год запастись витаминами, забывая о том, что порой сырые овощи и фрукты приносят больше вреда, чем пользы. О том, как должны питаться летом женщины с расстройствами пищеварения, рассказывает врач-гастроэнтеролог Ирина НОВИКОВА.
Ешь кокосы, жуй бананы!
Если проблем со здоровьем нет, овощи и фрукты непременно принесут пользу. Среди овощей и фруктов много таких, которые послабляют стул — к примеру
- огурцы,
- свекла,
- сливы.
Мягкий стул, как правило, не переходит в понос и нормализуется буквально на вторые сутки. Если же на фоне приема сырой пищи началась диарея, которой не видно конца, то надо насторожиться.
Конечно, причиной расстройства пищеварения может быть острая кишечная инфекция, вызванная попаданием микробов в желудок. Но нередко сырые овощи и фрукты провоцируют обострение различных хронических заболеваний.
В этом случае надеяться на то, что «фруктовый» или «овощной» понос пройдет сам по себе — значит потерять время и запустить болезнь.
Сырые овощи и фрукты приводят к колиту?
Чаще всего расстройство стула после употребления сырых фруктов и овощей возникает при хроническом воспалении толстой кишки — колите. Эта неприятная болезнь встречается у многих молодых женщин.
Сырые овощи и фрукты почти целиком состоят из грубой клетчатки, а воспаленная слизистая оболочка кишки не готова к таким нагрузкам. В этой ситуации даже один огурчик с грядочки чреват серьезными неприятностями на следующее утро.
И все-таки выход есть. Раз сам кишечник отказывается перерабатывать грубую клетчатку, надо ему в этом помочь. Всю растительную пищу перетирайте миксером до получения однородной массы и ешьте пюре небольшими порциями.
Выбирая ягоды и фрукты, помните, что не все они обладают послабляющим действием. Некоторые, напротив, резко уменьшают сокращения кишечника — это:
- черника
- черемуха
- груши
- айва.
А витаминов и других полезных веществ в них не меньше, чем в других растительных лакомствах.
Если и эти меры предосторожности не остановят диарею, то придется перейти с сырых фруктов и овощей на вареные. Только не забывайте, что при варке полезные вещества переходят в воду. Поэтому не выливайте ее — овощной отвар пригодится для приготовления супов, каш или овощного рагу. А из фруктов и ягод получаются вкуснейшие компоты и морсы. Но лучше готовить овощи на пару, так в них сохраняется больше витаминов.
Излишнюю активность кишечника можно ослабить, если есть вязкую пищу:
- кисели,
- муссы,
- желе.
К тому же они аппетитны на вид и очень вкусны. Неприглядную и нелюбимую кашу советую освежить ошпаренными протертыми ягодами.
На первое как нельзя лучше подойдут слизистые овощные супы
Хорошо бы освоить и приготовление таких блюд, как суфле и запеканка из овощей и фруктов. Ну, а если уж очень захочется сладенького, то кишечник не будет возражать против небольшого количества:
- варенья
- джема
- повидла
- зефира
- фруктовой домашней пастилы
- печеных яблок и груш.
После диареи нельзя есть сырые фрукты?
Когда справитесь с диареей, можно больше не утруждать себя всякими кулинарными изысками. Но переходить к сырым фруктам следует постепенно и осторожно, начиная со свежеотжатых соков. И ни в коем случае не ешьте овощи целиком, только мелко нашинкованные и понемногу — 100-150 граммов в день. Нельзя делать салаты из нескольких овощей и фруктов — вводите их в меню по одному, наблюдая за реакцией больного кишечника.
Чтобы восстановить нарушенное пищеварение, придется на время перейти на диетическое питание. Никаких острых блюд. Только каши, да и те на воде, причем исключите пшенную и перловую. Супы следует варить на нежирных бульонах.
Перетирайте вареные мясо и рыбу, откажитесь от молока, заменив его кисломолочными продуктами. Забудьте про свежую сдобную выпечку и черный хлеб.
Белый хлеб замените сухариками. Кстати, при хроническом колите вредно есть хлеб с отрубями и из муки грубого помола. Яйца варите всмятку или делайте из них омлет. Ограничьте соль и сахар.
Если нормализовать стул с помощью одной диеты никак не удается, то придется принимать антибиотики. Только они уничтожат расплодившиеся в кишечнике болезнетворные микробы. Уменьшить перистальтику и вздутие помогут белая глина, крахмал и препараты висмута.
Успокаивающее действие на слизистую оболочку оказывают отвары и настои из:
- зверобоя
- ромашки
- листьев эвкалипта
- шишек ольхи.
С этими травами можно делать и микроклизмы.
Унять не в меру разбушевавшийся кишечник помогают теплые грелки и согревающие компрессы со спиртом, вазелиновым маслом и даже просто с теплой водой. Также полезны теплые хвойные ванны.
Колит всегда сопровождается дисбактериозом, при котором кишку заселяют гнилостные бактерии. Именно поэтому страдающие колитом женщины плохо переносят сладкие фрукты и ягоды:
- виноград
- абрикосы
- бананы
- дыни
- финики
- тыкву
- свеклу.
Содержащийся в них фруктовый сахар легко усваивается микробами, которые начинают расти как на дрожжах и усиленно размножаться, окончательно подавляя нормальную кишечную флору.
Избыток кислоты заставляет желудок быстрее проталкивать пищу, поэтому стул у язвенников частый и жидкий
Грубая растительная клетчатка и сама по себе долго переваривается, а тут она начинает гнить и бродить, вызывая понос, вздутие живота, боли. Поэтому при дисбактериозе лучше совсем отказаться от сладких фруктов.
Другие противники
При употреблении сырых овощей и фруктов понос развивается не только из-за обострения колита, но и по многим другим причинам. Ведь толстая кишка — лишь последнее звено в длинной цепи пищеварения.
И при заболеваниях вышележащих органов грубая растительная клетчатка поступает в кишечник практически в неизмененном виде. Естественно, даже здоровой кишке не под силу справиться с такой нагрузкой.
При язвенной болезни желудка и двенадцатиперстной кишки, а также при гастритах с повышенной секрецией кислотность желудочного сока постоянно высокая. Избыток кислоты заставляет желудок быстрее проталкивать пищу, поэтому стул у язвенников частый и жидкий. А смородина, крыжовник, клюква, вишня, яблоки еще больше повышают кислотность и могут привести к неукротимому поносу. Но это не самое страшное — агрессивная кислота буквально разъедает стенки желудка, тем самым вызывая обострение заболевания.
Однако женщины, страдающие язвой, не должны весь сезон сидеть на каше и сухарях. Сладкие фрукты и овощи — клубника, малина, черника, сладкие яблоки, бананы и морковь — не только придутся по вкусу, но снизят кислотность и улучшат стул. Но чтобы избежать поноса и обострения язвы, все сырые продукты следует есть только под «прикрытием» снижающих кислотность противоязвенных препаратов.
Некоторые женщины, наоборот, мучаются из-за недостатка кислоты в желудке. Такое бывает при гастрите с пониженной кислотностью и атрофическом гастрите. Бедный желудок, как ни старается, не может переварить сырые овощи и фрукты. В результате грубая пища поступает в кишечник непереваренной. Вы облегчите нелегкую работу желудка и кишечника, если будете есть только протертые овощи и фрукты. В тяжелых случаях перед едой следует принимать желудочный сок или соляную кислоту, которые можно купить в аптеке.
Женщинам с язвенным колитом сырые овощи и фрукты вообще противопоказаны. Грубая клетчатка усиливает газообразование и сокращения кишечника, что чревато диареей и даже разрывом кишки. Но вареные протертые фрукты и овощи вполне безопасны.
Так называемый синдром раздраженной кишки чаще всего наблюдается у неуравновешенных женщин. К счастью, при этой болезни тяжелых расстройств пищеварения не бывает. Вот только кишечник «надрывается» что есть сил. Поэтому сырые овощи и фрукты нередко вызывают прямо-таки неукротимый понос. С этой проблемой можно справиться без лекарств. Помогут протертые фрукты, замедляющие перистальтику, например:
- черника
- айва
- настои зверобоя и ромашки
- а также успокаивающие травы — пустырник и валериана.
В кишечнике пища переваривается ферментами кишечного сока. Но есть люди, у которых отдельные ферменты не вырабатываются. Чаще всего не хватает веществ, разрушающих сахара. В этих случаях сладкие фрукты и ягоды неизбежно вызывают обострение хронического колита. Эту проблему решить непросто, необходимо тщательно обследоваться, чтобы выявить недостающий фермент. И если ему нет замены среди лекарств, то от многих овощей и фруктов лучше навсегда отказаться.
При хроническом панкреатите сок, сырые овощи и фрукты вообще противопоказаны. Ведь именно они заставляют работать поджелудочную железу на полную катушку, что проявляется нескончаемым поносом. Овощи можно есть только в вареном виде, «под прикрытием» специальных лекарств-ферментов — мезим форте, фестала и креона.
Аллергия на овощи или фрукты тоже часто сопровождается расстройством пищеварения. Но при этом обязательно имеются и другие признаки аллергии — крапивница и одышка. Чтобы в дальнейшем избежать аллергических проявлений, необходимо обследоваться и найти истинного виновника недуга. Статистика свидетельствует, что чаще всего больными плохо переносятся клубника и цитрусовые. Возможно, придется отказаться только от них, а другие дары лета и осени не будут вам противопоказаны.
ДИЕТА ПРИ ЯЗВЕННОМ КОЛИТЕ | Что можно есть при болезни Крона и язвенном колите?
Полезны ли бананы при колите? Руководство по теме
IBD против IBS В чем разница
Воспалительное заболевание кишечника или ВЗК состоит из группы заболеваний желудочно-кишечного тракта (ЖКТ, пищеварительного тракта), вызывающих хроническое воспаление желудочно-кишечного тракта.
(от пищевода к анальному отверстию). Наиболее частыми формами ВЗК являются язвенные.
колит (ЯК) и болезнь Крона. При синдроме раздраженного кишечника или СРК a
функциональное заболевание и состоит из группы симптомов, влияющих только на
толстой кишки и вызывают такие симптомы, как газы, вздутие живота, диарея, запор, брюшная полость
боль и изменения в дефекации.И ВЗК, и СРК вызывают симптомы
как диарея, тошнота, спазмы и боль в животе. Но вот где
сходство заканчивается. Симптомы ВЗК более серьезны и серьезны и включают кровь
диарея, боль в суставах, проблемы с кожей, проблемы с глазами, лихорадка, а также тяжелые и / или
хроническая боль в животе. Симптомы СРК часто вызывают дискомфорт и болезненность.
и включают вздутие живота, газы, легкую или умеренную боль в животе, диарею (СРК-Д),
запор (IBS-C), изменение частоты дефекации, дискомфорт или
боль, которая проходит после дефекации, беловатая слизь в стуле, изменения
внешний вид стула и ощущение дефекации после
просто иметь один.Исследователи не знают, что вызывает либо GI.
состояние, но они считают, что существуют генетические факторы и факторы иммунного ответа
участвует в IBD. СРК — это состояние, при котором толстая кишка не функционирует.
в норме (функциональное заболевание), но структурных повреждений нет, так как
Например, он не вызывает язв в толстой кишке. ВЗК может повлиять на весь пищеварительный тракт
тракт, в то время как СРК поражает только толстую кишку. Лечение обоих состояний:
в первую очередь для того, чтобы управлять симптомами. Другие методы лечения ВЗК зависят от
тип ВЗК, степень тяжести, любые другие проблемы со здоровьем, со стороны ЖКТ
пораженный тракт, лекарства, управление стрессом, добавки и, в некоторых случаях,
операция.Лечение СРК включает в себя управление симптомами и предотвращение триггеров, которые
ухудшают их, например, управление стрессом, изменения в питании, упражнения и
другие методы лечения.Прогноз воспалительного заболевания кишечника зависит от
от типа и тяжести заболевания. Прогноз при СРК зависит от того, как
хорошо пациент справляется с изменениями в диете, упражнениях и управлении стрессом.
Ни от одного из этих заболеваний нет лекарств. ССЫЛКИ: Womenshealth.gov. «Воспалительное заболевание кишечника.» Обновлено 18 апреля 2017 г.
12 перекусов при язвенном колите
Язвенный колит вызывает язвы и воспаление в пищеварительном тракте человека. Из-за этого людям, живущим с этим заболеванием, может быть сложно выбрать еду.
Язвенный колит — это тип воспалительного заболевания кишечника (ВЗК), наряду с болезнью Крона.
Человек с язвенным колитом может испытывать:
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), некоторые люди также могут терять аппетит или есть меньше.Это состояние неизлечимо, но варианты лечения включают хирургическое вмешательство или прием определенных лекарств.
Здоровая диета может помочь предотвратить заражение ВЗК. Однако человек с язвенным колитом или другими типами ВЗК должен всегда связываться со своим врачом, прежде чем вносить какие-либо изменения в рацион.
Пища также может варьироваться от человека к человеку по своему влиянию на симптомы язвенного колита. Человек должен делать заметки о продуктах, которые помогают или ухудшают симптомы, и при необходимости избегать или включать их в свой рацион.
В этой статье перечислены некоторые идеи перекусов, которые помогут человеку, страдающему язвенным колитом, соблюдать здоровую диету.
Из банана можно быстро и просто перекусить людям с язвенным колитом.
Человек может просто очистить и нарезать его по своему желанию. Кроме того, они могут смешать его с выбранным молоком для получения восхитительного смузи.
По данным Фонда Крона и Колита, бананы содержат мало клетчатки. Это означает, что они могут стать хорошей закуской для людей, которые недавно перенесли операцию, или людей, у которых наблюдается обострение.
Один банан также содержит 451 миллиграмм (мг) калия. Согласно исследованию 2017 года, у человека с язвенным колитом может быть более низкий уровень калия, так как он может терять калий с мочой. Исследование подтверждает противовоспалительные свойства калия, которые могут помочь облегчить симптомы у человека с язвенным колитом.
Однако исследование показало, что диетические изменения не могут повлиять на уровень калия человека. Таким образом, человек может также подумать о приеме добавок калия.
Крекеры мягкие и легко усваиваются. Если человек сочетает их с сыром, он может съесть небольшую, но вкусную закуску.
Сыр и крекеры содержат простые углеводы, витамин D, белок и кальций.
Люди, страдающие язвенным колитом, часто переносят твердые сыры, поскольку они содержат меньше лактозы, чем более мягкие сыры.
Сыры с низким содержанием лактозы могут включать:
- пармезан
- гауда
- чеддер
- швейцарский
Сыр также является хорошим способом для людей с язвенным колитом или другим воспалительным заболеванием кишечника, чтобы добавить больше калорий в свой организм. диета.
Узнайте больше о полезных сырах здесь.
Хумус сделан из пюре из нута, оливкового масла и других приправ.
Фонд Крона и Колита рекомендует в качестве закуски 1/4 стакана хумуса и 2 унции чипсов из лаваша.
Чтобы приготовить хумус дома, человек может смешать нут, тахини и немного оливкового масла. Они могут добавить приправы по вкусу, но не следует добавлять слишком много соли.
Несмотря на то, что в них много клетчатки, чипсы из лаваша и хумус в целом могут быть хорошо переносимой закуской или небольшим обедом.Нут в хумусе может облегчить симптомы у человека, страдающего газами или вздутием живота.
Жареный нут содержит клетчатку и нежирный белок. Они также являются хорошим источником растворимой клетчатки, которая способствует образованию стула. Однако человеку следует избегать употребления растворимой клетчатки, если он испытывает диарею или обострение.
Жареный нут — легкая закуска. Они быстро готовятся в духовке примерно за 45 минут при температуре 350 ° F (177 ° C).
Человек может приправлять жареный нут своими любимыми ароматами, но не следует добавлять в него слишком много соли.
Человек может съесть тост с авокадо в качестве полезной закуски.
Авокадо содержит много питательных веществ и полезных жиров. Они могут помочь человеку с язвенным колитом добавить больше калорий в свой рацион здоровым способом.
Так как цельнозерновые продукты сложнее переваривать человеку, страдающему язвенным колитом, человек должен по возможности выбирать белый хлеб в качестве тоста.
Йогурт — отличный способ включить пробиотики в рацион человека.
Некоторые люди могут обнаружить, что пробиотики могут помочь облегчить симптомы язвенного колита благодаря полезным бактериям, которые они поставляют в кишечник человека.
Однако исследования влияния пробиотиков на человека с язвенным колитом ограничены.
Одно небольшое исследование 2018 года показало, что пробиотики могут вызывать туман в мозгу, газы и вздутие живота.
Человек с язвенным колитом должен поговорить со своим врачом, прежде чем включать пробиотики в свой рацион.
Узнайте здесь о пробиотиках и язвенном колите.
Канадское общество кишечных исследований рекомендует яйца для людей с ВЗК, в том числе страдающих язвенным колитом.Они отмечают, что многие люди, живущие с язвенным колитом, переносят яйца лучше, чем другие источники белка.
Яйца содержат аминокислоты и жирные кислоты омега-3.
Человек может сварить большую партию яиц в начале недели, чтобы быстро и легко перекусить каждый день.
Человек может добавить яйца в небольшой салат или съесть их самостоятельно.
В качестве жидкой закуски зеленый чай может принести много пользы для здоровья человека, страдающего язвенным колитом.
Состояние вызывает диарею, что может означать, что человек теряет много жидкости и может обезвоживаться.Сохранение гидратации с помощью таких напитков, как зеленый чай, может иметь решающее значение.
Исследование 2013 года пришло к выводу, что полифенолы, содержащиеся в зеленом чае, могут быть полезны при лечении людей, у которых проявляются симптомы язвенного колита от легких до умеренных.
Сырые орехи могут ухудшить симптомы у людей с язвенным колитом. Однако гладкие ореховые пасты, такие как гладкое арахисовое масло, обычно хорошо переносятся и являются хорошим источником белка.
Человек может выбрать белый или картофельный хлеб, которые содержат меньше клетчатки, чем цельнозерновой хлеб.
Салат из дыни, приготовленный из смеси различных дынь, может быть хорошей закуской для человека, страдающего язвенным колитом.
Люди с язвенным колитом обычно хорошо переносят дыни, такие как медвяная роса, дыня и арбуз.
Чтобы приготовить салат из дыни, разрежьте каждую дыню и с помощью ложки или совка удалите небольшие кусочки мякоти дыни. Смешайте порции в миске и подавайте.
Храните остатки еды в герметичной емкости в холодильнике.
Из овсянки можно быстро и вкусно перекусить.
Фонд Крона и колита рекомендует смешать половину чашки приготовленной овсянки с чашкой обогащенного кальцием несладкого соевого или миндального молока.
Для придания вкуса добавьте небольшое количество корицы или яблочного пюре.
Обычный печеный картофель может стать хорошей закуской для человека, страдающего язвенным колитом.
Сверху запеченный картофель посыпьте небольшим количеством тертого сыра Чеддер, немолочного сыра или других приправ с низким содержанием натрия, чтобы добавить аромат, кальций и белок.
В одном исследовании 2015 года исследователи указали печеный картофель как продукт, который с меньшей вероятностью может вызвать обострение симптомов язвенного колита.
Тем не менее, человек может захотеть избежать их во время вспышки, и ему следует избегать употребления кожуры картофеля.
Человек должен избегать любой пищи, которая, как он знает, может вызвать обострение.
Диетические триггеры могут варьироваться от человека к человеку.
Человек, который не уверен, какие продукты ухудшают его состояние, должен подумать о ведении дневника питания.Журнал питания может помочь человеку определить продукты, которые могут вызвать или вызвать возвращение или ухудшение симптомов.
Как только они определили основную пищу, они могут ее избегать.
Фонд Крона и колита заявляет, что следующие продукты обычно плохо переносятся людьми, страдающими язвенным колитом. В результате человеку обычно следует избегать:
- продуктов с высоким содержанием нерастворимой клетчатки, в том числе:
- продуктов с высоким содержанием жира, таких как:
- сливочного масла
- маргарина
- жареных во фритюре продуктов
- с сахарной начинкой. продукты или напитки
- продукты или напитки, содержащие неперевариваемые сахарные спирты, такие как:
- острые или горячие продукты
- напитки с кофеином
- алкоголь
- лактоза, в том числе из:
Узнайте больше о продуктах, которые следует выбирать и избегать при язвенном колите здесь.
Человек, страдающий язвенным колитом, должен всегда связываться со своим врачом и диетологом, прежде чем вносить какие-либо изменения в рацион.
Продукты, которые могут вызвать симптомы язвенного колита, варьируются от человека к человеку. Поэтому человек должен вести дневник питания и отмечать любые симптомы, которые дает ему конкретная пища.
Однако некоторые продукты потенциально могут помочь человеку облегчить симптомы, в том числе дыня, нут, белый хлеб и овсянка.
Список продуктов, которые нужно есть, чтобы предотвратить обострение колита
Булочка с отрубями на тарелке на кухне.
Кредит изображения: manyakotic / iStock / Getty Images
Колит — воспалительное заболевание кишечника. В зависимости от локализации воспаления существует несколько типов колита. Симптомы различаются, но обычно включают спазмы в животе, вздутие живота, запор и диарею. На самом деле нет ни диетической терапии, ни лекарства от колита. Но научившись находить баланс между получением необходимых питательных веществ и отказом от продуктов, которые вызывают у вас симптомы, вы сможете справиться с этим заболеванием.
Волокно
Клетчатка — спорный вопрос для некоторых пациентов с колитом. Клетчатка важна для вашего здоровья, поскольку способствует пищеварению. Если у вас колит и вы часто страдаете запорами, клетчатка может облегчить выведение. Но если вы склонны к диарее, это может усугубить проблему. Следите за тем, как ваше тело реагирует на клетчатку, и проконсультируйтесь с врачом или диетологом, чтобы определить, какую роль она должна играть в вашем рационе. Цельнозерновой хлеб и крупы, а также некоторые фрукты и овощи являются хорошими источниками пищевых волокон.
Протеин
Белок — важная часть вашего рациона даже во время обострения. Американский фонд Крона и колита утверждает, что неспособность усваивать белок может в значительной степени способствовать развитию симптомов колита. Поиск источников белка, которые вы можете переносить, является ключом к управлению своим состоянием. Наиболее полезны мясо, рыба, яйца и птица. Выбирайте жарку на гриле, а не на жарке, поскольку это может вызвать вспышку. Согласно веб-сайту Mayo Clinic, вы можете потреблять от 50 до 175 г белка в день, если соблюдаете диету на 2000 калорий.
Йогурт
Некоторым людям с колитом полезен йогурт с пробиотиками. Пробиотики вводят в пищеварительную систему живые здоровые бактерии. Они могут помочь регулировать нарушение пищеварения. Лучше всего подходит простой йогурт, потому что в нем минимальное количество сахара.
Бананы
Бананы также являются хорошим выбором при колите. Они нейтральны по вкусу и содержат полезные углеводы, способствующие пищеварению.Бананы также являются частью диеты BRAT — бананы, рис, яблочное пюре и тосты, которые традиционно используются для лечения воспаления желудка и других проблем с пищеварением.
волокон бананового подорожника могут лечить болезнь Крона, показывают исследования — ScienceDaily
Болезнь Крона поражает каждого 800 человека в Великобритании и вызывает хроническое воспаление кишечника, приводящее к боли, кровотечению и диарее. Исследователи работают с биотехнологической компанией Provexis, чтобы протестировать новый пищевой продукт на основе подорожника, который может лечить пациентов с этим заболеванием.
Ученые ранее показали, что у людей с болезнью Крона увеличено количество «липких» типов E. coli и ослаблена способность бороться с вторжением кишечных бактерий. Команда исследовала, могут ли диетические агенты влиять на попадание E. coli в слизистую оболочку кишечника.
Липкая E. coli способна проникать через стенку кишечника через специальные клетки, называемые М-клетками, которые действуют как «привратники» лимфатической системы. У пациентов с болезнью Крона это приводит к хроническому воспалению кишечника.Ученые обнаружили, что растворимые волокна подорожника предотвращают поглощение и транспортировку E. coli через M.cells. Они сравнили эти результаты с тестами на полисорбат-80 — эмульгаторе жира, используемом в обработанных пищевых продуктах для связывания ингредиентов. Тесты показали, что полисорбат имел противоположный эффект по сравнению с волокнами подорожника и стимулировал движение бактерий через клетки.
Ученые сейчас проводят клинические испытания, чтобы проверить, может ли лечебная пища, содержащая волокна подорожника, поддерживать у пациентов Крона ремиссию.
Профессор Ливерпульского университета Джон Роудс из Ливерпульского центра биомедицинских исследований (BRC) сказал: «Болезнь Крона поражает людей во всем мире, но она гораздо более распространена в развитых странах, где диета с низким содержанием клетчатки и Обработанные пищевые продукты являются обычным явлением. Наблюдается быстрый рост заболеваемости в Японии, например, где теперь больше западных продуктов питания, подвергшихся обработке. Диетические факторы и увеличение количества E. coli в кишечнике Крона. пациенты предположили, что существует связь между пищей, которую мы едим, и переносом бактерий в организме.«
Д-р Барри Кэмпбелл из Института трансляционной медицины при университете добавил: «Это исследование показывает, что различные диетические компоненты могут оказывать сильное влияние на движение бактерий через кишечник. Мы уже некоторое время знаем об общей пользе употребления подорожника и здоровья для здоровья. брокколи, которые богаты витаминами и минералами, но до сих пор мы не понимали, как они могут повысить естественную защиту организма от инфекций, характерных для пациентов с болезнью Крона. Наша работа предполагает, что для пациентов с этим заболеванием может быть важно есть здоровую и здоровую пищу. ограничить потребление обработанных пищевых продуктов.«
Питер Лэйнг, руководитель отдела исследований и разработок Provexis, сказал: «В сотрудничестве с BRC мы надеемся, что эта новая лечебная пища, содержащая растворимые волокна подорожника, может помочь остановить прогрессирование болезни и предотвратить ее повторное появление».
Исследование, финансируемое Wellcome Trust и Национальным институтом исследований в области здравоохранения, опубликовано в Gut .
История Источник:
Материалы предоставлены Ливерпульским университетом . Примечание. Содержимое можно редактировать по стилю и длине.
Язвенный колит и диета | Общество желудочно-кишечного тракта
Язвенный колит и диетаGIS2020-04-01T13: 36: 32-07: 00
Что такое язвенный колит?
Язвенный колит — хроническое воспалительное заболевание, поражающее слизистую оболочку толстой и прямой кишки. Причина неизвестна, и, хотя она не имеет наследственного компонента, в некоторых семьях может быть более частая встречаемость.Слизистая оболочка кишечника изъязвляется, как правило, первоначально от нижнего конца толстой кишки. Симптомы включают диарею, кровь в стуле, спазмы, лихорадку и / или потерю веса.
Как диагностируется?
Язвенный колит диагностируется с помощью клинических, колоноскопических и гистологических исследований. Колоноскоп / сигмоидоскоп вводится в толстую кишку, а затем образец биопсии подтверждает диагноз. Клинические симптомы и анализы крови могут помочь оценить кровопотери и дефицит питательных веществ у пациентов.
Как лечится язвенный колит?
Язвенный колит лечится медикаментами, а иногда и хирургическим путем. Чтобы уменьшить воспаление, часто используются такие лекарства, как сульфасалазин, месаламин, олсалазин и кортикостероиды. Другие лекарства, которые могут быть эффективными, — это будесонид, азатиоприн и некоторые антибиотики. Людям с тяжелым заболеванием, не поддающимся медицинскому лечению, может потребоваться операция по удалению части (или всей) толстой кишки.
Какие рекомендации по диете при язвенном колите?
- Люди с язвенным колитом часто страдают дефицитом железа в результате кровопотери.Это можно исправить с помощью добавок железа или употребления продуктов с высоким содержанием железа, таких как печень, говядина, индейка, баранина, тофу, шпинат, патока, овсянка и яйца.
- Достаточное количество жидкости и продукты с низким содержанием клетчатки могут быть полезными при лечении диареи.
- Стимуляторы и раздражители следует избегать в соответствии с индивидуальной переносимостью, например: жирная пища, кофеин, острая пища и / или продукты из отрубей.
- Не было доказано, что парентеральное питание и элементарные диеты более эффективны, чем пероральная диета, в предотвращении хирургического вмешательства или в содействии ремиссии.
Продукты с низким содержанием клетчатки
| Хлеб и злаки (размер порции: 1 ломтик или 1/2 чашки) |
| Печенье Arrowroot (2), Бублик, Хлеб (белый, цельнозерновой, изюм, мультизерновой, лаваш), Cheerios, кукурузные хлопья, овсяные хлопья, макароны, воздушная пшеница, рис (белый, коричневый), рисовые криспи, особый K, всего |
| Фрукты (размер порции: 1 маленькая или 1/2 чашки) |
| Яблоко, абрикос, банан, дыня, вишня, фруктовый салат (консервированный), грейпфрут, виноград, дыня, сок, мандарин, манго, персик, слива, ананас, клубника, мандарин |
| Овощи (размер порции: 1 маленькая или 1/2 чашки) |
| Артишок, спаржа, ростки фасоли, свекла, капуста, цветная капуста, сельдерей, огурец, салат, грибы, лук, картофель, зеленый перец, редис, кабачки, помидоры |
Заключение
Многие люди, страдающие язвенным колитом, могут пережить ремиссию болезни, и им в это время не нужно соблюдать специальную диету.Медикаменты являются основным методом лечения в периоды активного заболевания, а диета может помочь облегчить некоторые симптомы. Если у вас возникнут дополнительные вопросы о язвенном колите, проконсультируйтесь с врачом.
Мэри Флешер , клинический диетолог, больница Ричмонд
Впервые опубликовано в выпуске 142 информационного бюллетеня
Inside Tract® — март / апрель 2004 г.
Изображение: Энгин Акюрт с сайта Pexels.com
Коллагенозный колит и лимфоцитарный колит
Коллагенозный колит и лимфоцитарный колит — это типы воспалительного заболевания кишечника (ВЗК), которые включают воспаление толстой кишки, последней части кишечника, которая заканчивается у заднего прохода.Иногда их вместе называют «микроскопическим колитом», поскольку для диагностики обоих состояний требуется исследование ткани толстой кишки под микроскопом.
Лимфоцитарный колит настолько похож на коллагенозный колит, что некоторые исследователи считают, что это разные стадии одного и того же состояния. Однако эта теория не доказана.
Наиболее частым симптомом коллагенового колита и лимфоцитарного колита является хроническая диарея без крови. Ни одно из состояний не заразно. Они не связаны с болезнью Крона или язвенным колитом, которые являются другими типами ВЗК.Лекарства нет, но изменение образа жизни и лечение в большинстве случаев могут помочь справиться с симптомами.
Симптомы коллагенозного колита и лимфоцитарного колита
Симптомы и признаки могут включать:
- водянистая диарея без крови или гноя
- диарея может быть хронической или может приходить и уходить
- недержание мочи
- тошнота
- вздутие живота и дискомфорт
- усталость.
спазмы в животе
Осложнения коллагенового колита и лимфоцитарного колита
Осложнения без лечения могут включать:
- обезвоживание
- нарушение всасывания пищевых питательных веществ
- недоедание
- потеря веса.
Коллагеновый колит поражает слой коллагена
Внутренняя поверхность толстой кишки выстлана эпителиальными клетками и называется эпителием. Эпителий поглощает воду из фекалий. Когда человек болеет коллагеновым колитом, эпителий не воспаляется и не повреждается, поэтому диарея не содержит крови или гноя.
Под эпителием находится слой прочной соединительной ткани, состоящей из коллагена, типа белка, придающего прочность многим структурам, включая сухожилия, кости и кожу.Коллагеновый колит получил свое название потому, что воспаление происходит в коллагеновом слое толстой кишки, который становится утолщенным.
Лимфоцитарный колит связан с накоплением иммунных клеток.
Хотя лимфоцитарный колит вызывает симптомы, идентичные коллагеновому колиту, это состояние не затрагивает коллагеновый слой. Лимфоцитарный колит получил свое название от характерного скопления клеток иммунной системы, называемых лимфоцитами, в эпителии толстой кишки.
Как и коллагенозный колит, внешняя оболочка толстой кишки (эпителий) не повреждена, поэтому при диарее нет крови или гноя.
Причины коллагенового колита и лимфоцитарного колита
Врачи не уверены, что вызывает воспаление. Теории включают:
- заражение неизвестным вирусом или бактерией
- проблемы с иммунной системой, такие как аутоиммунное заболевание, что означает, что иммунная система по ошибке атакует здоровую часть тела. У некоторых людей могут быть аутоиммунные заболевания, такие как ревматоидный артрит, склеродермия или синдром Шегрена.
Диагностика коллагенового колита и лимфоцитарного колита
Большинство людей диагностируются в возрасте от 60 до 80 лет. Симптомы коллагенозного колита и лимфоцитарного колита аналогичны другим желудочно-кишечным заболеваниям, таким как синдром раздраженного кишечника, болезнь Крона и язвенный колит.
Диагноз может включать:
- история болезни
- физический осмотр
- анализы (например, посев кала) для исключения других желудочно-кишечных заболеваний
- колоноскопия, использование тонкой смотровой трубки, вставленной в толстую кишку через задний проход для просмотра по всей длине толстой кишки.Поверхность толстой кишки должна выглядеть нормальной.
- Гибкая сигмоидоскопия, использование зондирования, вставленного через задний проход, для просмотра прямой кишки. На слизистой оболочке прямой кишки должно появиться нормальное состояние.
- При биопсии удаление небольшого пятна ткани для исследования в лаборатории имеет важное значение для постановки диагноза. Изменения, включая аномально толстый слой коллагена или увеличение лимфоцитов, видны под микроскопом. Необходимо взять несколько биопсий.
Лечение коллагенового колита и лимфоцитарного колита
Лекарства нет, но лечение может управлять симптомами.Варианты лечения зависят от тяжести симптомов, но могут включать:
- Бдительное ожидание — состояние некоторых пациентов с легкими симптомами улучшается без какого-либо лечения по неизвестным причинам.
- Изменения в диете — некоторые продукты и напитки усиливают диарею. Ваш врач может посоветовать вам сократить употребление жирной или острой пищи, молочных продуктов, алкоголя, сладких напитков и кофеина. Избегайте продуктов, способствующих образованию газов, таких как фасоль, капуста и газированные напитки. Выбирайте мягкую и легко усваиваемую пищу, такую как бананы и рис.Ешьте часто небольшими порциями в течение дня, а не трижды обильно.
- Смена лекарства — некоторые данные свидетельствуют о том, что нестероидные противовоспалительные препараты, включая аспирин и ибупрофен, могут ухудшать симптомы. Ваш врач может порекомендовать вам попробовать другие лекарства, если это возможно, чтобы увидеть, улучшатся ли симптомы.
- Лекарство от диареи — замедляет прохождение фекалий через толстую кишку.
- Другие лекарства — если вышеуказанные меры не помогают, ваш врач может порекомендовать более сильные лекарства, такие как кортикостероиды, чтобы облегчить симптомы.Часто помогают неабсорбируемые стероиды (будесонид). Также могут помочь лекарства, содержащие 5-аминосалициловую кислоту (5ASA).
- Хирургия требуется редко.
Нет связи с раком толстой кишки
Коллагеновый колит и лимфоцитарный колит не связаны с раком толстой кишки. Нет никаких доказательств того, что наличие любого из этих состояний увеличивает риск развития рака толстой кишки.
Где получить помощь
- Ваш врач
- Гастроэнтеролог
- The Gut Foundation Тел.(02) 9382 2749
- МЕДСЕСТРА по вызову Тел. 1300 606 024 — для получения экспертной медицинской информации и рекомендаций (24 часа, 7 дней)
Что следует помнить
- Коллагеновый колит и лимфоцитарный колит — это типы воспалительного заболевания кишечника (ВЗК), которые включают воспаление толстой кишки, последняя часть кишечника, который заканчивается в анусе.
- Самый частый симптом — водянистая диарея без крови.
- Лекарства нет, но в большинстве случаев с помощью диетических изменений и лечения, включая лекарственные препараты, можно справиться с симптомами.
«Комфортная еда»: диетические изменения могут облегчить язвенный колит
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Пища, которую вы едите, не может вызвать язвенный колит (ЯК), однако определенные продукты могут вызвать и усугубить ваши симптомы, если у вас есть ЯК.
Изменения в диете и правильные методы питания могут помочь вам контролировать симптомы и сделать жизнь с ЯК более терпимой.
Как и болезнь Крона, язвенный колит является воспалительным заболеванием кишечника (ВЗК). В отличие от болезни Крона, которая может поражать любую часть желудочно-кишечного тракта, язвенный колит поражает толстую кишку.
UC вызывает воспаление внутренней оболочки толстой кишки. Как следует из названия болезни, воспаление вызывает язвы.
Что вызывает ЯК? Одной из причин может быть аномальный ответ иммунной системы, который по ошибке атакует слизистую оболочку толстой кишки, вызывая воспаление.Генетика также может сыграть свою роль. Болезнь поражает людей в определенных группах населения больше, чем других, например, тех, кто живет в северном климате, и людей еврейского происхождения.
Ваш лечащий врач может помочь вам восполнить этот дефицит питательных веществ, выбрав продукты, которые помогут контролировать симптомы ЯК, и предложит вам хорошо сбалансированную и питательную диету.
Влияние UC на питание
Изменения в диете и питании являются частью многогранного подхода к лечению язвенного колита и других заболеваний, связанных с воспалительными заболеваниями кишечника.Ваш врач также, скорее всего, пропишет вам лекарства. В более тяжелых случаях может потребоваться операция для восстановления или удаления поврежденных частей толстой кишки.
Недоедание, обезвоживание и потеря веса — основные риски для здоровья, связанные с ЯК. Когда толстая кишка воспаляется и изъязвляется, она теряет способность поглощать жидкости и питательные вещества, необходимые для поддержания жизнедеятельности вашего тела.
Диарея, симптом ЯК, также увеличивает потерю жидкости и питательных веществ, таких как натрий, калий, магний, фосфор и цинк.
В тяжелых случаях людям с ЯК может потребоваться внутривенное введение жидкости для восполнения этих потерянных питательных веществ и жидкости.
Другие симптомы ЯК, такие как боль в животе и тошнота, могут еще больше лишить вас возможности питания, поскольку они снижают аппетит, поэтому вы потребляете меньше калорий и питательных веществ.
Роль питания в лечении UC
Ваш лечащий врач может помочь вам восполнить этот дефицит питательных веществ, выбрав продукты, которые помогут контролировать симптомы ЯК, и предложит вам хорошо сбалансированную и питательную диету.
Определенные продукты и напитки могут раздражать пищеварительный тракт и вызывать обострение симптомов ЯК. Ваш лечащий врач поможет вам идентифицировать эти продукты, чтобы вы могли избегать их, и определить продукты-заменители, которые содержат те же питательные вещества, без обострения.
Продукты, которые с большей вероятностью вызывают симптомы ЯК, включают:
Продукты растительного происхождения, содержащие нерастворимую клетчатку, например фрукты с кожурой или семенами; сырые зеленые овощи, особенно овощи семейства крестоцветных, такие как брокколи или цветная капуста; цельные орехи или цельнозерновые; и что угодно с кожурой
Лактоза, сахар в молочных продуктах, таких как молоко, сливки и мягкие сыры
Сладкие продукты, такие как выпечка и соки
Невсасывающиеся сахара: сахарные спирты (сорбит, маннит), содержащиеся в жевательной резинке без сахара, конфетах, мороженом и некоторых фруктах / соках, таких как груша, персик и чернослив
Продукты с высоким содержанием жира, включая жареные или жирные продукты, масло, кокос, маргарин и сливки
Спирт
Напитки с кофеином
Продукты, рекомендуемые для UC, включают:
Очищенные зерна, такие как закваска, картофель или хлеб без глютена, белая паста, белый рис и овсянка
Фрукты с низким содержанием клетчатки, такие как дыня, бананы, медовая дыня и вареные фрукты
Полностью приготовленные овощи без косточек и кожи, не из семейства крестоцветных, такие как спаржа, огурцы и кабачки
Постные источники белка, такие как рыба, белая птица, нежирная свинина, соя, яйца и твердый тофу
Молочные продукты без лактозы, такие как безлактозное молоко, йогурт и твердый сыр (чеддер, пармезан)
Ваш лечащий врач также может порекомендовать:
Ведение дневника питания для выявления продуктов, вызывающих симптомы
Ешьте небольшими порциями и чаще
Употребление большего количества несладких, негазированных жидкостей без кофеина
Пищевые добавки, если вы не усваиваете достаточное количество питательных веществ
Специальные диеты, основанные на вашем состоянии и лекарствах, такие как высококалорийная диета, диета без лактозы, диета с низким содержанием жиров, диета с низким содержанием клетчатки и диета с низким содержанием соли



