Анализ крови на лейкоциты
Что такое лейкоциты, их роль, виды
Лейкоциты или, как их еще называют, «белая кровь» выполняют защитную функцию организма, уничтожая шлаки, токсины, вирусы, бактерии и инородные тела. Они являются своеобразной линией обороны, которая не только не дает инфекции распространяться, но еще и уничтожает ее.
Лейкоциты образуются в костном мозге. Проходя ряд промежуточных стадий развития, в кровь попадают уже зрелые клетки, способные бороться с инфекцией. Однако срок их жизни довольно короткий (варьируется от 4 до 20 дней), поэтому обновление происходит регулярно. Резкое увеличение выработки лейкоцитов происходит в ответ на любое повреждение тканей или возникновение вредоносных агентов для того, чтобы вовремя дать воспалительный ответ, целью которого является изоляция повреждения, уничтожение возбудителя и восстановление тканей.
Клетки лейкоцитарного ряда делятся на 5 типов, каждый из которых обладает индивидуальными особенностями и функциями:
- Базофилы.
 Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены; - Эозинофилы. Являются основными эффекторными клетками при инфекционных, паразитарных, аллергических и онкологических заболеваниях. Именно они выделяют токсичные для тканей медиаторы, которые поддерживают воспаление;
- Моноциты. Это самый большой вид лейкоцитов, основной функцией которых является фагоцитоз, иными словами — поглощение, в том числе и довольно крупных инородных частиц;
- Лимфоциты. Они, пожалуй, выполняют одну из самых важных защитных функций – отвечают за иммунитет. Именно они вырабатывают антитела, которые препятствуют повторному заболеванию. Составляют от 25 до 40% от общей массы лейкоцитов в крови;
- Нейтрофилы. Это своеобразные универсальные бойцы, которые способны покидать кровяной поток и устремляться к инфекции, активно способствуя воспалению.
 Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Норма лейкоцитов в крови
Показания к назначению анализа на лейкоциты
Так как лейкоцитарный анализ проводится в рамках общего анализа крови, на регулярной основе его проходит каждый человек, следящий за своим здоровьем. К таким людям относятся и беременные: при отсутствии каких-либо признаков заболеваний, они подвергаются данному исследованию регулярно, дабы заблаговременно можно было выявить заболевания и отклонения в развитии беременности.
Помимо диспансеризации, анализ сдается при госпитализации и перед операционным вмешательством, дабы провести базовое обследование и получить информацию об общем состоянии организма. В рамках постановки диагноза общий анализ назначается при подозрениях на воспалительные процессы в организме, паразитарные инвазии, инфекционные заболевания и аллергические реакции. Определенные изменения в лейкоцитарном составе могут свидетельствовать об онкологии и послужить поводом для более глубокого исследования.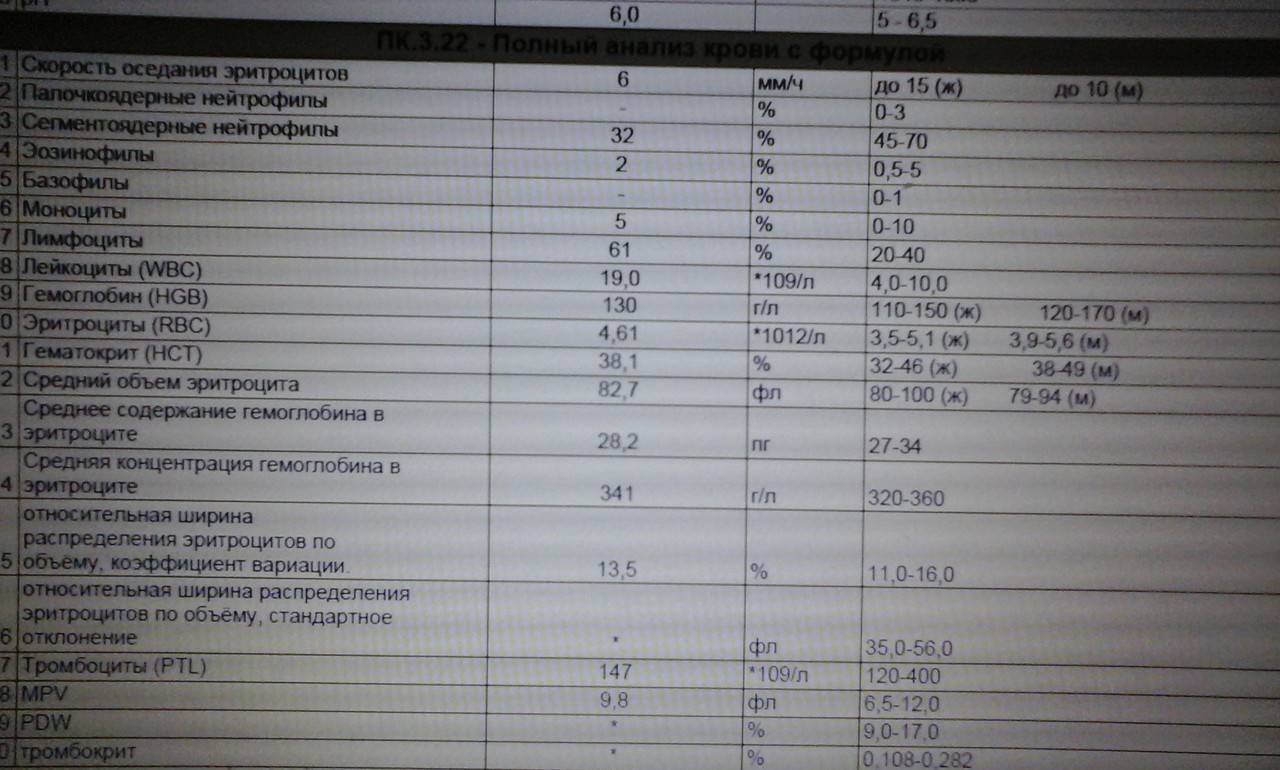
Также этот анализ применяется для оценки качества лечения, по составу крови определяется эффективность нынешней медикаментозной терапии: возможно, выбранный план не помогает и нуждается в корректировке.
Подготовка к анализу
Количество лейкоцитов в крови зависит от многих факторов, и самый главный из них – это возраст. У детей иммунных клеток гораздо больше, чем у взрослых. Также влияет время суток, рацион питания и принимаемые лекарственные препараты. Иначе обстоят дела в случае с половой принадлежностью – у мужчин и женщин лекоцитарный состав крови примерно одинаковый. Нормы распределения групп лейкоцитов у здорового человека выглядят так:
- Базофилы, как самая малочисленная группа, составляют всего 0,5 – 1% от общего числа лейкоцитов в одном микролитре крови;
- Эозинофилы занимают немного большую часть – 2,5%;
- Моноциты составляют 5%;
- Лимфоциты относятся к одной из самых многочисленных групп и составляют, примерно, 35% от общего числа лейкоцитов;
- Нейтрофилы – это самая многочисленная группа, на долю которой приходится 55%.

Лейкоцитарный анализ включен в общий анализ крови, где показатели лейкоцитов отражают их суммарное число. Как уже говорилось, при проведении анализа очень важен возраст. Для детей существуют следующие нормы:
- Новорожденный (1 – 3 дня) — от 7 до 32 × 109 единиц на литр (Ед/л)
- Возраст до 12 месяцев — от 6 до 17,5 × 109 Ед/л
- Возраст от 1 до 2 лет — от 6 до 17 × 109 Ед/л
- Возраст от 6 до 16 лет — от 4,5 до 13,5 × 109 Ед/л
У взрослых мужчин норма колеблется от 4,2 до 9 × 109 Ед/л, а у взрослых женщин — от 3,98 до 10,4 × 109 Ед/л. У пожилых численность лейкоцитов резко снижается, и для мужчин норма составляет от 3,9 до 8,5 × 109 Ед/л, а для женщин — от 3,7 до 9 × 109 Ед/л.
Общий анализ крови
Клинический анализ на лейкоциты, который также называется общим, дает развернутую характеристику качественному и количественному составу крови, а именно: характеристика эритроцитов и их показатели, характеристика количества лейкоцитов и процентное соотношение их групп и характеристика тромбоцитов.
При клиническом анализе крови особое внимание уделяется лейкоцитам, так как именно от них зависит способность организма противостоять инфекциям и различным заболеваниям. В процессе исследования составляется лейкоцитарная формула, то есть в процентном соотношении приводится количество лейкоцитов всех групп: базофилы, эозинофилы, моноциты, лимфоциты и нейтрофилы.
Примечательно, что повышенное количество лейкоцитов говорит о наличии заболевания, но при этом поставить какой-то конкретный диагноз лишь по этому показателю не возможно. Данные анализируются только совместно с результатами исследования эритроцитов и тромбоцитов (особое внимание уделяется эритроцитам), только в этом случае можно будет либо поставить точный диагноз, либо спланировать дальнейшее обследование и лечение. Более того, зачастую наиболее точные результаты можно получить только при анализе динамики показателей крови, то есть, сдавая общий анализ несколько раз.
Расшифровка результатов анализа (повышенные лейкоциты)
Когда сумма лейкоцитов в крови выше нормы, это состояние называют лейкоцитозом.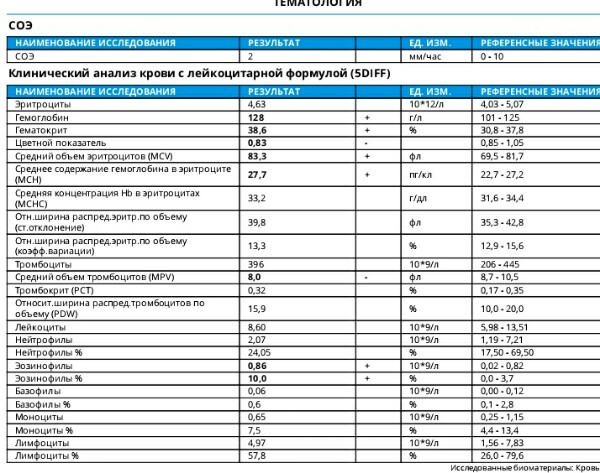 Перед постановкой диагноза важно изначально исключить физиологический лейкоцитоз, который в результате небольшого увеличения показателей говорит о том, что в ближайшее время человек пережил физическую нагрузку, стресс или просто поел (во время приема пищи организм заранее готовится защищаться от возможного отравления, увеличивая численность лейкоцитов в крови). В этом случае лейкоциты увеличиваются равномерно и на короткий промежуток времени.
Перед постановкой диагноза важно изначально исключить физиологический лейкоцитоз, который в результате небольшого увеличения показателей говорит о том, что в ближайшее время человек пережил физическую нагрузку, стресс или просто поел (во время приема пищи организм заранее готовится защищаться от возможного отравления, увеличивая численность лейкоцитов в крови). В этом случае лейкоциты увеличиваются равномерно и на короткий промежуток времени.
Иначе обстоят дела, если повышено количество из какой-то конкретной группы. Например, если счет идет на тысячи нейтрофилов, это означает, что в организме идет воспалительный процесс, либо же это свидетельствует о наличии инфекции или о повреждении тканей. Когда результат выше нормы уже на миллионы, это может сигнализировать о таких грозных заболеваниях, как онкология, туберкулез, сильная интоксикация или серьезная травма.
По количеству эозинофилов можно определить наличие аллергической реакции, которая проявляется значительным увеличением числа этих клеток по отношению к другим группам лейкоцитов.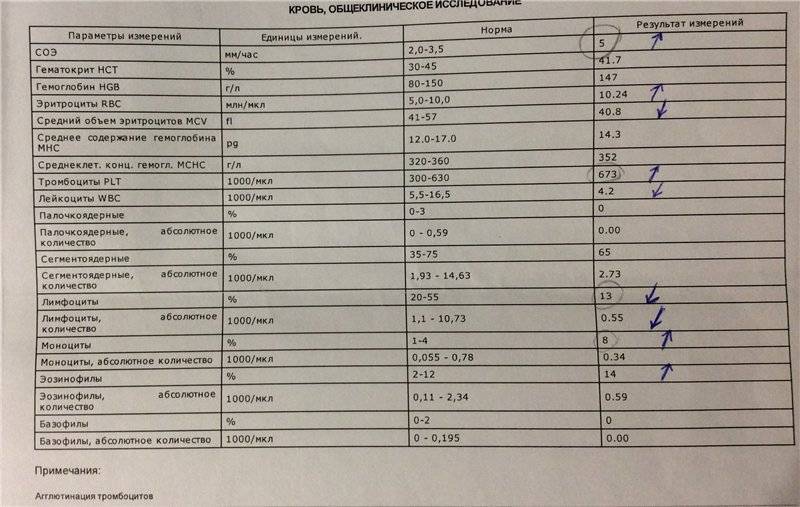 Этой же реакцией проявляется непереносимость некоторых медикаментозных препаратов.
Этой же реакцией проявляется непереносимость некоторых медикаментозных препаратов.
Повышение базофилов часто наблюдается у беременных женщин, это является нормой, но в случае отсутствия беременности, данный показатель сигнализирует о возможных проблемах с кишечником, почками, селезенкой.
Лимфоциты повышены в том случае, если организм страдает от серьезной вирусной инфекции (например, туберкулез), а моноцитарный лейкоцитоз говорит, что, либо человек, перенесший инфекционное заболевание, находится сейчас в процессе выздоровления, либо же сигнализирует о наличии некоторых видов опухолей.
Пониженные лейкоциты в крови
Если лейкоциты повышены – значит в организме идет воспалительный процесс, либо борьба с инфекцией, но организм борется самостоятельно и нередко справляется с поставленной задачей, но вот о чем сигнализируют пониженные лейкоциты? О понижении иммунитета человека, об ухудшении способности его организма сопротивляться различным заболеваниям.
Сниженный уровень лейкоцитов говорит о проблемах в кроветворной системе, а именно, в костном мозге, который занимается производством клеток крови.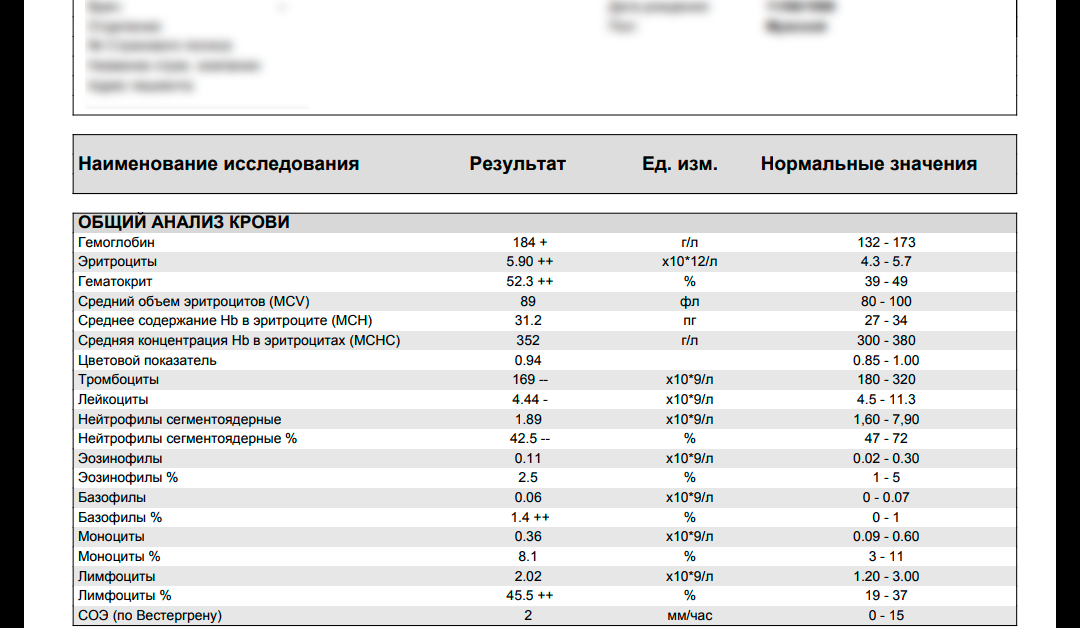 Химиотерапия при раковых заболеваниях, а так же прием средств на основе интерферона может вызвать снижение количества показателей. но не всегда пониженные результаты говорят о наличии серьезного заболевания. Иногда причина может быть проста – неправильное питание и весомый недостаток некоторых витаминов: витамины группы В, медь, железо и фолиевая кислота.
Химиотерапия при раковых заболеваниях, а так же прием средств на основе интерферона может вызвать снижение количества показателей. но не всегда пониженные результаты говорят о наличии серьезного заболевания. Иногда причина может быть проста – неправильное питание и весомый недостаток некоторых витаминов: витамины группы В, медь, железо и фолиевая кислота.
Сильно заниженные лейкоциты могут быть признаком такого заболевания, как СПИД. Это отклонение должно послужить поводом для проведения более глубокого анализа состояния здоровья.
Обследование в МедАрт
Если вы хотите получить на 100% достоверный результат общего (клинического) анализа крови, в диагностическом центре МедАрт вам всегда будут рады. Наши специалисты имеют высшую квалификацию и полностью компетентны в доверенной им работе. Высокоточная современная медицинская аппаратура, качественные реагенты, необходимый расходный материал – мы гарантируем каждому своему клиенту обслуживание на высшем уровне.
У нас вы сможете сдать общий анализ крови в спокойной и комфортной обстановке, не искажая результаты своих анализов полученным в долгой очереди стрессом и эмоциональным напряжением. Точные и достоверные результаты вы сможете получить уже через один рабочий день.
Причины повышения уровня лейкоцитов в крови
Лейкоциты — белые клетки крови. Они защищают организм от бактерий, вирусов, паразитов и других чужеродных агентов. Лейкоциты вырабатываются в костном мозгу, разносятся лимфой и кровью к месту назначения и составляют 1% от общего количества клеток крови.
Уровень лейкоцитов в крови может повышаться во многих случаях, но экстремально высокий уровень свидетельствует о раке крови.
Существует много причин повышения уровня лейкоцитов в крови: инфекционный процесс, некоторые лекарственные средства (например кортикостероиды), нарушения работы костного мозга, некоторые виды онкопатологии (острая или хроническая лейкемия), воспалительные процессы (ревматоидный артрит), травмы, эмоциональный стресс, беременность, курение, аллергические реакции, чрезмерные нагрузки. Некоторые заболевания, такие как коклюш и туберкулез, также приводят к возрастанию уровня лейкоцитов в крови.
Некоторые заболевания, такие как коклюш и туберкулез, также приводят к возрастанию уровня лейкоцитов в крови.
В некоторых случаях наблюдается повышение уровня в крови только одного определенного типа лейкоцитов. Уровень каждого типа регулируется отдельным механизмом. Повышенное содержание в крови моноцитов свидетельствует о наличии хронического заболевания, аутоиммунного расстройства, онкопатологии. Высокий уровень лимфоцитов — результат вирусного поражения организма или тяжелой инфекции, в частности туберкулеза. Нормальный иммунный ответ на травму, инфекцию, воспаление, некоторые лекарственные препараты включает повышение уровня нейтрофилов в крови. Нарушение функции щитовидной железы (гипертиреоидит) приводит к повышению уровня базофилов. Эозинофилы превышают норму содержания в крови при аллергических реакциях, астме, наличии паразитов в организме.
Существуют и другие неспецифические причины повышения уровня эозинофилов в крови: уменьшение массы тела, лихорадка, усталость, кашель, боль в груди, отек, боль в животе, сыпь, кома.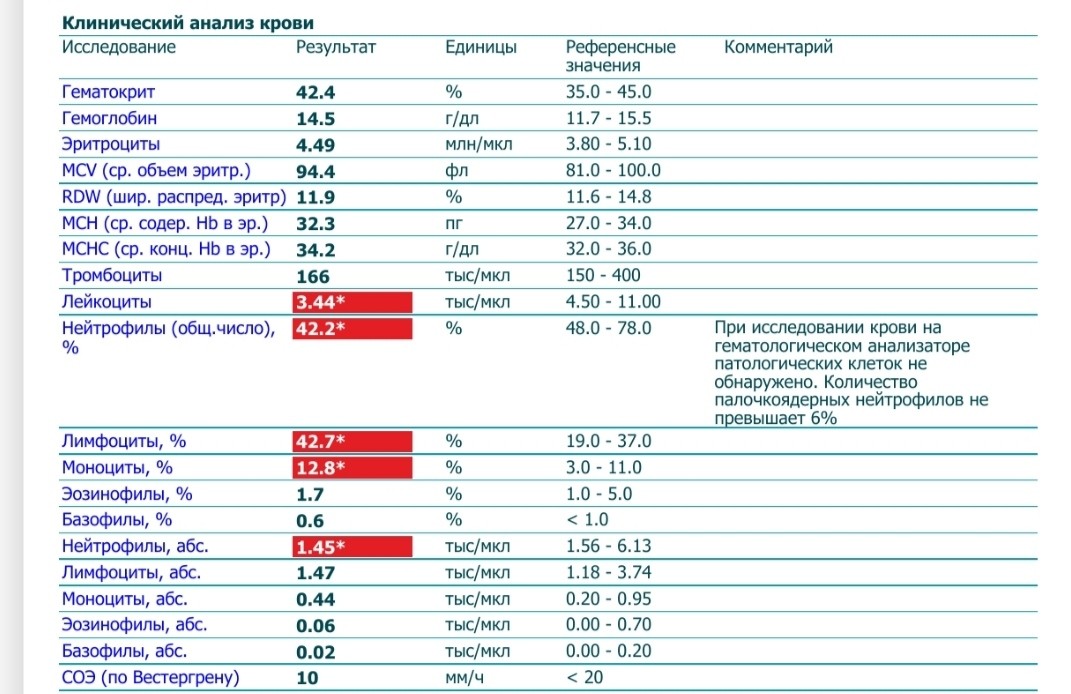
При нарушениях в работе костного мозга (миелопролиферативные нарушения) большое количество незрелых лейкоцитов высвобождаются в кровь, нарушая клеточный баланс.
Выявить дисбаланс клеток крови можно с помощью лабораторных тестов, а дополнительные исследования помогут точно установить причины нарушений.
По материалам www.medicalnewstoday.com
что это значит у ребенка
При сдаче анализов крови ребенка родители с волнением ожидают результат. Даже маленькое отклонение вызывает тревогу, ведь иногда это – причина серьезного заболевания. Одним из признаков развития болезни является повышенное количество в крови лейкоцитов. На что указывает лейкоцитоз у детей, каковы его симптомы и как с ним бороться, поговорим в этой статье.
Симптомы лейкоцитоза у детей
Лейкоциты – тельца белого цвета, организовывающие защиту человека от внешних неблагоприятных воздействий. Именно лейкоциты считаются основными защитниками организма от вирусов, инфекций, играют главную роль в защите при развитии патологических клеток. Размер лейкоцита варьируется от 6 до 20 мм, а форма может быть и правильной, и неровной.
Размер лейкоцита варьируется от 6 до 20 мм, а форма может быть и правильной, и неровной.
Основная роль лейкоцитов в деятельности организма заключается в следующих функциях:
- Уничтожение в крови инфекций, вызванных бактериями;
- Укрепление иммунитета и иммунной памяти;
- Борьба с чужеродными организмами, попавшими в кровь;
- Борьба с антигенами, вызывающими аллергическую реакцию.
Симптомы лейкоцитоза у детей
Если у ребенка наблюдаются симптомы лейкоцитоза, ему необходимо сдать кровь на общий анализ. К симптомам относят:
- Быстрая утомляемость;
- Повышенная температура тела;
- Беспричинное появление синяков и кровоподтеков;
- Частое головокружение и потеря сознания;
- Потеря аппетита;
- Резкая потеря веса;
- Ухудшение зрения;
- Повышенная потливость.
Повышение лейкоцитов в крови ребенка является сопутствующим признаком болезни и симптомы лейкоцитоза будут аналогичны симптомам протекающего заболевания.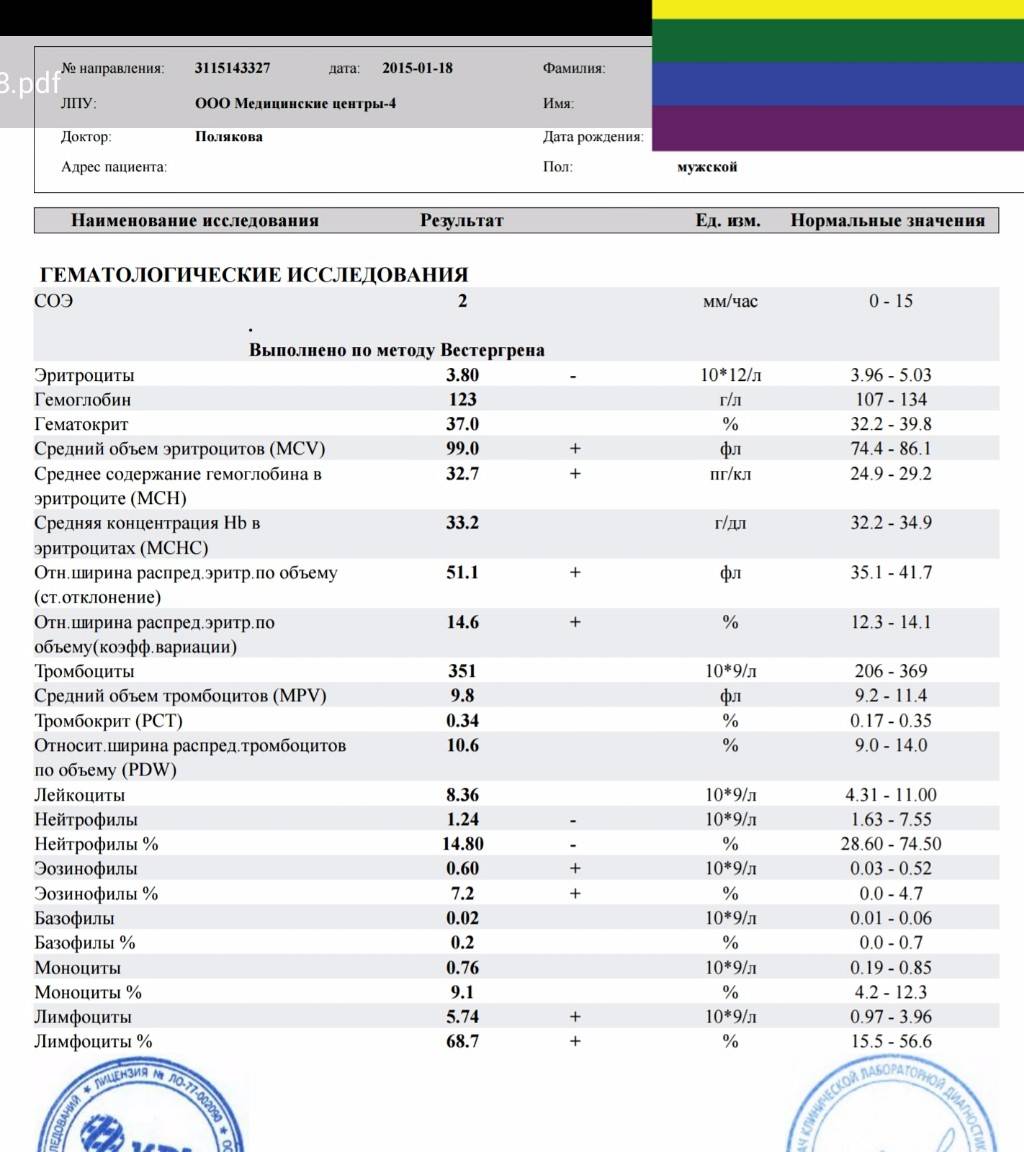 9 у детей с десяти лет и у взрослых
9 у детей с десяти лет и у взрослых
Отклонение от средних показателей этих цифр может стать причиной обращения к врачу.
Причины повышения лейкоцитов у детей
Основные причины повышения уровня лейкоцитов в крови ребенка связаны с воздействием на детский организм негативных факторов, провоцирующих заболевания. К ним относят:
- Инфекции в острой форме;
- Воспалительный процесс в хронической форме;
- Травма тканей;
- Неправильное питание;
- Повышенные психологические и физические нагрузки;
- Аллергическая реакция;
- Развитие онкологических заболеваний;
- Патология селезенки или печени.
У новорожденных повышение лейкоцитов может быть связано с попаданием в организм инфекции или с получением малышом травмы во время родов.
При выявлении повышенных лейкоцитов и определении причины врач подбирает курс лечения, соответствующий конкретному заболеванию.
Например, инфекционные заболевания лечатся антибиотиками, для блокировки воспалительных процессов назначаются противовоспалительные препараты. При травмах мягких тканей используют противомикробные средства, для корректировки неправильного питания назначают специальную диету, а аллергическая реакция снимается назначением антигистаминных препаратов.
При травмах мягких тканей используют противомикробные средства, для корректировки неправильного питания назначают специальную диету, а аллергическая реакция снимается назначением антигистаминных препаратов.
Последствия лейкоцитоза у детей
Повышенное количество лейкоцитов в крови у ребенка может быть причиной таких болезней, как рак или лимфома. Как и любая болезнь, бесконтрольное повышение лейкоцитов в крови ребенка может привести к тяжелым последствиям.
Запущенная форма любого заболевания лечится намного труднее и занимает больше времени, чем болезнь, выявленная в начале ее проявления. Отсутствие медикаментозного сопровождения приводит к переходу болезни в острую или хроническую форму с более тяжелыми симптомами, поэтому контроль и своевременное лечение поможет избежать трагических последствий.
Для предотвращения повышения количества лейкоцитов в крови ребенка важно проведение профилактических мер:
- Избегать переохлаждения;
- Наполнить рацион ребенка витаминами и микроэлементами;
- Наблюдать за психологическим и физическим состоянием ребенка;
- Регулярный контроль уровня лейкоцитов в крови ребенка.

Страховка от онкологии, страхование онкологических, критических, смертельных и иных тяжелых заболеваний | Страховая программа ВСК «Медицина без границ»
При любом онкологическом заболевании количество лейкоцитов в крови человека повышается, чаще всего за счет молодых форм. Повышение лейкоцитов в крови всегда говорит о наличии какого-нибудь воспалительного процесса в организме человека, опытный специалист по результату анализа всего может заподозрить некоторые заболевания и назначить дополнительные исследования. При выраженном онкологическом процессе в организме общий анализ крови обычно показывает, что уровень лейкоцитов повышен, в то же время гемоглобин понижен, а СОЭ находится выше нормальных показателей.
Уровень лейкоцитов при раке
При онкологическом заболевании анализ крови поможет своевременно предупредить о развитии заболевания и его осложнений.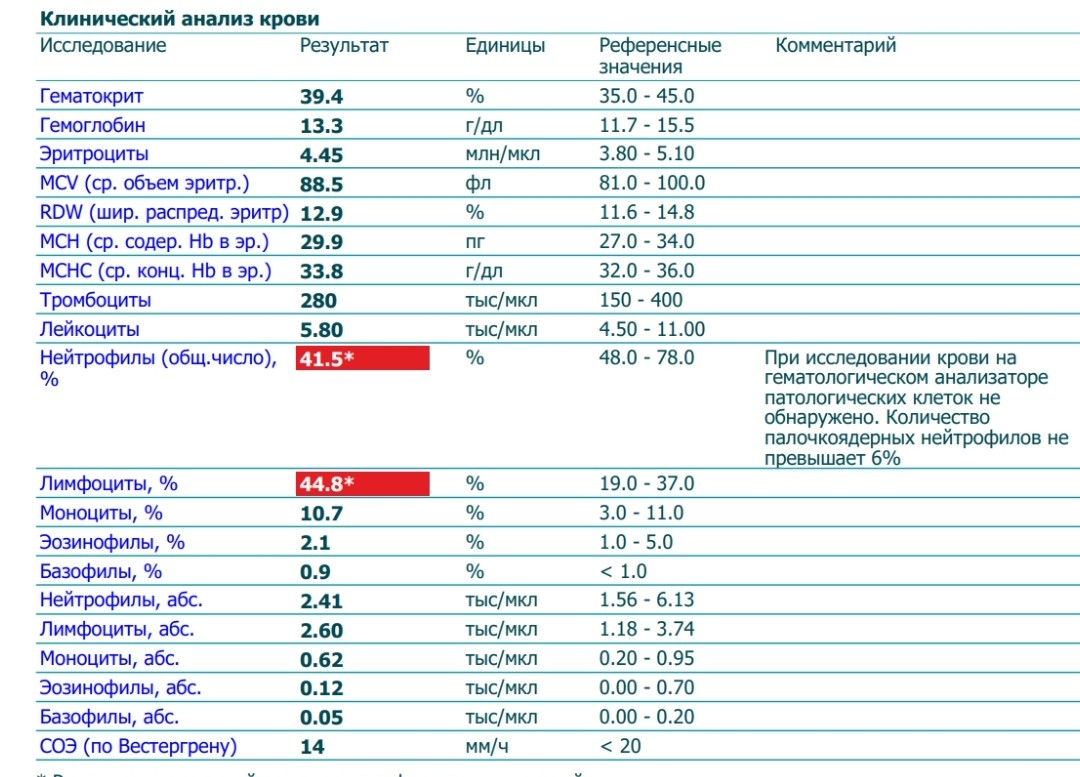 Поэтому важно знать какие должны быть нормальными показатели гемоглобина, лейкоцитов и СОЭ в общем анализе крови. При злокачественных новообразованиях изменяются и показатели биохимического анализа крови, но этот анализ назначается уже после общего.
Поэтому важно знать какие должны быть нормальными показатели гемоглобина, лейкоцитов и СОЭ в общем анализе крови. При злокачественных новообразованиях изменяются и показатели биохимического анализа крови, но этот анализ назначается уже после общего.
Норма белых клеток крови (лейкоцитов) здорового человека составляет 4-9×10*9, в некоторых лабораториях эти показатели расширены до 10,6×10*9. В норму этих показателей попадает до 95% человек, в некоторых случаях анализ может показывать повышенное количество лейкоцитов вследствие лабораторной ошибки.
Лейкоциты в крови могут быть повышены по многим причинам, например, вследствие сильных физических нагрузок, наличия инфекционного заболевания. Если есть вероятность онкологического заболевания, то о нем не судят лишь по общему анализу крови, назначают дополнительные исследования, сдается кровь на онкомаркеры и только после комплексного обследования устанавливается окончательный диагноз.
При раке уровень лейкоцитов будет вероятнее всего превышен и это может быть первым симптомом начала развития заболевания. Показатели могут достигать невероятных размеров, так как клетки образуют новые формы, которые направлены на борьбу с заболеванием. В некоторых случаях онкологическое заболевание называют белокровием именно по причине высокого содержания лейкоцитов в крови. Такой тип заболевания называется лейкозом и его лечением следует заниматься оперативно и без отлагательства. Более того, в зависимости от типа лейкоза, в крови пациента часто обнаруживаются молодые формы лейкоцитов: лимфобласты и миелобласты.
Показатели могут достигать невероятных размеров, так как клетки образуют новые формы, которые направлены на борьбу с заболеванием. В некоторых случаях онкологическое заболевание называют белокровием именно по причине высокого содержания лейкоцитов в крови. Такой тип заболевания называется лейкозом и его лечением следует заниматься оперативно и без отлагательства. Более того, в зависимости от типа лейкоза, в крови пациента часто обнаруживаются молодые формы лейкоцитов: лимфобласты и миелобласты.
Понижение уровня лейкоцитов в крови
При различных заболеваниях уровень лейкоцитов не всегда будет высоким, иногда показатели находятся ниже нормы. Показатели могут быть понижены при истощении, анемии, некоторых инфекционных заболеваниях.
Заболевания костного мозга, лейкоз, лучевая болезнь также могут привести к понижению уровня количества белых клеток в крови. Для определения точного диагноза необходимо пройти обследования и сдать дополнительные анализы.
Уровень лейкоцитов не в норме — какие анализы еще нужны?
Первый анализ крови, который чаще всего назначается после общего — это биохимический.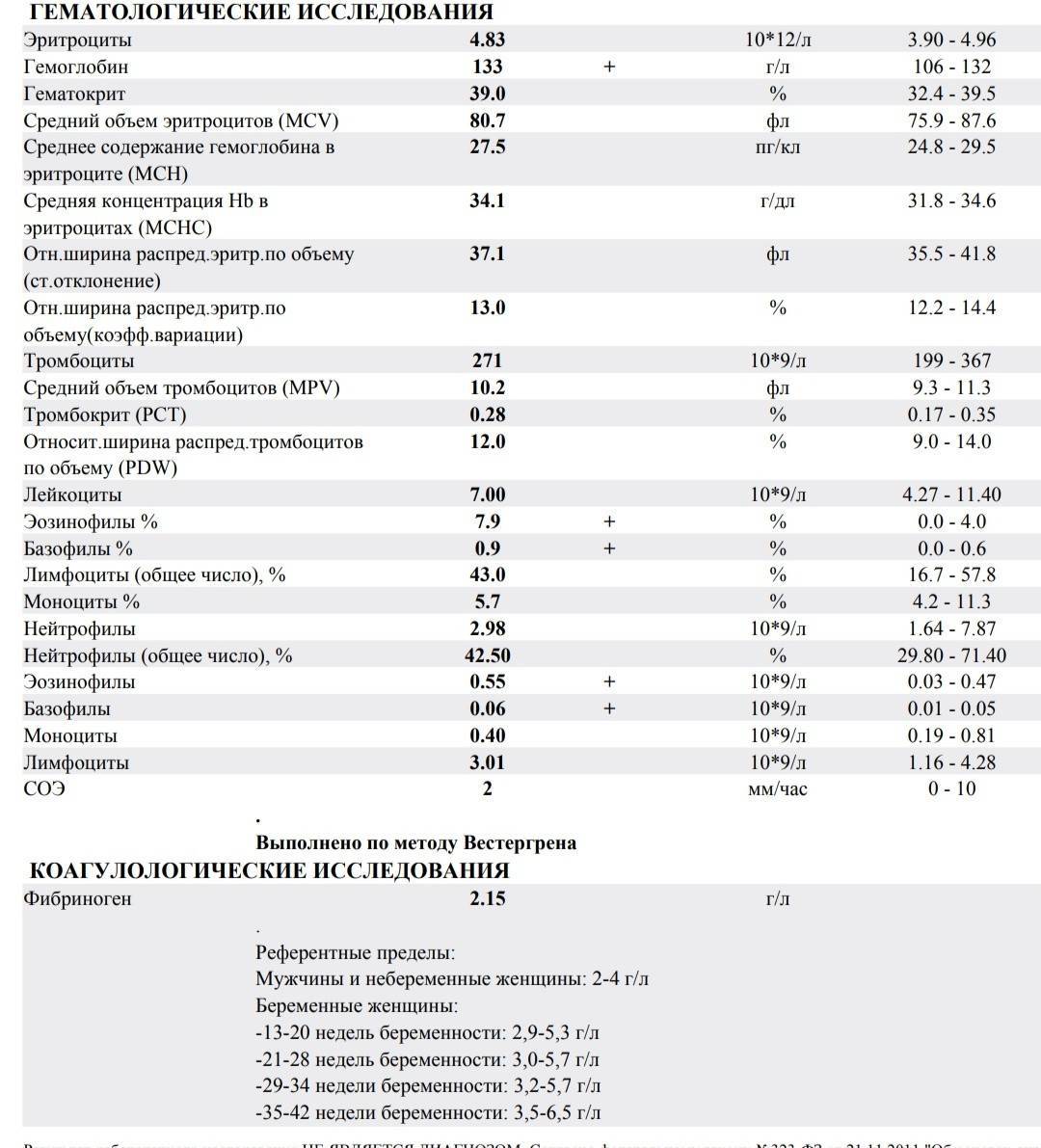 Данный анализ помогает обнаружить онкомаркеры. Показатели для каждого пациента индивидуальны, поэтому назначается несколько исследований для того, чтобы можно было проследить динамику. Такой анализ поможет определить наличие, размеры опухоли и ее локализацию, скорость прогрессирования. Если заболевание подтверждается, пациенту назначается биопсия, УЗИ и другие необходимые исследования.
Данный анализ помогает обнаружить онкомаркеры. Показатели для каждого пациента индивидуальны, поэтому назначается несколько исследований для того, чтобы можно было проследить динамику. Такой анализ поможет определить наличие, размеры опухоли и ее локализацию, скорость прогрессирования. Если заболевание подтверждается, пациенту назначается биопсия, УЗИ и другие необходимые исследования.
Если показатели находятся не в норме и есть сомнения по поводу полученного результата, проведите контрольное исследование в другой лаборатории. Повышенные и пониженные показатели не всегда свидетельствуют о наличии опухоли. Лейкоциты при раке могут постоянно изменяться и судить по ним о наличии опасного заболевания просто невозможно. Норма лейкоцитов для каждого своя, существуют определенные показатели, но и они могут изменяться от некоторых условий и особенностей жизни пациента. Обращение к грамотному врачу-специалисту и своевременное выявление заболевания — залог благоприятного исхода ситуации.
Лейкоцитарная формула (с микроскопией мазка крови при выявлении патологических изменений)
Лейкоцитарная формула – процентное соотношение различных форм лейкоцитов в сыворотке крови и подсчет их числа в единице объема. 9/л (10 в ст. 9/л).
9/л (10 в ст. 9/л).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за сутки перед сдачей крови.
- Не принимать пищу за 2-3 часа до исследования (можно пить чистую негазированную воду).
- Исключить физическое и эмоциональное перенапряжение и не курить за 30 минут до исследования.
Общая информация об исследовании
Лейкоциты, как и другие клетки крови, образуются в костном мозге. Основная их функция – борьба с инфекцией, а также ответ на повреждение тканей.
В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Лейкоциты образуются из стволовых клеток костного мозга. Они живут недолго, поэтому происходит их постоянное обновление.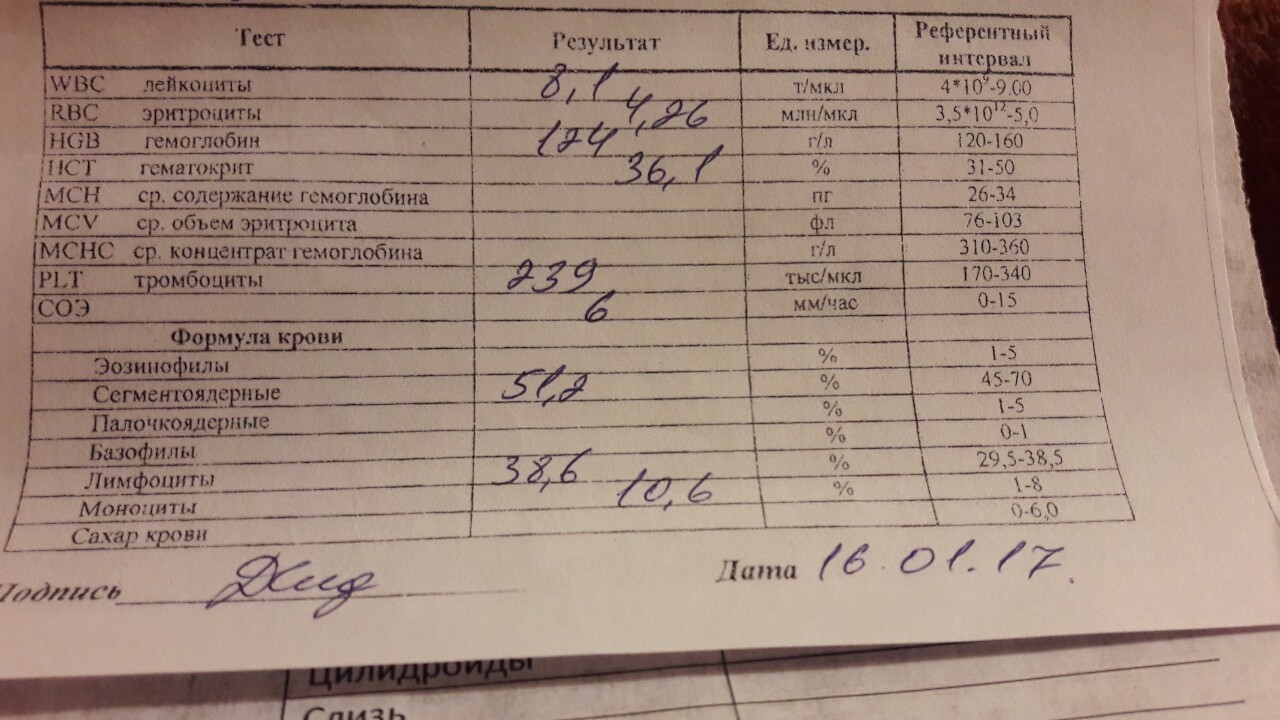 Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем «общения» с использованием определенных веществ – цитокинов.
Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем «общения» с использованием определенных веществ – цитокинов.
Долгое время лейкоцитарную формулу высчитывали вручную, однако современные анализаторы позволяют гораздо точнее проводить исследование в автоматическом режиме (врач смотрит 100-200 клеток, анализатор – несколько тысяч). Если анализатором определяются атипичные формы клеток либо выявляются значительные отклонения от референсных значений, то лейкоцитарная формула дополняется микроскопическим исследованием мазка крови, который позволяет диагностировать некоторые заболевания, такие как, например, инфекционный мононуклеоз, определить степень тяжести инфекционного процесса, описать тип выявленных атипичных клеток при лейкозе.
Нейтрофилы – наиболее многочисленные из лейкоцитов – первыми начинают бороться с инфекцией и первыми появляются в месте повреждения тканей. Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами. Эти названия, однако, относятся только к зрелым нейтрофилам. Созревающие формы (юные, палочкоядерные) содержат цельное ядро.
Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами. Эти названия, однако, относятся только к зрелым нейтрофилам. Созревающие формы (юные, палочкоядерные) содержат цельное ядро.
В очаге инфекции нейтрофилы окружают бактерии и ликвидируют их путем фагоцитоза.
Лимфоциты – одно из важнейших звеньев иммунной системы, они имеют большое значение в уничтожении вирусов и борьбе с хронической инфекцией. Существует два вида лимфоцитов – Т и В (в лейкоцитарной формуле подсчета видов лейкоцитов по отдельности нет). B-лимфоциты вырабатывают антитела – специальные белки, которые связываются с чужеродными белками (антигенами), находящимися на поверхности вирусов, бактерий, грибов, простейших. Окруженные антителами клетки, содержащие антигены, доступны для нейтрофилов и моноцитов, которые убивают их. Т-лимфоциты способны разрушать зараженные клетки и препятствовать распространению инфекции. Также они распознают и уничтожают раковые клетки.
Моноцитов в организме не очень много, однако они осуществляют крайне важную функцию. После непродолжительной циркуляции в кровяном русле (20-40 часов) они перемещаются в ткани, где превращаются в макрофаги. Макрофаги способны уничтожать клетки, так же как нейтрофилы, и держать на своей поверхности чужеродные белки, на которые реагируют лимфоциты. Они играют роль в поддержании воспаления при некоторых хронических воспалительных заболеваниях, таких как ревматоидный артрит.
Эозинофилов в крови содержится небольшое количество, они тоже способны к фагоцитозу, однако в основном играют другую роль – борются с паразитами, а также принимают активное участие в аллергических реакциях.
Базофилов в крови также немного. Они перемещаются в ткани, где превращаются в тучные клетки. Когда они активируются, из них выделяется гистамин, обусловливающий симптомы аллергии (зуд, жжение, покраснение).
Для чего используется исследование?
- Для оценки способности организма противостоять инфекции.

- Для определения степени выраженности аллергии, а также наличия в организме паразитов.
- Для выявления неблагоприятного воздействия некоторых лекарственных препаратов.
- Для оценки иммунного ответа на вирусные инфекции.
- Для дифференциальной диагностики лейкозов и для оценки эффективности их лечения.
- Для контроля за воздействием на организм химиотерапии.
Когда назначается исследование?
- Совместно с общим анализом крови при плановых медицинских осмотрах, подготовке к хирургическому вмешательству.
- При инфекционном заболевании (или подозрении на него).
- Если есть подозрение на воспаление, аллергическое заболевание или заражение паразитами.
- При назначении некоторых лекарственных препаратов.
- При лейкозах.
- При контроле за различными заболеваниями.
Что означают результаты?
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов.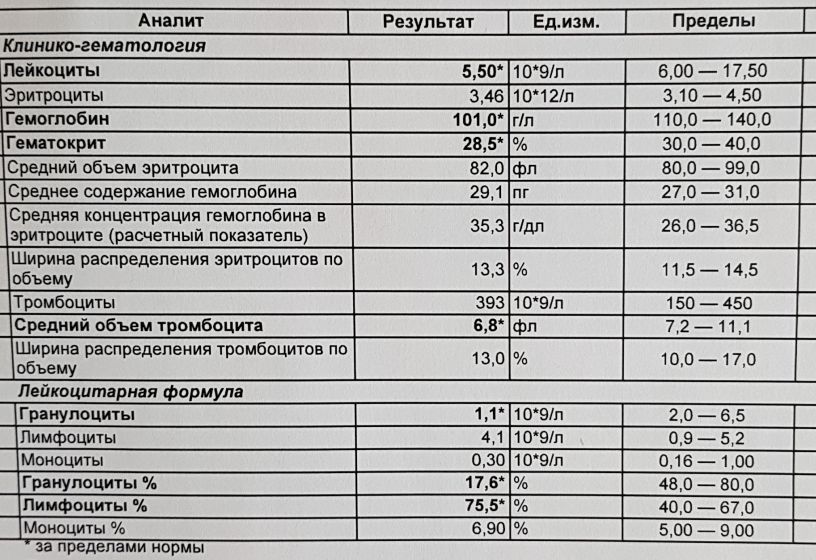 9/л
9/л
Нейтрофилы, %
|
Возраст
|
Референсные значения
|
|
Меньше 1 года
|
16 — 45 %
|
|
1-2 года
|
28 — 48 %
|
|
2-4 года
|
32 — 55 %
|
|
4-6 лет
|
32 — 58 %
|
|
6-8 лет
|
38 — 60 %
|
|
8-10 лет
|
41 — 60 %
|
|
10-16 лет
|
43 — 60 %
|
|
Больше 16 лет
|
47 — 72 %
|
Чаще всего уровень нейтрофилов повышен при острых бактериальных и грибковых инфекциях. Иногда в ответ на инфекцию продукция нейтрофилов увеличивается столь значительно, что в кровяное русло выходят незрелые формы нейтрофилов, увеличивается количество палочкоядерных. Это называется сдвигом лейкоцитарной формулы влево и свидетельствует об активности ответа костного мозга на инфекцию.
Иногда в ответ на инфекцию продукция нейтрофилов увеличивается столь значительно, что в кровяное русло выходят незрелые формы нейтрофилов, увеличивается количество палочкоядерных. Это называется сдвигом лейкоцитарной формулы влево и свидетельствует об активности ответа костного мозга на инфекцию.
Встречается и сдвиг лейкоцитарной формулы вправо, когда количество палочкоядерных форм уменьшается и увеличивается количество сегментоядерных. Так бывает при мегалобластных анемиях, заболеваниях печени и почек.
Другие причины повышения уровня нейтрофилов:
- системные воспалительные заболевания, панкреатит, инфаркт миокарда, ожоги (как реакция на повреждение тканей),
- онкологические заболевания костного мозга.
Количество нейтрофилов может уменьшаться при:
- массивных бактериальных инфекциях и сепсисе, в случаях когда костный мозг не успевает воспроизводить достаточно нейтрофилов,
- вирусных инфекциях (гриппе, кори, гепатите В),
- апластической анемии (состоянии, при котором угнетена работа костного мозга), B12-дефицитной анемии,
- онкологических заболеваниях костного мозга и метастазах других опухолей в костный мозг.
 9/л
9/лЛимфоциты, %
Возраст
Референсные значения
Меньше 1 года
45 — 75 %
1-2 года
37 — 60 %
2-4 года
33 — 55 %
4-6 лет
33 — 50 %
6-8 лет
30 — 50 %
8-10 лет
30 — 46 %
10-16 лет
30 — 45 %
Больше 16 лет
19 — 37 %
Причины повышенного уровня лимфоцитов:
- инфекционный мононуклеоз и другие вирусные инфекции (цитомегаловирус, краснуха, ветряная оспа, токсоплазмоз),
- некоторые бактериальные инфекции (туберкулез, коклюш),
- онкологические заболевания костного мозга (хронический лимфолейкоз) и лимфоузлов (неходжкинская лимфома).
 9/л
9/лМоноциты, %
Возраст
Референсные значения
Меньше 1 года
4 — 10 %
1 — 2 года
3 — 10 %
Больше 2 лет
3 — 12 %
Причины повышения уровня моноцитов:
- острые бактериальные инфекции,
- туберкулез,
- подострый бактериальный эндокардит,
- сифилис,
- онкологические заболевания костного мозга и лимфоузлов,
- рак желудка, молочных желез, яичников,
- заболевания соединительной ткани,
- саркоидоз.
 9/л
9/лЭозинофилы, %
Возраст
Референсные значения
Меньше 1 года
1 — 6 %
1 — 2 года
1 — 7 %
2 — 4 года
1 — 6 %
Больше 4 лет
1 — 5 %
Наиболее распространенные причины повышения уровня эозинофилов:
- аллергические заболевания (бронхиальная астма, сенная лихорадка, пищевая аллергия, экзема),
- заражение паразитическими червями,
- аллергическая реакция на лекарственные препараты (антибиотики, аллопуринол, гепарин, пропранолол и др.
 9/л.
9/л.Базофилы, %: 0 — 1,2 %.
Увеличение содержания базофилов встречается редко: при онкологических заболеваниях костного мозга и лимфоузлов, истинной полицитемии, аллергических заболеваниях.
Уменьшаться количество базофилов может при острой фазе инфекции, гипертиреозе, длительной терапии кортикостероидами (преднизолоном).
Скачать пример результатаТакже рекомендуется
Кто назначает исследование?
Врач общей практики, терапевт, педиатр, хирург, инфекционист, гематолог, гинеколог, уролог.
Расшифровка анализа крови — клиника «Скандинавия»
После сдачи крови мы остаемся один на один с длинным списком показателей, а иногда и с пугающими пометками «выше нормы» или «ниже нормы». Разберемся, что скрывается за аббревиатурами, и почему цифры могут меняться.-
Клинический анализ крови назначают для определения количества клеток, их внешних параметров и соотношения с жидкой частью крови — плазмой. Обычно это нужно для проверки общего состояния организма, определения воспаления. Подсчет ведет автоматический прибор, но это может делать и врач, рассматривая мазок в микроскопе.
Обычно это нужно для проверки общего состояния организма, определения воспаления. Подсчет ведет автоматический прибор, но это может делать и врач, рассматривая мазок в микроскопе.
Чтобы получить корректные результаты, надо как следует подготовиться к сдаче. Основная рекомендация — сдавать анализ утром на голодный желудок. Врач может дать дополнительные инструкции, например, за день не есть жирную пищу, не употреблять алкоголь или избегать физической нагрузки. Этим рекомендациям необходимо следовать.
RBC (Red blood cells) — абсолютное число эритроцитов
Эритроциты — это красные клетки крови. Они содержат белок гемоглобин, который связывает и переносит кислород и углекислый газ. Таким образом, эритроциты выполняют важную транспортную функцию, поэтому в крови их больше других клеток.
Если эритроцитов или гемоглобина очень мало, такое состояние называют анемией. Ее появление связывают с дефицитом железа, витамина B12, фолиевой кислоты. Анемия часто сопровождает беременность.
Анемия часто сопровождает беременность.
Повышение числа эритроцитов называется эритроцитоз или полицитемия. Повышение может быть относительным, например, при обезвоживании, диарее или курении, когда плазмы становится меньше.
А может быть абсолютным, когда производство эритроцитов резко увеличивается. Причиной могут быть мутации стволовых клеток костного мозга — прародителей эритроцитов, или рост уровня гормона эритропоэтина. С таким состоянием сталкиваются жители высокогорья, где кислорода недостаточно. Опухоли тоже могут влиять на производство эритропоэтина.
HGB — концентрация гемоглобина в крови
Гемоглобин — это сложный белок в эритроцитах. В норме он связывается с молекулами кислорода и углекислого газа. Количество гемоглобина отличается в зависимости от возраста и пола.
Недостаток гемоглобина указывает на анемию, но чтобы установить ее причину нужны дополнительные обследования. Избыток гемоглобина, так же как и эритроцитов, может быть относительным, как при обезвоживании, или абсолютным, на фоне высотной гипоксии, высокого уровня эритропоэтина и других факторов.
Избыток гемоглобина, так же как и эритроцитов, может быть относительным, как при обезвоживании, или абсолютным, на фоне высотной гипоксии, высокого уровня эритропоэтина и других факторов.
Эритроцитарные индексы (MCV, MCH, MCHC)
В анализе крови описаны параметры эритроцитов, или эритроцитарные индексы. Они помогают установить причину анемии, так как колебание этих показателей говорит о нарушении процесса продукции эритроцитов.
MCV — средний объем эритроцита
По величине этого параметра можно классифицировать анемию.
Микроцитоз — уменьшение параметра. Дело может быть в дефиците железа или нарушении синтеза гемоглобина — талассемии.
Макроцитоз — увеличение параметра. Может наблюдаться при дефиците витаминов В12, фолиевой кислоты, заболеваниях печени и нарушениях работы костного мозга.
MCH — среднее содержание гемоглобина в отдельном эритроците
Причиной снижения MCH может быть дефицит железа или нарушение производства гемоглобина. Повышаться MCH может при дефиците витамина В12, фолиевой кислоты.
Повышаться MCH может при дефиците витамина В12, фолиевой кислоты.
MCHC — средняя концентрация гемоглобина в эритроцитарной массе
Это показатель насыщенности эритроцита гемоглобином. Низкие значения MCHC характерны для железодефицитной анемии, а очень высокие могут отражают сфероцитоз или агглютинацию— слипание эритроцитов.
RDW — распределение эритроцитов по объему
Параметр RDW оценивает неоднородность группы эритроцитов по объему. Если этот параметр повышен, значит неоднородность высокая — встречаются слишком крупные и слишком мелкие эритроциты.
Повышение RDW характерно для железодефицитной анемии, миелодиспластического
синдрома — нарушения созревания клеток костного мозга, хронической болезни печени и почек, колоректального рака.
Если нестандартных клеток в пробе слишком много, в результатах анализа могут появиться пометки: анизоцитоз — наличие клеток с измененным размером, анизохромия — с измененной окраской, пойкилоцитоз — с измененной формой. Это характерно для разных видов анемии.
Это характерно для разных видов анемии.
B-Ret — ретикулоциты
Это молодые клетки-предшественники эритроцитов, которые образуются в костном мозге и в небольшом количестве циркулируют в крови.
Ретикулоцитов в крови становится больше, когда костный мозг получает сигнал о необходимости повышенного производства эритроцитов. Это может происходить при гемолитической анемии, состоянии при котором эритроциты разрушаются быстрее, чем положено.
Снижение количества ретикулоцитов наблюдается в случае нарушения работы костного мозга при апластической анемии, а также при дефиците железа, витамина В12 и фолиевой кислоты, заболеваний почек и печени.
НCT — гематокрит
Этот показатель отражает соотношение объема эритроцитов и жидкой части крови, то есть показывает, насколько кровь густая.
Если показатель повышен, скорее всего в организме имеется дефицит жидкости. Это наиболее распространенная причина высокого гематокрита. Другие возможные причины — заболевания легких, врожденный порок сердца и полицитемия — заболевание, которому свойственно увеличение числа клеток крови.
Если гематокрит понижен, это может указывать на дефицит железа, витамина B12 и фолиевой кислоты, заболевания почек или костного мозга, таких как лейкемия, лимфома, множественная миелома.
PLT — тромбоциты
Тромбоциты — это маленькие кровяные пластинки. При повреждении сосуда они направляются к месту аварии и участвуют в образовании тромба для остановки кровотечения.
Снижение количества тромбоцитов — тромбоцитопения. Она может быть следствием нарушения работы костного мозга, в котором образуются клетки крови. Причины: апластическая анемия, лейкозы, дефицит витамина B12. Другие причины — разрушение тромбоцитов из-за аутоиммунной патологии или от воздействия некоторых лекарственных препаратов.
Существует и естественное снижение числа тромбоцитов во время менструации или беременности, которое в большинстве случаев не является патологией.
Иногда тромбоцитопения бывает ложной из-за того, что тромбоциты склеиваются в пробирке под действием реагента.
Повышение количества тромбоцитов называется тромбоцитоз или тромбоцитемия. Такое состояние может быть следствием хронических воспалительных процессов, например, ревматоидного артрита или туберкулеза. Тромбоцитоз также наблюдается при острых инфекциях, железодефицитной анемии и после удаления селезенки. Увеличение количества тромбоцитов может наблюдаться при нарушении работы костного мозга — миелопролиферативных заболеваниях.
MPV — средний объем тромбоцита
Уменьшение показателя MPV наблюдается при нарушении образования клеток крови в
костном мозге, например при апластической анемии, а также под воздействием некоторых лекарств.
Увеличение MPV происходит при повышенной активности костного мозга: в кровь поступают более молодые тромбоциты крупного размера. К этому может привести повышенное разрушение тромбоцитов, миелопролиферативные заболевания, преэклампсия во время беременности.
WBC (white blood cells) — абсолютное содержание лейкоцитов
Лейкоциты — это белые кровяные тельца. Их основная функция — защищать организм от любых патогенов и опухолевых клеток.
Лейкоцитами называют несколько групп клеток: нейтрофилы, лимфоциты, эозинофилы, моноциты и базофилы. Каждая из них выполняет отдельную функцию.
В анализе крови общее количество лейкоцитов указывается в абсолютном значении — количество клеток в литре. А каждую группу указывают либо в процентном отношении от общего числа лейкоцитов, либо также в абсолютном значении.
Если общее число лейкоцитов колеблется, важно определить, за счет какой группы произошло изменение.
Снижение числа лейкоцитов — лейкопения. Она наблюдается при нарушении работы костного мозга, аутоиммунных заболеваниях, лейкозе. Падение уровня лейкоцитов характерно для некоторых инфекций, например, ВИЧ или гепатит. Может возникнуть на фоне химиотерапии, а также некоторых лекарственных препаратов (гастропротекторы, антипсихотические).
Повышение лейкоцитов — лейкоцитоз. Он может быть как физиологическим, так и
патологическим. Физиологический лейкоцитоз, то есть естественный, помогает организму бороться с инфекцией. Для патологического лейкоцитоза много причин. Он может быть признаком воспаления, опухолеи, нарушения работы костного мозга, приема кортикостероидов.
NEUT — нейтрофилы
Нейтрофилы, или нейтрофильные гранулоциты — одна из групп лейкоцитов. Их основная функция — защита организма от бактериальной и грибковой инфекции.
Снижение нейтрофилов — нейтропения. К этому состоянию приводят применение некоторых препаратов, воздействие облучения, инфекции, дефицит витамина В12, апластические анемии, иммунодефициты, аутоиммунные заболевания.
Повышение числа нейтрофилов — нейтрофилия. Наблюдается при воспалительных реакциях, инфекционном процессе, опухолях и аутоиммунных заболеваниях, например, ревматоидном артрите.
LYM — лимфоциты
Лимфоциты — еще одна группа лейкоцитов, это главные клетки иммунной системы. Они борются с патогенами, формируют длительный иммунитет, уничтожают опухолевые клетки, а также отвечают за толерантность иммунной системы к собственным клеткам и тканям.
Снижение числа лимфоцитов — лимфопения. Причины лимфопении: вирусные инфекции — грипп, гепатит, туберкулез и ВИЧ, голодание, сильные физические нагрузки, прием гормона преднизона, химиотерапия, аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, миастения), некоторые виды рака (лейкемия и лимфома).
Повышение лимфоцитов — лимфоцитоз характерно для инфекций: ветрянка, корь, мононуклеоз, а также может быть признаком опухолевого процесса.
EOS — эозинофилы
Эозинофилы — очередная группа лейкоцитов. Основная функция — борьба с многоклеточными паразитами. Кроме того, эозинофилы принимают участие в формировании аллергических реакций.
Повышение количества эозинофилов в крови — эозинофилия. На этот параметр нужно обратить внимание, потому что в основном эозинофилы находятся в тканях, в крови их совсем мало — 0,5 — 2% от общего числа лейкоцитов.
Частые причины эозинофилии: аллергические заболевания, такие как бронхиальная астма, пищевая или лекарственная аллергия, поллиноз. В списке причин — поражение паразитами: аскаридами, эхинококком, лямблиями и другими. Редкие случаи эозинофилии наблюдаются при раке — лимфоме и лейкемии.
MON — моноциты
Моноциты — группа лейкоцитов. Их главная функция — поглощение чужеродных клеток и представление их другим клеткам иммунной системы. Они также активируют продукцию цитокинов — белков, отвечающих за воспалительный ответ организма. В основном моноциты циркулируют в тканях, в крови их немного.
Повышение моноцитов — моноцитоз. Это состояние наблюдается при инфекциях: ветрянка, малярия, брюшной тиф, туберкулез, сифилис. Характерно для аутоиммунных заболеваний, а также опухолевых заболеваниях крови — лейкозах.
Снижение моноцитов — моноцитопения. Может возникнуть в результате инфекций: ВИЧ, вирус Эпштейна-Барр, аденовирус. А еще наблюдается при химиотерапии, лимфоме, лейкозе.
BAS — базофилы
Базофилы — разновидность лейкоцитов. Основная функция — участие в воспалительных и аллергических реакциях. Изменение количества этих клеток в крови встречается редко.
Повышенное содержание базофилов — базофилия. Может наблюдаться при гипотиреозе — стойком недостатке гормонов щитовидной железы, а также при заболеваниях костного мозга.
Уменьшение числа базофилов — базопения. Она может появляться в ответ на тиреотоксикоз — избыток гормона щитовидной железы, а также при реакции острой гиперчувствительности и инфекциях.
Теперь, заметив изменения в клиническом анализе крови, вы сможете предположить
возможную причину. Но не ставьте диагноз самостоятельно, тем более лишь по одному показателю. Обязательно обратитесь к врачу для точной интерпретации, назначения дополнительных анализов и выбора тактики лечения.причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эозинофилия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Эозинофилия – это состояние, при котором отмечается повышение уровня эозинофилов в крови. Эозинофилы представляют собой один из видов белых клеток крови – лейкоцитов, образуются в костном мозге, откуда попадают в кровоток. Повышение их количества отмечается при паразитарных и аллергических заболеваниях, туберкулезе, инфекционных процессах и некоторых других состояниях и заболеваниях, требующих полноценного обследования и специфической терапии.
Разновидности эозинофилии
По количеству клеток в единице крови различают следующие эозинофилии:
- легкая, когда содержание эозинофилов составляет от 500 до 1500 в микролитре крови;
- умеренная, когда содержание эозинофилов составляет от 1500 до 5000 в микролитре крови;
- выраженная, когда содержание эозинофилов составляет более 5000 в микролитре крови.
По причине возникновения различают:- первичную, или клональную эозинофилию, которая наблюдается при патологиях крови;
- вторичную, или реактивную эозинофилию, которая развивается как ответная реакция на аллергены, паразитарные инвазии и т.д.
- идиопатическую, или транзиторную эозинофилию, причины которой выяснить не удается.
Возможные причины эозинофилии
В наибольшей степени эозинофилы задействованы в иммунном ответе с выраженным аллергическим компонентом.
Аллергическая реакция является одной из форм ответа организма на проникновение извне чужеродных агентов (аллергенов).
Аллергеном может стать практически любое вещество, однако чаще в роли аллергена выступают белки. При первом попадании аллергена в организм клетки лимфоциты начинают вырабатывать особый вид антител IgE, играющих ключевую роль в развитии аллергической реакции при повторном контакте организма с данным аллергеном. Антитела активируют эозинофилы, приводя к их повышенному содержанию в крови.Заболевания, при которых повышаются эозинофилы крови
Эозинофилия является характерным проявлением аллергических заболеваний и состояний, таких как:
- аллергический ринит и конъюнктивит;
- атопический дерматит;
- бронхиальная астма;
- пищевая аллергия и др.
Другая причина повышения уровня эозинофилов в крови — глистные инвазии, или гельминтозы (аскаридоз, токсокароз, энтеробиоз и др.).
С одной стороны, эозинофилы обладают противопаразитарной активностью, за счет способности выделять эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. С другой стороны, продукты метаболизма гельминтов вызывают реакцию гиперчувствительности, для которой свойственны симптомы аллергии.
Следующая группа заболеваний, протекающих с повышением количества эозинофилов, — ревматологические патологии, или системные воспалительные заболевания соединительной ткани. Данные заболевания в абсолютном большинстве случаев являются аутоиммунными.
В основе аутоиммунных процессов лежит нарушение распознавания клетками иммунной системы собственных тканей, в результате чего они воспринимаются как чужеродные. Против них начинают вырабатываться антитела, и запускается воспалительный процесс.
Одним из аутоиммунных заболеваний, для которого характерна эозинофилия, является разновидность васкулита (воспаления сосудов) – эозинофильный гранулематоз с полиангиитом, или синдром Черджа–Стросса (воспаление мелких и средних кровеносных сосудов).Эозинофилия может свидетельствовать о наличии в организме злокачественного процесса. Это связано с тем, что клетки злокачественных опухолей вырабатывают, среди прочего, вещества, стимулирующие образование эозинофилов. Так, эозинофилия является частым симптомом хронического миелолейкоза.
К каким врачам обращаться при эозинофилии
Эозинофилия не является самостоятельным заболеванием, но может быть признаком аллергических, аутоиммунных, инфекционных патологий.
Поэтому сначала можно обратиться к
терапевту (врачу общей практики) или
педиатру, если пациентом является ребенок. Зачастую данных, собранных в процессе опроса и клинического осмотра пациента, может оказаться достаточно для направления на прием к узкопрофильному специалисту. Так, при впервые выявленном аллергическом заболевании требуется консультация аллерголога-иммунолога, при гельминтозе — врача-инфекциониста, а при подозрении на аутоиммунный процесс – ревматолога.Диагностика и обследование при эозинофилии
После тщательного сбора анамнеза и выявления ключевых фактов развития заболевания назначают лабораторные обследования.Клинический анализ крови с определением лейкоцитарной формулы необходим для определения количества эозинофилов. В данном исследовании важно провести микроскопию мазка, которая позволяет не только достоверно подсчитать количество эозинофилов, но и выявить наличие в крови специфических клеток, характерных, например, для лейкоза и некоторых аутоиммунных заболеваний.
Заболевания белых кровяных телец у детей — Симптомы и причины
Мы приветствуем пациентов в клинике Mayo Clinic
Ознакомьтесь с нашими мерами безопасности в ответ на COVID-19.
Записаться на прием.
Обзор
В вашем организме вырабатываются белые кровяные тельца (лейкоциты), которые помогают бороться с бактериальными инфекциями, вирусами и грибками. Если у вашего ребенка слишком мало или слишком много белых кровяных телец, в целом это означает следующее:
- Низкое количество лейкоцитов (лейкопения) означает, что в крови циркулирует слишком мало лейкоцитов.Длительное снижение количества лейкоцитов увеличивает риск инфекций и может быть вызвано рядом различных заболеваний и состояний.
- Высокое количество лейкоцитов (лейкоцитоз) означает, что в крови циркулирует слишком много лейкоцитов, обычно в результате инфекции. Ряд различных заболеваний и состояний может вызывать длительное повышение количества лейкоцитов.
Есть несколько типов белых кровяных телец, каждый из которых борется с различными болезнями.Основные типы:
- Нейтрофилы
- Лимфоциты
- Моноциты
- Эозинофилы
- Базофилы
Заболевания лейкоцитов, связанные с определенным типом лейкоцитов, включают:
- Нейтропения. Нейтропения (noo-troe-PEE-nee-uh) — это низкое количество нейтрофилов, типа лейкоцитов, которые борются с инфекциями грибков и бактерий. Нейтропения может быть вызвана раком или заболеваниями, расстройствами или инфекциями, повреждающими костный мозг.Кроме того, некоторые лекарства и другие заболевания или состояния могут вызывать нейтропению.
- Лимфоцитопения. Лимфоцитопения (lim-foe-sie-toe-PEE-nee-uh) — это уменьшение лимфоцитов, типа лейкоцитов, которые, помимо прочего, защищают ваше тело от вирусных инфекций. Лимфоцитопения может быть результатом наследственного синдрома, быть связана с определенными заболеваниями или быть побочным эффектом от лекарств или других методов лечения.
- Нарушения моноцитов. Моноциты помогают избавиться от мертвых или поврежденных тканей и регулируют иммунный ответ вашего организма. Инфекции, рак, аутоиммунные заболевания и другие состояния могут вызвать увеличение количества моноцитов. Уменьшение количества может быть результатом токсинов, химиотерапии и других причин.
- Эозинофилия. Эозинофилия (e-o-sin-o-FIL-e-uh) — это повышенное, чем обычно, количество эозинофильных клеток, типа белых кровяных телец, борющихся с болезнями. Эозинофилия может быть вызвана множеством состояний и расстройств, чаще всего аллергической реакцией или паразитарной инфекцией.
- Базофильные расстройства. Базофилы составляют лишь небольшое количество лейкоцитов, но они играют роль в заживлении ран, инфекциях и аллергических реакциях. Уменьшение количества базофилов может быть результатом аллергических реакций или инфекций. Повышенное количество может быть вызвано определенными типами рака крови или другими заболеваниями.
Продукты и услуги
Показать больше товаров от Mayo Clinic
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Лечение заболеваний белых кровяных телец у детей в клинике Мэйо
29 апреля 2020 г.
Показать ссылки
- Hoffman R, et al. Нейтрофильный лейкоцитоз, нейтропения, моноцитоз и моноцитопения. В кн .: Гематология: основные принципы и практика. 6-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2013. http://www.clinicalkey.com. По состоянию на февраль.1, 2017.
- Coates TD. Обзор нейтропении у детей и подростков. http://www.uptodate.com/home. Доступ 30 января 2017 г.
- Coates TD. Подходите к пациенту с нейтрофилией. http://www.uptodate.com/home. По состоянию на 1 февраля 2017 г.
- Определение лейкоцитов. Национальный институт рака. https://www.cancer.gov/publications/ dictionaries/cancer-terms?cdrid=45993. По состоянию на 1 февраля 2017 г.
- AskMayoExpert. Нейтропения. Рочестер, Миннесота.: Фонд Мэйо медицинского образования и исследований; 2016.
- Лимфоцитопения. Руководство Merck Professional Version. http://www.merckmanuals.com/professional/matology-and-oncology/leukopenias/lymphocytopenia. Доступ 31 января 2017 г.
- Моноцитопения. Руководство Merck Professional Version. http://www.merckmanuals.com/professional/matology-and-oncology/leukopenias/monocytopenia. Доступ 31 января 2017 г.
- Адкинсон Н.Ф. и др. Эозинофилия и расстройства, связанные с эозинофилами.В: Аллергия Миддлтона: принципы и практика. 8-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2014. http://www.clinicalkey.com. По состоянию на 1 февраля 2017 г.
- Адкинсон Н.Ф. и др. Биология базофилов. В: Аллергия Миддлтона: принципы и практика. 8-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2014. http://www.clinicalkey.com. По состоянию на 1 февраля 2017 г.
- Riggin EA. Allscripts EPSi. Клиника Мэйо, Рочестер, Миннесота, 9 января 2017 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo Clinic
Заболевания белых кровяных телец у детей
Признаки и симптомы детской лейкемии
Многие симптомы лейкемии у детей могут иметь и другие причины, и чаще всего эти симптомы не вызваны лейкемией.Тем не менее, если у вашего ребенка есть какие-либо из них, важно, чтобы его осмотрел врач, чтобы можно было найти причину и при необходимости вылечить.
Лейкемия начинается в костном мозге, где образуются новые клетки крови. Симптомы лейкемии часто возникают из-за проблем с костным мозгом. Поскольку лейкозные клетки накапливаются в костном мозге, они могут вытеснять нормальные клетки крови. В результате ребенку может не хватать нормальных эритроцитов, лейкоцитов и тромбоцитов. Эти нехватки обнаруживаются в анализах крови, но также могут вызывать симптомы.Клетки лейкемии могут также проникать в другие части тела, что также может вызывать симптомы.
Симптомы низкого количества эритроцитов (анемия): Красные кровяные тельца переносят кислород ко всем клеткам тела. Нехватка эритроцитов может вызвать такие симптомы, как:
- Чувство усталости (утомляемость)
- Чувствую себя слабым
- Холодно
- Чувство головокружения или дурноты
- Одышка
- Бледная кожа
Симптомы недостатка нормальных лейкоцитов: Лейкоциты помогают организму бороться с микробами.У детей с лейкемией часто наблюдается повышенное количество лейкоцитов, но большинство из них — лейкозные клетки, которые не защищают от инфекции, а нормальных лейкоцитов недостаточно. Это может привести к:
- Инфекции , которые могут возникнуть из-за нехватки нормальных лейкоцитов. Дети с лейкемией могут заболеть инфекциями, которые, кажется, не проходят, или они могут заболеть одной инфекцией за другой.
- Лихорадка , которая часто является основным признаком инфекции.Но у некоторых детей может подниматься температура без инфекции.
Симптомы низкого количества тромбоцитов в крови: Тромбоциты в крови обычно помогают остановить кровотечение. Нехватка тромбоцитов может привести к:
- Легкие синяки и кровотечения
- Частые или сильные носовые кровотечения
- Кровоточивость десен
Боль в костях или суставах: Эта боль вызвана скоплением лейкозных клеток у поверхности кости или внутри сустава.
Вздутие живота (живота): Лейкозные клетки могут накапливаться в печени и селезенке, увеличивая эти органы. Это может быть замечено как полнота или вздутие живота. Эти органы обычно покрывают нижние ребра, но при их увеличении врач часто может их прощупать.
Потеря аппетита и потеря веса: Если селезенка и / или печень становятся достаточно большими, они могут давить на другие органы, например, на желудок. Это может вызвать у ребенка чувство сытости после того, как он съел лишь небольшое количество пищи, что со временем приведет к потере аппетита и потере веса.
Увеличение лимфатических узлов: Некоторые лейкемии распространяются на лимфатические узлы, которые обычно представляют собой небольшие (размером с боб) скопления иммунных клеток в организме. Опухшие узлы можно увидеть или почувствовать как комочки под кожей в определенных частях тела (например, по бокам шеи, в подмышечных областях, над ключицей или в паху). Лимфатические узлы внутри грудной клетки или брюшной полости также могут увеличиваться, но это можно увидеть только при визуализирующих исследованиях, таких как КТ или МРТ.
У младенцев и детей лимфатические узлы часто увеличиваются, когда они борются с инфекцией.Увеличенный лимфатический узел у ребенка гораздо чаще является признаком инфекции, чем лейкоз, но его следует проверить у врача и внимательно следить.
Кашель или затрудненное дыхание: Некоторые типы лейкемии могут поражать структуры в средней части грудной клетки, такие как лимфатические узлы или тимус (небольшой орган перед трахеей, дыхательная трубка, ведущая к легким). Увеличенные вилочковая железа или лимфатические узлы в груди могут давить на трахею, вызывая кашель или затрудненное дыхание.
В некоторых случаях, когда количество лейкоцитов очень велико, лейкозные клетки могут накапливаться в мелких кровеносных сосудах легких, что также может вызывать проблемы с дыханием.
Отек лица и рук: Увеличенный тимус может давить на верхнюю полую вену (SVC), которая представляет собой большую вену, по которой кровь от головы и рук возвращается к сердцу. Это может привести к тому, что кровь «скопится» в венах. Это известно как синдром SVC . Это может привести к отеку лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи).Симптомы также могут включать головные боли, головокружение и изменение сознания, если это влияет на мозг. Синдром SVC может быть опасным для жизни, поэтому его нужно лечить немедленно.
Головные боли, судороги, рвота: У небольшого числа детей лейкемия уже распространилась на головной и спинной мозг, когда она впервые обнаружена. Это может привести к таким симптомам, как головные боли, проблемы с концентрацией внимания, слабость, судороги, рвота, проблемы с равновесием и помутнение зрения.
Сыпь или проблемы с деснами: У детей с острым миелоидным лейкозом (ОМЛ) лейкозные клетки могут распространяться на десны, вызывая отек, боль и кровотечение.
Если ОМЛ распространяется на кожу, он может вызвать небольшие темные пятна, похожие на обычную сыпь. Скопление клеток AML под кожей или в других частях тела называется хлоромой или гранулоцитарной саркомой .
Сильная утомляемость и слабость: Редким, но очень серьезным последствием ОМЛ является сильная усталость, слабость и невнятность речи.Это может произойти, когда очень большое количество лейкозных клеток сгущает кровь и замедляет циркуляцию крови по мелким кровеносным сосудам головного мозга.
Опять же, большинство вышеперечисленных симптомов с большей вероятностью вызвано чем-то другим, а не лейкемией. Тем не менее, важно, чтобы эти симптомы проверил врач, чтобы можно было найти причину и при необходимости лечить.
Лейкоз у детей | Сидарс-Синай
Не то, что вы ищете?
Что такое лейкемия у детей?
Лейкоз — это рак крови.Это самая распространенная форма рака в детстве. Раковые клетки растут в костном мозге и попадают в кровь. Костный мозг — это мягкий губчатый центр некоторых костей. Он делает клетки крови. Когда у ребенка лейкемия, костный мозг вырабатывает аномальные клетки крови, которые не созревают. Аномальные клетки — это обычно белые кровяные тельца (лейкоциты). Костный мозг также производит меньше здоровых клеток. Аномальные клетки очень быстро размножаются. Они работают не так, как здоровые клетки.
Типы клеток крови включают:
- Красные кровяные тельца (эритроциты). Красные кровяные тельца переносят кислород. Когда у ребенка низкий уровень здоровых эритроцитов, это называется анемией. Ребенок может чувствовать усталость, слабость и одышку.
- Тромбоциты (тромбоциты). Тромбоциты способствуют свертыванию крови и останавливают кровотечение. Когда у ребенка низкий уровень тромбоцитов, у него легче появляются синяки и кровотечение.
- Лейкоциты (лейкоциты). Они борются с инфекциями и другими болезнями. Когда у ребенка низкий уровень лейкоцитов, он или она более подвержены инфекциям.
Есть разные типы лейкозов у детей. Большинство лейкозов у детей являются острыми, что означает, что они имеют тенденцию к быстрому росту. Некоторые из типов лейкемии, которые встречаются у детей, включают:
- Острый лимфоцитарный (лимфобластный) лейкоз (ОЛЛ). Это самый распространенный вид лейкемии у детей.
- Острый миелогенный (миелоидный, миелоцитарный, нелимфоцитарный) лейкоз (ОМЛ). Это второй по распространенности тип лейкемии у детей.
- Гибридный или смешанный лейкоз. Этот вид встречается редко. Это смесь ALL и AML.
- Хронический миелолейкоз (ХМЛ). Этот тип также редко встречается у детей.
- Хронический лимфолейкоз (ХЛЛ). Этот вид у детей встречается крайне редко.
- Ювенильный миеломоноцитарный лейкоз (JMML). Это редкий тип рака, который не развивается быстро (острый) или медленно (хронический).
Что вызывает лейкоз у детей?
Точная причина лейкемии у детей неизвестна.Есть определенные условия, передающиеся от родителей к детям (по наследству), которые увеличивают риск лейкемии у детей. Но в большинстве случаев лейкемия у детей не передается по наследству. Исследователи обнаружили изменения (мутации) в генах клеток костного мозга. Эти изменения могут произойти в раннем возрасте ребенка или даже до его рождения. Но они могут возникать случайно (спорадически).
Кто подвержен риску детской лейкемии?
Факторы риска лейкемии у детей включают:
- Воздействие высоких уровней радиации
- Наличие определенных наследственных синдромов, таких как синдром Дауна и синдром Ли-Фраумени
- Имея наследственное заболевание, влияющее на иммунную систему организма
- Наличие брата или сестры, больных лейкемией
Каковы симптомы лейкемии у детей?
Симптомы зависят от многих факторов.Рак может быть в костном мозге, крови и других тканях и органах. Они могут включать лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
Симптомы могут проявляться у каждого ребенка по-разному. Они могут включать:
- Бледная кожа
- Чувство усталости, слабости или холода
- Головокружение
- Головные боли
- Одышка, затрудненное дыхание
- Частые или длительные инфекции
- Лихорадка
- Легкие синяки или кровотечения, например носовые кровотечения или кровоточащие десны
- Боль в костях или суставах
- Вздутие живота (брюшной полости)
- Плохой аппетит
- Похудание
- Увеличение лимфатических узлов (узлов)
Симптомы лейкемии могут быть такими же, как и при других заболеваниях.Убедитесь, что ваш ребенок обращается к врачу для постановки диагноза.
Как диагностируют лейкоз у детей?
Лечащий врач вашего ребенка задаст много вопросов о симптомах вашего ребенка. Он или она осмотрит вашего ребенка. Лечащий врач вашего ребенка может порекомендовать анализы крови и другие анализы. Полный анализ крови (ОАК) показывает количество эритроцитов, различных типов лейкоцитов и тромбоцитов. Если результаты отклоняются от нормы, лечащий врач вашего ребенка может порекомендовать вашему ребенку обратиться к педиатрическому онкологу (педиатрическому онкологу).Онколог может попросить вашего ребенка сдать дополнительные анализы, в том числе:
- Аспирация или биопсия костного мозга. Костный мозг находится в центре некоторых костей. Здесь производятся клетки крови. Можно взять небольшое количество жидкости костного мозга. Это называется устремлением. Или может быть взята ткань твердого костного мозга. Это называется центральной биопсией. Костный мозг обычно берут из тазовой кости. Этот тест проводится для проверки наличия раковых (лейкозных) клеток в костном мозге.
- Лабораторные исследования образцов крови и костного мозга. Тесты, такие как проточная цитометрия и иммуногистохимия. Эти тесты определяют точный тип лейкемии. Также могут быть выполнены тесты на ДНК и хромосомы.
- Рентгеновский снимок . Рентген использует небольшое количество излучения, чтобы сделать снимки костей и других тканей тела.
- УЗИ (сонография). В этом тесте для создания изображений используются звуковые волны и компьютер.
- Биопсия лимфатического узла. Образец ткани берется из лимфатических узлов. Его проверяют на наличие раковых клеток под микроскопом.
- Люмбальная пункция. Специальная игла вводится в поясницу, в позвоночный канал. Это область вокруг спинного мозга. Это делается для проверки головного и спинного мозга на наличие раковых клеток. Небольшое количество спинномозговой жидкости (CSF) удаляется и отправляется на исследование. ЦСЖ — это жидкость вокруг головного и спинного мозга.
При постановке диагноза лейкемии врач определит точный тип лейкемии. Лейкемии не присваивается номер стадии, как большинству других видов рака.Вместо этого он подразделяется на группы, подтипы или и то, и другое.
ОЛЛ (острый лимфолейкоз) — наиболее распространенный лейкоз у детей. Он разделен на 2 группы в зависимости от типа лимфоцитов, в которых началась лейкемия. Это могут быть В-клетки или Т-клетки. Около 8 из 10 случаев ОЛЛ у детей являются В-клеточными ОЛЛ. Их можно разделить на подтипы. Остальные 2 случая из 10 — это Т-клеточные ОЛЛ.
AML (острый миелогенный лейкоз) — еще один вид лейкемии, который часто встречается у детей.Врачи используют 2 разные системы для классификации AML. Французско-американо-британская (FAB) система делит ОМЛ на 8 подтипов в зависимости от того, как клетки выглядят под микроскопом. Система классификации Всемирной организации здравоохранения (ВОЗ) новее. Он группирует AML на множество групп на основе таких вещей, как детали изменений генов в раковых клетках, а также подтипы FAB.
Классификация лейкозов очень сложна. Но это важная часть составления планов лечения и прогнозирования результатов лечения.Обязательно попросите лечащего врача вашего ребенка объяснить вам стадию лейкемии вашего ребенка понятным вам способом.
Как лечат лейкоз у детей?
Возможно, вашему ребенку сначала потребуется лечение от низкого показателя крови, кровотечения или инфекций. Ваш ребенок может получить:
- Переливание крови с эритроцитами при низких показателях крови
- Переливание крови с тромбоцитами для остановки кровотечения
- Антибиотик для лечения любых инфекций
Лечение будет зависеть от типа лейкемии и других факторов.Лейкоз можно лечить любым из следующих препаратов:
- Химиотерапия. Это лекарства, которые убивают раковые клетки или останавливают их рост. Их можно вводить в вену (IV) или позвоночный канал, вводить в мышцу или принимать внутрь. Химиотерапия является основным методом лечения большинства лейкозов у детей. Несколько лекарств часто назначают в разное время. Обычно это делается циклами с периодами отдыха между ними. Это даст вашему ребенку время оправиться от побочных эффектов.
- Лучевая терапия. Это высокоэнергетические рентгеновские лучи или другие виды излучения. Они используются, чтобы убить раковые клетки или остановить их рост. В некоторых случаях может использоваться излучение.
- Высокодозная химиотерапия с трансплантацией стволовых клеток. Молодые клетки крови (стволовые клетки) взяты у ребенка или у кого-то еще. Затем следует большое количество химиотерапевтических препаратов. Это вызывает повреждение костного мозга. После химиотерапии происходит замена стволовых клеток.
- Таргетная терапия. Эти лекарства могут работать, когда химиотерапия не работает. Например, его можно использовать для лечения детей с хроническим миелоидным лейкозом (ХМЛ). Таргетная терапия часто имеет менее серьезные побочные эффекты.
- Иммунотерапия. Это лечение, которое помогает собственной иммунной системе организма атаковать раковые клетки.
- Поддерживающая терапия. Лечение может вызвать побочные эффекты. Лекарства и другие методы лечения могут использоваться при боли, лихорадке, инфекции, тошноте и рвоте.
- Клинические испытания. Спросите лечащего врача вашего ребенка, есть ли какие-либо проверяемые методы лечения, которые могут помочь вашему ребенку.
При любом раке степень выздоровления ребенка (прогноз) варьируется. Иметь ввиду:
- Немедленное лечение важно для лучшего прогноза.
- Необходим постоянный контроль во время и после лечения.
- Новые методы лечения проходят испытания для улучшения результатов и уменьшения побочных эффектов.
Какие возможные осложнения лейкемии у ребенка?
У ребенка могут быть осложнения в результате опухоли или лечения. Они также могут быть краткосрочными или долгосрочными.
Лечение может иметь множество побочных эффектов. Некоторые побочные эффекты могут быть незначительными. Некоторые из них могут быть серьезными и даже опасными для жизни. Ваш ребенок может принимать лекарства, чтобы предотвратить или уменьшить побочные эффекты. Вам будут даны инструкции о том, чем вы можете заниматься дома.
Возможные осложнения лейкемии могут включать:
- Серьезные инфекции
- Сильное кровотечение (кровоизлияние)
- Загустевшая кровь из-за большого количества лейкозных клеток
Возможные отдаленные осложнения лейкемии или лечения могут включать:
- Возвращение лейкемии
- Рост других видов рака
- Проблемы с сердцем и легкими
- Проблемы с обучением
- Замедленный рост и развитие
- Проблемы с возможностью иметь детей в будущем
- Проблемы с костями, такие как истончение костей (остеопороз)
Что я могу сделать, чтобы предотвратить лейкоз у моего ребенка?
Большинство видов рака у детей, включая лейкоз, невозможно предотвратить.Риск от рентгеновских лучей и компьютерной томографии очень мал. Но врачи не рекомендуют их беременным женщинам и детям, если в этом нет крайней необходимости.
Как я могу помочь моему ребенку жить с лейкемией?
Ребенку, больному лейкемией, требуется постоянный уход. Ваш ребенок будет осматриваться онкологами и другими поставщиками медицинских услуг для лечения любых поздних последствий лечения и для наблюдения за признаками или симптомами возвращения рака. Ваш ребенок будет проверен с помощью визуализационных тестов и других тестов.И ваш ребенок может обращаться к другим поставщикам медицинских услуг по поводу проблем, связанных с раком или лечением.
Вы можете помочь своему ребенку справиться с лечением разными способами. Например:
- У вашего ребенка могут быть проблемы с приемом пищи. Возможно, вам поможет диетолог.
- Ваш ребенок может очень устал. Ему или ей нужно будет сбалансировать отдых и активность. Поощряйте ребенка заниматься физическими упражнениями. Это полезно для здоровья в целом. И это может помочь уменьшить усталость.
- Получите эмоциональную поддержку для своего ребенка.Найдите психолога или группу поддержки детей, которая может вам помочь.
- Убедитесь, что ваш ребенок посещает все контрольные приемы.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Лихорадка
- Ухудшение симптомов
- Новые симптомы
- Побочные эффекты от лечения
Основные сведения о лейкемии у детей
- Лейкоз — это рак крови.Раковые клетки развиваются в костном мозге и попадают в кровь. Другие ткани и органы, которые могут быть затронуты, включают лимфатические узлы, печень, селезенку, тимус, головной мозг, спинной мозг, десны и кожу.
- Когда у ребенка лейкемия, костный мозг вырабатывает ненормальные клетки крови, которые не созревают. Аномальные клетки — это обычно белые кровяные тельца (лейкоциты). А при лейкемии костный мозг производит меньше здоровых клеток.
- Общие симптомы лейкемии у детей включают чувство усталости и слабости, легкие синяки или кровотечения, а также частые или длительные инфекции.
- Лейкемия диагностируется с помощью анализов крови и костного мозга. Для выявления признаков лейкемии в различных частях тела может быть проведена визуализация.
- Химиотерапия является основным методом лечения большинства лейкозов у детей.
- Ребенок, больной лейкемией, может иметь осложнения от лейкемии и лечения.
- Во время и после лечения необходимо постоянное наблюдение.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Не то, что вы ищете?
Причины, типы и другие нарушения баланса
Белые кровяные тельца являются жизненно важными компонентами крови.Их роль заключается в борьбе с инфекциями, и они необходимы для здоровья и благополучия.
Высокое количество лейкоцитов может указывать на то, что иммунная система работает над уничтожением инфекции.
Также может быть признаком физического или эмоционального стресса. Люди с определенным раком крови также могут иметь повышенное количество лейкоцитов.
Низкое количество лейкоцитов может сигнализировать о том, что травма или состояние разрушают клетки быстрее, чем они возникают, или что организм производит их слишком мало.
Белые кровяные тельца составляют около 1 процента всех кровяных телец, и они необходимы для нормального функционирования иммунной системы. Лейкоциты также известны как лейкоциты.
Костный мозг постоянно производит лейкоциты. Они хранятся в кровеносной и лимфатической системах до тех пор, пока не станут необходимыми для борьбы с инфекцией или заболеванием в организме.
Белые кровяные тельца — это компоненты крови, которые защищают организм от болезней и чужеродных захватчиков.
Несколько типов лейкоцитов выполняют разные функции.
Большинство людей будет производить около 100 миллиардов лейкоцитов каждый день.
Обычно в каждом микролитре крови содержится от 4000 до 11000 клеток, хотя это может варьироваться в зависимости от расы.
Существует несколько различных типов белых кровяных телец, каждый из которых имеет различную ответственность:
- Лимфоциты: Они жизненно важны для выработки антител, которые помогают организму защищаться от бактерий, вирусов и других угроз.
- Нейтрофилы: Это мощные лейкоциты, уничтожающие бактерии и грибки.
- Базофилы: Они предупреждают организм об инфекциях, выделяя химические вещества в кровоток, в основном для борьбы с аллергией.
- Эозинофилы: Они отвечают за уничтожение паразитов и раковых клеток, и они являются частью аллергической реакции.
- Моноциты: Они отвечают за нападение и разрушение микробов или бактерий, попадающих в организм.
При необходимости моноциты перемещаются в другие органы, такие как селезенка, печень, легкие и костный мозг, где они превращаются в клетку, называемую макрофагом.
Макрофаг отвечает за многие функции, включая удаление мертвых или поврежденных тканей, разрушение раковых клеток и регулирование иммунного ответа.
Увеличение лейкоцитов известно как лейкоцитоз. Обычно это происходит в ответ на следующие состояния:
- инфекция
- иммуносупрессия
- лекарства, включая кортикостероиды
- костный мозг или иммунное расстройство
- определенные виды рака, такие как острый или хронический лимфолейкоз
- воспаление
- травма
- эмоциональный стресс
- роды
- беременность
- курение
- аллергические реакции
- чрезмерная физическая нагрузка
Определенные респираторные заболевания, такие как коклюш или туберкулез, могут вызывать повышение уровня лейкоцитов.
В некоторых случаях поражаются все лейкоциты. Однако у некоторых людей есть определенное заболевание, при котором поражается только один тип лейкоцитов.
Повышение уровня одного конкретного типа лейкоцитов может быть вызвано определенным триггером.
- Моноциты : Высокий уровень моноцитов может указывать на наличие хронической инфекции, аутоиммунного заболевания или заболевания крови, рака или других заболеваний.
- Лимфоциты : Если есть повышение уровня лимфоцитов, состояние известно как лимфолейкоцитоз.Это может произойти в результате вируса или инфекции, например туберкулеза. Это также может быть связано с определенными лимфомами и лейкемиями.
- Нейтрофилы : Повышенный уровень нейтрофилов в организме приводит к физическому состоянию, известному как нейтрофильный лейкоцитоз. Это состояние является нормальным иммунным ответом на какое-либо событие, такое как инфекция, травма, воспаление, прием некоторых лекарств и определенных типов лейкемии.
- Базофилы : Повышение уровня базофилов может происходить у людей с историей недостаточной активности щитовидной железы, известной как гипотиреоз, или в результате некоторых других заболеваний.
- Эозинофилы : Если у человека регистрируется высокий уровень эозинофилов, его организм может реагировать на паразитарную инфекцию, аллерген или астму.
В некоторых случаях причина увеличения количества белых кровяных телец не определяется. Это известно как идиопатический гиперэозинофильный синдром. Это может привести к серьезным осложнениям, таким как повреждение сердца, легких, печени, кожи и нервной системы.
У людей, страдающих идиопатическим гиперэозинофильным синдромом, могут наблюдаться такие симптомы, как:
- потеря веса
- лихорадка
- ночная потливость
- усталость
- кашель
- боль в груди
- отек
- боль в животе
- кожная сыпь
- боль
- слабость
- спутанность сознания
- кома
Врач может использовать анализ крови для определения уровня лейкоцитов.
Если уровень лейкоцитов ниже обычного, это может быть признаком снижения иммунной активности человека.
Это может произойти в результате состояний, похожих на ВИЧ или прием иммунодепрессантов.
Дефицит белых кровяных телец является причиной повышенного риска инфицирования людей с заболеваниями или лекарствами, подавляющими иммунную систему.
Аномальное производство клеток крови также является признаком некоторых видов рака, таких как лейкемия и лимфома.
В костном мозге может возникать ряд состояний, вместе известных как миелопролиферативные заболевания.
Они развиваются, когда образуется слишком много незрелых клеток крови, что приводит к дисбалансу. Миелопролиферативные заболевания — это редкие состояния, которые могут стать злокачественными, а могут и не стать.
Точные эффекты высокого количества лейкоцитов зависят от состояния или фактора, их вызывающего.
Колебания количества клеток крови могут вообще не вызывать никаких симптомов.
Заметив какие-либо симптомы, врач может использовать анализ крови для оценки количества лейкоцитов, и для определения точной причины проблемы часто могут потребоваться дополнительные тесты и обследования.
Q:
Всегда ли высокое количество лейкоцитов указывает на инфекцию?
A:
Высокое количество лейкоцитов не всегда заразно, хотя это наиболее частая причина. Несколько других состояний могут привести к увеличению количества белых кровяных телец, превышающему норму.
Стрессовая реакция может вызвать повышенное число, а некоторые лекарства, особенно стероиды, могут приводить к более высокому числу. С другой стороны, некоторые виды рака, такие как лейкемия, также могут содержать много белых кровяных телец.
Врач должен оценить количество лейкоцитов выше нормы.
Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Прочтите статью на испанском языке.
Заболевания белых кровяных телец (педиатрия) | ColumbiaDoctors
Заболевания белых кровяных телец (педиатрия) | ColumbiaDoctors — Нью-Йорк
Перейти к оповещению на сайте.
перейти к содержаниюНазначить встречу. Звоните (212) 305-9770.
Что такое белые кровяные тельца?
Белые кровяные тельца (лейкоциты), также называемые лейкоцитами, представляют собой клетки иммунной системы, которые защищают организм от инфекционных заболеваний, аллергенов и других чужеродных захватчиков.
Количество лейкоцитов в крови часто может сказать лечащему врачу о наличии заболевания. Нормальное количество лейкоцитов обычно составляет от 4 000 до 11 000 клеток на микролитр крови. Наличие большего количества лейкоцитов в крови, чем обычно, называется лейкоцитозом, а наличие меньшего количества лейкоцитов в крови, чем обычно, называется лейкопенией.
Есть много типов белых кровяных телец, каждый из которых выполняет свою работу:
- Нейтрофилы являются наиболее распространенными лейкоцитами.Около 60-70% циркулирующих лейкоцитов — нейтрофилы. Эти клетки защищают организм от бактериальной или грибковой инфекции, переваривая бактерии в процессе, называемом фагоцитозом.
- Эозинофилов меньше, но они играют важную роль в аллергических реакциях и других функциях. Лишь около 2-4% лейкоцитов составляют эозинофилы, но это количество увеличивается в ответ на аллергию, паразитов, аутоиммунные заболевания, такие как ревматоидный артрит (РА), а также при некоторых заболеваниях селезенки и центральной нервной системы.
- Базофилы реагируют на аллергены и других захватчиков, выделяя два химических вещества, которые помогают в защите организма: гистамин и гепарин. Гистамин отвечает за расширение кровеносных сосудов и увеличение притока крови к поврежденной ткани, тогда как гепарин является антикоагулянтом, предотвращающим свертывание крови.
- В-клетки вырабатывают антитела, которые могут связываться с патогенами и усиливать их разрушение.
- Т-клетки бывают трех типов: клетки-помощники, цитотоксические клетки и естественные клетки-киллеры.Вместе они помогают координировать иммунный ответ и поддерживать целостность иммунной системы.
- Моноциты не только разделяют функцию нейтрофилов по питанию инфекций, но также представляют части болезнетворных бактерий и других организмов Т-клеткам, так что они могут быть убиты.
Каковы распространенные нарушения лейкоцитов?
Два основных типа нарушений лейкоцитов: пролиферативные нарушения и лейкопении .
- При пролиферативных нарушениях наблюдается увеличение количества лейкоцитов. Это увеличение обычно является реакцией из-за инфекции, но реже может быть связано с некоторыми типами рака.
- При лейкопении наблюдается уменьшение количества лейкоцитов, которое может быть вызвано разрушением клеток в результате болезни или других состояний.
- Одним из конкретных видов лейкопении является нейтропения, что означает уменьшение количества нейтрофилов в крови.К внешним причинам нейтропении относятся химиотерапия, лекарства, токсины и вирусные заболевания. Заболевания, которые могут вызвать нейтропению в организме, включают дефекты костного мозга (где создаются все лейкоциты) или состояния, при которых человек рождается со слишком низким количеством нейтрофилов.
- И лейкопения, и нейтропения могут вызвать дефицит иммунной системы, что может увеличить риск заражения. Лечение лейкопении и нейтропении направлено на устранение основной причины изменения количества клеток.
- Увеличение количества лейкоцитов в кровотоке называется лейкоцитозом. Лейкоцитоз может быть вызван воспалением и другими нарушениями, которые приводят к увеличению продукции костного мозга (что приводит к большей выработке WBCS), слишком большому количеству лейкоцитов, высвобождаемых из костного мозга одновременно, или нарушениям, препятствующим прикреплению лейкоцитов к тканям и их всасыванию. тканями организма.
Наш подход к проблемам с лейкоцитами
Все описанные выше расстройства связаны с количеством лейкоцитов.Другие расстройства включают те, при которых количество лейкоцитов в норме, но клетки не функционируют нормально. Если белые кровяные тельца образуются ненормально, это может повлиять на их способность выполнять нормальные функции, такие как уничтожение бактерий.
В нашем центре можно пройти специализированное тестирование, чтобы определить, каким будет лечение.
Острый лимфобластный лейкоз: Дети | NHS inform
Острый лимфобластный лейкоз (ОЛЛ) — это тип рака крови.Треть всех онкологических заболеваний у детей приходится на лейкоз, при этом ежегодно в Великобритании регистрируется около 400 новых случаев. Примерно в трех из четырех этих случаев наблюдается острый лимфобластный синдром (ОЛЛ). ОЛЛ может поражать детей любого возраста, но чаще встречается у детей в возрасте 1–4 лет.
Больше детей, чем когда-либо, выживают после детского рака. Существуют новые и более совершенные лекарства и методы лечения, и теперь мы также можем работать над уменьшением побочных эффектов от рака в прошлом.
Для меня ужасно слышать, что у вашего ребенка рак, и временами это может казаться невыносимым, но существует множество специалистов в области здравоохранения и организаций поддержки, которые помогут вам в это трудное время.
Более подробная информация о раке вашего ребенка и методах лечения, которые могут быть использованы, часто может помочь родителям справиться с этим. Мы надеемся, что эта информация окажется для вас полезной. Специалист вашего ребенка предоставит вам более подробную информацию, и если у вас есть какие-либо вопросы, важно спросить у врача-специалиста или медсестры, которые знают индивидуальную ситуацию вашего ребенка.
Лейкемия
Лейкоз — это рак лейкоцитов. Все клетки крови вырабатываются костным мозгом, губчатым веществом, лежащим в основе некоторых костей тела.
Костный мозг содержит:
- эритроциты, переносящие кислород по телу
- тромбоцитов, которые способствуют свертыванию крови и контролируют кровотечение
- лейкоцитов, которые помогают бороться с инфекцией
Есть два разных типа лейкоцитов; лимфоциты и миелоидные клетки (включая нейтрофилы). Эти белые кровяные тельца работают вместе, чтобы бороться с инфекцией. Обычно лейкоциты развиваются, восстанавливаются и воспроизводятся упорядоченным и контролируемым образом.Однако при лейкемии процесс выходит из-под контроля, и клетки продолжают делиться в костном мозге, но не созревают.
Эти незрелые делящиеся клетки заполняют костный мозг и не позволяют ему производить здоровые клетки крови. Поскольку лейкозные клетки не созрели, они не могут работать должным образом. Это приводит к повышенному риску заражения.
Существует четыре основных типа лейкемии:
Хронические лейкемии обычно поражают взрослых, и каждый тип лейкемии имеет свои особенности и методы лечения.ОЛЛ — это рак незрелых лимфоцитов, называемых лимфобластами или бластными клетками.
Есть два разных типа лимфоцитов; Т-клетки и В-клетки. Часто лейкоз возникает на очень ранней стадии в незрелых лимфоцитах, еще до того, как они разовьются в Т-клетки или В-клетки. Однако, если клетки развились так далеко, прежде чем стать лейкемией, тип лейкемии может быть известен как Т-клеточный или В-клеточный лейкоз.
Речь идет об остром лимфобластном лейкозе (ОЛЛ).
Причины
Точная причина ВСЕГО неизвестна.Все время ведутся исследования возможных причин этого заболевания. Известно, что дети с определенными генетическими нарушениями, такими как синдром Дауна, имеют более высокий риск развития лейкемии. Братья и сестры ребенка с ОЛЛ (особенно однояйцевые близнецы) имеют несколько повышенный риск развития ОЛЛ у самих себя, хотя этот риск все еще невелик.
Как и все виды рака, ВСЕ не заразны и не передаются другим людям.
Признаки и симптомы
По мере того, как лейкозные клетки размножаются в костном мозге, производство нормальных клеток крови снижается.Таким образом, дети могут стать утомленными и вялыми из-за анемии, вызванной недостатком эритроцитов.
У детей могут появиться синяки, и кровотечение может прекратиться дольше из-за низкого количества тромбоцитов в крови (которые способствуют свертыванию крови). Иногда дети страдают от инфекций из-за низкого количества нормальных лейкоцитов.
Ребенок обычно плохо себя чувствует и может жаловаться на боли в конечностях или может иметь опухшие лимфатические узлы.
Сначала симптомы такие же, как при вирусной инфекции, но когда они продолжаются более недели или двух, диагноз обычно становится ясным.
Как диагностируется ВСЕ
Анализ крови обычно показывает низкое количество нормальных лейкоцитов и наличие аномальных лейкозных клеток. Для подтверждения диагноза обычно требуется образец костного мозга. Образец также отправляется в отдел генетики для поиска любых аномальных хромосом и для теста, называемого анализом MRD (минимальная остаточная болезнь).
Тест, называемый люмбальной пункцией, проводится для проверки наличия в спинномозговой жидкости лейкозных клеток. Также делается рентген грудной клетки, который покажет, есть ли в груди увеличенные железы. В зависимости от симптомов вашего ребенка могут потребоваться другие тесты.
Эти тесты помогут определить точный тип лейкемии и помогут врачам выбрать лучшее лечение.
Лечение
Целью лечения ОЛЛ является уничтожение лейкозных клеток и восстановление нормальной работы костного мозга.Химиотерапия является основным методом лечения ОЛЛ и проводится в соответствии с планом лечения (часто называемым протоколом или схемой).
Лечение проводится в несколько этапов или «блоков», которые описаны ниже.
Индукция
Эта фаза включает интенсивное лечение, направленное на уничтожение как можно большего количества лейкозных клеток, и обычно начинается в течение нескольких дней после постановки диагноза. Фаза индукции длится 4-6 недель. В конце индукционного лечения проводится анализ костного мозга, чтобы подтвердить, есть ли у ребенка лейкемия.Взятый образец исследуется под микроскопом, и при отсутствии признаков лейкемии состояние ребенка называется «ремиссией».
Консолидация и лечение центральной нервной системы (ЦНС)
Следующий этап лечения направлен на поддержание ремиссии и предотвращение распространения лейкозных клеток в головной и спинной мозг (центральную нервную систему или ЦНС). Лечение ЦНС включает в себя инъекцию лекарства, обычно люмбальную пункцию метотрексатом.
После этой процедуры консолидации наступает период восстановления, который называется промежуточным обслуживанием. Это когда будет дано больше лекарств, чтобы попытаться удержать лейкоз в стадии ремиссии. Точные детали будут зависеть от того, какой группе лечения будет следовать ваш ребенок, и будут подробно обсуждены врачом вашего ребенка, поскольку это зависит от реакции вашего ребенка на лечение на данный момент.
Дальнейшие дозы химиотерапевтического лечения, называемые «замедленной интенсификацией», вводятся для уничтожения всех оставшихся лейкозных клеток.
Поддерживающее лечение
Этот этап лечения длится два года с начала временного содержания для девочек и три года с начала временного содержания для мальчиков. Он предполагает, что ребенок принимает ежедневные и еженедельные таблетки, некоторым детям также делают ежемесячные инъекции химиотерапии и пероральные импульсы стероидов и трехмесячное интратекальное лечение.
Дети смогут принимать участие в своей обычной повседневной деятельности, как только они почувствуют это.Большинство детей возвращаются в школу до начала поддерживающего лечения.
Трансплантация костного мозга
Лечение костного мозга требуется лишь небольшой части пациентов и используется для детей с ОЛЛ, которые могут вернуться после стандартной химиотерапии.
Лучевая терапия яичек
В некоторых ситуациях мальчикам может потребоваться лучевая терапия яичек. Это потому, что лейкозные клетки могут выжить в яичках, несмотря на химиотерапию.
Радиотерапия центральной нервной системы (ЦНС)
Детям с лейкозными клетками в ЦНС, когда им впервые был поставлен диагноз ОЛЛ, необходимы более частые люмбальные пункции с интратекальной химиотерапией. Специалист вашего ребенка обсудит с вами, какое лечение и в каком объеме необходимо вашему ребенку, и ответит на любые ваши вопросы.
Побочные эффекты лечения
Многие методы лечения рака вызывают побочные эффекты. Это потому, что, хотя лечение убивает раковые клетки, они также могут повредить некоторые нормальные клетки.
Некоторые из основных побочных эффектов химиотерапии:
- Выпадение волос
- снижение количества продуцируемых костным мозгом клеток крови, которые могут вызвать анемию (повышенный риск образования синяков, кровотечений и инфекций
- потеря аппетита
- плохое самочувствие (тошнота) и тошнота (рвота)
Стероидные препараты также могут вызывать такие побочные эффекты, как:
- Повышенный аппетит
- Перепады настроения и раздражительность
- прибавка в весе
- Слабость мышц (особенно в ногах)
Большинство побочных эффектов носят временный характер, и есть способы уменьшить их и поддержать вашего ребенка через них.Врач или медсестра вашего ребенка расскажут вам о возможных побочных эффектах. Важно обсудить любые побочные эффекты, возникающие у вашего ребенка, с командой, которая их лечит, чтобы они знали, как ваш ребенок себя чувствует.
Поздние побочные эффекты лечения
У небольшого количества детей могут развиваться поздние побочные эффекты, иногда через много лет. К ним относятся возможные проблемы с половым созреванием и фертильностью, изменение работы сердца и небольшое повышение риска развития другого рака в более позднем возрасте.Врач или медсестра вашего ребенка расскажут вам о возможных поздних побочных эффектах.
Клинические испытания
Многие дети проходят лечение в рамках клинических исследований. Испытания направлены на улучшение нашего понимания наилучшего способа лечения болезни, обычно путем сравнения стандартного лечения с новой или модифицированной версией. Врачи-специалисты проводят исследования для ВСЕХ.
При необходимости медицинская бригада вашего ребенка поговорит с вами об участии в клиническом исследовании и ответит на любые ваши вопросы.Письменная информация предоставляется, чтобы помочь в объяснении.
Участие в исследовании является полностью добровольным, и у вас будет достаточно времени, чтобы решить, подходит ли оно вашему ребенку.
Рекомендации по лечению
Иногда клинические испытания для вашего ребенка недоступны. Это может быть связано с тем, что только что закончилось недавнее испытание, или потому, что это состояние встречается очень редко. В этих случаях вы можете ожидать, что ваши врачи и медсестры предложат лечение, которое будет признано наиболее подходящим, с использованием руководств, которые были подготовлены экспертами по всей Великобритании.Детская группа по лечению рака и лейкемии (CCLG) — важная организация, которая помогает разрабатывать эти рекомендации.
Последующее наблюдение
Большинство детей с ОЛЛ излечиваются. Если лейкоз рецидивирует после первоначального лечения, это обычно происходит в течение первых трех лет. Затем может быть назначено дальнейшее лечение.
Долгосрочные побочные эффекты (поздние побочные эффекты) редки, и большинство детей с ОЛЛ нормально растут и развиваются.
Если у вас есть особые опасения по поводу состояния и лечения вашего ребенка, лучше всего обсудить их с лечащим врачом, который знает ситуацию в деталях.
Ваши чувства
Как родитель, тот факт, что ваш ребенок болен раком, является одной из худших ситуаций, с которыми вы можете столкнуться. У вас может быть много эмоций, таких как страх, вина, печаль, гнев и неуверенность. Все это нормальные реакции и часть процесса, через который проходят многие родители в такое трудное время. Здесь невозможно описать все чувства, которые могут у вас возникнуть. Однако буклет CCLG «Рак для детей и молодежи»; В «Руководстве для родителей» рассказывается об эмоциональном воздействии ухода за ребенком, больным раком, и предлагаются источники помощи и поддержки.
Ваш ребенок может испытывать множество сильных эмоций на протяжении всего периода переживания рака. В Руководстве для родителей эти вопросы обсуждаются подробнее и рассказывается о том, как вы можете поддержать своего ребенка.
Первичные иммунодефициты и нарушения лейкоцитов
Иммунные клетки — это арсенал вашего тела против инфекции. Существуют разные типы иммунных клеток, каждый из которых выполняет свою специализированную работу. Заболевания, при которых снижается количество нормально функционирующих лейкоцитов и других иммунных клеток, снижается иммунитет вашего ребенка и повышается его или ее предрасположенность к инфекциям.В MSK Kids наши детские гематологи занимаются лечением всех типов нарушений лейкоцитов и первичного иммунодефицита, которым, как известно, страдают дети, подростки и молодые люди. Наша команда проводит комплексное тестирование для выявления проблемы и разрабатывает наиболее эффективный план ухода за вашим ребенком.
Мы часто лечим детей с лейкоцитами и другими иммунными нарушениями с помощью лекарств. Но единственное известное лекарство от этих недугов — это трансплантация аллогенных стволовых клеток — стволовые клетки, пожертвованные здоровым донором для замены неэффективного костного мозга ребенка.В MSK Kids мы успешно провели трансплантацию, при которой мы удаляем определенные Т-клетки из донорского костного мозга, чтобы снизить риск осложнений после трансплантации. Мы также проводим химиотерапию вместо лучевой терапии перед трансплантацией, чтобы избежать высоких рисков облучения у маленьких детей. Поскольку у детей, получающих лечение от этих заболеваний, может быть повышенный риск развития некоторых видов рака в дальнейшем, уход за вашим ребенком включает пожизненное наблюдение и опыт других специалистов для решения других проблем со здоровьем, которые могут возникнуть.
Вернуться наверх
Хроническая гранулематозная болезнь (ХГБ) — редкое наследственное заболевание, которое приводит к низкому уровню фагоцитов — типа лейкоцитов, называемых нейтрофилами, которые поглощают инородные тела, такие как бактерии и грибы, поедая и переваривая их, не давая им причинить вред. Дети с низким уровнем фагоцитов из-за ХГБ более подвержены бактериальным и грибковым инфекциям. У них также могут развиваться «гранулемы» — участки воспаленной ткани — чаще всего в пищеварительном и мочевыводящих путях.Они могут быть предрасположены к абсцессам (болезненным массам), увеличению лимфатических узлов, постоянной диарее и хроническому насморку.
Наиболее распространенными методами лечения ХГБ являются антибиотики и противогрибковые препараты для лечения и профилактики инфекций. Некоторым детям помогает лечение инъекциями лекарства, называемого интерфероном гамма-1b, которое может снизить частоту тяжелых инфекций за счет усиления иммунного ответа организма на инфекцию. В тяжелых случаях, когда лекарства не помогают, MSK Kids предлагает трансплантацию стволовых клеток — единственное лекарство от ХГБ.
Вернуться наверх
У детей с циклической нейтропенией — редким заболеванием, которое может быть унаследовано или приобретено в более позднем возрасте — уровень лейкоцитов, называемых нейтрофилами, колеблется и иногда падает до очень низкого уровня. Когда количество нейтрофилов слишком низкое, у вашего ребенка могут возникнуть инфекции, в том числе лихорадка, кожные инфекции, язвы во рту и ангина. Иногда мы можем лечить эти инфекции антибиотиками. Если у вашего ребенка слишком низкое количество нейтрофилов, мы можем назначить G-CSF для повышения количества лейкоцитов.Это лекарство заставляет костный мозг производить стволовые клетки крови, которые превращаются в функционирующие лейкоциты. В тяжелых случаях, когда медицинского лечения недостаточно, ребенок может быть кандидатом на трансплантацию стволовых клеток.
Вернуться наверх
Лейкоциты — это белые кровяные тельца. У детей с дефицитом адгезии лейкоцитов, редким наследственным первичным иммунодефицитом, лейкоцитам не хватает определенного белка на поверхности, который им необходим для правильной работы. В результате они не могут бороться с бактериями и другими захватчиками, как это делают здоровые лейкоциты, а дети предрасположены к инфекциям.У детей с недостаточностью адгезии лейкоцитов могут быть инфекции десен, кожи и мышц, а также медленно заживающие раны.
Если у вашего ребенка недостаточность адгезии лейкоцитов, мы можем назначать лечение антибиотиками, иногда непрерывно, для предотвращения инфекций. Вашему ребенку также могут периодически проходить переливания здоровых лейкоцитов, называемых гранулоцитами. Мы лечим тяжелую недостаточность адгезии лейкоцитов с помощью трансплантации стволовых клеток от донора. Это единственное известное лекарство от этого расстройства и спасающее жизнь лечение маленьких детей, которым нельзя помочь с помощью одних лекарств и переливания крови.Команда MSK Kids расскажет вам, как лучше всего заботиться о вашем ребенке.
Вернуться наверх
Миелопероксидаза — это фермент, который помогает лейкоцитам, называемым нейтрофилами, бороться с бактериями и другими причинами инфекций. Унаследованный дефицит миелопероксидазы на самом деле довольно распространен, но редко вызывает проблемы, если только кто-то не страдает диабетом. Дети с диабетом и дефицитом миелопероксидазы более подвержены инфекциям, вызванным бактериями и грибками. Если это касается вашего ребенка, команда MSK Kids проведет полную оценку и порекомендует лучшее лечение, которое может включать лекарства.Мы обеспечиваем долгосрочный уход до тех пор, пока это необходимо вашему ребенку, с участием гематологов, эндокринологов и других медицинских работников, необходимых для достижения и поддержания наилучшего здоровья.
Вернуться наверх
У детей с тяжелой хронической нейтропенией серьезные инфекции развиваются уже в младенчестве или в более позднем возрасте. Это наследственное заболевание вызвано генетической мутацией и приводит к очень низкому уровню лейкоцитов, называемых нейтрофилами. Тяжелая хроническая нейтропения вызывает кожные инфекции, язвы во рту, заболевания десен и инфекции носовых пазух и обычно обнаруживается в очень раннем возрасте.
Мы используем препарат, называемый гранулоцитарным колониестимулирующим фактором, или G-CSF, для лечения тяжелой хронической нейтропении. Он заставляет костный мозг производить стволовые клетки крови, которые превращаются в функционирующие белые кровяные тельца.
-
 Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены;
Эта самая малочисленная группа лейкоцитов, которая не только помогает другим клеткам обнаружить чужеродных агентов, но и препятствует их распространению в организме, нейтрализует токсины и яды и подавляет аллергены; Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.
Это самая многочисленная группа лейкоцитов, которые обладают способностью поглощать и разрушать чужеродные частицы.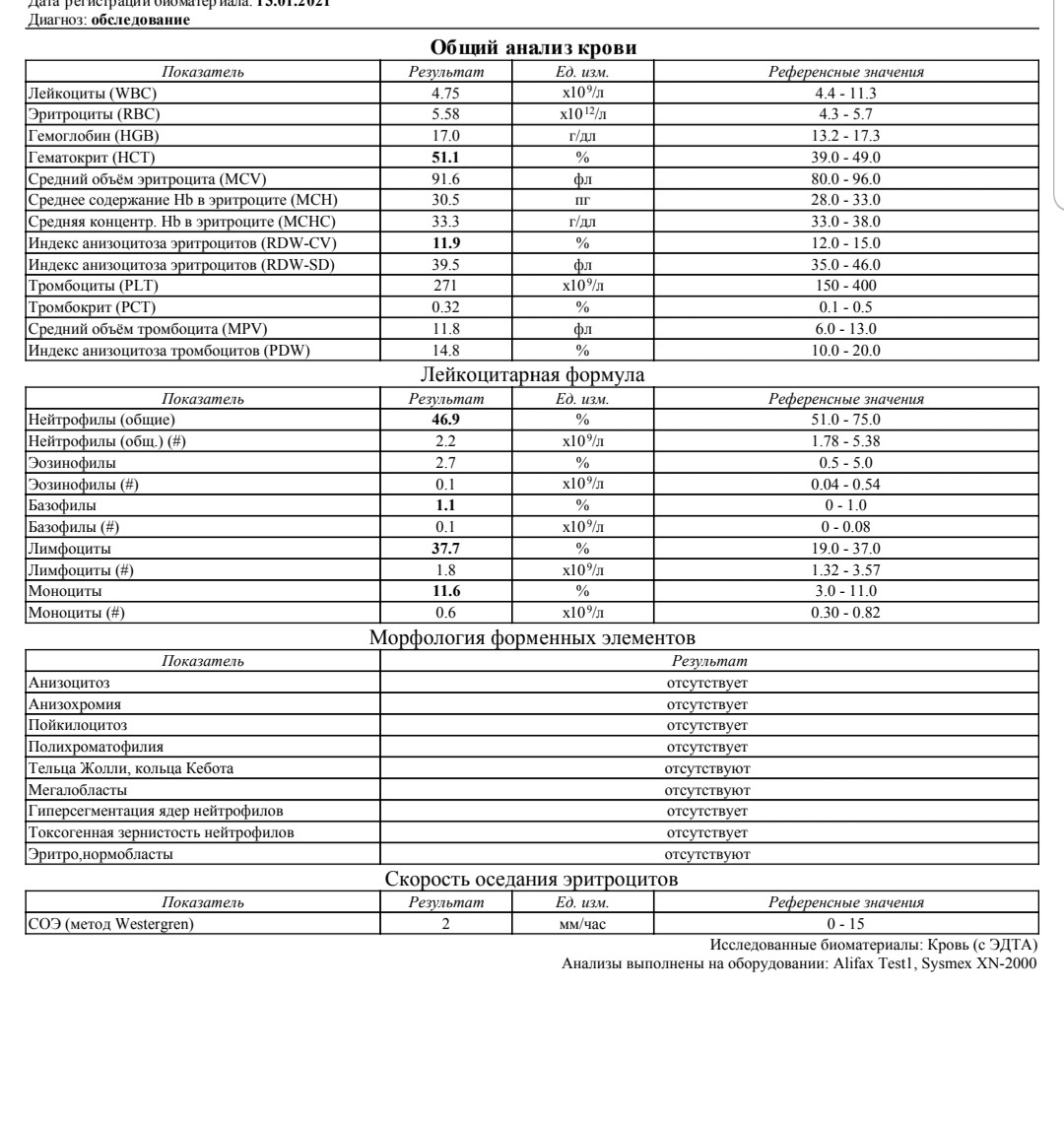
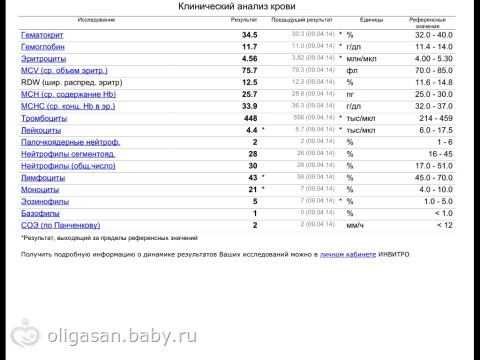
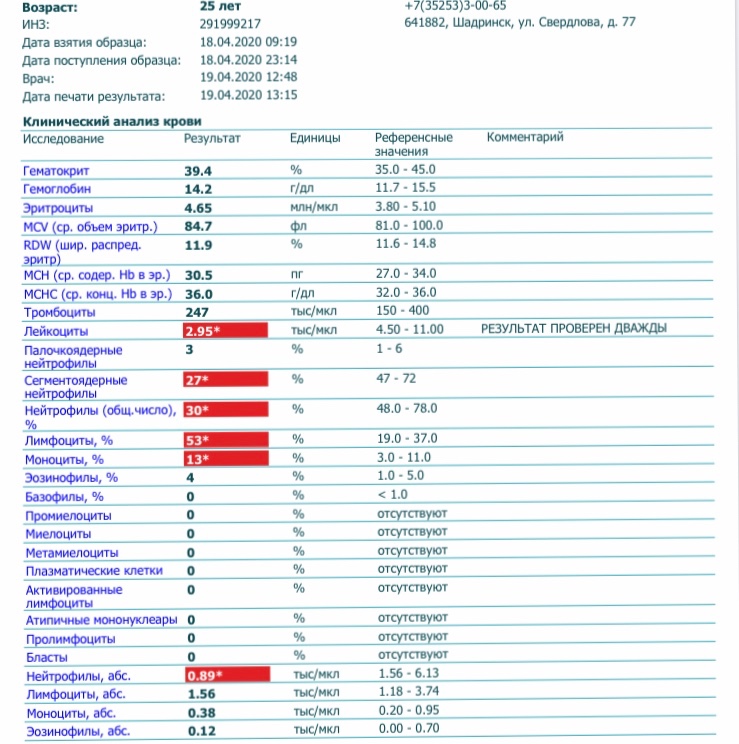
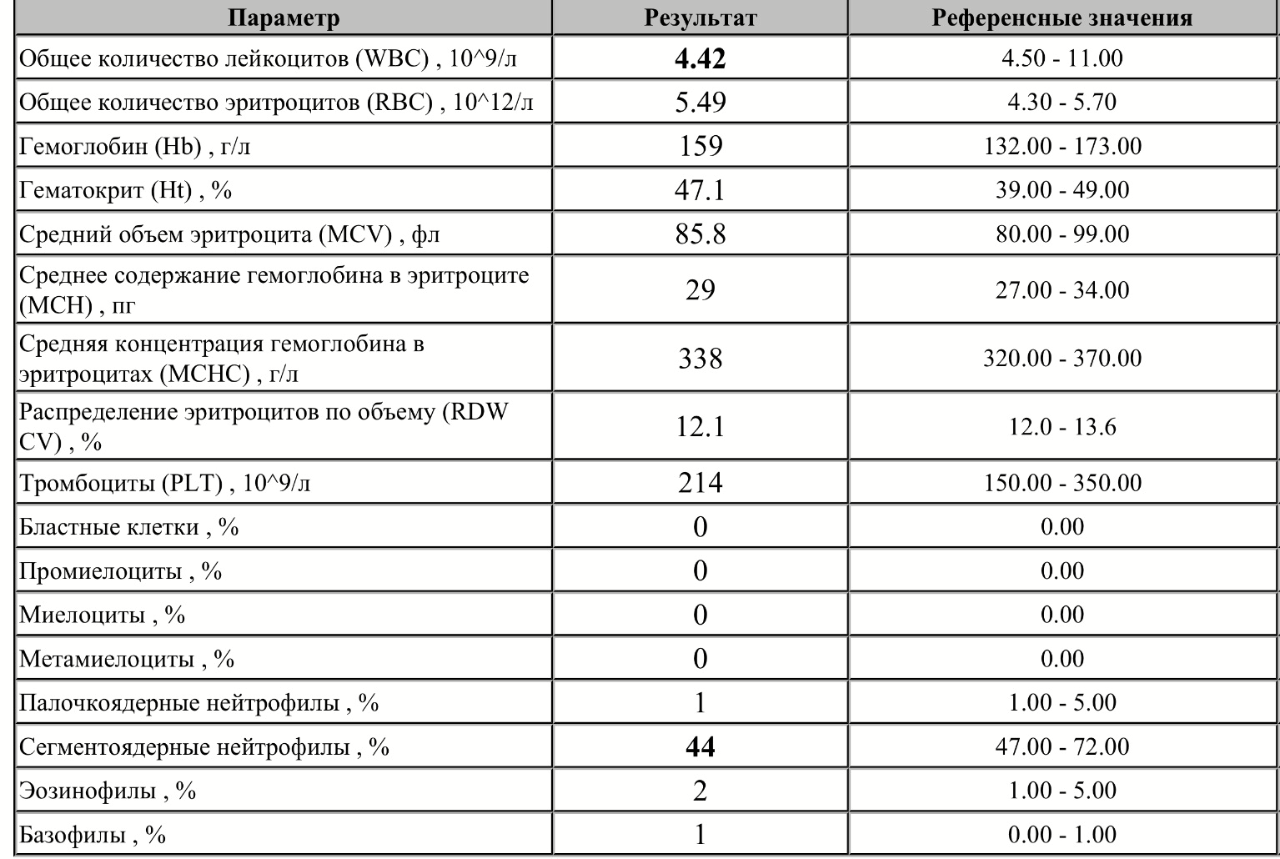 9/л
9/л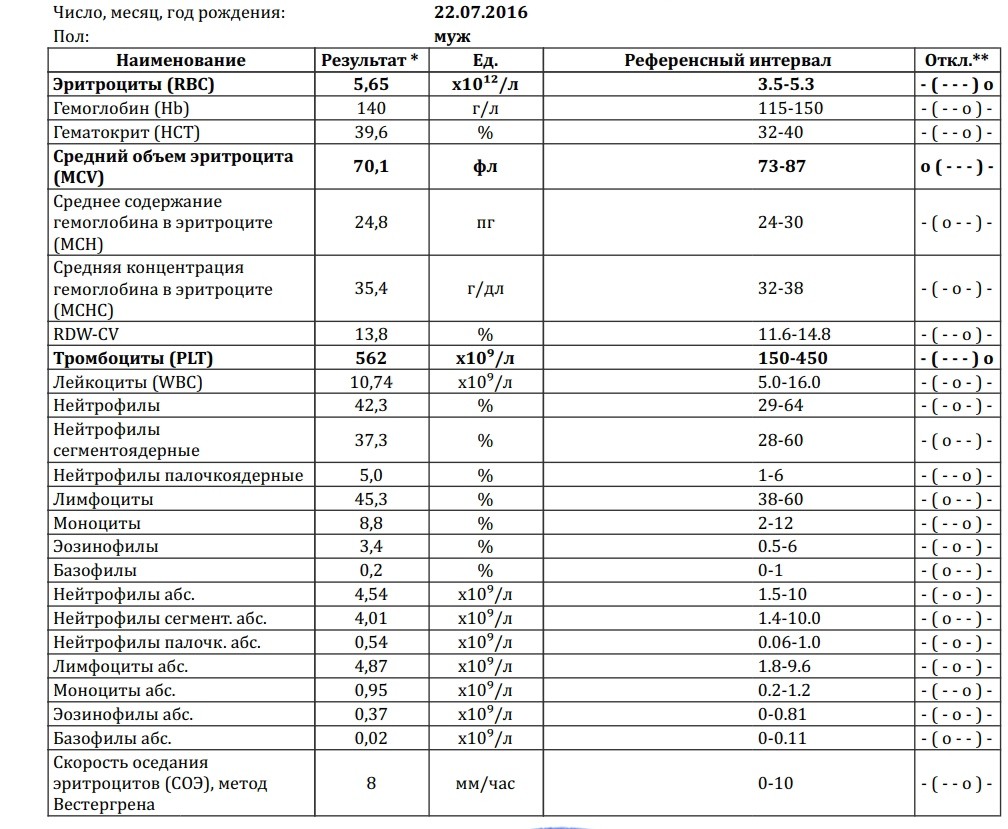 9/л
9/л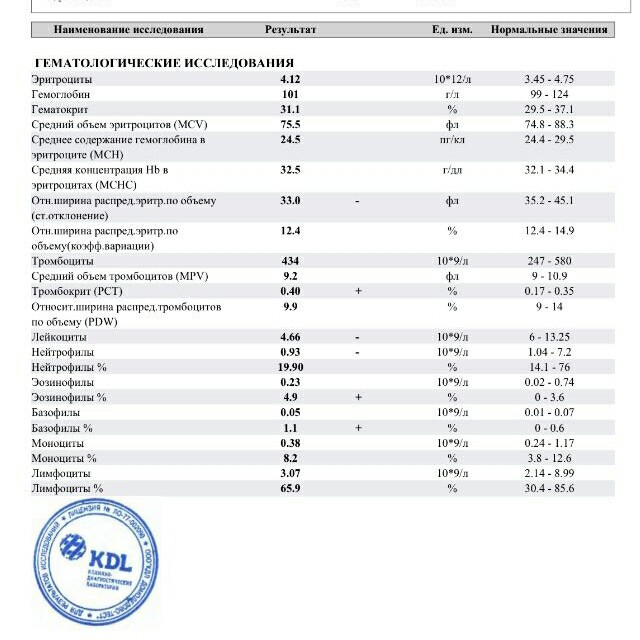 9/л
9/л 9/л.
9/л.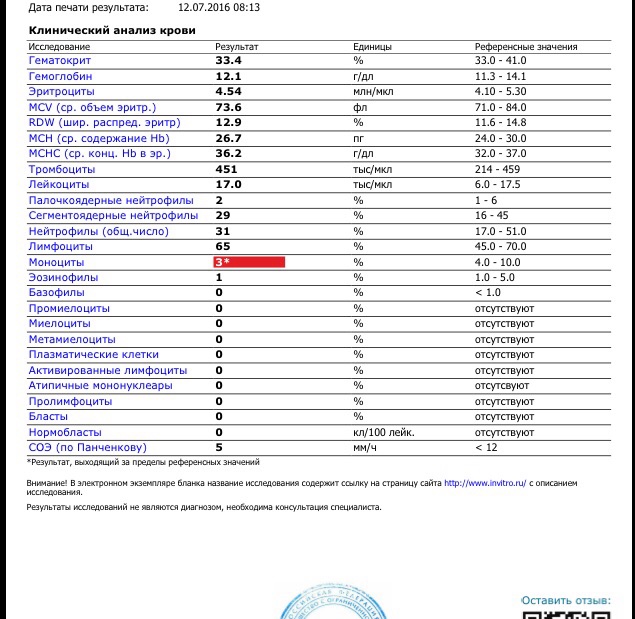 Обычно это нужно для проверки общего состояния организма, определения воспаления. Подсчет ведет автоматический прибор, но это может делать и врач, рассматривая мазок в микроскопе.
Обычно это нужно для проверки общего состояния организма, определения воспаления. Подсчет ведет автоматический прибор, но это может делать и врач, рассматривая мазок в микроскопе.
 Анемия часто сопровождает беременность.
Анемия часто сопровождает беременность.
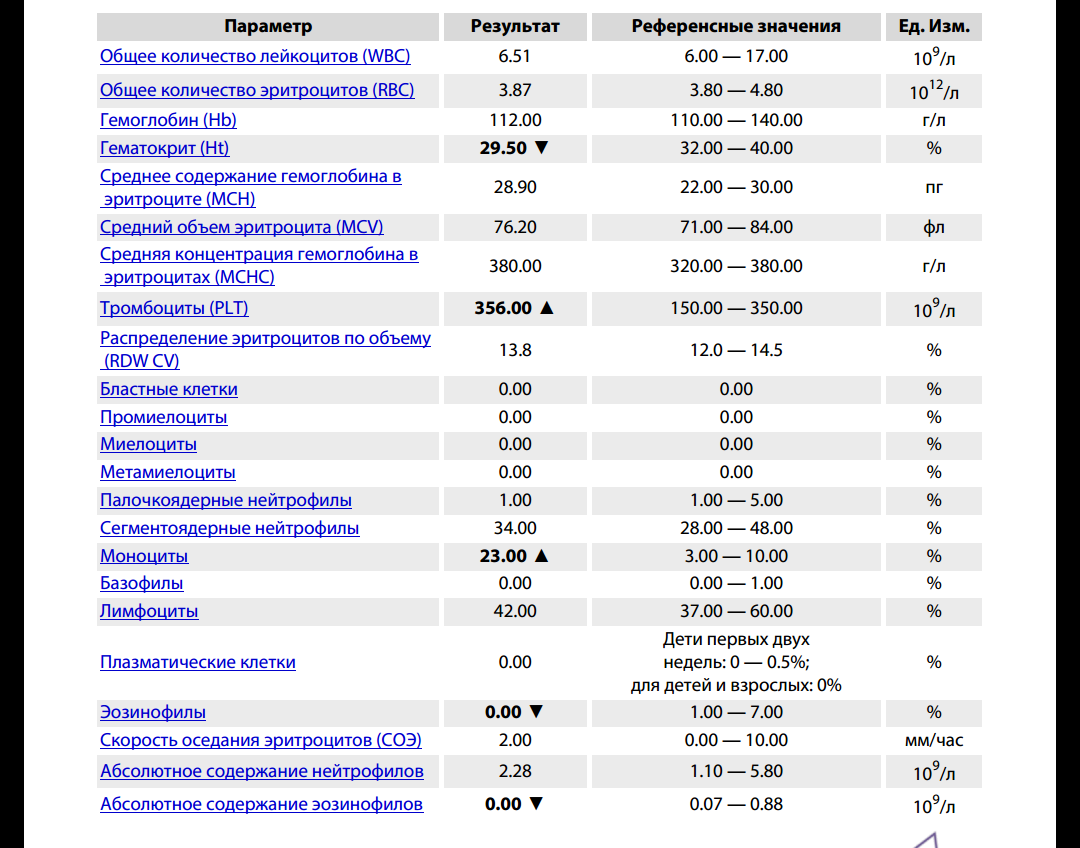 Избыток гемоглобина, так же как и эритроцитов, может быть относительным, как при обезвоживании, или абсолютным, на фоне высотной гипоксии, высокого уровня эритропоэтина и других факторов.
Избыток гемоглобина, так же как и эритроцитов, может быть относительным, как при обезвоживании, или абсолютным, на фоне высотной гипоксии, высокого уровня эритропоэтина и других факторов.
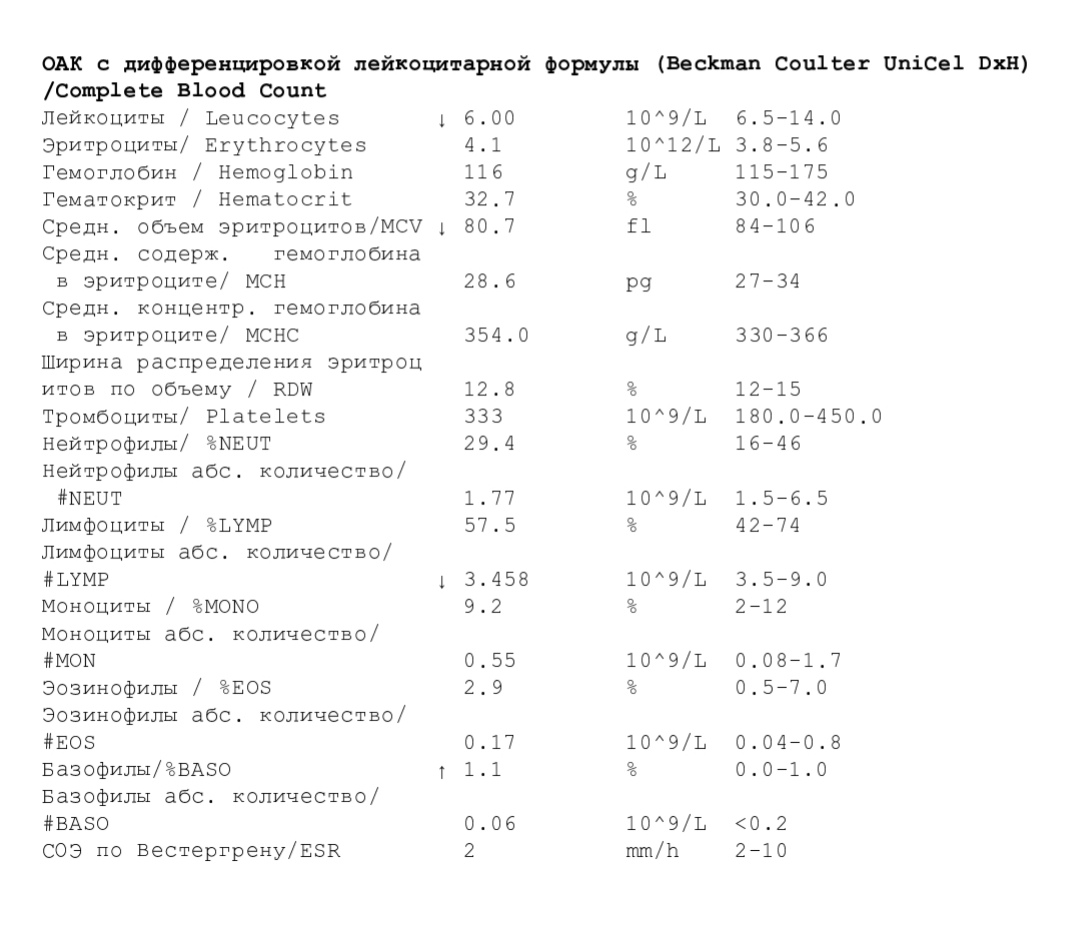 Повышаться MCH может при дефиците витамина В12, фолиевой кислоты.
Повышаться MCH может при дефиците витамина В12, фолиевой кислоты.
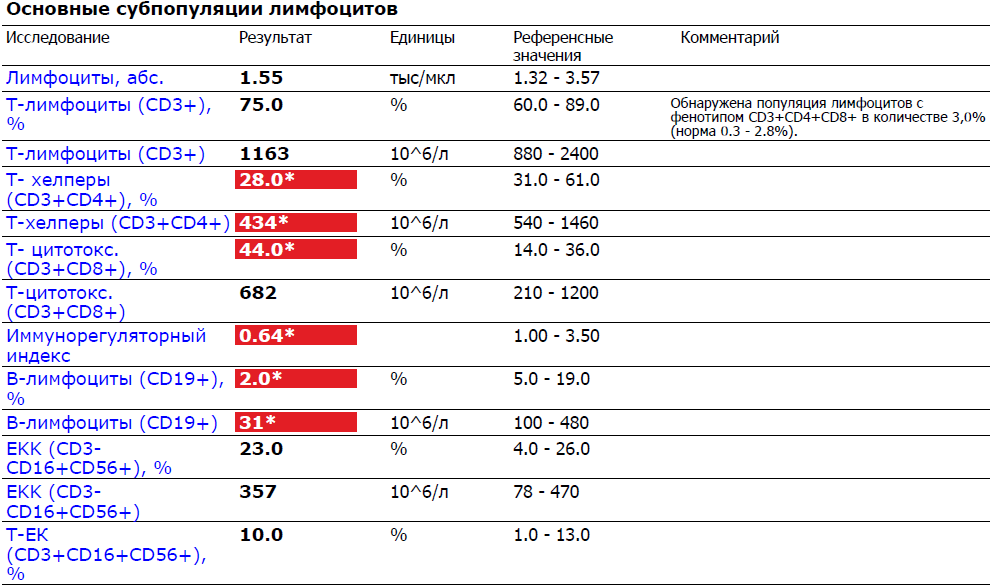 Это характерно для разных видов анемии.
Это характерно для разных видов анемии.